Откуда берётся сыпь на теле и что с этим делать
Сыпь на теле — распространённое явление. Чаще всего она не вредит здоровью: мелкие красные пятнышки, прыщики, пузырьки портят внешний вид, чешутся, но довольно быстро исчезают сами собой.
Однако иногда высыпания могут быть симптомами серьёзных и даже опасных для жизни нарушений.
Когда надо срочно обратиться к врачу
Как можно быстрее идите к терапевту, дерматологу, в ближайшее отделение неотложной помощи или вызывайте скорую помощь, если :
- Сыпь распространилась по всему телу.
- Сыпь сопровождается жаром. Температура выше 38,3 °C указывает на острый воспалительный процесс.
- Сыпь на теле появилась внезапно и становится всё гуще. Это может быть признаком мощной аллергической реакции, которая рискует перерасти в отёк Квинке или даже анафилактический шок. Будьте особенно внимательными, если сыпь появилась в районе лица и шеи. Если заметите, что становится сложно дышать, немедленно набирайте 103 или 112.

- Сыпь идёт пузырьками. То есть на месте многочисленных красных пятнышек начинают появляться наполненные жидкостью пузыри.
- К высыпаниям больно прикасаться.
- Сыпь на теле сильно зудит, и вы легко расчёсываете её до крови. В этом случае есть риск занести в ранки инфекцию и получить заражение крови.
Если угрожающих симптомов нет, выдыхайте. Скорее всего, ничего страшного с вами не происходит.
Сейчас читают 🔥
Каковы причины сыпи на теле
Зачастую с ходу определить, откуда взялись высыпания, сложно. Вот несколько наиболее распространённых вариантов .
Укусы насекомых
Фото: Maxop‑Plus / ShutterstockОткрыть изображение
Закрыть
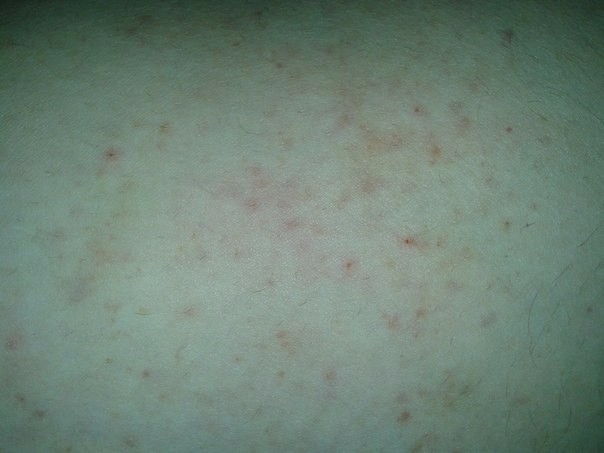
Укус комара или, положим, пчелы опознать легко: на его месте возникает округлая плотная припухлость, которая чешется или болит. С сыпью такое повреждение кожи не перепутаешь. Но есть насекомые, чьи укусы похожи на высыпания.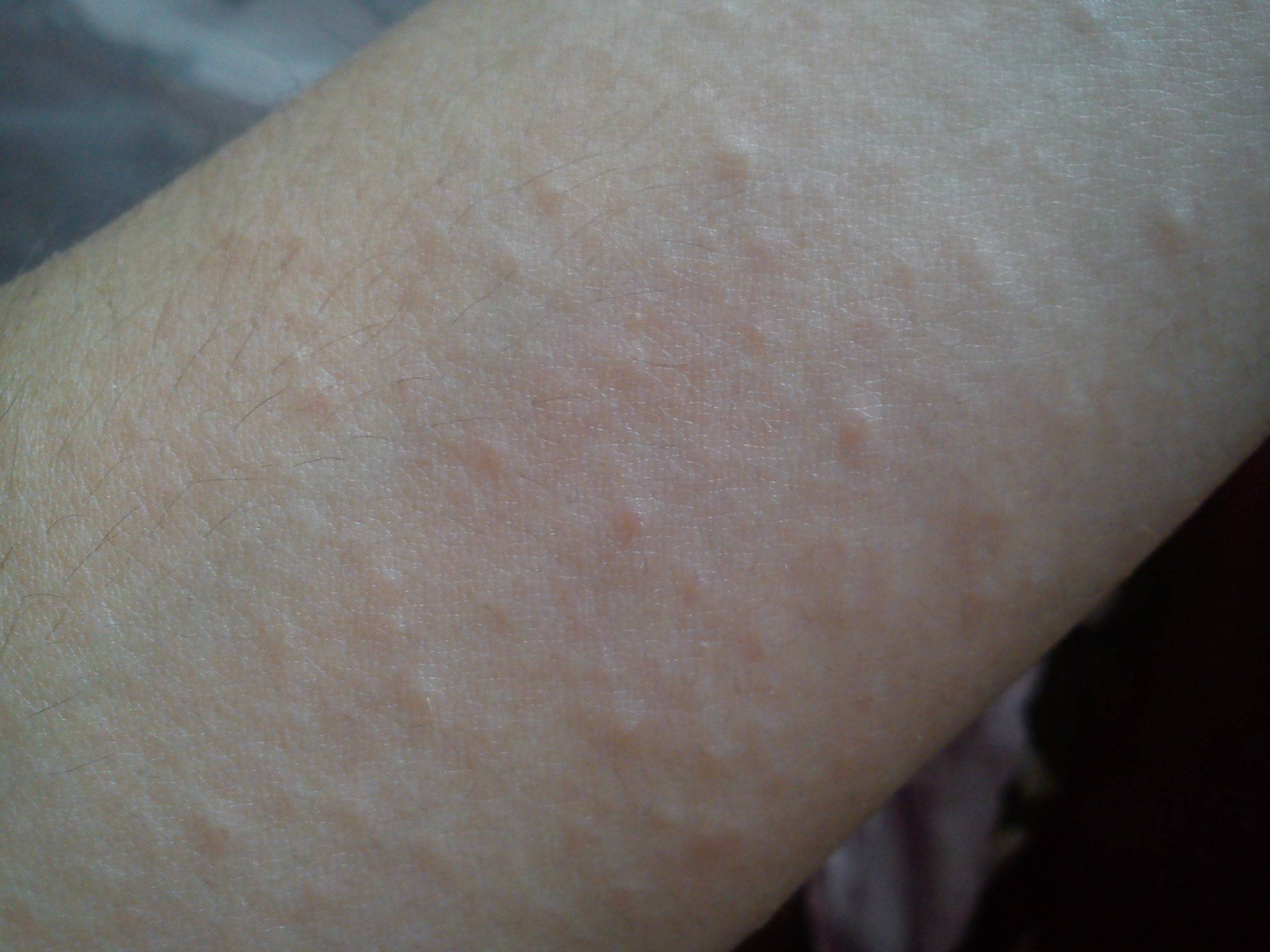 Это, например, блохи — постельные или песчаные.
Это, например, блохи — постельные или песчаные.
Если зудящие красные точки на коже вы обнаружили с утра или после пляжа, возможно, вас искусали.
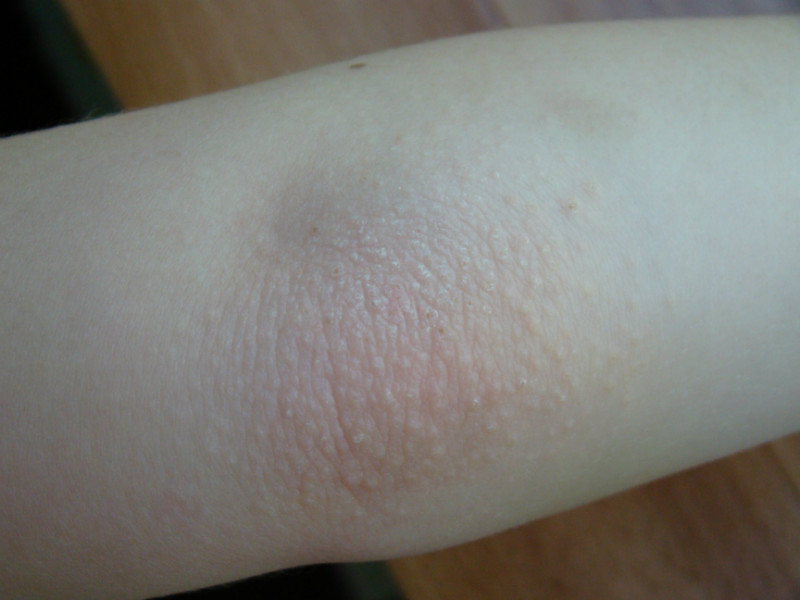
Фотоаллергия
Фото: wolfness72 / ShutterstockОткрыть изображение
Закрыть
Она же — аллергическая реакция на ультрафиолет («солнечное отравление»). Сыпь при этом может быть разной:
- мелкие зудящие покраснения;
- прыщики телесного цвета, на ощупь похожие на наждачную бумагу;
- волдыри;
- пятна отчётливого красного цвета, стремящиеся слиться в единое целое.
Чаще всего аллергия на солнце возникает из‑за того, что при загаре на коже присутствовало какое‑то вредное вещество — крем, лосьон, лекарственное средство, сок растения — и ультрафиолет превратил его в аллерген. Другой вариант: вы принимаете лекарство, из‑за которого кожа стала чувствительной к солнцу.
Контактный дерматит
Фото: Juergen Faelchle / ShutterstockОткрыть изображение
Закрыть
Возникает, когда на кожу попадает какое‑то токсичное вещество (аллерген) и эпидермис в ответ реагирует раздражением и высыпаниями.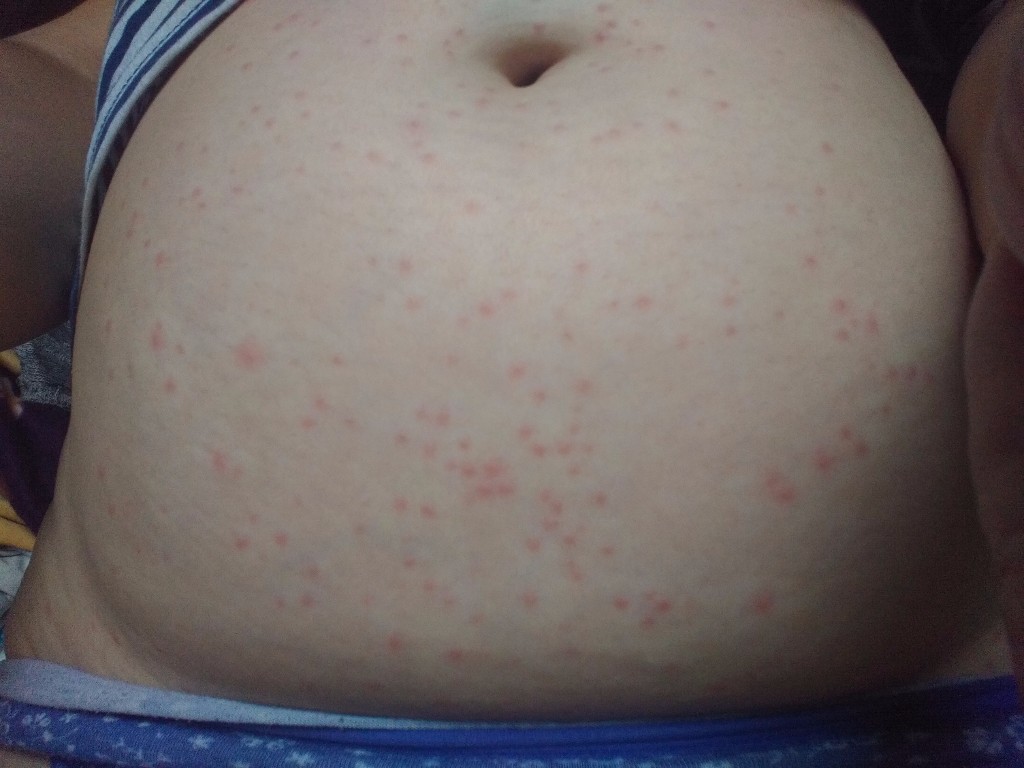 Аллергенами нередко выступают:
Аллергенами нередко выступают:
- Сок или пыльца некоторых растений, например ядовитого плюща или крапивы. Кожная реакция на пыльцу крапивы настолько распространена, что характерную сыпь на коже называют крапивницей.
- Латекс.
- Некоторые металлы, которые могут содержаться в бижутерии, заколках для волос, брелоках для ключей. Чаще всего аллергия возникает на никель, кобальт, хром, медь.
- Различные косметические продукты — от кремов до туалетной воды.
- Красители в дешёвой одежде.
Аллергия на лекарства
Фото: ARZTSAMUI / ShutterstockОткрыть изображение
Закрыть
Высыпания и зуд могут быть побочными эффектами некоторых препаратов, например антибиотиков. Если вы недавно начали принимать новое лекарство, загляните в инструкцию. Заодно проверьте, нет ли там упоминания о том, что препарат имеет фотосенсибилизирующий (то есть повышающий чувствительность к солнечному свету) эффект.
Поллиноз
Фото: namtipStudio / ShutterstockОткрыть изображение
Закрыть
Он же — аллергия на пыльцу.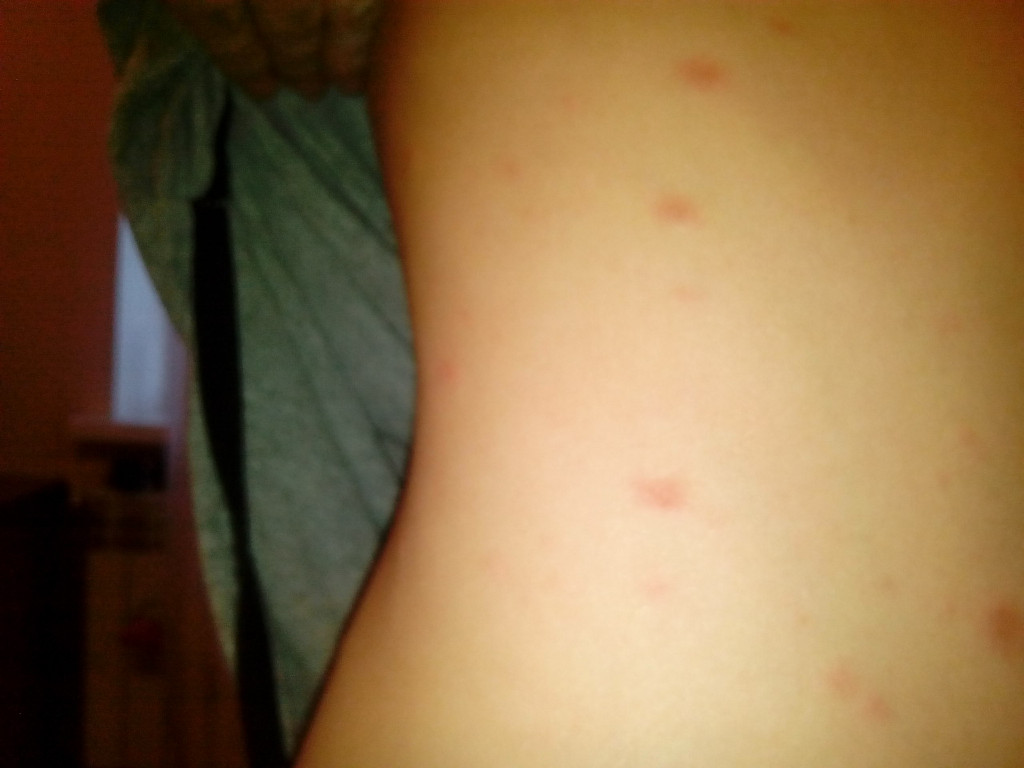 Этот вариант можно заподозрить, если сыпь появилась на фоне других признаков аллергической реакции:
Этот вариант можно заподозрить, если сыпь появилась на фоне других признаков аллергической реакции:
- насморка;
- слезящихся глаз;
- навязчивого кашля или чихания.
Пищевая аллергия
Фото: Africa Studio / ShutterstockОткрыть изображение
Закрыть
Может проявлять себя как крапивницей, появляющейся на разных участках тела, так и алыми высыпаниями на щеках (этот симптом более характерен для маленьких детей).
Самыми распространёнными продуктами‑аллергенами считаются :
- яйца;
- молоко;
- арахис и лесные орехи;
- рыба и ракообразные;
- пшеница;
- соя.
Инфекции кожи
Сыпь может появляться из‑за бактерий, грибков, вирусов, атакующих эпидермис.
Например, при стригущем лишае возникают округлые зудящие пятна с яркой каймой. Эта грибковая инфекция, вопреки стереотипам, может атаковать не только волосистую часть головы, но и любой другой участок кожи.
Фото: Phubes Juwattana / ShutterstockОткрыть изображение
Закрыть
Пример вирусной инфекции — контагиозный моллюск. Это заболевание даёт о себе знать выпуклыми красновато‑коричневыми и, что важно, твёрдыми бугорками диаметром 1–5 мм, которые могут появиться на любом участке тела. Несмотря на название, никакой моллюск под кожей не живёт. Это реакция кожи на вирус.
Это заболевание даёт о себе знать выпуклыми красновато‑коричневыми и, что важно, твёрдыми бугорками диаметром 1–5 мм, которые могут появиться на любом участке тела. Несмотря на название, никакой моллюск под кожей не живёт. Это реакция кожи на вирус.
Открыть изображение
Закрыть
Что делать, если появилась сыпь на теле
Симптомы, при которых надо как можно быстрее обратиться к врачу, описаны выше. Если у вас их нет, можно попробовать справиться с сыпью в домашних условиях .
- Следите за чистотой кожи. Утром, вечером и по мере загрязнения аккуратно промывайте её тёплой водой и мягким мылом без запаха. Пока сыпь не сойдёт, откажитесь от использования жёстких мочалок и щёток.
- Носите одежду из мягких и дышащих тканей. Раздражённая кожа должна дышать.
- Контролируйте влажность воздуха в помещении, где вы находитесь. Оптимальное значение — 40–60%.
- Исключите из рациона продукты — потенциальные аллергены.

- Если сыпь возникла после того, как вы начали пользоваться новой косметикой, на время откажитесь от неё. И проследите за своим состоянием.
- Увлажняйте кожу. Это уменьшит зуд и поможет эпидермису быстрее восстановиться. Лучше всего наносить увлажняющие средства сразу после душа или ванны. Пользуйтесь только гипоаллергенными кремами, лосьонами или гелями.
Если зуд настолько силён, что вы не можете о нём забыть, проконсультируйтесь с дерматологом или терапевтом. Врач порекомендует антигистаминные лекарства или аптечные мази, которые помогут снизить неприятные ощущения.
Обратиться к врачу стоит и в том случае, если сыпь не уменьшается спустя день‑два или кажется вам необычной, необъяснимой, вызывает беспокойство. Медик поставит точный диагноз и назначит наиболее эффективное лечение.
Читайте также 🧐
Теперь при COVID-19 есть ещё и сыпь / Блог компании Гельтек-Медика / Хабр
У врачей тоже проблемы с кожей, но уже из-за масок и агрессивных антисептиков
Наша лаборатория занимается разработкой средств для лечения и регенерации кожи уже несколько десятилетий. И вот прямо сейчас появились научные публикации о новом симптоме, который прямо нас касается. И мне есть что рассказать.
И вот прямо сейчас появились научные публикации о новом симптоме, который прямо нас касается. И мне есть что рассказать.
Денис Проценко, главный врач Коммунарки, сообщал, что у большинства пациентов больничного комплекса наблюдаются высыпания на животе и руках. Итальянский врач, Себастиано Рекалькати, также отметил 20,4 % пациентов с кожными проявлениями — эритематозная сыпь (14 случаев), распространённая крапивница (три случая), ветрянкоподобные пузырьки (один случай).
Кроме этого, глава исследовательской группы врачей, Игнасио Гарсия-Довал, также провёл исследование, обобщив симптоматику на базе 375 клинических случаев. Из необычных особенностей авторы отметили полиморфизм (разнородность) кожных проявлений заболевания.
Всего ими было выделено пять разновидностей кожных симптомов.
Что происходит с кожей
Если для большинства обычных людей все патологические кожные элементы очень условно делятся на шелушение, пупырышки и красные пятнышки, то, с точки зрения дерматологов, всё довольно строго классифицируется и имеет свои обозначения.
 Картинки спрятала под спойлеры, на случай, если кого-то психологически травмирует вид поражений кожи.
Картинки спрятала под спойлеры, на случай, если кого-то психологически травмирует вид поражений кожи.Ковидные пальцы
Ковидные пальцы
«Ковидные пальцы», напоминающие последствия обморожения
Распространённость: 19 %
Несимметричные пятна, напоминающие картину обморожения. Как правило, встречаются только у молодых пациентов на поздних стадиях развития заболевания. Из-за специфичности картины явление уже получило неофициальное название «Ковидные пальцы».
Очаговые высыпания с мелкими волдырями
Распространённость: 9 %
Могут возникать практически где угодно на торсе, руках и ногах. Часто чешутся. Появляются раньше всех других симптомов и встречаются преимущественно у людей среднего возраста.
Очаговые высыпания, напоминающие крапивницу
Сыпь на животе
Характерная сыпь на животе пациента c Covid-19
Распространённость: 19 %
По структуре эта сыпь похожа на обычную аллергическую крапивницу и чаще всего встречается на торсе. Обычно чешется.
Обычно чешется.
Макулопапулезные высыпания
Макулопапулезная сыпь
На самом деле это живот при краснухе. Но тип сыпи очень похож
Распространённость: 47 %
Выглядят как красные небольшие плоские или выпуклые папулы, возвышающиеся над поверхностью кожи. Чаще всего этот тип высыпаний появляется одновременно с другими симптомами и сопровождает тяжёлое течение заболевания.
Тайские исследователи также сообщают, что коронавирусная сыпь может быть перепутана с проявлениями, характерными для лихорадки Денге. Впрочем, комары-переносчики этой лихорадки почти не встречаются в большинстве регионов нашей страны и для нас не очень актуальны.
Ливедо
Нога с ливедо
Сетчатое ливедо с характерным сосудистым рисунком
Распространённость: 6 %
Ливедо — это появление пурпурного сетчатого рисунка венул на коже. Изменение цвета вызвано разбуханием венул вследствие непроходимости капилляров из-за образования мелких тромбов. Один из ключевых моментов в течении Covid-19 — риски формирования тромбов, как в мелких, так и крупных сосудах. Механизмы до этого эффекта до конца не выяснены, но есть предположения, что это может быть связано с активацией агрегации тромбоцитов, так как эндотелий сосудов имеет рецепторы АПФ2 и является мишенью для вируса.
Изменение цвета вызвано разбуханием венул вследствие непроходимости капилляров из-за образования мелких тромбов. Один из ключевых моментов в течении Covid-19 — риски формирования тромбов, как в мелких, так и крупных сосудах. Механизмы до этого эффекта до конца не выяснены, но есть предположения, что это может быть связано с активацией агрегации тромбоцитов, так как эндотелий сосудов имеет рецепторы АПФ2 и является мишенью для вируса.
Как правило, этот симптом характерен для пожилых пациентов, с тяжёлым течением заболевания. У них и так не всё в порядке с микроциркуляцией из-за возраста, а тут ещё и такой подарок вирусный сверху.
Как нам это поможет в ранней диагностике?
Никак.
Во-первых, симптомы чаще всего проявляются уже у пациентов со средним и тяжёлым течением заболевания, когда сомнений в диагнозе уже нет.
Во-вторых, они крайне неспецифичны. Вы могли получить аллергию на сельдерей или принятые препараты, вас могли покусать комары, или вы неудачно позагорали на балконе своей квартиры.
Более того, несмотря на эпидемию, у нас никуда не делась изредка встречающаяся корь, краснуха у непривитых людей и другие вирусные инфекции. А ещё различные энтеровирусы, включая те же Коксаки и ECHO-вирусы. Они также вызывают сыпь.
Тем не менее это может помочь в прогнозировании течения заболевания у людей, которые уже находятся на лечении в стационарах. Так, симптомы ишемии и микротромбозов на коже могут говорить об ухудшении состояния и необходимости назначения антикоагулянтов.
Почему не замечали раньше?
Филогенетическая карта распространения штаммов SARS-nCoV-2. Начало марта
Американский CDC также на данный момент не включил кожные проявления в список типичных проявлений болезни. В ранее разработанных приложениях для сбора статистики, таких как COVID Symptom Tracker от King’s College London, также отсутствуют вопросы по кожным высыпаниям.
Возможно, в ближайшее время их добавят в диагностические чек-листы, как в своё время произошло с потерей вкуса и запаха.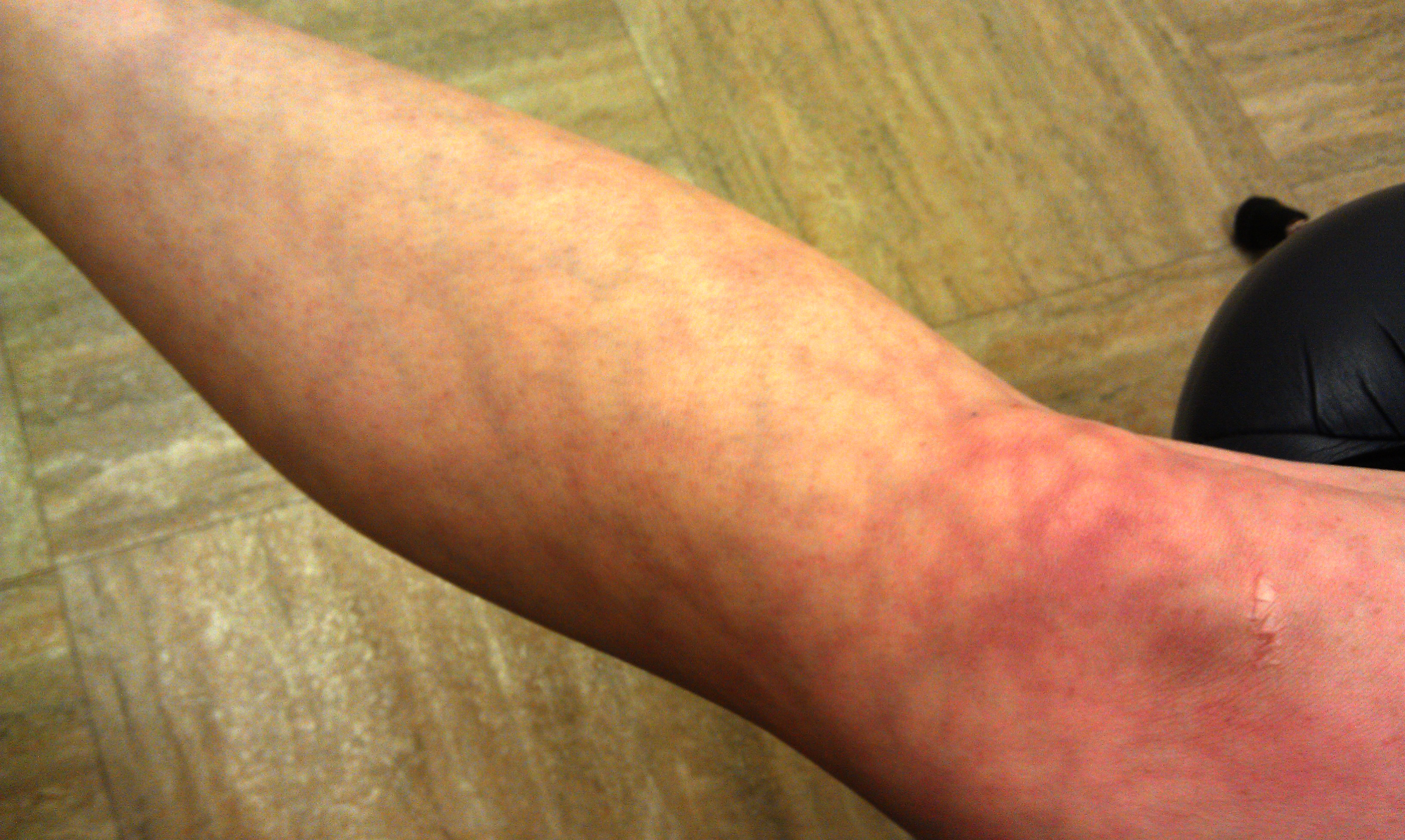
У меня есть несколько гипотез, почему сообщения о кожных симптомах появились только сейчас. Наименее вероятный, на мой взгляд, вариант — их не замечали или не считали существенными. Это довольно странно, с учётом того, что та же диарея и головная боль были учтены.
Вторая гипотеза — более вероятная, на мой взгляд, изменения свойств самого вируса и его клинических проявлений.
Судя по генетическим данным, которые заботливо аккумулируются и визуализируются на nextstrain.org, генетически штаммы, выявленные в России, были привезены из Европы и США. Причём основная часть штаммов США так же происходит из Европы (Италия и Испания). Первоначальный «нулевой» штамм из Китая, по-видимому, не выявляется среди нашей популяции.
Филогенетическое дерево штаммов SARS-nCoV-2. Китай, Азия и Австралия фиолетовые, мы сине-зелёные, Европа жёлтая, а США — красные
Как уже не раз писалось, бетакоронавирусы относятся к группе относительно генетически устойчивых вирусов и медленно мутируют. Штаммы, самые далёкие от исходного, имеют не более 18 отличающихся нуклеотидов. Это относительно немного, с учётом того, что весь геном вируса имеет в районе 29 000 нуклеотидов. Тем не менее отдельные нуклеотидные замены могут привносить новые клинические проявления и симптомы.
Штаммы, самые далёкие от исходного, имеют не более 18 отличающихся нуклеотидов. Это относительно немного, с учётом того, что весь геном вируса имеет в районе 29 000 нуклеотидов. Тем не менее отдельные нуклеотидные замены могут привносить новые клинические проявления и симптомы.
Сами исследователи предполагают, что подобная симптоматика может быть следствием взаимодействия с другими хроническими вирусными инфекциями, такими как Herpes Zoster.
Что делать, если вас обсыпало
Для начала не паникуйте. Риск того, что вы всё равно заразитесь, никуда не денется, но с большой вероятностью вы его перенесёте в лёгкой форме. Исключите любые контакты с другими людьми. Даже если это не Covid-19, а скажем, краснуха, то она тоже будет не подарок для остальных, особенно для непривитых беременных.
Если у вас есть ещё какие-то симптомы из общего списка, не надо бежать сломя голову в поликлинику и кашлять на всех прохожих. Звоните на горячую линию 8-800-2000-112 и ждите людей с огнемётами врача. Если стало совсем плохо — сразу вызывайте скорую. В любом случае, скорее всего, вы просто посидите дома с температурой, и этим всё ограничится.
Если стало совсем плохо — сразу вызывайте скорую. В любом случае, скорее всего, вы просто посидите дома с температурой, и этим всё ограничится.
Как вы понимаете, при глобальной пандемии никто не будет заморачиваться с сыпью или ускорением регенерации кожных повреждений. Дышишь? Вот и молодец. Тем более, что большинство будет болеть в лёгкой форме. Терпеть зуд, чесаться и ходить пятнистым, конечно, вовсе не обязательно. Обычно подобные дерматиты довольно хорошо поддаются лечению. Сейчас расскажу, что можно сделать.
Если не повезло и это Covid-19
В медицине есть несколько типовых патологических процессов. Например, воспаление. Не так важно, абсцесс пятки это, обострение тонзиллита или дерматит. Общие принципы повреждения и ответной реакции организма во многом схожи. Ключевые механизмы при этом всегда сводятся к тому, что локально ткани начинают страдать от нехватки кислорода, развивается ацидоз — смещение pH в кислую сторону. Плюс расширяются сосуды и увеличивается их проницаемость.
 В итоге жидкость из сосудистого русла устремляется в окружающие ткани и формирует отёк, который ещё больше ухудшает кровообращение. Бонусом ко всему, перестают работать механизмы защиты от свободных радикалов, такие как супероксиддисмутаза. В результате кислородные радикалы начинают повреждать мембраны клеток. Различные дерматиты, включая ковидные, не исключение. Поэтому, чтобы поддержать ткани в условиях гипоксии, будет оправдано использование комбинации из витаминов С и P. Витамины группы P относятся к производным флавоноида кверцетина. Они работают как антиоксиданты, снижая ломкость и проницаемость сосудов из-за перекисного окисления липидов клеток эндотелия в зонах гипоксии. В частности, они показаны при варикозном расширении вен, аллергических заболеваниях и заболеваниях, вызывающих сыпь (сыпной тиф, корь, скарлатина).
В итоге жидкость из сосудистого русла устремляется в окружающие ткани и формирует отёк, который ещё больше ухудшает кровообращение. Бонусом ко всему, перестают работать механизмы защиты от свободных радикалов, такие как супероксиддисмутаза. В результате кислородные радикалы начинают повреждать мембраны клеток. Различные дерматиты, включая ковидные, не исключение. Поэтому, чтобы поддержать ткани в условиях гипоксии, будет оправдано использование комбинации из витаминов С и P. Витамины группы P относятся к производным флавоноида кверцетина. Они работают как антиоксиданты, снижая ломкость и проницаемость сосудов из-за перекисного окисления липидов клеток эндотелия в зонах гипоксии. В частности, они показаны при варикозном расширении вен, аллергических заболеваниях и заболеваниях, вызывающих сыпь (сыпной тиф, корь, скарлатина).Эта группа компонентов особенно хорошо работает, если её применять локально. Наша лаборатория в своё время разработала крайне эффективный гель Neo. Не обращайте внимания на то, что он «антивозрастной». В данном случае он будет очень уместен с точки зрения патогенеза процесса, который ухудшает микроциркуляцию и повреждает сосудистую стенку. В этом геле так же есть витамин C, а производное кверцетина представлено дигидрокверцетином, схожего по своему эффекту с рутозидом. Кроме того, его структура реализована на сложном фосфолипидном комплексе, который позволяет доставить все активные компоненты сквозь защитный липидный слой кожи. Если сыпь чешется — можно дополнительно посмотреть в сторону гелей с Диметинденом в составе. Это очень неплохой местный антигистаминный препарат, снимающий зуд.
В данном случае он будет очень уместен с точки зрения патогенеза процесса, который ухудшает микроциркуляцию и повреждает сосудистую стенку. В этом геле так же есть витамин C, а производное кверцетина представлено дигидрокверцетином, схожего по своему эффекту с рутозидом. Кроме того, его структура реализована на сложном фосфолипидном комплексе, который позволяет доставить все активные компоненты сквозь защитный липидный слой кожи. Если сыпь чешется — можно дополнительно посмотреть в сторону гелей с Диметинденом в составе. Это очень неплохой местный антигистаминный препарат, снимающий зуд.
В результате мы снизим воспаление и поможем коже прийти в нормальное состояние.
Если это не Covid-19
Если тесты отрицательные и у вас не Covid-19, то для начала радуемся.
Вспоминайте, что ели в ближайшее время. Я в своё время так пошла сдаваться врачам в местный кожно-венерологический диспансер с подозрением на страшную и коварную болезнь. Оказалось, что это банальная крапивница, вызванная недавно выпитым новым чаем «Горные травы». Что туда намешали, сказать трудно, но мой организм был возмущён. Врачи вкололи в мышцу живительную дозу глюкортикоидного гормона и отпустили обратно.
Что туда намешали, сказать трудно, но мой организм был возмущён. Врачи вкололи в мышцу живительную дозу глюкортикоидного гормона и отпустили обратно.
Если нет каких-то других проблем, можно принять антигистаминные препараты в обычной дозе, которую вам назначал врач при аллергии. Обычно этого будет достаточно, чтобы унять зуд и убрать аллергическую сыпь.
Лучше просто вымойте руки
Спирт и другие антисептики повреждают кожу
Не забывайте, что помимо вирусных заболеваний кожу также повреждает непрерывное мытьё рук антисептиками и мылом. Используйте их только тогда, когда это действительно необходимо. Не надо убивать естественный микробиом вашей кожи, поливая её агрессивными веществами каждые несколько минут.
Используйте спирт тогда, когда не можете добраться до ближайшей раковины и мыла. Хоть мытьё рук вирус и не убивает, но полностью смывает его с кожи. Спирт способен растворять защитный липидный слой кожи, который позволяет нам противостоять бактериям и плесени, которые пытаются нас непрерывно сожрать. В итоге вы убиваете какое-то количество вирусов и бактерий, попавших на кожу, но оставляете её беззащитной. Следующая порция бактерий с дверной ручки придёт уже на повреждённую кожу и с большим удовольствием начнёт её колонизировать.
В итоге вы убиваете какое-то количество вирусов и бактерий, попавших на кожу, но оставляете её беззащитной. Следующая порция бактерий с дверной ручки придёт уже на повреждённую кожу и с большим удовольствием начнёт её колонизировать.
Если вы постоянно вынуждены обрабатывать руки дезинфицирующими растворами, особенно на спиртовой основе, могу посоветовать нашу серию Hydratation. Она должна помочь прикрыться от непрерывного химического повреждения. Ключевой компонент там — высокомолекулярная гиалуроновая кислота, которая помогает восстановить защитный слой и насытить кожу влагой.
Когда живёшь в респираторе
Вы никогда не засыпали лицом на рельефном полотенце? Когда встаёшь, смотришь в зеркало и видишь своё лицо в красивую клеточку. Когда вы сдавливаете кожу в одном и том же участке в течение продолжительного времени, вы блокируете ток крови в локально расположенных капиллярах.
 Обычно это довольно быстро проходит. Походил немного помятым, умылся и снова красивый.
Обычно это довольно быстро проходит. Походил немного помятым, умылся и снова красивый.Поэтому, если без маски не обойтись — в первую очередь постарайтесь распределить нагрузку как можно равномернее. Например, тонкие петли обычной хирургической маски очень быстро травмируют нежную кожу за ушами. Плюс обязательно обрабатывайте участки, которые испытывают максимальную нагрузку, специальными средствами.
Мы долго занимались вопросами восстановления трофики кожи после повреждений. Одной из крутых разработок в этом направлении получился гель Интенсив-регенерация. У него очень мощный восстанавливающий эффект за счёт гиалуроновой кислоты, бета-глюкана и Д-пантенола. Плюс растительные экстракты для противовоспалительного эффекта.
Идеально красиво не будет, но коже будет намного легче.
Перчатки
В ряде городов страны, в частности в Москве, сделали обязательным ношение перчаток. Эффективность этого решения напрямую зависит от того, насколько вы привыкли их носить. Сами по себе перчатки не помогут снизить риск заражения. Вирус, даже в виде лужи инфицированной слизи на сиденье метро, не может проникнуть через кожу рук в организм. Вы должны самостоятельно втереть его в глаза, нос или рот. Скорее всего, снижение рисков будет связано с тем, что большинству людей непривычно носить перчатки и они будут вспоминать, что лицо трогать не стоит.
 Для них это уже вторая кожа. Тут можно посоветовать купить максимально уродливые перчатки, которые будут не очень удобны. Например, взять полиэтиленовые, как для бургеров.
Для них это уже вторая кожа. Тут можно посоветовать купить максимально уродливые перчатки, которые будут не очень удобны. Например, взять полиэтиленовые, как для бургеров.Многие столкнутся с профессиональной проблемой многих врачей — аллергией на латекс, если вы выберете этот материал. Внешне это выглядит как типичный контактный дерматит с покраснением и зудом. Я бы посоветовала в первую очередь исключить аллерген, тщательно вымыть руки от частичек латекса на руках и обработать гелем Интенсив-регенерация. Он отлично себя показал при аллергических дерматитах. Я думаю, что про перчатки мы скоро сделаем отдельный большой пост.
Не будьте ипохондриками
Внимание к своему организму — это очень важно. Только не нужно превращаться в робота Марвина из «Автостопом по Галактике». Просто постарайтесь максимально ограничить свои контакты с другими, если есть хоть какие-то подозрения, что вы заболели.
Если у вас появилась сыпь, но в течение пары недель не проявилось никаких других характерных симптомов и температуры, то, скорее всего, это не Covid-19, а неудачный стиральный порошок или что-то подобное.
А ещё можете зайти к нам в telegram-канал (@geltek_cosmetics). Там мы рассказываем интересные штуки про хроники нашей уютной лаборатории. Берегите себя.
Причины возникновения сыпи у детей
Естественно, что грамотно определить причину возникновения высыпания, поставить диагноз и назначить лечение ребенку может только детский врач-педиатр, дерматолог или аллерголог. Но оказать первоначальную помощь, снять зуд и помочь малышу могут и сами родители, зная основные признаки и причины возникновения сыпи. На первом этапе важно определить, какой характер носит высыпание — инфекционное, аллергическое или не относящееся ни к одному из вышеперечисленных.
Причины возникновения высыпаний у детей:
1. Угри новорожденных. Впервые могут возникнуть у новорожденных в возрасте 1 — 2 месяца. Как правило, такие высыпания носят гормональный характер, не заразны и не являются аллергией. Сыпь в виде прыщиков, иногда с белой точкой посередине появляется на голове, теле грудничка. Если нет гнойных отделений, то высыпание проходит самостоятельно и не требует лечения. Угри могут возникнуть и у подростков. Они чаще всего появляются на лице в виде черных точек и связаны с гормональными изменениями в организме подростка и усиленной работой сальных желез. Для предотвращения угревой сыпи существуют косметические лосьоны, гели для умывания и другие средства. При воспалении лучше обратиться за консультацией к детскому дерматологу или косметологу, т.к. может понадобиться лечение антибиотиками;
Сыпь в виде прыщиков, иногда с белой точкой посередине появляется на голове, теле грудничка. Если нет гнойных отделений, то высыпание проходит самостоятельно и не требует лечения. Угри могут возникнуть и у подростков. Они чаще всего появляются на лице в виде черных точек и связаны с гормональными изменениями в организме подростка и усиленной работой сальных желез. Для предотвращения угревой сыпи существуют косметические лосьоны, гели для умывания и другие средства. При воспалении лучше обратиться за консультацией к детскому дерматологу или косметологу, т.к. может понадобиться лечение антибиотиками;
2. Крапивница – это аллергическая реакция на коже ребенка, сопровождающаяся зудом и появлением волдырей на различных участках тела, в некоторых случаях может повышаться температура и нарушаться стул ребенка. Волдыри появляются внезапно и также быстро могут исчезать, но иногда они проходят только через несколько дней. Причинами появления крапивницы могут быть различные факторы: гормональные нарушения, сбои в работе печени, почек, потребление продуктов, вызвавших аллергическую реакцию (рыба, яйца, цитрусовые и т. д.), укусы насекомых, реакция на солнечные лучи, перемену температур, эмоциональные стрессы и т.д.. Крапивница может быть хронической и не проходить в течение длительного времени, и острой – исчезающей через несколько часов. Для лечения крапивницы важно выявить основную причину, вызвавшую ее;
д.), укусы насекомых, реакция на солнечные лучи, перемену температур, эмоциональные стрессы и т.д.. Крапивница может быть хронической и не проходить в течение длительного времени, и острой – исчезающей через несколько часов. Для лечения крапивницы важно выявить основную причину, вызвавшую ее;
3. Пищевая аллергия проявляется в виде пятен розовато-красного цвета. Является немного выпуклой, отечной в местах расчесывания и сопровождается зудом. Локализуется, как правило, на щечках младенца, но может появляться и на других частях тела. Может возникнуть как у грудничков, так и у подростков. Если малыш находится на грудном вскармливании, то возникшая аллергия связана с продуктами, употребленными мамой. Если новорожденный на искусственном вскармливании, то аллергическая реакция может появиться на смесь. У детей старшего возраста пищевую аллергию могут вызывать рыба, яйца, орехи, шоколад, клубника и другие продукты питания;
Аллергия, как правило, сопровождается отеками, которые в свою очередь при ненадлежащем лечении и несвоевременном оказании помощи вызывают удушье.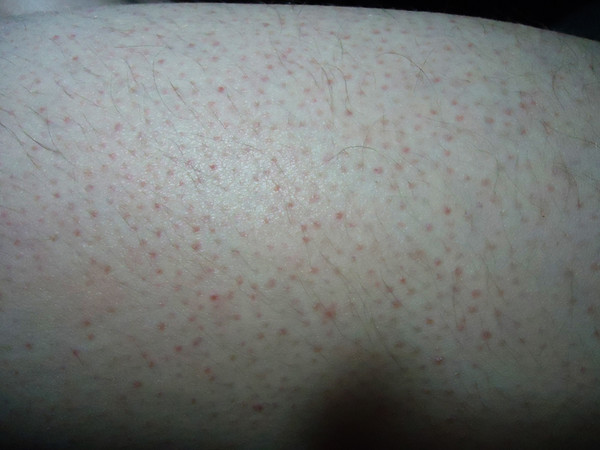 При возникновении аллергии любого характера требуется консультация педиатра для помощи в подборе оптимальной смеси малышу, или детского дерматолога — аллерголога для направления на лабораторные исследования детей старшего возраста;
При возникновении аллергии любого характера требуется консультация педиатра для помощи в подборе оптимальной смеси малышу, или детского дерматолога — аллерголога для направления на лабораторные исследования детей старшего возраста;
4.Бытовая аллергия. Может возникнуть как у новорожденных, так и у детей постарше. Проявляется, как правило, в виде прыщиков по всему телу и сопровождается слезоточением, чиханием. Причинами возникновения такой реакцией организма может быть стиральный порошок и другие моющие средства, пыль, растения, шерсть животных и т.д. Аллергическая сыпь отличается от инфекционной тем, что при ней ребенок не температурит, у него нет общих недомоганий, нет потери аппетита, сонливости;
5. Потница. Возникает в основном у детей грудного возраста. Проявляется в виде красных прыщиков по всему телу, особенно в паховой зоне. Пораженные места необходимо мазать специальным детским кремом, чаще устраивать крохе воздушные ванны и менять подгузник;
6. Розеола (инфекционная эритема) – детское острое вирусное заболевание, поражающее только детей до 2 — х лет. Очень часто розеолу путают с ОРВИ или краснухой. В начале болезни у малыша резко повышается температура, которая держится 3 — 5 дней и после этого ребенок покрывается красно — розовой сыпью, исчезающей за 5 — 7 дней. Это не опасное заболевание, оно не требует лечения и в случае ее появления ребенку следует давать только жаропонижающие препараты;
Розеола (инфекционная эритема) – детское острое вирусное заболевание, поражающее только детей до 2 — х лет. Очень часто розеолу путают с ОРВИ или краснухой. В начале болезни у малыша резко повышается температура, которая держится 3 — 5 дней и после этого ребенок покрывается красно — розовой сыпью, исчезающей за 5 — 7 дней. Это не опасное заболевание, оно не требует лечения и в случае ее появления ребенку следует давать только жаропонижающие препараты;
7. Ветрянка. Это распространенное детское инфекционное заболевание, требующее лечения. Инкубационный период этого заболевания может длиться от 11 до 21 дня. Возникает в любом возрасте. Сопровождается сыпью на коже и слизистых оболочках в виде красных пятен, в центре которых локализуются волдыри с желтоватой жидкостью. Сопровождается зудом. По мере протекания заболевания, волдыри лопаются, образуются корочки, оставляющие рубцы, если ребенок расчесал волдырь и занес инфекцию. Заболевание может вызывать также повышение температуры и головную боль;
8. Корь – это острое инфекционное заболевание, встречающееся довольно редко в связи с применением прививок. Кроме того этот вирус редко активизируется у малышей до 8 месяцев, т.к. их защищает переданный матерью иммунитет. Болезнь начинается с симптомов обычного простудного заболевания — кашель, слезоточение, чихание и повышение температуры до 40 С. Далее у ребенка появляются белые пятна на слизистой поверхности щек, выделения из носа, сильная головная боль, светобоязнь. Затем в течение нескольких дней возникают красные пятна различной формы на лице, шее, около головы и далее по всему телу. Заболевание заразно в течение недели с момента появления первых признаков. Вирус опасен такими осложнениями, как: менингит, воспаление легких, развитие глухоты, поражение мозга и даже смерть;
Корь – это острое инфекционное заболевание, встречающееся довольно редко в связи с применением прививок. Кроме того этот вирус редко активизируется у малышей до 8 месяцев, т.к. их защищает переданный матерью иммунитет. Болезнь начинается с симптомов обычного простудного заболевания — кашель, слезоточение, чихание и повышение температуры до 40 С. Далее у ребенка появляются белые пятна на слизистой поверхности щек, выделения из носа, сильная головная боль, светобоязнь. Затем в течение нескольких дней возникают красные пятна различной формы на лице, шее, около головы и далее по всему телу. Заболевание заразно в течение недели с момента появления первых признаков. Вирус опасен такими осложнениями, как: менингит, воспаление легких, развитие глухоты, поражение мозга и даже смерть;
9. Скарлатина – это острое инфекционное стрептококковое заболевание. Начинается с воспаления горла, высокой температуры, увеличения миндалин, в некоторых случаях с налетом.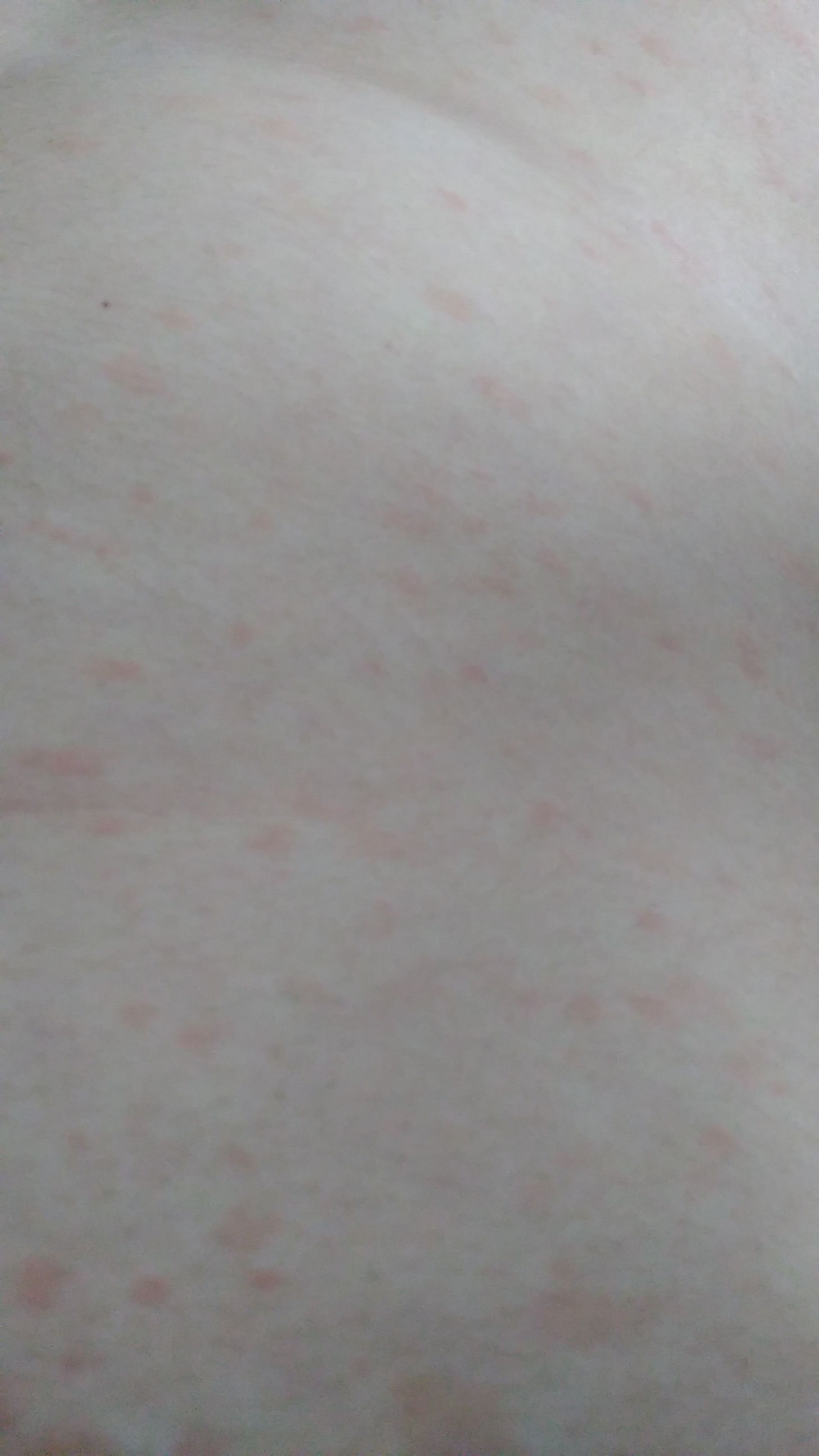 Далее появляется мелкая точечная сыпь на спине, груди, коленях, подмышках, в паху и быстро распространяется по всему телу и лицу. Белой остается только область вокруг рта. Горло и язык становятся очень красными. К концу болезни начинается шелушение кожи на пальцах ног и рук;
Далее появляется мелкая точечная сыпь на спине, груди, коленях, подмышках, в паху и быстро распространяется по всему телу и лицу. Белой остается только область вокруг рта. Горло и язык становятся очень красными. К концу болезни начинается шелушение кожи на пальцах ног и рук;
10. Краснуха – это острое инфекционное заболевание. Болезнь начинается с незначительного повышения температуры и увеличения лимфатических узлов в околоушной и шейной области. Также появляется мелкая сыпь на лице и за ушами, а затем по всему телу. Краснуха очень опасна для беременных женщин, а у детей старшего возраста и подростков могут наблюдаться осложнения. У малышей заболевание протекает в достаточно легкой форме;
11. Менингит — это воспаление оболочек головного и спинного мозга. Сыпь при менингите не является основным признаком. Однако при этом заболевании высыпания появляются на задней стенке глотки, а также на бедрах, спине, ягодицах в виде красной сыпи различной формы.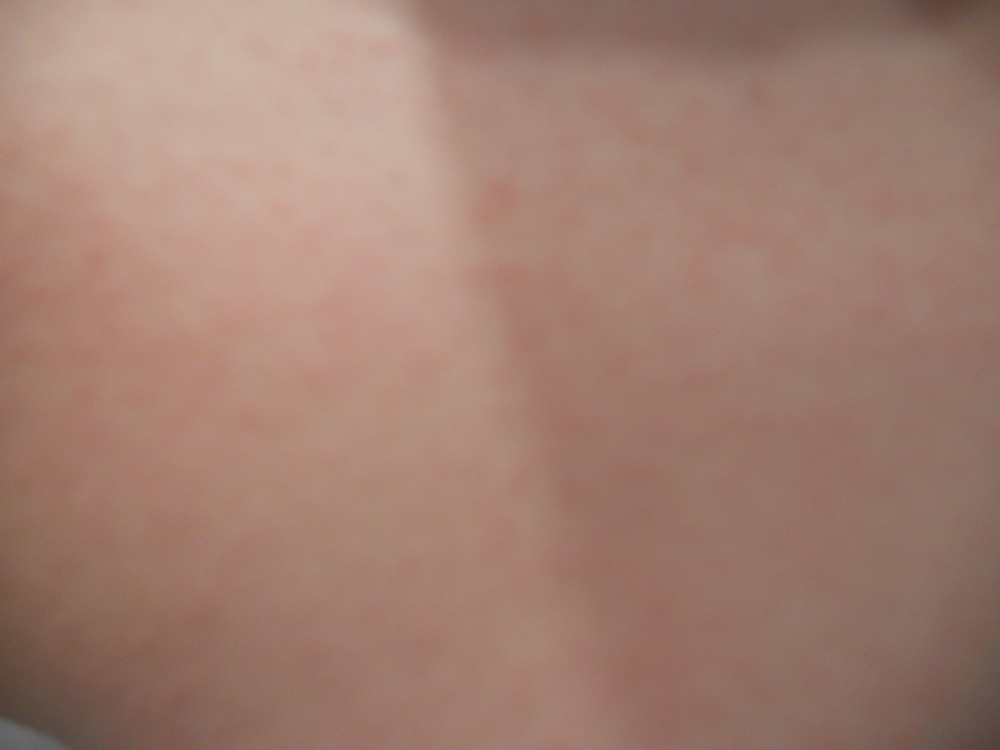 При менингите наблюдаются такие симптомы, как очень высокая температура, сильная головная боль, рвота, светобоязнь, напряжение мышц шеи. При малейших подозрениях на менингит родители должны срочно обратиться к врачу. Своевременная помощь при этом заболевании спасет ребенку жизнь;
При менингите наблюдаются такие симптомы, как очень высокая температура, сильная головная боль, рвота, светобоязнь, напряжение мышц шеи. При малейших подозрениях на менингит родители должны срочно обратиться к врачу. Своевременная помощь при этом заболевании спасет ребенку жизнь;
12. Стрептодермия – это кожное инфекционное заболевание, возбудителем которого является стафилококк. Болезнь поражает, как правило, околоносовую и околоротовую область. В начале появляются покраснения вокруг носа и рта, затем маленькие пузырьки с жидкостью. Когда они лопаются, остаются желтые корочки. Заболевание может сопровождаться повышением температуры;
13. Герпес — это инфекционное заболевание, сопровождающееся возникновением пузырьков на коже и слизистых оболочках, у детей чаще всего располагается на губах. Это заболевание крайне редко проявляется у новорожденных, т.к. им передается материнский иммунитет. Ему подвержены дети, начиная с 3 — 4 лет. Помимо сыпи, болезнь может сопровождаться болью в горле, повышением температуры.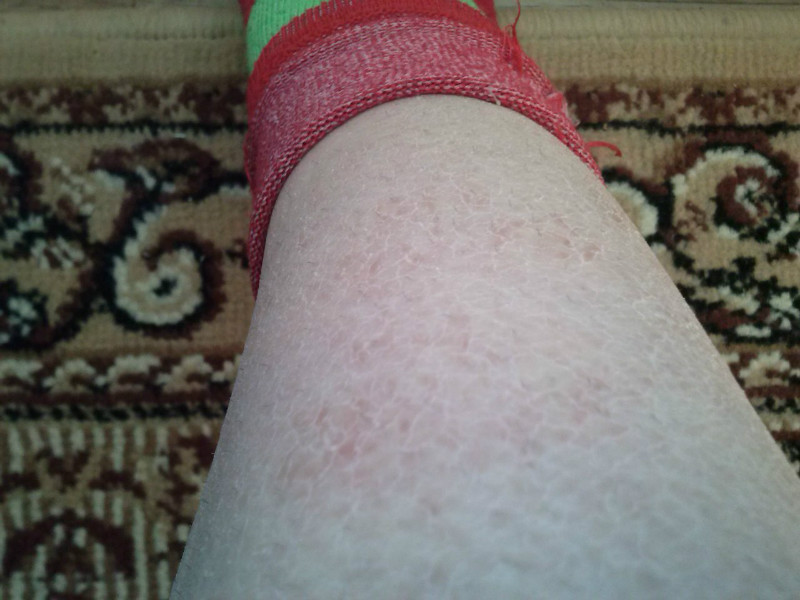
Кожных высыпаний и заболеваний у детей великое множество, они могут быть очень похожими, но одни совершенно безобидны для здоровья вашего ребенка, другие же несут угрозу не только общему состоянию, но и детской жизни! Не рискуйте, и при малейших сомнениях, при появлении каких-либо пятен, сыпи и других симптомов обращайтесь к детскому врачу-педиатру, который при необходимости направит Вас с ребенком к детскому дерматологу, аллергологу, неврологу или другому узкопрофильному специалисту в зависимости от характера сыпи и тяжести протекания кожного заболевания.
Наши клиники в Санкт-Петербурге
Медицентр Юго-ЗападПр.
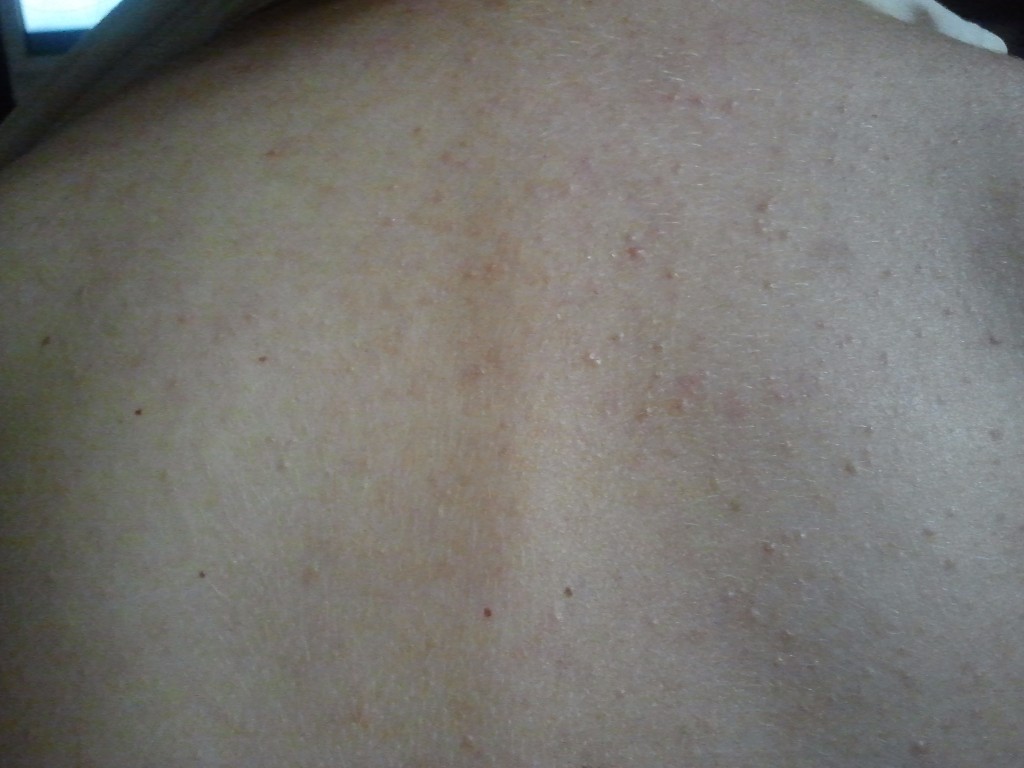 Маршала Жукова 28к2
Маршала Жукова 28к2Кировский район
- Автово
- Проспект Ветеранов
- Ленинский проспект
Получить подробную информацию и записаться на прием Вы можете по телефону +7 (812) 640-55-25
Аллергические кожные реакции — симптомы, причины и лечение
Симптомы и причины реакцийНаша иммунная система защищает нас от любого вида атаки «врагов», таких как бактерии и токсины. Как мы знаем, наше тело, когда вступает в контакт с аллергеном, вызывает аллергическую реакцию легкую или тяжелую, в зависимости от случая.
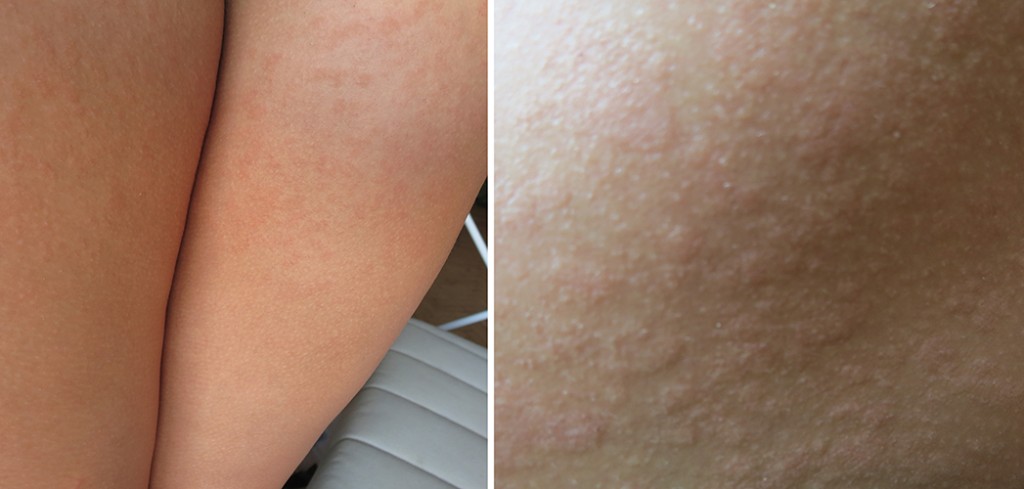
Существует огромное количество аллергенов:
• Растения,
• Пыльца,
• Животные (перхоть или слюна),
• Пищевые продукты,
• Пыль,
• Лекарства и др.
В настоящее время резко увеличилось количество людей, заболевших кожной аллергией. Кожная аллергия может проявляться в виде сыпи, отека, зуда, боли, волдырей, раздражения мочевого пузыря, высыпаний.
Виды кожных раздражений
Когда мы говорим о кожной аллергии, мы имеем в виду конкретную болезнь, которая может проявиться на какой-либо части тела или, если форма более тяжелая, то может распространиться на очень больших участках.
Раздражения кожи бывают нескольких типов:
• Без инфекции;
• Из-за грибов или бактерий;
• Красные пятна или точки на спине или груди;
• Кожные симптомы аллергии.
Аллергическую реакцию может вызвать никель, золото, серебро, продукты питания (особенно рыба), шампунь, гель для душа и т. д.
д.
Что делать или не делать в случае аллергии кожи?
Для облегчения симптомов:
• Стараться не использовать тяжелую одежду,
• Закрывать кожу от солнца,
• Одежда должна быть только натуральная: хлопок, лен.
Кроме того, мы должны избегать продуктов, содержащих пшеницу.
Диагностика аллергии кожи
Нужно сделать тесты на коже для определения аллергенов. Данное исследование не предусматривает каких-либо побочных эффектов и очень простое. Если аллерген не удалось выявить с помощью данного теста, то берут анализ крови (тест ISAC), который более эффективный. Через 30 минут уже можно выяснить, какое вещество организм считает вредным.
Если результат теста положительный, то срочно следует сделать прививку.
В случае тяжелых стадий аллергии врач подберет более сильные лекарства.
Существуют и другие виды исследований: испытание на провокации. Пациента подвергают взаимодействию с подозреваемым аллергеном рядом с врачом, который может вмешаться и помочь в случае наступления анафилактического шока.
Способы лечения кожной аллергии
Очень часто эти аллергии не вызывают какой-либо опасности. Обычно кожная аллергия лечится кремами на базе кортизона, но, например, у 3% испытуемых оказалась реакция и на эти крема.
Когда раздражение небольшое, то можно увлажнить кожу, например, настоем фиалки. Если зуд очень сильный, то можно смочить больные участки настоем овса (понадобиться стакан промытого овса, который надо залить литром кипятка, настоять 3 суток). Вы увидите отличные результаты.
В нашем рационе должно быть много продуктов, богатых витамином С. Но лучше проконсультироваться с врачом, чтобы выявить аллерген, который вызывает эту раздражающую реакцию кожи.
Есть много способов, чтобы попытаться облегчить симптомы аллергии. Средства могут быть как фармакологические, так и народные.
Высыпания на коже создают дискомфорт как физического, так и психического плана. Многие люди стараются не выходить из дома из-за аллергической сыпи на лице или на других частях тела (особенно летом, в период цветения).
Для того чтобы чувствовать себя хорошо, вы должны выбрать правильное лечение, как только появились симптомы, чтобы избежать более серьезных проблем в будущем.
Здоровье должно стоять на первом месте у каждого человека.
Обсуждение кожных проблем с дерматовенерологом ЕвроМед клиники
Летом, в жару нередко появляются или обостряются различные дерматологические заболевания. Кто из нас не сталкивался летом с раздражением, покраснением кожи, непонятными высыпаниями или аллергической реакцией на растения или укусы насекомых? Вместе с дерматовенерологом «ЕвроМед клиники» Еленой Анатольевной ФЕОКТИСТОВОЙ мы рассказываем о самых распространенных «летних» неприятностях с кожей.
В теплые месяцы в нашей жизни появляются новые провоцирующие заболевания факторы: это жара и как следствие — повышенная потливость, активное солнечное облучение, резкие перепады температур от жары к прохладе, большое количество растений и насекомых, с которыми мы ежедневно контактируем. И всё это может привести к определенным проблемам, которые проявляются на нашей коже.
И всё это может привести к определенным проблемам, которые проявляются на нашей коже.
Акне Майорки
Акне Майорки еще иногда называют «летнее акне». Жаркие дни провоцируют повышенное потоотделение, солнце подсушивает кожу, и как следствие – сальные железы закупориваются, приводя к появлению угрей. Провоцирующим фактором для появления таких высыпаний могут быть и косметические средства, которые закупоривают кожу.
Чаще всего высыпания локализуются на груди и между лопатками – в этих местах много сальных желез, и здесь концентрируется пот.
Симптомы
Угревая сыпь, появляющаяся летом и самостоятельно исчезающая в зимнее время.
Бактериальные инфекции
На фоне повышенной потливости могут проявиться стрептококковая и стафилококковая инфекции.
Стрептококки и стафилококки — это бактерии, являющиеся причиной развития множества заболеваний, и не только дерматологических. Стрептококковые и стафилококковые инфекции очень разнообразны: это могут быть заболевания кожи, органов дыхания, пищеварения, половых и пр. Заболевания, вызванные бактериальной инфекцией, обычно тяжело протекают и могут привести к осложнениям.
Стафилококковая инфекция передается различными путями: пищевым, контактным, аэрозольным, воздушно-пылевым. Для профилактики распространения бактерий, важно соблюдать личную гигиену, тщательно мыть руки, продукты, посуду, детские игрушки, регулярно делать влажную уборку в помещении.
Стафилококки могут длительное время сохраняться в пищевой среде, опасностью заражения обладают продукты животного происхождения (животные тоже болеют стафилококковой инфекцией): в некипяченом молоке, непрожаренном мясе, яйцах всмятку, в кисломолочной продукции, в мороженом, в кондитерских изделиях.
Симптомы наличия бактериальной инфекции
Нередко о наличии стафилококковой или стрептококковой инфекции можно судить по поражениям кожи. Бактериальная инфекция может вызывать появления фурункулов, флегмон, абсцессов, сикоза (воспаление волосяных фолликулов) пиодермию (гнойное поражение кожи), ожогоподобный кожный синдром и др. Стрептококковая инфекция может вызывать рожистое воспаление, которое характеризуется появлением сильного зуда, жжения, покраснения кожи.
Важно понимать, что эти инфекции поражают не только кожу, и могут проявляться и другими разнообразными симптомами.
Герпес
Перепады температуры, когда мы с жары заходим в кондиционированное помещение или садимся в прохладный автомобиль или автобус, могут привести к обострению герпеса, как простого, так и опоясывающего.
Герпес – это вирусное, высокозаразное заболевание, проявляющееся появлением мелких болезненных пузырьков на коже. Вирус герпеса может жить в организме человека годами, и проявиться при снижении иммунитета, переохлаждении, стрессах. Существует простой и опоясывающий герпес.
Простой локализуется на губах, на половых органах. Может пойти дальше и вызвать воспаление слизистой оболочки рта – стоматит, который в свою очередь может перейти в герпетическую ангину.
Опоясывающий герпес – «родственник» ветряной оспы. Это заболевание вызывается тем же вирусом. То есть после того, как человек переболел ветрянкой, в его организме мог затаиться вирус, причем в таком «спящем» режиме вирус может просуществовать в организме десятилетиями! И проявиться в момент ослабления иммунитета, стресса, переутомления и т.п. А опоясывающий герпес может привести к развитию опоясывающего лишая – крайне неприятного и болезненного заболевания и герпетической невралгии – весьма болезненного состояния.
Симптомы герпеса
- Мелкие пузырьковые, наполненные мутной жидкостью, болезненные высыпания на губах, во рту, на половых органах.
- Боль, зуд в местах высыпаний.
- Болезненные высыпания на груди, с одной стороны, по ходу ребра; иногда – на шее.
- Сильная межреберная боль (при опоясывающем герпесе).
Посттравматическая микробная экзема
Это заболевание может развиться на фоне укусов насекомых, комаров, мошек, порезов, ссадин, натертых ног, солнечных ожогов и других повреждений кожи, которые так часты летом. Индивидуальная реакция кожи на повреждение, особенно, на фоне сниженного иммунитета или наследственной предрасположенности, или сбоя в обмене веществ и т.п. могут привести к микробной экземе.
Симптомы посттравматической микробной экземы
- зуд;
- отечность и покраснение кожных покровов;
- сыпь в виде пузырьков, иногда наполненных гноем;
- формирование корок в местах вскрытия пузырьков.
При отсутствии лечения посттравматическая микробная экзема переходит в хроническую форму.
Контактные дерматиты
Контактный дерматит – это общее название для дерматологических заболеваний, возникающих в результате непосредственного воздействия на кожу раздражающих химических веществ. Существуют три типа этого заболевания:
Простой контактный дерматит, который развивается вследствие воздействия на кожу химических раздражителей (кислот, щелочей).
Аллергический контактный дерматит может быть вызван контактом с металлами, латексом, красителями, растениями, косметическими средствами, лекарственными мазями, солнцезащитными кремами.
Фототоксический контактный дерматит – индивидуальная реакция на ультрафиолет, так называемая аллергия на солнце.
Симптомы
- контактный дерматит развивается исключительно на участке кожи, который контактировал с аллергеном. Симптомы могут появиться не сразу, а через несколько дней после контакта.
- зуд
- локальное покраснение, отек
- высыпания в виде пузырьков, наполненных жидкостью
- эрозии
Эритремотозная опрелость
Это поверхностное воспалительное поражение кожи, развивается обычно в местах кожных складок, соприкасающихся поверхностей. Чаще всего это заболевание встречается у детей. Основные причины развития заболевания – повышенная потливость, грибковые и стрептококковые инфекции, нарушение обмена веществ.
Симптомы
- покраснение кожи (без резких границ со здоровой областью)
- пузырьковая сыпь
- ссадины с нечеткими очертаниями, трещины
- отеки
- боль, жжение в местах повреждения кожи
- неприятный запах
Если вы заметили у себя любой из вышеперечисленных симптомов, не тяните – обращайтесь к дерматологу! Большинство заболеваний, при кажущейся их безобидности, сами не проходят, и могут либо перетечь в хроническую форму, либо спровоцировать развитие более тяжелых состояний. Современная медицина позволяет быстро диагностировать заболевание, и в сжатые сроки помочь вам избавиться от него.
Знаете ли вы?
Неровный загар может говорить о наличии у вас грибковой инфекции – отрубевидного (разноцветного) лишая!
Это хроническая грибковая инфекция, поражающая поверхностные слои кожи. Грибок может активизироваться на фоне повышенной потливости. Грибок приводит к появлению на коже невоспалительных пятен, не особо заметных на загорелой коже. Но эти пятна не загорают, и не поглощают ультрафиолет. В итоге при потемнении всей кожи, места, пораженные грибком, остаются белыми. Со временем эти пятна всё увеличиваются. Локализуются они, чаще всего, на спине и груди, реже – на плечах и животе, волосистой части головы.
Аллергия на солнце – фотодерматит (фотодерматоз) и его профилактика
Солнечные лучи не только согревают нас своим теплом в весенне-летний период и радуют зимой, но ещё и помогают укрепить иммунитет. Но, к сожалению, у некоторых людей пребывание на открытом солнце может вызвать аллергическую реакцию.
Аллергия на солнце, фотодерматит (фотодерматоз) — это заболевания, обусловленные повышенной чувствительностью кожи к солнечным лучам. Это совсем не редкое явление. Статистика показывает, что около 20% людей по всему миру сталкиваются с этим заболеванием.
Под аллергией на солнце на самом деле подразумевается фотодерматит или фотодерматоз. Токсическое или аллергическое действие солнца проявляется при взаимодействии солнечных (ультрафиолетовых) лучей с каким либо веществом, находящимся на коже (экзогенный фотодерматит) или в коже (эндогенный фотодерматит).
Аллергия на солнце в виде экзогенного фотодерматита
В качестве наиболее яркого примера экзогенного фотодерматита можно привести так называемый луговой дерматит. Летом, в период цветения, многие луговые растения выделяют особые вещества — фурокумарины, которые оседают на коже при нахождении человека в этих местах. При одновременном воздействии ультрафиолета у некоторых чувствительных к нему людей может возникать покраснение кожи и пузырьки (эритема, везикулы, буллы). Высыпания сопровождаются сильным зудом. В дальнейшем на пораженных участках кожи остается длительная пигментация.
Аллергия на солнце или фотодерматит может также возникнуть, если перед выходом на солнце чувствительный к нему человек помазался кремом или мазью, или воспользовался духами и дезодорантом. Вещества, входящие в состав различных косметических или парфюмерных средств, могут вступать в реакцию с ультрафиолетовыми лучами и вызывать аллергическую реакцию. Такими свойствами обладают, к примеру, эозин, который может содержаться в губной помаде, и парааминобензойная кислота (ПАВА), входящая в состав некоторых солнцезащитных кремов. Кроме того, подобным действием обладают полиненасыщенные жирные кислоты, ретиноиды, масло бергамота, зверобоя, розы, мускуса, сандала, сок укропа, петрушки, борная, салициловая кислоты, фенол, ртутные препараты.
Чаще других аллергией на солнце страдают люди со светлой кожей и маленькие дети, чьи механизмы защитной реакции кожи значительно слабее.
Фотодерматит часто вызывают многие лекарственные средства. Таким эффектом обладают, в частности, сульфаниламиды, барбитураты, аминазин, некоторые антибиотики (доксициклин, тетрациклин), антигистаминные препараты, некоторые сердечно-сосудистые средства (амиодарон, тразикор), цитостатики, некоторые нестероидные противовоспалительные препараты (ибупрофен, аспирин), оральные контрацептивы.
Кроме этого, повышенная реакция кожи на солнечные лучи появляется тогда, когда кожа «ослаблена» каким-то дополнительным воздействием — пилингом, татуажем с использованием солей кадмия.
Аллергия на солнце в виде эндогенного фотодерматита
К этой группе фотодерматитов относятся достаточно редкие заболевания, в развитии которых важную роль играют нарушения в работе иммунной системы организма, а также различные метаболические нарушения (нарушения в обмене веществ). К эндогенным фотодерматитам относятся, в частности, порфирия, пигментная ксеродерма, солнечная экзема, солнечная почесуха, Hydroa vacciniformia, полиморфный фотодерматоз.
Как правило, эти реакции могут протекать по двум механизмам: 1) фототоксическая реакция и 2) фотоаллергическая реакция. Фототоксические реакции встречаются гораздо чаще, чем фотоаллергические.
Как обычно проявляется аллергия на солнце или фотодерматит?
Основные симптомы фотодерматоза:
- покраснение и воспаление кожи,
- шелушения кожи,
- часто сопровождающиеся интенсивным зудом и жжением,
- высыпания могут быть в виде фолликулитов (гнойничков) или папул.
Часто такое состояние развивается не сразу. В отличие от ожога оно может возникнуть спустя несколько часов после того, как вы ушли с пляжа, а в некоторых случаях и вовсе после возвращения с курорта. Фототоксическая реакция может произойти через несколько часов после воздействия солнца, в то время, как фотоаллергическая может проявиться даже через несколько дней после контакта с солнцем.
Повышенный риск развития аллергии на солнце:
- у людей со светлой от природы кожей;
- у беременных женщин;
- у маленьких детей;
- ряд лекарств могут сделать ожог кожи быстрее — это в том числе антибиотики тетрациклинового ряда, сульфаниламидные препараты, обезболивающие средства и др.;
- у кого есть родственники с солнечной аллергией. Есть большая вероятность иметь аллергию на солнце, если у вас есть брат, сестра или родитель с аллергией на солнце;
- также наличие атопического дерматита или другого типа дерматита увеличивает риск развития аллергии на солнце;
- некоторые симптомы аллергии на коже срабатывают, когда ваша кожа подвергается воздействию определенного вещества, а затем солнечного света. Некоторые обычные веществ, ответственных за этот тип реакции, включают ароматизаторы, дезинфицирующие средства, хлорка и даже некоторые химические вещества, используемые в солнцезащитных средствах;
- те, кто злоупотребляет соляриями;
- кроме этого, аллергическая реакция от пребывания на солнце может развиться и у тех, кто накануне совершал косметические процедуры с применением солей кадмия (татуаж, химический пилинг).
Фотосенсибилизаторы — причина аллергии на солнце
Некоторые овощи и растения могут вызвать чувствительность к солнцу, когда они вступают в контакт с кожей. Манго кожуры, сок лайма, пастернак, сельдерей могут привести к временному изменению цвета (потемнению) площади кожи, контактировавшей с солнцем. Основные фототоксические фрукты и овощи: сельдерей, морковь, рис, петрушка, пастернак, а также все виды цитрусовых. Поэтому перед походом на пляж не стоит употреблять апельсины, мандарины или грейпфруты. Могу возникнуть отеки, покраснение и зуд на поверхности кожи, где остались капли сока от этих фруктов. И чем солнце активнее, тем острее будет реакция организма.
Профилактика аллергии на солнце (фотодерматита и фотодерматоза)
К сожалению методов профилактики такой аллергии не так много.
Если у вас очень чувствительная кожа, возьмите за правило загорать под тентом или зонтом. Избегайте пребывания на солнце в часы его наибольшей активности (с 11:00 до 16:00). Защищайтесь с помощью головного убора и свободной одежды из натуральных тканей: льна, хлопка. У детей очень слабая защитная реакция кожи, поэтому малышам до трех лет вообще категорически не рекомендуется находиться под прямыми солнечными лучами.
Используйте солнцезащитные средства с высокой фотозащитой известных брендов, причем с регулярностью не реже, чем каждые два часа. Обратите внимание, чтобы крем содержал защиту от UVB лучей (SPF) и UVA лучей (PPD)— именно они влияют на возникновение фотодерматоза.
Следует отметить, что большую роль играет длина волны. Старайтесь не ездить на курорты, где солнце особенно активное.
Рекомендации по профилактике фотоаллергии на пляже:
- Перед выходом на пляж не стоит пользоваться одеколоном, духами и обычными увлажняющими кремами. В них содержится спирт, который на солнце может спровоцировать ожог.
- Солнцезащитным кремом вашем случае нужно пользоваться как можно чаще. Только обратите внимание на его состав. Средство на жировой основе может спровоцировать аллергию. Лучше выберите гипоаллергенный спрей с защитным SPF-фактором.
- Лучше не использовать водостойкий солнцезащитный крем – он забивает поры, в результате чего на коже могут появиться гнойники. Для похода на пляж стоит сделать выбор в пользу средства на водорастворимой основе.
Если нет возможности обратиться к врачу, как снять острые проявления аллергии на солнце?
Никак. Только врач сможет понять: проявления на коже относятся к фототоксическим реакциям или же это проявление иного заболевания. Зачастую «народные» методы лишь усугубляют течение токсических и аллергических реакций.
аллергия на мороз.Как люди реагируют на холод?
Как люди реагируют на холод? Странный вопрос, скажете вы. Ежатся, зябнут, могут ощутить мурашки по коже и даже задрожать. Но некоторых людей даже теплая одежда не спасает от красной зудящей сыпи, волдырей и даже лихорадки и ломоты в суставах! Так выглядит аллергия на холод.
Точной статистики по аллергии на мороз нет. Известно, что проявляется она чаще всего в возрасте от 14 до 30 лет и около 70% страдающих от нее — женщины. Реакция возникает, когда столбик термометра опускается до +4°С и ниже. Во влажном воздухе и при сильном ветре проявления острее, так как холод ощущается острее.
Я не могу определить, красная сыпь, возникающая на моей коже зимой – аллергия на мороз или признак другой проблемы. Можно ли определить точно?
Страдают прежде всего открытие участки тела — нос, мочки ушей, лицо, кисти рук. Но высыпания могут появиться и под одеждой, если человеку достаточно холодно. Сначала появляется классическая крапивница — красная сыпь с отечностью, волдырями и зудом. Потом к ней могут присоединиться высыпания белого и розового цвета. Если охлаждение продолжается, могут начаться системные реакции организма — озноб, лихорадка, головная боль. Случается даже повышение температуры и ломота в суставах. Самая опасная реакция — отек Квинке. Отекают веки, губы, слизистые оболочки рта и дыхательных путей. В горле начинается першение и кашель, может нарушиться дыхание.
Конечно, все эти симптомы могут быть связаны и с другими причинами. Чтобы убедиться, что виноват холодный воздух, делают «тест на мороз». На тыльную сторону ладони кладут кусочек льда и держат 2-5 минут. Если через некоторое время после снятия на этом месте появится припухлость и сыпь — это признак аллергии. Отличить аллергию на мороз от других состояний эффективно помогут некоторые анализы.
Прежде у меня не было аллергии на холод. Волдыри на коже, которые я расчесываю до боли, стали возникать после 25 лет. Чем объяснить появление этих зудящих пятен?
Первичная холодовая аллергия возникает сама по себе, причины ее точно не установлены. Есть данные, что в течение 10 лет после первого приступа реакция на холод исчезает сама по себе примерно у 25% людей.
Бывает так называемая вторичная аллергия на холод, которая возникает вследствие других заболеваний. Например, после того как человек, особенно ребенок, переболел ветряной оспой, пневмонией, инфекционным мононуклеозом. Развивается она и на фоне хронических заболеваний, особенно иммунных нарушений, болезней печени и желудочно-кишечного тракта, гельминтозов.
Хотя медицина не уверена в причинах первичной холодовой аллергии, механизм реакции вполне понятен. Под влиянием холода — неважно, из воздуха, воды или с какой-то поверхности— в сосудах кожи усиленно вырабатываются особые иммунные соединения криоглобулины. Они и дают такую кожную реакцию.
С одной стороны, стратегия борьбы с аллергией на холод вроде бы понятна: одеваться теплее, поменьше бывать на холоде, не купаться в холодной воде и т.п. Но порой обстоятельства сильнее нас, а выйти на мороз и начать задыхаться от отека Квинке — не лучший исход. Плюс, как уже говорилось, реакция на холод может быть проявлением серьезных внутренних заболеваний. Наконец, холодовую реакцию легко можно спутать с болезнью Рейно. В ее случае человек сходным образом реагирует на холод, но не из-за выработки криоглобулинов, а из-за приступообразных спазмов мелких кровеносных сосудов. Она приводит к язвам и некрозам тканей.
Поэтому лучше все-таки обратиться к аллергологу, провести диагностику и получить рекомендации по снятию острого состояния.
Собираюсь на прием к аллергологу. Какие анализы надо подготовить заранее?
Действительно, для экономии времени можно провести исследования некоторых показателей крови еще до визита к врачу и прийти к нему уже с готовыми результатами.
Можно выбрать или биохимический анализ печени, или обследование печени, так как половина тестов совпадает.
Биохимический анализ крови, базовый позволит оценить общее состояние печени и риска атеросклероза сосудов. На его основании сразу станет понятно, можно ли предполагать первичную аллергию на мороз, или эта реакция явно следствие какого-то заболевания. Сдавать желательно в первой половине дня, до забора крови не есть 8-14 часов, пить можно только обычную негазированную воду.
Обследование печени, базовый — комплекс тестов, который позволяет оценить состояние клеток печени и ее работу. Обычно его назначают при повышенной утомляемости и присутствии тяжести или болей в правом подреберье. При наличии реакции на холод позволит установить, не является ли аллергия следствием токсического, вирусного или иного поражения печени. Сдается так же, как биохимический анализ крови.
Криоглобулины — исследование, которое обнаружит те самые иммунные комплексы, которыми организм отвечает на мороз. Их лучше проверить, так как их наличие в кроки сопровождается повреждением почек. Могут указывать так же на вирусный гепатит и некоторые другие заболевания. Анализ сдается с утра после 8-часового голода, пить обычную воду можно без ограничений.
Если есть подозрение на синдром Рейно, часто связанный с ревматическмми заболеваниями, необходимо сдать ревматологический расширенный комплекс лабораторных тестов.
Ускорьте постановку диагноза и исключите серьезные заболевания, сдав все анализы за один раз в удобно расположенном офисе лаборатории.
Эффективность, побочные эффекты и многое другое
Вакцина Pfizer-BioNTech — одна из нескольких вакцин, которые могут защитить от COVID-19. Исследования показывают, что вакцина имеет высокую эффективность у людей в возрасте 16 лет и старше.
Это взято из Медицинского журнала Новой Англии.
Вакцина Pfizer от COVID-19 доступна в США и других странах. Побочные эффекты обычно незначительны и длятся несколько дней.
Прочтите, чтобы узнать больше о вакцине Pfizer, в том числе о ее действии, ингредиентах, эффективности и безопасности.
Вакцина Pfizer — это укол, который может защитить людей от развития COVID-19. Его торговая марка — Comirnaty.
Pfizer Inc., одна из крупнейших в мире биофармацевтических компаний, и BioNTech, немецкая биотехнологическая компания, создали эту вакцину.
По данным Центров по контролю и профилактике заболеваний (CDC), люди получают эту вакцину в двух дозах, причем вторая доза поступает примерно через 21 день после первой. Однако иногда человек может получить вторую дозу только через 6 недель после первой.
Вакцина работает путем введения в клетки молекулы, известной как информационная РНК (мРНК). Эта молекула учит клетки производить белок из вируса, вызывающего COVID-19, то есть SARS-CoV-2.
Организм обнаруживает этот белок и запускает иммунный ответ. Это создает антитела, а также более длительный иммунитет, который может бороться с будущими инфекциями SARS-CoV-2.
Узнайте больше о том, как работают вакцины с мРНК.
Управление по санитарному надзору за качеством пищевых продуктов и медикаментов (FDA) заявляет, что вакцина Pfizer содержит:
- мРНК
- липидов ((4-гидроксибутил) азандиил) бис (гексан-6,1-диил) бис (2-гексилдеканоат), 2 [(полиэтиленгликоль) -2000] -N, N-дитетрадецилацетамид, 1,2-дистеароил-sn-глицеро-3-фосфохолин и холестерин)
- одноосновный фосфат калия и двухосновный дигидрат фосфата натрия, которые действуют как буферы
- калий хлорид и хлорид натрия, которые являются типами соли
- сахарозы или столового сахара
Он не содержит аллергенов, таких как яйца, латекс или консерванты.
Узнайте больше об аллергии и аллергенах здесь.
FDA разрешило использование вакцины Pfizer для предотвращения COVID-19 у людей в возрасте от 12 лет и старше.
Большинство взрослых имеют право на эту вакцину. Однако некоторым, возможно, придется избегать этого из соображений безопасности.
Центры по контролю и профилактике заболеваний (CDC) рекомендуют людям не получать вакцину Pfizer, если у них была тяжелая или немедленная аллергическая реакция на какой-либо ингредиент мРНК вакцины COVID-19, например.g., в полиэтиленгликоль (ПЭГ) или полисорбат.
CDC определяет немедленную аллергическую реакцию как реакцию, которая происходит в течение 4 часов после воздействия, вызывая такие симптомы, как:
- крапивница
- опухоль
- хрипы или затрудненное дыхание
Люди, которые испытали аллергические реакции на другие Перед вакцинацией от COVID-19 следует проконсультироваться с врачом.
Люди также должны поговорить с врачом перед вакцинацией Pfizer, если у них есть:
- другие аллергии
- лихорадка
- нарушение свертываемости крови или прием лекарств для разжижения крови
- ослабленная иммунная система или прием лекарств, влияющих на иммунная система
- беременны, планируют забеременеть или кормят грудью
- уже получили еще одну вакцину от COVID-19
Узнайте больше о вакцинации от COVID-19 здесь.
При рассмотрении воздействия вакцины Pfizer важно различать ее действенность и эффективность.
«Эффективность» означает эффективность вакцины в идеальных и контролируемых условиях, например, при клинических испытаниях. «Эффективность» относится к его характеристикам в реальных ситуациях.
Эффективность
Клинические испытания убедительно свидетельствуют о том, что вакцина Pfizer имеет высокий уровень эффективности.
Испытание с участием 43 548 участников, финансируемое BioNTech и Pfizer, показало, что 2 дозы их вакцины обеспечивают 95% защиту от COVID-19 у людей в возрасте от 16 лет и старше.
Эффективность
Этот результат был одинаковым для разных возрастных групп, полов, рас, этнических групп и массы тела, а также для людей с сопутствующими заболеваниями и людей, которые уже были инфицированы SARS-CoV-2.
Большое исследование вакцины Pfizer с участием около 1,2 миллиона человек в Израиле подтверждает результаты клинических испытаний. Это указывает на то, что две дозы вакцины снижают симптоматические случаи COVID-19 на 94% во всех возрастных группах через 7 дней после приема второй дозы.Вакцина также снижает риск тяжелых заболеваний на 92%.
А как насчет новых вариантов?
В некоторых частях мира появились новые варианты вируса SARS-CoV-2. Это нормально, потому что вирусы со временем развиваются.
Вероятно, что вакцина Pfizer по-прежнему будет эффективна против существующих вариантов. Предварительный просмотр статьи, в которой рассматривается одна конкретная мутация, представленная в вариантах, впервые выявленных в Соединенном Королевстве и Южной Африке, предполагает, что вакцина Pfizer все еще работает против них.
Узнайте больше о вакцинах и их действии здесь.
Исследования, проведенные на сегодняшний день, показывают, что вакцина Pfizer безопасна для тех, кто имеет право на нее. Его производители разработали вакцину в соответствии с международными стандартами безопасности, и FDA и Европейское агентство по лекарственным средствам (EMA) одобрили это.
Некоторые люди могут испытывать временные побочные эффекты после вакцинации Pfizer, которые могут длиться несколько дней. К ним относятся:
Обычно эти побочные эффекты указывают на то, что вакцина работает, и являются признаком того, что иммунная система на нее реагирует.
Реже люди испытывают:
- мышечную боль
- боль в суставах
- тошноту
- опухшие лимфатические узлы
- аллергические реакции
Побочные эффекты чаще возникают после второй дозы, чем после первой.
Если человек испытывает побочные эффекты после вакцинации, он может принять меры, чтобы позаботиться о себе. Прохладные компрессы и упражнения для руки могут облегчить боль и отек, оставаясь при этом прохладным, а питье жидкости может помочь при лихорадке.
Люди также могут обсудить использование безрецептурных обезболивающих, таких как парацетамол, с врачом или фармацевтом.
В редких случаях люди могут испытывать тяжелую аллергическую реакцию в течение 60 минут после вакцинации. Признаки и симптомы включают:
- затрудненное дыхание
- головокружение
- учащенное сердцебиение
- сыпь по всему телу
- отек лица и горла
- слабость
Если человек испытывает какой-либо из вышеперечисленных симптомов, наберите 911 или немедленно позвоните в местное отделение неотложной помощи.
Узнайте больше о безопасности и других фактах о вакцинации COVID-19 здесь.
Исходя из того, как работают вакцины с мРНК, CDC не считает, что они представляют особый риск во время беременности. Однако в настоящее время существует ограниченное количество доказательств, подтверждающих это.
Исследования на животных воздействия вакцины Pfizer не выявили прямых или косвенных рисков для беременности или здоровья плода. Другая мРНК-вакцина от Moderna дала аналогичные результаты.
В феврале 2021 года Pfizer и BioNTech объявили, что они начнут испытания на людях, тестируя свою вакцину против COVID-19 на 4000 здоровых беременных взрослых женщинах.Эти испытания все еще продолжаются.
Если кто-то не уверен, следует ли ему делать вакцину Pfizer из-за беременности, он может обсудить свои опасения с врачом. Некоторым может быть удобнее дождаться результатов испытаний на людях, в то время как другие могут захотеть получить вакцину как можно скорее.
COVID-19 действительно представляет повышенный риск тяжелого заболевания во время беременности.
Узнайте больше о том, как COVID-19 влияет на беременность, здесь.
В настоящее время люди могут получить доступ к трем вакцинам против COVID-19 в США.С .: Вакцина Pfizer, вакцина Moderna или вакцина Janssen’s Johnson & Johnson.
Вакцины Moderna и Pfizer имеют схожую эффективность в клинических испытаниях и предполагают получение двух прививок с интервалом в несколько недель. Вакцина Янссена — это однократная инъекция.
В таблице ниже представлены различия:
В настоящее время проводятся крупномасштабные клинические испытания двух других вакцин против COVID-19 от:
Эффективность вакцинации AstraZeneca против симптоматического COVID-19 составляет 63,09%.Требуется две дозы с интервалом в 8–12 недель. Более длительный интервал между дозами ассоциируется с большей эффективностью.
Novavax сообщил, что их кандидатная вакцина против COVID-19 показывает эффективность 89,3% в британских испытаниях третьей фазы. Исследования показывают, что эффективность вакцины может составлять 86% против варианта, впервые выявленного в Великобритании, и 60% против варианта, впервые выявленного в Южной Африке.
Узнайте больше о вакцине Moderna здесь.
Основным преимуществом вакцинации против COVID-19 является защита от болезни, ее симптомов и осложнений.
COVID-19 оказывает на организм широкий спектр воздействия. Для некоторых это легкое кратковременное заболевание. Для других это тяжело и может быть опасно для жизни. Некоторые люди также переносят длительный COVID, который может длиться неделями или месяцами.
Люди, получившие вакцину, также могут с меньшей вероятностью передать вирус, вызывающий COVID-19, другим людям, что снижает риск заболевания других, особенно уязвимых людей.
Массовая вакцинация также может позволить людям увидеть своих друзей и семью или вернуться к работе раньше.Однако ни одна вакцина против COVID-19 не эффективна на 100%, поэтому все же существует определенный риск для тех, кто получает вакцину. Кроме того, в настоящее время ученым неясно, как долго длится защита от вакцин.
Даже если человек получил две дозы, он все равно должен соблюдать правила безопасности в своей местности, такие как:
- физическое дистанцирование
- мытье рук
- ношение маски
Дополнительные советы по предотвращению распространения SARS-CoV-2.
Прививка не обязательна.Однако люди, не получившие вакцину, подвергаются более высокому риску развития COVID-19, чем те, кто получил вакцину.
Некоторые люди не могут получить вакцину от COVID-19 по состоянию здоровья. Другие люди могут решить не делать этого.
FDA заявляет, что принимать или не получать вакцину от COVID-19 — это индивидуальный выбор. Отказ от вакцинации не повлияет на их стандарт медицинского обслуживания в США.
Людям, не получившим вакцину, следует соблюдать правила техники безопасности, чтобы снизить риск.
Вакцина Pfizer от нового коронавируса SARS-CoV-2 оказалась эффективной в клинических испытаниях и реальных ситуациях. Текущие данные показывают, что это безопасно для большинства взрослых.
Общие побочные эффекты включают озноб, жар, усталость, головную боль и боль или отек в месте инъекции. Это должно длиться всего несколько дней.
Люди могут обсудить различные вакцины и их безопасность с медицинским работником. Людям по-прежнему необходимо носить маски, практиковать физическое дистанцирование и соблюдать правила гигиены, чтобы предотвратить передачу, пока не будет рекомендовано иное.
Чтобы узнать о последних событиях, касающихся нового коронавируса и COVID-19, в реальном времени, щелкните здесь .
MRSA: лечение, причины и симптомы
Метициллин-устойчивый золотистый стафилококк, широко известный как MRSA, представляет собой форму заразной бактериальной инфекции. Иногда люди называют его супербактериями, потому что он устойчив ко многим антибиотикам. Это сопротивление затрудняет лечение.
MRSA присутствует примерно у 5% стационарных пациентов в Соединенных Штатах, и каждый третий человек несет бактерии Staphylococcus aureus (стафилококк) на коже или в носу.
Эти бактерии обычно не вызывают проблем, но если они попадают в организм и вызывают инфекцию, это может стать серьезным. Например, у человека может развиться сепсис или пневмония, что может привести к летальному исходу.
У здоровых людей MRSA обычно не вызывает серьезной инфекции, но пожилые люди, люди с заболеваниями и люди с ослабленной иммунной системой могут подвергаться риску.
Специалисты считают эту инфекцию «серьезной» угрозой. Если у него разовьется устойчивость к другим антибиотикам, его будет труднее лечить, и он может стать «неотложной» угрозой.
Из этой статьи вы узнаете, что такое MRSA, почему это происходит и почему вызывает беспокойство.
Что такое супербактерия? Кликните сюда, чтобы узнать больше.
Поделиться на Pinterest Такие действия, как регулярное мытье рук, могут снизить риск распространения MRSA.MRSA — это распространенная и потенциально серьезная инфекция, у которой развилась устойчивость к нескольким типам антибиотиков. К ним относятся метициллин и родственные антибиотики, такие как пенициллин, ванкомицин и оксациллин. Эта резистентность затрудняет лечение MRSA.
Метициллин — это антибиотик, родственный пенициллину. Когда-то он был эффективен против стафилококков (стафилококка), типа бактерий.
Со временем у бактерий стафилококка выработалась устойчивость к антибиотикам, связанным с пенициллином, включая метициллин. Эти устойчивые бактерии называются устойчивым к метициллину золотистым стафилококком или MRSA.
Хотя врачи больше не могут использовать метициллин для лечения MRSA, это не означает, что инфекция неизлечима.Некоторые антибиотики эффективны при его лечении.
Что такое устойчивость к антибиотикам? Узнай здесь.
Бактерии стафилококка вызывают инфекции, которые могут приводить к осложнениям от легких до опасных для жизни.
К ним относятся:
- сепсис
- инфекции кровотока
- пневмония
- инфекции области хирургического вмешательства
В некоторых случаях MRSA может быть опасным для жизни.
Инфекции MRSA могут быть связаны со здоровьем или населением.В 2008 году около 86% всех инвазивных инфекций MRSA в США были связаны со здравоохранением. Эта классификация означает, что они произошли или начались в медицинских учреждениях.
Тип лечения MRSA будет зависеть от следующих факторов:
- типа и локализации инфекции
- тяжести симптомов
- антибиотиков, на которые реагирует штамм MRSA
Бактерии, вызывающие MRSA устойчивы к некоторым, но не ко всем антибиотикам.Врач назначит лекарство, подходящее для конкретной возникшей инфекции.
Человек должен убедиться, что он принимает весь курс антибиотиков в точности так, как прописал врач. Некоторые люди прекращают прием лекарств после исчезновения симптомов, но это может увеличить риск возвращения инфекции и ее устойчивости к лечению.
MRSA возникает в результате заражения штаммами бактерий, которые приобрели устойчивость к определенным антибиотикам.
MRSA заразен
MRSA может передаваться от человека к человеку при прямом контакте кожи с кожей или когда человек с бактериями MRSA на руках касается предмета, к которому затем прикасается другой человек.
Бактерии MRSA могут долгое время существовать на поверхностях и предметах, включая ткани и дверные ручки.
В 2000 году ученые исследовали, как долго устойчивый стафилококк может выжить на пяти обычных больничных тканях. Они вводили в ткани колониеобразующие единицы стафилококка и наблюдали за реакциями в течение следующих дней.
Они обнаружили, что бактерии могут выжить в течение:
- 4–21 дней на 100% гладком хлопке (одежда)
- 2–14 дней на махровой ткани из 100% хлопка (полотенца и мочалки)
- 1–3 дня на 60% хлопок, 40% смесь полиэстера (скрабовые костюмы, лабораторные халаты и одежда)
- 1–40 дней для 100% полиэстера (шторы, шторы и одежда)
- От 40 до более 51 дня для 100% полипропиленового пластика (фартуки для брызг)
Эти результаты демонстрируют необходимость тщательного контроля контакта и тщательных процедур дезинфекции для ограничения распространения бактерий.
MRSA, связанное со здравоохранением
MRSA часто вызывает заболевания у людей с ослабленной иммунной системой, которые проводят время в больнице и других медицинских учреждениях.
Этот тип называется MRSA, связанным с медицинским обслуживанием, или MRSA, приобретенным в больнице.
MRSA чаще встречается в больнице, потому что:
- Инфекции могут легко распространяться, когда много людей находятся в ограниченном пространстве.
- Люди в больнице могут иметь более высокий риск заражения инфекцией.
- Когда люди стареют или имеют определенные заболевания, они могут быть менее способны противостоять инфекции.
У человека будет более высокий риск развития связанного со здоровьем MRSA в больнице, если он недавно перенес операцию или если у него есть:
- ослабленная иммунная система
- открытая рана
- катетер или внутривенное вливание
- ожоги или порезы на поверхности кожи
- тяжелое состояние кожи
- частое лечение антибиотиками
У человека может быть ослабленная иммунная система, если он:
- был пациентом в больнице в течение длительного времени время
- перенесли трансплантацию органа
- проходят диализ почек
- получают лечение рака или имеют определенные виды рака
- принимают лекарства, влияющие на иммунную функцию
- инъекционные наркотики для отдыха
- перенесли операцию в течение года, предшествующего предыдущему госпитализация
MRSA, связанная с населением
MRSA менее распространена за пределами здравоохранения параметр.Если это происходит, то, скорее всего, это кожная инфекция, хотя у некоторых людей развиваются пневмония и другие инфекции.
Факторы, которые увеличивают риск развития связанного с сообществом MRSA, включают:
- проживание с большим количеством людей, например, на военной базе, в тюрьме или в университетском городке
- , регулярно контактирующие с другие люди, например, занимающиеся контактными видами спорта или спортом со столкновениями, такими как футбол
- , выполняющие работу или хобби, повышающие риск порезов или ссадин на коже
- регулярно употребляющие инъекционные наркотики
- с низким соблюдением личной гигиены или гигиены окружающей среды
- предыдущее использование антибиотиков
Люди могут снизить риск, практикуя надлежащее мытье рук, поддерживая чистоту ран, избегая совместного использования личных вещей, таких как полотенца и бритвы, и обращаясь за ранним лечением при появлении каких-либо симптомов инфекции.
У детей может развиться MRSA через открытую рану. Узнайте, как распознать это и что делать.
Симптомы MRSA зависят от пораженной области тела.
Многие люди переносят бактерии MRSA на слизистой оболочке, например, внутри носа, но у них могут никогда не развиться симптомы, указывающие на активную инфекцию.
Кожные инфекции, вызванные стафилококком, включая MRSA, проявляются в виде шишки или болезненного участка кожи, которые могут напоминать укус насекомого.
Зараженная область может быть:
- красный
- воспаленный
- болезненный
- горячий на ощупь
- полный гноя или другой жидкости
- сопровождающийся лихорадкой
Симптомы серьезной инфекции MRSA в крови или глубокие ткани могут включать:
- лихорадка 100.4 ° F или выше
- озноб
- недомогание
- головокружение
- спутанность сознания
- мышечная боль
- опухоль и болезненность в пораженной части тела
- боль в груди
- кашель
- одышка
- головная боль
- сыпь
- невозможность заживления ран
Советы по профилактике MRSA зависят от того, связан ли он со здоровьем или сообществом:
Профилактика инфекции MRSA, связанной со здоровьем
Следующие рекомендации могут помочь пациентам, медицинским работникам и посетителям предотвратить MRSA инфекции от распространения в больнице:
- с использованием мыла и воды или средства для протирания рук на спиртовой основе
- прикрытие любых ран чистой повязкой
- в соответствии с советами медицинских работников по использованию катетеров и других устройств или уходу за ними
- утилизация повязок и других материалов ответственно
Это может быть необходимо пациенту с инфекцией MRSA оставаться в своей комнате до завершения лечения.
Профилактика инфекции MRSA, ассоциированной с сообществом
Люди могут снизить риск MRSA, ассоциированного с сообществом, за пределами больниц с помощью:
- регулярного мытья рук
- сохранения коротких ногтей
- во избежание появления пятен или повреждений кожи
- мытье рук после смены повязки или очистки раны
- избегать совместного использования мыла, лосьонов, кремов и косметики с другими людьми
- избегать совместного использования полотенец и униформы
- избегать совместного использования личных вещей, таких как бритвы, пилки для ногтей, зубные щетки, расчески, и расчески
- с использованием дезинфицирующих средств, моющих средств и других продуктов для поддержания чистоты поверхностей.
- Стирка тканевых предметов перед тем, как передать их другому человеку.
. Эксперты обеспокоены MRSA и другими бактериями, у которых выработалась устойчивость к определенным антибиотикам.Однако растущее понимание гигиенических процедур, по-видимому, помогло сократить количество случаев.
В 2011 году в США было зарегистрировано 80 461 тяжелая инфекция MRSA и 11 285 случаев смерти.
Однако с 2005 по 2014 годы Центры по контролю и профилактике заболеваний (CDC) подсчитали, что общее количество инвазивных инфекций MRSA упало на 40%, а количество случаев, начатых в медицинских учреждениях, снизилось на 65%. Они отмечают, что это снижение, вероятно, связано с улучшением рекомендаций, касающихся гигиены и контактов.
Рецидивирующий опоясывающий лишай: симптомы, причины и лечение
Большинство людей, у которых развивается опоясывающий лишай, также известный как опоясывающий герпес, испытывают его только один раз в жизни. Однако опоясывающий лишай может появиться более одного раза.
Вирус ветряной оспы (VZV) вызывает опоясывающий лишай и ветряную оспу. Опоясывающий лишай может развиться только у человека, перенесшего ветряную оспу. После того, как человек выздоравливает от ветрянки, вирус остается в его организме неактивным.
Стресс, некоторые лекарства и определенные состояния здоровья могут реактивировать вирус и вызывать симптомы опоясывающего лишая.Если опоясывающий лишай встречается более одного раза, врачи называют его рецидивирующим опоясывающим лишаем.
Рецидивирующий опоясывающий лишай чаще встречается у людей с ослабленной иммунной системой.
В этой статье мы объясняем, почему некоторые люди могут заболеть опоясывающим лишаем более одного раза. Мы также обсуждаем варианты лечения и профилактики.
Центры по контролю и профилактике заболеваний (CDC) заявляют, что примерно у каждого третьего человека в США в какой-то момент в течение жизни разовьется опоясывающий лишай. Исследователи считают рецидивирующий опоясывающий лишай редким явлением, но отмечают, что частота может увеличиваться.
Основным признаком опоясывающего лишая является полосатая сыпь на правой или левой стороне тела, а иногда и на лице.
Когда человек впервые заболевает VZV, у него развивается ветряная оспа, а не опоясывающий лишай. Опоясывающий лишай проявляется только тогда, когда вирус реактивируется после бездействия в нервных клетках.
Вирус передается через открытые волдыри на сыпи. Жидкость в волдырях содержит вирус, поэтому, если волдырь высыхает и покрывается коркой, маловероятно, что вирус передается кому-либо еще.Однако человеку все равно следует быть осторожным, особенно если он наносит крем на язвы.
Различные факторы, которые тем или иным образом ослабляют иммунную систему, могут увеличить риск рецидива опоясывающего лишая.
Эти факторы риска включают:
- повторное воздействие VZV
- лекарств, подавляющих иммунную систему, таких как химиотерапия, кортикостероиды или биопрепараты
- основные состояния здоровья
- стресс
- рак, особенно лейкемия и лимфома
- ВИЧ
С возрастом иммунная система становится менее эффективной, поэтому люди старше 50 лет могут испытывать больше осложнений от опоясывающего лишая.
Опоясывающий лишай представляет собой сыпь в виде единой полосы из скоплений волдырей. Он появляется на левой или правой стороне тела и обычно оборачивается вокруг спины и туловища, не пересекая центр тела. Люди с ослабленной иммунной системой могут обнаружить, что сыпь покрывает большую площадь.
Человек может чувствовать покалывание, зуд или боль в коже в течение нескольких дней, прежде чем появится сыпь.
CDC отмечает, что волдыри обычно покрываются коркой в течение 7–10 дней, а сыпь исчезает через 2–4 недели.
Если сыпь на лице и около глаза, человек может быть подвержен риску ухудшения зрения и даже потери зрения. Это осложнение чаще встречается у людей с ослабленной иммунной системой. Человеку следует обратиться к врачу за советом, если у него появилась сыпь возле глаз.
Волдыри на кончике носа указывают на то, что вирус поражает глаза. В этих случаях врачу необходимо будет проверить роговицу на наличие инфекции, которая может привести к необратимому помутнению этой части глаза.
Другие возможные симптомы опоясывающего лишая:
Людям следует поговорить с врачом, как только они заметят симптомы опоясывающего лишая, поскольку раннее лечение может сократить время заживления.
Врачи лечат опоясывающий лишай противовирусными препаратами, такими как:
- ацикловир (Зовиракс)
- валацикловир (Валтрекс)
- фамцикловир (Фамвир)
Боль — частый симптом опоясывающего лишая. Человек может принимать безрецептурные обезболивающие, чтобы облегчить боль, или врач может прописать более сильное обезболивающее, если боль сильная.
Можно попробовать нанести лосьон с каламином и принять ванну с овсянкой, чтобы успокоить сыпь и волдыри. Люди, которые испытывают чувство жжения, покалывания или зуда, могут найти облегчение, приложив влажную фланель к пораженным участкам.
Чтобы предотвратить вторичную бактериальную инфекцию, человек должен поддерживать высыпание как можно более чистым и сухим. Покрытие сыпи антипригарной повязкой может еще больше защитить язвы от бактерий.
Министерство здравоохранения и социальных служб (HHS) заявляет, что вакцина Shingrix на 90% эффективна в предотвращении развития опоясывающего лишая.В настоящее время медицинские работники делают эту вакцину людям в возрасте 50 лет и старше.
HHS объясняет, что человеку необходимы две дозы вакцины с перерывом в 2–6 месяцев между ними.
Людям по-прежнему нужна вакцина Шингрикс, если они:
- болели опоясывающим лишаем до
- получили вакцину Зоставакс
- не уверены, болели ли они ветряной оспой
Помимо вакцинации, человек должен стремиться сохранить их иммунная система становится максимально сильной за счет питательной, сбалансированной диеты и поддержания активности.
Врачи могут не рекомендовать вакцину против опоясывающего лишая людям с сильно ослабленной иммунной системой.
Наиболее частым осложнением опоясывающего лишая является постгерпетическая невралгия (ПГН), которая представляет собой длительную нервную боль. Человек с ПГН может чувствовать боль в области опоясывающего лишая в течение месяцев или лет после того, как она исчезнет.
Чем старше человек, когда у него развивается опоясывающий лишай, тем выше риск PHN. Люди моложе 40 лет вряд ли будут испытывать PHN.
К другим осложнениям опоясывающего лишая относятся:
Рецидивирующий опоясывающий лишай может быть признаком того, что у человека есть основное заболевание, ослабляющее его иммунную систему.
Некоторые хронические состояния, которые исследователи связывают с рецидивирующим опоясывающим лишаем, включают:
Человек должен поговорить с врачом, если он заметит симптомы опоясывающего лишая. Первым признаком опоясывающего лишая обычно является болезненность и покалывание на коже, а иногда и зуд. Другие ранние симптомы включают жар и расстройство желудка.
Если боль сильная или безрецептурные обезболивающие не работают, человеку следует поговорить со своим врачом о приеме болеутоляющих средств, отпускаемых по рецепту.
Если сыпь распространяется на лицо и находится рядом с глазами, человеку следует обратиться за советом к врачу.Опоясывающий лишай вокруг глаз может привести к серьезным осложнениям, включая потерю зрения.
Рецидивирующий опоясывающий лишай возникает, когда у человека неоднократно появляется опоясывающий лишай. Факторы риска рецидива опоясывающего лишая включают стресс, прием иммунодепрессантов и ВИЧ.
Врачи рекомендуют людям в возрасте 50 лет и старше получить две дозы вакцины Шингрикс для предотвращения опоясывающего лишая. Лечение опоясывающего лишая первой линии — это противовирусные препараты. Люди могут облегчить симптомы опоясывающего лишая дома, принимая безрецептурные обезболивающие и нанося на кожу лосьон с каламином.
Важно, чтобы сыпь и волдыри были чистыми и сухими, чтобы предотвратить заражение и передачу инфекции. После того, как волдыри исчезли, опоясывающий лишай больше не заразен.
Если у человека неоднократно появляется опоясывающий лишай, у него может быть основное заболевание, влияющее на его иммунную систему.
COVID-19 и астма: риски и меры предосторожности
Раздел «Симптомы» этой статьи был обновлен 19 мая 2020 г.
COVID-19 — очень заразное заболевание, вызываемое вирусом SARS-CoV-2.Поскольку заболевание в первую очередь поражает дыхательную систему, люди с астмой средней и тяжелой степени, у которых развивается COVID-19, могут подвергаться более высокому риску развития тяжелых симптомов.
Люди, страдающие астмой, могут беспокоиться о том, как COVID-19 повлияет на них. Лучший способ снизить риск развития тяжелого заболевания от COVID-19 — это контролировать состояние и поддерживать постоянные привычки профилактики инфекций.
Продолжайте читать, чтобы узнать больше о том, как COVID-19 может повлиять на человека, страдающего астмой, в том числе о том, что на данный момент говорится в исследовании, о рисках и мерах предосторожности, которые следует принимать людям.
Астма — это хроническое заболевание легких, которое поражает дыхательные пути и вызывает воспаление. Это воспаление вызывает спазмы и сужение дыхательных путей, что приводит к хрипу, одышке и кашлю.
Обычно, когда человек заражается респираторным вирусом, инфекция приводит в движение иммунный ответ организма. У людей, страдающих астмой, это может привести к чрезмерной выработке веществ, которые только усугубят воспаление.
COVID-19 немного отличается. Это вызывает воспалительный процесс внутри легочной ткани, а не обычное воспаление бронхов, которое возникает при астме.
Респираторные вирусные инфекции, такие как COVID-19, могут вызывать и ухудшать симптомы астмы. По данным Центров по контролю и профилактике заболеваний (CDC), это также может привести к пневмонии у людей с умеренной и тяжелой астмой.
Однако в настоящее время нет доказательств того, что люди, страдающие астмой, с большей вероятностью заразятся COVID-19, чем кто-либо другой.
Например, исследование 2020 года с участием 140 госпитализированных людей с COVID-19 в Ухане, Китай, не включало людей с астмой.Это говорит о том, что астма не может быть сильным фактором риска заражения вирусом.
Несмотря на это, по данным Американского фонда астмы и аллергии (AAFA), другие штаммы коронавируса могут усугубить астму. Людям, страдающим астмой, следует проявлять особую осторожность, поскольку данные исследований ограничены и находятся на ранних стадиях.
По данным CDC, если люди, страдающие астмой, действительно заразятся вирусом, они могут подвергаться более высокому риску осложнений от COVID-19, чем от других респираторных инфекций, таких как грипп.
Астма не является сильным фактором риска заражения COVID-19. Однако плохо контролируемая астма может привести к более серьезным заболеваниям у тех, кто заразился COVID-19.
Американский колледж аллергии, астмы и иммунологии (ACAAI ) опубликовал это заявление 12 марта 2020 г .:
Центр контроля заболеваний также предполагает, что люди с астмой средней и тяжелой степени имеют более высокий риск серьезно заболеть COVID-19. .
Это связано с тем, что коронавирус поражает верхние и нижние дыхательные пути, включая нос, горло и легкие.Вирус может вызвать приступ астмы или привести к пневмонии или другим острым респираторным заболеваниям.
Во время пандемии люди должны продолжать принимать лекарства от астмы в обычном режиме. Сдерживание симптомов астмы — один из лучших способов защитить себя от астмы.
Согласно ACAAI, нет никаких доказательств того, что лекарства от астмы увеличивают риск заражения вирусом или ухудшают исход COVID-19.
COVID-19 легко передается от человека к человеку через контакт с инфицированными респираторными каплями.Человек также может передать вирус даже до появления симптомов. Другие могут оставаться полностью бессимптомными, но все же передавать вирус.
По данным CDC, симптомы COVID-19 могут появиться через 2–14 дней после контакта с вирусом. Симптомы могут включать:
По данным ООН, большинство людей выздоравливают от COVID-19 без специального лечения. По их оценкам, 1 из каждых 6 человек, заразившихся COVID-19, серьезно заболеет и у него возникнет затрудненное дыхание.
Людям, страдающим астмой, следует обращать внимание на следующие дополнительные симптомы:
- усиление хрипов или стеснения в груди
- одышка
- ночной или ранний утренний кашель
- более частое использование спасательного ингалятора
Люди с астмой, которые у вас есть симптомы COVID-19, следует обратиться к своему лечащему врачу.
Любой человек с симптомами COVID-19 должен самоизолироваться (оставаться дома), чтобы предотвратить распространение вируса.
Больным астмой следует принимать меры предосторожности при распространении любого типа респираторного заболевания в их сообществе. Дополнительные меры по уходу включают:
Прием всех лекарств от астмы в соответствии с указаниями.
Больные астмой должны продолжать принимать все лекарства от астмы, включая ингаляторы для экстренной помощи, стероидные ингаляторы, стероидные таблетки и биопрепараты в соответствии с указаниями. Неконтролируемая астма представляет серьезную угрозу для здоровья людей, страдающих астмой. AAFA рекомендует, чтобы люди имели запас своих лекарств на 14–30 дней.
CDC советует людям следовать плану действий при астме. Люди могут найти список ресурсов на своем веб-сайте.
План действий при астме — это индивидуальный план, которому люди могут следовать, чтобы контролировать свою астму и предотвращать приступы астмы. Это включает:
- наличие хорошего запаса лекарств
- знание того, как правильно пользоваться ингалятором
- предотвращение возникновения астмы
- очистка и дезинфекция поверхностей, к которым часто прикасаются, например дверных ручек и столешниц
- избегая использования любых чистящих средств, которые могут вызвать срабатывание астма
- следующие шаги по снижению стресса и беспокойства, которые могут вызвать приступы астмы
Людям следует лечить приступы астмы с помощью ингаляторов, таких как альбутерол.В статье Journal of Allergy and Clinical Immunology не рекомендуется использовать небулайзеры без необходимости. Это связано с тем, что небулайзер может увеличить риск отправки вирусных частиц в воздух, потенциально передавая вирус другим людям, находящимся поблизости.
Как избежать потенциальных триггеров астмы
Общие триггеры астмы включают:
- табачный дым
- домашние животные, пылевые клещи, пыльца
- загрязнение воздуха
- экстремальные погодные условия
- упражнения
- плесень
- кислотный рефлюкс
- стресс
- сильные ароматы
- спирт или пищевые добавки, такие как сульфиты
Соблюдение рекомендаций по профилактике заражения COVID-19
Рекомендации по профилактике COVID-19 включают:
- Частое мытье рук с мылом и использование дезинфицирующего средства для рук на спиртовой основе, когда мыло и вода недоступны
- не прикасаться к глазам, носу и рту немытыми руками
- прикрывать рот и нос салфеткой или рукавом (не руками) при кашле или чихании
- выбрасывать использованные салфетки в мусор и мытье рук после этого
- Избегайте прикосновения к поверхностям, к которым прикоснулись другие d
- дезинфекция поверхностей, таких как прилавки, столешницы и ручки
- избегание контакта с больными людьми, особенно если у них жар, кашель или и то, и другое
- , практикующие физическое дистанцирование от других в общественных местах
- вакцинация от грипп, если возможно
Поддержание сильной иммунной системы
Человеку нужна здоровая иммунная система для борьбы с любым типом инфекции, особенно с COVID-19.Принятие этих здоровых привычек может помочь укрепить иммунную систему:
- стремиться спать не менее 7 часов в сутки
- максимально снизить уровень стресса
- придерживаться диеты, богатой фруктами и овощами
- регулярно заниматься спортом
- поддерживать здоровый вес
В настоящее время лекарства от COVID-19 нет. Лечение включает в себя поддерживающие меры, аналогичные тем, которые используются при лечении простуды или гриппа. Предложения по управлению симптомами включают:
- прием парацетамола от боли и лихорадки
- пить много жидкости и есть небольшими, но частыми питательными блюдами
- адекватный отдых и выполнение только тех действий, которые не вызывают повышенной усталости
чтобы держать астму под контролем, принимая лекарства от астмы ежедневно или по назначению врача.Это включает в себя обычный прием ингаляционных кортикостероидов или пероральных стероидов.
Люди также могут продолжать использовать назальные кортикостероиды в обычном режиме. Они гораздо реже распространяют микробы, выбрасывая частицы в воздух, чем чихая.
Люди, страдающие аллергической астмой, также могут продолжать принимать любые лекарства от аллергии.
В настоящее время нет доказательств того, что какие-либо лекарства от астмы или аллергии ухудшат исходы COVID-19. Изменение или отмена препарата может привести к обострению астмы и повысить риск развития более серьезных симптомов COVID-19.
Большинство людей, у которых развивается COVID-19, поправляются дома без дополнительного лечения. Людям с тяжелыми симптомами или другими проблемами со здоровьем может потребоваться госпитализация.
Контроль астмы жизненно важен для достижения хорошего результата после развития COVID-19.
Согласно AAFA, неконтролируемая астма представляет собой гораздо более высокий риск для людей, чем COVID-19.
Люди с астмой средней и тяжелой степени, у которых развивается COVID-19, могут подвергаться большему риску осложнений от этого заболевания, хотя доказательства все еще ограничены.
По данным Европейского фонда легких (ELF), было очень мало случаев тяжелых осложнений COVID-19 у людей с астмой. В Великобритании люди с астмой, у которых развился COVID-19, выздоравливают.
ELF отмечает, что отчет в середине марта показал, что из 196 человек с COVID-19, которые проходили лечение в отделении интенсивной терапии в Великобритании, только 3 имели тяжелые заболевания легких.
Это исследование предполагает, что большинство людей, госпитализированных с тяжелыми осложнениями, не имеют ранее существовавших заболеваний легких.
Исследования COVID-19 постоянно развиваются. Дополнительные данные позволят лучше понять, как COVID-19 может повлиять на людей, страдающих астмой.
Человек, страдающий астмой, может снизить свои шансы на развитие тяжелого заболевания от COVID-19, если будет держать астму под контролем, практиковать физическое дистанцирование и следовать рекомендациям по профилактике инфекций.
Люди, страдающие астмой, могут не подвергаться более высокому риску заражения COVID-19, но они могут подвергаться более высокому риску осложнений, если они действительно разовьются.
В настоящее время нет доказательств того, что люди, страдающие астмой, испытывают более серьезные осложнения, чем те, кто не страдает астмой.
Ограниченное количество доказательств также указывает на то, что люди, страдающие астмой и COVID-19, выздоравливают.
Больные астмой должны продолжать принимать лекарства от астмы в соответствии с предписаниями врача. Неконтролируемая астма может подвергнуть людей большему риску респираторных заболеваний и осложнений от COVID-19.
Является ли сыпь на коже признаком чего-то более серьезного?
У вас есть сыпь? Знайте разницу между обычными состояниями и тем, когда они могут указывать на более серьезные проблемы со здоровьем.
Сыпь возникает в результате воздействия любого количества аллергенов окружающей среды, таких как еда, погода, солнечный свет и даже стресс.
Многие из них можно эффективно лечить с помощью лекарств, отпускаемых без рецепта. Но в некоторых случаях ваша кожа может говорить вам, что у вас более серьезное заболевание.
«В дерматологии мы лечим самые разные высыпания, от опасных для жизни до просто надоедливых», — говорит Эшли Б. Крю, доктор медицинских наук, дерматолог из Keck Medicine, USC и доцент клинической дерматологии Медицинской школы Кека. USC.
Поскольку кожа является самым большим органом в организме, на ней могут проявляться признаки внутреннего заболевания до того, как болезнь проявит типичные симптомы.
Когда сыпь больше, чем сыпь?
Небольшая сыпь легко лечится антигистаминными препаратами или кремом с гидрокортизоном. Но вам следует поговорить со своим врачом, если у вас есть какие-либо из следующих симптомов:
- Сыпь сопровождается лихорадкой или болью? Это может быть признаком инфекции, и врач должен быстро его осмотреть.
- У вас есть волдыри? Сыпь, которая начинает покрываться волдырями, но не может быть объяснена воздействием ядовитого дуба или плюща, может быть опоясывающим лишаем.
- У вас сохраняется сыпь без лечения безрецептурных лекарств? Если антигистаминные препараты или крем с гидрокортизоном не улучшают состояние, рекомендуется обратиться к врачу.
- Есть ли синяк или припухлость вокруг него? Сыпь может мешать нормальному кровотоку.
- Есть ли выделения или выделения при сыпи? Любые цветные выделения или неприятный запах являются признаком инфекции.
- Сыпь появилась и быстро распространилась? Это может быть аллергическая реакция на лекарства или еду. При затруднении дыхания немедленно обратитесь за медицинской помощью.
- Сыпь круглой формы? Это могло быть признаком болезни Лайма.
- Есть ли у вас обесцвечивание или изменение текстуры кожи? Пожелтение кожи может указывать на заболевание печени. Затвердение и потемнение кожи могут быть признаком диабета.
Битумная черепица
Если вы когда-либо болели ветряной оспой или были вакцинированы от ветряной оспы, у вас есть риск заболеть опоясывающим лишаем в более позднем возрасте.
Опоясывающий лишай — это красноватые участки кожи с небольшими волдырями и зудом. Боль может быть умеренной или сильной, продолжаться до пяти дней и проходить до четырех недель.
Когда ваша иммунная система ослаблена, возможно, из-за чего-то столь же простого, как простуда, вирус опоясывающего лишая может заразить клетки вашей кожи. Как правило, вы чувствуете усталость до того, как появится сыпь, и у вас может возникнуть легкая температура.
Ульи
Крапивница проявляется в виде быстро распространяющейся красной, приподнятой и зудящей сыпи пятнами или по всему телу.Вызванная аллергической реакцией на лекарства или пищу, крапивница может быть признаком опасной для жизни проблемы, если она сопровождается затрудненным дыханием и падением артериального давления.
Аллергическая реакция на лекарства
Сыпь может развиться в результате аллергии на лекарства, также известной как синдром DRESS (лекарственная реакция с эозинофилией и системными симптомами). Это состояние может появиться через несколько недель после начала приема нового лекарства. Обычными симптомами, сопровождающими сыпь, являются лихорадка и воспаление в печени, сердце, легких или щитовидной железе.
«Некоторые из высыпаний, которые мы видим, опасны сами по себе», — говорит Крю. «Примером этого является тяжелая лекарственная сыпь, называемая синдромом Стивенса-Джонсона или токсическим эпидермальным некролизом, при котором у людей возникает внезапное шелушение кожи на слизистых оболочках. Другие серьезные высыпания, которые лечат дерматологами, могут быть опасными, поскольку указывают на другие основные проблемы — например, кожный васкулит или волчаночную сыпь ».
Хайди Тайлин Кинг
Сыпь может указывать на более серьезную проблему.Если вы не знаете, какой у вас тип сыпи, или если для заживления требуются дни или недели, обратитесь за помощью к одному из дерматологов в Keck Medicine из USC. Если вы находитесь в районе Лос-Анджелеса, запишитесь на прием, позвонив по телефону (800) USC-CARE (800-872-2273) или посетив https://dermatology.keckmedicine.org/
Дифференциальный диагноз кожного зуда
Автор: A / Prof Amanda Oakley, дерматолог, Гамильтон, Новая Зеландия, февраль 2016 г.
Введение
Зуд определяется желанием почесаться.
Острая или хроническая зудящая сыпь чаще всего возникает из-за дерматита / экземы. Дерматит может быть первичным или вторичным по отношению к расчесыванию.
Стадии включают:
- Острый дерматит: красная, слизистая, опухшая кожа
- Подострый дерматит: красная, сухая кожа
- Хронический дерматит: кожа цвета или темная, сухая, утолщенная кожа с выступающими морщинами (лихенификация)
- Инфекционный дерматит: болезненный, опухший, пустулы, корки.
Стадии дерматита
- Дерматоскопическое обследование стержня волоса при поражении кожи головы, возможные норы при поражении рук
- Мазок для бактериального и вирусного посева при пустулах с коркой
- Биопсия кожи для гистопатологии и, если возможно, прямая иммунофлуоресценция
- Если зуд носит генерализованный характер и первичной кожной сыпи не наблюдается, проверьте анализ крови, исследования железа, функцию почек, печени и щитовидной железы, рентген грудной клетки.
Общие методы лечения кожного зуда могут включать:
Дифференциальный диагноз очень зудящей кожи
- Зуд является локальным или генерализованным?
- Каково его распространение?
- Есть первичная сыпь или нет?
- Эрозии, корки, синяки и инфекции могут быть следствием экскориации и не помогают с диагностической точки зрения.
Очень зудящая кожа с локализованной сыпью
Контактный дерматит
Контактный дерматит
Головные вши
- Яйца вблизи волосистой части головы
- Пятна крови за ушами
Укусы насекомых / папулезная крапивница
- Посевы крапивных папул
- Центральная точка или пузырек
- Отдавайте предпочтение уязвимым сайтам в зависимости от причины
Укусы насекомых
Красный плоский лишай
- Может быть локализован на любом участке
- Сгруппированные твердые многоугольные фиалковые бляшки
- Подтверждающая биопсия
Красный плоский лишай
Склеротический лишай
- Вульва> половой член> в другом месте
- Белая сухая кожа
- Иногда пурпура, волдыри, рассасывание, рубцевание
- Подтверждающая биопсия
Склеротический лишай
Лишайник простой
- Локализованная лихенификация
- Общие участки: запястье, щиколотка, шея, мошонка или вульва
- Иногда двусторонний
Лишайник простой
Помфоликс (дисгидротическая экзема)
- Обрывки пузырьков на пальцах рук, ног, ладонях, подошвах
Помфоликс
Венозная экзема
- Поражает сначала одну лодыжку, затем может распространиться на другую ногу и может генерализоваться (аутоэкзематизация)
- Признаки заболевания вен: уплотненная, суженная щиколотка (липодерматосклероз), оранжево-коричневое изменение цвета (гемосидерин)
- +/- Варикозное расширение вен
Венозная экзема
Кожа с легким зудом и локализованной сыпью
Астеатозная экзема
- Сумасшедшая брусчатка, красные потрескавшиеся пятна
- Преимущественно голени
Венозная экзема
Псориаз:
- Иногда бывает сильный зуд
- Локализованный вариант поражает кожу головы, локти, колени; или ладони и подошвы
Псориаз
Себорейный дерматит
- Волосатая кожа головы, брови и грудь вокруг волосистой части головы
- Кожные складки за ушами, носогубная складка, подмышечная впадина
- Лосось розовый, слоеный
Себорейный дерматит
Очень зудящая кожа с генерализованной сыпью
Аутоэцематизация
Автоэцематизация
Буллезный пемфигоид
- Пожилые люди, особенно с черепно-мозговой травмой
- Может начаться как экзема или крапивница
- Большие блистеры
- Подтверждающая биопсия
Буллезный пемфигоид
Герпетиформный дерматит
- Крошечные волдыри быстро царапаются
- Подтверждающая биопсия
Герпетиформный дерматит
Атопический дерматит (экзема)
- Преимущественно изгибный, симметричный
- Может иметь сухую кожу
Атопический дерматит (экзема)
Дискоидная экзема
- Двусторонняя, несимметричная
- Круглые бляшки
Дискоидная экзема
Эритродермия
Эритродермия
Красный плоский лишай
- Кожа +/- поверхности слизистой оболочки
- Сгруппированные твердые многоугольные фиалковые бляшки на запястьях, голенях, пояснице
- Ажурный белый узор на слизистой оболочке щек
- Болезненные эрозии на языке, вульве, влагалище, половом члене
- Подтверждающая биопсия
Красный плоский лишай
Грибовидный микоз (кожная Т-клеточная лимфома)
- Медленно развивающиеся слегка чешуйчатые кольцевидные и округлые пятна, бляшки, а иногда и узелки
- Различная морфология
- Зуд вариабельный и может отсутствовать, особенно на ранних стадиях
- Общие начальные участки ягодиц, груди
- Подтверждающая биопсия [см. Патология грибовидного микоза]
Грибовидный микоз
Нейродермит
- Множественные лихенифицированные бляшки
Нейродермит
Узелковая почесуха
Узловатая почесуха
Чесотка
- Норы между пальцами, складки на запястьях
- Возможно вторичное заражение
- Папулы в подмышечных впадинах, паху, половом члене
- Полиморфная сыпь на туловище
- Чешуйчатая корка между пальцами, локтями, кожей головы у пожилых людей или с ослабленным иммунитетом
Чесотка
Преходящий акантолитический дерматоз / болезнь Гровера
- Пожилой мужчина
- Красные покрытые коркой папулы центрального ствола
- Может выделяться потом
- Симметрично на коже головы, плечах, локтях, ягодицах, коленях
Преходящий акантолитический дерматоз
Крапивница
- Острая <6 недель
- Хроническая болезнь> 6 недель
- Самопроизвольные или индуцируемые волдыри
- Без пузырей, сухости и накипи
- Царапины на коже для выявления линейных волдырей при дермографизме
Крапивница
Кожа с легким зудом и генерализованной сыпью
Псориаз
- Зуд иногда бывает сильным
- Симметричные четко очерченные бляшки с серебристой шкалой
- Обобщенные большие или мелкие бляшки
Псориаз
Ксеротическая экзема
Ксероз (сухая кожа)
Локальный зуд на коже без сыпи
Могут быть вторичные поражения из-за расчесов: эрозии, пурпура, простой лишай и вторичная инфекция.Локализованный зуд часто бывает невропатическим / нейрогенным. Если кожа головы чешется, внимательно ищите вшей и их яиц.
Локальный невропатический зуд
Общая зудящая кожа без сыпи
Внимательно осмотрите на предмет чесоточных нор.
Зуд / пруриго при беременности
Системное заболевание
Системные ассоциации с генерализованным зудом
7 признаков кожной сыпи, которые могут указывать на что-то серьезное
Зудящие красные шишки возникли из ниоткуда, и неясно, является ли таинственная сыпь чем-то, что нужно врачу, или ее можно успокоить с помощью безрецептурных мазей.
Хотя может быть трудно точно определить причину покраснения или зуда кожи, но контактный дерматит может быть распространенной аллергической реакцией на средства по уходу за кожей. Как оказалось, многие высыпания хорошо поддаются лечению безрецептурными средствами.
Но некоторые из них, по мнению экспертов, являются признаком чего-то более серьезного.
Одно важное практическое правило — обращаться за помощью, если сыпь сопровождалась другими симптомами.
«Большинство высыпаний не опасны для жизни», — сказала доктор Даниэла Крошински, доцент дерматологии Гарвардской медицинской школы и директор стационарной дерматологии и детской дерматологии в Массачусетской больнице общего профиля.
Похожее
«Но если вы в целом плохо себя чувствуете и у вас появляется сыпь, это может быть поводом для обращения за медицинской помощью. Ваш лечащий врач или дерматолог должны помочь вам определить, нужно ли это что-то увидеть и нужно ли это делать срочно ».
Сыпь может быть предупреждающим признаком серьезной медицинской проблемы, такой как аутоиммунное заболевание или инфекция Лайма, объяснила доктор Лаура Феррис, доцент дерматологии Медицинского центра Университета Питтсбурга.Или это могло быть просто результатом безобидного, хотя и досадного укуса насекомого или попадания в область ядовитого плюща.
Как узнать, серьезна ли сыпь?
Вот некоторые признаки того, что ваша сыпь должна быть осмотрена медицинским работником:
1. Если сыпь сопровождается лихорадкой или болью.
Вы должны проверить это, сказал Крошинский. Это может быть признаком того, что у вас инфекция или аллергическая реакция.
2.Если у вас внезапное распространение высыпаний, похожих на синяк.
«Это может быть симптом васкулита, и вам нужно проверить это, потому что ваши свертывающие клетки могут работать неправильно», — пояснил Крошинский.
3. Если сыпь не проходит.
Возможно, у вас инфекция, сказал Крошинский. «Некоторые высыпания начинаются совершенно безобидно, но затем развивается вторичная инфекция, потому что нарушена целостность кожи, которая является барьером для потенциальных патогенов», — пояснила она.«Признаки инфекции включают тепло и боль, желтые или зеленые мутные выделения и неприятный запах».
Сопутствующие
4. Любая широко распространенная сыпь.
Это может быть признаком серьезной аллергической реакции. «Например, если это произойдет в течение двух недель после начала приема нового лекарства, беспокойство будет заключаться в реакции на лекарство», — сказал Феррис.
5. Высыпания с образованием волдырей должны отправить вас прямо к врачу, если у вас нет веских оснований подозревать, что вы контактировали с ядовитым плющом, отметили оба эксперта.
Сыпь и волдыри от ядовитого плюща Алами6. Фиолетовые пятна на руках и ногах могут быть признаком бактериальной инфекции сердца, сказал Крошинский. «Вы можете смотреть на кожу как на окно внутрь тела», — объяснила она.
Связанные
7. Если у вас появляется сыпь круглой формы и вы находитесь в районе, где болезнь Лайма является эндемической, вам следует проверить ее, сказал Феррис.
Если вы не готовы к врачу, Крошинский предложил сфотографировать вашу сыпь.
Пациент с болезнью Лайма с характерной сыпью типа «яблочко». Алами«Это может быть полезно, когда вы придете к нам, поскольку к тому времени сыпь могла измениться», — объяснила она.