причины появления, описание и особенности лечения
Шишка в горле мешает свободно глотать и дышать. Иногда такие образование видны, если рассмотреть горло в зеркале. Причины возникновения шишек могут быть разными. Здесь многое зависит от места их расположения и симптомов.
Причины образования шишек в горле
Любая опухоль в горле говорит о серьезных нарушениях здоровья. Поэтому, обнаружив шишку, не стоит пытаться самостоятельно поставить себе диагноз. Образования в области горла требуют врачебного обследования.
Шишки могут появляться при нарушении работы щитовидной железы, простуде, гриппе. Если заболевания дыхательных путей становятся хроническими, то новобразования в области горла — частое явление. Вирусы и бактерии нередко становятся причиной появления шишек.
Кроме этого, к появлению шишек приводят сбои в работе внутренних органов: сердца, желудка, почек. А также к новобразованиям в горле может привести радиационное облучение.
Новобразования в горле могут быть не только доброкачественными, но и злокачественными. Поэтому при их обнаружении необходимо немедленное обращение к врачу.
Общие симптомы шишек
При наличии новообразования в горле чувствуется дискомфорт. Ощущения могут быть разными в зависимости от места расположения шишки. Но можно выделить общие симптомы:
- Человеку становится трудно дышать и проглатывать пищу.
- Возникает ощущения комка или инородного тела в горле.
- Иногда из шишки выделяется гной.
- Может ощущаться боль в горле.
- Миндалины и область глотки воспаляются и краснеют.
Шишка на задней стенке горла
Шишки внутри горла обычно бывают единичными. Они могут быть разными по форме и цвету. Такие шишки причиняют сильный дискомфорт при глотании и дыхании. Чаще всего они образуются при болезнях горла.
Если шишка внутри горла красная и воспаленная, из неё выделяется гной, наблюдается сильная боль при глотании и при этом резко повышена температура, то необходимо вызывать скорую.
Шишка на стенке горла может быть осложнением ангины. При этом беспокоит резкая боль при глотании, субфебрильная температура, ломота в теле. В этом случае шишку вскрывают хирургическим путем и проводят курс лечения антибиотиками.
При фарингите шишки красные, располагаются группами. Глотка покрыта гнойным налетом. Боль ощущается при глотании слюны, повышается температура, голос становится охриплым.
Шишки на задней стенке могут быть вызваны не только болезнями горла. Появление новообразований на задней стенке горла может быть связано и с онкологическими заболеваниями (карциномой, саркомой). Злокачественные опухоли горла чаще встречаются у людей среднего и старшего возраста. В таких случаях важно как можно раньше поставить диагноз и назначить терапию.
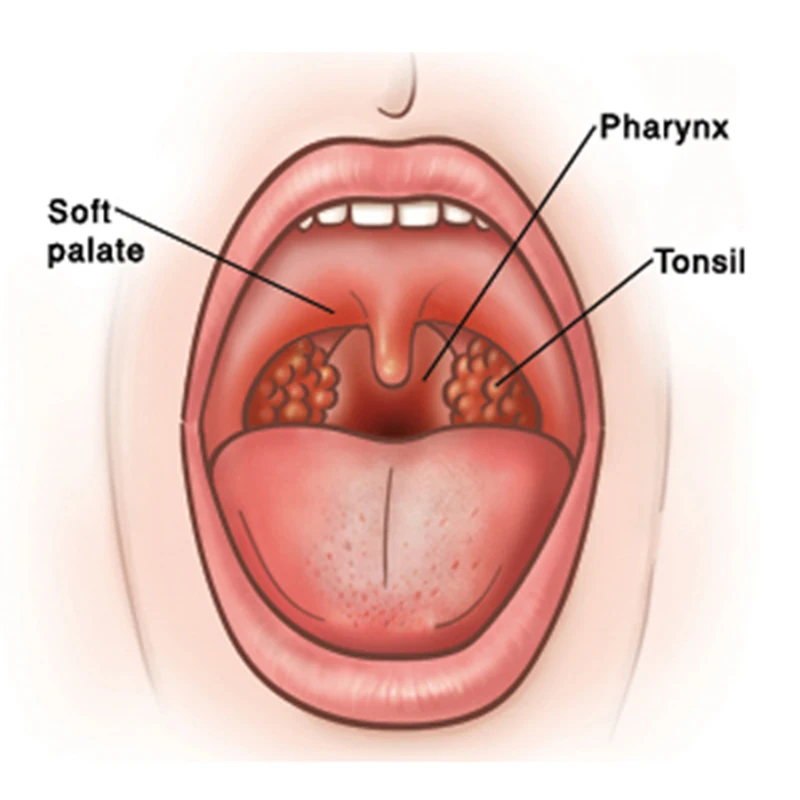
Шишка на миндалинах
Если на миндалинах образовалась гнойная шишка, болит горло при глотании и повороте голове, то это может быть проявлением паратонзиллита. Такая болезнь развивается как осложнение после ангины. При этом воспаляется ткань вокруг миндалин. Человеку кажется, что ангина уже закончилась, как неожиданно возникает гнойник на гландах, а боль становится настолько сильной, что невозможно даже проглотить слюну. Гнойник может прорваться самостоятельно, но это бывает редко. Необходимо срочное обращение к врачу для вскрытия гнойника и лечения антибиотиками.
На миндалинах могут появляться доброкачественные образования: папилломы, фибромы, ангиомы. Папиломы представляют собой высыпания, похожие по виду на кочан цветной капусты. Фибромы – это опухоли на ножке, а антиомы – сосудистые образования фиолетового или темно-красного цвета. Все эти шишки безболезненны, при больших размерах могут вызывать затруднения глотания и дыхания.
Злокачественные опухоли могут протекать бессимпотомно. Часто они обнаруживаются только после того, как метастазировали в подчелюстную область. Иногда такие опухоли ошибочно принимают за паратонзиллярный гнойник.
Белая шишка в горле
Белые шишки в горле образуются на миндалинах. Их называют тонзиллолитами. Точная причина их появления неизвестна, однако они чаще встречаются у людей, страдающих хроническими болезнями горла. Иначе такие шишки называют пробками на гландах. Это образования размером от нескольких миллиметров до сантиметра, обычно мягкие. Шишки могут затвердевать из-за скопления солей кальция. Они состоят из остатков пищи, отслоившихся клеток миндалин и бактерий.
Белые пробки не опасны, но часто становятся причиной неприятного запаха изо рта. Врач-отоларинголог может удалить эти пробки вымыванием или специальным инструментом. Однако пробки могут появляться заново. Иногда от образования новых шишек помогают регулярные полоскания горла. Если миндалины увеличены, то показано их удаление.
Шишка на небе
Шишки на верхнем небе представляют собой безболезненные образования. Вид шишек возле горла на небе может быть различным. Всё зависит от причины их появления.
- Ангиомы. В большинстве случаев они связаны с болезнями зубов. Причина появления ангиом – разрастание кровеносных или лимфатических сосудов. Ангиомы представляют собой доброкачественные образования. Они бывают двух видов: гемангиомы и лимфангимы. Гемангиома – это шишка синеватого или темно-красного цвета. При нажатии из неё сочится кровь. Лимфангима представляет собой шарик, из которого при вскрытии выходит бесцветная жидкость.
- Киста. Шишка похожа на красный плотный нарост. Возникает из-за воспалительных процессов или нарушения работы слюнных желез. Киста обычно безболезненна. Опасно это новообразование тем, что киста часто подвержена инфицированию.
- Злокачественные образования на небе возле горла – редкое явление.
 Первое время человек не чувствует боли. Но по мере роста опухоли боль отдает в горло, челюсти и виски. При этом беспокоит повышенное слюноотделение и неприятный запах из ротовой полости.
Первое время человек не чувствует боли. Но по мере роста опухоли боль отдает в горло, челюсти и виски. При этом беспокоит повышенное слюноотделение и неприятный запах из ротовой полости.
Шишка на шее в области горла
Возможно не только появление внутренних шишек на горле. На шее снаружи тоже нередко вырастают опухолевидные образования. Их вид и причины возникновения могут быть разными.
- Лимфаденит. Это заболевание проявляется увеличением и воспалением лимфатического узла под нижней челюстью. Сначала возникает безболезненная шишка. По мере нарастания воспаления появлются боли в горле. Причиной болезни является кариес зубов или хронический тонзиллит.
- Узлы в щитовидной железе. Очень у многих людей наблюдаются узелки в щитовидной железе. Чаще они встречаются у женщин. Обычно больные жалуются только на косметический дефект, никаких других симптомов болезни нет. Только при разрастании узелков пациенты предъявляют жалобы на затрудение при глотании. Боли в горли при этом не наблюдается. Шишки могут появляться спереди на шее, справа или слева. Лечение узелков может быть разным, в зависимости от их размеров. Чаще всего врач назначает постоянное наблюдение за состоянием щитовидной железы. В некоторых случаях узелки удаляют хирургическим путём.
- Киста шеи. Эту болезнь выявляют у детей. Причины появления кисты связаны с нарушениями внутриутробного развития. Киста в средней части шеи диагностируется у детей в возрасте 5-7 лет, а боковая киста заметна уже у новорожденных. Это образование представляет собой плотную шишку, которая перемещается во время глотания. Опасность такой опухоли состоит в том, что она может нагнаиваться. Поэтому при обнаружении у ребенка шишки на шее нужно не заниматься самолечением, а быстро обратиться к врачу.
- Злокачественные образования. Шишка на горле может быть связана и с опасными болезнями – метастазами опухолей в шейные лимфоузлы или лимфогранулематозом. При метастазах шишка похожа на увеличенный лимфоузел, но более плотной структуры.
 Обычно такие шишки располагаются с боковой стороны шеи. Опухоли при лимфогранулематозе могут сопровождаться повышенной температурой, болью в шее и челюсти. В таких случаях необходима срочная консультация онколога.
Обычно такие шишки располагаются с боковой стороны шеи. Опухоли при лимфогранулематозе могут сопровождаться повышенной температурой, болью в шее и челюсти. В таких случаях необходима срочная консультация онколога.
Шишка под подбородком
Шишки под подбородком обычно связаны с увеличением лимфатических узлов. При инфекционных заболеваниях активируется защитная лимфатическая система. А под подбородком находится большое количество лимфоузлов.
Причиной увеличения и воспаления лимфоузла под подбородком становятся простудные заболевания. При этом шишка плотная и болезненная при прощупывании. У больного поднимается температура тела и ухудшается общее состояние.
Такие шишки могут пройти сами вместе с простудой. При нагноении лимфоузла потребуется медицинская помощь.
Профилактика шишек на шее и в горле
Можно избежать многих неприятных проявлений, связанных с шишками в горле. Для этого нужно прежде всего отказаться от вредных привычек: курения и алкоголя. Именно воздействие никотина и спиртного является причиной злокачественных опухолей в горле. А также для предупреждения онкологических заболеваний необходимо беречь себя от воздействия радиации.
В целях профилактики лимфатических шишек необходимо вовремя лечить инфекционные болезни и кариес. Не стоит лечить шишки в горле или на шее самостоятельно, домашними средствами. Разобраться в причинах шишек может только врач.
Источник:
http://fb.ru/article/321876/shishka-v-gorle-prichinyi-poyavleniya-opisanie-i-osobennosti-lecheniya
Причины возникновения шишки в горле
Шишка в горле представляет собою плотное образование, которое может возникать на задней стенке горла, миндалинах, шее, под подбородком. Ее появление сопровождается возникновением дискомфортных ощущений, и свидетельствует о развитии различных заболеваний.
Смотреть бесплатно онлайн федеральные каналы, смотреть по ссылке ТВ онлайн
Симптоматика и месторасположения опухоли зависит от причин развития патологии. При появлении первых признаков болезни необходимо обратиться к специалисту. Он назначит курс эффективного лечения с учетом провоцирующих факторов и индивидуальных особенностей пациента.
При появлении первых признаков болезни необходимо обратиться к специалисту. Он назначит курс эффективного лечения с учетом провоцирующих факторов и индивидуальных особенностей пациента.
Факторы, провоцирующие образование шишек в горле
Появления новообразования в горле сопровождается различными симптомами.
Признаками развития патологии выступают:
- болевые ощущения во время еды;
- нарушенное дыхание;
- ощущения наличия инородного предмета в горле;
- гнойные выделения;
- боль в горле;
- высокая температура тела;
- хрипота в голосе;
- воспаления миндалин.
Симптоматика болезни зависит от провоцирующих факторов.
Основными причинами появления уплотнения являются:
- простудные, вирусные болезни;
- грипп;
- дисфункции щитовидной железы;
- инфекция;
- осложнения после ангины;
- болезни почек, пищеварительной системы;
- сердечно-сосудистые заболевания;
- гормональные сбои;
- нарушения обменных процессов;
- хронические болезни органов дыхания;
- радиационное облучение.
Новообразование гортани может быть проявлением паратонзиллита, заглоточного абсцесса, сифилиса, онкологии, доброкачественных образований.
Алгоритм действий при обнаружении шишки в горле
Обнаружить шишку на задней стенке горла можно в домашних условиях при визуальном осмотре. Если возникли дискомфортные ощущения во время дыхания, приема пищи, или появился комок в горле, следует осмотреть ротовую полость с помощью зеркала.
После выявления шишки необходимо исключить провоцирующие факторы, следить за чистотой полости рта, обратится к доктору. Специалист проведет необходимые исследования, которые помогут определить причину развития и природу заболевания: фарингоскопию, МРТ, биопсию.
Для устранения новообразования назначается курс терапии с учетом провоцирующих факторов, индивидуальных особенностей больного, характера опухоли. Не рекомендуется прибегать к самолечению или удалению шишки. Неправильное, несвоевременное лечение способно привести к развитию нежелательных последствий, осложнений и летального исхода.
Не рекомендуется прибегать к самолечению или удалению шишки. Неправильное, несвоевременное лечение способно привести к развитию нежелательных последствий, осложнений и летального исхода.
Заболевания, провоцирующие образование шишки в горле
Опухоль в горле свидетельствует о развитии воспалительного процесса в организме.
В результате развиваются такие заболевания, как паратонзиллит, заглоточный абсцесс, сифилитический шанкр, доброкачественная или злокачественная опухоль.
Паратонзиллит
Заболевание представляет собой воспалительный процесс, который поражает ткани возле небных миндалин. Начинает выделяться и скапливаться гной в виде шишки. Болезнь возникает при попадании инфекции, как осложнения после гнойной ангины, заболеваний горла.
Проявления паратонзиллита заключаются в нескольких симптомах:
- появление болевых ощущений во время приема пищи;
- изменение тембра голоса;
- повышением температуры тела;
- ощущением неприятного запаха с ротовой полости;
- увеличением лимфатических узлов;
- общее недомогание.
Развивается болевой синдром при повороте шеи, открывании рта.
Заглоточный абсцесс
Болезнь развивается в результате воздействия патогенных микроорганизмов. Зачастую она возникает у детей в возрасте до 2 лет.
Основными признаками абсцесса являются: болезненные ощущения в процессе приема пищи или глотании слюны, при повороте шеи, нарушенное дыхания, хриплость в голосе, повышенная температура тела, общее недомогание, асфиксия.
Сифилис
Характерными признаками развития сифилиса является образования шишки на задней стенке горла или на миндалинах. Твердый шанкр представляет собою безболезненную опухоль диаметром около 2 см темно-розовой окраски. В середине опухоли наблюдается небольшое углубление.
Основным признаком возникновения твердого шанкра является развитие воспалительного процесса в лимфатических узлах.
Воспаление слюнных желез
При попадании патогенных бактерий в ротовую полость развивается воспалительный процесс. Он способен поражать эндокринную систему, железы, которые вырабатывают слюну.
Он способен поражать эндокринную систему, железы, которые вырабатывают слюну.
Для заболевания характерно возникновения плотного образования, болевые ощущения во время еды, дыхания, открывания ротовой полости, сухость и неприятный запах со рта, покраснения кожи в области шишки, образования слизи, гнойных выделений из опухоли, общее недомогание, слабость больного.
Воспаления лимфоузлов
Лимфатические узлы являются одной из составляющих иммунной системы. Уплотнение возникает в результате воздействия патогенных микроорганизмов, продукты жизнедеятельности которых, накапливаются в лимфатических узлах. Происходит их воспаление и увеличение в размерах. Спровоцировать новообразование могут заболевания ротовой полости, тонзиллит, отит, абсцесс.
Доброкачественные образования
Шишки в горле появляется в результате разрастания внутренних тканей, которые образовывают доброкачественные образования.
Наиболее распространенными доброкачественными опухолями считаются:
- фолликулит представляет собою воспалительный процесс, который поражает волосяные луковицы;
- киста возникает в результате закупоривания сальных и потовых желез, распространения инфекции на наружные ткани;
- липома возникает в жировой ткани, она имеет четкие границы, мягкую консистенцию и безболезненна;
- атерома появляется в закупоренных сальных железах, для новообразования характерен специфический запах, он исходит из воспаленной области;
- ангиома образовывается в результате стоматологических заболеваний, для которых характерно разрастания кровеносных, лимфатических сосудов.
Для доброкачественного образования гортани характерно появления першения, сухости, ощущения наличия инородного тела в горле, дискомфортные ощущения при глотании. Опухоль имеет четкие границы, мягкую консистенцию, безболезненна при осмотре.
Злокачественные опухоли
Для ракового образования характерно проявления таких симптомов, как:
- комок в горле;
- болезненные ощущения при поедании пищи, дыхании;
- хриплость в голосе;
- гнойный запах из ротовой полости;
- во время кашля выделяется мокрота, в которой наблюдается примесь гноя и крови;
- беспокоит сильная головная боль;
- постоянная слабость;
- резкое снижение веса;
- увеличение лимфатических узлов.

Злокачественная опухоль может увеличиваться в размерах, кровоточить, болеть.
Профилактика и лечение
Терапия заключается в комплексном лечении. В зависимости от причин развития опухоли используют медикаментозные и хирургические методы. Весь процесс направлен на устранение шишки и провоцирующих заболеваний.
Удаление шишки в горле происходит оперативным путем с использованием лазерной терапии, криохирургии. Лучевая и химиотерапия, применяются для удаления злокачественного образования. Для нейтрализации инфекции назначается курс антибактериальных, антисифилитических, противовоспалительных препаратов. При необходимости применяют анальгетики, антибиотики, спазмолитики.
Ускорить процесс выздоровления поможет полоскание ротовой полости дезинфицирующими растворами, физиотерапевтические процедуры, регидратация. Для укрепления иммунной системы назначаются витамины, иммуномодуляторы.
После оперативного удаления шишки пациенту необходимо пройти курс восстановительной терапии. Она заключается в комплексе мероприятий, которые направлены на нормализацию дыхания, жевания, глотания, разговорной речи.
Предотвратить развития опухоли в горле, ускорить процесс выздоровления помогут профилактические меры:
- отказ от вредных привычек: алкоголь, курение;
- избегание радиационного облучения;
- своевременное лечение простудных заболеваний;
- укрепление иммунной системы: правильное питание, занятия спортом, избегания стрессовых ситуаций.
При появлении первых признаков развития шишки необходимо обратиться к специалисту. Не рекомендуется прибегать к самолечению, удалению опухоли в домашних условиях.
Источник:
http://gorlonosik.ru/gorlo/prichiny-vozniknoveniya-shishki-v-gorle.html
Причины возникновения шишки в горле
Шишка в горле представляет собою плотное образование, которое может возникать на задней стенке горла, миндалинах, шее, под подбородком. Ее появление сопровождается возникновением дискомфортных ощущений, и свидетельствует о развитии различных заболеваний.
Симптоматика и месторасположения опухоли зависит от причин развития патологии. При появлении первых признаков болезни необходимо обратиться к специалисту. Он назначит курс эффективного лечения с учетом провоцирующих факторов и индивидуальных особенностей пациента.
Факторы, провоцирующие образование шишек в горле
Появления новообразования в горле сопровождается различными симптомами.
Признаками развития патологии выступают:
- болевые ощущения во время еды,
- нарушенное дыхание,
- ощущения наличия инородного предмета в горле,
- гнойные выделения,
- боль в горле,
- высокая температура тела,
- хрипота в голосе,
- воспаления миндалин.
Симптоматика болезни зависит от провоцирующих факторов.
Основными причинами появления уплотнения являются:
- простудные, вирусные болезни,
- грипп,
- дисфункции щитовидной железы,
- инфекция,
- осложнения после ангины,
- болезни почек, пищеварительной системы,
- сердечно-сосудистые заболевания,
- гормональные сбои,
- нарушения обменных процессов,
- хронические болезни органов дыхания,
- радиационное облучение.
Новообразование гортани может быть проявлением паратонзиллита, заглоточного абсцесса, сифилиса, онкологии, доброкачественных образований.
Алгоритм действий при обнаружении шишки в горле
Обнаружить шишку на задней стенке горла можно в домашних условиях при визуальном осмотре. Если возникли дискомфортные ощущения во время дыхания, приема пищи, или появился комок в горле, следует осмотреть ротовую полость с помощью зеркала.
После выявления шишки необходимо исключить провоцирующие факторы, следить за чистотой полости рта, обратится к доктору. Специалист проведет необходимые исследования, которые помогут определить причину развития и природу заболевания: фарингоскопию, МРТ, биопсию.
Для устранения новообразования назначается курс терапии с учетом провоцирующих факторов, индивидуальных особенностей больного, характера опухоли. Не рекомендуется прибегать к самолечению или удалению шишки. Неправильное, несвоевременное лечение способно привести к развитию нежелательных последствий, осложнений и летального исхода.
Заболевания, провоцирующие образование шишки в горле
Опухоль в горле свидетельствует о развитии воспалительного процесса в организме.
В результате развиваются такие заболевания, как паратонзиллит, заглоточный абсцесс, сифилитический шанкр, доброкачественная или злокачественная опухоль.
Паратонзиллит
Заболевание представляет собой воспалительный процесс, который поражает ткани возле небных миндалин. Начинает выделяться и скапливаться гной в виде шишки. Болезнь возникает при попадании инфекции, как осложнения после гнойной ангины, заболеваний горла.
Проявления паратонзиллита заключаются в нескольких симптомах:
- появление болевых ощущений во время приема пищи,
- изменение тембра голоса,
- повышением температуры тела,
- ощущением неприятного запаха с ротовой полости,
- увеличением лимфатических узлов,
- общее недомогание.
Развивается болевой синдром при повороте шеи, открывании рта.
Заглоточный абсцесс
Болезнь развивается в результате воздействия патогенных микроорганизмов. Зачастую она возникает у детей в возрасте до 2 лет.
Основными признаками абсцесса являются: болезненные ощущения в процессе приема пищи или глотании слюны, при повороте шеи, нарушенное дыхания, хриплость в голосе, повышенная температура тела, общее недомогание, асфиксия.
Сифилис
Характерными признаками развития сифилиса является образования шишки на задней стенке горла или на миндалинах. Твердый шанкр представляет собою безболезненную опухоль диаметром около 2 см темно-розовой окраски. В середине опухоли наблюдается небольшое углубление.
Основным признаком возникновения твердого шанкра является развитие воспалительного процесса в лимфатических узлах.
Воспаление слюнных желез
При попадании патогенных бактерий в ротовую полость развивается воспалительный процесс. Он способен поражать эндокринную систему, железы, которые вырабатывают слюну.
Для заболевания характерно возникновения плотного образования, болевые ощущения во время еды, дыхания, открывания ротовой полости, сухость и неприятный запах со рта, покраснения кожи в области шишки, образования слизи, гнойных выделений из опухоли, общее недомогание, слабость больного.
Воспаления лимфоузлов
Лимфатические узлы являются одной из составляющих иммунной системы. Уплотнение возникает в результате воздействия патогенных микроорганизмов, продукты жизнедеятельности которых, накапливаются в лимфатических узлах. Происходит их воспаление и увеличение в размерах. Спровоцировать новообразование могут заболевания ротовой полости, тонзиллит, отит, абсцесс.
Доброкачественные образования
Шишки в горле появляется в результате разрастания внутренних тканей, которые образовывают доброкачественные образования.
Наиболее распространенными доброкачественными опухолями считаются:
- фолликулит представляет собою воспалительный процесс, который поражает волосяные луковицы,
- киста возникает в результате закупоривания сальных и потовых желез, распространения инфекции на наружные ткани,
- липома возникает в жировой ткани, она имеет четкие границы, мягкую консистенцию и безболезненна,
- атерома появляется в закупоренных сальных железах, для новообразования характерен специфический запах, он исходит из воспаленной области,
- ангиома образовывается в результате стоматологических заболеваний, для которых характерно разрастания кровеносных, лимфатических сосудов.

Для доброкачественного образования гортани характерно появления першения, сухости, ощущения наличия инородного тела в горле, дискомфортные ощущения при глотании. Опухоль имеет четкие границы, мягкую консистенцию, безболезненна при осмотре.
Злокачественные опухоли
Для ракового образования характерно проявления таких симптомов, как:
- комок в горле,
- болезненные ощущения при поедании пищи, дыхании,
- хриплость в голосе,
- гнойный запах из ротовой полости,
- во время кашля выделяется мокрота, в которой наблюдается примесь гноя и крови,
- беспокоит сильная головная боль,
- постоянная слабость,
- резкое снижение веса,
- увеличение лимфатических узлов.
Злокачественная опухоль может увеличиваться в размерах, кровоточить, болеть.
Профилактика и лечение
Терапия заключается в комплексном лечении. В зависимости от причин развития опухоли используют медикаментозные и хирургические методы. Весь процесс направлен на устранение шишки и провоцирующих заболеваний.
Удаление шишки в горле происходит оперативным путем с использованием лазерной терапии, криохирургии. Лучевая и химиотерапия, применяются для удаления злокачественного образования. Для нейтрализации инфекции назначается курс антибактериальных, антисифилитических, противовоспалительных препаратов. При необходимости применяют анальгетики, антибиотики, спазмолитики.
Ускорить процесс выздоровления поможет полоскание ротовой полости дезинфицирующими растворами, физиотерапевтические процедуры, регидратация. Для укрепления иммунной системы назначаются витамины, иммуномодуляторы.
После оперативного удаления шишки пациенту необходимо пройти курс восстановительной терапии. Она заключается в комплексе мероприятий, которые направлены на нормализацию дыхания, жевания, глотания, разговорной речи.
Предотвратить развития опухоли в горле, ускорить процесс выздоровления помогут профилактические меры:
- отказ от вредных привычек: алкоголь, курение,
- избегание радиационного облучения,
- своевременное лечение простудных заболеваний,
- укрепление иммунной системы: правильное питание, занятия спортом, избегания стрессовых ситуаций.

При появлении первых признаков развития шишки необходимо обратиться к специалисту. Не рекомендуется прибегать к самолечению, удалению опухоли в домашних условиях.
Видео по теме: Ком в горле от чего это бывает
Источник:
http://fr-dc.ru/lor/gorlo/prichiny-vozniknoveniya-shishki-v-gorle
Объемные новообразования в горле
Объемные образования как на внутренних, так и на внешних поверхностях шеи закономерно вызывают тревогу у пациента. И эта тревога небеспочвенна – шишка в горле всегда является проявлением какого-либо заболевания, требующего медицинского вмешательства. Более того, зачастую эти патологии довольно серьезные, представляющие угрозу не только здоровью, но иногда и жизни человека. Поэтому чем раньше больной обратится за консультацией к специалисту, тем быстрее ему назначат адекватное лечение и тем больше он получит шансов на полное выздоровление.
Содержание статьи
Локализация объемных новообразований может быть совершенно различной. Они появляются на миндалинах или задней стенке глотки – и тогда выявляются при прямом осмотре с помощью зеркал. Шишка обнаруживается и в более глубоких областях гортани, но в этом случае она чаще всего становится находкой при фарингоскопии. Наконец, шишки выявляются и на внешней поверхности шеи, преимущественно под нижней челюстью. Ниже мы приведем наиболее распространенные варианты того, что это может быть, проявлением какой патологии становится появление шишки.
Воспаление лимфатических узлов
На передней поверхности шеи, а также под подбородком располагается довольно большое количество лимфатической ткани, организованной в скопления – узлы. Это органы иммунной системы, защищающие организм от инфекционных агентов и других чужеродных элементов.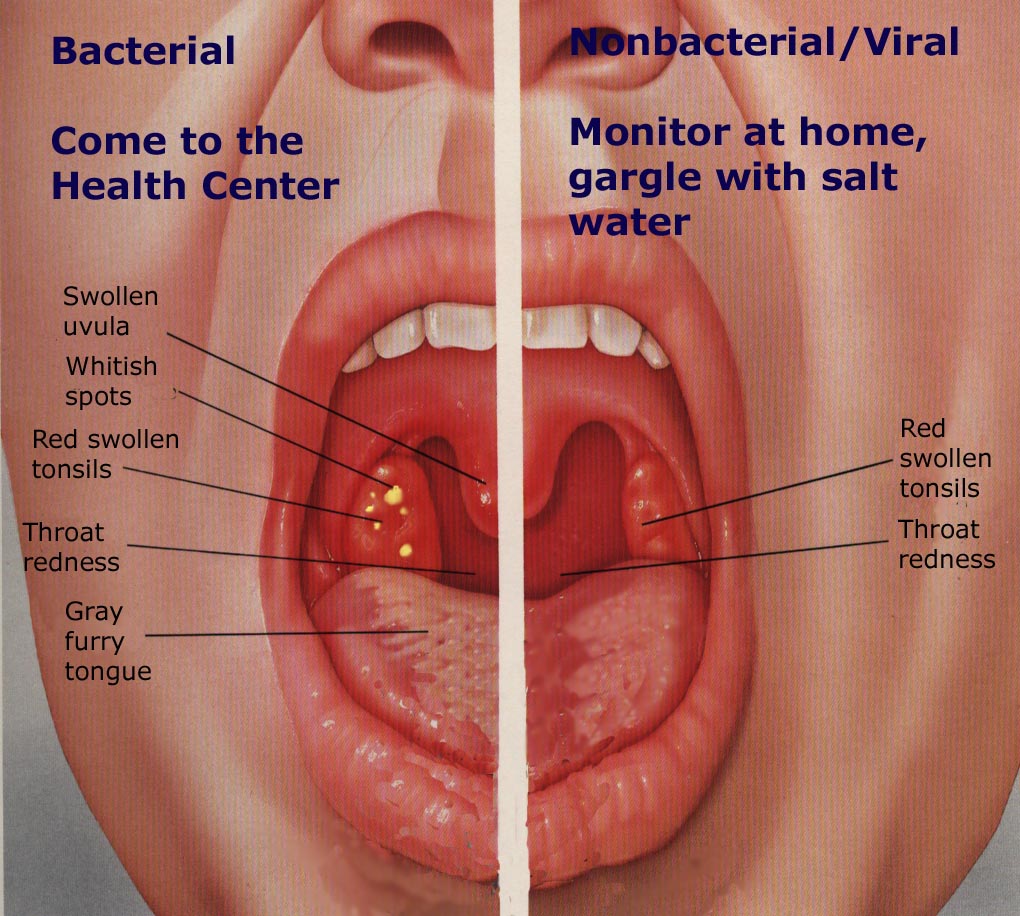 Патогенные микроорганизмы и продукты их жизнедеятельности накапливаются в лимфоузлах, вызывая воспалительные реакции.
Патогенные микроорганизмы и продукты их жизнедеятельности накапливаются в лимфоузлах, вызывая воспалительные реакции.
Одним из главных симптомов воспаления служит увеличение размеров лимфатического узла. Если узел расположен близко к коже, такое увеличение визуально имеет вид внезапно образовавшейся шишки.
В области горла имеется несколько групп лимфатических узлов, воспаление которых проявляется подобным образом:
- поднижнечелюстные;
- подбородочные
- поверхностные шейные;
- глубокие шейные.
Воспалительные реакции в них связаны с инфекционными поражениями соседних органов и тканей:
- кариесом и другими инфекциями в зубочелюстном аппарате;
- тонзиллитом;
- абсцессами и флегмонами мягких тканей шеи;
- отитами и др.
Проявляется эта патология образованием под нижней челюстью округлых выпячиваний овальной формы, которые имеют эластичную консистенцию и не прикреплены к окружающим тканям. Такие новообразования болезненны при ощупывании. Для избавления от воспалительного процесса в лимфоузлах надо вылечить то заболевание, которое стало причиной его появления.
Воспаление слюнных желез
В ротовой полости расположено несколько групп желез, вырабатывающих слюну, и каждый из этих органов может воспаляться при попадании в него инфекционных агентов.
Самая опасная форма этого нарушения – эпидемический паротит, или свинка. Это вирусная патология, обладающая склонностью к распространению в другие органы эндокринной системы.
Признаки воспаления подчелюстных слюнных желез:
- плотное и болезненное новообразование, определяемое на ощупь;
- болевые ощущения при жевании, глотании, открывании рта;
- распространение боли в ухо или заднюю поверхность шеи на стороне поражения;
- сухость во рту;
- отечность и покраснение кожных покровов в области расположения железы;
- гнойное отделяемое и неприятный запах изо рта;
- увеличение температуры тела, появление слабости, озноба и других признаков инфекционной интоксикации.

Для того чтобы вылечить данную патологию, врач должен провести полное обследование пациента, точно выявить причину и область поражения и выбрать наиболее подходящую терапевтическую тактику.
Абсцессы глотки или гортани
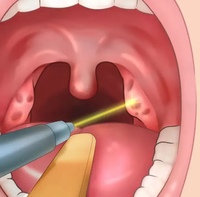
Абсцесс – это полость в толще ткани или на ее поверхности, заполненная гнойным содержимым. Соответственно, в 100% случаев данная патология является осложнением инфекционного заболевания. Чаще всего абсцесс определяется визуально и выглядит, как шишка на задней стенке горла, имеющая вид шарообразного выпячивания красного цвета. При ощупывании определяется мягкая консистенция и флуктуация образования. Дополнительные симптомы:
- резкое увеличение температуры тела;
- изменение голоса;
- нарушения глотания;
- болезненность в горле;
- храп при гортанной локализации;
- нарушения дыхания при носоглоточной локализации;
- слабость, утомляемость и другие признаки интоксикации.
Встречаются и множественные абсцессы, выглядящие, как мелкие гнойнички или шишечки в горле. При обнаружении такого нарушения надо немедленно обратиться к врачу.
Лечение проводится в стационаре и заключается в хирургическом вскрытии абсцесса с санацией полости, удалением гноя и последующей антибиотикотерапией.
Паратонзиллит
Паратонзиллитом называется воспалительный процесс, который локализуется в тканях, окружающих небные миндалины. Обычно причиной развития этого нарушения является ангина – воспаление переходит с миндалин на соседние области. Кроме того, паратонзиллит является и распространенным осложнением общего воспаления глотки, которое вызывается преимущественно стрептококковой инфекцией.
Частым симптомом паратонзиллита служит шишка на миндалине или прямо около нее. Выявляется это новообразование при осмотре внутренней поверхности горла. Во многих случаях это заболевание возникает еще при недолеченной ангине, и разграничить их довольно сложно, тем более, что и симптоматика у них весьма схожа:
- боли в горле;
- нарушения процесса глотания;
- увеличение температуры тела;
- увеличение окружающих лимфоузлов;
- головные боли;
- слабость и утомляемость;
- болезненность при открывании рта.

Симптом, который характерен для паратонзиллита, но встречается не всегда – вынужденная поза пациента. Больной непроизвольно наклоняет голову в сторону поражения, поскольку это несколько снижает интенсивность болевых ощущений.
Лечение паратонзиллита заключается в системной антибиотикотерапии для уничтожения инфекции, приеме противовоспалительных препаратов и анестетиков. При необходимости, если воспалительный процесс привел к формированию абсцесса, его полость вскрывается хирургически.
Сифилитический шанкр
Образование, выглядящее, как шишка на внутренней поверхности горла, встречается и при таком специфическом заболевании, как сифилис. В данном случае шишка называется твердым шанкром и образуется на месте внедрения в организм больного бледной трепонемы – возбудителя этой патологии. Шанкр выглядит, как выпуклое уплотнение, красноватого или интенсивно-розового оттенка, имеющее диаметр 1-2 см. При ощупывании новообразование безболезненно. В некоторых случаях по центру шишки имеется небольшая изъязвленная область.
Характерным симптомом твердого шанкра является лимфаденит – воспалительная реакция в лимфатических узлах на стороне поражения. В случае сифилиса диагноз ставится не по наличию шишки, а при положительной реакции Вассермана – специфического лабораторного обследования крови. Лечение заболевания заключается в приеме специальных противосифилитических препаратов.
Доброкачественная опухоль
Опухолевый процесс в горле практически всегда проявляется возникновением визуально определяемой шишки. Все ткани и органы в этой области расположены достаточно тесно и занимают небольшой объем, поэтому любое новообразование сразу становится заметным. Доброкачественные опухоли, поражающие гортань и глотку:
- папилломы и кондиломы;
- гемангиомы;
- липомы;
- лимфангиомы.
Признаки такой патологии, кроме видимого выпячивания:
- ощущение присутствия в горле инородного тела;
- першение;
- сухость;
- болезненность или затруднения при глотании.

Важной особенностью доброкачественных опухолей является то, что они имеют четкие границы. Такие новообразования, в отличие от злокачественных, не прорастают окружающие ткани на клеточном уровне, а просто раздвигают их в процессе роста. Это позволяет легко и быстро удалять подобные опухоли с минимальным риском осложнений.
Злокачественная опухоль
Начальная стадия развития злокачественного новообразования схожа с проявлениями доброкачественной опухоли. Но со временем присоединяются симптомы, свидетельствующие о серьезности заболевания:
- неприятный запах изо рта;
- появление крови в слюне;
- потеря массы тела;
- слабость и утомляемость.
Диагноз злокачественной опухоли ставится только по результатам цитологического обследования. Лечение этого заболевания включает хирургическое удаление новообразования и последующую химио- и/или лучевую терапию.
Источник:
http://globalmedclub.ru/simptomy-gorla/proyavleniya/shishka-v-oblasti-shei.html
Шишка в горле: почему она возникает?
Возникшая шишка в горле, наверное, каждого человека заставит задуматься о состоянии здоровья. Однако не все в подобной ситуации посещают врача, чтобы выяснить причины такого состояния, а также узнать, как избавиться от нароста. Несмотря на то что новообразование не всегда причиняет неприятные ощущения и беспокоит, оно может указывать на прогрессирование серьезной болезни.
На шее и в горле располагаются важные органы, среди которых щитовидная железа, гортань, глотка, миндалины, а также крупные кровеносные сосуды. Шишка в горле может являться предвестником таких состояний, как опухоли, абсцесс, лимфаденит, воспаление миндалин и прочих патологий. Своевременное обращение к врачу позволит остановить болезнь на начальных этапах.
Причины
Воспалительные процессы часто сопровождаются уплотнением и отечностью мягких тканей, а также относятся к наиболее частым причинам возникновения шишки в горле.
Лимфаденит
Лимфаденит, осложненный абсцессом горла, развивается при проникновении патогенных микроорганизмов в лимфатические узлы. Микробы вызывают их увеличение в размере, уплотнение, возникает боль при касании. Воспаленный лимфоузел определяется в виде подкожного шарика. Чаще всего уплотнение возникает в подчелюстной области. Обычно лимфаденит лечится легко, но в некоторых случаях происходит нагноение лимфоузла с последующим абсцедированием – возникает шишка в горле.
В зависимости от ее локализации, пациент будет предъявлять различные жалобы:
- сильный дискомфорт при проглатывании слюны или пищи;
- затруднено дыхание;
- пульсирующая распирающая боль;
- резкое ухудшение общего состояния;
- развитие гипертермии.
Главной опасностью гнойного процесса в области горла и шеи является распространение экссудата по клетчаточным пространствам вниз, что может привести к развитию медиастинита или сепсиса.
Паратонзиллит
Паратонзиллит – воспаление клетчатки, располагающейся вокруг небных миндалин. При заболевании происходит скопление гнойного экссудата, что приводит к образованию шишки в горле по причине стрептококковой инфекции. При внешнем осмотре образование определяется в виде увеличенной в размере гланды, покрытой белыми пробками. Со временем налет становится грязно-желтым, что указывает на возникновение гноя.
Больной указывает на следующие неприятные симптомы:
- Сильная боль, из-за чего осложняется прием пищи.
- Изменение окраски голоса, появляется гнусавость.
- Поворот шеи в сторону вызывает сильный болевой приступ.
- Поднимается температура до фебрильных величин.
- Затруднено открывание рта.
- Неприятный запах из горла.
Сифилис
Твердый шанкр – характерный признак сифилиса, возникающего при инфицировании бледной трепонемой. В горле образуется уплотнение округлой формы около двух сантиметров в диаметре со светлой отметиной в центре. Локализуется на гландах либо на задней стенке глотки, сопровождается увеличением шейных лимфоузлов на той стороне, где располагается сифилитический шанкр.
Поражение кожных структур
Часто встречаются уплотнения на наружных покровах шеи, когда под кожей возникает шарик.
Рассмотрим наиболее частые причины появления такой шишки на шее:
- Фолликулит – воспалительный процесс, поражающий волосяные луковицы. Фолликул выглядит уплотненным, он увеличен в размере, отечен, гиперемирован. Терапия проводится в зависимости от этиологии процесса, которая часто бывает микотическая и бактериальная. Самостоятельно вскрывать гнойники запрещено, так как это может вызвать распространение процесса на соседние волосяные луковицы и различные осложнения.
- Киста на коже – является доброкачественным образованием, которое внешне напоминает небольшие мешочки, наполненные серозной или гнойной жидкостью. Они возникают при закупорке сальных или потовых желез, а также после инфекционных поражений наружных покровов. По внешнему виду кисты схожи с горошинами или небольшими шариками, при пальпации, как правило, безболезненны. При воспалении требуется оперативное вмешательство.
- Липома – доброкачественная опухоль, развивающаяся их жировой ткани. В народе такую шишку на шее часто называют жировиком. При ощупывании нароста на коже боль не возникает, а также определяется мягкая и эластичная консистенция. Липома подлежит удалению в тех ситуациях, когда она доставляет дискомфорт или приносит эстетические неудобства.
- Атерома – новообразование доброкачественной этиологии, которое образуется при закупоривании сальной железы. Определить такой нарост легко, ведь он выделяется на коже, а также источает специфический запах, исходящий от железистого секрета, которым наполнена капсулированная полость.
Онкология
Предпосылок для возникновения рака множество: курение, канцерогены, радиоактивное излучение, поражение цитомегаловирусом или вирусом Эпштейна-Барра.
При возникновении злокачественной опухоли появляются следующие симптоматические признаки:
- чувство инородного тела в горле;
- затруднение при дыхании;
- осиплость голоса;
- боль при глотании жидкости или твердой пищи;
- гнилостный запах изо рта, который образуется вследствие некротического распада пораженных тканей;
- кашель с выделением мокроты, в которой присутствует примесь крови;
- самопроизвольная головная боль, чувство слабости, быстрое утомление;
- потеря веса;
- метастазирование.
Цвет у раковой опухоли может быть различным, однако, если вы обнаружили, что шишка в горле растет и увеличивается в размерах, при этом она болит, кровоточит, немедленно обратитесь к врачу. Своевременная диагностика злокачественного новообразования на ранних сроках позволит провести комплексное лечение и достигнуть положительного исхода болезни.
Чаще всего на развитие опухоли в горле (лимфогранулематоз, рак щитовидной железы или новообразование гортани) организм реагирует увеличением шейных лимфатических узлов, что и позволяет выявить патологию довольно быстро.
Рак требует незамедлительного лечения, которое проводится оперативным путем, после чего больному предстоит пройти курс химиотерапии и облучения.
Что делать при обнаружении шишки?
При обнаружении шишки в горле не стоит паниковать, но и надеяться на то, что нарост пропадет самостоятельно, будет крайне неразумным решением. При внезапном возникновении припухлости часто происходит ее инволюция, поэтому необходимо поддерживать гигиену полости рта и горла, не вскрывать образование, а также исключить влияние различных повреждающих факторов.
При обнаружении следующих симптомов необходимо незамедлительно посетить врача:
- разрастание шишки в горле и увеличение размеров;
- сильная боль;
- ухудшение самочувствия;
- нагноение нароста;
- затруднение дыхания.
После осмотра и проведения анализов доктор определит причину шишки в горле и предложит варианты для ее устранения.
Профилактика
Чтобы не допустить возникновения шишки в горле, необходимо внимательно относиться к собственному здоровью и выполнять простые рекомендации:
- Проходить профилактические осмотры у врачей различных специальностей на предмет возникновения болезней и опухолевидных образований.
- При подозрении на развитие патологического процесса незамедлительно обращаться к врачу и выполнять все его назначения относительно лечения.
- Отказаться от вредных привычек, таких как алкоголь и сигареты.
- Не подвергать организм радиоактивному излучению.
Причин для возникновения шишки в горле множество. Когда человек чувствует дискомфорт при глотании, а определить причины такого состояния не может, необходимо обратиться к врачу. При своевременном выявлении даже такие серьезные заболевания, как злокачественные новообразования, успешно поддаются лечению. Поэтому необходимо внимательно относиться к своему здоровью и обращать внимание даже на незначительные изменения.
Автор: Виолета Кудрявцева, врач,
специально для lechim-gorlo.ru
Полезное видео о лимфадените
Источник:
http://lechim-gorlo.ru/blog/shishka-v-gorle-pochemu-ona-voznikaet
Гипертрофический фарингит: описание болезни, причины, симптомы, стоимость лечения в Москве
Гипертрофический фарингит – это одна из разновидностей хронической формы болезни. Он начинает проявляться обычно через 6-8 месяцев после того, как было диагностировано воспаление в острой форме, которое правильно не лечили. Затрагиваются гипертрофической формой патологии не только задняя стенка глотки, а и ее боковые части.
При патологии слизистая оболочка глотки не только становится толще, но и повышается ее плотность. Эти изменения являются патологическими, и в результате их она начинает функционировать не правильно и воспаляется. Также при этом заболевании отмечается появление лимфоидных гранул, которые выглядят как зерна розового цвета. Болезнь может появляться у лиц любого возраста, но чаще затрагивает взрослых, так как они не редко не проводят правильного лечения острой формы болезни и переносят ее на ногах. Постепенно нарушение состояния слизистой глотки может переходить и на язычок. Гипертрофический фарингит симптомы имеет нарастающие по мере прогрессирования поражения слизистой.
Причины
Заболевание развивается на фоне того, что негативные факторы вызывают чрезмерную активность иммунной системы, из-за чего она начинает провоцировать развитие ряда новообразований на слизистой, связанных с выявлением даже незначительных патогенов. В результате этого развивается воспаление и происходят изменения тканей. Основные факторы, вызывающие гипертрофический фарингит, кроме его запущенной острой формы, следующие:
-
проживание в районах с неблагоприятной экологической обстановкой;
-
работа на вредном производстве с нарушением правил безопасности;
-
длительное регулярное пребывание в помещении, в котором воздух очень сухой и теплый;
-
курение – негативное влияние на слизистую оболочку и на организм в целом оказывает не только активное, но и пассивное курение;
-
злоупотребление спиртными напитками – даже не крепкие, они раздражают и повреждают ткани глотки, делая их более восприимчивыми к фарингиту;
-
болезни сердечно-сосудистой системы, при которых нарушается кровообращение в тканях слизистой глотки, а также те, что приводят к застойным явлениям в дыхательной системе;
-
серьезные нарушения в обмене веществ, особенно на фоне патологий эндокринной системы;
-
регулярное возникновение аллергии;
-
нарушения в строении глотки;
-
постоянная значительная нехватка витаминов.
Также стать причиной для появления болезни могут хронические патологии носоглотки, такие как тонзиллит, синуситы и ринит. Болезнетворные бактерии будут обильно проникать в слизистую и находиться в ней в спящем состоянии до момента появления неблагоприятных для иммунитета факторов. При них развивается обострение заболевания.
Виды
Данная форма болезни может иметь два вида. В зависимости от того какой из них диагностирован, определяется и точная методика лечения. Гранулезный гипертрофический фарингит затрагивает только заднюю стенку глотки. При нем не так ощущается отечность тканей в начале болезни, из-за чего не все больные своевременно обращаются за врачебной помощью.
Боковой гипертрофический фарингит проявляется более острой болью и затруднениями при дыхании. Игнорировать его долго крайне сложно, из-за чего лечение чаще всего начинается вовремя. Диагноз ставится после осмотра глотки больного.
Прогноз
При своевременном, полноценном и систематическом лечении болезни прогноз для больного благоприятный. При этом удается остановить патологические изменения в тканях слизистой. После качественной терапии обострения заболевания отмечаются крайне редко.
Если лечение начато с опозданием, когда поражение горла уже достаточно серьезное, то прогноз для больного относительно положительный, так как долгой ремиссии обеспечить не получится, но в то же время риск развития осложнений будет устранен.
Что нельзя делать
В период лечения есть определенные ограничения, нарушая которые, больной рискует в значительной степени утяжелить свое состояние. Врач не сможет гарантировать пациенту положительный результат терапии, если будут допускаться следующие действия:
-
курение в период лечения;
-
использование спиртовых препаратов для полоскания горла;
-
употребление острой пищи;
-
пребывание в запыленном помещении;
-
нарушение врачебных предписаний относительно лечения.
Если нарушений в процессе терапии нет, то удается остановить болезнь в начале ее развития без использования хирургических способов терапии. Лечение гипертрофического фарингита у взрослых и детей одинаково.
Диагностика
Только внешнего осмотра глотки оказывается недостаточно для выявления не только самого заболевания, но и причин его появления, а также состояния организма. Из-за этого врач, определив на глаз фарингит при первичном осмотре, обязательно назначает пациенту дальнейшие анализы, которые помогают получить полную картину состояния здоровья и подобрать максимально действенное лечение.
1. Мазок из глотки с последующим посевом на питательную среду. Он необходим для определения состава патогеной микрофлоры и ее чувствительности к тем или иным антибиотикам.
2. Биохимический анализ крови. Для него необходима венозная кровь. Исследование выявляет наличие антител к тем или иным возбудителям воспаления, гормональные показатели и присутствие или отсутствие злокачественных клеток.
3. Клинический анализ крови. Используется кровь из пальца. Показывает процент соотношения основных ее составляющих. Отклонение тех или иных в большую или меньшую сторону дает возможность обнаружить ряд патологий.
4. Общий анализ мочи. Исследование материала позволяет точно оценить тяжесть воспаления в организме, а также – нет ли на его фоне нарушений в работе почек.
5. Биопсия тканей слизистой глотки. Назначается не всегда. Процедура необходима в том случае, если есть подозрение на развитие ракового процесса. При исследовании взятого образца тканей определяется наличие или отсутствие злокачественных (раковых) клеток в слизистой.
При необходимости также могут быть назначены электрокардиограмма и рентген области носовых пазух. Эти процедуры требуются достаточно редко. Обычно они проводятся, если начинают развиваться осложнения болезни. У маленьких детей может понадобиться также и рентген легких, так как достаточно часто у них на фоне воспаления гортани в достаточно быстрый срок появляется пневмония или бронхопневмония.
Профилактика
Для предупреждения болезни необходимо соблюдение ряда профилактических мер. Они достаточно просты и могут с высокой эффективностью предупредить появление патологии. Основными из них врачами считаются следующие меры:
-
обеспечение правильной влажности воздуха в помещении, в котором человек находится большую часть времени;
-
своевременное лечение воспалений носоглотки;
-
лечение кариозных зубов и воспаленных десен;
-
регулярная влажная уборка в квартире.
Для полной защиты от появления гипертрофического фарингита недостаточно только профилактики. Важно также поддержание правильного образа жизни, который будет положительно сказываться на состоянии всего организма.
Рак гортани, опухоль горла: лечение, симптомы, диагностика
При раке гортани может возникнуть необходимость в операции по удалению гортани. Такое лечение рака горла очень травматичное. В результате вмешательства человек теряет способность самостоятельно говорить. Сегодня ученые создали искусственную гортань – так называемый «протез голоса», способный восстанавливать до 80% речи. Прибор представляет собой небольшой бокс, который имплантируют в образовавшееся после операции пространство между трахеей и пищеводом.
Рак гортани – это злокачественная опухоль, происходящая из ткани гортани.
Соответственно локализации, определяются формы рака гортани.
Рак надгортанника. Этот вид развивается медленно. Часто прорастает за подъязычную кость, в преднадгортанное пространство, на корень языка. Довольно рано возникают регионарные метастазы.
Рак голосовой связки или рак голосового аппарата — одна их серьезных патологий. Опухоль обычно распространяется вверх и вперед или назад, или под складку. Регионарных метастазов практически не дает, находится в пределах складки долгое время.
Выделяют рак гортани нижнего (2%), среднего (28%) и верхнего (70%) отделов. Рак, возникающий в нижнем отделе гортани, отличается инфильтративным интенсивным ростом. В среднем отделе опухоль, как правило, находится на одной из голосовых связок, что приводит к изменению голосообразования. В верхнем отделе опухоль может локализоваться на желудочках гортани, надгортанниках. Если образование располагается на желудочках гортани, оно перекрывает просвет горла и приводит к расстройству дыхательной функции.
Диагностика
Гортань и гортаноглотка расположены глубоко, поэтому диагностика представляет определенные трудности. С помощью специального инструмента, представляющего собой гибкую тонкую трубку с осветителем, тщательно исследуют полость носа, гортань и гортаноглотку. В случае выявления подозрительного очага или опухоли выполняется биопсия (взятие кусочка ткани для исследования).
Компьютерная томография (КТ) дает возможность определить размеры опухоли и ее распространение по лимфатическим узлам и окружающим тканям.
По рекомендации клинического онколога может быть назначено исследование ПЭТ-КТ для определения стадии болезни (если необходимо уточнить тактику лечения), а также для оценки ответа на проведенное лечение (как правило, через 9-12 недель после его завершения).
Контрастное исследование пищевода с барием дает возможность получить дополнительную информацию об опухоли.
Биопсия является единственным методом, позволяющим с уверенностью судить о наличии рака. Биопсия может заключаться во взятии кусочка ткани или пункции опухоли иглой.
Диагноз рака гортани подтверждается исследованием кусочка биоптата. В LISOD гистологическую верификацию проводят в референтной зарубежной лаборатории.
Лечение
Полную информацию о диагностике и лечении этого вида рака Вам предоставят консультанты Информационной службы LISOD:
- 0-800-500-110 (бесплатно для звонков
со стационарных телефонов по Украине) - или +38 044 520 94 00 – ежедневно
с 08:00 до 20:00.
Тактику лечения больных раком гортани выстраивает клинический онколог. При этом учитываются тип опухоли, степень распространения заболевания, текущее состояние больного, его возраст, сопутствующие патологии и т.д.
При необходимости могут применяться все методы лечения больных раком гортани и гортаноглотки: операция, облучение (радиотерапия рака гортани) и химиотерапия рака гортани. Как самостоятельный метод лечения при раке гортани химиотерапия не применяется. Ее сочетание с лучевым или хирургическим методами значительно улучшает результаты. Часто используется комбинированный метод лечения – радиотерапия рака гортани, химиотерапия и оперативное вмешательство. Традиционно для LISOD облучение проводится на линейных ускорителях производства американской фирмы Varian. Применение линейных ускорителей в сочетании с трехмерным планированием позволяет подводить к опухоли необходимые дозы облучения с минимизацией воздействия на здоровые ткани.
Симптомы
Основной причиной выявления ранней заболевания становится осиплость голоса. Помочь больному может только своевременное лечение рака гортани.
Мы рекомендуем обратиться к специалисту, если Вы у себя обнаружили какой-либо из следующих симптомов:
- беспричинное похудение;
- осиплость голоса и длительно не проходящий кашель;
- затрудненное дыхание;
- дискомфорт при глотании – затруднения, боль;
- постоянная боль в горле или в ухе;
- опухоль или припухлость на шее.
Во всех вышеперечисленных случаях необходима качественная диагностика рака горла.
Факторы риска
- Чаще всего рак гортани (рак ротоглотки, опухоль горла) встречается у курящих людей. Чем больше стаж курения, тем выше у курильщика риск заболеть раком гортани.
- Повышает риск злоупотребление алкоголем.
- Нехватка витаминов группы В и А также может способствовать возникновению рака гортани.
- В группе риска находятся люди со слабой иммунной системой – с врожденными заболеваниями, ВИЧ инфицированные.
- Увеличивает риск контакт с вредными химическими веществами, такими как древесная пыль, краски, лаки и др.
- Вызванные вирусом HPV папилломы могут в дальнейшем перерождаться в злокачественные опухоли гортани.
- Рак гортани (рак ротоглотки) чаще диагностируют у афроамериканцев.
Профилактика
Основная профилактика рака гортани и гортаноглотки направлена на отказ от курения и злоупотребления алкоголем.
Вопросы и ответы
В разделе публикуются вопросы пациентов и ответы наших специалистов. Вопрос каждого человека касается конкретной проблемы, связанной с его заболеванием. Пациентам отвечают израильские клинические онкологи и главный врач LISOD, д.м. н., профессор Алла Винницкая.
Ответы специалистов основаны на знаниях принципов доказательной медицины и профессиональном опыте. Ответы соответствуют исключительно предоставленным сведениям, имеют ознакомительный характер и не являются врачебной рекомендацией.
Основная цель раздела – дать информацию пациенту и его семье, чтобы вместе с лечащим врачом принять решение о виде лечения. Предложенная Вам тактика лечения может отличаться от принципов, изложенных в ответах наших специалистов. Не стесняйтесь задать лечащему врачу вопрос о причинах отличий. Вы должны быть уверены, что получаете правильное лечение.
Добрый день! У моего отца рак гортани вестибулярной локализации T3N0M0 3 стадия группа 2 с метастазами в лимфоузлы. Он прошел три курса химиотерапии и два курса лучевой терапии, выполнили трахеостомию,но у него гноится рана. Сейчас лежит в больнице. Предложили операцию по удалению гортани.Подскажите, что делать? Спасибо!
Если процесс операбельный и нет отдаленного метастазирования, операция — это единственная опция вылечить Вашего отца. Повторная лучевая терапия гортани не проводится. Химиотерапия может приостановить развитие болезни, но не излечить ее.
Добрий день. Моєму татові 59 років. Діагноз: плоскоклітинний зроговілий рак гортані Т3N1М0. Пройшов 2 курси хіміотерапії. Пухлина зменшилась в 2 рази.Через тиждень після другої хімії призначили курс променевої терапії. Потім планують ще має 3 курси хімії. Скажіть, які шанси, на скільки можна продовжити життя?
Согласно стандартам, при данной стадии заболевания возможно проведение химиотерапии на первом этапе (так называемой неоадьювантной), что и сделано. С учетом хорошего ответа на лечение, следующим этапом является радикальная лучевая терапия одновременно с химиотерапией во время облучения. Если после лечения клинически болезнь полностью исчезнет, то через 9-12 недель следует провести ПЭТ-КТ исследование и при наличии остаточной болезни (первичной или в лимфоузлах) – провести оперативное вмешательство. Если все «чисто» — наблюдение. Профилактическая химиотерапия после облучения не улучшает результатов. Если клинически есть остаточная болезнь – оперируют.
Добрый день. Пациент 55 лет, диагноз: рак гортани III стадии. С декабря 2010 по июнь 2012 перенес 4 операции, 42 луча и 6 курсов химиотерапии. В июне 2012 ему было отказано в лечении, поскольку врачи «не видят в этом смысла». Сейчас у него три опухоли: одна за ухом и две – на горле. КТ-признаки рецидива основного заболевания.
Следует взвесить следующую линию химиотерапии с учетом полученных ранее препаратов и общего состояния больного.
Уважаемый доктор, Цви! Пишу по просьбе подруги моей мамы, которая сейчас находится в больнице. В марте 2010 ей поставили диагноз рак гортаноглотки 2 степени T2N2No, 2 КЛ.ГР. Был проведен курс химиотерапии В/В ПХТ по схеме PBMF (метотрексат, цисплатин, фторурацил, блеоцин). После этого курса отмечен регрес опухоли 70% визуально. Далее было проведено еще 3 курса химиотерапии по такой же схеме В сентябре 2010 курс ДГТ. После облучения провели еще 4 курса химиотерапии по той же схеме. Отмечен регрес опухоли 80% 06.02.2012 установлен диагноз: рак гортаноглотки 2 степень T2N2Mo, 2 КЛ.ГР (участок изъявления до 0,5 см). Регресс опухоли 100 % Сейчас предлагают курс химиотерапии ЦОП (докторубицин, циклофосфан, винкристин, осетрон). Напишите, пожалуйста, свое мнение по поводу предлагаемого лечения. Может есть что-то более эффективное. Пожалуйста, посоветуйте. Спасибо
Гистологически во время первичного диагноза была обнаружена плоскоклеточная карцинома? Я так понимаю. что это изъязвление — единственная находка и пораженных лимфоузлов или отдаленных метастазов не выявлено. Скажите пожалуйста, взята ли биопсия из этого подозрительного изъязвления? Если нет, — то следует взять. Это может быть совсем не опухоль и тогда никакого онкологического лечения не показано. Если же это — рецидив или остаточная опухоль — надо взвесить оперативное удаление, если процесс операбельный а если нет — повторное облучение в достаточной дозе (до 66 Грэй) + сочетанная химиотерапия цисплатином (или облучение с эрбитуксом). Перед этим следует сделать МРТ головы и шеи + КТ грудной клетки (если не проводились) для уточнения тактики лечения.
Добрый день. Моему отцу поставлен диагноз: карцинома гортани собственно голосового аппарата T2N1M0 St3, прошел курс химиотерапии и 20 сеансов облучения, врач рекомендует еще 10 сеансов облучения. Нужно ли проходить повторно облучение и каков прогноз при данном диагнозе? Спасибо.
Успех лечения карциномы гортани зависит от многих факторов. Один из самых важных — это доза облучения. Так вот,- доза должна составлять около 70 Гр на все очаги болезни, включая пораженные лимфоузлы (N1). Подвести такую дозу за 20 сеансов при стандартной фракционации — невозможно. Так что, — надо продолжать лечение. Относительная 5-летняя выживаемость при III стадии карциномы гортани составляет около 52% (The AJCC Cancer Staging Manual. 7- Edition, 2010)
Добрий день! У мого дядька рак горла остання стадія попускав метастази вже в легені, лікарі вже нічого нехочуть робити ні біохімії ні опеперувати. Скажіть будь ласка чи можливо чимось продовжити йому життя.
Учитывая распространенность болезни следует взвесить химиотерапию. Все зависит от общего состояния больного. При хорошем ответе на лечение возможна и паллиативная лучевая терапия шеи.
Здравствуйте! Мой племянник, 1995 года рождения. Начиналось все с воспаленного лимфоузла. С 2006 года было уплотнение в левой части подчелюстной зоны. На протяжении всего периода проводилось лечение воспаленного лимфоузла (примочки, полоскания). В декабре 2010 года, был поставлен диагноз уплотнение слюнной железы — требуется операционное вмешательство. В июне 2011 года проведена операция. Из протокола операции: …отмечается интимное сращение поверхностной фасции, платизмы, капсулы железы с тканью железы и соседними увеличеными лимфоузлами, окружающими мышцами, и подпаяна к телу нижней челюсти с внутренней стороны. железа в размерах уменьшена, плотная, удалена, отправлена на ПГИ. Удалено два увеличеных лимфоузла, диаметром 2,0 и 1,0см в верхнебоковом отделе шеи слева, эластичные, серо-розового цвета, целиком отправлены на ПГИ. По результатам заключения диагноз: аденокарцинома подчелюстной слюнной железы слева. Т2N1M0,Кл. гр.ІІ Направлены на консультацию в Институт рака. По результатам повторного анализа ПГЗ поставили диагноз: ацинозно-клеточная карцинома слюнной железы с инфильтрацией прилегающей мышечней ткани. В одном из исследованных лимфоузлов метостаз опухоли. Назначена КТ черепа, грудной клетки, брюшной полости и малого таза с контрастом. Подскажите пожалуйста, возможные методы лечения, необходимость проведения дополнительных анализов??? С врачами какой области необходимо провести консультацию (эндокринолог…)??? Насколько безопасным есть одновременное проведение КТ всех перечисленых областей? Можете ли Вы подсказать характер данной болезни? Заранее благодарны!
Екатерина, ацинозно-клеточная опухоль (ацинозно-клеточная аденокарцинома) занимает промежуточное положение между аденомами и раком, что означает отсутствие единого мнения в отношении биологической сущности новообразования и прогноза заболевания. Основным признаком ацинозно-клеточных опухолей считается сходство опухолевых клеток с клетками концевых отделов слюнных желез. При любой гистологической структуре этих опухолей возможно возникновение рецидивов, регионарных и отдаленных метастазов. Причем, при наличии метастазов в лимфатических узлах. вероятность отдаленных метастазов значительно возрастает. Именно поэтому Ваши врачи и проводят КТ для их исключения. Чаще всего поражаются легкие, и можно ограничится КТ легких и МРТ головы и шеи.
Что касается лечения таких видов опухолей, то очень важна радикальность хирургического удаления всех очагов болезни. Если проведена только биопсия этих «двух увеличенных лимфоузлов», то этого недостаточно. Необходима диссекция лимфоузлов шеи на стороне поражения. Важно знать полностью ли иссечена первичная опухоль (гистологически следует тщательно исследовать края резекции и все лимфоузлы). В любом случае, даже при правильно проведенном хирургическом вмешательстве, при распространении опухоли на окружающие ткани (мышца, как в этом случае) и наличии метастатических лимфоузлов — показана послеоперационная лучевая терапия для снижения риска рецидива. Естественно, при отсутствии отдаленных метастазов. Будем надеяться, что их не будет.
Уважаемьій доктор Бернштейн! У моего отца (12.04.1940 г.р.) в апреле 2010 года в онкобольнице в Ивано-Франковске установлено диагноз — рак гортани, ІІІ стадия.На шее в лимфоузол пошел метастаз. Врачи сказали, что только надо хирургическое лечение, но мьі оказались, так как знакомьій сразу умер после такой операции. Мьі начали лечить народной медициной — папа пил настойку мухомора, бефунгин. Но сейчас ему стает трудно дьішать, он кашляет. Не знаю, что делать, как помочь родному человеку??? Когда узнала о Вашей больнице — появилась какая-то надежда. Очень прошу Вас, помогите сначала консультацией: что делать, как правильно поступить, чтобьі спасти папу? Что ему можно сделать? Заранен очень благодарна. Светлана
Дорогая Светлана, во- первых, следует оценить распространение болезни на сегодняшний день: МРТ головы и шеи, КТ органов грудной клетки, ларингоскопия. Если опухоль перекрывает дыхательные пути (что может проявляться затруднением дыхания), решается вопрос о необходимости трахеостомии (установка дыхательной трубки в трахею ниже опухоли) или непосредственно о радикальной операции, если невозможно сохранить гортань из-за обширного поражения хрящей и если ее проведение еще возможно. При отсутствии угрозы закрытия дыхательных путей и отсутствии отдаленных метастазов (как правило в легких), решается вопрос о методе лечения: не исключено, что сохранить гортань невозможно, как я уже сказал, и требуется операция, в других случаях- несколько курсов химиотерапии с последующей лучевой терапией на фоне продолжающейся химиотерапии могут быть подходящей опцией. Все очень индивидуально, и сейчас невозможно сказать какой метод лечения подходит более всего. Ясно одно: Вашего папу надо лечить и чем раньше, тем лучше.
In the summer of 2008 my father’s diagnosis was kidney cancer with metastasis in lower spine and liver. He was treated with radiation on spine and then interferon. Everybody thought he would be dead by spring 2009, because he was in very sick condition. His weight was 45 kg with heights of 173 cm. We stopped interferon and after that in April he started to walk, and gained 10 kg back and has very good appetite. He had one more tomography and it did not show metastasis in liver, but still tumor in kidney and ruined spine. But he doesn’t have pain. Could he be in remission? Interferon helped ? Or wrong diagnosis? Thank you
Your father can be in remission but not in liver. Liver mts diagnoses was probably wrong.
Причины возникновения доброкачественных опухолей гортани
Врач оториноларинголог (ЛОР) клинико-диагностического центра Медпомощь 24 (пр. Заневский, д.71) Ботфириб Ульяна Азеровна специализируется на патологических изменениях гортани и поделилась с нами своим опытом, рассказала на какие симптомы стоит обратить внимание пациентам.
Опухоли гортани могут иметь злокачественный и доброкачественный характер. В структуре опухолевых заболеваний гортани доминируют доброкачественные образования (они встречаются в 10 раз чаще, чем злокачественные). По данным медицинской статистики, самая высокая заболеваемость регистрируется среди мужчин молодого и среднего возраста (от 20 до 45 лет).
Доброкачественные опухоли горла не несут в себе такой серьезной опасности для жизни и здоровья пациента, как злокачественные. Тем не менее, даже доброкачественные опухоли обязательно нужно своевременно лечить. Во-первых, всегда есть риск перерождения доброкачественных образований в злокачественные (например, папиллома горла перерождается в рак в 7-20% случаев, что является достаточно высоким показателем).
Доброкачественные опухоли гортани — локализующиеся в гортани опухолевые образования, отличающиеся медленным ростом, отсутствием изъязвлений и метастазирования. Доброкачественные опухоли гортани могут протекать бессимптомно. В других случаях они проявляются осиплостью и охриплостью голоса, кашлем, нарушением дыхания. При значительных размерах опухоли возможна полная афония и возникновение асфиксии. Диагностика доброкачественных опухолей гортани проводится отоларингологом и включает ларингоскопию, эндоскопическую биопсию и гистологическое исследование. Лечение доброкачественных опухолей гортани осуществляется хирургическим путем. Его методика зависит от вида опухоли и характера ее роста.
Причины возникновения доброкачественных опухолей гортани
Возникновение врожденных доброкачественных опухолей гортани связано с генетической предрасположенностью и воздействием на плод различных тератогенных факторов. К последним относятся инфекционные заболевания матери в период беременности (краснуха, корь, вирусный гепатит, хламидиоз, микоплазмоз, сифилис, ВИЧ), радиационное воздействие, прием беременной женщиной эмбриотоксичных медикаментов.
Причинами развития доброкачественных опухолей гортани приобретенного характера являются нарушения в иммунной системе, некоторые вирусные заболевания (ВПЧ, аденовирусная и герпетическая инфекция, грипп, корь), хронические воспалительные заболевания (хронический ларингит и фарингит, тонзиллит, аденоиды), длительное воздействие раздражающих веществ (вдыхание мелкодисперсной пыли, табачного дыма, работа в задымленном помещении), изменения в работе эндокринной системы, тяжелые голосовые нагрузки.
Симптомы доброкачественных опухолей гортани
Основная жалоба пациентов с доброкачественными опухолями гортани — это изменение голоса. Голос становиться охриплым или осиплым. Для доброкачественных опухолей гортани, имеющих длинную ножку, характерны перемежающиеся изменения в голосе и частое покашливание. Если опухоль локализуется в области голосовых связок и мешает их смыканию, то может наблюдаться полное отсутствие голоса (афония). Доброкачественные опухоли гортани большого размера вызывают затруднение дыхания и могут стать причиной асфиксии, что чаще отмечается у маленьких детей.
Фибромы — доброкачественные опухоли гортани соединительнотканного происхождения. Обычно это одиночные образования сферической формы, располагающиеся на свободном крае или верхней поверхности голосовой складки. Их размер варьирует от 0,5 до 1,5 см. Фибромы гортани имеют серую окраску и гладкую поверхность, могут быть на ножке. В случае, когда в структуре фибромы содержится большое количество кровеносных сосудов, она имеет красную окраску (ангиофиброма). Клинически эти доброкачественные опухоли гортани проявляются различными изменениями голоса. При достижении больших размеров могут приводить к нарушению дыхания.
Полипы гортани являются отдельным видом фибром, в структуру которых кроме соединительнотканных волокон входят клеточные элементы и большое количество жидкости. Эти доброкачественные опухоли гортани имеют менее плотную консистенцию, чем фибромы, имеют толстую ножку или широкое основание, могут достигать размеров горошины. Локализуются чаще в передней части одной из голосовых складок. Как правило, единственным проявлением полипа является охриплость голоса. Изменения дыхания или кашель обычно не наблюдаются.
Папилломы гортани у взрослых представляют собой одиночные, реже множественные, плотные выросты грибовидной формы с широким основанием. Они имеют белесоватую или розоватую окраску, при интенсивном кровоснабжении могут быть темно-красными. В отдельных случаях наблюдается распространение папиллом на слизистую трахеи. У детей наблюдаются ювенильные папилломы, которые чаще всего появляются в период от 1 до 5 лет. Этот вид доброкачественных образований гортани склонен к спонтанному исчезновению в период полового созревания ребенка. В детском возрасте чаще развиваются множественные папилломы, занимающие целые участки слизистой. В таких случаях говорят о папилломатозе. Внешне такие доброкачественные опухоли гортани отличаются мелкодольчатым строением и напоминают цветную капусту. Поражение обычно локализуется на голосовых складках, однако процесс может распространяться на надгортанник, подскладочную область, черпалонадгортанные складки, трахею. Клинически папилломатоз гортани проявляется переходящей в афонию охриплостью. При значительном разрастании папиллом возникает хронический стеноз гортани.
Ангиомы — доброкачественные опухоли гортани сосудистого происхождения. Как правило, имеют врожденный характер и представляют собой единичные образования. Гемангиомы (опухоли из кровеносных сосудов) имеют красную окраску, могут разрастаться в окружающие ткани и сильно кровоточат при травмировании. Лимфангиомы (опухоли из лимфатических сосудов) имеют желтоватый цвет и не склонны разрастаться.
Кисты гортани могут развиться из зародышевых жаберных щелей в результате нарушений эмбриогенеза. У детей также наблюдаются ретенционные кисты, образующиеся из желез слизистой оболочки гортани при закупорке их выводных протоков. Они редко бывают большой величины и поэтому практически не вызывают никаких симптомов.
Хондромы — плотные доброкачественные опухоли гортани, берущие свое начало из хрящевой ткани. С течением времени могут претерпевать злокачественное перерождение с развитием хондросаркомы.
Липомы — доброкачественные опухоли гортани желтой окраски и овоидной формы, часто имеющие ножку. Как и липомы других локализаций, липомы гортани состоят из жировой ткани.
Диагностика доброкачественных опухолей гортани
Доброкачественные опухоли гортани малых размеров, не препятствующие смыканию голосовых связок, протекают бессимптомно и могут быть случайно обнаружены отоларингологом при обследовании пациента по поводу другого заболевания. Клинически проявляющиеся доброкачественные опухоли гортани имеют довольно типичные симптомы, позволяющие их диагностировать. Однако при этом следует проводить дифференциацию доброкачественных опухолей гортани от инородных тел, склеромы и злокачественных процессов, которые могут давать подобную симптоматику.
Подтверждение диагноза доброкачественной опухоли гортани проводится по данным микроларингоскопии, позволяющей детально рассмотреть его внешний вид. Точно установить вид образования возможно после проведения его гистологического исследования. Гистология доброкачественной опухоли гортани чаще производится после ее удаления. В некоторых случаях показана эндоскопическая биопсия образования. Исследование голосовой функции, степени смыкания и подвижности голосовых связок проводится при помощи фонетографии, стробоскопии, определения времени максимальнойфонации и электроглоттографии. Для диагностики распространенности доброкачественных опухолей гортани может применяться рентгенография черепа, УЗИ, КТ или МРТ.
Диагностика новообразования гортани
- Консультация оториноларинголога, онколога.
- Непрямая ларингоскопия. КТ гортани.
- Рентгенография шеи в 2-х проекциях.
- Фиброларингоскопия.
- Биопсия гортани, гистологическое исследование.
Лечение доброкачественных опухолей гортани
Ввиду развития осложнений (нарушения голоса и дыхания), а также из-за вероятности малигнизации доброкачественные опухоли гортани подлежат хирургическому удалению. При небольших размерах фибром и полипов производится их эндоскопическое удалениеспециальной петлей или гортанными щипцами. Таким же образом удаляют изолированные папилломы гортани. Небольшие кисты гортани иссекают вместе с их оболочкой. При большой величине кист гортани предварительно производят их прокол и отсасывание находящейся в них жидкости, затем кисту вскрывают и удаляют ее стенки. Для предупреждения рецидива кисты после ее удаления производят криообработку основания.
Метод удаления доброкачественных опухолей гортани сосудистого генеза зависит от распространенности опухоли и характера ее роста. Локальные гемангиомы, характеризующиеся экзофитным ростом, иссекают, после чего проводят антирецидивную обработку пораженного участка путем диатермокоагуляции, криовоздействия или лазерного облучения. При распространенном характере и эндофитном росте этого вида доброкачественных опухолей глотки применяют их склерозирование или окклюзию питающих их сосудов.
Наиболее сложную задачу представляет лечение папилломатоза гортани. Операция заключается в иссечении измененных участков слизистой. Она проводится с использованием хирургического микроскопа для более точного определения границы здоровых тканей. Ограниченные участки папилломатоза могут быть удалены путем диатермокоагуляции, лазеро- или криодеструкции. Для профилактики рецидивов проведение хирургического вмешательства должно сопровождаться противовирусной и иммуномодулирующей терапией. С целью повышения иммунитета у детей с папилломатозом применяют аутовакцинацию, проводят дезинтоксикационное лечение. Рецидивирование папилломатоза после проведенной операции и значительное увеличение папилломных разрастаний является показанием к химиотерапии цитостатическими препаратами.
Папилломы гортани имеют вид сосочкового разрастания, с различной степенью ороговения и склонностью к рецидивированию после их удаления. Проявления папиллом зависят, прежде всего, от их локализации. При локализации в области голосовой щели появляется охриплость, продолжительное изменение голоса, иногда голос вообще пропадает. При развитии папиллом в надскладочном отделе больные отмечают ощущение инородного тела. Поражение, локализующееся под голосовыми складками, вызывает легкое першение, щекотание и покашливание, в дальнейшем могут наблюдаться затруднения при дыхании. Предложено много способов лечения папиллом. В настоящее время эффективными являются эндоларингеальное удаление опухоли.
Так как вовремя не леченные заболевания уха, горла, носа довольно часто приводят к грозным осложнениям поражающим и другие органы и системы (сердце, суставы, желудок, почки). Отоларинголог не только выявит причину заболевания, но и проведет лечение, профилактику, реабилитацию!
Что необходимо знать о раке гортани
Проблема злокачественных новообразований является одной из самых злободневных и самых серьезных проблем биологии и медицины. Число больных с опухолями различных локализаций и раком гортани, в частности, во всем мире постоянно увеличивается.
Согласно данным Всемирной Организации Здравоохранения в мире ежегодно заболевают раком более семи миллионов человек, из них 5 миллионов умирают. По мнению онкологов главная проблема не в том, что злокачественные новообразования трудно вылечить, а в том что больные поздно обращаются к врачу и рак выявляют в запущенных стадиях. Именно этим объясняется большинство смертей.
Существует еще много превратных взглядов и суждений о том, что рак – заболевание неизученное и неизлечимое. До настоящего времени у ряда людей будет мнение о заразности больных опухолями и т.д.
Об опухолевых заболеваниях известно давно. Еще в письменных памятниках древнего Египта и Индии встречаются упоминания о раковых опухолях. Название «рак» этому заболеванию дал древнегреческий врач Гиппократ.
В обиходном понятии рак – общее название различных по морфологическому строению злокачественных опухолей. Организм человека состоит из различных тканей из которых могут возникать различные по строению опухоли. Поэтому называть все опухоли раком неправильно. Истинные раковые опухоли возникают из кожи или слизистой оболочки.
Что же такое опухоль вообще? В настоящее время установлено, что опухолевая клетка – это измененная собственная клетка организма, которая отличается от нормальной меньшей зрелостью, бурным ростом и не подчиняется регулирующему влиянию организма. Опухолевому перерождению могут подвергаться все виды клеток и тканей организма человека. Разрастание таких клеток приводит к образованию опухоли, прорастанию ее в соседние ткани, разрушению органа и к гибели организма. Клетки злокачественной опухоли способны расти в любых участках тела. Отделившиеся от основного массива отдельные опухолевые клетки, кровью и лимфой могут быть занесены в регионарные лимфатические узлы например шеи, а далее в отдаленные органы: легкие, печень, кости и др. органы и там дать новый рост. Это свойство опухолей называется метастазированием.
Учитывая что рак возникает из собственной клетки организма заболевшего, а не из какой-либо привнесенной, будет понятнее и что рак не заразен. Об этом свидетельствует опыт, накопленный медициной за сотни лет и ряд специальных исследований. Врачи, сестры и др. персонал, работающие в онкологических учреждениях, работают без защитных средств, но заболевают раком не чаще чем люди других профессий.
Опухоли делятся на доброкачественные и злокачественные. Доброкачественные опухоли по своему строению мало отличаются от той нормальной ткани из которой они происходят, окружены капсулой, растут медленно (годами и даже десятками лет), сдавливая и оттесняя соседние органы и ткани. В большинстве случаев, до определенного размера, эти новообразования не причиняют человеку вреда.
Для большинства злокачественных опухолей характерен быстрый, не коорди- нируемый рост с прорастанием и разрушением окружающих тканей и метастазированием.
Рак гортани тяжелое заболевание. Среди общего числа больных злокачествен- ными заболеваниями, рак гортани занимает 10-е место, а среди опухолей верхних дыхательных путей – I-е. До недавнего времени, число больных раком гортани, как и большинство опухолей других локализаций, увеличивалось на 8-10% ежегодно. Однако за последние 10 лет число вновь заболевших раком гортани в Беларуси практически не изменилось. Заболевание обычно встречается в возрасте 40-60 лет, причем мужчины, пока что болеют в 15-20 раз чаще, чем женщины. Однако через 10-20 лет ожидается увеличение числа заболеваний раком гортани и легких за счет куривших женщин.
ПРИЧИНЫ ВОЗНИКНОВЕНИЯ РАКА
Среди факторов, способствующих возникновению рака большое значение имеют факторы внешней среды, вредные привычки, условия труда, уклад жизни, характер питания и др. Однако во всех развитых странах мира главным и теоретически легко устранимым, канцерогенным фактором возникновения рака ряда локализаций считается курение.
Курение является очень распространенной вредной привычкой человечества. В настоящее время в Беларуси курит 42,3% населения, при этом число курящих постоянно увеличивается, преимущественно за счет молодых женщин. Так, по данным Министерства здравоохранения, в Беларуси среди курящих 56% — женщины и 53% — мужчины, а умирает от болезней связанных с курением 15 тысяч человек в год. Многие исследователи рассматривают проблему курения и употребления алкоголя как самую большую из реальных угроз человечеству.
Табачный дым представляет собой сложную смесь более 1000 различных веществ. Наиболее известным среди них является никотин – вещество оказывающее сильное воздействие на организм (типа наркотического) и являющееся основной причиной пристрастия к табаку. Однако, являясь сильным ядом, никотин не считается основной причиной возникновения опухолей. Никотин оказывает лишь небольшое успокаивающее или возбуждающее действие, что зависит от дозы никотина и состояния организма курильщика.
В дыме сигарет содержится смола, а так же множество различных токсических и раздражающих веществ, большое количество частичек копоти, радиоактивные вещества. От 20 до 50 компонентов табачного дыма являются канцерогенными, т.е. способствуют возникновению опухолей. С дымом эти канцерогенные вещества попадают в полость рта, глотку, гортань, легкие, со слюной – в желудок и взаимодействуя с тканями, вызывают их перерождение. Дым, достигая легких, осаждается в виде смол, а всасываясь в кровь эти вещества, попадают во все органы.
С целью установления влияния курения на возникновение рака в ряде стран были созданы специальные комиссии, члены которых после длительного изучения пришли к выводу, что курящие заболевают раком гортани и легкого в 10 раз чаще, чем не курящие. Установлено, так же, что существует прямая зависимость между продолжительностью курения, количеством выкуренных сигарет и вероятностью возникновения рака гортани и легкого. Так лица, которые в течении 10-20 лет выкуривали до 40 папирос в день, заболевали раком гортани и легких в 40-50 раз чаще, чем лица, которые ежедневно выкуривали не более 10 сигарет. Этими же исследованиями доказано, что общий риск смерти от рака прямо связанный с курением, составляет 45%.
В США каждый год умирают более 130000 человек в результате заболевания раком вследствие курения. Американские исследователи считают так же, что среди взрослых мужчин курение является причиной 90% всех смертей от рака легких, полости рта и гортани, рака глотки, желудка и др. локализаций. В странах ЕС от болезней, связанных с курением, каждую минуту умирает один человек.
В последние десятилетия увеличилось число курящих женщин. В результате количество случаев возникновения опухолей гортани и легких у женщин увеличилось в 2-3 раза. В Америке в 1970г исследователи предсказали, что к 1990 году рак легких у курящих женщин в США увеличится на 20% и данные 1991г подтвердили, что среди этого контингента женщин раковые опухоли увеличились на 19%. Этими же исследованиями показано, что чувствительность женщин к канцерогенам табака в 2 раза выше, чем у мужчин. Кроме отмеченного курение и потребление даже слабоалкогольных напитков женщинами во время беременности, кроме возможности рождения психически не полноценного ребенка повышает склонность ребенка к алкоголизму после 20 лет.
Следует так же знать, что от курильщиков страдают и некурящие лица, находящиеся с курящими в одном помещении, так как они тоже вдыхают табачный дым (это так называемое «пассивное курение») и подвергаются опасности заболеть раком. Согласно данным экспертов США, «пассивное» курение повышает вероятность раковых заболеваний в 10 раз. Риск развития рака органов дыхания у пассивных курильщиков превышает базовый уровень на 70%. Эти же данные свидетельствуют, что в США от «пассивного» курения ежегодно умирает 53 тысячи человек. В результате этих работ является запрет курения в общественных местах во многих странах.
Во Франции от рака ежегодно умирает 150 тысяч человек, при этом 60 тысяч – непосредственные жертвы, «голубого ароматного дыма». По оценкам специалистов к 2020-2025 годам во Франции резко возрастет смертность от рака легких, гортани и других органов в связи с увеличением числа курящих женщин. Данные американских исследователей наблюдавших за 120 тысячами представителей «слабого пола» свидетельствуют, что у заядлых курильщиц вероятность получить опухоль молочной железы на 30% выше, чем у некурящих.
Влияние раздражающего действия табака на вероятность заболеть раком подтверждается также тем фактом, что в ряде азиатских стран (Афганистан, Иран, Индия, Турция и т.д.), где табак не курят, а различные его смеси (бетель, нас и др.) закладывают за губу или щеку, рак гортани наблюдается очень редко, но опухоли возникают в полости рта, в местах закладки смеси, т.е. там где у этих лиц наблюдается раздражение слизистой оболочки.
Однако было бы не верно считать, что табак является единственной причиной рака гортани, глотки и других органов. В немалой степени возникновению рака полости рта, глотки и гортани способствует вторая вредная привычка человечества неумеренное потребление алкоголя. В настоящее время многочисленными эпидемиологическими исследованиями собраны неопровержимые доказательства высокой канцерогенной активности злоупотребления алкоголем, причем не только крепкими, но и слабоалкогольными напитками. Исследованиями доказана четкая зависимость повышения риска заболевания раком от количества и частоты употребления алкоголя. Риск возникновения рака также увеличивается и в случаях раннего начала потребления алкоголя.
Весьма существенную роль имеют профессиональные вредности: вдыхание различных газов, физические факторы. Высокую канцерогенную опасность представляют газы и пыль асбесто-цементных и целюлозно-бумажных предприятий, лакокрасочной, анилиновой и алюминиевой промышленности, выхлопные газы автомашин, пары бензина и различных масел, газы при сварочных работах и многие другие. Эти исследования подтверждаются нашими клиническими наблюдениями свидетельствующими о значительном количестве среди больных раком гортани водителей автотранспорта, трактористов, газосварщиков, которые много курят и часто употребляют алкоголь и подвергаются выше перечисленным профессиональным вредностям.
Благодаря человеческой деятельности во вдыхаемом нами воздухе содержится очень много вредных, в том числе и канцерогенных веществ. Вдыхание загрязненного воздуха очень вредно, однако воздух вдыхают все, но рак гортани и легких значительно чаще возникает у курящих. Следует также отметить, что все эпидемиологические исследования белорусских ученых не свидетельствуют о влиянии Чернобыльской аварии на частоту заболеваемости раком гортани.
Итак, табак один и особенно в комбинации с алкоголем, по данным исследователей всех стран, является наиболее важной причиной рака гортани, полости рта, легких и др. Исследования показали, что уменьшение количества выкуриваемых сигарет, даже интенсивными курильщиками, снижает риск заболевания. Это подтверждается данными английских исследователей показавших, что уже через 2-3 года после прекращения курения, вероятность заболеть раком уменьшается на 10-15%, а через 10 лет – на 70%. Т.о. отказ от курения это самая простая, надежная, дешевая и безопасная профилактика многих воспалительных заболеваний и особенно рака гортани и легких.
ПРЕДРАКОВЫЕ ЗАБОЛЕВАНИЯ ГОРТАНИ И ИХ ПРОФИЛАКТИКА.
Причины перерождения нормальной клетки в опухолевую вообще и гортани в частности пока неизвестны. Однако установлено, что опухоли не возникают внезапно. На современном этапе развития онкологии уже твердо установлено, что злокачественные опухоли не возникают в здоровых тканях, их появлению всегда предшествуют длительно развивающиеся патологические изменения тканей, способствующие развитию опухоли. Эти изменения существуют обычно годами и называются «предопухолевыми». К этим заболеваниям гортани относятся: папилломы, аденомы, лейкокератоз, пахидермии, кисты и хронические воспаления. Не все хронические процессы переходят в опухоль, но все они понижают устойчивость слизистой оболочки гортани и всего организма к заболеванию.
Вредно влияет на слизистую оболочку гортани длительное вдыхание пыльного, горячего воздуха, особенно при наличии в нем различных газов, испарений кислот, щелочей, бензина и масел. Поэтому соблюдение правил индивидуальной профилактики при работе с газами, пылью и вредными химическими веществами на заводах, так же имеет важное значение для предупреждения возможности развития злокачественных новообразований.
Опухоль легче предупредить, чем лечить. Однако и здесь существуют трудности, которые объясняются тем, что причины возникновения рака, вообще и гортани в частности, изучены еще не полностью. Поэтому эффективная борьба возможна только с известными факторами. Все факторы, способствующие хроническому воспалению и заболеванию раком, надо стремиться устранить. Необходимо своевременно, систематически и настойчиво лечить хронические заболевания, прекращать курение, обязательно и возможно раньше удалять все доброкачественные новообразования, устранять все профессиональные вредности. Все эти меры дают возможность предупредить заболевание раком. При этом нужно помнить, что опухоли возникают незаметно без особых признаков. Поэтому больные должны внимательно относиться к любым заболеваниям гортани и при появлении охриплости или других ощущений своевременно обращаться к врачу.
Большую помощь в выявлении предопухолевых заболеваний и новообразований оказывают профилактические осмотры. Учитывая возможность озлокачествления предопухолевых заболеваний в соответствующих кабинетах поликлиник за такими больными должно вестись регулярное наблюдение, чтобы своевременно обнаружить возникновение опухоли. Эти мероприятия позволяют своевременно выявить предопухолевое заболевание, провести необходимое лечение и тем самым предотвратить возможность появления рака. В случае обнаружения опухоли лечение удается провести в более ранней стадии и добиться лучшего результата. Поэтому не уклоняйтесь от профилактических осмотров, своевременно приходите на контрольные осмотры. Помните, товарищи, эти мероприятия нужны не врачу, а Вам.
РАННИЕ ПРИЗНАКИ РАКА ГОРТАНИ.
Гортань выполняет в нашем организме важные физиологические функции, главными являются голосообразовательная и дыхательная функции. Кроме этого при прохождении через гортань воздух согревается, увлажняется и очищается от пыли. Значительной является и защитная функция гортани, заключающаяся в предотвращении попадания инородных тел в дыхательные пути. Полость гортани делится на три отдела: верхний (вестибулярный), средний и нижний (подсвязочный). Средний отдел состоит только из голосовых складок, расположенных приблизительно посредине гортани.
Признаки опухоли гортани весьма разнообразны и зависят от формы, места роста и степени распространения. Начальный период заболевания сопровождается незначительными симптомами: ощущением першения, щекотания, чувством «постороннего или инородного тела в горле», неудобством при глотании, быстрой утомляемостью при разговоре, т.е. симптомами и жалобами наблюдающимися при ряде не опухолевых заболеваний – субатрофическом фарингите и др. В дальнейшем жалобы зависят от локализации опухоли в пределах гортани. Так при поражении надгортанника, в особенности его края, рано возникают неудобства при глотании, затруднение и боль при проглатывании пищи. Чаще всего опухоли возникают в верхнем отделе гортани и долгое время не вызывают беспокоящих больного ощущений. Лишь когда опухоль достигает значительных размеров появляются ощущения инородного тела в горле, меняется тембр голоса, он становится глухим, сдавленным, периодически появляется охриплость . Эти изменения часто замечают окружающие заболевшего люди, а не сам больной. Охриплость при раках этого отдела гортани появляется, когда опухоль распространяется на голосовые складки. Хрипота вначале непостоянна и неоднородна по тональности. Однако больные редко сразу обращают внимание даже на охриплость, объясняя ее переохлаждением, курением и другими причинами. По мере роста опухоли охриплость усиливается до полной потери голоса. В дальнейшем появляется поперхивание во время еды, затруднение и боль при глотании, затруднение дыхания. Боль часто отдает в ухо. Дальнейший рост опухоли суживает голосовую щель. Поэтому многие больные обращаются с жалобами на появление одышки при ходьбе или физической нагрузке. Нарушение дыхания развивается медленно, постепенно, поэтому организм привыкает к этому и больные длительное время не ощущают недостаток воздуха. У некоторых больных затруднение дыхания появляется после переохлаждения, когда вокруг опухоли возникает воспаление и отек тканей. При больших изъязвленных опухолях у больных появляются обильные выделения слюны иногда с кровью, неприятный запах изо рта, кашель, особенно во время еды.
Выше мы отмечали, что в вестибулярном отделе гортани имеется большое количество лимфатических сосудов. Отдельные опухолевые клетки оторвавшись от основной опухоли могут по лимфатическим сосудам попасть в лимфатические узлы на шее. В узлах опухолевые клетки дают рост новой опухоли, в результате чего на шее появляются плотные, безболезненные, постоянно увеличивающиеся образования (метастазы). Рак вестибулярного отдела рано и часто дает метастазы, иногда даже при небольших опухолях. Поэтому в ряде случаев при опухолях гортани, до появления выраженных симптомов со стороны гортани, на шее появляются безболезненные, плотные образования и больные обращаются за помощью с жалобами на появление опухоли на шее с одной или двух сторон. Очень часто заболевшие объясняют увеличение лимфатических узлов простудой и воспалением и не обращаются за помощью, затягивая заболевание.
Опухоли голосовых связок проявляются значительно раньше, чем новообразования других отделов гортани. Даже небольшое образование величиной с просяное зерно, на голосовой складке приводит к нарушению голоса. Вначале появляется осиплость, а потом стойкая, прогрессирующая охриплость. Растут новообразования голосовой складки относительно медленно и голос постепенно ухудшается. Метастазы при раках голосовых складок появляются очень редко, обычно при прорастании опухоли за пределы этого отдела.
Опухоли в подсвязочном отделе гортани возникают редко и долгое время не проявляются ни субъективными, ни объективными симптомами. Наиболее частой жалобой при новообразованиях этой локализации является затруднение дыхания или охриплость, если опухоль прорастает в голосовую складку. Однако это свидетельствует о том, что у больного уже имеется большая опухоль закрывающая большую часть просвета трахеи или голосовой щели. Других симптомов при этих опухолях обычно нет. Метастазы при опухолях подсвязочного пространства наблюдаются редко и поздно.
Все описанные выше симптомы характерны для определенного отдела гортани, но возникнув в каком-либо отделе опухоли гортани прорастают в соседние образования гортани или глотку (корень языка, грушевидные синусы, трахею и др.) при таких распространенных опухолях, не зависимо от места начала роста опухоли, могут наблюдаться боли при глотании, нарушение голосообразования и дыхания. При прорастании опухоли в щитовидный хрящ изменяется конфигурация гортани. Она становится широкой и болезненной при дотрагивании. Распространение рака на глотку вызывает затруднение глотания и боли при этом.
Появление некоторых или всех указанных выше симптомов еще не свидетельствует о наличии рака гортани. Затруднение дыхания, боль при глотании, охриплость и увеличение шейных лимфатических узлов может наблюдаться и при ряде воспалительных заболеваний. Для выяснения причины заболевания необходимо возможно раньше обращаться за помощью к врачу по болезням уха, горла и носа, а не к терапевту. Врач ларинголог сумеет быстрее разобраться и при необходимости сможет провести соответствующее лечение. Все это позволит раньше начать лечение, не ожидая выраженных симптомов заболевания.
ДИАГНОСТИКА И ЛЕЧЕНИЕ РАКА ГОРТАНИ.
При подозрении на опухоль гортани или перед началом лечения каждый больной тщательно обследуется. Осматривается шея, полость рта, рото- и гортаноглотка, гортань; производят: рентгенологическое исследование легких и другие исследования. При жалобах на охриплость и малейшем подозрении на опухоль гортани или глотки больному обязательно необходим тщательный осмотр гортани зеркалом или фиброскопом. Нельзя удовлетворяться осмотром полости рта шпателем или «заглядыванием» в рот терапевта. При необходимости производится ряд специальных исследований, в том числе компьютерная томография Каждому больному из подозрительного участка гортани и из опухоли берется маленький кусочек ткани (биопсия) для микроскопического исследования. Некоторые больные боятся биопсии и отказываются от нее и обследования. Практикой и многими наблюдениями доказано, что биопсия не может быть причиной ухудшения и распространения процесса. Без данных морфологического исследования взятого кусочка опухоли, подтвердить наличие или отсутствие злокачественного процесса невозможно. В случае отказа больного от биопсии, лечение не проводится.
Лечение больных опухолями гортани представляет ряд сложностей и может быть консервативным и оперативным (хирургическим). Консервативный метод включает различные комбинации химио-, лучевой терапии и другие воздействия, но без хирургического вмешательства. Комбинированный метод включает различные сочетания химио- и лучевой терапии и различные виды операций. Какое лечение будет применено зависит от локализации и распространенности новообразования, наличия или отсутствия метастазов, морфологического строения опухоли и общего состояния больного. В настоящее время уже недостаточно вылечить больного любым методом, оставив его инвалидом, необходимо оставить человека трудоспособным, социально полезным.
Самый старый, чисто хирургический метод лечения рака гортани, в настоящее время применяется очень редко. Современная аппаратура для лучевого лечения (телегамма-аппараты, бетатрон, линейный ускоритель) позволяют применять этот метод как самостоятельный вид лечения. В последнее десятилетие при лечении опухолей все более широкое применение находит химиотерапия. Однако, как самостоятельный метод лечения при раке гортани химиотерапия не применяется. Объясняется это отсутствием достаточно эффективных для этой локализации опухоли препаратов. Сочетание некоторых лекарственных веществ с лучевым или хирургическим вмешательством улучшает результаты лечения. Поэтому в настоящее время лечение рака гортани, в большинстве случаев, начинают с химио- или лучевой терапии или их комбинации. В зависимости от размера опухоли, ее локализации и быстроты обратного развития зависит число курсов химиолечения и доза облучения. При своевременном начале лечения результаты хорошие. При начальных стадиях рака гортани стойкое излечение после химиолучевой терапии достигается в 85-95%. Подобное же лечение распространенных опухолей гортани значительно менее эффективно — 30-40%. Как показывают приведенные данные исход лечения зависит от распространенности процесса. Чем меньше опухоль, тем лучше результаты и наоборот. Существует также определенная зависимость результатов лечения от локализации опухоли. Лучше всего поддается лучевому лечению рак голосовой складки, хуже – опухоли верхнего отдела и практически не поддаются консервативному воздействию новообразования нижней (подсвязочной) локализации. Результаты лечения во многом зависят так же от общего состояния организма, его биологических особенностей и от психологической настроенности больного. У человека доверяющего врачу, твердо верящего в благоприятный исход, лечение проходит значительно успешнее. И наоборот, недоверие, пессимизм в отношении лечения, психическая расслабленность, а в ряде случаев и прямо паническая настроенность больного, сильно вредят лечению. У первых больных хорошо излечиваются даже огромные опухоли, у вторых – не исчезают небольшие образования.
У некоторых больных уменьшение опухоли происходит очень быстро и после половинной дозы облучения опухоль исчезает, появляется чистый, звучный голос. Почувствовав себя хорошо, ряд больных вместо того, чтобы закрепить успех лечения, отказываются от продолжения лечения. Через несколько месяцев рост опухоли у таких больных возобновляется, но облучать это место уже нельзя. Приходится оперировать, иногда несколько раз, но спасти жизнь больного удается не всегда.
Во время химиотерапии и лучевого лечения за больными ведется систематический контроль, так как эти виды воздействия сопровождаются местной и общей реакцией. Эти изменения чаще возникают у ослабленных, истощенных больных, что обычно наблюдается при больших новообразованиях.
Общая реакция организма проявляется в слабости, ухудшении аппетита, потере вкуса и веса, изредка появляются головные боли и изменения крови.
Местные реакции возникают в зоне облучения, в данном случае в гортани (эпителииты) и на коже шеи. Отмеченные реакции на слизистой оболочке и коже являются «законными» , встречаются у многих больных и не являются следствием невнимания или «ожогов».Кожные реакции в настоящее время встречаются реже. Изменения в гортани наблюдаются чаще и проявляются воспалением и отеком слизистой оболочки гортани, что проявляется усилением охриплости до полной «потери» голоса. Эпителииты практически неизбежны у всех больных, которые лечатся лучевым методом. Время появления реакций и их интенсивность зависят от общего состояния больного, размеров опухоли и биологических особенностей организма заболевшего. Для уменьшения реакции слизистой оболочки гортани проводится ряд лечебных мероприятий ( инъекции, вливания, полоскания, диета и др.).
У многих больных, поступающих на лечение с большими опухолями суживающими голосовую щель и затрудняющими дыхание, перед облучением, необходимо произвести трахеотомию. Эта небольшая безопасная операция заключается в том, что в трахею, ниже расположения опухоли, вводится специальная трубка для дыхания. Гортань от операции не страдает. После излечения опухоли канюля удаляется и отверстие в трахею закрывается. У многих больных эта операция абсолютно необходима, так как после первых сеансов облучения в гортани может быстро возникнуть отек тканей. Если опухоль небольшая и голосовая щель широкая такому больному отек обычно не страшен. При большой опухали закрывающей часть голосовой щели (стеноз II-III степени), отек закрывает оставшуюся часть просвета гортани и человек может задохнуться. Поэтому если врачи считают трахеотомию необходимой не следует отказываться от этой небольшой операции, так как она сохраняет жизнь и без нее начинать лечение нельзя. Отек вызывает курение, употребление спиртных напитков, острая пища, простудные заболевания и др.
После лучевого лечения у больных могут наблюдаться осложнения в виде отека гортани и воспаления хрящей гортани. Заболевание сопровождается болями при глотании, повышенной температурой, отеком тканей передней поверхности шеи и слизистой гортани. Обычно это осложнение наблюдается у больных с большими опухолями, прорастающими в хрящ и при нарушениях режима после лечения (употребления алкоголя, курение и др).
После излечения опухоли лучевым методом функция гортани практически не нарушается. Вскоре после окончания лечения восстанавливается звучный голос и больные продолжают прежнюю трудовую деятельность.
В тех случаях, когда лучевое лечение оказалось недостаточно эффективным, производят хирургическое вмешательство. Сочетание лучевого и хирургического лечения называется комбинированным. Как правило операцию приходится делать больным поступающим на лечение с большими опухолями. Предшествовавшее операции лучевое лечение приводит к уменьшению опухоли. Кроме этого, после облучения опухолевые клетки менее жизнеспособны и операция проводится в лучших условиях, чем без облучения. Однако, из всего изложенного не следует, что всех больных надо облучать полной дозой, надеясь на большее уменьшение опухоли. После больших доз облучения послеоперационная рана может заживать хуже. Поэтому, если врачи рекомендуют прекратить облучение после половинной дозы облучения и произвести операцию, не следует отказываться от нее мотивируя улучшением голоса и исчезновением болей.
Операции бывают различные. Если опухоль небольшая, то удаляют только часть гортани (различные виды резекций). После такой операции человек дышит как обычно и у него сохраняется голос. При больших опухолях приходится производить полное удаление гортани. Эта большая операция. После этого вмешательства человек лишается звучного голоса и дышит только через трубку, вставленную в трахею в нижних отделах шеи, но ему сохраняется жизнь. Через 3-4 недели после операции больной приступает к занятиям с врачом логопедом, для выработки звучного голоса. Речь у таких больных развивается за счет воздуха заглатываемого в желудок. После некоторого времени занятий у оперированного вырабатывается звучная речь, позволяющая общаться с окружающими людьми и даже продолжать трудовую деятельность. Кроме отмеченного метода в настоящее время восстановление звучного голоса возможно и путем установки голосового протеза. Во время удаления опухоли или через любой период после операции, возможна установка небольшой «канюли», которая позволяет направить воздух из трахеи в пищевод и после стихания воспалительных явлений, больной начинает звучно разговаривать.
Если у больного была очень большая опухоль, то иногда необходимо удалять не только гортань, но и части окружающих органов (языка, глотки, трахеи и др.), после таких операций не всегда удается полностью зашить рану. Такие вмешательства обычно приходится делать больным с очень большими опухолями, чаще больным, которые вначале отказывались от операции и согласились на нее только после появления сильных болей. При больших новообразованиях сочетание облучения и хирургического вмешательства дает значительно лучшие результаты, чем каждый метод в отдельности. Излечение при комбинированном лечении больших опухолей достигается в 40-60%. Однако возможности комбинированного лечения тоже ограничены, т.к. опухоль может прорасти в крупные сосуды и другие образования и хирургическое вмешательство становится невозможным, так как удалять можно далеко не все. Это не всегда понимают больные, когда отказываются от своевременно предлагаемой операции, надеясь, что оперировать «никогда не поздно» Опухоль растет незаметно и безболезненно. Боль появляется только когда опухоль прорастает в окружающие ткани и крупные нервы и часто удалить такую опухоль уже невозможно.
Выше отмечалось, что опухоли гортани могут давать метастазы в лимфатические узлы шеи. Лечение метастазов рака гортани, как и основного очага может быть консервативным, но чаще приходится оперировать. При лучевом лечении рака гортани, увеличенные лимфатические узлы на шее тоже облучаются. Если после проведенного лечения «узлы» не исчезли или вскоре появились вновь их необходимо удалить хирургическим путем. Операция заключается в удалении лимфатического аппарата и клетчатки боковой поверхности шеи единым блоком вместе с мышцей и веной. Операция большая, но не инвалидизирующая человека. После вмешательства больной продолжает выполнять прежнюю работу. Многие больные обнаружив у себя на шее небольшой безболезненный лимфатический узел не обращаются за помощью и лечатся домашними средствами. Другие не соглашаются на предлагаемую операцию, считая, что «узел» еще небольшой и что оперировать «никогда не поздно». Такая тактика неправильна и очень опасна. Метастазы в лимфатических узлах шеи располагаются рядом с крупной артерией кровоснабжающей головной мозг. Когда «узел» достигнет больших размеров, а иногда и при небольших размерах, он срастается с этим сосудом и удалить такой метастаз уже очень трудно. Оперировать надо пока узел небольшой, тогда операция производится радикально и легко переносится больным. Ожидание, кроме увеличения метастаза и прорастания его в окружающие образования, может привести к появлению новых метастазов на шее или в других органах (легких, печени). В результате операция становится больше, а иногда и невыполнимой.
Итак, все изложенное показывает, что рак гортани и его метастазы в шейных лимфатических узлах излечимы. Результаты лечения полностью зависят от величины опухоли. Чем раньше больной обратится за помощью, тем больше гарантий на излечение. Лечение больших опухолей гортани и больших метастазов крайне затруднено. Результаты их лечения неудовлетворительны.
Все больные после проведенного лечения нуждаются в тщательном систематическом наблюдении специалиста в течении 5 лет и более. Это необходимо с целью своевременного обнаружения возобновления роста опухоли, появления возможных осложнений или метастазов. В течении первого года после окончания лечения больной должен осматриваться вначале ежемесячно, потом 1 раз в 2-3 месяца. В последующем пациент должен являться на осмотр 1 раз в 4-6 месяцев. После 5 лет контроль проводится 1 раз в год. При необходимости и чаще.
СОВЕТЫ.
После проведенного лучевого лечения ткани гортани и шеи изменяются. Поэтому больным в течении 0,5-1 года не рекомендуется переохлаждаться, курить, употреблять любые алкогольные напитки, очень кислую, соленую и острую пищу. Раздражающая пища усиливает сухость и способствует появлению отека слизистой оболочки гортани. Переохлаждение, как правило, приводит к отеку тканей гортани. Выздоровевшие после лучевого лечения в течении некоторого времени должны избегать также чрезмерной нагрузки голосового аппарата (говорить тихо и возможно меньше). Вреден им и очень сухой, горячий, пыльный воздух, особенно при наличии химических веществ.
У всех больных после облучения появляется сильная сухость во рту и глотке. Для уменьшения сухости больным рекомендуются щелочные полоскания листьями шалфея, ромашки, эвкалипта, 1 чайная ложка питьевой соды на стакан теплой воды, закапывания в нос растительных масел по 10-15 капель на ночь.
После удаления гортани многие больные вынуждены носить трахеотомическую канюлю. Для предотвращения воспаления тканей вокруг трахеостомы и слизистой оболочки трахеи трахеотомическую трубку следует менять через 1-2 дня. Лучше ежедневно. Производят это сами больные.
В связи с отсутствием гортани воздух попадает в трахею сухой и пыльный. Поэтому в летнее время перед трахеотомической трубкой следует носить увлажненную марлевую салфетку. При сухости и наличии корок на стенках трахеи, необходимо закапывать на стенки трахеи щелочные или масляные капли. В случае раздражения кожи вокруг трахеостомы кожу надо смазывать любой мазью (вазелин, цинковая мазь и др.).
Трудоспособность человека после лечения зависит от его специальности, вида и объема лечения. После лучевого лечения большинство больных возвращаются на прежнее место работы. Среди оперированных нами больных многие тоже продолжают работать в совхозах и колхозах, заводах, бригадирами на строительстве, бухгалтерами и инженерами, даже юристами.
Все приведенные данные свидетельствуют о том, что рак гортани тяжелое заболевание, но при своевременном лечении, полностью излечим. Не следует только заниматься самолечением и отказываться от предлагаемого лечения.
А.В. Ваккер
Шишка в горле: причины появления
Если человек ощущает явный , но не может понять, с чем это может быть связано, следует обратиться к врачу за консультацией. Можно также попробовать заглянуть себе в горло самостоятельно, при помощи небольшого зеркальца.
Если при этом будет обнаружена шишка в горле, на миндалинах или на задней стенке горла, следует немедленно идти к специалисту, ведь этот нарост может значить довольно неприятные вещи, например, если его цвет белый, это чаще всего подразумевает наличие гноя внутри.
Возможно, что вы сами ничего не увидите, в этом случае образование может располагаться на нижней стенке и его также сможет обнаружить только врач путем проведения фарингоскопии.
Причины появления шишек в горле
Как вы уже могли понять, нарост на внутренней части горла или миндалине может означать что угодно. Чаще всего подобное проявление встречается в количестве одной штуке и проявляется только на одной из стенок, таким образом, отросток может не только создавать неприятные ощущения, но также затруднять дыхание или вызывать рвотные позывы, все зависит от специфики его появления и достигших размеров.
Среди возможных причин появления подобного инородного тела наиболее часто встречающимися являются следующие:
- Последствия паратонзиллита;
- или гортани
- Образование вследствие сифилиса глотки;
- Доброкачественное образование;
- Злокачественная опухоль.
Само собой, опасность от каждого из вышеперечисленных пунктов исходит абсолютно разная. Методы лечения и применяемых мер также будут в корне отличаться, однако общее представление о каждой из этих проблем заболевший должен иметь, в конце концов, подобный нарост необходимо вылечить или удалить.
Образование из-за паратонзиллита
Данная болезнь проявляется на клетчатке около миндалины в виде гнойного образования. То есть ткани в этом месте воспаляются, и получается нарост наполненный гноем. Причиной такого образования чаще всего является всем знакомая бактерия стрептококк, который берет верх над не справившейся с вирусом миндалиной, теряющей свои функции защиты.
Выглядит шарик в горле образованный при паратонзиллите как шишка на миндалине, чаще всего имеющая белый цвет, но с течение болезни цвет может немного меняться, приобретая более болезненный желтоватый оттенок. При этом слизистая окружающая то место отекает, также меняет свой цвет, болезнь задевает небную дужку и мягкое небо.
Касательно ощущений, которые в момент заболевания испытывает человек, то они крайне неприятные. Мало того что довольно ощутимо повышается температура, так еще одолевает сильная боль при глотании и в момент поворота головы.
Внешне это выглядит так, будто человек наклоняет голову в ту сторону, с которой образовался гнойник. Больной также начинает гундосить (говорить в нос), а нормально открыть рот становится очень сложно, все из-за тех же болезненных ощущений, изо рта доносится неприятный запах.
В качестве лечения заболевшему назначают курс антибиотиков и витаминов, а по истечении нескольких дней нарост можно вскрыть хирургическим путем. Если же прождать более недели и ничего не предпринимать, гнойник может прорваться сам, но тогда последствия могут быть не самыми приятными.
Абсцесс глотки
Данное заболевание чаще всего встречается у маленьких деток, возрастом до двух лет. Возникает абсцесс вследствие воспаления лимфоузлов в заглоточном пространстве и выглядит как шишка или камень на задней стенке горла. Располагается сие образование чаще всего ближе к центру горла, а при пальпации ощущается как мягкая вспухшая ткань.
Касательно симптомов, все происходит очень быстро. У ребенка резко повышается температура, учащается дыхания из-за затрудненности вдохов воздуха, голос становится более гнусавым, а также становится больно глотать. Наиболее опасен этот отросток из-за высокого риска удушья, так что обнаружив эту проблему, следует срочно вызвать врача или принять подобные меры.
Абсцесс также как и предыдущий случай имеет в себе большое количество гноя, однако белый цвет в этом случае не присутствует, гнойник скорее окрашен в красный. Что касается его прорыва, то он очень опасен, так как гной может попасть в дыхательные органы. Вскрывать данную припухлость следует обязательно при помощи хирурга под общей анестезией.
Доброкачественное образование
Доброкачественные опухоли как правило не наносят какого-либо вреда организму, однако такое образование все же может вызывать дискомфорт и неприятные ощущения в горле. Выглядят они почти всегда как обычный нарост или шишка, а разделяют их на следующие виды:
- Папиллома;
- Гемангиома;
- Киста;
- Липома.
Есть еще несколько видов, но встречаются они несколько реже перечисленных. Что касается симптоматики и способов обнаружения, то тут нет ничего нового. Каждый отросток не сопровождается выделениями гноя, будь он белый или любого другого цвета, так как выделения отсутствуют совсем. Ощущается только дискомфорт при глотании, возможны также першения горла или его пересыхание.
Удаляют такие новообразования в тех случаях, когда они достигают внушительных размеров, ведь если отросток совсем маленький, его можно даже не замечать долгие годы. Что касается методов удаления, то раньше практиковался обычный скальпель, сейчас же, когда прогресс не стоит на месте, все чаще начинают использовать лазерную терапию.
Злокачественные опухоли
Тут дело обстоит куда более серьезно, ведь в отличие от всех других случаев, злокачественная опухоль может принимать самые разные симптомы, перечисленные ранее. К тому же подобный нарост является крайне опасным явлением, а его удаление ни в коем случае нельзя откладывать.
Если же вы заметили сложности при глотании, кровянистые выделения изо рта, ощущение что в горле застрял камень, неприятное дыхание или даже визуально нашли на внутренней части горла нарост, следует немедленно обратиться к опытному специалисту.
Что касается цвета воспаления, то он может быть белый или красный. Предпринимать какие-то собственные действия в этом случае строго запрещается, чем раньше вы обратитесь с этой проблемой к врачу, тем меньше риск получить серьезные осложнения.
Вывод
Взяв во внимание все написанное ранее, напрашивается вполне логичный вывод, если вы столкнулись с проблемой с горлом, в ходе которой наблюдаются описанные в тексте симптомы, следует немедленно обратиться к врачу. Любой нарост, будь у него белый или какой-то другой цвет, даже если это доброкачественное новообразование, должен быть удален, так как в любом случае существует риск угрозы здоровью.
Видео
В видео рассказано о том, как быстро вылечить простуду, грипп или ОРВИ. Мнение опытного врача.
Внимание, только СЕГОДНЯ!
Вопросы-ответы по лечению заболеваний горла
Здравствуйте! Мне 34 года, болезнями горла никогда не болела. 15 декабря начало беспокоить чувство сдавленности в горле во время сна, вроде что-то надавливало на трахею. Потом воспалился правый лимфоузел и чувствовался незначительный отек горла с правой стороны. Горловой язычок увеличился в размерах, правая миндалина покраснела, на горле стали видны сосуды. Поскольку в данный момент я нахожусь за границей, к специалисту попасть не реально — время ожидания визита к ЛОРУ – от 30 до 60 дней. Около двух недель я полоскала горло солевым и содово-солевы раствором, принимала разбавленный раствор прополиса, соблюдала диету, и воспалительный процесс удалось снять. Сейчас полощу отваром календулы. Но 20 января появился новый симптом – белый налет во рту и плотные бело-желтые пятна в горле. Терапевт назначил анализы, которые показали повышенный уровень лейкоцитов в крови на 30% выше нормы, ацетон в моче -10. По словам врача, в организме есть бактерия, но никакого лечения не назначил! Врач мой уже пенсионного возраста, не внимательный, кабинет выглядит, как свалка вещей и бумаг, у него нет даже лампы, чтобы осмотреть горло, весь процесс определения проблемы — разговоры. А приема нужно ждать 7-10 дней! Он сказал, что, да лейкоциты есть, но уровень не критический, пусть организм борется. Но извините, симптомы мне доставляют проблемы, у меня ребенок, в конце концов. Почему я должна жить и знать, что эта бактерия распостраняется в организме? Все же удалось «выдушить» из терапевта назначение на мазок из горла (на стрептокок типа А). Опять – результата ждать 12 дней!!! Я самостоятельно принимала Бисептол 5 дней, по 2 таблетки в день, но особых изменений не наблюдается, пятна не прошли, просто перестали распостраняться, но — на долго ли? Они выглядят ужасно, но врач их даже не разглядел без лампы… Возможно, он прав, и такие симптомы пройдут сами по себе, а если нет? Что мне можно купить в аптеке, какой международный препарат или составляющие антибиотика, чтобы вылечиться? Конечно, буду записываться на платный прием к ЛОРу, но, опять же, это будет возможно только после результатов анализа… Спасибо за внимание.
Удар в горле: причины, изображения и лечение
Мы включаем продукты, которые, по нашему мнению, будут полезны нашим читателям. Если вы совершаете покупку по ссылкам на этой странице, мы можем получить небольшую комиссию. Вот наш процесс.
Шишки на задней стенке горла могут выглядеть опухшими и грубыми. Некоторые люди называют этот симптом булыжником горла из-за его внешнего вида.
У большинства людей с брусчаткой горло фарингит, из-за которого горло кажется опухшим, болезненным и раздраженным.Несколько различных состояний могут вызвать фарингит, но чаще всего это связано с вирусной или бактериальной инфекцией, такой как грипп или простуда.
В этой статье вы узнаете больше о причинах появления шишки на задней стенке горла, а также о домашних средствах и о том, когда следует обратиться к врачу.
Поделиться на PinterestИнфекции могут стать причиной появления булыжника на задней стенке горла.Изображение предоставлено: Dake, 2006
Когда организм борется с инфекцией или раздражителем, лимфатические узлы и лимфатическая ткань наполняются жидкостью и опухают.
Из-за опухших лимфатических узлов клетки под кожей могут набухать и выглядеть бугристыми, что врачи называют фарингитом.
Вирусные инфекции вызывают 60–90% случаев фарингита. Другие вирусы, такие как ветряная оспа, герпес, круп и моно, иногда вызывают отек и булыжник в горле.
Бактериальные инфекции также могут вызывать образование шишек на задней стенке глотки. Бактериальные инфекции чаще встречаются зимой и ранней весной.
Дети и подростки могут иметь более высокий риск вирусных и бактериальных инфекций горла, в том числе тех, которые вызывают бугорки в задней части горла.
Иногда фарингит может быть хронической проблемой, которая длится недели или месяцы, из-за чего вид булыжника сохраняется надолго.
Хронический фарингит обычно происходит из-за того, что что-то постоянно раздражает горло, а не из-за инфекции. Возможные причины кислотного рефлюкса и аллергии.
Люди с опухолью или шишками в задней части горла могут беспокоиться о том, что у них рак. Рак обычно не вызывает ударов в задней части горла.Однако важно поговорить с врачом о любом росте или припухлости, который не проходит.
Помимо шишек на задней стенке глотки, у человека может быть опухоль в задней части рта или горла, часто сразу за миндалинами.
Некоторые другие симптомы, которые может испытывать человек, включают:
Врач обычно может диагностировать причину шишек, глядя на горло. Некоторые другие тесты, которые могут помочь в диагностике, включают:
- анализ крови на вирус Эпштейна-Барра, вызывающий моно
- посев из горла для проверки на Streptococcus бактерий, вызывающих стрептококковую инфекцию
- посев из горла для проверки на наличие менее распространенные вирусы, такие как хламидиоз
Врач может также задать вопросы о том, как долго болит горло, и есть ли у человека в анамнезе аллергия или кислотный рефлюкс.
Поделиться на PinterestВрач может прописать антибиотики для лечения бактериальной инфекции.Изображение предоставлено: Assianir, 2012
Большинство инфекций, вызывающих бугорки в задней части горла, являются вирусными и проходят без лечения. Простуда и грипп обычно проходят через неделю. Некоторые инфекции, такие как моно, протекают намного дольше — от нескольких недель до нескольких месяцев.
Антибиотики могут лечить бактериальные инфекции, но у многих людей с каменным горлом нет бактериальной инфекции.Прием слишком большого количества антибиотиков увеличивает устойчивость к антибиотикам, что снижает вероятность того, что эти лекарства подействуют на людей, которые действительно в них нуждаются.
Исследование, проведенное в 2016 году с участием 2000 человек, обращающихся за лечением от боли в горле, показало, что только 160 (8%) нуждались в антибиотиках.
Многие домашние средства могут помочь облегчить симптомы боли в горле и уменьшить отек и неровности. К этим средствам относятся:
- Принятие безрецептурных обезболивающих . Некоторые исследования показывают, что ибупрофен приносит больше облегчения, чем ацетаминофен.
- Рассасывание леденцов или леденцов.
- Полоскание горла теплой соленой водой.
- Пробуем спрей для обезболивания горла . Этот спрей может временно облегчить жгучую боль в горле.
- Использование увлажнителя . Некоторые люди считают, что увлажнители помогают при ночном кашле, потому что они помогают бороться с сухостью.
- Употребление меда для уменьшения кашля и болезненности горла . В исследовании 2012 года у детей, получавших дозы меда, наблюдалось более значительное улучшение качества сна и уменьшение кашля, чем у тех, кто принимал плацебо.
Некоторые люди используют лечебные травы, чтобы облегчить симптомы или ускорить заживление. Авторы Кокрановского обзора 2012 года обнаружили ограниченные доказательства того, что некоторые китайские травяные смеси могут помочь при боли в горле.
Однако доказательства были низкого качества, поэтому они не рекомендуют какие-либо специфические китайские лечебные травы для лечения боли в горле.
Поделиться на PinterestЕсли симптомы ухудшаются в течение нескольких дней, ему следует поговорить с врачом.Человек с простудой или другим подозреваемым вирусом, у которого появляются шишки на задней стенке горла, может спокойно попробовать домашнее лечение в течение нескольких дней.
Люди должны обратиться к врачу, если:
- Симптомы ухудшаются в течение нескольких дней
- Симптомы не улучшаются при домашнем лечении
- У новорожденного или младенца появляется булыжное горло или повышается температура
- боль невыносима
Это Важно обратиться в отделение неотложной помощи, если боль в горле затрудняет дыхание или если в горле кажется, что оно сжимается. Если у младенца затруднено дыхание, обратитесь за неотложной помощью.
Бугорки на задней стенке горла могут вызывать тревогу, но для большинства людей этот симптом со временем исчезнет без лечения.
Поскольку младенцы и маленькие дети более уязвимы для инфекции, важно обращаться за медицинской помощью при любых необычных симптомах, включая шишку на задней стенке горла.
Дети старшего возраста и большинство взрослых могут подождать, чтобы увидеть, исчезнут ли их симптомы с помощью отдыха и домашних средств. Всем, кто сомневается в том, что делать, следует обратиться к врачу.
МАГАЗИН ДЛЯ ДОМАШНИХ СРЕДСТВ
Домашние средства, перечисленные в этой статье, можно купить в Интернете:
Комок в горле: ларингофарингеальный рефлюкс
- Ник Джи Гамильтон, 2-й лектор клинической оологии НИПЧ
- Джейн Уилкок, врач общей практики3,
- Сайфул Алам Ханнан, консультант-оториноларинголог1
- 1 Королевская национальная больница уха, горла и носа, Лондон, Великобритания
- 2 UCL Академический центр головы и шеи , UK
- 3 Silverdale Medical Practice, Salford, UK
- Для корреспонденции: NJI Hamilton nick.hamilton {at} ucl.ac.uk
Что вам нужно знать
Globus от ларингофарингеального рефлюкса (LPR) обычно возникает при глотании слюны, а не во время еды или питья
Лечение первой линии включает меры по изменению образа жизни, ингибиторы протонной помпы и жидкости альгината натрия
Следует рассмотреть возможность направления к специалисту по раку, если есть сопутствующие постоянные симптомы, включая боль, затруднение глотания или изменение голоса
Ларингофарингеальный рефлюкс (LPR) является распространенным заболеванием, вызывающим примерно 10% всех обращений к специалистам «уши, нос и горло» (ЛОР).1 Это вызвано тем, что содержимое желудка проходит вверх через пищевод и верхний сфинктер пищевода, что приводит к макроскопическим и микроскопическим воспалительным изменениям слизистой оболочки верхнего аэродинамического отдела пищеварения.2 Это чаще всего приводит к ощущению комка в горле, называемого globus pharyngeus (вставка 1 ), а также хроническое откашливание, чрезмерное выделение слизи, охриплость голоса и кашель.3 В этой статье представлен обзор оценки и лечения LPR.
Box 1Globus pharyngeus
Globus на латыни означает сфера
Globus pharyngeus — это описательный термин для ощущения комка в горле и не подразумевает диагноз
Globus может быть вызван широкий спектр заболеваний горла, наиболее частым из которых является ларингофарингеальный рефлюкс
Globus hystericus описывает ощущение комка в горле, вызванное стрессом.Раньше он был предпочтительным термином для глобуса до того, как были обнаружены органические причины, такие как LPR, и его больше не следует использовать
Что вы должны охватить средняя линия или латерализация в фиксированном положении?
Ощущение комка в горле от LPR, как правило, ощущается в середине горла, вокруг гортани, хотя может проявляться в изменении местоположения. Фиксированные латеральные симптомы больше касаются рака горла.Однако вероятность изолированного, необъяснимого ощущения комка в горле, ведущего к диагнозу рака, мала…Globus Pharyngeus — julianhamann.com
Вы когда-нибудь испытывали ощущение комка в горле? ощущение, будто надо что-то глотать? Возможно, у вас так называемый globus pharyngeus. Это частая причина, по которой люди ходят в ЛОР-клиники. Обычно я вижу примерно одного человека с этой проблемой в каждой своей клинике.
Какие еще симптомы глоточного шара?
Пациентам часто трудно найти правильные слова, чтобы описать ощущение в горле. Это часто описывается как ощущение шишки, но также может быть описано как «странное ощущение»; чувство стянутости; ощущение сжатия в области шеи. Все это классические симптомы состояния, которое имеет разные названия, но обычно называется глобусом, или глобусом глотки, или ощущением глобуса.
Важно помнить, что это ощущение или ощущение шишки, а не фактической шишки.
Симптомы глобуса варьируются от человека к человеку, однако в большинстве случаев симптомы имеют тенденцию колебаться по степени тяжести. Хотя симптомы могут сохраняться месяцами или даже годами, они обычно не ухудшаются. Общей особенностью является то, что ощущение комка улучшается во время еды, что связано с рефлекторным расслаблением сфинктера в верхней части пищевода во время глотания. Ненадежный голос — частый ассоциированный симптом. Это связано с тем, что голос также приводится в действие мышцами, которые обычно напрягаются под воздействием стресса, что может вызвать состояние, называемое «дисфонией напряжения мышц».Еще одна общая черта состоит в том, что если вы сосредотачиваетесь на чувстве, оно имеет тенденцию возвращаться, то есть, если вы ищете симптом, вы его найдете.
Иногда люди «пробуют» шишку и замечают, что она присутствует при глотании слюны, но лучше во время еды. Примерно в 70% случаев симптомы носят прерывистый характер.
Глобус вызывается напряжением мышц верхней части пищевода (пищевода) и глотки. Одной из наиболее важных мышц является перстневидная мышца, которая является частью механизма сфинктера в верхней части пищевода.Эта мышца предназначена для предотвращения попадания содержимого вашего желудка в горло и в трахею и, таким образом, для предотвращения удушья.
Есть несколько общих причин, по которым мышцы горла могут стягиваться, и иногда это связано с несколькими причинами. Первый — это стресс или тревога. Эта проблема становится все более распространенной в 21 веке. Стресс и беспокойство могут вызывать множество различных физических симптомов по всему телу. Часто люди имеют жесткую шею, что, хотя и неприятно, обычно не вызывает дальнейшего беспокойства, поскольку общеизвестно, что жесткая шея может быть вызвана стрессом.Не так хорошо известно, может ли он также вызывать напряжение мышц передней части шеи, вокруг горла и голосового аппарата.
Пример этого в действии: вы идете на похороны или смотрите грустный фильм. Это вызывает у большинства людей комок в горле — это пример стресса или эмоции, вызывающих физический симптом (фактическое сжатие мускулов в горле). Большинство людей не беспокоятся об этом, когда это происходит, поскольку они правильно устанавливают связь между эмоцией и ощущением в горле.Однако, если люди не создают ассоциации, например, если напряжение вызвано мимолетной стрессовой мыслью или переживанием, это может заставить людей задуматься, почему у них ком в горле. Последовательность мыслей, особенно если вы склонны беспокоиться, часто выглядит следующим образом: У меня ком в горле, интересно, почему? Могло ли это быть вызвано шишкой или закупоркой? Что вызывает комки и засоры? Может у меня опухоль, рост или рак? Большинство людей рационализируют себя и правильно говорят: что ж, это маловероятно, однако подтекст этой мысли состоит в том, что это может быть.Обеспокоенность по поводу рака, даже если это маловероятно, приведет к тому, что ужесточение будет сохраняться, а иногда и усугубиться, усиливая беспокойство о том, что происходит что-то неприятное, что приводит к самоусиливающейся нисходящей спирали.
Другой частой причиной является ларингофарингеальный рефлюкс, который иногда называют тихим рефлюксом. Это происходит, когда секреты желудка снова попадают в пищевод или пищевод и вызывают раздражение в задней части глотки. Обычно это вызывает ощущение шара, но также может вызывать стойкое прочищение горла, хриплый голос, боль в горле, кашель и ряд других симптомов.Это может быть трудно диагностировать, поскольку у людей часто нет других симптомов классического рефлюкса, таких как несварение желудка или изжога, отсюда и название «тихий рефлюкс». В большинстве случаев раздражение возникает из-за кислой природы выделений, хотя иногда считается, что оно вызвано ферментами, которые помогают расщеплять пищу в желудке.
Иногда эти симптомы могут вызывать слизь, стекающая по спинке носа (также называемая постназальным выделением жидкости). Постназальное подтекание может быть связано с воспалением носовых пазух, хотя есть несколько других причин этого симптома.
Шейный спондилит или артрит шеи является частой причиной генерализованного напряжения в шее и горле, а также может вызывать ощущение шара.
И, наконец, есть и другие, менее распространенные причины, такие как увеличение щитовидной железы или побочные эффекты лекарств.
Как лечить globus pharyngeus?
Globus pharyngeus — природное явление. Как только люди поймут, что такое состояние, симптомы часто будут постепенно улучшаться сами по себе.Когда это действительно повторяется, люди знают, что происходит, поэтому не входите в порочный круг, поэтому многим, если не большинству людей, вообще не требуется никакого лечения.
Если основной причиной является стресс, то по возможности важно его лечить. Легче сказать, чем сделать, но стоит потратить некоторое время на то, чтобы попытаться определить причины стресса и уменьшить или устранить их, если это возможно. Также могут быть очень полезны медитация и упражнения на осознанность.
Иногда может помочь лечение кислотного рефлюкса.Это может быть связано с изменением образа жизни и диеты, а иногда могут помочь лекарства.
Постназальная капельница может быть трудным для лечения симптомом, но часто стоит попробовать безрецептурные спреи с соленой водой, а иногда назначают стероидные или другие спреи для носа. Отказ от курения также может быть полезным, так как это вызывает общее воспаление горла и дыхательных путей.
Некоторым людям очень помогает физиотерапия для мышц горла и шеи, которая также помогает уменьшить стресс.А если у вас есть проблемы с голосом, то иногда помогает логопед.
Другие меры, которые могут помочь уменьшить симптомы:
Попытки уменьшить привычку откашливаться. Постоянное очищение горла может вызвать легкое воспаление в горле, которое затем усиливает желание прочистить горло, поэтому прерывание этого цикла действительно может помочь.
Также часто бывает полезно выпить холодной воды, поэтому носите с собой бутылку с водой и пейте воду глотками, а не откашляйтесь.Регулярное питье поможет расслабить горло и улучшить гидратацию, что также может помочь при симптомах глобуса.
Также лучше избегать напитков с кофеином и газированных напитков и минимизировать потребление алкоголя. И алкоголь, и кофеин могут сушить горло, а также обладают мочегонным действием, то есть заставляют выделять больше воды, что затем вызывает обезвоживание.
Если симптомы глобуса сохраняются, вам следует обратиться к своему терапевту и, вполне возможно, к ЛОР-хирургу, например, мне, который обычно проведет полное обследование области головы и шеи, включая осмотр горла с помощью гибкого телескопа. , а иногда устраивают дальнейшие тесты.
Комки в горле — Руководство по боли в горле
Это очень распространенное заболевание горла, с которым может столкнуться любой. Комки в горле обычно безвредны, но могут указывать на основная проблема в некоторых случаях.
Причины комка в горле
Это может происходить по нескольким причинам. включают:
- Инфекция, например вздутый железы шеи
- Увеличенная щитовидная железа
- Избыток слизистой в горле
- Кисты на миндалинах
Комок в горле
Комок в горле может быть вызван из-за роста, такого как опухоль, хотя это встречается реже.
Инфекция, вызванная, например, опухшие железы могут вызвать комок в горле. Эти железы или лимфатические узлы присутствуют в области горла и шеи и помогают бороться с инфекция.
Но при инфекции горла эти железы увеличиваются в размере, борясь с микробами, ответственными за инфекция.
Увеличенная щитовидная железа
Увеличение щитовидной железы часто бывает причиной из-за избыточного производства гормонов, что увеличивает его размер, вызывая давить на горло.Это может вызвать ощущение комка в горло или общее чувство дискомфорта в этой области.
Избыток слизистой
Простуда часто приводит к избытку слизистая в носу и горле, которая обычно очищается при кашле или чихание. Эта лишняя слизистая обычно сопровождается ощущением щекотки. в задней части глотки, что является признаком инфекции горла.
Кисты на миндалинах
Кисты на миндалинах — обычное заболевание что обычно не вызывает никаких проблем.Однако более крупные кисты могут вызывают комок в горле и его необходимо удалить.
Самый очевидный симптом этого состояния ощущение, что что-то застряло у вас в горле или щекоча ощущение в задней части горла.
Лечение комков в горле
Комки в горле обычно не проходят. вызывают какие-либо проблемы и в большинстве случаев исчезают сами по себе. Но есть несколько ситуаций, когда вам нужно обратиться за медицинской помощью.
Сюда входят:
- Трудно глотать пищу или жидкость
- Постоянная инфекция горла, я.е. больше недели или двух
- Проблемы с дыханием или одышка
- Видимый ком в горле — но без инфекции горла
- Принимали антибиотики для лечения бактериальной инфекции, но безуспешно
Это необходимо исследовать далее вашим терапевтом.
Комок в горле? Беспокойство может быть виновником
Есть ли ощущение комка в горле? Вы обеспокоены, если ощущение комка в горле связано с проблемой щитовидной железы? Комок в горле приходит и уходит? Что ж, вполне возможно, что ощущение комка в горле вызвано вашим беспокойством.
Это правда, что ощущение комка в горле может быть связано с каким-либо заболеванием. Разница в том, что если ощущение комка в горле вызвано медицинской проблемой, то могут появиться некоторые симптомы, включая фактическое ощущение комков в задней, передней или боковых сторонах горла, увеличенное горло, болезненность или болезненность. Вы также можете чувствовать боль при глотании или испытывать постоянный дискомфорт.
Обратите внимание на любые симптомы, которые могут быть у вас связаны с ощущением комка в горле, и, если вы обеспокоены, важно обратиться за медицинской помощью к врачу.
Что такое шишка в горле?Ощущение комка в горле можно описать по-разному. Некоторые люди описывают это как затрудненное дыхание, ощущение закупорки в горле или узел в горле. Это ощущение, что вас заставляют глотать, даже если вы не хотите или вам нечего глотать.
Но на самом деле часто в горле физически ничего нет. Есть несколько медицинских терминов для обозначения этого ощущения сдавления в горле, таких как ощущение глобуса, истерический глобус или фарингисный глобус.Вы не находитесь в опасности или риску причинить вред, но это неприятное чувство.
Если ощущение комка в горле связано с тревогой, оно может быть непостоянным. Это может происходить часто, редко или регулярно. Если ощущение приходит и уходит, обратите внимание на спусковой крючок. Точно так же, как ощущение может возникать с разным интервалом времени, может возникнуть и его серьезность.
Ощущение комка в горле может быть очень сильным или едва заметным. Чтобы определить, связано ли ощущение комка в горле с тревогой, необходимо определить, когда это происходит.Если чувство возникает до того, как предстать перед группой людей или рассказать партнеру о чем-то, что вас ела, это может быть связано с вашим беспокойством.
Это также признак того, что чувство возникает вместе, следует или предшествует другим симптомам приступа тревоги или панической атаки. Высокий уровень стресса или постоянное состояние нервозности также связаны с ощущением комка в горле.
Как избавиться от комка в горле?Существуют различные способы облегчить ощущение комка в горле.Имейте в виду, что это ощущение вызвано вашим основным уровнем стресса или беспокойства, которые проявляются в физической форме. Поэтому лучший способ облегчить этот симптом — избавиться от беспокойства.
В настоящий момент глубокие вдохи, медленный счет до 10 или управляемые образы — это способы расслабить свой разум и тело. Если ваше тело ранее находилось в состоянии повышенной тревожности или в активной стрессовой реакции, вашему телу может потребоваться некоторое время, чтобы вернуться в состояние спокойствия.
Когда ваше тело вернется в состояние покоя, ощущение комка в горле исчезнет, но это может занять от 15 до 20 минут.В целом, поиск способов снизить уровень стресса в повседневной жизни является ключом к снижению вашего тела даже в достижении активной реакции на стресс.
Сделайте шаг назад и посмотрите на свою жизнь. Что вы можете определить, что вызывает тревогу или стресс в вашей жизни? Сюда не входят такие типичные вещи, как оплата счетов или эффективность вашей работы. Давайте не будем игнорировать то, что тревога и стресс — это нормальные реакции на жизненный опыт.
Наша тревога защищает нас в ситуациях, когда мы можем оказаться в опасности, в конечном итоге служа позитивным и полезным целям.Когда вы теряете способность контролировать свое беспокойство или испытываете это регулярно, это больше не служит положительной цели и становится помехой в вашей жизни.
Теперь, когда вы нашли время подумать о своей жизни, постарайтесь уменьшить стрессовые или тревожные ситуации в своей жизни. Вы находитесь в отношениях, в которых независимо от того, что вы испытываете, испытываете беспокойство из-за конфронтационных разговоров? Подумайте, что в ваших отношениях может измениться, и если они вообще здоровы.
Вы проводите слишком много часов на работе и изо всех сил пытаетесь совмещать их с другими обязанностями на работе? Осознавайте, что в вашей жизни нужно изменить, и вносите изменения.
Применяйте в своей жизни здоровые физически, эмоционально и психически практики. Ешьте здоровую пищу, занимайтесь йогой, примите участие в своих религиозных или духовных практиках, возьмите отпуск. Целостное здоровье — лучший способ снизить уровень беспокойства, поэтому такие симптомы, как ощущение комка в горле, должны исчезнуть.
У меня комок в горле
Когда пациент приходит ко мне в кабинет с жалобой «Я чувствую комок в горле», он обычно очень волнуется. Пациент обычно указывает на середину шеи, обычно чуть ниже кадыка. Медицинский термин, обозначающий ощущение комковатости в горле, — это ощущение «шара», как будто земной шар застрял в задней части горла. Часто эта шишка держится какое-то время и, кажется, становится хуже. Это может ощущаться каждый раз, когда вы глотаете или даже когда говорите.Что происходит? Может ли это быть признаком рака горла?
Обычно комок в горле возникает в результате отека ткани голосовых связок. Голосовые связки имеют переднюю часть (кадык) и заднюю часть (сидят на позвоночнике или рядом с ним). Область между задней частью голосовых связок и местом расположения позвоночника обычно очень плотная, поэтому даже малейший отек в этой области может вызвать ощущение полноты или ощущение, будто что-то сидит в горле, вызывая комок в горле. ощущение горла.Еще один факт об этой области (также известной как задняя гортань) заключается в том, что она находится прямо над входом в пищевод. Пищевод — это длинная тонкая мышечная трубка, соединяющая горло с желудком.
Одной из наиболее частых причин отека в этой области является кислотный рефлюкс, исходящий из желудка и сжигающий заднюю часть гортани. Кислотный рефлюкс эффективно вызывает кислотный ожог тканей горла, в результате чего возникает отек, напоминающий застрявший в горле мяч для гольфа.Часто пациенты чувствуют, что постназальные выделения являются нормальными выделениями из носа и носовых пазух, которые возникают из-за набухания тканей в этой области гортани.
Другими частыми причинами набухания задней части гортани являются аллергия и инфекции. Реже ощущение комковатости в этой области может указывать на рост опухоли. Не так давно был широко распространен медицинский диагноз, названный истерическим глобусом, который определялся как ощущение комка в горле, которое, как считается, вызвано тревогой.Сегодня, из-за сложных возможностей визуализации, часто все, что нужно сделать, чтобы определить источник ощущения, — это попросить врача-уха, горла и носа осмотреть область с помощью ультратонкого гибкого телескопа. Поэтому, если вы испытываете ощущение комковатости в горле, обратитесь к врачу.
Есть ли у меня опухоль ОРОФАРИНКСА?
Задняя часть рта, где она встречается с глоткой, называется ротоглоткой (произносится: OR-o-FAR-inx). Эта область начинается там, где слизистая оболочка изгибается от языка, образуя мягкое небо, и включает в себя все мягкое небо, область миндалин и заднюю часть языка, где она выходит из поля зрения, и простирается вниз в сторону голосового аппарата.Рак ротоглотки чаще всего начинается с миндалин, мягкого неба или подобных миндалинам ткани основания языка. Злокачественные опухоли здесь обычно начинаются на слизистой оболочке — слизистой оболочке (называемой плоскоклеточной карциномой), но также могут возникать в лейкоцитах (лимфома) или железистых клетках (аденокарцинома). Ранние признаки и симптомы опухолей ротоглотки включают развитие асимметричных миндалин, боль, такую как постоянная боль в горле, особенно боль, стреляющая в одно ухо, затруднение или боль при глотании, приглушенный звук голоса или опухоль на шее.Ваш врач может увидеть опухоль в этой области без специального оборудования, но могут потребоваться специальные зеркала или оптоволоконные телескопы.

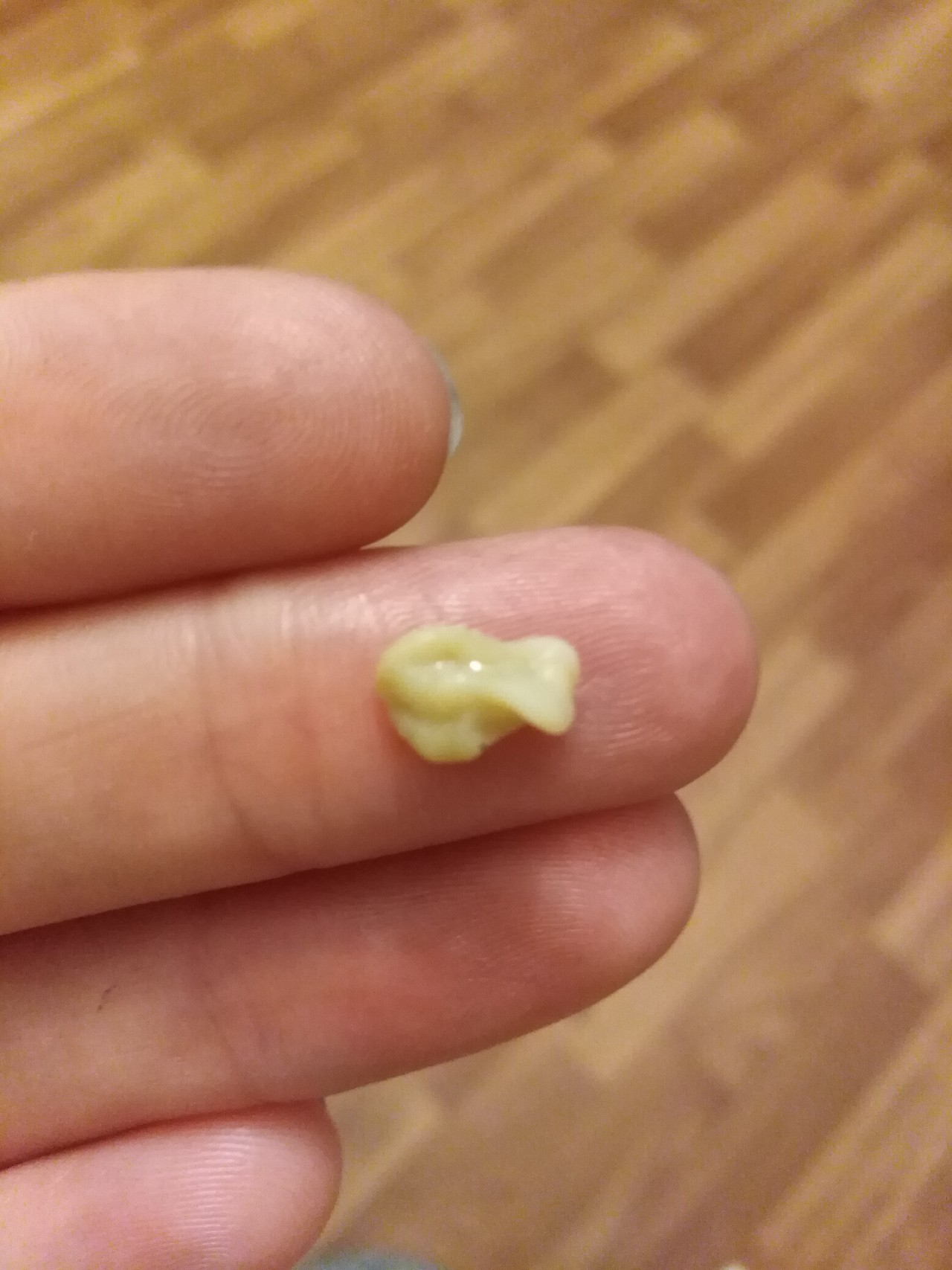 Первое время человек не чувствует боли. Но по мере роста опухоли боль отдает в горло, челюсти и виски. При этом беспокоит повышенное слюноотделение и неприятный запах из ротовой полости.
Первое время человек не чувствует боли. Но по мере роста опухоли боль отдает в горло, челюсти и виски. При этом беспокоит повышенное слюноотделение и неприятный запах из ротовой полости. Обычно такие шишки располагаются с боковой стороны шеи. Опухоли при лимфогранулематозе могут сопровождаться повышенной температурой, болью в шее и челюсти. В таких случаях необходима срочная консультация онколога.
Обычно такие шишки располагаются с боковой стороны шеи. Опухоли при лимфогранулематозе могут сопровождаться повышенной температурой, болью в шее и челюсти. В таких случаях необходима срочная консультация онколога.