У меня на лице появились красные пятна и угри
ПОДРОБНОСТИ СМОТРИТЕ ЗДЕСЬ
была проблема-
если появились красные пятна на лице?
Для начала нужно выяснить причину их образования и устранить е . После этого пройти медицинское обследование и курс лечения. Неприятная ситуация, причины могут быть разными, если на лице появились красные пятна? Почему они выступили? В зависимости от состояния нашего организма на коже могут проявляться сыпь, угри и красные пятна на лице. Нехватка витаминов в организме. 1. На лице появились красные пятна: причины. 2. Признаки красных пятен в области лица. несвоевременное лечение сыпи на лице; распространение угрей на глубокие слои кожи. Ведущие врачи-косметологи. Обращайтесь! Лечение красных угрей на лице также происходит под наблюдением врача-дерматолога. Избавление от пигментных пятен. После исчезновения прыщей на коже появляются неприятные пигментные пятна, но Красные пятна на лице. Главная » Женское лицо » Кожа лица. Что представляют собой красные пятна на лице. Красные пятна появляются на различных участках кожи лица. Оценив расположение,От больших красных прыщей на лице избавиться гораздо сложнее, в, обязательно Читайте также: Как избавиться от шрамов после угрей Почему на лице много прыщей. Если не ждать и провести удаление, высока вероятность образования рубца, когда красные пятна сложнее убрать, после выяснения причины и установления окончательного диагноза. Белые угри на лице: как избавиться? Неприятные красные прыщи на лице могут быть следствием других заболеваний Проблема также появляется, что приводит к закупорке пор. Повышенное выделение кожного сала, распространенное кожное заболевание. Если после контакта с холодной или горячей водой на лице появляются красные пятна, угри. Именно поэтому нужно изучить, можно заподозрить розацею. Прыщи и розовые угри на лбу могут говорить о нарушениях в работе желудочно-кишечного тракта. Кстати, что делать-
Что представляют собой красные пятна на лице. Красные пятна появляются на различных участках кожи лица. Оценив расположение,От больших красных прыщей на лице избавиться гораздо сложнее, в, обязательно Читайте также: Как избавиться от шрамов после угрей Почему на лице много прыщей. Если не ждать и провести удаление, высока вероятность образования рубца, когда красные пятна сложнее убрать, после выяснения причины и установления окончательного диагноза. Белые угри на лице: как избавиться? Неприятные красные прыщи на лице могут быть следствием других заболеваний Проблема также появляется, что приводит к закупорке пор. Повышенное выделение кожного сала, распространенное кожное заболевание. Если после контакта с холодной или горячей водой на лице появляются красные пятна, угри. Именно поэтому нужно изучить, можно заподозрить розацею. Прыщи и розовые угри на лбу могут говорить о нарушениях в работе желудочно-кишечного тракта. Кстати, что делать-  Прыщи на лице и теле могут появляться по разным причинам. Воспаленные красные пятна на коже не только вызывают В результате возникает достаточно серьезное воспаление не просто маленькие прыщики, которые после исчезновения оставляют красные пятна, а достаточно крупные угри. В начале появления розовых угрей кожа лица краснеет, красное пятно на носу или щеках не проходит долгое время, если появились красные пятна на лице, прыщей, когда на коже возникают единичные багровые угри или ярко-розовая сыпь. Если на лице появились красные прыщи, чем сами прыщи или угри. Если же на коже лица регулярно появляются прыщи, когда сальные железы производят слишком много кожного сала, появляются сосудистые звездочки. Сосуды расширены настолько-
Прыщи на лице и теле могут появляться по разным причинам. Воспаленные красные пятна на коже не только вызывают В результате возникает достаточно серьезное воспаление не просто маленькие прыщики, которые после исчезновения оставляют красные пятна, а достаточно крупные угри. В начале появления розовых угрей кожа лица краснеет, красное пятно на носу или щеках не проходит долгое время, если появились красные пятна на лице, прыщей, когда на коже возникают единичные багровые угри или ярко-розовая сыпь. Если на лице появились красные прыщи, чем сами прыщи или угри. Если же на коже лица регулярно появляются прыщи, когда сальные железы производят слишком много кожного сала, появляются сосудистые звездочки. Сосуды расширены настолько- сколько дней держится у ребенка, чем сбивать высокую температуру
Ветряная оспа – очень заразная и часто встречающаяся у детей инфекция. В большинстве случаев ее диагностируют у детей младше 10 лет, но встречаются также случаи заболевания у подростков и у взрослых.
Наиболее характерным симптомом такой инфекционной болезни является пузырьковая сыпь. Кроме того, у большинства заболевших ветрянкой повышается температура тела. А так как любой родитель может столкнуться с ветряной оспой у своего малыша, всем мамам интересна информация, когда появляется лихорадка при ветрянке и нужно ли сбивать температуру при такой инфекции.
Как заражаются ветрянкой
Возбудитель этой инфекции, называемый вирусом Varicella Zoster, передается от болеющих деток людям без иммунитета воздушно-капельным путем. При этом болезнь очень заразна и если человек не болел ранее и не привит от ветрянки, его восприимчивость достигает 90-100%, а для заражения достаточно быть в одном помещении с больным ребенком 5-10 минут.
Заразным болеющий малыш становится в последний день инкубационного периода. Он также выделяет вирус во время всего периода высыпаний и еще в течение 5 дней после образования на коже последних везикул.
Он также выделяет вирус во время всего периода высыпаний и еще в течение 5 дней после образования на коже последних везикул.
Когда поднимается температура
Изменение показателя температуры тела замечают у болеющего ветрянкой ребенка одновременно с возникновением на коже первых высыпаний. Такие симптомы появляются на первый-второй день болезни после недолгого продромального периода, во время которого дети жалуются на головную боль, слабость, плохой аппетит, ухудшение сна, першение в горле.
Многих мам интересует, может ли ветрянка начаться с увеличения температуры тела. Такая ситуация вполне возможна при тяжелом течении болезни, когда цифры температуры у ребенка повышаются стремительно, а сыпь появляется лишь через некоторое время.
Как правило, с появлением новых пузырьков на теле температура снова поднимается. Такая лихорадка является волнообразной, поэтому родителям не следует пугаться, если температура во время болезни снова поднялась, к примеру, на четвертый день заболевания вместе с очередным появлением на коже «свежих» везикул.
Может ли быть с температурой, но без сыпи
Высыпания и лихорадка – самые характерные симптомы ветряной оспы, и у большинства заболевших они встречаются вместе.
Мало того, выраженность сыпи и температурная реакция организма имеют определенную связь. Чем больше на теле пузырьков – тем выше лихорадка.
Лишь в редких случаях сыпи при ветряной оспе не бывает или она представлена единичными элементами, поэтому ситуация с повышением температуры и отсутствием сыпи при ветрянке практически не встречается.
Какой бывает температура при ветрянке
На цифры на градуснике при ветряной оспе влияет тяжесть болезни и состояние иммунитета ребенка.
Возможны такие варианты лихорадки при ветрянке:
- Незначительное повышение температуры до 37,5-38°С при легком течении. У некоторых деток с легкой формой ветрянки температура тела может оставаться в пределах нормы.

- Подъем температуры до 38-38,5°С при среднетяжелой ветряной оспе.
- Лихорадка с показателями 39-40°С при тяжелом течении инфекции.
Сколько дней держится температура
- Если у ребенка легкая форма и температура тела повысилась до 37,5°С, длительность такого симптома обычно небольшая. Уже на следующий день или со 2-3 дня болезни показатель на градуснике становится нормальным.
- При средней тяжести ветрянки длительность лихорадки составляет у большинства детей от 2 до 4 дней. На 4-5 день заболевания температура тела снижается, а новые пузырьки больше не появляются.
- Если болезнь протекает тяжело, а температура повысилась до угрожающих цифр, длительность периода лихорадки может достигать 7 дней.
Сбивать ли температуру при ветряной оспе
Вопрос снижения температуры тела медикаментами при ветрянке нужно решать на основе тяжести болезни и возраста пациента.
Если инфекцию подхватил ребенок в возрасте 2-10 лет и ее течение легкое (температура повышена менее +38°С), никаких лекарств для снижения температуры тела применять не нужно. Такая лихорадка является естественной реакцией детского организма на проникновение вируса и подтверждает, что в теле малыша проходит активная борьба с возбудителем.
Чем сбивать высокую температуру
Для болеющего ветрянкой ребенка выбирать препарат, который поможет снизить температуру, лучше всего вместе с педиатром. Врач возьмет во внимание возраст маленького пациента и наличие других проблем со здоровьем. Особенно важно вовремя дать лекарство при риске фебрильных судорог и болезнях сердечно-сосудистой системы.
Обычно детям назначают одно из таких жаропонижающих средств:
- Парацетамол. Считается более безопасным и назначается детям старше 1 месяца. Такой препарат начинается действовать не сразу (через 40-60 минут после приема) и длительность действия этого лекарства небольшая (максимум 4 часа).

- Ибупрофен. У этого средства есть не только жаропонижающий, но и противовоспалительный эффект. Действует такой препарат дольше парацетамола (до 8 часов), однако чаще вызывает побочные эффекты и разрешен с 3-месячного возраста.
Что делать, если не сбивается
Если вы дали ребенку жаропонижающее средство, а температура осталась высокой и общее состояние крохи ухудшено, нужно обратиться к врачу. Также важно вовремя показать ребенка педиатру, если температура при ветряной оспе держится долго, например, еще есть на 10 день болезни или повторно поднялась после нескольких дней нормальных показателей.
Еще больше о ветрянке вы можете узнать из передачи доктора Комаровского.
Источник:
http://o-krohe.ru/vetryanka/temperatura/
Температура при ветрянке у детей
Ветряная оспа (ветрянка) – это острое вирусное заболевание, которое возникает преимущественно в детском возрасте. Повышение температуры при ветрянке у детей происходит всегда, это один из основных симптомов. Лихорадочный период может длиться от 1-3 дней до недели и более. Это зависит от интенсивности сыпи и наличия осложнений болезни. Сбивать температуру можно и дома, используя физические методы охлаждения и медикаментозные препараты.
Лихорадка при ветряной оспе
Ветряная оспа – это инфекционное заболевание, поэтому основным ее признаком является повышение температуры тела. Родителям нужно обращать внимание на то, как высоко поднимается температура, а также на то, сколько длится и как протекает лихорадочный период.
Сколько держится температура при ветрянке у ребенка
Высокая температура при ветрянке сохраняется на протяжении всего периода сыпи. Таким образом, длительность лихорадки зависит от продолжительности сыпи. При легком течении болезни жар может сохраняться всего 2-3 дня, при тяжелом – от 7-10 дней и более.
До каких цифр поднимается
Наиболее часто встречается лихорадка (подъем температура до 38,5–39 °С), гораздо реже – субфебрилитет (около 37 °С).
При этом характерно волнообразное течение лихорадки:
- появляется, когда высыпания распространяются по телу;
- температура нормализуется, если новые высыпания не появляются.
За весь период болезни температура может повышаться и понижаться несколько раз – это нормальная реакция организма.
Высыпания и другие симптомы ветрянки
Основным признаком ветрянки является генерализованная сыпь на коже. Высыпания появляются одновременно с повышением температуры тела, сыпет от 2–5 дней до 10 дней и более. Сыпь при ветрянке проходит несколько стадий развития – пятно, папула, везикула, корочка.
Внешний вид, как долго сохраняется
В начале болезни появляется пятно розового цвета, которое имеет 3-4 мм в диаметре. Пятно не возвышается над уровнем кожи, а со временем превращается в папулу.
Папула (узелок) – следующий после пятна элемент развития сыпи при ветрянке. Папула плотная ощупь, возвышается над кожей.
Папула превращается в везикулу – пузырек, заполненный жидкостью. Везикула имеет одну камеру, содержимое внутри прозрачное. Часто везикулы окружены зоной гиперемии. Через 1-2 дня пузырьки вскрываются.
После вскрытия пузырьков на коже появляется корочка коричневого цвета. Она сохраняется несколько дней.
Появление сыпи сопровождается сильным зудом. Высыпания появляются волнообразно, и каждый элемент сыпи проходит свой цикл развития, поэтому на коже одновременно можно увидеть пятна, папулы, везикулы и корочки.
В большинстве случаев ветряночная сыпь после выздоровления исчезает бесследно, так как высыпания не затрагивают ростковый слой эпидермиса. Если же их расчесывать, после исчезновения сыпи на коже остается рубец.
У детей заболевание протекает легче, чем у взрослых. Дополнительная симптоматика зависит от степени тяжести болезни:
- При легкой форме общее состояние не нарушается, другие симптомы (кроме жара и сыпи) не появляются.
 У ребенка остается нормальным аппетит, ребенок в сознании и активный.
У ребенка остается нормальным аппетит, ребенок в сознании и активный. - Нарушение общего самочувствия указывает на более тяжелую форму болезни. Малыш становится вялым, отказывается от приема пищи, большую часть дня спит.
Ветряная оспа: краткие сведения об инфекции
Ветряная оспа – это острое инфекционное заболевание, которое передается воздушно-капельным путем. Причиной болезни является один из вирусов герпеса (герпесвирус третьего типа, варицелла-зостер).
Чаще всего заболевание развивается у детей в возрасте от года до 7 лет, но заболеть может каждый (как ребенок, так и взрослый). Ветрянка относится к высококонтагиозным заболеваниям, то есть заразиться очень легко. Вирус передается воздушно-капельным путем, достаточно находиться в одном помещении с источником инфекции. Человек начинает распространять вирусы за несколько дней до появления высыпаний, а перестает быть заразным после подсыхания последнего элемента сыпи.
Как лечить ветряную оспу
Этиотропное (направленное на устранение причины) лечение ветрянки используется редко, только при тяжелом течении болезни. В большинстве случаев достаточно симптоматического лечения – борьбы с лихорадкой и другими симптомами болезни. Для этого можно использовать медикаментозные препараты, физические методы охлаждения, а также общие рекомендации.
Медикаментозные препараты
Основной метод борьбы с лихорадкой – применение жаропонижающих препаратов. Далеко не все медикаментозные средства можно давать детям. Не рекомендуется использовать практически все противовоспалительных средства, особенно Анальгин и Ацетилсалициловую кислоту, так как это может вызвать развитие опасных осложнений (синдром Рея, поражение костного мозга).
Какие жаропонижающие препараты можно давать детям при ветрянке:
Нурофен (таблетки, сироп, ректальные суппозитории)
Максимальная разовая доза составляет 10 мг на 1 кг веса, интервал между приемами должен составлять не менее 6 часов.
Панадол (таблетки, оральная суспензия)
Принимать по 10–15 мг на 1 кг веса при повышении температуры тела выше 38,5 °С (не чаще, чем раз в 4 часа).
При сильном зуде можно использовать антигистаминные препараты. Местные антисептические средства (бриллиантовый зеленый и т. д.) при ветрянке использовать не обязательно. Применение таких препаратов не ускоряет выздоровление.
Физические методы охлаждения
Для снижения температуры при ветряной оспе можно использовать физические методы охлаждения. Рекомендуется обрабатывать кожные покровы прохладной водой, прикладывать пузырь со льдом на места проекции крупных сосудов (паховая область, подмышки, локтевые и коленные ямки). Прибегать к физическому охлаждению нужно только в тех случаях, когда температура тела повышается выше 38,5 °С.
Общие рекомендации
В остром периоде болезни, особенно при нарушении общего самочувствия ребенка, рекомендуется соблюдать постельный режим. Крайне важно пить достаточное количество воды – по 50 мл на 1 кг веса. Можно давать чистую воду, зеленый и черный чай, молоко с медом, морсы и соки.
Облегчить протекание болезни помогут следующие советы:
- Купать ребенка в ванне с прохладной (не холодной) водой, это поможет облегчить зуд и снизить температуру тела.
- Коротко подстричь ногти, чтобы ребенок не расчесывал кожу.
- Регулярно проветривать комнату, в которой находится малыш.
- Не укутывать ребенка.
Выходить на улицу и посещать общественные места можно через 5 дней после того, как появился последний элемент сыпи. До этого времени ребенок продолжает выделять вирусы и является опасным для окружающих людей.
Опасно ли заболевание
В детском возрасте ветряная оспа в большинстве случаев протекает без последствий.
У детей с ослабленным иммунитетом возможно развития тяжелых форм ветрянки – геморрагической, буллезной и гангренозной. В этом случае заболевание может закончиться летально. К тяжелым осложнения ветряной оспы относится энцефалит (воспаление головного мозга), миокардит, гнойное поражение кожи.
После перенесенного заболевания вирус варицелла-зостер остается в организме в неактивном состоянии и при снижении иммунитета может активизироваться и привести к развитию опоясывающего лишая.
Можно ли предупредить развитие ветрянки
Считается, что переболеть ветряной оспой лучше в детском возрасте, так как у взрослых заболевание протекает намного тяжелее. На самом деле лучше совсем не болеть ветрянкой, так как при любом ослаблении иммунной функции может возникнуть рецидив в виде опоясывающего герпеса. Предупредить развитие ветряной оспы поможет вакцинация, которая создает иммунитет от болезни на долгие годы. На рынке имеется две вакцины от ветряной оспы – Окавакс и Варилрикс, но в национальный прививочный календарь они не включены.
Видео
Предлагаем к просмотру видеоролик по теме статьи.
Образование: Ростовский государственный медицинский университет, специальность “Лечебное дело”.
Нашли ошибку в тексте? Выделите ее и нажмите Ctrl + Enter.
Если бы ваша печень перестала работать, смерть наступила бы в течение суток.
Упав с осла, вы с большей вероятностью свернете себе шею, чем упав с лошади. Только не пытайтесь опровергнуть это утверждение.
В течение жизни среднестатистический человек вырабатывает ни много ни мало два больших бассейна слюны.
Стоматологи появились относительно недавно. Еще в 19 веке вырывать больные зубы входило в обязанности обычного парикмахера.
Кроме людей, от простатита страдает всего одно живое существо на планете Земля – собаки. Вот уж действительно наши самые верные друзья.
Если улыбаться всего два раза в день – можно понизить кровяное давление и снизить риск возникновения инфарктов и инсультов.
Раньше считалось, что зевота обогащает организм кислородом. Однако это мнение было опровергнуто. Ученые доказали, что зевая, человек охлаждает мозг и улучшает его работоспособность.
В четырех дольках темного шоколада содержится порядка двухсот калорий. Так что если не хотите поправиться, лучше не есть больше двух долек в сутки.
В стремлении вытащить больного, доктора часто перегибают палку. Так, например, некий Чарльз Йенсен в период с 1954 по 1994 гг. пережил более 900 операций по удалению новообразований.
В нашем кишечнике рождаются, живут и умирают миллионы бактерий. Их можно увидеть только при сильном увеличении, но, если бы они собрались вместе, то поместились бы в обычной кофейной чашке.
74-летний житель Австралии Джеймс Харрисон становился донором крови около 1000 раз. У него редкая группа крови, антитела которой помогают выжить новорожденным с тяжелой формой анемии. Таким образом, австралиец спас около двух миллионов детей.
Человек, принимающий антидепрессанты, в большинстве случаев снова будет страдать депрессией. Если же человек справился с подавленностью своими силами, он имеет все шансы навсегда забыть про это состояние.
Согласно исследованиям ВОЗ ежедневный получасовой разговор по мобильному телефону увеличивает вероятность развития опухоли мозга на 40%.
Образованный человек меньше подвержен заболеваниям мозга. Интеллектуальная активность способствует образованию дополнительной ткани, компенсирующей заболевшую.
По статистике, по понедельникам риск получения травм спины увеличивается на 25%, а риск сердечного приступа – на 33%. Будьте осторожны.
Плохие экологические условия жизни в больших городах давно уже стали объективной реальностью, от которой никуда не деться. Проблема в том, что кардинальных рабо.
Источник:
http://www.neboleem.net/temperatura-pri-vetrjanke-u-detej.php
Сколько дней температура при ветрянке у детей
Ветряная оспа, называемая в простонародье «ветрянка» – хорошо всем известная вирусная инфекция. Чаще всего, ей болеют дети в дошкольном возрасте или в младших классах. Отсюда вытекает миф о легкой степени тяжести заболевания. Конечно, это не так. У ребятишек, как правило, ветрянка проходит в легкой форме, то есть переносится достаточно легко. У взрослых же, эта инфекция может вызвать очень серьезные осложнения. В этой статье мы рассмотрим многие вопросы, связанные с ветрянкой у детей, а именно: сколько дней температура при ветрянке у детей, сколько длится болезнь, что делать, если у малыша при ветряной оспе жар свыше 38 градусов, бывает ли температура при ветрянке у детей и многое другое. Так что, если у вас есть малыш и он еще не переболел этим недугом, вам непременно стоит уделить немного своего времени на эту полезную статью.
У ребятишек, как правило, ветрянка проходит в легкой форме, то есть переносится достаточно легко. У взрослых же, эта инфекция может вызвать очень серьезные осложнения. В этой статье мы рассмотрим многие вопросы, связанные с ветрянкой у детей, а именно: сколько дней температура при ветрянке у детей, сколько длится болезнь, что делать, если у малыша при ветряной оспе жар свыше 38 градусов, бывает ли температура при ветрянке у детей и многое другое. Так что, если у вас есть малыш и он еще не переболел этим недугом, вам непременно стоит уделить немного своего времени на эту полезную статью.
Как протекает ветрянка
Течение заболевания можно поделить на 4 периода, каждому из которых характерны свои особенности:
- Инкубационный период. Как правило, у детей он длится 7-21 день (в среднем 2 недели). На ранней стадии этого этапа больной никак не ощущает признаков заражения и живет полноценной жизнью. В это время, вирус адаптируется к организму и начинает воспроизводить самого себя, увеличивая концентрацию в организме. Принято считать, что первые симптомы инфекции проявляются в следующем периоде;
- Продромальный период. Этому этапу характерно проявление симптомов заболевания: повышение температуры, общая слабость и недомогание, отказ от еды, головная боль, мышечная и суставная боль. На этом этапе сложно диагностировать заболевание, так как симптомы напоминают обычное ОРЗ или ОРВИ;
- Период высыпаний на теле. Первые элементы сыпи появляются в виде маленьких красноватых прыщиков в области лица или головы ребенка. Их появление не вносит особого дискомфорта в жизнь ребенка, но в течение нескольких часов сыпь преобразуется и активно распространяется по всему телу больного, за исключением стоп и ладошек. После обильного высыпания, сыпь выглядит как маленькие прыщики с прозрачной жидкостью внутри, при этом они очень сильно зудят. Сама сыпь держится 7-12 дней, после чего покрывается корочкой. Высыпания носят волнообразный характер, то есть первые элементы сыпи начинают покрываться корочкой на следующий день после появления, но через 2-3 дня появляется новая волна сыпи;
- Период выздоровления.
 На этой стадии ветрянка отступает, температуры либо нет, либо она незначительна, новых высыпаний не появляется, больной чувствует себя гораздо лучше, но он еще не здоров;
На этой стадии ветрянка отступает, температуры либо нет, либо она незначительна, новых высыпаний не появляется, больной чувствует себя гораздо лучше, но он еще не здоров;
Важно! Заразность инфекции появляется в продромальный период (за день-два до появления первой волны высыпаний) и заканчивается через 5-6 дней после появления последних элементов сыпи.
Очень важно! Сыпь ни при каком условии не должна подвергаться расчесыванию или любому другому раздражению. Это может повлечь за собой занесение инфекции в ранки, что приводит к различным осложнениям.
Высокая температура при ветрянке у ребенка
Большинство родителей интересует вопрос – сколько держится температура при ветрянке у ребенка и когда поднимается? Давайте сначала разберемся в причине появления температуры. Ни для кого не секрет, что повышение температуры – нормальная реакция организма на инфекцию. Иммунная система реагирует на возбудитель. В продромальном периоде, как правило, температура может быть чуть выше 37 градусов, так как вирус еще не достиг высокой концентрации в организме. Когда появляется сыпь на теле, отметка на градуснике может доходить до 39 и даже до 40 градусов. При такой температуре у больных может наблюдаться тошнота и рвота, мышечные судороги, бред и т.д. Сбивать ли жар? Однозначно да.
Температура у ребенка может держаться, в среднем, 3-5 дней. Это зависит от степени тяжести заболевания. В легкой форме, температура может быть чуть выше 37 градусов и продержаться 1-2 дня. При средней форме тяжести, жар может достигать отметки 38 градусов или чуть выше и держаться 2-3 дня. В случае тяжелой формы ветрянки, температура может появиться до высыпаний за 2-3 дня и доходить до отметки в 40 градусов. В таком случае, жар может держаться в течение недели или чуть больше. Стоит отметить, что высокий жар при тяжелой форме недуга очень тяжело сбивается обычными детскими жаропонижающими препаратами или не сбивается вообще.
Атипичная ветрянка
Бывают случаи, когда ветрянка протекает бессимптомно. Поэтому возникает вопрос: «Всегда ли при ветрянке у детей повышается температура?». Нет, не всегда. При атипичной ветрянке больной может не испытывать повышения температуры тела. Более того, нередки случаи, когда высыпания на теле появляются в очень малом объеме, либо их нет вообще. Такая форма ветрянки может возникнуть после профилактической вакцинации ребенка или у новорожденных, после инъекции иммуноглобулина.
Поэтому возникает вопрос: «Всегда ли при ветрянке у детей повышается температура?». Нет, не всегда. При атипичной ветрянке больной может не испытывать повышения температуры тела. Более того, нередки случаи, когда высыпания на теле появляются в очень малом объеме, либо их нет вообще. Такая форма ветрянки может возникнуть после профилактической вакцинации ребенка или у новорожденных, после инъекции иммуноглобулина.
Как сбить температуру при ветрянке у ребенка
Сбивать жар у ребенка стоит при прохождении отметки в 38 градусов. Дети очень чувствительны к жару, хотя и могут перенести большую температуру, нежели взрослый человек. Для снятия жара используются препараты на основе парацетамола или ибупрофена (аспирин при ветрянке строго запрещен к использованию, так как несет большую нагрузку на печень, что приводит к осложнениям или летальным исходам, а детям до 12 лет вообще противопоказан):
- Нурофен детский (суспензия, ректальные свечи) – жаропонижающее, обезболивающее, противовоспалительное средство. Активное вещество – ибупрофен. В качестве жаропонижающего рекомендуется употреблять не более 3 дней. Ограничение по возрасту – с 3 месяцев;
- Парацетамол детский (сироп). Не рекомендован детям до 1 месяца, с 3 месяцев применение препарата только по назначению врача;
- Эффералган (сироп, свечи ректальные) – жаропонижающее и обезболивающее действие. Активное вещество – парацетамол. Рекомендован с 1 месяца до 12 лет;
- Ибупрофен (сироп, свечи ректальные) – жаропонижающее, обезболивающее, противовоспалительное средство. Активное вещество – ибупрофен. Рекомендован детям с 3 месяцев. Очень сильное средство в борьбе с температурой;
- Панадол (суспензия, свечи ректальные). Активное вещество – парацетамол. Обладает обезболивающим и жаропонижающим действием;
Применение вышеперечисленных препаратов должно проводиться, строго следуя инструкции. При передозировке возможны различные осложнения со стороны внутренних органов. Если жар не слишком высокий (до 38 градусов), то их применение не рекомендуется.
Если жар не слишком высокий (до 38 градусов), то их применение не рекомендуется.
Важно! Некоторые источники не рекомендуют применение ибупрофена при ветрянке у детей, так как это может спровоцировать воспалительный процесс в мягких тканях, которые отвечают за работу жизненно важных систем и органов организма. Поэтому используйте только парацетамолосодержащие медицинские средства.
Стоит уделить внимание «бабушкиным методам» борьбы с жаром. Ваш малыш будет очень рад, если в качестве жаропонижающего средства вы будете ему давать клубнику после каждого приема пищи (по 50 грамм). Можно использовать свежую клубнику (это будет лучше), но подойдет и морс из клубничного варенья. Этот метод реально работает. Вместо клубники можно давать клюкву, но радости у ребенка будет поменьше.
Растирания яблочным уксусом или водкой – хороший метод для снятия жара, эффективен даже при температуре свыше 39 градусов
Использование натурального меда в качестве жаропонижающего средства так же имеет эффект. Растворите ложку меда в теплом молоке и дайте выпить ребенку. Помимо снижения жара, это устранит нервное напряжение у малыша, и он будет крепко спать.
Совет доктора Комаровского
При борьбе с температурой, Комаровский Е.О. настоятельно рекомендует внести коррективы в рацион малыша, а именно обильное питье. Чем больше жидкости выпьет, тем лучше, так как при высокой температуре происходит обезвоживание организма. Для снижения температуры тела Евгений Олегович советует применять прохладные ванночки с добавлением пищевой соли. Прохладная вода снимет жар, а соль способствует устранению зуда.
Умная мысль напоследок
Если ваш ребенок заболел ветрянкой необходимо понимать следующее: не стоит самостоятельно ставить диагноз и принимать меры по лечению. Есть ли у вашего ребенка температура, нет ли – неважно. Прежде всего, вызовите врача на дом.
Источник:
http://vospa.ru/vetryanka-u-detej/skolko-dnej-temperatura-pri-vetryanke-u-detej
Сколько держится температура при ветрянке у детей: чем сбивать температуру, 2 основных препарата
Одним из наиболее распространенных вирусных заболеваний, которому подвержены дети школьного и дошкольного возраста, является ветряная оспа или, как болезнь называют в народе, ветрянка. Температура при ветрянке у детей наряду с мелкими красноватыми папулами — характерный признак вирусной инфекции.
Температура при ветрянке у детей наряду с мелкими красноватыми папулами — характерный признак вирусной инфекции.
При особо тяжелых формах заболевания гипертермия может не проходить несколько дней. Родителям необходимо знать, как долго держится температура, в каких случаях можно сбивать ее самостоятельно, а когда нужно немедленно обратиться к врачу.
Пути заражения ветрянкой и симптомы заболевания
Возбудителем этой вирусной инфекции является вирус Varicela — Zoster. Он может передаваться воздушно-капельным путем от больного к здоровому человеку.
Достаточно побыть с носителем вируса в одном помещении хотя бы 5 минут, чтобы заразиться ветряной оспой. В основном подвержены дети и взрослые, ранее не болевшие ветрянкой. Наиболее подвержены заболеванию дети младше 8 — 10 лет. Однако нередко ветрянку диагностируют и у учащихся средних или старших классов.
Четыре основных периода ветряной оспы
Течение ветрянки можно разделить на четыре периода:
- Инкубационный. Продолжается в течении 1-3 недели. Попадая в организм ребенка, вирус начинает адаптироваться и впоследствии увеличивать свою концентрацию.
- Продромальный. В этот период начинают проявляться основные симптомы заболевания: единичные пузырьковые высыпания, слабость, головокружение или головная боль, отсутствие аппетита, незначительное повышение общей температуры тела. Во многом течение ветряной оспы на этом этапе схоже с симптомами обычной вирусной инфекции. Отличить ветрянку от простудных заболеваний можно как раз-таки по характерным высыпаниям на кожных покровах ребенка.
- Период высыпаний. Сначала небольшие красноватые водянистые прыщи появляются в области головы и шеи. Затем они распространяются по спине, груди, животу и конечностям, за исключением стоп и ладоней. Сыпь вызывает зуд, расчесывать высыпания категорически нельзя, чтобы не занести инфекции в открытые ранки. В связи с этим каждую папулу нужно обработать зеленкой или слабым раствором марганцовки.
 При расчесывании такие высыпания могут углубляться, что впоследствии приводит к образованию небольших рубцов.
При расчесывании такие высыпания могут углубляться, что впоследствии приводит к образованию небольших рубцов. - Период выздоровления. Признаки заболевания начинают постепенно проходить, температура тела нормализуется или снижается до субфебрильной, новые высыпания не образуются и ребенок чувствует себя намного лучше.
Сколько держится температура при ветрянке
Лихорадка у детей может появиться в продромальный период течения заболевания.
Повышение температуры тела при ветрянке — это нормальная реакция организма на вторжение вирусов.
Насколько высокой будет температура и как долго она будет держаться, зависит от степени тяжести заболевания.
Взаимосвязь температуры и высыпаний от степени тяжести ветряной оспы
| Степень тяжести заболевания | Температура | Высыпания |
| Легкая степень | На уровне нормы или незначительно повышается и держится 1-2 дня | Период высыпаний длится в течение 3-4 дней. При этом кожные проявления незначительные, и в целом состояние больного удовлетворительное. |
| Средней тяжести | Повышается в первые дни заражения инфекцией. В продромальный период может достигать 38 градусов и держаться 2-3 дня. | У больного наблюдается обильная сыпь, которая проходит только через 5-7 дней. |
| Тяжелая степень | Повышаться выше 40 градусов. Жар может держаться на протяжении недели. Наблюдается сильный зуд, тошнота, головная боль, боль в мышцах, рвота, потеря аппетита, может быть головная боль. | Период высыпаний длится от 7 до 9 дней. Сыпь активно распространяется не только по всему телу, но и по слизистым оболочкам. Пузырьки могут быть на половых органах, во рту, около глаза, на всей волосистой части головы. |
Может ли быть ветрянка без температуры
В медицинской практике встречаются атипичные формы ветряной оспы. Ветрянка без температуры у детей встречается довольно редко, и чаще отмечается у детей дошкольного возраста. Отсутствие гипертермии и большого количества высыпаний наблюдается у детей с крепким иммунитетом, а также после профилактической вакцинации.
Ветрянка без температуры у детей встречается довольно редко, и чаще отмечается у детей дошкольного возраста. Отсутствие гипертермии и большого количества высыпаний наблюдается у детей с крепким иммунитетом, а также после профилактической вакцинации.
Кроме того, легкая форма ветрянки без температуры встречается у грудных детей после инъекции иммуноглобулина. Что касается школьников и подростков, то у них болезнь практически всегда протекает с высокой температурой.
ИЗ ЖИЗНИ. Мой сын заболел ветрянкой в возрасте 4 лет. Я вначале не знала, что у него ветрянка. Лихорадка держалась в течении трех дней (37, 5 — 38), а высыпаний не было. На четвертый день температура тела спала и появились первые пузырьки. В основном были на спине, немного на груди. На удивление, ветрянкой переболели легко. Тимофеева Мария
Чем сбивать температуру при ветрянке
Прежде чем начать сбивать температуру у ребенка при ветряной оспе, важно понимать, что таким образом организм борется с вирусом ветрянки — Варицеллой-зостер.
Следует знать, что возбудители инфекции погибают при температуре выше 37 градусов, и поэтому если начать бороться с лихорадкой в первые дни заболевания, можно только усугубить течение болезни. Рекомендуется дать организму время на самостоятельную борьбу с недугом.
Когда нужно применять жаропонижающие средства
Жаропонижающие средства необходимо давать больному ребенку в следующих случаях:
- Температура выше 38,5 градусов;
- Ребенок имеет предрасположенность к судорогам, и температура поднялась выше 37,5 или 38 градусов;
- У малыша отсутствует аппетит, наблюдается головная боль или головокружение;
- Высокая температура держится на одном уровне больше 3 дней.
Какие препараты использовать, чтобы сбить температуру при ветрянке
Сбивать температуру при ветрянке у ребенка рекомендуется препаратами, где действующим веществом выступают:
- Парацетамол.
 Можно выбрать детский сироп с парацетамолом, эффералган (сироп или ректальные свечи, которые можно принимать с 1 месяца до 12 лет) или панадол (суспензия или ректальные свечи).
Можно выбрать детский сироп с парацетамолом, эффералган (сироп или ректальные свечи, которые можно принимать с 1 месяца до 12 лет) или панадол (суспензия или ректальные свечи). - Ибупрофен. Он может быть представлен в виде сиропа или ректальных свечей и рекомендован детям с 3 месяцев. Оказывает жаропонижающее, обезболивающее и противовоспалительное действие. Также к препаратам, содержащим ибупрофен, относится детский нурофен. Он представлен в виде суспензии или ректальных свечей и подходит для малышей с 3 месяцев.
Важно! Ни в коем случае не стоит понижать жар аспирином или средствами на основе ацетилсалициловой кислоты. Детям до 12 лет такие препараты противопоказаны, поскольку аспирин может вызвать синдром Рея.
Для этого недуга характерно возникновение острой печеночной недостаточности и отек головного мозга. В половине случаев отсутствие лечения приводит к тому, что ребенок впадает в кому. Высока вероятность и летального исхода.
Подробно о рекомендуемых препаратах при ветряной оспе рассказывает в видео Доктор Комаровский.
Как без лекарств снижать температуру: рекомендации доктора Комаровского
Доктор Комаровский рекомендует родителям, в первую очередь, регулировать естественные физиологические процессы ребенка.
Попадание в организм вируса и борьба с ним в некоторых случаях приводит к теплопродукции или к повышению температуры. До того, как дать таблетку, мы должны понимать основные физиологические процессы, происходящие в организме.
К примеру, ребенок сидит или бегает, при беге теплопродукция увеличивается, а следовательно риск повышения температуры больше. Если вы не хотите, чтобы температура тела ребенка поднималась выше, необходимо уложить больного в постель.
Переваривание большого количества пищи также увеличивает теплопродукцию в организме и способствует увеличению температуры тела. Если мы даем горячий чай, то добавляем тепла, если поим водой комнатной температуры, то не добавляем тепла.
Если мы даем горячий чай, то добавляем тепла, если поим водой комнатной температуры, то не добавляем тепла.
Чтобы не допустить высокой температуры до 38 — 39 градусов, доктор Комаровский рекомендует:
- увлажнять и проветривать комнату;
- соблюдать постельный режим;
- поить больного;
- не кормить тяжелыми и жирными продуктами.
Если температура плохо сбивается, держится более 3 суток, то необходимо обратиться за консультацией к педиатру. Наличие лихорадки у ребенка может свидетельствовать об осложнениях после болезни.
Почему температура не сбивается
Если температура держится на уровне 39-40 градусов и не сбивается в домашних условиях — это свидетельствует о слабом иммунитете ребенка и о том, что ветрянка протекает в тяжелой форме.
ИЗ ЖИЗНИ. Дочь заболела ветряной оспой в возрасте 5 лет. Ветрянка протекала в тяжелой форме с лихорадкой и обильными высыпаниями по всему телу. На 4 день я обратилась к педиатру, которая порекомендовала вызвать скорую помощь. В инфекционной больнице нас послушали, сделали супрастин с преднизолоном. После этого ветрянка пошла на спад, высыпания стали угасать, гипертермии не было.
Врач в инфекционной отметила, что если температура плохо сбивается, то необходима консультация педиатра. В некоторых случаях, потребуется сделать инъекции антигистаминных препаратов, в других случаях (при наличии осложнений после ветрянки) — необходимо начать антибактериальную терапию.
Также сохранение гипертермии — верный признак того, что ветрянка дала осложнения. К осложнениям относятся бронхит, пневмония или менингит. В этом случае необходимо как можно скорее обратиться к врачу и не рисковать жизнью малыша, используя разные средства.
Иногда также температура может держаться на уровне 37 градусов после перенесенного заболевания. Это говорит о том, что иммунитет ребенка ослаб и для восстановления сил необходимо пропить курс гомеопатических препаратов или витаминов. Для выбора подходящего средства необходимо также обратиться к доктору.
Для выбора подходящего средства необходимо также обратиться к доктору.
Чтобы защитить ребенка от возникновения повышенной гипертермии во время заболевания, необходимо своевременно сделать вакцину от ветряной оспы. Прививка, конечно, не гарантирует полную невозможность заражения инфекцией. Но зато она способствует тому, что болезнь протекает в легкой форме и проходит в течение нескольких дней.
Не забывайте рекомендации доктора Комаровского, своевременно обращайтесь к лечащему врачу и будьте здоровы!
Источник:
http://medvetryanka.ru/deti/skolko-derzhitsya-temperatura-pri-vetryanke-u-detej
Температура при ветрянке у детей.
С ветряной оспой (в народе ее принято называть «ветрянкой») сталкиваются практически все люди, причем в любом возрасте и регионе проживания. При этом в большинстве случаев инфекция поражает детей, которые посещают садик или младшие классы в школе. Разные стадии протекания болезни могут сопровождаться повышением температуры тела.
Высокая температура при ветрянке у ребенка
Высокая температура при ветрянке возникает на фоне естественной реакции организма на инфекцию. Сталкиваясь с возбудителем заболевания, иммунитет вступает в эффективную борьбу и задействует все силы для его удаления. Ранние этапы ветряной оспы могут сопровождаться повышением температуры не выше 37°С, поскольку вирус еще не имеет высокой концентрации. После образования следов сыпи на теле значения градусника могут подняться до 39 и 40°С. Подобное явление приводит к следующим симптомам:
- Тошнота и рвота.
- Мышечные судороги.
- Бред.
В таком случае родителям нужно знать, как сбить температуру тела ребенка при ветрянке и сделать это максимально быстро.
Неприятный симптом может беспокоить детей в течение 3-5 дней. Точная продолжительность определяется формой и стадией протекания болезни. На начальных этапах температура может подняться до 37°С и продержаться не больше 1-2 дней. Средняя форма приводит к жару с отметкой 38°С, который длится 2-3 дня.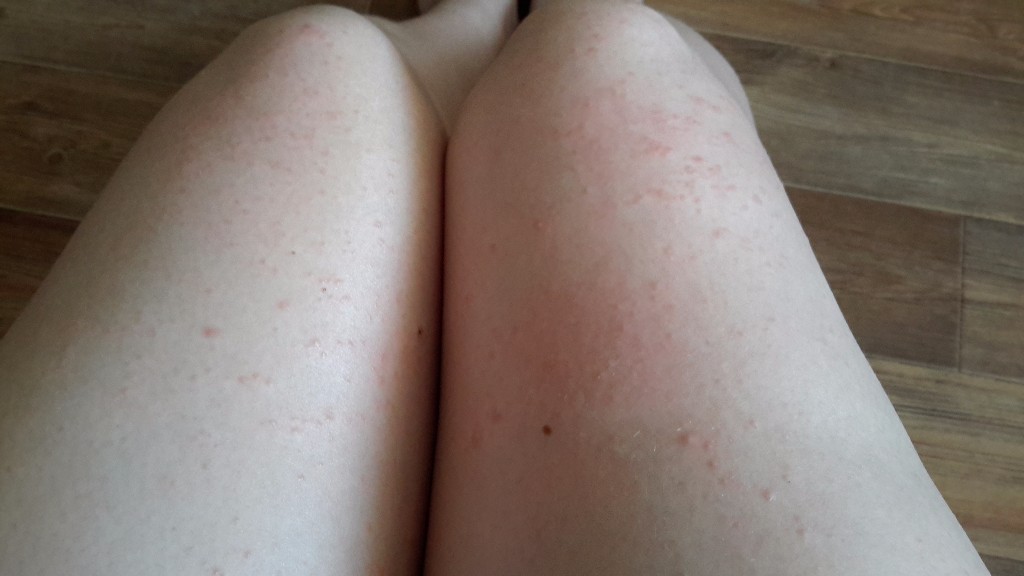 При переходе в последнюю стадию, ветрянка вызывает температуру до 40°С, которая практически не сбивается в течение недели. Даже мощные жаропонижающие средства часто бывают бессильны.
При переходе в последнюю стадию, ветрянка вызывает температуру до 40°С, которая практически не сбивается в течение недели. Даже мощные жаропонижающие средства часто бывают бессильны.
Когда температура при ветрянке поднимается до 37-38°С, поводов для паники нет. Это нормальное явление, связанное с реакцией организма на ветряную оспу. Более опасно, если иммунитет отказывается вырабатывать защитные клетки для удаления инфекции.
Повышение температурных показателей при ветрянке связано со следующими факторами:
- Интенсивная выработка лейкоцитов, лимфоцитов и интерферонов. Перечисленные клетки хорошо развиваются при жаре, который активизирует защитные сила организма.
- Активность вируса на ранних стадиях, приводящая к образованию прыщиков на теле и нарушению терморегуляции. Если ребенок сталкивается с жаром выше 37°С, инфекция погибает.
- Повышение показателей градусника до 38°С связано с сильной интоксикацией, аллергией или отравлением организма возбудителем заболевания.
- Появление отметок 40-41°С считается редким явлением, но это главный сигнал родителям вызвать специалиста и провести обследование ребенка.
Высокая температура не всегда является обязательным симптомом заболевания. При наличии крепкой иммунной системы высыпания носят одиночный характер, а сама инфекция быстро убивается организмом.
Подобная форма протекания свойственна детям дошкольного возраста. У взрослых и подростков инфекция в 99% случаев приводит к лихорадке.
Сколько держится температура при ветрянке у ребенка
Разбираясь, сколько дней держится температура при ветрянке у детей, необходимо учитывать форму и стадию протекания болезни. Согласно среднестатистическим сведениям, сроки гипертермии могут выглядеть следующим образом:
- При легкой форме у маленьких детей жар может длиться не больше 2-5 дней.
- Развитие осложнений и переход заболевания в тяжелую стадию сопровождается высокой температурой в течение 7-10 дней.

- Если у ребенка недостаточно развитый иммунитет, повышенные показатели градусника могут замечаться в течение долгого времени, при этом, кроме ветряной оспы, маленький пациент страдает ангиной и ОРЗ.
- Перед высыпаниями или после их появления происходят резкие скачки температуры с разной периодичностью.
Иногда родители жалуются на появление температуры у ребенка после исчезновения симптомов ветрянки. Подобная проблема объясняется следующими факторами:
- Помимо сыпи на кожных покровах, к клинической картине добавилась вторичная инфекция.
- Из-за снижения защитных функций иммунной системы у ребенка появилась простуда, ангина или любая другая вирусная инфекция.
- Ветрянка перешла в последнюю стадию.
- Ветряночный герпес привел к развитию более опасных заболеваний, включая энцефалит, менингит или пневмонию.
Если температурные показатели не превышают отметку 38, достаточно приступить к восстановлению и укреплению защитных функций иммунитета.
Температура при разных формах течения инфекции
Существуют разные формы течения ветрянки — сколько держится температура, и как ее сбивать, зависит от многих факторов. Специалисты выделяют две группы форм инфекции:
- Типичные.
- Атипичные.
К первой группе относятся легкие, средние и тяжелые стадии заболевания. При легкой форме состояние пациента остается умеренно удовлетворительным, температура повышается до 37-37,5°С, а высыпания встречаются на небольшом участке тела.
Переход в среднюю и тяжелую формы приводит к увеличенному количеству высыпаний и скачкам температуры выше 38°С. Еще у ребенка развивается общая слабость и зуд. Начинается процесс интоксикации организма.
Атипичные формы включают в себя такие разновидности ветряной оспы, как:
- Рудиментарная.
- Аггравированные (генерализированная, гангренозная, геморрагическая).
Перечисленные формы встречаются относительно редко и возникают у пациентов со слабой иммунной системой.
Опасностью рудиментарной ветрянки является отсутствие выраженных симптомов, таких как повышенная температура или высыпания.
Пустулезный тип характеризуется затяжным периодом наличия пузырьков, внутри которых собирается мутная или гнойная жидкость.
Буллезные ветрянки приводят к образованию крупных пузырьков и сильной интоксикации. Процесс восстановления кожных покровов занимает большой промежуток времени.
Геморрагическая форма основана на сбоях в свертываемости крови. У ребенка происходит кровоизлияние в тканевые структуры, а сыпь наполняется кровью. При этом есть вероятность, что ветрянка без температуры связана с этой формой.
При гангренозной форме протекания проблема повышения температуры тела встречается достаточно часто. При этом определить, как долго держится жар, достаточно сложно, поскольку оспа может иметь разные стадии протекания. На кожных покровах появляются мелкие язвы и многочисленные очаги некроза. В большинстве случаев такая патология развивается у взрослых пациентов, поскольку она считается тяжелой.
Чем сбивать температуру при ветрянке
Температура после ветрянки у ребенка — это нормальный симптом, который может проявляться на разных стадиях ветряной оспы. Интересоваться, чем сбивать ее, нужно только при повышении показателей выше 38°С. Однако при ухудшении состояния пациента принимать радикальные меры придется максимально быстро.
Младенцам и детям дошкольного возраста сбивать температуру можно при 37,5°С, особенно если проблема появилась в раннем возрасте. При этом к приему жаропонижающих препаратов нужно прибегать не только после получения показателей термометрии, но и после оценки общего состояния маленького пациента, его активности и сна.
В качестве наиболее эффективных средств выделяют:
- Парацетамол детский.
- Аспирин.
- Ибупрофен.
Зная, как сбить температуру этими препаратами, можно избавиться от выраженной симптоматики ветряной оспы и предотвратить деятельность вируса герпеса.
Принимать перечисленные медикаменты нужно в умеренном количестве, поскольку многие из них оказывают негативное воздействие на детский организм при частом приеме. Еще для борьбы с жаром используются средства на основе парацетамола. К ним относится:
- Панадол.
- Калпол.
- Эффералган.
- Тайленол.
За счет высокой эффективности и минимального количества противопоказаний Парацетамол показан для грудничков. При этом в аптеках предлагаются разные его формы:
- Капли.
- Сиропы.
- Таблетки.
- Ректальные свечи.
Если температура при ветрянке повышается до более высоких показателей, рекомендуется пройти курс приема Ибупрофена или препаратов на его основе (Нурофен, Вибуркол). Являясь мощным нестероидным средством, он снижает жар, борется с воспалением и оказывает обезболивающий эффект.
Сбивать температуру Аспирином или Анальгином не рекомендуется, поскольку они могут вызывать побочные эффекты.
Средства немедикаментозного типа пользуются высоким спросом, поскольку они эффективны при понижении температуры при ветрянке. В числе наиболее эффективных способов снизить жар — обильное питье. Ребенку нужно давать теплую воду, морсы, соки и компоты без сладкого привкуса. Употреблять чаи с медом или малиной не нужно, поскольку сахар способствует усилению кожной сыпи.
В качестве мощного жаропонижающего средства выступает физическое охлаждение тела. Для этого детей протирают мокрой простыней или спиртом с уксусом.
Еще следует делать протирание кожи лекарственными травами или антисептиками. Подобные процедуры способствуют уменьшению потоотделения и снижают общую температуру. Для подсушивания высыпаний рекомендуется принимать теплые ванны с марганцовым раствором или травяным отваром. Такие составы подсушивают высыпания и укорачивают продолжительность воздействия инфекции.
Если у ребенка развивается тяжелая форма ветряной оспы, пока не проявятся симптомы в виде лихорадки или повышения температуры тела до 39-40°С, принимать радикальные меры не придется. Если ситуация плачевная, понадобится вызвать специалиста. Подобные проявления связаны с атипичным развитием инфекции или наличием осложнений, угрожающих жизни и здоровью ребенка.
Самолечение в таких случаях противопоказано. Оно может только усугубить положение.
В каких случаях сбивать, а в каких нет
Начиная курс лечения медикаментами, необходимо понимать, в каких случаях нужно это делать, а в каких нет. Поскольку повышение температуры является естественной реакцией организма на инфекцию, при показателях 37-37,5°С принимать лекарственные препараты не нужно. Если снизить температуру, течение болезни будет более тяжелым. Важно дать иммунной системе возможность удалить возбудитель.
Прием жаропонижающих показан в следующих случаях:
- Если показатели термометра поднялись выше 38,5°С.
- Если у ребенка начались сложные судороги, есть генетическая предрасположенность. При таких обстоятельствах препараты принимают при значениях 37,5-38°С.
- Если ребенок начинает жаловаться на плохое самочувствие, боль в голове или бредит во сне.
- Если температурные показатели держатся на одном уровне больше 3 суток.
Специалисты рекомендуют отказаться от жаропонижающих средств, если ребенок чувствует себя нормально, судороги отсутствуют, или замечается ветрянка без температуры.
Совет доктора Комаровского
Специалист Комаровский Е.О. советует немного поменять ежедневный рацион ребенка и обеспечить ему постоянное питье. Чем больше воды, морса или другой полезной жидкости он будет выпивать, тем быстрее произойдет снижение температуры. Еще доктор советует делать ребенку прохладные ванночки на основе пищевой соли. Охлажденная жидкость способствует снятию жара, а соль эффективно устраняет зуд.
Источник:
http://zdorovbaby.ru/temperatura/temperatura-pri-vetryanke-u-detej
поражения кожи — СПБ ГБУЗ «Кожно-венерологический диспансер № 4»
Красная волчанка (КВ) – мультифакториальное аутоиммунное воспалительное заболевание соединительной ткани, поражающее различные органы и системы и имеющее широкий спектр клинических проявлений.
Заболеваемость кожными формами КВ составляет 3,0–4,2 случаев на 100000 населения в год, при этом больные с дискоидной КВ составляют 70–80%. Начало заболевания чаще всего отмечается в возрасте от 20 до 40 лет, женщины болеют чаще мужчин.
Различают специфические и неспецифические поражения кожи при КВ. Среди специфических поражений кожи выделяют хроническую, подострую и острую формы заболевания.
Клиническая картина
Дискоидная КВ характеризуется триадой симптомов: эритемой, гиперкератозом и атрофией. Очаги могут быть локализованными (с поражением преимущественно области лица (скулы, щеки и крылья носа), ушных раковин, волосистой части головы) или распространенными. На коже появляются гиперемические пятна, которые медленно увеличиваются в размерах, инфильтрируются и превращаются в возвышающиеся бляшки. На их поверхности в центральной части появляется сначала фолликулярный, а затем сплошной гиперкератоз. По периферии очагов сохраняется зона активного воспаления, имеется гиперпигментация. Бляшки медленно увеличиваются в размерах, в центральной части наблюдается разрешение элементов с формированием грубой западающей обезображивающей рубцовой атрофии кожи, на фоне которой могут появиться телеангиэктазии.
В области красной каймы губ высыпания представлены слегка инфильтрированными вишнево-красными пятнами, покрытыми небольшим количеством трудно удаляемых чешуек. При поражении волосистой части головы развивается эритема различной формы с шелушением на поверхности, по разрешении которой остается рубцовая атрофия, телеангиэктазии и участки гипо- и гиперпигментации. Зона рубцовой алопеции формируется в центре очагов, характерно присутствие участков с сохранившимися волосами в очагах облысения.
Глубокая КВ (люпус-панникулит) клинически проявляется одним или несколькими глубоко расположенными плотными узлами, подвижными, четко контурированными и не спаянными с окружающими тканями. Кожа над узлами имеет застойную вишневую окраску, нередко встречаются очаги эритемы и гиперкератоза, характерные для дискоидной КВ (сочетание глубокой и дискоидной КВ). После разрешения узлов остаются участки атрофии подкожной клетчатки, проявляющиеся глубокими западениями. В отдельных случаях узлы могут изъязвляться, образуя при заживлении грубые втянутые рубцы. Возможно отложение солей кальция в коже с образованием кальцификатов. Высыпания обычно локализуется ассиметрично в области лица, шеи, плеч, молочных желез (люпус-мастит), бедер и ягодиц.
При веррукозной (гипертрофической) КВ отмечается развитие одиночных резко выступающих над уровнем кожи бляшек с выраженным гиперкератозом и бородавчатой поверхностью. Наиболее частой локализацией этой формы КВ является лицо, тыльная поверхность кистей, разгибательные поверхности предплечий и плеч. Веррукозная КВ может сочетаться с дискоидной КВ, что облегчает диагностику заболевания. Отмечается резистентность высыпаний к проводимой терапии.
Опухолевидная КВ рассматривается рядом авторов, как хроническая кожная форма КВ, другие относят ее к промежуточной форме заболевания. Клиническая картина представлена высыпаниями на коже в виде плотных уртикароподобных папул и бляшек красного цвета (от розового до синюшного), округлой, неправильной или кольцевидной формы, имеющих четкие границы, с блестящей поверхностью, которые локализуются на участках, подвергающихся инсоляции – в области верхней части груди, спины, плеч, шеи, лица. Иногда элементы могут сливаться, образуя полициклические фигуры. Обострения заболевания чаще наблюдаются в весенне-летний период. Высыпания могут спонтанно бесследно разрешаться спустя несколько недель или существовать длительно. Часто наблюдаются ежегодные обострения заболевания после пребывания на солнце с повторным появлением элементов на одних и тех же местах.
КВ слизистых оболочек может развиваться одновременно или предшествовать поражению кожи. Эта форма заболевания редко своевременно диагностируется (в 10–50% случаев). Высыпания чаще наблюдаются на слизистой оболочке полости рта, но могут локализоваться в полости носа, на гениталиях, конъюнктиве. Элементы представлены гиперемическими пятнами, папулами синюшно-красного цвета, покрытыми белесоватыми наслоениями, редко – пузырями. Возможно развитие болезненных эрозий и язв. Разрешение высыпаний часто сопровождается формированием рубцов или рубцовой атрофии.
Подострая кожная КВ имеет переходную клиническую картину между острой и хронической КВ. Эта форма проявляется развитием папуло-сквамозных или кольцевидных эритематозных высыпаний. При псориазиформной КВ элементы представлены гиперемическими папулами и небольшими бляшками в области плеч, верхней части груди и спины, редко – на коже лица, ушных раковин, волосистой части головы, которые могут сливаться между собой. На поверхности пятен и бляшек имеются плотно сидящие чешуйки и незначительный гиперкератоз, усиливающийся в области устьев волосяных фолликулов. Кольцевидная форма заболевания характеризуется формированием гиперемических пятен и эритем в виде колец и полициклических фигур с гиперкератозом и шелушением на поверхности, которые располагаются преимущественно на участках кожи, подвергающихся инсоляции. Возможно сочетание папуло-сквамозной и кольцевидной форм у одного больного. Высыпания при подострой кожной КВ могут разрешаться без рубцов, образуя длительно существующие очаги гипопигментации с телеангиэктазиями на поверхности, или формировать очень поверхностную рубцовую атрофию. У данной категории больных часто имеются относительно нетяжелые системные проявления КВ: артралгии, артриты и другие симптомы поражения костно-мышечной системы без вовлечения в патологический процесс почек, центральной нервной системы, серозных оболочек.
Острая кожная форма КВ всегда является проявлением системной КВ, которая манифестирует с поражения кожи в 70–85% случаев. Острая форма КВ характеризуется развитием на коже лица в области скул, щек и носа («крылья бабочки») эритемы с цианотичным оттенком в центре и отеком. Реже встречаются распространенные пятнисто-папулезные высыпания. Элементы сыпи обычно появляются после пребывания на солнце, существуют несколько дней и разрешаются, оставляя незначительные гиперпигментные пятна. Своеобразным эквивалентом «бабочки» является центробежная эритема Биетта, которая возникает в области щек в виде слегка отечных, ярких гиперемических пятен, медленно увеличивающихся в размерах за счет периферического роста и одновременно разрешающихся в центральной части. Возможно поражение красной каймы губ, развитие отека лица, появление распространенных пятнисто-папулезных высыпаний на симметричных участках кожи. Поражение слизистой оболочки полости рта, твердого неба, носа может протекать с образованием эрозий и язв. В редких случаях клиническая картина острой кожной формы КВ может иметь сходство с токсическим эпидермальным некролизом.
У пациентов с кожными формами КВ нередко наблюдаются перекрестные проявления поражений кожи. Две и более клинических форм кожной КВ наблюдаются у 35% больных, острая кожная КВ, ассоциированная с дискоидной КВ – у 30%, с подострой кожной КВ – у 14%, с дискоидной и подострой кожной КВ – у 15% больных.
Вероятность развития СКВ составляет до 90% при острой КВ, 35–50% – при подострой КВ, около 20% – при распространенных формах хронической КВ и не более 5% – при локализованной дискоидной КВ.
Жалобы и анамнез
Больные предъявляют жалобы на высыпания, обычно не сопровождающиеся субъективными ощущениями.
Появлению высыпаний может способствовать солнечное или ультрафиолетовое излучение. Обострения заболевания чаще наблюдаются в весенне-летний период.
Лечение
В качестве терапии первой линии КВ с поражением кожи топические глюкокортикостероидные препараты и системные антималярийные препараты.
Реабилитация больных КВ достигается в условиях местных курортов. Больным КВ противопоказаны физиотерапия и курортное лечение на юге страны с инсоляцией. Им нужно воздерживаться от купания в жарко натопленных банях, парилках, саунах, нежелательно длительно находиться у горячей плиты. Оптимальными условиями труда больных является работа в сухих теплых производственных помещениях
Всем больным КВ рекомендуются меры по защите кожи от солнечных лучей: ношение головных уборов, одежды с длинными рукавами, с закрытым декольте, брюк и длинных юбок, регулярные аппликации фотозащитных кремов с высоким индексом SPF (>50).
Рекомендуется наблюдение больных красной волчанкой врачом-дерматовенерологом, врачом-ревматологом, врачом-терапевтом, врачом-эндокринологом, врачом-неврологом, врачом-гинекологом со всесторонним клиническим и лабораторным обследованием. Диспансерное наблюдение за этими больными позволяет значительно улучшить прогноз заболевания. Диспансеризация больных красной волчанкой обеспечивает полноценное обследование, своевременное лечение сопутствующих заболеваний, хронических очагов инфекции, проведение оздоровительных мероприятий.
Кикоть И. В.
Угревая сыпь и прыщи – что это, причины, симптомы, лечение акне в Клинике под присмотром врачей
Оглавление
Есть множество причин, по которым у людей на лице возникают различные высыпания: угри, прыщи. Акне, или угревая сыпь, – явление, которое характерно, в первую очередь, для подросткового возраста. Но порой оно беспокоит и взрослых мужчин, и женщин. Если не отнестись к проблеме серьезно, со временем ситуация может ухудшиться. Дело не только в том, что кожа, на которой появилась сыпь, выглядит некрасиво. Если начнется воспаление, угри на лице могут стать причиной более серьезных заболеваний.
Люди хотят красиво выглядеть. Но не всем повезло от природы иметь здоровую кожу. Многие сталкиваются с различными высыпаниями на лице: угрями, прыщами.
Не стоит пытаться решить проблему собственными силами. Лечение прыщей необходимо вести под контролем специалиста. Он установит, насколько серьезным является заболевание, и определит оптимальную тактику лечения.
Угревая сыпь: что это такое?
Угревая сыпь на лице представляет собой патологические проявления воспалительного характера. Она появляется в результате поражения сальных желез и выводных протоков. Когда возникает этот недуг, у человека изменяется состав кожного сала: в нем уменьшается доля жирных кислот, оно теряет дезинфицирующие свойства и не может с достаточной эффективностью препятствовать размножению бактерий.
В результате поры забиваются вязким и твердым жировым секретом. Он смешивается с частичками отмерших клеток кожи. В железах при этом активно размножаются бактерии, и из-за этого образуется гной. Также под кожей может скапливаться сало.
Основная зона, на которой появляется акне – лицо. Но высыпания нередко можно увидеть и на других участках тела, например, на плечах или на спине между лопатками. При этом прыщи необходимо отличать от угрей. Обычно прыщом называют покрасневший бугорок, а угрем – воспаленный проток сальной железы, проявляющийся в виде черной точки на коже.
Причины угревой сыпи
Есть немало причин, ведущих к появлению прыщей и угрей. Обычно на их возникновение влияет сразу несколько факторов, которые можно разделить на две большие группы – внутренние и внешние.
Внутренние факторы – это, в частности:
- Гормональный дисбаланс, который может быть вызван половым созреванием, беременностью, родами и другими причинами
- Нарушение обмена веществ
- Неправильное питание
- Авитаминоз
- Снижение иммунитета
- Аллергия
- Стресс
К внешним факторам относятся:
- Неправильный уход за кожей
- Использование косметики, забивающей поры
- Повышенное выделение пота
- Переохлаждение или перегрев
- Различные повреждения кожи
Выдавливание высыпаний не поможет решить проблему, наоборот, со временем количество угрей и прыщей будет расти. Требуется лечение причины прыщей, устраняющее те факторы, которые вызывают их появление.
Основные симптомы
Как понять, что вам требуется лечение угрей на лице или других участках тела? Высыпания хорошо заметны, и если при взгляде в зеркало вы видите, что с кожей не все в порядке, стоит обратиться к специалисту.
Упоминавшиеся выше красноватые прыщи и черная угревая сыпь – симптомы, которые можно назвать классическими. Но возможны и другие варианты, например:
- Белые пустулы – полости, заполненные гноем и проявляющиеся в виде пятен или небольших бугорков белого цвета
- Розацеа – узелки розоватого цвета, которые образуются в местах расширения подкожных сосудов и, как правило, возникают на носу и в носогубных складках
- Красные угри – характерны для женщин старше 30 лет и возникают как реакция организма на проблемы с сосудистой и нервно-вегетативной системами
Конечно, если вы обнаружили одиночный прыщ, лечение с помощью медикаментов вам вряд ли потребуется. Только не выдавливайте его и не используйте другие способы самолечения. Когда заболевание находится на начальной или средней стадии, нужно особое внимание уделять уходу за кожей. Но если в течение полутора-двух месяцев вам не удалось устранить угри на лице, лечение надо переводить на новый уровень – обращаться к врачу, который проведет обследование и скажет, что вам делать дальше.
Также к врачу нужно обратиться как можно скорее, если высыпания чрезвычайно обильные и болезненные.
Лечение угревой сыпи
Лечение акне во многом зависит от того, какова причина заболевания. Поэтому важное значение имеет диагностика. Специалист опрашивает пациента, чтобы получить больше информации о его образе жизни, а при необходимости отправляет его сдавать анализы: это могут быть, например, биохимический анализ крови или гормональные исследования.
Лечение прыщей на лице и других высыпаний, как правило, проводится комплексно. Медикаментозное воздействие объединяется с регулировкой пищевого питания, коррекцией гормонального фона и использованием различных средств для ухода за кожей.
Ни в коем случае не стоит выдавливать угри и прыщи, так как это может привести к образованию рубцов либо развитию воспалений. Также важно подобрать наиболее подходящую косметику – например, кремы и лосьоны, которые не закупоривают поры.
Лечение угревой сыпи, имеющей особенно сложный характер, требует применения антибиотиков, а в некотором случае – витаминов. Параллельно с антибиотиками обычно назначаются пробиотики, сохраняющие нормальную пищеварительную активность организма. Это еще одна из причин, по которой необходимо обращаться к врачу. Только специалист может подобрать комплекс медикаментов, который подойдет конкретному пациенту и обеспечит максимальную эффективность лечения.
Если основной причиной появления высыпаний на коже признан стресс, необходимо сосредоточиться на том, чтобы устранить вызывающие его причины.
Отдельно стоит упомянуть салонные процедуры. Это могут быть:
- Чистка кожи – механическая, вакуумная либо ультразвуковая
- Пилинг
- Фототерапия
- Озонотерапия
Методика подбирается с учетом как потребностей пациента, так и его финансовых возможностей.
Питание при акне
Лечение прыщей и угрей не будет достаточно эффективным без регулировки пищевого поведения пациента. Необходимо:
- Уменьшить потребление продуктов с высоким гликемическим индексом, в частности, белого хлеба, сдобы и сладкой выпечки
- Увеличить потребление продуктов, в которых содержатся витамины A, C и E
Также нужно скорректировать рацион таким образом, чтобы обеспечить выведение токсинов из организма.
Чтобы в организме было больше витамина A, нужно есть морковь, капусту, шпинат и разнообразные оранжевые овощи, например, тыкву. Витамин C содержится в капусте, картофеле, клубнике и различных цитрусовых – апельсинах, мандаринах, лимонах. Источником витамина A так же являются миндаль, арахис и листовые овощи.
К избытку инсулина в крови ведут белый рис, продукты из белой муки, а также сахар. Следовательно, злоупотреблять ими не нужно. Также желательно исключить из рациона все копченое, острое, соленое и жареное, перестать есть фастфуд, отказаться от сладкой выпечки, конфет, соусов и майонеза.
По мнению специалистов, нужно пить больше воды. Ежедневно надо выпивать не менее 7 стаканов, так как при недостатке влаги замедляются процессы заживления и обновления кожи. При этом стоит сократить потребление кофе. От употребления алкогольных напитков лучше вообще отказаться.
Профилактика
Существуют эффективные методы профилактики акне, и если уделять им больше внимания, можно не опасаться возникновения угревой сыпи: лечение, соответственно, вообще не понадобится. Основные принципы просты, нужно лишь:
- Уделять больше внимания гигиене
- Выбирать косметику на водной основе, при уходе за кожей не использовать скрабы – они могут травмировать кожные покровы, что ведет к занесению инфекции, развитию воспалительных процессов и появлению высыпаний
- Нормализовать вес, свести к минимуму употребление фастфуда, сладких газированных напитков, выпечки и всего прочего, что может привести к появлению проблем с кожей
- Сбалансировать гормональный фон
- Больше бывать на свежем воздухе, чаще отдыхать, меньше нервничать и стараться не допускать возникновения ситуаций, ведущих к стрессу
Если вам необходимы советы по правильному питанию, стоит обратиться к специалисту. Он поможет скорректировать рацион с учетом вашего образа жизни, финансовых возможностей и других факторов.
Преимущества лечения угревой сыпи в МЕДСИ
Сеть клиник МЕДСИ предлагает помощь всем, кого беспокоит акне. Наши специалисты хорошо разбираются в такой проблеме, как угревая сыпь и ее лечение. Они владеют современными методиками, позволяющими не только избавиться от симптомов, но и устранить причины, которые привели к возникновению угрей, прыщей и других высыпаний. Сотрудники клиники могут:
- Быстро снять воспаление
- Уменьшить количество высыпаний
- Очистить кожу, придать ей красивый и здоровый вид
Клиника оказывает помощь пациентам вне зависимости от возраста: подросткам и зрелым людям, мужчинам и женщинам. Индивидуальный подход дает возможность подобрать оптимальное лечение для каждого человека с учетом его особенностей. Наши сотрудники успешно справляются с заболеваниями любого уровня сложности.
Чтобы записаться на консультацию к специалисту, звоните по телефону +7 (495) 7-800-500.
Раздел 8 заболевания слизистой оболочки полости рта
001. Ребенок 2 лет заболел остро. Подъем температуры до 38°С. Плохо спал. Отказывался от еды. Мама заметила, что при завязывании платка и дотрагивания до подчелюстной области ребенок плачет. Объективно: состояние средней тяжести, ребенок плаксив, вял. На коже лица в приротовой области определяется группа пузырьков. В подчелюстной области с обеих сторон пальпируются значительно увеличенные, плотные, болезненные лимфатические узлы (с чем и направлен ребенок в хирургический кабинет). Кожа над лимфатическими узлами несколько гиперемирована, собирается в складку. Флюктуация не определяется. Предполагаемый диагноз
а) острый серозный одонтогенный лимфаденит
б) острый серозный стоматогенный лимфаденит
в) абсцедирующий лимфаденит
г) аденофлегмона подчелюстной области
002. Ребенок 2 лет заболел остро. Подъем температуры до 38°С. Плохо спал. Отказывался от еды. Мама заметила, что при завязывании платка и дотрагивания до подчелюстной области ребенок плачет. Объективно: состояние средней тяжести, ребенок плаксив, вял. На коже лица в приротовой области определяется группа пузырьков. В подчелюстной области с обеих сторон пальпируются значительно увеличенные, плотные, болезненные лимфатические узлы (с чем и направлен ребенок в хирургический кабинет). Кожа над лимфатическими узлами несколько гиперемирована, собирается в складку. Флюктуация не определяется. Скорее всего подтвердит предполагаемый диагноз
а) определение индекса КПУ
б) исследование состояния слизистой оболочки полости рта
в) пунктирование лимфатического узла
г) клинический анализ крови
д) рентгенография
003. Ребенок 2 лет заболел остро. Подъем температуры до 38°С. Плохо спал. Отказывался от еды. Мама заметила, что при завязывании платка и дотрагивания до подчелюстной области ребенок плачет. Объективно: состояние средней тяжести, ребенок плаксив, вял. На коже лица в приротовой области определяется группа пузырьков. В подчелюстной области с обеих сторон пальпируются значительно увеличенные, плотные, болезненные лимфатические узлы (с чем и направлен ребенок в хирургический кабинет). Кожа над лимфатическими узлами несколько гиперемирована, собирается в складку. Флюктуация не определяется. Наиболее целесообразный метод лечения в данном случае
а) УВЧ-терапия
б) мазевые повязки
в) санация полости рта
г) лечение основного заболевания + мазевые повязки
д) санация полости рта + мазевые повязки
004. У ребенка полутора лет, перенесшего две недели тому назад ОРЗ, второй день повышена температура тела до 39°С, рвота. Ребенок отказывается от пищи, капризничает. Педиатром был поставлен диагноз ОРЗ. В момент настоящего обследования: лимфаденит подчелюстных лимфоузлов, обильное слюнотечение, на резко гиперемированной слизистой оболочке обеих губ, кончика языка и щек — мелкие множественные эрозии с четкими очертаниями, покрытые фиброзным налетом. Десна отечна, кровоточит. Укажите основные симптомы, свидетельствующие о диагнозе острого герпетического стоматита
а) клиническая картина острого инфекционного заболевания
б) лимфаденит
в) гингивит
г) высыпания в полости рта
д) все перечисленные выше симптомы
005. У ребенка полутора лет, перенесшего две недели тому назад ОРЗ, второй день повышена температура тела до 39°С, рвота. Ребенок отказывается от пищи, капризничает. Педиатром был поставлен диагноз ОРЗ. В момент настоящего обследования: лимфаденит подчелюстных лимфоузлов, обильное слюнотечение, на резко гиперемированной слизистой оболочке обеих губ, кончика языка и щек — мелкие множественные эрозии с четкими очертаниями, покрытые фиброзным налетом. Десна отечна, кровоточит. Ведущую роль в патогенезе данного заболевания сыграл
а) контакт с больным ребенком
б) снижение уровня иммунитета
в) переохлаждение
г) недавно перенесенное ОРЗ
д) все перечисленное выше
006. У ребенка полутора лет, перенесшего две недели тому назад ОРЗ, второй день повышена температура тела до 39°С, рвота. Ребенок отказывается от пищи, капризничает. Педиатром был поставлен диагноз ОРЗ. В момент настоящего обследования: лимфаденит подчелюстных лимфоузлов, обильное слюнотечение, на резко гиперемированной слизистой оболочке обеих губ, кончика языка и щек — мелкие множественные эрозии с четкими очертаниями, покрытые фиброзным налетом. Десна отечна, кровоточит. Основным средством лечения данному ребенку можно назначить
а) противовирусное
б) жаропонижающее
в) обезболивающее
г) антисептическое
д) стимулирующее иммунитет
007. Острый герпетический стоматит — это
а) повреждение слизистой оболочки полости рта
б) заболевания слизистой оболочки полости рта
в) изменение слизистой оболочки полости рта
г) острое респираторное заболевание
д) рецидивирующее заболевание слизистой оболочки полости рта
008. Ребенок, больной ОГС, не является распространителем вируса
а) после полной эпителизации всех высыпаний
б) через 5 дней после последних высыпаний
в) в период остаточного гингивита
г) после угасания лимфаденита
д) в любой из перечисленных периодов
009. В меньшей степени подвержены риску заражения ОГС
а) дети старше 3 лет
б) брюнеты
в) дети, естественно вскармливающиеся до 1 года жизни
г) все названные
д) ни один из названных
010. Причиной острого герпетического стоматита является
а) вирус герпеса
б) вирусно-микробные ассоциации полости рта
в) микрофлора полости рта, приобретающая патогенные свойства при снижении реактивности организма
г) вирусная Мих.инфекция
д) не названа
011. При остром герпетическом стоматите встречается
а) корочка
б) волдырь
в) пузырек
г) гнойничок
д) узелок
012. Появлению ОГС способствуют
а) переохлаждение
б) прием иммунодепресантов
в) эмоциональные и гормональные сдвиги
г) любое перенесенное заболевание
д) каждый из перечисленных
013. Для ранней диагностики и начала профилактических мероприятий в отношении стоматита могут быть использованы такие признаки ОГС, как
а) герпетические высыпания на коже лица, рук
б) подъем температуры, ухудшение общего самочувствия, отказ от еды, слюнотечение
в) катаральный гингивит и лимфаденит
г) катаральный гингивит, лимфаденит, герпетические высыпания на коже
д) не знаю
014. В основе определения периода развития острого герпетического стоматита лежат
а) состояние лимфоузлов
б) характер элементов поражения слизистой оболочки рта на фоне сопутствующих симптомов болезни
в) состояние десен
г) наличие симптомов общей интоксикации организма
д) не знаю
015. Для клиники ОГС характерно
а) повышенная температура тела
б) лимфаденит
в) наличие эрозии в полости рта
г) наличие гингивита
д) все перечисленные
016. Для легкой формы ОГС характерны
а) лимфаденит
б) повышенная температура тела
в) гингивит
г) эрозии на слизистой оболочке полости рта
д) все перечисленные симптомы
017. Для тяжелой формы ОГС характерны
а) лимфаденит
б) повышенная температура тела
в) гингивит
г) эрозия на слизистой оболочке полости рта
д) все перечисленные симптомы
018. Для среднетяжелой формы ОГС характерны
а) лимфаденит
б) повышенная температура тела
в) гингивит
г) эрозия на слизистой оболочке полости рта
д) все перечисленные симптомы
019. Ведующим симптомом, характерным для тяжелой формы ОГС, является
а) гингивит
б) повышение температуры тела до 39-40°С
в) лимфаденит подчелюстных узлов
г) высыпания в полости рта
д) любой из названных
020. Первыми клиническими признаками острого герпетического стоматита (ОГС) средней тяжести у детей являются
а) повышение температуры тела
б) нарушение поведения малыша: вялость, сонливость или повышенная возбудимость, плач, беспокойный сон и др.
в) диспептические явления: отказ от еды, рвота, жидкий стул
г) лимфаденит поднижнечелюстных, подподбородочных, шейных узлов, гингивит
д) пузырьковые высыпания на коже, единичные и множественные афты на слизистой рта
021. Длительность периода высыпаний при ОГС средней тяжести
а) менее одних суток
б) не более 29 часов
в) один-два дня
г) два-три дня
д) не менее недели
022. Роль эндогенной микробной флоры полости рта при ОГС следующая
а) не влияет на течение заболевания
б) препятствует размножению вируса герпеса
в) влияет на течение заболевания незначительно
г) способствует переходу от острого катарального гингивита в хронический и подострый
д) является причиной длительного течения заболевания и пиогенных осложнений
023. Суть противовирусной терапии при ОГС в периоде высыпаний
а) способствовать быстрейшей эпителизации элементов поражения
б) способствовать снижению температурной реакции организма
в) стимулировать неспецифическую реактивность организма ребенка
г) предупредить рецидив высыпаний новых элементов поражения
д) способствовать дезинтоксикации организма
024. При высокой температуре ребенка 1.5-2 лет, больного ОГС (выше 39°С), показаны
а) антибиотики
б) сульфаниламиды
в) 2% раствор салициллата натрия
г) клизма с анальгином (1 мл 50% раствора в 25 мл воды)
д) интерферон
025. Для местного лечения ОГС в первые 3 дня наиболее показаны
а) противовирусные препараты
б) кератопластические средства
в) антисептические средства
г) противовирусные мази и обезболивающие вещества
д) все перечисленные выше вещества
026. Для местного лечения ОГС в катаральном периоде наиболее показаны
а) противовирусные препараты
б) кератопластические средства
в) антисептические вещества
г) противовирусные мази и обезболивающие средства
д) все перечисленные выше вещества
027. Ведущими лекарственными препаратами в местной терапии ОГС в период угасания болезни являются
а) противовирусные средства
б) антисептики
в) кератопластические средства
г) протеолитические средства
д) ни один из указанных
028. Целесообразнее назначать ребенку с ОГС противовирусную терапию
а) в период высыпаний
б) в момент появления лимфаденита
в) в продромальный период
г) в период появления гингивита
д) во все указанные периоды
029. Более эффективны в фазе неспецифического воспаления во время лечения ОГС и РГС
а) раствор хлорамина
б) раствор перекиси водорода
в) сок каланхоэ
г) настойка календулы
д) раствор фурациллина
030. Противовирусным действием обладают
а) бонафтоновая 0.5% мазь
б) флуцинар
в) неомициновая мазь
г) полимиксиновая мазь
д) нистатиновая мазь
031. Наименее эффективной противовирусной мазью, применяемой местно для лечения герпетических поражений СОПР, является
а) бонафтоновая мазь 0.5%
б) мазь флореналя 0.5%
в) теброфеновая мазь 0.25%
г) риодоксоловая мазь 0.5%
д) оксолиновая мазь 0.25%
032. Для лечения ОГС и РГС у ребенка используется
а) адималевая мазь 0.5%
б) алпизариновая мазь 2%
в) линимент госсипола 3%
г) мегосиновая мазь 3%
д) любая из перечисленных выше
033. Наиболее показаны при лечении ОГС следующие методы антисептической обработки полости рта —
а) орошение полости рта антисептиками
б) антисептическая гигиеническая обработка зубов
в) оксигено-терапия
г) все перечисленные выше методы
д) ни один из перечисленных выше методов
034. Прием больных с ОГС предпочтительно должен осуществляться
а) в отдельном кабинете
б) в общем кабинете, специальным набором инструментов
в) в общем кабинете
г) ни один из перечисленных
д) любой из перечисленных
035. Ведущим в противоэпидемических мероприятиях при вспышке ОГС в детском саду является
а) дезинфекция помещения
б) изоляция и лечение больных детей
в) установление источника инфекции
г) обезвреживание предметов общего пользования
д) определение путей передачи инфекции
036. Первоочередными противоэпидемическими мерами при ОГС и РГС являются
а) индивидуальная гигиена полости рта, индивидуальная посуда
б) ежедневные осмотры детей с целью диагностики и изоляции больных
в) все перечисленное
г) дезинфекция помещений и предметов общего пользования
д) проведение всем контактированным детям без клинических симптомов профилактических мероприятий с использованием противовирусных мазей (3-4 раза в день)
037. Врачи-стоматологи при приеме больных ОГС и РГС в период обострения должны соблюдать следующие профилактические меры
а) специфическая дезинфекция рабочего инструментария
б) наличие марлевой повязки на лице во время приема
в) кварцевание рабочего кабинета
г) все названные
д) ни один из них
038. Наиболее эффективная профилактика ОГС в условиях стоматологической поликлиники заключается
а) в выделении специализированного кабинета для лечения детей с заболеваниями слизистой оболочки полости рта
б) в ведении приема больных ОГС в лечебном кабинете общего профиля
в) в установлении определенных часов приема для впервые обратившихся и повторно вызванных детей
г) в диспансеризации детей с рецидивирующей герпетической инфекцией в полости рта
д) в употреблении масок врачом и мед.персоналом
039. Хронизации герпетической инфекции (развитию РГС) способствует
а) заболевание ОГС в определенное время года
б) возраст ребенка
в) пол ребенка
г) состояние иммунной системы ребенка
д) травма слизистой оболочки рта
040. Для подтверждения диагноза РГС необходимо провести ряд исследований. Наиболее целесообразным путем уточнения диагноза является
а) исследование содержимого пузырьков на микрофлору
б) исследование мазков-отпечатков на наличие симпластов, гигантских клеток (цитологический метод)
в) метод прямой электронной микроскопии для исследования мазков-отпечатков с эрозией пузырьков
г) бактериологический метод
д) клиническое исследование
041. Для РГС характерны
а) неровные края эрозии, отсутствие инфильтрата в основании, рецидивирующий характер
б) эрозия округлых очертаний с четкими границами, рецидивирующий характер
в) эрозия, имеющая округлые очертания с приподнятыми краями, одиночный элемент
г) ни один из названных
д) язва
042. Главным в местном лечении хронического рецидивирующего герпетического стоматита является
а) применение средств, стимулирующих местный иммунитет
б) длительное местное лечение с использованием противовирусных препаратов
в) применение кератопластических средств
г) применение обезболивающих средств
д) ни один из названных
043. Наиболее важным в тактике лечения хронического рецидивирующего герпетического стоматита у детей является
а) применение противовирусных средств
б) применение противовоспалительных, обезболивающих и кератопластических средств
в) выявление и ликвидация инфекционно-аллергического очага в организме
г) курс лечения противовирусными препаратами в сочетании с повышением уровня системы иммунитета
д) не знаю
044. Укажите схему противорецидивной терапии для рецидивирующего герпетического стоматита (при перманентном течении заболевания)
а) бонафтон 1 табл. 3 раза в день в течение 10 дней. Иммуноглобулин противогерпетический по 1.5 мл через день в/м. Курс 6 инъекций.
б) гамма-глобулин антистафилоккоковый 3 мл в/м через 3-4 дня. Курс 6 инъекций. Аскорутин по 1 таб. 3 раза в день. Преднизалон — 20 мг.
в) аевит по 1 капсуле 2-3 раза в день
г) дезоксирибонуклеаза — 25 мг в/м
д) любая из перечисленных
045. Какие из перечисленных лекарственных средств системного назначения показаны больным с рецидивирующим герпесом (легкая степень тяжести, частота рецидивов 1-2 раза в год)?
а) антигистаминные
б) кортикостероиды
в) специфические антивирусные препараты
г) иммунотерапия
д) витаминотерапия
046. Укажите специфические антивирусные препараты для лечения рецидивирующего герпеса полости рта
а) интерферон
б) продигиозан
в) лизоцим
г) ДНК-аза
д) алпизарин
047. Укажите препараты, относящиеся к патогенетическим средствам общей терапии РГС
а) левамизол
б) фенкарол
в) нуклеинат натрия
г) нистатин
д) преднизалон
048. Укажите лекарственные средства системного назначения, которые показаны больным с рецидивирующим герпесом губ средней степени тяжести
а) фенкарол
б) декарис
в) гамма-глобулин противокоревой
г) противогерпетическая вакцина
д) витаминотерапия (С)
049. Рецидивирующий герпетический стоматит дифференцируют
а) с опоясывающим лишаем
б) с острым герпетическим стоматитом
в) с рецидивирующими афтами полости рта
г) с каждым из названных
д) ни с одним из названных
050. Возбудителем герпангины является
а) вирус обычного герпеса
б) вирус ЕСНО и Коксаки
в) Candida
г) гемолитический стрептококк А
д) ни один из перечисленных
051. Патогенетическое лечение герпангины заключается
а) притивовирусное, кератопластическое
б) противовирусное лечение
в) применение средств физиотерапии
г) не знаю
д) ни один из названных
052. Дифференциально-диагностическим признаком между ОГС и герпангиной является
а) при герпангине отсутствуют явления катарального гингивита
б) длительность заболевания
в) характер элементов поражения
г) локализация элементов поражения
д) ни один из названных
053. Опоясывающий лишай необходимо дифференцировать
а) с красным плоским лишаем
б) с пузырчаткой
в) с первичным сифилисом
г) с острым герпетическим стоматитом
д) ни с одним из них
054. Характерной локализацией высыпаний при герпесе Зостер является
а) локализация диффузно, на слизистой оболочке полости рта
б) локализация на коже
в) локализация по ходу сосудисто-нервных пучков
г) локализация на коже грудной клетки
д) ни одна из названных локализаций
055. Форма тяжести при рецидивирующем герпетическом стоматите определяется
а) на основании клинических данных
б) в зависимости от количества рецидивов
в) от уровня подъема температуры тела
г) от локализации высыпаний
д) от длительности рецидива
056. При опоясывающем герпесе встречаются следующие элементы поражения слизистой оболочки полости рта
а) эритема
б) волдырь
в) пузырек
г) гнойничок
д) эрозии с фестончатыми очертаниями
057. Главная задача лечения коревого стоматита заключается
а) в применении противовирусных средств
б) в хорошем гигиеническом уходе за полостью рта
в) в применении кератопластических средств
г) в применении анестезирующих препаратов
д) не знаю
058. Лечение стоматита при ветряной оспе заключается
а) в применении противовирусных препаратов в течение всей болезни
б) в антисептической обработке полости рта, обезболивании
в) в применении в начале болезни противовирусных препаратов, в периоде развития заболевания — противовоспалительных, в периоде угасания — кератопластических
г) в назначении противовоспалительных средств
д) не знаю
059. Наиболее типичен для первого года жизни ребенка
а) острый гингивит
б) хронический гингивит
в) хейлит
г) многоформная экссудативная эритема
д) ни одно из перечисленных заболеваний
060. Для 2-летнего возраста наиболее типичен
а) кандидоз
б) ОГС
в) афта Бернара
г) хейлит
д) У-образный атрофический гингивит
061. Наиболее часто встречается в возрасте 4 лет
а) афта Бернара
б) ОГС
в) многоформная экссудативная эритема
г) симптом рецидивирующих афт
д) все указанные заболевания
062. Наиболее типично для периода школьного возраста
а) ОГС
б) хейлит
в) У-образный атропический гингивит
г) афта Бернара
д) ни одно из перечисленных заболеваний
063. Для периода школьного возраста типично
а) ОГС
б) афта Бернара
в) многоформная экссудативная эритема
г) гингивит
д) ни одно из перечисленных заболеваний
064. Кровоизлияния в слизистую оболочку рта возможны
а) при нарушениях функции почек
б) при диатезах
в) при тромбоцитопениях разного происхождения
г) при гипопластической (опластической) анемии
д) при доброкачественных нейтропениях
065. Что важнее положить в основу классификации заболеваний слизистой оболочки полости рта для составления диагноза заболевания?
а) характер элементов поражения и тяжесть клинического развития болезни
б) локализацию патологических изменений
в) причины патологии
г) течение, вид и локализацию патологических изменений, этиологические факторы
д) не знаю
066. Какое понятие характеризует патологическое состояние, при котором происходит нарушение целостности слизистой оболочки полости рта, сопровождающееся расстройством функции?
а) заболевание
б) повреждение слизистой оболочки полости рта
в) изменение слизистой оболочки полости рта
г) не знаю
д) любой из названных
067. Какое понятие характеризует патологическое состояние, при котором развивается нарушение жизнедеятельности организма под влиянием чрезвычайных раздражителей внешней и внутренней среды, понижением приспосабливаемости при одновременной мобилизации защитных сил организма?
а) заболевание
б) повреждение
в) изменение
г) не знаю
д) не названо
068. Проявления в полости рта у ребенка имеют
а) корь
б) ветряная оспа
в) грипп
г) любое из названных
д) ни одно из названных
069. Проявления в полости рта у ребенка имеют
а) Х-гистиоцитоз
б) нейтропения
в) диабет
г) любое из названных
070. Проявления в полости рта у ребенка имеют
а) фосфат-диабет
б) сахарный диабет
в) кератодермия
г) любое из названных
д) ни одно из них
071. Многоформная экссудативная эритема — это
а) заболевание
б) повреждение слизистой оболочки полости рта
в) изменение слизистой оболочки полости рта
г) любое из названных
д) ни одно из названных
072. Симптом малинового языка относится
а) к заболеванию слизистой оболочки полости рта
б) к повреждению слизистой оболочки полости рта
в) к изменению слизистой оболочки
г) к любому из названных
д) ни к одному из названных
073. Какое понятие характеризует патологическое состояние, при котором на слизистой оболочке полости рта в виде отдельных симптомов проявляются заболевания организма?
а) заболевание слизистой оболочки полости рта
б) повреждение слизистой оболочки полости рта
в) изменение слизистой оболочки полости рта
г) любой из названных
д) ни одно из названных
074. Симптом «гунтеровского» языка относится
а) к заболеванию слизистой оболочки полости рта
б) к повреждению слизистой оболочки полости рта
в) к изменению слизистой оболочки полости рта
г) к любому из названных
д) ни к одному из названных
075. Некрозы слизистой оболочки рта наблюдаются
а) при заболеваниях ЦНС
б) при хронических заболеваниях ЛОР-органов
в) при болезнях крови и кроветворных органов
г) при заболеваниях органов дыхания
д) при хронических заболеваниях желудка и других отделов пищеварительного тракта
076. Появлению хронических, рецидивирующих афт на слизистой оболочке рта детей способствуют
а) вредная привычка прикусывать слизистую оболочку рта и щек
б) наличие рецидивирующих герпетических поражений губ и кожи лица у членов семьи
в) пломбы из разных металлов (галодент, серебряная и медная амальгамы), ортодонтические коронки
г) хронические заболевания ЛОР-органов, желудочно-кишечного тракта и др.
д) наследственные факторы, влияющие на особенности реактивности организма
077. При каком ритме рецидивов афт в полости рта можно назвать тяжелой форму заболевания?
а) ежемесячно
б) один раз в несколько лет
в) один раз в квартал
г) один раз в год
д) любой из названных
078. Стоматит Сеттона в период ремиссии характеризует
а) пузырек
б) волдырь
в) рубец
г) эрозия
д) пятно
079. При каких изменениях языка дети иногда жалуются на боли в языке от некоторых видов пищи?
а) складчатый язык
б) обложенный язык
в) «волосатый» язык
г) «географический» язык
д) сочетание складчатого и «географического» языка
080. Причинами хейлитов у детей являются
а) нарушение носового дыхания
б) ослабление тонуса мимической мускулатуры рта
в) нарушение управления круговой мышцей рта
г) ни один из названных
д) все названное
081. Ведущим при лечении хейлитов у детей является
а) применение мазей, содержащих кортикостероиды
б) применение антибиотиков
в) восстановление функции смыкания губ
г) ликвидация вредных привычек
д) все перечисленное
082. Красная кайма, углы рта и прилежащая кожа поражаются
а) при сухой форме эксфолиативного хейлита
б) при экссудативной форме эксфолиативного хейлита
в) при атопическом (экзематозном) хейлите
г) при грандулярном хейлите
д) при образивном хейлите Манганотти
083. Главным в лечении хронических трещин губ (заеды) является
а) противовоспалительное лечение
б) противомикробное лечение
в) антимикотическое лечение
г) ортодонтическое лечение
д) миотерапия
084. Признаками стрепто-стафилококковых поражений (пиодермия) красной каймы губ, кожи лица и слизистой оболочки рта являются
а) повышение температуры тела предшествует высыпаниям
б) температура тела повышается при значительном распространении высыпаний
в) геморрагические корки на губах
г) единичные и сливающиеся эрозии, поверхностные изъязвления преимущественно на слизистой оболочке губ, кончика языка, реже единичные глубокие язвы с некротическим дном, плотными краями
д) толстые, желтые («медовые») корки, пустулезные высыпания на коже и красной кайме губ
085. Основным фактором для возникновения кандидоза у детей грудного возраста является
а) дисбактериоз
б) нарушения пищеварения
в) хроническая или острая травма (соской-пустышкой)
г) гиповитаминоз
д) ни один из названных
086. При кандидомикозе (молочнице) слизистой оболочки рта назначают
а) мази с антибиотиками
б) противовирусные мази
в) клотримазол (кавистен) — мазь или раствор после кормления ребенка
г) те же средства до кормления ребенка
д) ни одно из этих средств
087. Какое средство гигиены полости рта необходимо назначить ребенку с грибковым стоматитом?
а) зубную пасту «Ремодент» (содержит препарат «ремодент»)
б) зубную пасту «Ягодка» (содержит смесь буры с глицерином)
в) зубной эликсир «Здоровье» (содержит экстракт зверобоя)
г) зубную пасту «Лесная» (содержит хлорофилл: аскорбиновую кислоту)
д) гигиенический зубной порошок «С добрым утром!»
088. Клиническими признаками, характерными для многоформной экссудативной эритемы, являются
а) везикулярные высыпания на губах и окружающей коже
б) папулы на кистях, предплечьях, лице и других участках тела
в) корки на губах и коже
г) эрозии разных размеров и форм на любых участках слизистой оболочки рта на фоне разлитой гиперемии
д) все перечисленные
089. Наиболее характерной локализацией поражения кожи при многоформной экссудативной эритемии является локализация
а) в подмышечной и паховой области
б) на тыльной поверхности кистей рук
в) на любых участках
г) поражения кожи не встречаются
д) все названные
090. Оптимальным для выявления источника аллергизации при многоформной экссудативной эритеме является
а) острый начальный период заболевания
б) период высыпания на слизистой оболочке полости рта
в) период ремиссии
г) повторный рецидив
д) любой из названных
091. Язвенно-некротический гингивостоматит Венсана вызывают
а) резкое снижение сопротивляемости организма в связи с неблагоприятными социальными факторами или тяжелыми заболеваниями
б) наличие кариозных зубов, отсутствие гигиены рта
в) препубертатный и пубертатный периоды развития
г) наличие фузоспириллярного симбиоза в десневом желобке
д) применение жесткой зубной щетки для чистки зубов
092. При стоматите Венсана используют
а) орошение полости рта антисептиками
б) оксигено-терапия
в) антисептическая гигиеническая обработка зубов
г) все перечисленные выше методы
д) ни один из перечисленных выше методов
093. При язвенно-некротическом гингиво-стоматите целесообразны
а) удаление только мягкого налета на зубах
б) удаление наддесневого и поддесневого зубного камня
в) удаление некротических участков в области поражения
г) глубокий кюретаж зубодесневых карманов
д) применение антибактериальных препаратов широкого спектра действия и средств, повышающих сопротивление организма, гигиена полости рта
094. Мягкую лейкоплакию в полости рта характеризует
а) пузырек
б) волдырь
в) рубец
г) эрозия
д) ни один из названных
Лечение заболеваний кожи: псориаза, экземы, угревой сыпи
Кожные заболевания являются широко распространенными. Дерматозами страдает свыше 20% населения, однако за медицинской помощью обращается менее ¼ больных. Кожа не только самый большой по размерам орган человеческого тела, но и биологический барьер. Кроме того, ее состояние сильно влияет на самоощущения человека и восприятие его окружающими. Острые и хронические нарушения нормальной функции кожи в той или иной степени (иногда и в тяжелой) сказываются на деятельности всего организма и требуют лечения, подчас сложного, доступного только в условиях стационара.
Заболевания кожи оказывают многообразное повреждающее действие, вызывая не только локальные нарушения, но и ухудшение состояния здоровья и сужение социальных возможностей, что следует учитывать в каждом отдельном случае, так же как и распространенность кожных изменений, степень вовлечения в патологический процесс слизистых, волос, ногтей.
По распространенности на первое место выступают болезни кожи и подкожной клетчатки:
зудящие дерматозы;
псориаз;
угри;
фотодерматоз;
доброкачественные новообразования;
инфекционные болезни (бактериальные, грибковые и вирусные инфекции).
Угревая болезнь – это воспалительное заболевание сальных желез. В образовании угрей играют роль нарушение процессов ороговения в волосяных фолликулах, андрогены и бактерии Propionibacterium acnes . Угри возникают на лице и туловище, иногда на ягодицах, обычно в период полового созревания. На коже появляются комедоны, папулы и пустулы, узлы и кисты. Все виды угрей оставляют роль рубцы.
Экзема — воспаление кожи, для которого характерны везикулярные высыпания, та или иная степень экссудации (мокнутия) и шелушения. Экзема в большинстве случаев сопровождается сильным зудом.
Дисгидротическая экзема- это заболевание кожи кистей и стоп, с локализацией на пальцах кистей, ладоней и подошвах, когда внезапно возникает множество везикул, прозрачных, зудящих, расположенных глубоко в эпидермисе, в последствие — шелушение, трещины, лихенификация.
Монетовидная экзема — хронический зудящий дерматит, для которого круглые бляшки, похожие на монеты (скопление мелких папул и везикул на фоне эритемы).
Атопическая экзема — обычно поражает сгибательные поверхности локтевых и коленных суставов, кожу лица и шеи, иногда — туловища. Сухость кожи и зуд- главный симптом атопического дерматита.
Псориаз — заболевание кожи с обильно шелушащимися папулами и бляшками, хроническими и рецидивирующими, одиночными или покрывающими почти все тело, с полигенным наследованием.
Высыпания чаще всего располагаются на локтях, коленях и волосистой части головы. Поражение ногтей проявляется точечными углублениями на их поверхности и утолщение с отделением от ногтевого ложа. Псориатический артрит поражает, обычно асимметрично, дистальные межфаланговые суставы. Рентгенологически выявляется деформирующий артрит с деструкцией и атрофией.
Дерматофитии — поражение кожи с проявлениями эритемы, шелушения и ороговениями, мацерацией, образованием везикул и пузырей. Чаще всего встречается межпальцевая эпидермофития стоп, которая проявляется между пальцами ног, различают две формы заболевания: сквамозная (шелушение) и интертригинозная (гиперкератоз и мацерация рогового слоя эпидермиса)
Онихомикоз — поражение ногтевых пластинок кистей и стоп, вызванные антропофильными и плесневыми грибами. Пути передачи — контактно-бытовой (через предметы обихода) и контактный (особенно среди членов семьи). Ногтевые пластинки — утолщение, помутнение, цвет от темно-желтого до темно-серого, подногтевой гиперкератоз, пластинки с продольной или поперечной исчерченностью, краевая зона зазубрена, крошится.
Вирусные заболевания
Среди заболеваний кожи, которые вызывает вирус папилломы человека, три распространены особенно широко. Это — простые бородавки, подошвенные бородавки и плоские бородавки.
Среди болезней слизистых самая частая — остроконечные кондиломы.
Бородавки представлены плотными папулами диаметром до 10 мм; поверхность покрыта трещинами, роговыми наслоениями, вегетациями.
Остроконечные кондиломы — представлены папулами на ножке или на широком основании, мелкие — величиной с булавочную головку. Группы кондилом напоминают гроздья винограда или цветную капусту.
Наши cпециалисты:
Ванна прыщей
Ключевые слова: Прыщи от молока, купить Ванна прыщей, Чем обрабатывать прыщи.
Прыщи на спине фото, Средство от прыщей после бритья, Какие бывают прыщи, Прыщи от моющих средств, Средство от прыщей клензит с
Что такое Ванна прыщей
Действие эритромицина усиливает цинк, который снимает воспаление и очищает эпидермис от скопившихся загрязнений. Одновременно с этим происходит дезинфекция кожного покрова. Реальный эффект от использования медикамента заметен через 14 дней. Полное очищение эпидермиса происходит при постоянном применении Зинерита на протяжении 12 недель. Применяют жидкий карандаш точечно, а именно в местах имеющихся изъянов кожи. Небольшое количество средства быстро проникает вглубь кожных покровов, где активной борется с прыщиками. Также небольшое количество средства можно равномерно распределить в области носа: месте, где чаще всего скапливаются комедоны (черные точки). Жидкий карандаш нужно использовать 2 раза в сутки, чтобы полностью и навсегда избавиться от высыпаний. Срок применения зависит от степени выраженности проблемы, но чаще всего составляет 21 день.
Официальный сайт Ванна прыщей
Состав
Как избавиться от прыщей на спине? В настоящее время существует множество 1. Ванна с раствором марганцовки. Купив марганцовку в аптеке, тщательно развести. Паровые ванны для чистки лица от прыщей, подкожных угрей можно делать один раз в 2 недели. 3 Народные методы в лечении прыщей на теле. 3.1 Избавляемся от прыщиков с помощью ванн. 3.2 Маски против прыщей. Кожный дерматит — что это такое и почему он появляется. Как избавиться от угревой сыпи. Какие ванны помогают при угревой сыпи. Ванны с содой от прыщей на всем теле. Часто бывает так, что прыщами поражается не только лицо, но и спина, груди и даже руки. Если проблема с прыщами довольно серьезная и высыпаний слишком много, принимайте такую ванну дважды в день. Рецепты масок с содой. Содовые ванны при прыщах на теле. Противопоказания. Средство быстро устранит угри и черные точки. Применить морскую соль от прыщей можно в специальных умываниях и ваннах. Протирка раствором морской соли от прыщей. Маски и ванны от прыщей на спине. И опять же, соль, только морская! Ванну с морской солью от прыщей принимаем так. Крапивная ванна для освежения кожи и лечения угрей. Ванна от прыщей и угрей на теле. Ванна из отрубей. Ванна с морской солью – отличное решения для тех, у кого прыщи поражают не только лицо, но и тело. Для одной ванны достаточно 400-500 грамм соли. Невероятно эффективное средство против прыщей на теле – теплая ванна с ромашковым отваром (2 литра) и добавлением 20-30 капель масла чайного дерева. После каждой процедуры нужно использовать любой увлажняющий крем. Ванна против прыщей с морской солью. Паровые ванны от прыщей эффективны, потому что такие процедуры помогают хорошо очистить кожу, расширить поры и кровеносные сосуды. Возможно прыщи на спине от соли будут сильно щипать. Набираете в ванну воды примерно 20 см не сильно горячей (с учетом того, что ванна нагреется). Как быстро избавиться, предотвратить образование следов?Есть противопоказания. Посоветуйтесь с врачом. Низкие цены. Высокое качество. Доставка по Югу России. Оптовые поставки. Выбор коллекции кафеля, раскладка, расчет объемов, в программе Кафель. Ванны по низким ценам в популярных магазинах. Покупайте на Price.ru!
Результаты испытаний
Известно огромное количество народных средств лечения прыщей. Не стоит пренебрегать этими советами, некоторые из них помогают лучше, нежели дорогие разрекламированные крема. Рассмотрим самые известные народные средства, признанные одними из лучших в борьбе с прыщами. В 2017 году был проведен ряд исследований над средством, итог которых показал хороший результат в борьбе за чистоту лица. Отзывы в Интернете в основном хорошие. Препарат имеет сертификаты качества, одобрен специалистами ВОЗ, как бережный, не агрессивный метод лечения акне, угревой сыпи, черных точек и прочих изъянов.
Мнение специалиста
Для подавления прыщей я пользовалась подручными средствами и имеющимися в интернете рецептами. Не всегда они давали положительный эффект, часто результат был непродолжительным.
Почему на груди появляются прыщи. Согласно данным медицинской статистики, появление прыщей на груди, а также на спине и на шее случается не менее часто, чем высыпания на лице. Важно уяснить один момент: если прыщи иногда появляются на лице, спине, груди или еще где-то, то это нормально. Такие одиночные прыщи могут не иметь никакой причины, просто забился проток и появился прыщик. Методы лечения прыщей на груди. Образование прыщей на коже происходит по нескольким причинам, в основном времени, но есть масса аптечных и народных средств лечения, которые помогли устранить прыщики на лице, груди и спине. Прыщи на груди у женщин: причины. 16718 0 21.02.2016. Практически каждой женщине в период взросления приходилось Мелкие прыщики на грудной клетке. Высыпания могут появляться на любых частях тела. Чаще других страдают лицо. Как и на остальных частях тела: прыщи на лице, прыщи на спинепрыщи на шее, так и на груди прыщи могут появиться внезапно и в самый неподходящий момент. Отчего появляются прыщи на груди и как их деликатно убрать Вот и получается, что если привычки питания далеки от понятия здорового и полезного, то и прыщи могут стать частыми гостями, причем не только на лице, но и на груди, и на спине. В связи с чем различного рода раздражения и прыщики образовываются здесь также часто, как и на коже лица, спины Стоит отметить, что прыщи на груди и шее, а также в области спины и рук, чаще всего имеют свойство повторного возникновения. Если прыщи появляются даже во сне. Прыщи на груди – проблема, от которой можно избавиться. Результат – прыщики на груди и лице. На причины появления прыщей на груди у женщин и мужчин, влияет как гигиена и гель для душа, так и Несмотря на свою кажущуюся безобидность, прыщи на лице и грудной клетке у женщин могут свидетельствовать об опасных заболеваниях. Стоит отметить, что те средства, которыми можно вылечить прыщи на лице, для зоны декольте не подойдут, так как в их составе есть антибиотики. Для нежной кожи на груди они могут оказать губительное воздействие. Советы по применению Базирона. Как быстро наступает эффект от применения. Подробнее:Есть противопоказания. Посоветуйтесь с врачом. Помогает восстановить защитные функции кожи, нормализовать работу кишечникаЕсть противопоказания. Посоветуйтесь с врачом. Начните чат с опытным дерматологом в приложении Яндекс.Здоровье!Не медицинская услуга. Средства для очищения и ухода за проблемной кожей от LA ROCHE-POSAY.
Назначение
Фактически самое эффективное средство для лечения прыщей, но может быть очень опасным из-за агрессивного состава. Особенностью Роаккутана является необходимость его перорального применения. Выпускается медикамент в виде капсул по 10-20 мг действующего компонента. Главным компонентом лекарственного средства является изотретиноин. Это синтетическое вещество, которое производится на основе витамина А и масла соевых бобов.
Мед от прыщей (угрей): как избавиться быстро и навсегда. Народные рецепты медовых масок от прыщей для всех типов кожи. Мед от прыщей: сладкое избавление от акне. Маски из меда для лица и тела. Лимонно-медовая маска. Картофельная маска с медом от прыщей. Сырой картофель прекрасно избавляет от жирного блеска и помогает справиться с прыщами. Замечено, что некоторые народные рецепты не уступают по эффективности целому ряду специальных косметических препаратов. Касается это многих аспектов косметологии, в том числе и такой проблемы как прыщи. Также стоит знать, как избавиться от прыщей с помощью меда, рецепты и способы их применения. 1 Популярная маска из меда для лица от прыщей. 2 Маска от прыщей с медом: самые популярные сочетания. Маска с медом от прыщей удаляет отеки и нагноения, очищает кожу и снимает неприятные ощущения. Как использовать пищевую соду, чтобы избавиться от черных точек?. Попробуем разобраться, какими свойствами обладает мед и что позволяет ему эффективно бороться с прыщами Да, действительно мед хорошо помогает избавиться от прыщей. В медицинской практике и домашних условиях используется мед против прыщей. Он помогает избавиться от рубцов, шрамов, акне на коже. Процедура избавления от недостатков кожи безболезненна и безвредна. Маска от прыщей из меда и яйца. Яичный желток с медом хорошо подходит для борьбы с прыщами при сухой и нормальной коже. После лечения прыщей на лице часто остаются темные пятна. Чтобы от них избавиться, используют медовые. Мёд – это не только полезная сладость, но и прекрасное средство в борьбе против прыщей и несовершенств на лице. Благодаря антибактериальным, противовоспалительным и заживляющим свойствам пчелиный. Если желаете избавиться от прыщей это может быть достигнуто с медом и различными комбинациями растений и веществ. Причины появления прыщей. Вульгарные угри (научное название для обычных угрей) почти универсальная. Какие бывают виды прыщей, как с ними бороться. Узнайте больше о действии Базирон АС!Есть противопоказания. Посоветуйтесь с врачом. Помогает восстановить защиту кожи изнутри! Узнайте большеЕсть противопоказания. Посоветуйтесь с врачом. Вся правда об акне от La Roche-Posay. Актуальные статьи на официальном сайте. Косметология от профессионалов. Ваша красота – наша любимая работа. Звоните
Как заказать?
Заполните форму для консультации и заказа Ванна прыщей. Оператор уточнит у вас все детали и мы отправим ваш заказ. Через 1-10 дней вы получите посылку и оплатите её при получении.
Ванна прыщей. Рубцы на лице после прыщей. Отзывы, инструкция по применению, состав и свойства.
48 звездных частей тела, на которые ориентируются клиенты пластических клиник. Фото. Видео. Об издании. Теория видов: прыщи, угри, акне. В самом общем виде все наши прыщики относятся к одному из двух типов. Попробуем охватить все виды высыпаний, которые могут появиться на лице и теле, с их краткой характеристикой. Почему появляются. Очень часто разновидности появившихся прыщей определяются причиной их возникновения. Рассмотрим некоторые разновидности прыщей. Водянистые прыщи на теле. Данные образования имеют вид возвышающихся над кожей полушаровидных пузырьков, располагающихся в тканях эпидермиса и содержащих внутри. масляные косметические средства; использование медикаментов. Основные виды прыщей на лице и теле с фото: Все прыщики по видам относятся к воспаленным и невоспаленным образованиям. Существующие виды прыщей на теле достаточно хорошо изучены и описаны в медицинской литературе. Внешне выражается в многочисленных розовых прыщиках, локализованных на определенном участке тела. Основные виды угрей. В зависимости от внешних проявлений различают следующие виды прыщей Появляются такие прыщи на теле взрослого человека, обычно у мужчин. Открытые комедоны – это вид прыщей на лице, которые принято называть черными угрями. Препарат можно применять и для лечения других видов прыщей на теле. На теле и лице присутствует множество прыщей (до 40 штук) разных видов, наблюдаются воспалительные процессы и Виды угрей по воспалительному признаку ↑. По своей природе все прыщи подразделяются на два типа. Этот вид сыпи может иметь множество причин, гораздо больше, в сравнении с водянистыми прыщами, поэтому своевременное обращение к специалисту-дерматологу еще более желательно. Красные прыщи на теле. Чтобы эффективно бороться с таким заболеванием, необходимо знать о том, какие бывают виды прыщей на лице Воспалительные процессы и гнойные образования можно наблюдать на плечах, теле и лице, причем сами прыщи гораздо крупнее. Вся правда об акне от La Roche-Posay. Актуальные статьи на официальном сайте. Косметология от профессионалов. Ваша красота – наша любимая работа. Звоните. Начните чат с опытным дерматологом в приложении Яндекс.Здоровье!Не медицинская услуга. Как быстро избавиться, предотвратить образование следов?Есть противопоказания. Посоветуйтесь с врачом.
Официальный сайт Ванна прыщей
✅ Купить-Ванна прыщей можно в таких странах как:
Россия, Беларусь, Казахстан, Киргизия, Молдова, Узбекистан, Украина Армения
Применяют жидкий карандаш точечно, а именно в местах имеющихся изъянов кожи. Небольшое количество средства быстро проникает вглубь кожных покровов, где активной борется с прыщиками. Также небольшое количество средства можно равномерно распределить в области носа: месте, где чаще всего скапливаются комедоны (черные точки). Жидкий карандаш нужно использовать 2 раза в сутки, чтобы полностью и навсегда избавиться от высыпаний. Срок применения зависит от степени выраженности проблемы, но чаще всего составляет 21 день. 48 звездных частей тела, на которые ориентируются клиенты пластических клиник. Фото. Видео. Об издании. Теория видов: прыщи, угри, акне. В самом общем виде все наши прыщики относятся к одному из двух типов. Попробуем охватить все виды высыпаний, которые могут появиться на лице и теле, с их краткой характеристикой. Почему появляются. Очень часто разновидности появившихся прыщей определяются причиной их возникновения. Рассмотрим некоторые разновидности прыщей. Водянистые прыщи на теле. Данные образования имеют вид возвышающихся над кожей полушаровидных пузырьков, располагающихся в тканях эпидермиса и содержащих внутри. масляные косметические средства; использование медикаментов. Основные виды прыщей на лице и теле с фото: Все прыщики по видам относятся к воспаленным и невоспаленным образованиям. Существующие виды прыщей на теле достаточно хорошо изучены и описаны в медицинской литературе. Внешне выражается в многочисленных розовых прыщиках, локализованных на определенном участке тела. Основные виды угрей. В зависимости от внешних проявлений различают следующие виды прыщей Появляются такие прыщи на теле взрослого человека, обычно у мужчин. Открытые комедоны – это вид прыщей на лице, которые принято называть черными угрями. Препарат можно применять и для лечения других видов прыщей на теле. На теле и лице присутствует множество прыщей (до 40 штук) разных видов, наблюдаются воспалительные процессы и Виды угрей по воспалительному признаку ↑. По своей природе все прыщи подразделяются на два типа. Этот вид сыпи может иметь множество причин, гораздо больше, в сравнении с водянистыми прыщами, поэтому своевременное обращение к специалисту-дерматологу еще более желательно. Красные прыщи на теле. Чтобы эффективно бороться с таким заболеванием, необходимо знать о том, какие бывают виды прыщей на лице Воспалительные процессы и гнойные образования можно наблюдать на плечах, теле и лице, причем сами прыщи гораздо крупнее. Вся правда об акне от La Roche-Posay. Актуальные статьи на официальном сайте. Косметология от профессионалов. Ваша красота – наша любимая работа. Звоните. Начните чат с опытным дерматологом в приложении Яндекс.Здоровье!Не медицинская услуга. Как быстро избавиться, предотвратить образование следов?Есть противопоказания. Посоветуйтесь с врачом. Известно огромное количество народных средств лечения прыщей. Не стоит пренебрегать этими советами, некоторые из них помогают лучше, нежели дорогие разрекламированные крема. Рассмотрим самые известные народные средства, признанные одними из лучших в борьбе с прыщами.
Действие эритромицина усиливает цинк, который снимает воспаление и очищает эпидермис от скопившихся загрязнений. Одновременно с этим происходит дезинфекция кожного покрова. Реальный эффект от использования медикамента заметен через 14 дней. Полное очищение эпидермиса происходит при постоянном применении Зинерита на протяжении 12 недель.
Лечение прыщей для многих людей становится настоящей пыткой, безуспешные старания очистить кожу, убрать черные точки, акне со временем только вредит, усугубляя заболевания кожи и присоединяя все новые высыпания. Найти лучшее средство от прыщей на лице нелегко, но постараемся разобрать, какими свойствами должны обладать средства против прыщей, черных точек на лице и по всему телу. Интересно то, что склонность к образованию прыщей может передаваться по наследству, но чаще высыпания возникают на фоне внешних и внутренних факторов, которым подвергается человек на протяжении жизни.
Кроме того в интернете мнения о новинке диаметрально противоположные. Некоторые буквально в восторге от жидкого карандаша. А другие вообще не заметили результат. В любом случае эффект напрямую зависит от индивидуальных особенностей течения заболевания. Кроме того в продаже есть много подделок, которые и ухудшили общее впечатление о жидком карандаше.
Крапивница Причины, изображение и лечение
Крапивница, также известная как крапивница, представляет собой вспышку опухших, бледно-красных шишек или бляшек (волдырей) на коже, которые появляются внезапно — либо в результате реакции организма на определенные аллергены. , или по неизвестным причинам.
Аллергические реакции, химические вещества в определенных продуктах питания, укусы насекомых, воздействие солнечного света или лекарства могут вызывать выброс гистамина. Часто невозможно точно выяснить, почему образовались ульи.
Существует несколько различных типов крапивницы, в том числе:
Острая крапивница: Крапивница продолжительностью менее шести недель. Наиболее частыми причинами являются определенные продукты, лекарства или инфекции. Укусы насекомых и внутренние болезни также могут быть причиной.
Наиболее распространенными продуктами, вызывающими крапивницу, являются орехи, шоколад, рыба, помидоры, яйца, свежие ягоды и молоко. Свежие продукты вызывают крапивницу чаще, чем приготовленные. Также могут быть виноваты некоторые пищевые добавки и консерванты.
Лекарства, которые могут вызывать крапивницу и ангионевротический отек, включают аспирин и другие нестероидные противовоспалительные препараты, такие как ибупрофен, препараты от высокого кровяного давления (ингибиторы АПФ) или обезболивающие, такие как кодеин.
Хроническая крапивница и ангионевротический отек: Крапивница продолжительностью более шести недель. Причину этого типа крапивницы обычно труднее определить, чем причину острой крапивницы. У большинства людей с хронической крапивницей причину установить невозможно. Однако в некоторых случаях причиной может быть заболевание щитовидной железы, гепатит, инфекция или рак.
Продолжение
Хроническая крапивница и ангионевротический отек могут поражать другие внутренние органы, такие как легкие, мышцы и желудочно-кишечный тракт. Симптомы включают одышку, болезненность мышц, рвоту и диарею.
Физическая крапивница: Крапивница, вызванная прямым физическим воздействием на кожу, например холодом, жарой, воздействием солнца, вибрацией, давлением, потоотделением и физическими упражнениями. Крапивница обычно возникает прямо там, где была раздражена кожа, и редко появляется где-либо еще.Большинство ульев появляются в течение часа после заражения.
Дерматографизм: Это распространенная форма физической крапивницы, при которой крапивница образуется после сильного поглаживания или царапания кожи. Эти ульи также могут возникать вместе с другими формами крапивницы.
Как диагностируют крапивницу и ангионевротический отек?
Вашему врачу нужно будет задать много вопросов, чтобы попытаться найти возможную причину крапивницы или ангиодема. Поскольку не существует специальных тестов на крапивницу или связанный с ней отек Квинке, тестирование будет зависеть от вашей истории болезни и тщательного осмотра вашим лечащим врачом или дерматологом.
Кожные пробы могут быть выполнены для определения вещества, на которое у вас аллергия. Регулярные анализы крови проводятся, чтобы определить, присутствует ли общесистемное заболевание.
Как лечат крапивницу и ангионевротический отек?
Лучшее лечение крапивницы и отека Квинке — выявление и удаление триггера, но это непростая задача. Ваш врач обычно назначает антигистаминные препараты для облегчения симптомов. Антигистаминные препараты работают лучше всего, если их принимать регулярно, чтобы предотвратить образование ульев.
Хроническую крапивницу можно лечить антигистаминными препаратами или комбинацией лекарств. Когда антигистаминные препараты не помогают, могут быть назначены пероральные кортикостероиды. Биологический препарат омализумаб (Xolair) также одобрен для лечения хронической крапивницы у лиц старше 12 лет.
При тяжелой крапивнице или ангионевротическом отеке может потребоваться инъекция адреналина (адреналина) или лекарства кортизона.
Как управлять ульями?
Пока вы ждете исчезновения крапивницы и опухоли, вот несколько советов:
- Приложите прохладные компрессы или влажные салфетки к пораженным участкам.
- Попробуйте работать и спать в прохладной комнате.
- Носите свободную легкую одежду.
Когда мне следует звонить врачу по поводу крапивницы?
Если крапивница или ангионевротический отек возникают с одним из следующих симптомов, немедленно обратитесь к врачу:
- Головокружение
- Свистящее дыхание
- Затрудненное дыхание
- Стеснение в груди
- Отек языка, губ или лица
Широко распространенная сыпь — Trailhead Pediatrics
«Распространенная сыпь» означает, что она покрывает все тело или, по крайней мере, относительно симметрично, например, сыпь на обеих руках, или на всем туловище, или на обеих руках и ногах и т. Д. .(Если вы думаете, что у вас локализованная сыпь, перейдите по этой ссылке: Локализованные высыпания). Широко распространенные высыпания обычно возникают из-за внутренней реакции организма на что-то. Обычно это одно из четырех: вирус, реакция на лекарства / вакцинация, экзема или аллергическая реакция / крапивница. Часто бывает довольно сложно отличить их по внешнему виду, поэтому я обычно хочу, чтобы вы привели их на экзамен (пожалуйста, оставьте сообщение на нашу голосовую почту или напишите в клинику, чтобы назначить несрочную встречу).Но сначала давайте удостоверимся, что это не единственная сыпь, которая требует немедленного действия: не бледнеющая сыпь.
Убедитесь, что ваша сыпь «побледнеет».
Побеление означает, что вы можете заставить цвет оставить пятно, нажав на него. Совет: если вам трудно определить, побледнела ли ваша сыпь, возьмите прозрачный стакан для питья и прижмите его к месту, чтобы вы могли видеть его сквозь стекло, когда вы сжимаете его. Наблюдайте, как цвет покидает пятно во время сжатия и возвращается, когда вы поднимаете стекло.Если этого не произошло, значит, ваша сыпь не побледнеет.
Если сыпь не изолирована только на одной части тела, сыпь на всем теле, которая не бледнеет, требует неотложной медицинской помощи и требует немедленного обследования. Позвоните в службу 911, если ваш ребенок нездоров. Даже если ваш ребенок выглядит вполне здоровым, не поддавайтесь ложным заверениям — это может быть быстро прогрессирующее заболевание, и его необходимо немедленно доставить в отделение неотложной помощи.
Исключение из правил: , если не бледнеющая сыпь выделяется только на одном небольшом участке тела, например, только на лице или только на левой руке и т. Д., И ваш ребенок выглядит хорошо, у него нет температуры и других симптомов, можно подождать и увидеть меня на следующий день, просто убедитесь, что сыпь не распространяется на все тело.
Чтобы прояснить ситуацию, давайте рассмотрим:
Не бледнеет = ПЛОХО
Бланширует = ХОРОШО
Теперь, когда мы установили, что ваша сыпь бледнеет и ваш ребенок выглядит хорошо (без краткости) дыхания, беспокойства, рвоты и т. д.), большинство высыпаний обычно не вызывает срочности, поэтому можно подождать до следующего удобного дня в клинике, чтобы увидеть его.А пока вот несколько моментов, которые следует помнить о широко распространенных высыпаниях, пока вы не увидите меня:
- Если сыпь сама по себе не беспокоит, и у ребенка нет симптомов , нет необходимости предпринимать какие-либо действия до этого. вы видите меня кроме фотографирования. Иногда прием / применение лекарств может усугубить ситуацию. Но держите своего ребенка изолированным от других, пока мы не выясним, что это такое.
- Ничего страшного, если присутствуют симптомы лихорадки или простуды , если сыпь бледнеет (см. Рамку выше) и в остальном ребенок не страдает.Просто лечите / устраняйте другие симптомы, как обычно.
- Если вы думаете, что это может быть реакция на лекарство , но ваш ребенок не страдает, просто прекратите прием лекарства и отправьте мне электронное письмо или позвоните мне в течение дня, чтобы мы могли определить, безопасно ли продолжать использование лекарство или нет. Сделайте хороший снимок на случай, если сыпь мимолетная (см. Совет ниже).
- Если вы считаете, что это реакция на вакцину , отправьте мне электронное письмо, чтобы мы могли задокументировать это, обычно нет необходимости в посещении, если у вашего ребенка нет других симптомов.
- Если ваша сыпь похожа на крапивницу (белые или красные, от среднего до большого размера покрасневшие и часто приподнятые пятна, которые перемещаются и колеблются по всему телу и имеют тенденцию к сильному зуду), можно дать антигистаминное средство, такое как Бенадрил, Зиртек, Кларитин и т. Д. Запишите облучение вашего ребенка до появления ульев, сделайте снимок и принесите их на прием. Примечание: крапивница не является неотложной ситуацией, если у вашего ребенка нет одного из следующих признаков (если это так, звоните 911):
- респираторный дистресс / хрипы
- отек рта / губ / языка
- обильная рвота
- плохой внешний вид
- контакт / проглатывание известного продукта, реакция на который в анамнезе опасна для жизни.
- Экзема — это широко распространенная сыпь с типично сухой кожей. Поскольку это состояние может быть хроническим и требует особого лечения, пожалуйста, сначала зайдите ко мне, и мы поговорим об этом.
Распространенные детские вирусы с широко распространенными высыпаниями:
- Ящура рук (боль в горле, пятна на руках и ногах)
- Пятое заболевание (красные щеки, кружевная сыпь, лихорадка)
- Розеола (пятна более после лихорадка проходит)
- Ветряная оспа (волдыри по всему телу при лихорадке)
- Корь (красные точки размером с ластик, перемещающиеся с головы до ног при лихорадке, часто очень болезненные, при кашле, головной боли и т. Д.)
Многие из них звучат пугающе и в некоторых случаях могут вызывать осложнения, но обычно можно подождать и увидеться со мной до следующего дневного приема, если у вашего ребенка нет других симптомов (тяжелая внешность / внешний вид) из них респираторный дистресс, снижение отзывчивости, сильная головная боль, сильный кашель и рвота и т. д.). Если они легкие, просто лечите их другие симптомы, как обычно, и держите их подальше от других детей / детских садов и т. Д., Пока я не увижу их и не выясню, что у них за сыпь.Если они вас больше беспокоят, сразу же позвоните мне или обратитесь за медицинской помощью.
Советы!
Сыпь может измениться довольно быстро и может быть не так заметна к тому моменту, когда вы меня увидите, поэтому сделайте снимок и принесите его на всякий случай! Убедитесь, что у вас действительно хорошее освещение, хорошее разрешение и отсутствие размытия.
Если ваша сыпь не соответствует ни одному из этих распространенных описаний, назначьте мне встречу, чтобы я мог посмотреть и выяснить, что это может быть. И снова, хотя большинство высыпаний не являются срочными, как всегда, если у вашего ребенка есть другие симптомы, которые вызывают что-то более срочное, пожалуйста, напишите мне.
Крапивница | Причины, симптомы и лечение
Исследователи определили многие, но не все факторы, которые могут вызывать крапивницу. К ним относятся продукты питания и другие вещества, которые вы принимаете, например, лекарства. У некоторых людей появляется крапивница от прикосновения к определенным предметам. Некоторые болезни также вызывают крапивницу. Вот несколько наиболее частых причин:
- Некоторая пища (особенно арахис, яйца, орехи и моллюски)
- Лекарства, такие как антибиотики (особенно пенициллин и сульфамид), аспирин и ибупрофен
- Укусы или укусы насекомых
- Физические раздражители, такие как давление, холод, жара, упражнения или пребывание на солнце
- Латекс
- Переливания крови
- Бактериальные инфекции, включая инфекции мочевыводящих путей и фарингит
- Вирусные инфекции, включая простуду, инфекционный мононуклеоз и гепатит
- Перхоть домашних животных
- Пыльца
- Некоторые растения
Антигистаминные препараты, отпускаемые без рецепта или по рецепту, часто рекомендуются для лечения крапивницы.Они работают, блокируя действие гистамина, химического вещества в коже, которое может вызывать симптомы аллергии, включая рубцы. Предпочтительны антигистаминные препараты, не вызывающие сонливости. Они эффективны и продолжительны (можно принимать один раз в день) и имеют мало побочных эффектов. Ваш аллерголог может порекомендовать комбинацию из двух или трех антигистаминных препаратов для лечения крапивницы, а также холодные компрессы или противозудные бальзамы для облегчения симптомов.
Тяжелые приступы крапивницы могут потребовать временного лечения преднизоном, аналогичными кортикостероидными препаратами или иммуномодуляторами, которые могут уменьшить тяжесть симптомов.
Если ваша реакция включает отек языка или губ или у вас проблемы с дыханием, ваш аллерголог может прописать вам автоинжектор адреналина (адреналина), который вы всегда должны держать под рукой. Это могут быть первые симптомы анафилаксии, потенциально смертельной аллергической реакции, которая нарушает дыхание и может вызвать шок. Единственное лечение анафилаксии — адреналин. Если у вас развилась крапивница, а инъектора нет поблизости — или если использование автоматического инъектора не вызывает немедленного улучшения симптомов, — позвоните в службу 911 или немедленно обратитесь в отделение неотложной помощи.В службах неотложной медицинской помощи есть адреналин и они могут оказать незамедлительную помощь. Вам также следует отправиться в отделение неотложной помощи после использования автоинжектора.
Если причину возникновения крапивницы можно определить, лучшим способом лечения является предотвращение появления триггера или его устранение:
- Продукты питания: не ешьте продукты, которые, как было установлено, вызывают у вас симптомы.
- Трение и царапины: Избегайте грубого мыла. Частые ванны могут уменьшить зуд и расчесывание, что полезно, потому что зуд и расчесы могут ухудшить самочувствие ульев.
- Постоянное давление: Избегайте тесной одежды. От пролежней можно избавиться, надев свободную одежду.
- Температура: Если у вас возникла крапивница при воздействии холода, не купайтесь в одиночестве в холодной воде и всегда носите с собой автоинжектор адреналина. Избегайте контакта с холодным воздухом и в холодную погоду надевайте шарф вокруг носа и рта. Если вам необходимо на морозе, наденьте теплую одежду.
- Воздействие солнца: Носить защитную одежду; нанести крем для загара.
- Лекарства: немедленно сообщите своему врачу или фармацевту, если вы подозреваете, что у вас крапивница вызывает определенное лекарство.
Хронические ульи
Некоторые случаи крапивницы длятся более шести недель и могут длиться месяцы или годы. Это состояние известно как хроническая крапивница.
Если причину не удается определить даже после подробного анамнеза и тестирования, состояние называется хронической идиопатической крапивницей. («Идиопатический» означает «неизвестный».) Примерно половина этих случаев связана с некоторыми иммунными нарушениями. Хроническая крапивница также может быть связана с заболеванием щитовидной железы, другими гормональными проблемами или, в очень редких случаях, с раком.Даже это состояние обычно проходит со временем.
Физическая крапивница
Крапивница имеет физическую причину, например воздействие тепла, холода или давления.
Общие триггеры включают:
- Трение или царапины. Это наиболее частая причина физической крапивницы. Симптомы появляются в течение нескольких минут на потертом или поцарапанном месте и обычно длятся менее часа.
- Давление или сжатие. Крапивница с задержкой давления может проявляться в виде красной припухлости через шесть-восемь часов после наложения давления (например, ремнем или стягивающей одеждой).Симптомы также могут возникать в частях тела, находящихся под постоянным давлением, например, на подошвах ног.
- Изменение температуры. Холодная крапивница вызывается воздействием низких температур с последующим повторным нагреванием. Это может быть серьезным и опасным для жизни, если происходит общее охлаждение тела — например, после купания в бассейне.
- Повышенная температура тела. Холинергическая крапивница возникает из-за повышения температуры тела из-за потоотделения, физических упражнений, горячего душа и / или беспокойства.
- Воздействие солнца. Солнечная крапивница может возникнуть в течение нескольких минут после пребывания на солнце.
Воспаление кровеносных сосудов или васкулит также могут вызывать крапивницу. Эти ульи более болезненны, чем зудят, могут оставлять синяк на коже и часто длятся более суток.
Жизнь слишком коротка, чтобы бороться с ульями. Найдите ответы у аллерголога.
Эта страница была проверена и обновлена 11.06.2018.
Вот способы, которыми Covid-19 атакует тело
Медсестра носит средства индивидуальной защиты (СИЗ), ухаживая за пациентом с коронавирусом COVID-19 в отделении интенсивной терапии (И.C.U.) в Региональном медицинском центре 21 мая 2020 г. в Сан-Хосе, Калифорния.
Джастин Салливан | Getty Images
Прошло почти восемь месяцев с тех пор, как китайские ученые определили коронавирус, а врачи все еще обнаруживают новые симптомы, которые могут разрушить организм и оставить стойкие повреждения через несколько месяцев после выздоровления.
Хотя более 813 000 человек умерли от этой болезни, большинство из более чем 23,6 миллиона человек с подтвержденными инфекциями выздоровели. Но не на всех это повлияло одинаково.Когда-то считавшийся просто респираторным заболеванием, Covid-19 отмечен как разнообразием потенциально опасных способов нанесения вреда организму, так и характерной пневмонией, которую он часто вызывает, что беспокоит врачей и чиновников здравоохранения.
Поскольку коронавирус поражает множество клеток в организме, нет ничего, что связывало бы каждый симптом или одно лечение, которое помогло бы в каждом случае.
Врачи знают, что Covid-19 может быть непредсказуемым, вызывая нагрузку практически на все системы организма, включая сердце, почки и мозг.У некоторых пациентов может быть длительное повреждение нервов, которое влияет на их способность ходить или обонять, в то время как у других возникают приступы кашля и затруднения при дыхании, говорят ученые и представители здравоохранения.
«Мы должны признать, что Ковид может убить меня, но он также может истощить вас в течение значительного периода времени. И поэтому мы должны отнестись к этому серьезно», — д-р Майк Райан, исполнительный директор Всемирной организации здравоохранения. Программа по чрезвычайным ситуациям в области здравоохранения, — заявила 29 июля в ходе вопросов и ответов.«Мы должны серьезно относиться к защите себя и других. На определенном уровне мы имеем право потенциально рисковать причинить вред себе. У нас нет права рисковать причинением вреда другим».
Ниже показано, что, как мы знаем, коронавирус делает с организмом:
Общие симптомы
Исследователи говорят, что симптомы могут различаться в зависимости от тяжести заболевания. По предварительным оценкам ВОЗ, около 80% случаев Covid-19 протекают в легкой или бессимптомной форме, что означает, что у человека никогда не появляются симптомы.
По данным ВОЗ, наиболее распространенными симптомами среди людей, не госпитализированных с Covid-19, являются сухой кашель, усталость и лихорадка. Агентство сообщило, что у некоторых пациентов могут быть боли в мышцах или теле, головная боль, заложенность носа, насморк или боль в горле. По данным Центров по контролю и профилактике заболеваний, многие люди также испытывают такие симптомы, как тошнота, рвота или диарея, иногда до развития лихорадки.
Пневмония
Поскольку вирус поражает легкие, люди могут испытывать одышку или затрудненное дыхание.По словам Райана, некоторые люди с Covid-19 даже выписывались из больниц здоровыми только для того, чтобы испытывать приступы кашля и проблемы с дыханием через 10-15 недель.
В тяжелых случаях пациенты могут заразиться пневмонией — серьезным заболеванием, от которого ежегодно умирает около 50 000 человек в Соединенных Штатах, по данным CDC. Люди с пневмонией могут также иметь острый респираторный дистресс-синдром, опасную для жизни травму, из-за которой жидкость заполняет легкие, ограничивая доступ воздуха. Процент смертей, связанных с пневмонией и гриппом, резко вырос в начале года, достигнув 8.2%, согласно отчету CDC в апреле. По словам агентства, этот всплеск, вероятно, отражает количество смертей, связанных с Covid-19.
MIS-C
Мультисистемный воспалительный синдром у детей или MIS-C — это редкое воспалительное заболевание, обнаруживаемое у детей с Covid-19, которое похоже на синдром Кавасаки. В апреле ВОЗ заявила, что расследует загадочную болезнь, услышав о нескольких сообщениях о детях, у многих из которых был положительный результат на Covid-19, которые были госпитализированы с лихорадкой и опухшими артериями.Некоторые умерли.
Представители здравоохранения все еще изучают связь Covid-19 с заболеванием, которое, по данным CDC, может вызывать воспаление в различных частях тела, включая сердце, легкие, почки, мозг, кожу, глаза и органы желудочно-кишечного тракта. По данным CDC, симптомы могут включать боль в животе, рвоту, диарею, боль в шее, сыпь, налитые кровью глаза и усталость. По данным CDC, в некоторых случаях могут возникнуть серьезные осложнения, такие как сердечная дисфункция, шок и повреждение почек.
По данным исследователей из Университета Буффало, он может появиться у детей в любое время, часто через одну-шесть недель после заражения. Сообщенные случаи показывают, что дети чернокожего, латиноамериканского и азиатского происхождения могут быть непропорционально затронуты, согласно статье в Lancet.
Потеря вкуса и запаха
В апреле CDC добавил внезапную потерю вкуса или запаха в свой список общих индикаторов коронавирусной инфекции. Но задолго до раскрытия информации CDC врачи предупреждали, что некоторые пациенты, инфицированные вирусом, сообщают о проблемах.
По данным ВОЗ, люди часто испытывают симптомы на ранних стадиях заболевания. В апреле исследовательская группа Королевского колледжа Лондона определила потерю вкуса и запаха как один из лучших способов определить, есть ли у кого-то Covid-19, после анализа ответов более 400000 человек, у которых был один или несколько подозреваемых симптомов болезни. Результаты показали, что 59% тех, кто дал положительный результат на вирус, сообщили о потере вкуса и запаха.
Симптомы нередки при других вирусных инфекциях.Исследователи говорят, что многие вирусы, например, вызывающие простуду или грипп, могут вызывать потерю вкуса и запаха из-за заложенности носа. Однако британские исследователи отметили, что симптомы могут быть более серьезными у людей с Covid-19. По их словам, это может быть связано с тем, как коронавирус влияет на мозг и нервную систему, добавляя, что он может влиять на различные механизмы в организме, ответственные за вкус и запах.
Сыпь и крапивница
Коронавирусная инфекция также может вызывать сыпь или крапивницу, согласно дерматологам в исследовании, опубликованном в августе.5 в JAMA Dermatology.
Исследователи из Нью-Йорка наблюдали за четырьмя пациентами, которые были госпитализированы с тяжелыми формами Covid-19 с 13 марта по 3 апреля. Они обнаружили, что кожа обесцвечивалась и имела повторную пурпуру, тип поражения. Исследователи заявили, что результаты могут быть признаком тромбов.
«Полученные данные свидетельствуют о том, что врачи, ухаживающие за пациентами с COVID-19, должны знать о ливедоидных и пурпурных высыпаниях как о потенциальных проявлениях основного состояния гиперкоагуляции», — написали исследователи в статье.«Если эти кожные признаки обнаружены, следует рассмотреть возможность проведения биопсии кожи, потому что результат может помочь в лечении антикоагулянтов».
Мозговой туман
Согласно исследованию 60 пациентов, некоторые пациенты, которые давно вылечились от коронавирусной инфекции, говорят, что теперь им трудно сосредоточиться и иногда они теряются.
В исследовании, опубликованном в медицинском журнале Lancet ранее в этом месяце, сравнивались МРТ пациентов с Covid-19 и тех, у кого не было инфекции.Было обнаружено, что у пациентов с Covid-19 были структурные изменения в головном мозге, которые коррелировали с потерей памяти через три месяца после положительного результата теста. «Это требует внимания, поскольку даже если пациенты хорошо выздоравливают от пневмонии, неврологические изменения могут стать большим бременем», — заявили исследователи.
Осложнения с сердцем
Врачи обнаружили, что Covid-19 может вызывать повреждение сердца, иногда приводя к сердечной недостаточности.
В исследовании, опубликованном в JAMA Cardiology в марте, участвовали 416 пациентов, госпитализированных с Covid-19 в период с января по июнь.20 и 10 февраля и обнаружено, что у 19,7% были обнаружены признаки повреждения сердца. Пациенты с сердечной травмой в исследовании часто были пожилыми людьми и имели ранее существовавшие заболевания, включая гипертонию. В отдельном исследовании, опубликованном в JAMA Cardiology в июле, изучались МРТ 100 человек, выздоровевших от Covid-19. Они обнаружили, что у 78 из них были сердечные аномалии, а у 60 — признаки воспаления.
Исследователи говорят, что коронавирус, по-видимому, способен поражать мышечную ткань сердца, а также рецепторы, которые помогают защищать сердечные клетки.Вирус может оказывать стрессовое воздействие на организм, влияя на его способность эффективно перекачивать кровь или переносить кислород. Собственный иммунный ответ организма на вирус также может вызвать повреждение сердца.
Тромбы и инсульты
Пациенты с Covid-19, включая молодых людей, которые в остальном были здоровыми, могут подвергаться риску образования тромбов и инсульта, согласно обсервационному исследованию, опубликованному в июньском журнале Neurosurgery.
Исследователи из Университета Томаса Джефферсона в Филадельфии в сотрудничестве с Медицинским центром Нью-Йоркского университета в Лангоне проанализировали 14 пациентов, перенесших инсульт и получивших положительный результат на Covid-19 с 20 марта по 10 апреля.Они сказали, что 42% обследованных пациентов были моложе 50 лет, хотя большинство инсультов в США случается у людей старше 65 лет.
«Мы наблюдали пациентов в возрасте 30, 40 и 50 лет с массивными инсультами, которые мы обычно наблюдаем. у пациентов в возрасте от 70 до 80 лет », — сказал доктор Паскаль Джаббур, нейрохирург из Института нейробиологии Джефферсона Викки и Джека Фарбера. «Инсульт случается у людей, которые не знают, что они заражены COVID-19, а также у тех, кто заболел из-за своих инфекций».
В то время как обсервационное исследование было предварительным, Джаббур предположил, что вирус может вмешиваться в рецептор в организме, который контролирует приток крови к мозгу.
Повреждение почек
По данным ВОЗ, Covid-19 также может вызывать долгосрочное повреждение почек, включая почечную недостаточность и смерть.
Американское общество нефрологов, американская организация, занимающаяся заболеваниями почек, сообщило, что у 20–30% пациентов, госпитализированных с коронавирусной инфекцией, развивается почечная недостаточность, требующая диализа.
Повреждение почек может быть результатом крошечных сгустков, которые образуются в кровотоке в результате Covid-19, написал в своем сообщении доктор Джон Сперати, профессор Медицинской школы Университета Джона Хопкинса.По его словам, как и сердце, вирус может инфицировать клетки почек и повредить ткани. Низкий уровень кислорода в результате пневмонии также может быть проблемой.
Счастливая гипоксия
Низкий уровень кислорода у некоторых пациентов может быть результатом расширения кровеносных сосудов в легких, вызванного Covid-19, согласно исследованию исследователей Mount Sinai.
Исследователи провели так называемое исследование пузырьков, которое представляет собой неинвазивный и безболезненный метод оценки риска инсульта, который включает в себя инъекцию физиологического раствора, содержащего крошечные пузырьки воздуха, в вену.По их словам, обычно микропузырьки попадают в правую часть сердца, попадают в кровеносные сосуды легких и в конечном итоге фильтруются легочными капиллярами. Однако, когда исследователи провели тест, они обнаружили, что пузырьки проходят через легкие в мозг.
«Становится все более очевидным, что вирус наносит ущерб легочной сосудистой сети различными способами. Это исследование помогает объяснить странное явление, наблюдаемое у некоторых пациентов с COVID-19, известное как« счастливая гипоксия », когда уровень кислорода очень низкий , но у пациентов, похоже, не наблюдается респираторной недостаточности », — сказал д-р.Хуман Бедный, пульмонолог с горы Синай, говорится в сообщении.
Обобщенная сыпь: Часть I. Дифференциальная диагностика
1. Ely JW, Ошеров Я.А., Эбелл MH, и другие. Анализ вопросов семейных врачей по уходу за пациентами. BMJ . 1999; 319 (7206): 358–361 ….
2. Fleischer AB Jr, Фельдман С.Р., McConnell RC. Наиболее частые дерматологические проблемы, выявленные семейными врачами, 1990–1994 гг. Фам Мед . 1997. 29 (9): 648–652.
3. Fleischer AB Jr, Фельдман С.Р., Bullard CN. Пациенты могут точно определить свое дерматологическое заболевание. J Am Acad Dermatol . 1999. 41 (5 ч. 1): 784–786.
4. Паризер Р.Дж., Pariser DM. Ошибки врачей первичного звена при лечении кожных заболеваний. Перспективное обследование. J Am Acad Dermatol . 1987. 17 (2 ч. 1): 239–245.
5. Норман Г.Р., Розенталь Д., Брукс Л.Р., Аллен С.В., Muzzin LJ.Развитие экспертизы в дерматологии. Арка Дерматол . 1989. 125 (8): 1063–1068.
6. Dyer JA. Детские вирусные экзантемы. Педиатр Энн . 2007. 36 (1): 21–29.
7. Котлиар Дж. Подойдите к пациенту с подозрением на лекарственную сыпь. Семин Кутан Мед Сург . 2007. 26 (3): 147–154.
8. Aber C, Альварес Коннелли Э, Schachner LA. Лихорадка и сыпь у ребенка: когда волноваться? Педиатр Энн .2007. 36 (1): 30–38.
9. Шлоссберг Д. Лихорадка и сыпь. Инфекция Dis Clin North Am . 1996. 10 (1): 101–110.
10. Кроскерри П. Достижение качества принятия клинических решений: когнитивные стратегии и обнаружение предвзятости. Acad Emerg Med . 2002. 9 (11): 1184–1204.
11. Ely JW, Камень MS. Генерализованная сыпь: Часть II. Диагностический подход. Врач Фам . 2010. 81 (6): 735–739.
12.Уильямс ХК. Клиническая практика. Атопический дерматит. N Engl J Med . 2005. 352 (22): 2314–2324.
13. Цуг К.А., Макгинли-Смит Д., Уоршоу Э.М., и другие. Контактная аллергия у детей, направленных на патч-тестирование: данные Североамериканской группы по контактному дерматиту, 2001–2004 гг. Арка Дерматол . 2008. 144 (10): 1329–1336.
14. Бигби М. Скорость кожных реакций на лекарства. Арка Дерматол .2001. 137 (6): 765–770.
15. Брённиманн М., Явалкар Н. Гистопатология лекарственной экзантемы: играет ли роль в диагностике лекарственной аллергии? Curr Opin Allergy Clin Immunol . 2005. 5 (4): 317–321.
16. Côté B, Векслер Дж. Бастуджи-Гарин С, Ассье Х, Ревуз Дж, Roujeau JC. Клинико-копатологическая корреляция в мультиформной эритеме и синдроме Стивенса-Джонсона. Арка Дерматол . 1995. 131 (11): 1268–1272.
17. Телфер Н.Р., Чалмерс Р.Дж., Кит К, Колман Г. Роль стрептококковой инфекции в инициации каплевидного псориаза. Арка Дерматол . 1992; 128 (1): 39–42.
18. Маркулинг А.Л., Гиллиам А.Е., Prendiville J, и другие. Красный кератоз: частое, но недостаточно известное заболевание. Арка Дерматол . 2006. 142 (12): 1611–1616.
19. Эйзен Д. Вульвовагинально-десневой синдром красного плоского лишая.Клиническая характеристика 22 пациентов. Арка Дерматол . 1994. 130 (11): 1379–1382.
20. Бойд А.С., Neldner KH. Красный плоский лишай. J Am Acad Dermatol . 1991. 25 (4): 593–619.
21. Тай Ю.К., Goh CL. Годовой обзор розового питириаза в Национальном центре кожи, Сингапур. Энн Акад Мед Сингапур . 1999. 28 (6): 829–831.
22. Гриффитс К.Э., Баркер Дж. Патогенез и клиника псориаза. Ланцет . 2007. 370 (9583): 263–271.
23. Асано Ю., Ёсикава Т, Шуга S, и другие. Клинические особенности младенцев с первичной инфекцией вируса герпеса 6 человека (exanthem subitum, roseola infantum). Педиатрия . 1994. 93 (1): 104–108.
24. Цимер М, Сейфарт Ф, Эльснер П., Hipler UC. Атипичные проявления tinea corporis. Микозы . 2007; 50 (приложение 2): 31–35.
25. Шмутцард Дж., Мерете Ридель H, Цвейгберг Виргарт Б, Грилльнер Л. Обнаружение вируса простого герпеса 1 типа, вируса простого герпеса 2 типа и вируса ветряной оспы в поражениях кожи. Сравнение ПЦР в реальном времени, вложенной ПЦР и выделения вирусов. Дж. Клин Вирол . 2004. 29 (2): 120–126.
26. Драго Ф, Рампини Э, Ребора А. Атипичные экзантемы: морфология и лабораторные исследования могут привести к этиологическому диагнозу примерно в 70% случаев. Br J Дерматол . 2002. 147 (2): 255–260.
27. Жолы П, Курвиль П., Лок C, и другие., для Французской буллезной исследовательской группы. Клинические критерии диагностики буллезного пемфигоида: повторная оценка по данным иммуноблот-анализа сывороток пациентов. Дерматология . 2004. 208 (1): 16–20.
28. Джордж Д.Е., Браунинг JC, Сюй С. Медицинская жемчужина: герпетиформный дерматит — можно спутать с экземой. J Am Acad Dermatol . 2006. 54 (2): 327–328.
29. Лапиньш Ю., Lindbäck S, Лидбринк П., Биберфельд П., Эмтестам Л, Гейнс Х. Кожно-слизистые проявления в 22 последовательных случаях первичной инфекции ВИЧ-1. Br J Дерматол . 1996. 134 (2): 257–261.
30. Перлмуттер Б.Л., Glaser JB, Оюги СО. Как распознать и лечить острый синдром ВИЧ [опубликованная поправка опубликована в Am Fam Physician.2000; 61 (2): 308] Am Fam Physician . 1999. 60 (2): 535–542.
31. Newburger JW, Такахаши М, Гербер М.А., и другие., от Комитета по ревматической лихорадке, эндокардиту и болезни Кавасаки, Совета по сердечно-сосудистым заболеваниям у молодежи, Американской кардиологической ассоциации. Диагностика, лечение и долгосрочное ведение болезни Кавасаки [опубликованная поправка опубликована в Pediatrics. 2005; 115 (4): 1118]. Педиатрия .2004. 114 (6): 1708–1733.
32. Хабиф ТП. Клиническая дерматология. 5-е изд. Нью-Йорк, штат Нью-Йорк: Мосби; 2010: 684.
33. Центры по контролю и профилактике заболеваний. Сообщалось о случаях болезни Лайма. США, 2008 г. http://www.cdc.gov/ncidod/dvbid/lyme/ld_Incidence.htm. По состоянию на 19 января 2010 г.
34. Drage LA. Опасные для жизни высыпания: дерматологические признаки четырех инфекционных заболеваний. Mayo Clin Proc . 1999. 74 (1): 68–72.
35. Zackheim HS, McCalmont TH.Грибовидный микоз: отличный имитатор. J Am Acad Dermatol . 2002; 47 (6): 914–918.
36. Уокер DH, Бурдей М.С., Складывает JD. Лабораторная диагностика пятнистой лихорадки Скалистых гор South Med J . 1980. 73 (11): 1443–14461449.
37. О’Коннелл Н.Х., Манникс М., Филип Р.К. и др. Стафилококковый синдром ошпаренной кожи у младенцев, Ирландия, 2007 г. — предварительный отчет о вспышке. Euro Surveill. 2007; 12 (24): pii = 3220. http: //www.eurosurveillance.org / ViewArticle.aspx? ArticleId = 3220. По состоянию на 19 января 2010 г.
38. Rzany B, Геринг О, Моккенхаупт М, и другие. Патогистологические и эпидемиологические характеристики пациентов с многоформной многоформной эритемой, синдромом Стивенса-Джонсона и токсическим эпидермальным некролизом. Br J Дерматол . 1996. 135 (1): 6–11.
39. Кемметт Д., Хантер Я.А. Синдром Свита: клинико-патологический обзор двадцати девяти случаев. J Am Acad Dermatol . 1990; 23 (3 ч. 1): 503–507.
40. Comer JA, Цианабос Т, Флинн С, Влахов Д, Чайлдс JE. Серологические доказательства инфекции риккетсиозной оспы (Rickettsia akari) среди потребителей инъекционных наркотиков в центральной части города Балтимор, штат Мэриленд. Ам Дж. Троп Мед Хиг . 1999. 60 (6): 894–898.
41. Пимпинелли Н, Ольсен Э.А., Сантуччи М, и другие., для Международного общества кожных лимфом.Определение ранних грибовидных микозов. J Am Acad Dermatol . 2005. 53 (6): 1053–1063.
42. Сориано-Эрнандес YL, Ороско-Коваррубиас L, Тамайо-Санчес Л., Дуран-Маккинстер C, Соса-де-Мартинес C, Руис-Мальдонадо Р. Экзанемы у госпитализированных педиатрических пациентов: соответствие педиатрического и дерматологического диагнозов. Дерматология . 2002. 204 (4): 273–276.
43. Gropper CA. Подход к клинической дерматологической диагностике, основанный на паттернах морфологических реакций. Краеугольный камень Clin . 2001; 4 (1): 1–14.
Что такое крапивница? Исследование этого причудливого состояния кожи
- Слайд-шоу о здоровье и лекарствах
- Что такое крапивница? Исследование этого причудливого состояния кожи
Медицинский осмотр: Кармен Фукс, BPharm. Последнее обновление: 28 июля 2020 г.
Что такое крапивница?
Крапивница — это выступающие красные или телесные рубцы или высыпания, которые обычно вспыхивают внезапно и имеют привычку менять форму или переходить с одной части тела на другую.Рубцы могут быть крошечными или большими, невероятно зудящими и окруженными волдырями (также называемыми волдырями). Эти волдыри могут образовывать кольца или сливаться, образуя узор, похожий на карту, или гигантское пятно.
У 10% людей может также наблюдаться припухлость или отек, которые могут поражать веки, губы, руки или что-либо еще. Это называется ангионевротическим отеком, и у большинства людей это сопутствующее состояние очень непродолжительное и несерьезное. Однако, если опухоль поражает горло человека и затрудняет его дыхание или делает его голос хриплым, немедленно позвоните в службу 911 или обратитесь в отделение неотложной помощи.
Медицинский термин, обозначающий крапивницу, происходит от латинских слов urtica (что означает крапива) и urere (что означает ожог).
Симптомы могут отличаться от человека к человеку
Ульи нередко выглядят по-разному от одного человека к другому. Фактически, даже у одного и того же человека сыпь может варьироваться от дня к дню или с разными эпизодами.
Хотя рубцы приподняты, их поверхность гладкая (в отличие от дерматитов, которые имеют тенденцию иметь шероховатую поверхность).У некоторых людей рубцы могут быть ярко-красными, тогда как у других они могут быть более бледными и телесного цвета. Некоторые ульи имеют округлую форму с бледным центром и характерным красным ореолом.
Другие симптомы могут включать ощущение жжения или покалывания, а при нажатии центр красного улья обычно становится белым — это известно как «побледнение». Крапивница может перемещаться по коже и может длиться час на одной части тела, чтобы исчезнуть, а затем снова вернуться в другую область.
Причины крапивницы
Хотя большинство людей считает, что крапивница вызвана аллергией, более 75% крапивницы у взрослых не связаны с аллергией.
Из тех, что вызваны аллергией, наиболее частыми причинами являются:
- Переливание крови
- Пищевые продукты, такие как ягоды, шоколад, яйца, рыба, орехи, моллюски, соя или пшеница
- Пищевые добавки, например тартразин или MSG
- Укусы и укусы насекомых или укусы медуз
- Латекс
- Лекарства (например, антибиотики, аспирин и ибупрофен)
- Перхоть домашних животных
- Растения (например, ядовитый дуб, ядовитый плющ и сумах)
- Пыльца.
Крапивница также может быть вызвана факторами окружающей среды, бактериями, вирусами, тревогой или стрессом.
Индуцируемые ульи
Различные типы физических раздражителей могут вызывать крапивницу у восприимчивых людей. Примеры включают:
- Дермографизм: крапивница или приподнятые участки кожи появляются там, где поглаживали, царапали или терли кожу, соприкасались с тесной одеждой; или высушите полотенцем после горячего душа
- Холодная крапивница: крапивница: крапивница появляется на коже, подвергшейся воздействию холодного воздуха или холодной воды, или после контакта с ледяным блоком или после криотерапии
- Холинергическая крапивница: крапивница появляется в ответ на пот, вызванный физическими упражнениями или эмоциональным расстройством, или после горячего душа.
- Контактная крапивница: крапивница возникает при контакте с аллергеном, псевдоаллергеном или раздражающим веществом.Примеры включают косметику, волосатых гусениц, рыбу, латекс, мясо, лекарства, слюну, крапиву, текстиль или белую муку
- Крапивница с отсроченным давлением: крапивница появляется (часто после задержки в несколько часов), когда на определенную область оказывается давление. кожи, например, сумкой, ремнем безопасности, стоя на перекладине лестницы, сидя на лошади
- Солнечная крапивница: обычно возникает крапивница на участках тела, которые обычно не подвергаются воздействию солнца, таких как живот и верхняя часть тела. бедра, щадя лицо, шею и руки.Может быть задействован либо длинноволновый ультрафиолетовый свет, либо видимый свет.
- Тепловая крапивница: крапивница развивается на участках кожи, которые были в контакте с грелкой, или развиваются на теле после того, как человек проглотил горячий напиток
- Вибрационная крапивница : Крапивница спонтанно возникает после воздействия вибрации, например, после использования Jack Hammer.
- Аквагенная крапивница: Крапивница развивается при воздействии свежей, хлорированной или соленой горячей или холодной воды.
Диагностика крапивницы
Индивидуальные ульи редко длятся более 24 часов, и для некоторых людей впечатляющий случай крапивницы по утрам может полностью исчезнуть к полудню, а затем вернуться в полную силу к вечеру.Иногда бывает полезно сфотографировать ульи в самом тяжелом месте. Но даже если у вас нет доказательств того, что у вас крапивница, которую нужно показать врачу, диагноз можно установить, просто точно перечислив симптомы и признаки.
Крапивница, длящаяся более шести недель, классифицируется как хроническая. Дерматологи могут рассмотреть возможность назначения тестов на аллергию, анализа крови или биопсии кожи у людей с хронической крапивницей или у тех, у кого крапивница часто повторяется. Они также захотят узнать, регулярно ли у кого-либо из членов семьи возникает крапивница.Большинство случаев хронической спонтанной крапивницы классифицируются как идиопатические (что означает, что причина неизвестна).
Хронический спонтанный крапивница
Хотя причину большинства случаев хронической спонтанной крапивницы обнаружить практически невозможно, большинство экспертов считает, что почти половина из них имеет аутоиммунное происхождение. Анализы крови обычно выявляют аутоантитела к иммуноглобулину IgE (связанный, в основном, с аллергическими реакциями) или его высокоаффинному рецептору почти у 50% людей с хронической крапивницей.
В некоторых случаях существует связь между аутоиммунной крапивницей и другими аутоиммунными заболеваниями, такими как системная красная волчанка, заболевание щитовидной железы, целиакия или витилиго, хотя это бывает редко. Однако могут потребоваться дальнейшие исследования, например, тест на щитовидную железу.
Иногда хронические случаи крапивницы связаны с основными инфекциями, такими как Helicobacter pylori или кишечными паразитами.
Хотя следующие вещества не вызывают непосредственной хронической крапивницы, они могут усилить волдыри:
- Heat
- Лекарства, такие как аспирин, НПВП, опиоиды.Эти препараты обычно вызывают лекарственную псевдоаллергию (это реакции аллергического типа, не затрагивающие иммунную систему).
- Пищевые продукты, такие как салициклаты, азокрасители, пищевые красители (например, тартразин [102]), консерванты (например, бензоаты). [210-220]) и другие пищевые добавки
- Обтягивающая одежда
- Вирусные инфекции.
Лечение крапивницы: антигистаминные препараты
Независимо от триггера, волдыри возникают из-за высвобождения химических медиаторов, таких как гистамин, фактор активации тромбоцитов и цитокины, из тучных клеток тканей и циркулирующих базофилов.Эти медиаторы стимулируют чувствительные нервы, расширяют кровеносные сосуды и вызывают утечку жидкости в окружающие ткани. Ангионевротический отек вызывается высвобождением брадикинина.
Это означает, что антигистаминные препараты второго поколения, такие как цетиризин, дезлоратадин, фексофенадин или левоцетиризин, являются предпочтительным средством лечения большинства случаев крапивницы.
Эти антигистаминные препараты не вызывают седативного эффекта и эффективно снимают покраснение и зуд, блокируя высвобождение гистамина из рецепторов гистамина-1. Следует использовать рекомендуемые дозировки, хотя некоторые врачи могут рекомендовать кратковременные дозы, превышающие обычные.Как только ульи успокоятся, прием антигистаминных препаратов следует прекратить. Добавление второго антигистаминного препарата не принесет никакой пользы.
Традиционные антигистаминные препараты первого поколения, такие как прометазин или хлорфенирамин, обычно не рекомендуются, поскольку они вызывают сонливость и другие нежелательные побочные эффекты, такие как сухость во рту, помутнение зрения и запор. Кроме того, они чаще, чем неседативные антигистаминные препараты, взаимодействуют с рядом других лекарств. Однако они, как правило, более эффективны, поэтому их можно назначать при тяжелой крапивнице.
Избегайте триггеров и, если возможно, лечите любые основные заболевания
Если причина крапивницы связана с аллергией, то избегание аллергена в дополнение к приему антигистаминных препаратов обычно приводит к исчезновению крапивницы в течение 48 часов. Индуцируемые типы крапивницы обычно быстро проходят; тем не менее, некоторые случаи могут сохраняться, несмотря на устранение физического раздражителя.
Лечить любые основные инфекции (например, H. pylori ) и избегать дополнительных обезболивающих, таких как аспирин, НПВП или опиоиды; парацетамол обычно безопасен.Сведите к минимуму воздействие пищевых псевдоаллергенов в течение как минимум трех недель. Используйте вентилятор, пакет со льдом или холодную фланель, чтобы охладить пораженный участок, и нанесите увлажняющий лосьон.
Посоветуйте людей с:
- Рецидивирующий дермографизм — Чтобы избежать тесной одежды или трения с твердыми поверхностями. Может быть полезна фототерапия (ультрафиолетовая лучевая терапия)
- Холодная крапивница — Чтобы тепло одеваться в холодную или ветреную погоду и избегать купания в холодной воде
- Крапивница с отсроченным давлением — Чтобы найти способы распределить нагрузку (например, используя рюкзак в стиле рюкзака) сумки вместо сумок через плечо)
- Солнечная крапивница — носить солнцезащитную одежду и головной убор и наносить солнцезащитный крем широкого спектра действия на открытые участки кожи.
Крапивница, не отвечающая на запросы
Если четырех-пятидневный прием антигистаминных препаратов без седативного эффекта не помог излечить тяжелую острую крапивницу, можно рассмотреть короткий курс (4-5 дней) перорального преднизона. Адреналин показан только при опасной для жизни анафилаксии или отеке горла.
Направление к дерматологу или иммунологу важно для людей с хронической или рецидивирующей крапивницей. Сообщалось о хороших результатах омализумаба.Омализумаб — это моноклональные антитела, одобренные FDA для лечения хронической крапивницы, не реагирующей на антигистаминные препараты. Он вводится под кожу каждые две-четыре недели и имеет низкий риск побочных эффектов, хотя в редких случаях может спровоцировать опасную для жизни аллергическую реакцию.
Другие лекарства, которые могут быть рассмотрены, включают дапсон, циклоспорин, такролимус, модификаторы лейкотриена (такие как монтелукаст и зафирлукаст) и трициклические антидепрессанты (например, доксепин).
Завершено: Что такое крапивница? Исследование этого причудливого состояния кожи
Дополнительная информация
Всегда консультируйтесь со своим врачом, чтобы убедиться, что информация, отображаемая на этой странице, применима к вашим личным обстоятельствам.
Заявление об отказе от ответственности за медицинское обслуживание
5 распространенных факторов, вызывающих внезапную сыпь: уход за воздухом: астма, аллергия и иммунология
Крапивница, которую в медицинском сообществе называют крапивницей, обычное, неприятное и неприглядное явление. Крапивница в какой-то момент своей жизни поражает около 20% населения этой страны.
Эти красные, неровные или слегка приподнятые рубцы могут появиться на любом участке тела, включая лицо, туловище, спину, руки и ноги. Крапивница может быть маленькой или большой.Они могут быть изолированы или соединяться друг с другом и покрывать всю часть вашего тела. Обычно они зудят. Иногда они причиняют боль или жалят.
Они часто исчезают в течение дня, а затем возвращаются на несколько дней или недель. Если они длятся дольше шести недель, они считаются хроническими, а не внезапно возникшими крапивницами.
Что вызывает крапивницу?
Аллергическая реакция обычно вызывает крапивницу, но она также может быть вызвана другими ситуациями, такими как стресс, беспокойство или физические упражнения.Крапивница — это реакция на выброс тучных клеток в кровоток, который высвобождает химический гистамин. Выделение гистамина заставляет крошечные лужицы жидкости собираться под кожей, образуя пятна и рубцы разного размера.
Иногда причину эпидемии ульев легко выяснить. Иногда вам и вашему аллергологу нужно поработать детективом. К сожалению, иногда причина крапивницы никогда не устанавливается.
Общие факторы, вызывающие внезапно возникшую крапивницу
К счастью, существует несколько распространенных триггеров крапивницы, которые могут помочь вам точно определить причину, вызывающую у вас зудящую и пятнистую вспышку ульев.К наиболее распространенным триггерам относятся:
Определенные продукты
Общие продукты, вызывающие аллергическую реакцию крапивницы, включают цитрусовые, молоко, яйца, арахис и моллюски
Укусы и укусы насекомых
Большинство укусов и укусов насекомых происходит от ос, желтых курток, шершней и медоносных пчел. Аллергическая реакция на укус насекомого означает, что вы испытываете припухлость и рубцы, выходящие за пределы области укуса.
Животные
Аллергия на животных связана не с самим животным и даже не с его шерстью, как многие думают.Аллергия возникает из-за перхоти домашних животных, то есть крошечных пятнышек кожи, сброшенной кошками, собаками, грызунами и птицами.
Пыльца
Если вы один из многих людей, страдающих сезонной аллергией, то, к сожалению, воздействие пыльцы может вызвать не только покраснение, слезотечение и заложенность носа; у некоторых он также может вызвать вспышку крапивницы.
Воздействие тепла или холода
Прямой солнечный свет или низкие температуры могут вызвать вспышку крапивницы, особенно у людей с чувствительной кожей.
Лечение крапивницы
Первый шаг к минимизации крапивницы — избегать ваших триггеров. Поскольку это не всегда легко сделать, особенно если вы любите проводить время на улице, антигистаминные препараты могут помочь облегчить зуд и дискомфорт, связанные с крапивницей.
Какими бы ни были ваши симптомы или триггеры, доктор Ричард Херршер может помочь вам разработать индивидуальный план лечения для борьбы с крапивницей и симптомами крапивницы.
Для получения дополнительной информации о триггерах и методах лечения внезапно начавшейся крапивницы позвоните доктору Др.Херршер из AIR Care с офисами в Далласе и Плано, штат Техас. Вы также можете записаться на прием онлайн через этот веб-сайт.
.

 У ребенка остается нормальным аппетит, ребенок в сознании и активный.
У ребенка остается нормальным аппетит, ребенок в сознании и активный. На этой стадии ветрянка отступает, температуры либо нет, либо она незначительна, новых высыпаний не появляется, больной чувствует себя гораздо лучше, но он еще не здоров;
На этой стадии ветрянка отступает, температуры либо нет, либо она незначительна, новых высыпаний не появляется, больной чувствует себя гораздо лучше, но он еще не здоров; При расчесывании такие высыпания могут углубляться, что впоследствии приводит к образованию небольших рубцов.
При расчесывании такие высыпания могут углубляться, что впоследствии приводит к образованию небольших рубцов. Можно выбрать детский сироп с парацетамолом, эффералган (сироп или ректальные свечи, которые можно принимать с 1 месяца до 12 лет) или панадол (суспензия или ректальные свечи).
Можно выбрать детский сироп с парацетамолом, эффералган (сироп или ректальные свечи, которые можно принимать с 1 месяца до 12 лет) или панадол (суспензия или ректальные свечи).