Почему появляются корочки на голове и что с этим делать | hsb-mba.ru
Появление корочки на голове у взрослых — частая проблема в осенне-зимний период. Их сдирание влечет за собой воспаление, раны долго не заживают, кожа болит и чешется. Как избавиться от себорейного дерматита на голове и не допустить его повторного проявления, далее в статье. Прежде всего, посетите дерматолога, который определит причину заболевания и назначит верный курс лечения.
Дорогие читатели! Наши статьи рассказывают о типовых способах решения проблем со здоровьем, но каждый случай носит уникальный характер.
Если вы хотите узнать, как решить именно Вашу проблему — начните с программы похудания. Это быстро, недорого и очень эффективно!
Узнать детали
Как вылечить корочки на голове в домашних условиях
Состояние пациентов в отдельных случаях осложняется выпадением волос, появлением залысин, а поврежденный участок беспокоит все больше. В данной статье мы поговорим об одном из частных случаев — появлению корост на кожном покрове головы.
Появление корки на коже головы у взрослого человека указывает на патологический процесс и требует консультации у дерматолога.
Процесс начинается с появления перхоти, чешуек, шелушения. Голова может чесаться то сильнее, то слабее. Очаги поражения увеличиваются, что иногда сопровождается болевыми ощущениями, появлением гнойничков и ран. Чтобы избавиться от корок на волосистой части головы, лучше как можно скорее посетить дерматолога.
К причинам, ведущим к появлению ранок, корост, корочек, красных пятен под волосами и других дефектов, относят следующие:. Поражение кожи головы может стать результатом воздействия слишком горячих или холодных потоков воздуха сушка феном, прогулка на морозе , контакта с нагретыми электроприборами утюжки, плойки, щипцы.
В итоге необходимое количество питательных веществ и микроэлементов кожа головы не получает, появляется перхоть, чешуйки и даже коросты. Покров становится менее эластичным, может возникнуть зуд. В результате расчесывания появляются микротравмы и формируются корочки.
Заболевание кожи, связанное с нарушением нормальной секреции сальных желез и изменением состава отделяемого сала. Большое количество выделяющегося секрета приводит к росту микроорганизмов. Так, у страдающих себореей обычно обнаруживаются дрожжеподобные грибы Pityrosporum ovale.
Типичные признаки заболевания: очаговое шелушение кожного покрова головы, отслаивание чешуек, воспаление, покраснение. Заболевание неинфекционного характера, локализующееся не только на голове, но и на других участках тела. Причина псориаза — индивидуальная реакция организма иммунной системы , в результате которой ускоряется процесс обновления клеток.
Клетка вместо положенных 30 дней существует всего , после чего замещается новой. При псориазе волосистой части головы образуются чешуйки, коросты, постепенно отслаивающиеся и вызывающие зуд.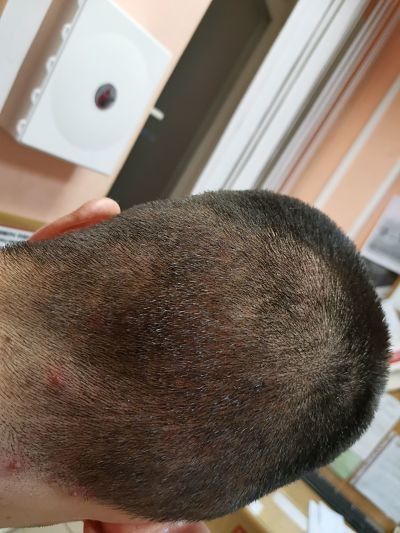
Улучшить состояние на ранних стадиях помогают специальные шампуни, позднее приходится использовать медикаментозную терапию, в том числе стероиды. Вначале на кожных покровах отмечаются участки покраснения, заметна отечность тканей.
После могут возникнуть маленькие гноящиеся ранки, покрытые коркой. Участок становится более чувствительным, зудит. В результате человек постепенно расчесывает поврежденное место, только усугубляя картину. Затем человек замечает симптомы парши, начинает выяснять, чем лечить появляющиеся коросты на голове, как избавиться от беспокоящего шелушения.
Постепенно поврежденные участки с корочками желтоватого цвета сливаются в один большой очаг. Лишай — заболевание грибковой природы, вызываемое патогеном Pityrosporum Orbiculare. Кожная сыпь или мелкие пятнышки с четкими границами могут иметь красноватый или коричневатый оттенок, вызывают зуд и дискомфорт у пациента. Кожная патология, для которой характерно покраснение кожи, появление корок, шелушение и зуд. Может локализоваться на волосистой части головы, лице, шее и в заушной области.
Существует также ряд сопутствующих факторов и заболеваний, приводящих к повреждению кожи и возникновению на ней корочек и бляшек. Сильный зуд, беспокоящий длительное время больного, заставляет его все время растирать и расчесывать одну и ту же зону, занося инфекцию и открывая путь различным микроорганизмам.
Если корочки на волосистой части образуются вследствие активности микроорганизмов, то подбирается противогрибковая терапия. В качестве дополнения могут быть использованы специальные шампуни, благодаря которым удается вернуть красивый вид волосам. Обычно такие средства содержат в своем составе повышенное количество цинка и дегтя.
Также эффективными против грибков считаются лечебные средства с производными имидазола, дисульфидом селена. После выявления причин корок на голове у взрослого лечение может заключаться в использовании спреев, мазей и кремов.
Терапия длится от 20 до 30 дней. Так, при выявлении дрожжевого гриба дерматолог прописывает противомикозные препараты. Как лечить взрослого с корками на голове и избавиться от сопутствующих симптомов зуд, жжение, сухость, раздражение, воспаление , тоже лучше проконсультироваться с врачом. Будет идеальным, если специалист подберет сразу несколько средств в разных медицинских формах таблетки, спреи, мази или шампуни , что повысит шанс полного выздоровления, позволит избежать появления перхоти и корост.
Так, при выявлении дрожжевого гриба дерматолог прописывает противомикозные препараты. Как лечить взрослого с корками на голове и избавиться от сопутствующих симптомов зуд, жжение, сухость, раздражение, воспаление , тоже лучше проконсультироваться с врачом. Будет идеальным, если специалист подберет сразу несколько средств в разных медицинских формах таблетки, спреи, мази или шампуни , что повысит шанс полного выздоровления, позволит избежать появления перхоти и корост.
Также пациент может применять фитопрепараты, растворы и настойки. Они помогают при коросте и позволяют избавиться от неприятных ощущений. При наличии сухих корок на голове у взрослого, помимо основного лечения, могут применяться народные средства для устранения шелушения, корост, зуда. Вот несколько рецептов:. Также можно использовать различные масла. Масло чайного дерева добавляют в половину стакана шампуня и моют голову, масло жожоба в количестве нескольких ложек наносят непосредственно на кожу, держат под шапочкой и смывают.
Полезен будет массаж кожного покрова с соком лимона, алоэ вера. Для успешного лечения корост на коже головы у взрослого важно устранить факторы, приводящие к ухудшению состояния.
Так, врач при себорее или псориазе может порекомендовать наладить режим питания, следить за качеством и составом пищи, постараться меньше нервничать, избавиться от прочих заболеваний, негативно отражающихся на состоянии кожи. Если появились коросты, то нужно выяснить, нет ли недостатка и избытка витаминов в организме, особую роль здесь играют витамины А и Е. Чтобы проблема с возникновением корок на голове не беспокоила пациента впредь, рекомендуется регулярно полоскать волосы травяными отварами с ромашкой и чередой.
В целях недопущения заражения грибками и другими микроорганизмами, способными привести к появлению перхоти и корок на голове у взрослого, рекомендуется придерживаться нескольких простых правил:. Таким образом, проблемы можно избежать, если следить за своим здоровьем, вовремя обращаться к врачу и следовать его указаниям при лечении выявленных заболеваний.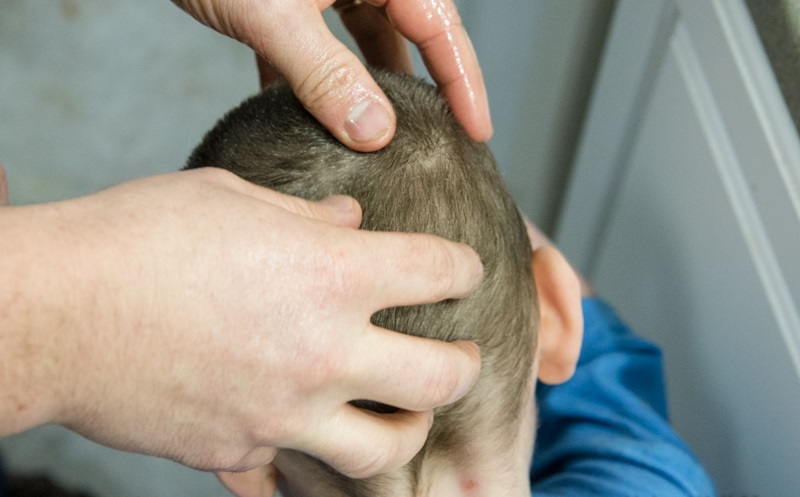
Современный мир предлагает человеку много условий для развития и приятного времяпровождения. Стремясь успеть всё и везде, люди частенько забывают хорошо высыпаться, правильно питаться, заниматься спортом. Всё это является факторами, которые провоцируют такое заболевание кожных покровов , как перхоть. Особо неприятное проявление данного недуга — это образование перхоти корочкой на голове. Стоит помнить, что перхоть не появляется из ниоткуда и может сигнализировать о существовании серьёзных нарушений в работе организма!
Основной причиной появления корок из перхоти, как и других заболеваний кожных покровов головы, оказывается дрожжевой грибок , популяция которого увеличивается в следствии различных факторов. Само заболевание интерпретируется, как отжившие своё клетки эпидермиса.
Уточните, на нашем сайте, информацию о видах перхоти: трубчатой, сухой, жирной, симптомах, причинах появления; о средствах лечения сухой, жирной , народные методы для сухой и жирной , препараты и процедуры, а также как отличить сухую перхоть от жирной.
При нормальном функционировании всех систем организма, отшелушивание происходит в допустимых количествах и за счёт ежедневного мытья волос и кожи головы, его практически не бывает заметно. Но если организм претерпевает нарушения, то процесс отмирания клеток происходит намного интенсивнее. Вследствие чего человек и наблюдает такое явление, как перхоть. Однако, если наблюдается не просто увеличенная популяция чешуек белого цвета, а корка перхоти на голове, довольно плотная по структуре, то это является сигналом о наличии таких заболеваний, как себорейный дерматит или псориаз.
Примечательно, что в отличии от перхоти, эти заболевания носят воспалительный характер. Факторами, которые влияют на образование себорейного дерматита , являются:. Точную причину появления на голове перхоти корой, может определить только специалист , после проведения полной диагностики организма! Симптомы себорейного дерматита это, в первую очередь, наличие зудящих ощущений. Если проблема не была выявлена вовремя, то зуд увеличивается и появляется корочка из перхоти белого цвета.
Если проблема не была выявлена вовремя, то зуд увеличивается и появляется корочка из перхоти белого цвета.
В запущенных стадиях заболевание характеризуется наличием инфекции бактериального типа. Результатом прогрессирующей болезни может являться обильное выпадение волос, которое грозит последующим облысением!
К сожалению, заболевания такого типа не склонны к самолечению. В избавлении от себорейного дерматита и псориаза на помощь придут аптечные препараты и средства народной медицины. Самостоятельное лечение может вызвать ухудшение, поэтому в первую очередь следует обратиться к квалифицированному врачу-дерматологу!
Как вылечить перхоть в виде корки на голове? В аптеках можно найти множество средств , которые направлены на помощь в лечении этого недуга по доступным ценам.
Среди них, как и препараты для лечения проблемы изнутри, так и для местного применения. Особой популярностью пользуются фармакологические препараты, в состав которых входит салициловая кислота. Её эффективность в лечение себорейного дерматита обусловлена противовоспалительными свойствами и наличием обеззараживающего действия.
Наиболее известное средство — это салициловая мазь. Действие препарата продиктовано его замечательным свойством активно проникать под слой перхоти и уменьшать его. Рекомендуется данный препарат наносить на ночь. Пациентами отмечалось активное терапевтическое действие , в сочетании с доступной ценой. Однако, салициловая мазь, как и любой препарат, не лишена недостатков. Среди населения, проходившего лечение данным препаратом, наблюдались аллергические реакции в виде зудящих ощущений и высыпаний, а кроме того, отмечалось повышение температуры тела и наличие болевых ощущений.
Дополнительно, узнайте о домашних масках для роста волос: с витаминами В6 и В12, с никотиновой кислотой, из кофейной гущи, с водкой, с димексидом и облепиховым маслом и без него, с горчицей, с горчицей и репейным маслом сахаром, медом , с алоэ, коньяком, солью, пивом, желатином, хны, имбирем, хлеба, кефиром, дрожжами, корицей, с медом, с медом и корицей яйцом , отдельно с яйцом, из лука, а также для разных типов волос и маски на ночь.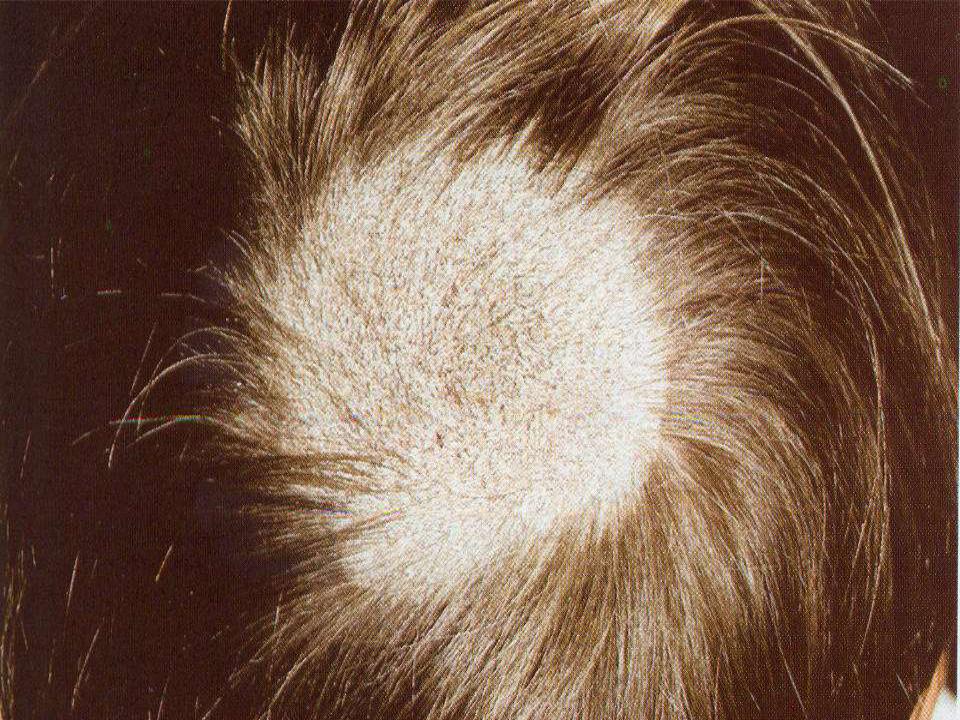
Он оказывает действие, которое направлено на ускорение регенерации тканей.
УБЕРЁМ КОРКИ С КОЖИ ВОЛОСИСТОЙ ЧАСТИ ГОЛОВЫ
У взрослого человека корочки появляются из-за аллергических заболеваний, плохого ухода за волосами. У взрослого человека корки сами по себе не проходят. Нужно своевременное лечение, чтобы избежать серьезных последствий нарушений в организме. Для этого надо определить причину появления, чтобы в дальнейшем составить направление лечебной терапии. Причиной могут быть различные аллергические реакции. Обычно они проявляются в том случае, когда волосы и кожа не получают должного ухода.
Причины появления белой корки на коже головы у взрослого
Корки на коже волосистой части головы взрослого человека, как правило, появляются при развитии себорейного дерматита. Их формирование сопровождается сильным зудом и процессом выпадения волос, в результате которого образуются небольшие участки проплешин. При отсутствии адекватного лечения себорейный дерматит может усложниться присоединением бактериальной инфекции. Возбудителями данного заболевания являются грибки условно-патогенной природы. Они присутствуют на коже каждого человека в незначительных количествах и не вредят здоровью, однако при наступлении благоприятных условий могут быстро активизироваться и размножаться.
На голове в волосах образуются корочки? Разберемся, что с этим делать!
О том, что у маленьких детей бывают корочки на голове, знают все. Но не все встречались с данным явлением у взрослых. А между тем, такая проблема достаточно распространена. Причинами ее в основном являются аллергические реакции, спровоцированные не качественным уходом за волосами. Но бывают и другие факторы, провоцирующие появление корочек. Причины нужно четко определить, чтобы лечебная терапия была назначена в правильном направлении.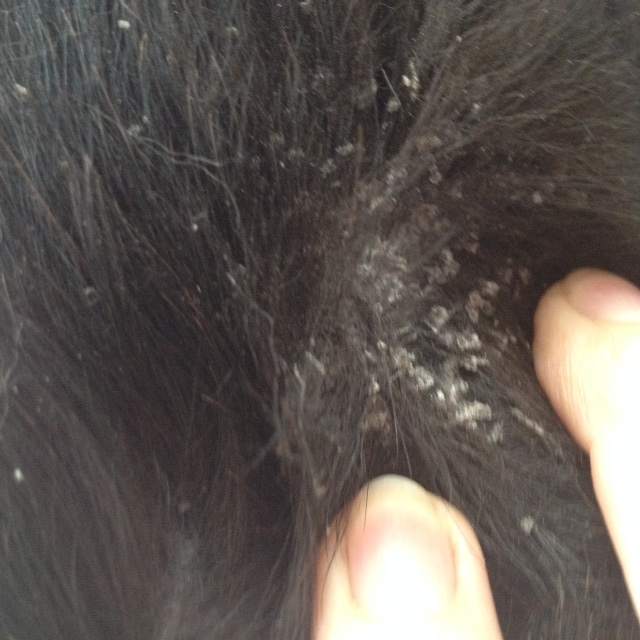 Стоит отметить, что корочки у младенцев появляются из-за недостаточно сильного иммунитета. Со временем они сами проходят.
Стоит отметить, что корочки у младенцев появляются из-за недостаточно сильного иммунитета. Со временем они сами проходят.
Появление перхоти — явление распространенное.
Почему появляются корочки на голове и что с этим делать
Это серьезное заболевание, требующее незамедлительного лечения, поэтому нужно знать, что делать в первую очередь. Неожиданно начали жирнеть волосы, а на плечах появился белый «снег»? Наверное, у вас перхоть… Или все-таки себорея? На просторах Интернета можно найти разные статьи, в которых между перхотью и себорей авторы ставят знак равенства, что в корни неправильно. В прошлом блоге я рассказала вам о том, что такое перхоть. В этом же материале хочу подробно объяснить, что собой представляет себорея, какой она бывает и почему появляется.
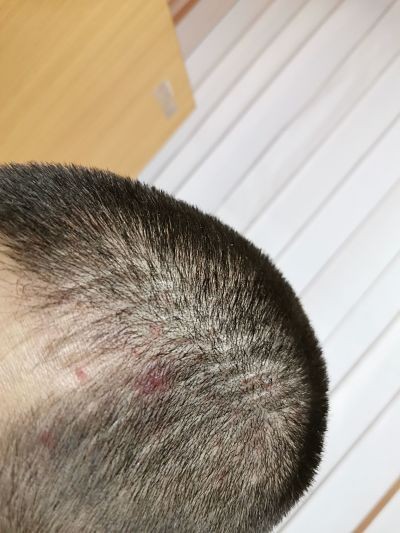
Корки на волосистой части головы — явление частое, не только у детей, но и у взрослых, причины которого могут иметь различное происхождение и характер.
Корка на коже головы обычно появляется в виде желтых, черных, темно-коричневых и даже красных пятен. Большинство людей с этим заболеванием жалуются на зуд кожи головы с язвами, которые появляются совершенно неожиданно и иногда могут кровоточить. Образования обычно вызваны царапинами на голове, ношением дредов или травмами. По мере заживления после кровотечения образуются небольшие корочки. Это называется струпья.
ВИДЕО ПО ТЕМЕ: Что такое себорея кожи головы?Себорейный дерматит: симптомы и лечение
Что такое себорейный дерматит
Себорейный дерматит — это болезнь кожи, проявляющаяся чрезмерным выделением кожного сала, высыпаниями в виде пятен красноватого и желтого цвета, кожным зудом.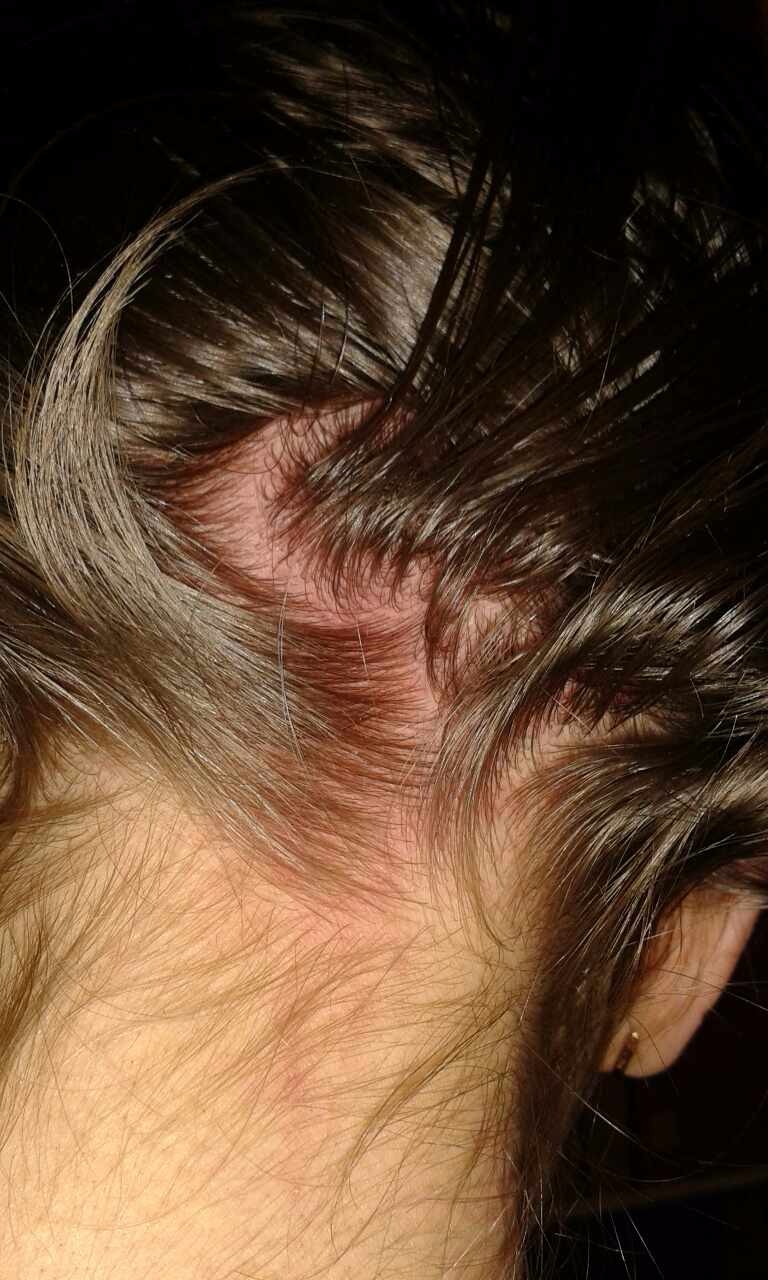 Обычно высыпания появляются на участках тела с большой плотностью сальных желез: на голове среди волос, на лице, груди, спине, в подмышках и паху. Болезнь не опасна. Она может поражать как взрослых, так и грудных детей. Перхоть — это разновидность себорейного дерматита.
Обычно высыпания появляются на участках тела с большой плотностью сальных желез: на голове среди волос, на лице, груди, спине, в подмышках и паху. Болезнь не опасна. Она может поражать как взрослых, так и грудных детей. Перхоть — это разновидность себорейного дерматита.
Заболевание также известно как
Заболевание также называется:
- себорея;
- себореид;
- себорейная экзема.
На английском заболевание называется:
- seborrheic dermatitis;
- seborrhea;
- seborrheic eczema;
- desquamative erythroderma (Leiner’s disease).
Себорейный дерматит у детей включает в себя три формы:
- “чепчик новорожденного”— себорея волосистой части головы;
- себорейный дерматит туловища;
- болезнь Лейнера — Муссу — обширные покраснения кожи ребенка в первый месяц жизни с шелушением, рвотой и диареей.
Себорейный дерматит взрослых подразделяется в зависимости от места высыпаний:
- себорейный дерматит волосистой части головы;
- лица;
- туловища;
- генерализованная (распространенная по всему телу) форма себорейного дерматита.
Причины
Основная причина себорейного дерматита — чрезмерная активность сальных желез кожи, а также изменение состава самого кожного сала. Там, где жирность кожи слишком высокая, нарушается нормальное соотношение полезных и патогенных микроорганизмов. Зуд заставляет человека расчесывать кожу, в расчесах поселяются вредные микробы и грибки рода Malassezia, запуская процесс воспаления и характерные симптомы.
Кто в группе риска
- Люди с повышенной секрецией сальных желез, особенностями и отклонениями в составе кожной микрофлоры, предрасполагающими к себорейному дерматиту.
- Больные вирусным гепатитом, ВИЧ/СПИДом, болезнью Паркинсона, эпилепсией, лимфомой.
- Регулярно испытывающие психоэмоциональное напряжение.
- Беременные.
- Подростки в период полового созревания.

- Женщины после климакса.
- Люди с отклонениями в работе некоторых ферментов (ферментопатии).
- Употребляющие некоторые лекарственные средства, такие как псорален, препараты лития, интерферон.
- Пациенты после трансплантации органов.
- Люди с синдромом Дауна.
Как часто встречается
Себорейный дерматит распространен довольно широко. У взрослых он встречается с частотой примерно 1:20, что составляет 5 % всего населения. Мужчины более склонны к этой болезни, чем женщины. По возрасту заболеваемость распределяется неравномерно и имеет три пика: в период новорожденности, полового созревания и в возрасте 40-60 лет.
Симптомы
Воспаление при себорейном дерматите протекает длительно, с периодами обострений и улучшений.
- Перхоть — один из ранних признаков себорейного дерматита головы.
- Высыпания на коже — имеют вид красноватых пятен и бляшек с жирными, желтоватыми чешуйками, которые могут быть очень плотными. Пятна склонны к слиянию.
- Когда воспаление распространяется вдоль линии роста волос, его называют себорейной короной. Себорейные пятна могут быть расположены симметрично.
- Кожный зуд в местах, пораженных себореей.
При болезни Лейнера — Муссу у ребенка может появляться лихорадка, увеличиваются лимфатические узлы, снижается масса тела.
Себорейный дерматит не заразен и никогда не приводит к летальному исходу даже у детей. Наибольший дискомфорт у больных вызывают зуд и ухудшение внешнего вида кожи.
Диагностика заболевания
Опрос и осмотр
Диагностикой себорейного дерматита занимается дерматолог. Обычно постановка диагноза не вызывает затруднений, для этого доктору достаточно внимательно осмотреть высыпания. По расположению высыпаний и их характерному виду врач поставит правильный диагноз.
Лабораторное обследование
Лабораторные исследования не играют определяющей роли в диагностике себорейного дерматита и носят скорее вспомогательный характер. Для оценки состояния детей при болезни Лейнера — Муссу им выполняют клинический анализ крови (может определяться анемия), общий анализ мочи, исследование уровней белка и железа в крови.
Для оценки состояния детей при болезни Лейнера — Муссу им выполняют клинический анализ крови (может определяться анемия), общий анализ мочи, исследование уровней белка и железа в крови.
Функциональная, лучевая и инструментальная диагностика
Инструментальные исследования при себорейном дерматите, как правило, не требуются. Иногда для подтверждения диагноза проводят гистологическое исследование кусочка кожи под микроскопом, на котором можно обнаружить пробки в сальных железах, скопления лейкоцитов, небольшое воспаление эпидермиса, грибковые клетки.
Лечение
Цели лечения
Главная задача в лечении себорейного дерматита — улучшить внешний вид кожи, избавиться от чешуек и перхоти, остановить воспаление. Также важно облегчить симптомы, такие как зуд, и устранить грибковую инфекцию.
Образ жизни и вспомогательные средства
Гигиена играет важную роль в лечении. Лучше, если она будет проводиться с помощью специальных средств для жирной кожи. При лечении перхоти и себореи головы используют специальные гигиенические шампуни и лосьоны.
Лекарства
Лекарства при себорейном дерматите используют как местно, так и внутрь. Применяются препараты против воспаления, зуда, противогрибковые средства.
- Глюкокортикостероиды — эффективные противовоспалительные средства, применяются местно в виде мазей, кремов и примочек, часто в комбинации с салициловой кислотой, которая растворяет твердые чешуйки на коже. Выбор конкретного препарата лучше доверить врачу, поскольку он во многом зависит от выраженности воспаления.
- Противогрибковые препараты — применяются местно в виде крема, геля, мази либо шампуня, если болезнь поражает волосистую часть головы. При тяжелом течении дерматита доктор может назначить противогрибковые средства в таблетках или инъекциях.
- Пиритион цинка — противогрибковое и противосеборейное средство. Проникает глубоко в кожу, по пути уничтожая болезнетворные бактерии и грибки.
 Используется в виде шампуней, кремов, аэрозолей.
Используется в виде шампуней, кремов, аэрозолей. - Смягчающие средства — растительное масло, вазелин и др. — используются для облегчения себореи у детей, помогают размягчить чешуйки.
- Антигистаминных препараты — при употреблении внутрь помогают снять зуд.
Процедуры
Из лечебных процедур при себорее помогает фототерапия — облучение пораженных участков кожи светом специально подобранного спектра. Процедуры проводятся 3 раза в неделю в течение 8 недель или до устранения внешних проявлений болезни.
Хирургические операции
Хирургическое лечение при себорейном дерматите не применяется.
Восстановление и улучшение качества жизни
Качество жизни при себорейном дерматите, как правило, не страдает, если не считать внешний вид кожи, перхоть и зуд. 1–2 курса лечения дают хороший косметический эффект, после чего достаточно ежедневной гигиены, чтобы поддерживать кожу в хорошем состоянии. Для мытья головы используют шампуни, содержащие сульфид селена, пиритион цинка, масло чайного дерева или каменноугольную смолу.
Возможные осложнения
Как правило, осложнений себорейного дерматита не бывает. В редких случаях при сильных расчесах может присоединиться вторичная инфекция, начаться нагноение. У некоторых людей с себореей головы при отсутствии лечения болезнь может настолько усилиться, что вызовет себорейное облысение (алопецию).
Профилактика
Специальных мер профилактики себорейного дерматита не существует, достаточно обычных гигиенических процедур.
Прогноз
Прогноз при себорейном дерматите благоприятный, болезнь часто проходит самостоятельно. У детей выздоровление наступает через несколько недель или месяцев. У взрослых болезнь может сохраняться всю жизнь, периодически ухудшаясь, но обычно ответ на курсы лечения лечения хороший.
Какие вопросы нужно задать врачу
- Как уменьшить зуд и другие проявления болезни?
- Нужно ли придерживаться специальной диеты?
- Как подобрать средства ухода за кожей?
- Нужно ли мне обследоваться у других специалистов?
Список использованной литературы
- https://www.
 ncbi.nlm.nih.gov/pmc/articles/PMC2888552/
ncbi.nlm.nih.gov/pmc/articles/PMC2888552/ - https://www.aad.org/diseases/a-z/seborrheic-dermatitis-overview
- https://nationaleczema.org/eczema/types-of-eczema/seborrheic-dermatitis/
- https://www.aafp.org/afp/2015/0201/p185.html
- «Дерматит себорейный.Клинические рекомендации» Российское общество дерматологов и косметологов, 2016г.
- «ФЕДЕРАЛЬНЫЕ КЛИНИЧЕСКИЕ РЕКОМЕНДАЦИИ ПО ОКАЗАНИЮ МЕДИЦИНСКОЙ ПОМОЩИ ДЕТЯМ С СЕБОРЕЙНЫМ ДЕРМАТИТОМ» 2015 г.
симптомы, причины, профилактика и лечение
Чесотка (скабиес) входит в число наиболее распространенных паразитарных поражений кожи. Возбудитель патологии – чесоточный клещ-зудень Sarcoptes scabiei. Основными симптомами заболевания становятся высыпания на кожных покровах, хорошо заметные клещевые ходы в верхних слоях дермы и расчесы в местах их локализации. Лечение пациентов проходит под надзором врача-дерматолога.
Этиология заболевания
Причиной развития чесотки становится контакт здорового ребенка или взрослого с носителем чесоточных клещей. Sarcoptes scabiei паразитирует только на человеке. Чесоточные ходы в эпидермисе прокладываются самками, длина тела которых не превышает 100 мкм. Вылупляющиеся личинки выходят на поверхность кожи и самостоятельно внедряются в эпидермис за счет наличия мощного челюстного аппарата. Некоторое время клещи сохраняют жизнеспособность на поверхности бытовых предметов – здоровый человек может стать носителем паразита после использования столовых приборов, посуды, средств личной гигиены. Не меньшую опасность представляют дверные ручки, лестничные перила, телефонные трубки, постельное белье.
Внедряется Sarcoptes scabiei под кожу за 20-25 минут. Возбудители заболевания гибнут при температуре выше 50 градусов в течение 10 минут, нагрев окружающей среды до 80 градусов приводит к мгновенному прекращению их жизнедеятельности.
Симптоматика скабиеса
Первые признаки чесотки проявляются у здорового человека через 7-10 дней после контакта с носителем патологии. При внимательном осмотре кожных покровов на 2-3 день можно заметить чесоточные ходы. Симптоматика нарастает при откладывании самками яиц в толще эпидермиса. Пациенты сталкиваются с нестерпимым зудом, который усиливается в вечерние и ночные часы. При укусах Sarcoptes scabiei выделяют химически активные вещества, становящиеся причиной аллергической реакции и локального воспаления кожных покровов. Зуд приводит к появлению расчесов, покрытых кровянистыми струпьями.
При внимательном осмотре кожных покровов на 2-3 день можно заметить чесоточные ходы. Симптоматика нарастает при откладывании самками яиц в толще эпидермиса. Пациенты сталкиваются с нестерпимым зудом, который усиливается в вечерние и ночные часы. При укусах Sarcoptes scabiei выделяют химически активные вещества, становящиеся причиной аллергической реакции и локального воспаления кожных покровов. Зуд приводит к появлению расчесов, покрытых кровянистыми струпьями.
У вас появились симптомы чесотки?
Точно диагностировать заболевание может только врач. Не откладывайте консультацию — позвоните по телефону +7 (495) 775-73-60Классификация патологии
Выявляемые при осмотре пациентов симптомы чесотки позволяют дерматологам выделять четыре типа заболевания.
| Форма скабиеса | Описание |
|
Чистоплотный |
Рассматривается врачами как стертая форма патологии. Развивается у людей с высокой иммунореактивностью. На кожных покровах не наблюдается аллергической реакции на продукты жизнедеятельности клещей. Аналогичным образом чесотка развивается у людей, уделяющих повышенное внимание личной гигиене (систематическое мытье рук, душ дважды в день). Высыпания на кожных покровах локализованы на животе и грудной клетке. Зуд умеренный, проявляется в ночные часы |
|
Типичный |
Высыпания появляются на животе, бедрах, ягодицах, грудной клетке, боковых поверхностях пальцев рук и ног. Мужчины могут столкнуться с поражением кожных покровов полового члена и мошонки. Чесоточные ходы явно выражены, имеют вид белесой или сероватой линии длиной 5-7 мм с папулой или везикулой. Размеры образований не превышают 0,5 мм в диаметре |
|
Узловой |
Высыпания на кожных покровах формируются как аллергическая реакция организма пациента на продукты жизнедеятельности чесоточного зудня. |
|
Корковый |
Выявляется у людей с ослабленным иммунитетом, встречается крайне редко. Корковая чесотка остается наиболее заразной формой патологии из-за аномально высокой концентрации возбудителей. Развивается на фоне иммунодефицитных состояний организма или продолжительного курса лечения с применением кортикостероидов и цитостатиков |
Диагностические мероприятия
Диагностика чесотки осуществляется дерматологом, терапевтом или инфекционистом. Основанием для постановки диагноза становятся клинические данные и жалобы пациента. В некоторых случаях назначается соскоб, проводится лабораторное исследование полученного биоматериала. Тест не всегда информативен из-за того, что пациенты посещают душ перед визитом в клинику.
В ходе осмотра врач может нагреть отдельные участки кожи или нанести на них каплю масла. Эти меры повышают двигательную активность чесоточных клещей. Красители позволяют обнаружить чесоточные ходы при отсутствии заметных высыпаний на кожных покровах.
Терапевтический курс
Клинические рекомендации предусматривают обработку всей кожи пациентов эмульсиями или спреями. Исключением становится волосистая часть головы. Антискабиозные препараты обладают малой токсичностью и не причиняют дискомфорта в ходе лечения. Перед первым нанесением средства на основе бензилбензоата пациенту следует посетить душ. Повторная обработка кожных покровов проводится через 48 часов – гибнут клещи, пребывающие в стадии личинок. При полном устранении симптомов новый цикл нанесения препарата не проводится. После завершения лечения пациенту следует использовать антисептик для обработки мебели, предметов домашнего обихода и одежды.
После завершения лечения пациенту следует использовать антисептик для обработки мебели, предметов домашнего обихода и одежды.
Корковая форма чесотки требует иного подхода к лечению. Антискабиозную терапию предваряет этап размягчения и удаления корок посредством мыльно-содовых ванночек или кератолитических мазей. После удаления всех ороговевших слоев пациент может приступать к нанесению раствора бензилбензоата на пораженные участки.
Осложнения и профилактика
Отсутствие лечения чесотки может привести к развитию пиодермии, микробной экземы и дерматита. По этой причине дерматологи рекомендуют пациентам обращаться за медицинской помощью при выявлении первых признаков скабиеса.
Профилактика чесотки предполагает устранение очагов массового заражения людей (карантины в детских садах и школах). Систематические осмотры детей врачами и соблюдение правил личной гигиены представителями всех возрастных групп существенно снижают риск инфицирования скабиесом.
Статистика
Чесотка распространена среди всех социальных групп москвичей. Сезон наибольшей активности чесоточных клещей длится с апреля по октябрь. На пике заболеваемость достигает 50 случаев на каждые 100 тысяч жителей города. В период убыли эпидемии этот показатель падает до 15-18 случаев. Наибольшему риску подвержены дети и молодежь из-за активного образа жизни и регулярного посещения общественных мест.
Вопросы и ответы
Стоит ли проходить курс лечения родственникам пациента с диагностированной чесоткой?
Вероятность инфицирования лиц, проживающих с носителем скабиеса, очень высока. По этой причине дерматологи часто назначают родственникам пациента курс профилактического лечения с использованием средств на основе бензилбензоата.
Формируется ли иммунитет к чесотке?
Повторное инфицирование человека скабиесом возможно сразу после завершения текущего курса.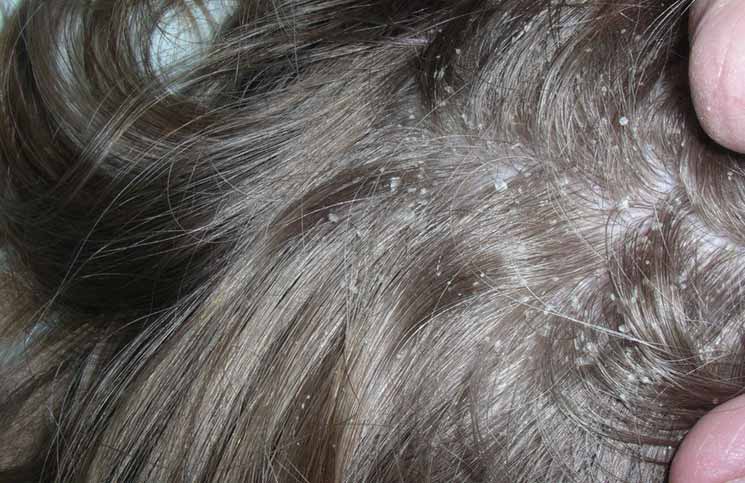 Из-за этого врачи настаивают на необходимости антисептической обработки мебели и одежды – у пациентов не формируется иммунитет к чесоточным клещам.
Из-за этого врачи настаивают на необходимости антисептической обработки мебели и одежды – у пациентов не формируется иммунитет к чесоточным клещам.
Не нашли ответа на свой вопрос?
Наши специалисты готовы проконсультировать вас по телефону:
причины и лечение, как избавиться от коростов в волосистой части головы
Коросты на голове — заболевание, которое возникает в результате многих провоцирующих факторов. Сопровождается выраженной симптоматикой, требует своевременного лечения. Диагностируется в любом возрасте. Терапия проводится не только медикаментозная, могут использоваться и народные средства.
Коросты на голове — заболевание, которое возникает в результате многих провоцирующих факторов. Данная патология может спровоцировать различные осложнения, вплоть до облысения. Первая симптоматика возникает сразу через несколько дней после проникновения болезнетворных бактерий в человеческий организм.
Важно. Терапия должна быть проведена сразу, а если отказаться от лечения, то это может привести к серьезным, иногда даже необратимым последствиям.
Коросты на голове можно спутать с иными кожными заболеваниями, так как они не имеют особой отличительной симптоматики
Почему на голове появляются коросты?
Коросты на коже головы могут быть спровоцированы многими факторами, заболеваниями в человеческом организме. Самые распространенные:
- Повреждения кожных покровов головы. Могут быть термическими или механическими. Коросты на голове возникают в результате тщательного и сильного расчесывания, частого использования фена (так как теплый воздух пересушивает кожу), отсутствия головного убора при низких температурах воздуха.
- Авитаминоз. В результате нехватки витаминов у пациента на коже возникают прыщи. Спровоцировать данное отклонение может неправильное и несбалансированное питание.
- Микроспория.
 В большинстве случаев данное заболевание диагностируется у детей, а также подростков. Заразиться кожной инфекцией можно от животных. Передается бытовым путем, а также при отсутствии правил личной гигиены. Проявляется заболевание не сразу, а только спустя неделю после заражения. Первая симптоматика: шелушение, пятна различной формы, которые имеют четкие границы. Также отмечается повышенная ломкость волос.
В большинстве случаев данное заболевание диагностируется у детей, а также подростков. Заразиться кожной инфекцией можно от животных. Передается бытовым путем, а также при отсутствии правил личной гигиены. Проявляется заболевание не сразу, а только спустя неделю после заражения. Первая симптоматика: шелушение, пятна различной формы, которые имеют четкие границы. Также отмечается повышенная ломкость волос.
Спровоцировать коросты на голове могут различные патологи и заболевания, поэтому требуется тщательное обследование
Примечание. Определить причину возникновения образований на голове практически невозможно без посещения специалиста.
- Парша. Заболевание сопровождается такой симптоматикой: покраснение кожных покровов, появление небольших пузырьков, образование единых щитков на коже, сухость и тонкость волос, постепенное выпадение. Все эти признаки протекают параллельно с сильным зудом.
- Почему коросты на голове возникают вместе с чесоткой? В большинстве случаев эта патология сопровождается коростами на голове, которые возникают в результате интенсивного расчесывания. Зуд появляется сразу после проникновения клеща под кожу.
- Контактный дерматит. Имеет различные причины возникновения. Проявляется аллергической реакцией на кожных покровах, зудом.
- Себорейный дерматит. Данная патология считается хронической. Основная симптоматика: зуд, шелушение пораженных участков кожи.
- Псориаз. Очень часто диагностируется на голове. В результате прогрессирования заболевания у пациента появляются бляшки, покрывающиеся серым налетом.
- Заболевания пищеварительной системы. Большинство патологий, в том числе и коросты на голове, возникают в результате неправильного функционирования ЖКТ.
Симптоматика
Помните. Симптоматика коросты не возникает сразу, но первые признаки проявления должны насторожить человека.
Отличительные признаки коросты на голове:
- Волосяной покров становится тусклым, ломким.
- Возникает перхоть, которая постепенно покрывает полностью всю голову. Избавиться от нее невозможно никакими средствами.
- Покраснение кожных покровов, при этом коросты на голове чешутся, иногда зуд становится невыносимым. Но бывают такие случаи, когда высыпания чешутся только на начальной стадии.
- Появление гнойников, которые образуют большие воспалительные участки.
Образование коросты на голове в волосах может приводить не только к повышенной ломкости волос, но и к их потере
Вся указанная симптоматика может только свидетельствовать о том, что в организме стала интенсивно развиваться грибковая или паразитарная инфекция.
Примечание. Признаки заболевания могут дополняться и иными симптомами — в зависимости от провоцирующего фактора или заболевания.
Как вылечить коросты на голове медикаментами?
Лечение без предварительного обследования и определения провоцирующего фактора не будет эффективным. Что касается самолечения, то оно должно быть полностью исключено, так как может вызвать ряд негативных последствий.
Современная медицина предполагает несколько вариантов избавления от корост на голове. Лечение может отличаться в зависимости от возрастной категории пациента. Необходимо большое внимание уделить коростам на голове у ребенка, так как терапия в данной ситуации должна быть подобрана с особой тщательностью, чтобы не навредить маленькому организму.
Помните. Самым эффективным методом терапии высыпаний на голове у взрослого или ребенка считается медикаментозное лечение.
К действенным препаратам относятся:
- «Эсдепаллетрин». Помогает в кратчайшие сроки избавиться от симптомов заболевания. Чтобы уменьшить зуд, необходимо воспользоваться препаратом всего один раз. Может использоваться как для лечения пациентов старшей возрастной категории, так и для младенцев.

- Лекарственные средства, которые включают в свой состав серу. Она помогает избавиться от неприятной симптоматики.
Использование медикаментов поможет избавиться от выраженной симптоматики, которая доставляет много дискомфорта, в кратчайшие сроки
Примечание. Каждый из перечисленных препаратов обладает полезными свойствами и помогает избавиться от коросты на голове. Использовать их стоит строго по предписанию врача.
- «Бензилбензоат». Бывает в виде эмульсии и мази. Помогает избавиться не только от неприятных признаков патологии, но и от возбудителя. Может назначаться пациентам и с иными заболеваниями кожи. Перед использованием средства стоит учитывать и множественные противопоказания, особенно те, которые касаются возрастных ограничений.
- «Кротамитон». Данное средство помогает избавиться от интенсивного зуда и волдырей. Наносится исключительно на предварительно очищенную кожу. Имеет противопоказания, с которыми стоит изначально ознакомиться.
- Перуанский бальзам. Имеет богатый состав, оказывает положительное действие при многих кожных заболеваниях. Имеет ограничения по возрасту.
- «Спрегаль». Эффективное и безопасное средство. Помогает избавиться от зуда. Может использоваться для лечения коросты у младенцев. Не обладает побочными эффектами, особенно если соблюдать все рекомендации и предписания.
- Мазь Вилькинсона. В составе имеется черный деготь, который избавляет пациента от зуда и сыпи. Имеет противопоказания, касающиеся возрастных ограничений.
Чтобы исключить побочные эффекты от использования препаратов, особенно в случае лечения детей, нужно предварительно ознакомиться с инструкцией и проконсультироваться со специалистом
Терапия народными средствами
Как поможет народная медицина от коросты на голове? Такое лечение можно использовать только одновременно с медикаментозной терапией.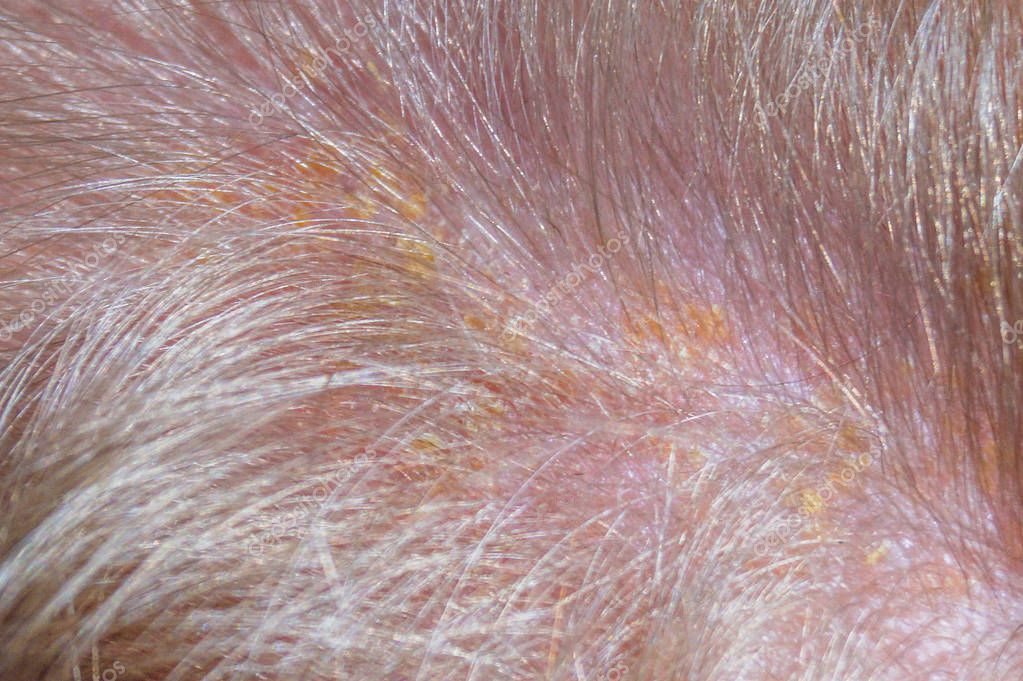 Самым эффективным средством считается томатный сок, который смешивается с растительным маслом в одинаковых пропорциях. Наносить смесь рекомендуется не менее трех раз в сутки на пораженные участки кожных покровов.
Самым эффективным средством считается томатный сок, который смешивается с растительным маслом в одинаковых пропорциях. Наносить смесь рекомендуется не менее трех раз в сутки на пораженные участки кожных покровов.
Совет. Стоит понимать, что народные средства необходимо использовать только по назначению специалиста. Они могут не только оказывать положительное действие, но при неправильном использовании усложняют течение заболевания.
Как избавиться от корост на голове при помощи лаванды и хлебного кваса? Действенным средством считается и лавандовое масло. Его необходимо наносить на пораженную кожу. Лаванда помогает уменьшить зуд всего за несколько процедур. Некоторые отдают предпочтение хлебному квасу, который перед использованием рекомендуется разогреть. Им стоит проводить обработку пораженных участков. Смывать квас нужно через три часа или позже.
Лавандовое масло обладает удивительными заживляющими и антисептическими свойствами, его можно не только наносить на кожу, но и добавлять в ванны
Что делать, если возникли белые коросты на голове? От такого недуга поможет смесь из сала, соли и толченой серы. Для приготовления понадобится 0,4 кг сала, 0,2 кг серы и 0,1 кг соли. Все ингредиенты перемешиваются. Использовать состав нужно в течение пяти дней по три раза в сутки.
Если провести правильное диагностическое обследование, то положительный эффект от терапии будет заметен в кратчайшие сроки.
Чесотка
Чесотка – это паразитарное инфекционное заболевание кожи, возбудителем которого является чесоточный клещ. Она проявляется сильным кожным зудом и передается при физическом контакте с кожей носителя инфекции.
Чаще всего заболевают люди молодого возраста и дети, особенно в осенне-зимний период.
Как правило, чесотка успешно поддается лечению.
Синонимы русские
Скабиес, короста, псороптоз, хориоптоз, акароз.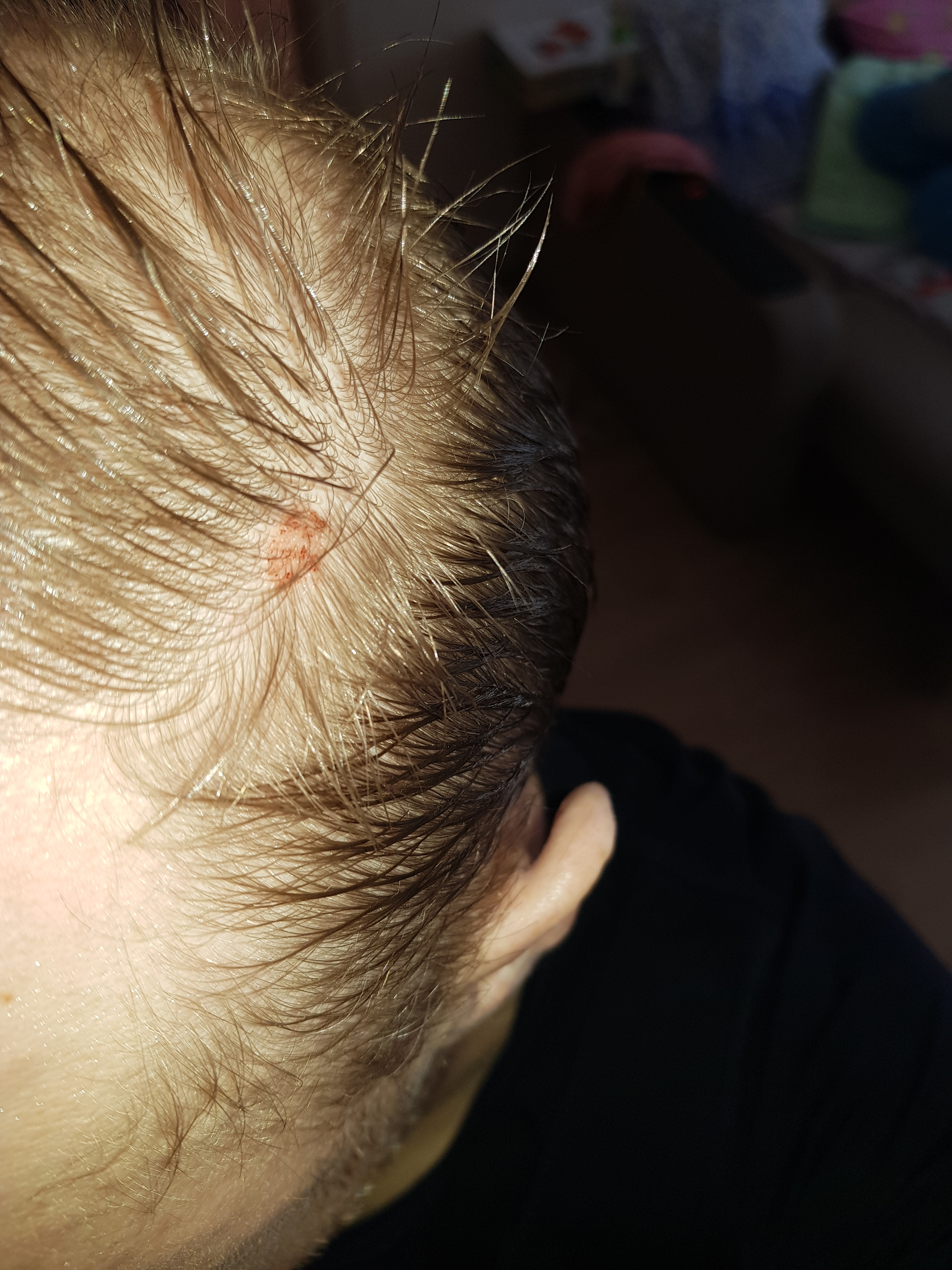
Синонимы английские
Scabies.
Симптомы
Симптомычесотки при первичном заражении могут проявляться лишь спустя 4-6 недель, при повторном заражении – уже в течение дня.
- Сильный зуд, особенно в ночное время.
- Выступающая кожная сыпь красного цвета, везикулы (небольшие красноватые узелки, пузырьки, которые могут быть заполнены прозрачной жидкостью) и мелкие, волнистые подкожные ходы (чешуйчатые линии длиной от нескольких миллиметров до 1 см). На одном из концов хода часто можно рассмотреть крошечную темную папулу – клеща. У взрослых людей ходы и папулы чаще всего располагаются между пальцами, в подмышечной области, вокруг талии, на внутренней стороне запястья, локтя, вокруг груди, на ягодицах, лопатках, коленях. Возможно распространение на любую часть тела, кроме лица.
У детей до 3 лет ходы также могут располагаться на голове, лице, шее, на ушных раковинах, на ладонях, на подошвах ног.
- У пациентов с пониженным иммунитетом возможно шелушение кожи без сопутствующего зуда (особенно на ладонях и подошвах ног у взрослых, на коже головы у детей).
- В результате расчесывания пораженных областей кожи могут появляться вторичные чесоточные элементы: сыпь, корки, гнойничковые высыпания.
Общая информация о заболевании
Чесотка – это паразитарное инфекционное заболевание кожи, возбудителем которого является чесоточный клещ. Она проявляется сильным кожным зудом.
Заболевание передается при тесном или длительном физическом контакте с носителем инфекции, в частности при половом контакте. Клещи могут выживать вне кожи человека около трех дней, однако через одежду или постельное белье инфекция передается крайне редко.
Заражение от животных также маловероятно, потому что каждый вид клещей предпочитает конкретный тип хозяина. Клещи, поражающие животных, могут вызывать лишь временную реакцию кожи человека, так как они не в состоянии продолжить на ней свой жизненный цикл. В таком случае чесотка обычно не требует лечения.
В таком случае чесотка обычно не требует лечения.
Больше всего чесотке подвержены дети и подростки. Частота инфицирования связана с особенностями жизнедеятельности клеща, вызывающего заболевание, чаще всего это осенне-зимний период.
После того как клещ попадает на кожу, ему, для того чтобы прогрызть ее, требуется около 30 минут. Затем, продвигаясь через верхние слои кожи, он выделяет вещества, разрушающие ее верхний слой. Чесоточные клещи питаются именно растворенной тканью, а не кровью человека.
В дневное время клещи неактивны, а вечером и в ночью выбираются на поверхность кожи, где спариваются. После этого самец клеща умирает, а самка внедряется в поверхностные слои кожи, образуя ход, в который она откладывает 60-90 яиц. Формирование взрослого клеща происходит в течение 10-14 дней, при этом менее 10 % яиц становятся взрослыми особями.
Обычно на коже человека обитает около 10-20 взрослых клещей. Испражнения, которые клещи оставляют позади себя, сами клещи и их яйца вызывают зуд – аллергическую реакцию.
В запущенных случаях течение чесотки сопровождается бактериальной инфекцией кожи.
У людей с ослабленным иммунитетом (ВИЧ-инфицированных, больных лейкемией), у пожилых может возникать тяжелая форма чесотки – норвежская чесотка. Она сопровождается большим количеством клещей (около миллиона) и пораженных областей. При этом зуд может быть минимальным или вовсе отсутствовать. Норвежская чесотка характеризуется высокой заразностью и сложностью лечения.
Кто в группе риска?
- Учащиеся интернатов, школ, детских садов, студенты.
- Люди с пониженным иммунитетом (больные ВИЧ, лейкемией).
- Ведущие беспорядочные половые связи.
- Живущие в домах престарелых.
- Военнослужащие, учащиеся кадетских корпусов.
- Заключенные тюрем и колоний.
- Живущие в неблагоприятных условиях, в тесноте, люди без определенного места жительства.
Диагностика
Для диагностики чесотки необходим осмотр кожных покровов: устанавливается наличие ходов, берутся соскобы с пораженных участков, которые затем изучаются под микроскопом для выявления клещей или их яиц.
Лечение
Лечениечесотки предполагает уничтожение клещей, вызывающих заболевание. Для этого могут использоваться различные препараты в форме таблеток, кремы, лосьоны, шампуни, мази.
При необходимости проводится лечение вторичной инфекции, вызванной расчесами кожи.
Родственникам и сожителям больного рекомендуется профилактический прием лекарств даже при отсутствии симптомов заболевания.
Профилактика
Для предотвращения повторного заражения и заражения окружающих рекомендуется обработка всей одежды, личных вещей, полотенец и постельного белья.
Диатез — ПроМедицина Уфа
Начиная с возраста в 3 месяца, на щеках ребенка могут появиться ограниченные яркие красные пятна, которые впоследствии покрываются тонкой корочкой. В этих местах ощущаются зуд и болезненность. Это так называемые молочные корки или молочный струп — одно из характерных проявлений неправильного обмена веществ — экссудативного диатеза. Его еще называют аллергическим диатезом.Первые признаки диатеза могли проявляться у ребенка и раньше в виде упорных опрелостей (не проходящих даже при тщательном уходе), обильной потницы (даже при легком перегревании) и, наконец, в виде серо-желтых сальных корочек на волосистой части головы и бровях.
При диатезе у ребенка развивается повышенная чувствительность к некоторым пищевым и лекарственным веществам. Поэтому обычные уход и кормление для такого ребенка недостаточны, необходимо внести в них соответствующие коррективы.
Причины и симптомы
Выделить какую-то одну причину диатеза сложно – как правило, развивается он при совокупном воздействии нескольких причин, важнейшей из которых является наследственная предрасположенность, а также: нерациональное питание женщины в период вынашивания.
У маленьких детей чаще всего возникает пищевая аллергия и аллергия на внешние раздражители (сухой воздух, шерсть, пыль и т.д.). Организм отвечает изменениями в работе желудочно-кишечного тракта, слизистых органов и органов дыхания, кожного покрова.
Наиболее частое проявление – высыпания на коже. В большинстве случаев они возникают после поступления в организм аллергена. Пищевая аллергия проявляется зачастую у малышей, пищеварительная система которых несовершенна и не может усвоить продукты, провоцирующие аллергию. Обычно такие симптомы проявляются до трех лет – потом аллергия либо проходит самостоятельно, либо переходит в хроническую фазу.
Внешне высыпания представляют собой покраснения, небольшие корочки белого цвета и струпья, которые появляются после расчесывания зудящих мест. Поскольку зуд очень силен, то дети не могут удержаться от расчесывания пораженных мест, а это в свою очередь приводит к длительно не заживающим ранкам. Наиболее частые места, которые поражаются диатезом, — локтевые и подколенные сгибы, шея, щеки, кисти рук.
Диагностика
Поскольку диатез не является самостоятельным заболеванием и диагнозом, дети с различными проявлениями аномалий конституции могут являться пациентами педиатра, детского дерматолога, детского эндокринолога, детского нефролога, детского аллерголога-иммунолога, детского ревматолога, детского невролога, детского отоларинголога, детского гомеопата и др.
Из методов лабораторной диагностики при диатезах используются общий анализ мочи и крови; биохимический анализ мочи; определение в крови уровня глюкозы, холестерина, фосфолипидов, мочевой кислоты, катехоламинов; иммунологические исследования, исследование кала на дисбактериоз и др.
При лимфатико-гипопластическом диатезе возникает необходимость проведения УЗИ вилочковой железы, лимфатических узлов, печени, селезенки, надпочечников,рентгенографии органов грудной клетки.
Лечение
Поскольку аллергены в подавляющем большинстве имеют пищевое происхождение, то
лечение диатеза
у малышей начинают с налаживания рационального питания. Здесь уместно подчеркнуть, насколько важно для крохи грудное вскармливание. Во-первых, белки женского молока на 100% лишены аллергических свойств, они легко расщепляются ферментами малыша; во-вторых, грудное молоко содержит много секреторного иммуноглобулина А, защищающего слизистую кишечника от крупных молекул аллергенов; в-третьих, молоко имеет в своем составе ферменты для переваривания собственных компонентов и, наконец, это лучшая профилактика дисбактериоза.Детям, находящимся на смешанном и искусственном вскармливании, следует максимально сократить поступление белка коровьего молока. Необходимо следить, чтобы используемые смеси были адаптированными, до 1/3—1/2 суточного рациона могут составлять кисломолочные смеси. Если же даже такое вскармливание вызывает аллергические реакции, следует перевести ребенка на смеси, приготовленные на основе сои.
Далее, при введении каш и овощного пюре, их следует готовить не на молоке, а на основе подходящей малышу смеси или овощного отвара, а для питья использовать кефир (с 7 месяцев), йогурт (с 8 месяцев), другие кисломолочные продукты.
Из диеты малыша и кормящей матери исключаются продукты, индивидуально вызывающие аллергические реакции (кроме того, кормящим мамам не следует перегружать свой рацион продуктами из свежего молока — лучше заменить их кисломолочными).
Доказано, что состояние детей с аллергическим
диатезом
ухудшается при избыточном употреблении углеводов. Сахар в питании следует заменять фруктозой (в соотношении 1 к 0,3, так как фруктоза слаще).Иногда детям с пищевой аллергией назначаются медикаментозные препараты. Это, прежде всего, касается витаминотерапии. В период обострения аллергических реакций проводят короткие курсы различных антигистаминных препаратов. Хочется напомнить, что назначать лечение должен врач, наблюдающий ребенка и знающий динамику его заболевания.
Очень важен правильный уход за пораженной кожей. При сухости кожи хороший эффект дают ванны с пшеничными отрубями, средства детской лечебной косметики (молочко, крем) с увлажняющими кожу компонентами. Опрелости смазывают специальными кремами с высоким содержанием окиси цинка или противовоспалительных веществ. При выраженном мокнутии в ванну можно добавлять отвар дубовой коры.
Современные подходы к лечению чесотки | Новосёлов В.С., Румянцева Е.Е.
ММА имени И.М. Сеченова
Чесотка является самым распространенным паразитарным заболеванием кожи. Однако в России высокие цифры официальной статистики по заболеваемости населения чесоткой не отражают реального состояния проблемы, поскольку при обращении больных к специалистам общелечебной сети, частнопрактикующим врачам, а также при самолечении, имеются случаи недоучета пациентов, страдающих этим недугом. Диагностические ошибки (как следствие недостаточного уровня лабораторной диагностики), нежелание в ряде случаев проводить противоэпидемические мероприятия в очагах чесотки, приводят к тому, что врачи прибегают к разного рода ухищрениям – ставят диагноз «аллергический дерматит», «крапивница», «укусы насекомых», а лечение проводят противочесоточными препаратами [1].
Росту заболеваемости чесоткой способствуют такие привычные социальные явления наших дней, как миграция населения, множество беженцев, несоблюдение личной гигиены определенной частью населения, раннее начало половой жизни и другие. Социальные факторы усугубляют такие особенности чесотки, как контагиозность инкубационного периода и более частая встречаемость атипичных форм заболевания [2].
Этиология
Чесотка (или, исходя из видового названия возбудителя, scabies) вызывается чесоточным клещом Sarcoptes scabiei. В ветеринарии подобные заболевания называются саркоптозом – по родовому названию возбудителя. По аналогии, патологический процесс, возникающий у человека при попадании чесоточных клещей от животных, называется псевдосаркоптозом.
Чесоточный клещ
Высыпания при чесотке в области запястий
Чесоточные ходы в межпальцевом промежутке
Чесоточный зудень относится к постоянным (облигатным) паразитам, характерной чертой которых является передача только от человека к человеку. Тип паразитизма определяет особенности клиники и эпидемиологии заболевания, тактики диагностики и лечения. Большую часть жизни клещи проводят в коже хозяина и лишь во время короткого периода расселения ведут эктопаразитический образ жизни на поверхности кожи. S. scabiei паразитирует в поверхностных слоях кожи, но при осложненном течении может поражать и более глубокие ее слои [1,3].Жизненный цикл клеща представлен двумя периодами: репродуктивным и метаморфическим. Репродуктивный цикл клеща следующий: яйцо, имеющее овальную форму, откладывается самкой в чесоточном ходе, в котором затем вылупляются личинки. Чесоточный ход может сохраняться до 1,5 месяцев и служить источником заражения. Метаморфический период определяется появлением личинки, которая через ход проникает в кожные покровы и после линьки превращается в протонимфу, затем в телеонимфу, которая, в свою очередь, становится взрослой особью в папулах, везикулах, на кожных покровах.
Эпидемиология
Инвазионными стадиями развития чесоточного клеща являются только молодые самки и личинки. Именно в этих стадиях клещ может переходить с хозяина на другого человека и некоторое время существовать во внешней среде. При этом длительность его жизни при комнатной температуре 22°С и 35% влажности составляет около 4 дней. При температуре 60°С клещи погибают в течение 1 ч, а при кипячении и температуре ниже 0°С – практически сразу. Причем домовая пыль, деревянные поверхности, а также натуральные ткани являются наиболее благоприятными средами обитания S.scabiei вне хозяина. Пары сернистого ангидрида убивают чесоточного клеща за 2–3 мин. Следует также отметить, что яйца клещей более устойчивы к различным акарицидным средствам [2,4].
Заражение чесоткой в 95% происходит при передаче клеща от больного человека здоровому (причем в половине случаев – при половом контакте) или опосредованно (через предметы, которыми пользовался больной). Достаточная редкость непрямого пути заражения объясняется довольно слабой жизнестойкостью клеща во внешней среде, чаще возбудитель передается при общем пользовании постельными принадлежностями, мочалками, игрушками, письменными принадлежностями. Заражение может также произойти в душевых, банях, гостиницах, поездах и других общественных местах при условии нарушения санитарного режима [5].
Клиника
Инкубационный период при чесотке в случае заражения самками практически отсутствует, так как внедрившаяся самка обычно практически сразу начинает прогрызать ход и откладывать яйца, при заражении личинками он составляет около 2 недель, что соответствует времени метаморфоза клещей [5].
Зуд, усиливающийся в вечернее время, является первым и основным субъективным симптомом болезни, а также фактором, подавляющим численность популяции и поддерживающим ее на определенном уровне без летального исхода. Его интенсивность чаще всего нарастает по мере увеличения продолжительности заболевания. Она зависит от численности паразита и индивидуальных особенностей организма. К последним относятся: состояние нервной системы (степень раздражения нервных окончаний паразитом при движении) и сенсибилизация организма к клещу и продуктам его жизнедеятельности (фекалии, оральный секрет, изливаемый при прогрызании хода, секрет желез яйцевода).
Распределение чесоточных ходов по кожному покрову не случайно и определяется скоростью регенерации эпидермиса, строением и термическим режимом кожи. Участки кожи (кисти, запястья и стопы), где располагаются чесоточные ходы, имеют пониженную температуру, минимальный или отсутствующий волосяной покров и максимальную толщину рогового слоя эпидермиса. Последний фактор позволяет вылупиться личинкам из всех яиц, а не отторгнуться вместе с роговыми чешуйками [5,6].
Следует отметить, что высыпания у грудных детей часто захватывают такие участки кожного покрова, которые исключительно редко поражаются у взрослых: лицо и голова, подошвы и ладони. Причем иногда явления чесотки на лице и голове «замаскированы» картиной острой мокнущей экземы, торпидной к терапии. У детей первых месяцев жизни чесотка вначале нередко может производить впечатление детской крапивницы, так как на коже спины, ягодиц и лица имеется большое количество расчесанных и покрытых кровянистыми корочками волдырей. У детей чесотка может осложняться тяжелой пиодермией и сепсисом, вплоть до смерти больного [1].
У школьников осложнения пиогенного характера часто маскируют чесотку под клиническую картину детской почесухи, острой экземы или пиодермии [1].
Диагностика
Диагностическим клиническим критерием постановки диагноза является наличие чесоточных ходов, папул, везикул. Наиболее типичные поражения в виде ходов, серозных корок, папул, везикул появляются в области кистей, локтевых суставов, животе, ягодицах, молочных железах, бедрах. Также встречаются стертые формы чесотки, которые приводят к ошибочной диагностике и часто расцениваются, как аллергодерматоз.
Клиническая картина чесотки представляет собой не только вышеописанные высыпания – возможно появление эрозий, гемморагических корок, экскориаций, эритематозно–инфильтративных пятен. При осложнении кожных изменений вторичной инфекцией возникают импетигинозные элементы, пустулы, гнойные корки. Осложнением заболевания является образование постскабиозной лимфоплазии, как реактивной гиперплазии лимфоидной ткани.
Выделяют отдельные формы чесотки: узелковую (постскабиозная лимфоплазия кожи), чесотку у детей, норвежскую, псевдочесотку [6].
Диагноз чесотки устанавливается на основании клинических проявлений, эпидемиологических данных и результатов лабораторных исследований. Известны методы извлечения клеща иглой, тонких срезов, послойного соскоба, щелочного препарирования кожи. Экспресс– диагностика чесотки проводится с применением 40% водного раствора молочной кислоты. Реже диагноз ставится на основании положительного эффекта при лечении ex juvantibus одним из противочесоточных препаратов (табл. 1) [2,3,6,7,10].
Лечение
В настоящее время для лечения чесотки применяется достаточно большое количество препаратов и схем. В таблице 2 представлены лекарственные средства, наиболее часто используемые в дерматологической практике, с оценкой их эффективности.
В настоящее время для лечения чесотки применяется достаточно большое количество препаратов и схем. В таблице 2 представлены лекарственные средства, наиболее часто используемые в дерматологической практике, с оценкой их эффективности.В любом случае перед началом терапии целесообразно принять горячий душ, пользуясь мочалкой и мылом, с целью механического удаления с поверхности кожи клещей, секрета сальных желез, а также для разрыхления поверхностного слоя эпидермиса, что, в свою очередь, облегчает проникновение противоскабиозных препаратов. Однако водные процедуры противопоказаны при наличии явлений вторичной пиодермии.
Бензилбензоат, эмульсия (20% – для взрослых, 10% – для детей). Для ее приготовления в 780 мл теплой кипяченой воды растворяют 20 г зеленого мыла (при его отсутствии – хозяйственного мыла или шампуня) и добавляют 200 мл бензилбензоата. Суспензию хранят в темном месте при комнатной температуре не более 7 дней с момента приготовления. Больной или медработник, проводящий втирания, перед началом лечения моет руки теплой водой с мылом. Эмульсию перед употреблением тщательно взбалтывают, а затем втирают руками во весь кожный покров, кроме головы, лица и шеи. Начинают с одновременного втирания препарата в кожу обеих кистей, затем втирают в левую и правую верхние конечности, потом в кожу туловища (грудь, живот, спина, ягодицы, половые органы), и, наконец, в кожу нижних конечностей до пальцев стоп и подошв. Ежедневно проводят два последовательных втирания в течение 10 мин с 10–минутным перерывом (для обсыхания кожи) 2 дня подряд. После обработки меняют нательное и постельное белье. После каждого мытья руки дополнительно обрабатывают. На третий день больной должен вымыться и вновь поменять белье [8].
Для лечения детей до 3 лет применяют 10% раствор, который готовят путем разбавления 20% суспензии равным объемом кипяченой воды. Детям препарат рекомендуется слегка втирать в кожу волосистой части головы и лица, но так, чтобы он не попал в глаза, что вызывает сильное жжение (для этого можно после процедуры надеть ребенку варежки).
При распространенных или осложненных формах заболевания, когда в процессе лечения врач отмечает появление свежих высыпаний на коже, а больной жалуется на продолжающийся зуд в вечернее и ночное время, рекомендуется удлинить курс лечения до трех дней или назначить повторный двухдневный курс через три дня после окончания первого.
Бензилбензоат, входящий в состав водно–мыльной суспензии, обладает не только антипаразитарным действием, хорошо проникает в кожу, но и имеет мягкий анестезирующий эффект. Он успешно применяется для ускоренного лечения, что особенно важно при неблагоприятной эпидемической обстановке. Недостатком данного препарата является сильное местное раздражающее действие, что может вызвать болезненность при нанесении его на кожу [2,8].
Обработка по методу Демьяновича, которую проводят двумя растворами: №1 (60% раствор тиосульфата натрия) и №2 (6% раствор хлористоводородной кислоты), ранее часто применялась в дерматологической практике. Данный метод рекомендуется при нераспространенной чесотке, в других случаях его лучше комбинировать с последующим трехдневным втиранием серной мази. Метод основан на акарицидном действии серы и сернистого ангидрида, выделяющихся при взаимодействии гипосульфита натрия и соляной кислоты. Среди недостатков можно отметить: трудоемкость, низкую эффективность при применении в амбулаторных условиях, а также часто возникающие медикаментозные дерматиты [2].
Мази, содержащие серу или деготь (мазь Вилькинсона, 20–30 % серная мазь), втирают в течение 10 мин в кожу всего тела, за исключением лица и волосистой части головы. Особенно энергично надо втирать мазь в местах излюбленной локализации высыпаний (кисти, запястья, локти, живот). Втирания производят пять дней подряд (лучше на ночь). Через день после последнего втирания мази моются с мылом, меняют нательное и постельное белье, верхнюю одежду. В области с более нежной кожей (половые органы, околососковая область, пахово–бедренные и другие складки) во избежание раздражения мазь втирают осторожнее. Сера, помимо противочесоточного, обладает также кератолитическим действием, что обеспечивает лучший доступ препарата к возбудителю. При осложнении пиодермией следует в первую очередь купировать эти явления с помощью антибиотиков, сульфаниламидов или дезинфицирующих мазей. В случае резко выраженной экзематизации назначают антигистаминные препараты и кортикостероиды местно. Среди недостатков данного способа лечения выделяют: длительность применения, неприятный запах, загрязнение белья, частое развитие осложнений. Эти мази обычно не назначают лицам с нежной кожей (особенно детям), а также больным с экземой [9].
Лосьон линдана 1% наносят однократно на всю поверхность кожи и оставляют на 6 часов, затем смывают. Наиболее удобен линдан в виде порошка в условиях жаркого климата (15,0–20,0 г порошка втирают в кожу 2–3 раза в день, через сутки принимают душ и меняют белье). Препарат может быть использован также в виде 1% крема, шампуня или 1–2% мази. Обычно достаточно однократной обработки человека с экспозицией в 12–24 часа для полного излечения. Линдан обладает высокой эффективностью и низкой себестоимостью, но в связи с достаточной токсичностью его применение категорически запрещено у детей (особенно до 2 лет), беременных, больных с множественными расчесами, больных, страдающих экземой, атопическим дерматитом, так как он может вызвать обострение заболеваний. Токсичность линдана связана с его способностью проникать через гематоэнцефалический барьер и накапливаться во всех жировых тканях, преимущественно в белом веществе мозга, сохраняясь там в течение 2 недель, что может служить причиной необратимых умственных расстройств, вплоть до эпилептических припадков и шизофрении. Описаны также случаи апластической анемии после лечения данным препаратом [8].
В последнее время, в связи с длительным его применением, появились случаи так называемой линдан–устойчивой чесотки, когда даже многократная обработка этим препаратом в течение продолжительного времени не приводит к выздоровлению.
Кротамион применяют в виде 10% крема, лосьона или мази. Втирают после мытья 2 раза в день с суточным интервалом или 4 раза с интервалом 12 часов в течение 2 суток. Препарат характеризуется низким уровнем скабицидной активности и, следовательно, необходимостью ежедневных обработок в течение нескольких (до пяти) дней. В литературе описаны как тяжелые побочные эффекты, так и случаи резистентности клещей к препарату.
Перметрин является эффективным и безопасным препаратом для лечения чесотки. После однократной обработки на ночь процент излечившихся составляет 89–98%. Препарат оставляют на 8–12 часов (на ночь), после чего следует вымыться с мылом и надеть чистое белье. Процедуру можно повторить в период от 7 до 10 дней, если остается живой возбудитель.
Раствор эсдепалетрина и пиперонила бутоксида наносят в вечернее время (18–19 часов) на кожные покровы пациента от шейной области до подошв (сначала на кожу туловища, затем конечностей). В первую очередь обрабатывают зараженного, а потом и других членов семьи. Аэрозоль позволяет наносить раствор на всю поверхность кожи и обеспечивает проникновение действующих веществ в кожу и чесоточные ходы. Через 12 часов после экспозиции препарата необходимо тщательно вымыться. Препарат применяется во всех возрастных группах и не имеет противопоказаний. При необходимости возможно повторное использование препарата через 10–12 дней после первичной обработки. Эффективность данного средства составляет 80–91%, причем даже в случае излечения зуд и другие симптомы могут сохраняться еще 8–10 дней.
Перед применением препарата необходимо вылечить проявления вторичного инфицирования (импетиго) или экзематизации. При лечении детей и новорожденных во время распыления препарата необходимо закрыть им рот и нос салфеткой, а в случае смены пеленок – обработать заново всю зону ягодиц.
Ивермектин является ветеринарным препаратом, относится к группе полусинтетических макроциклических лактонов, получаемых из почвенного актиномицета Streptomyces avermiсtilis. Механизм действия основан на усилении тормозных ГАМК–ергических процессов в нервной системе паразитов, что приводит к их обездвиживанию и гибели. Как противогельминтный препарат, применяется при некоторых филяриатозах и стронгилоидозе. Кроме того, используется для лечения чесотки. Детям до 5 лет прием препарата противопоказан. Ивермектин в настоящее время в России не зарегистрирован [7,10].
Успех лечения чесотки зависит не только от грамотного применения скабицидных средств у больного и окружающих его лиц, но и от проведения санитарной обработки вещей, одежды и помещений.
Для обработки помещения, а также белья и одежды, не подлежащих кипячению, применяется высокоэффективное средство, которое представляет собой сочетание эсдепалетрина и бутоксида пиперонила в аэрозольной упаковке. Входящий в состав препарата эсдепалетрин – пиретроид, воздействует непосредственно на нервную систему насекомого. При соединении с липидным основанием мембран нервных клеток насекомых нарушается катионная проводимость. Действие пиретроидов усиливается бутоксидом пиперонила. Средство высокоэффективно при лечении различных видов педикулеза, чесотки, при заражении случайными видами паразитов (блохами, клопами).
Белье больных, подлежащее кипячению, кипятят, тщательно проглаживают или проветривают на воздухе в течение 5 дней, а на морозе в течение 1 дня.
Контроль излеченности проводится через 3 дня после окончания лечения, а затем каждые 10 дней в течение 1,5 мес [9].
Успех лечения определяется как самим препаратом, так и его концентрацией, выбор которых зависит от возраста больного, наличия беременности, степени развития процесса, наличия осложнений и их тяжести. Важную роль играет правильное применение препарата. Втирать любое средство нужно только руками, лучше в вечернее время. Это связано с ночной активностью возбудителя и с тем, что 6–8 часов сна достаточно для гибели активных стадий чесоточного клеща. На местах с более нежной кожей следует ограничивать интенсивность втирания, а во избежание возникновения дерматита проводить их по направлению роста пушковых волос.
Для предупреждения лекарственного дерматита и фиксации зуда (по механизму условного рефлекса) рекомендуется с первых дней противочесоточного лечения назначать гипосенсибилизирующие и антигистаминные средства.
Литература:
1. Иванов О.Л. Кожные и венерические болезни: Справочник.– М.: Медицина, 1997, с. 237–240.
2. Корсунская И.М., Тамразова О.Б. Современные подходы к лечению чесотки. // Сonsilium medicum. – 2003. – т.5. – №3. – с. 148–149.
3. Кубанова А.А., Соколова Т.В., Ланге А.Б. Чесотка. Методические рекомендации для врачей. М., 1992.
4. Скрипкин Ю.К. Кожные и венерические болезни, руководство. М., Медицина, 1995, с. 456 – 483.
5. Скрипкин Ю.К., Федоров С.М., Селисский Г.Д. // Вестн. дерматол., 1997, с. 22 – 25.
6. Павлов С.Т. Кожные и венерические болезни, справочник. Медицина, 1969, с.142 – 153.
7. Соколова Т.В., Федоровская Р.Ф., Ланге А.Б. Чесотка. М.: Медицина, 1989.
8. Соколова Т.В. Чесотка и крысиный клещевой дерматит. Новое в этиологии, эпидемиологии, клинике, диагностике и лечении // Дисс. д–ра мед. наук в форме науч. доклада. М., 1992.
9. Соколова Т.В. Чесотка. Новое в этиологии, эпидемиологии, клинике, диагностике, лечении и профилактике (лекция). // Рос. журн. кожн. и вен. болезней, N 1, 2001, с. 27–39.
10. Фицпатрик Т, Джонсон Р, Вулф М, Сюрмонд Д. Дерматология. Атлас–справочник. М.: Практика, 1999, с. 850–856.
.
Язвы и струпья на коже черепа: изображения, причины и лечение
Язвы или струпья на коже черепа часто безвредны и проходят сами по себе. Однако иногда они могут быть признаком состояния, которое может потребовать лечения, например псориаза, контактного дерматита или головных вшей.
В этой статье мы рассмотрим возможные причины появления язв или струпьев на коже черепа и варианты их лечения. Мы также рассказываем о советах по профилактике и о том, когда следует обратиться к врачу.
Псориаз — это состояние, при котором организм заменяет клетки кожи намного быстрее, чем обычно, что вызывает появление сухих, красных и чешуйчатых пятен на коже.Эти пятна могут возникать практически на любом участке тела, включая кожу головы.
Люди с псориазом кожи головы могут испытывать зуд и шелушение кожи, напоминающее перхоть. Расчесывание пораженных участков может вызвать струпья, язвы, кровотечение и временную потерю волос.
Могут помочь специальные шампуни, особенно содержащие каменноугольную смолу. Врачи также могут назначить пероральные и местные лекарства, чтобы облегчить симптомы и предотвратить обострения.
Некоторые люди с псориазом обнаруживают, что определенные факторы вызывают или усугубляют их симптомы.Выявление и предотвращение этих триггеров, которые могут включать стресс или определенные продукты, могут помочь.
Контактный дерматит — это тип экземы, вызывающий сухость, покраснение и волдыри на коже. Это происходит при прямом контакте раздражающего вещества с кожей человека. Когда на коже головы развивается контактный дерматит, раздражающим веществом часто является шампунь, средство для волос или мыло.
Контактный дерматит обычно проходит сам по себе, когда человек идентифицирует и избегает раздражителя.Если сыпь очень болезненная или зудящая, врач может назначить лечебный шампунь или кортикостероид для облегчения симптомов.
Легкая травма кожи головы может вызвать порез или царапину. Обычно небольшие порезы и царапины можно лечить дома, но если рана большая и болезненная, может потребоваться медицинская помощь. Избегание раздражителей, таких как шампунь и средства для укладки, может помочь ускорить заживление.
При травме кожи головы можно инфицироваться, вызывая болезненные струпья, волдыри и отек.Признаки инфекции могут включать:
- боль или болезненность вокруг травмы
- красные полосы, выходящие из травмы
- медленное заживление
- лихорадка
Для обеспечения быстрого выздоровления и снижения риска осложнений важно обратиться к врачу при подозрении на инфекцию. Большинство бактериальных инфекций хорошо поддаются лечению антибиотиками.
Импетиго — это бактериальная инфекция кожи, вызывающая волдыри и язвы. Язвы могут вызывать зуд и обычно появляются на лице и во рту, но иногда могут развиваться на коже головы или на линии роста волос.
Импетиго может возникнуть после попадания бактерий Staphylococcus или Streptococcus в разрез или рану. Инфекция очень заразна и часто встречается у маленьких детей.
Хотя легкое импетиго может пройти само по себе, быстрое лечение по-прежнему имеет решающее значение. Врач может назначить местные или пероральные антибиотики, чтобы помочь:
- предотвратить обострение инфекции
- снизить риск передачи инфекции другим
- снизить риск осложнений
Фолликулит — это инфекция волосяных фолликулов, которая может вызвать прыщи, похожие на прыщи, или твердые язвы.Это часто бывает после удаления волос, особенно после бритья.
Легкий фолликулит часто проходит сам по себе, но лучше не брить голову, пока симптомы не исчезнут. Если фолликулит болезненен или ухудшается, врач может назначить лечение антибиотиками.
Для людей, которые бреют голову, следующие меры могут помочь предотвратить фолликулит на коже головы:
- отшелушивание кожи головы перед бритьем
- увлажнение кожи и нанесение крема или геля перед бритьем
- всегда используйте чистую острую бритву
- нанесение средства после бритья
Угри — это кожное заболевание, которое может вызывать появление прыщей и других повреждений на участках тела, где есть волосяные фолликулы, включая кожу головы.Прыщи обычно возникают, когда волосяные фолликулы забиваются жиром, омертвевшими клетками кожи и бактериями, поэтому у людей с жирными волосами повышается вероятность появления прыщей на коже головы.
Прыщи на коже головы часто проходят сами по себе, но в тяжелых случаях они могут повлиять на рост волос или вызвать боль. Людям следует избегать выщипывания и царапания прыщей, поскольку это может ухудшить симптомы или привести к дальнейшим высыпаниям.
Можно лечить прыщи на коже головы в домашних условиях с помощью лечебных шампуней и регулярного мытья волос. При тяжелых или стойких угрях врач может назначить лекарства от прыщей или антибиотики.
Головные вши — это крошечные насекомые размером меньше рисового зерна, обитающие в человеческих волосах. Они откладывают яйца у основания стержня волоса и выживают, питаясь крошечным количеством крови из кожи головы.
Со временем из этих яиц вылупляются все большие и большие заражения. Головные вши очень заразны, особенно среди детей, которые находятся в тесном контакте друг с другом или пользуются щетками и средствами по уходу за волосами.
Головные вши могут вызывать сильный зуд. Расчесывание кожи головы может вызвать появление язв и струпьев, которые еще больше усугубят зуд.Эти язвы могут инфицироваться, что может потребовать лечения антибиотиками.
Люди могут лечить головных вшей дома с помощью лечебных шампуней и с помощью специальных гребней для уничтожения вшей и удаления их яиц с волос. Чтобы полностью избавиться от вшей, может потребоваться несколько процедур. Для достижения наилучшего результата лучше всего тщательно следовать инструкциям, прилагаемым к средствам от вшей.
Себорейный дерматит — распространенное заболевание, вызывающее покраснение, зуд и шелушение кожи.Эта сыпь часто возникает на коже головы или около линии роста волос.
Себорейный дерматит может выглядеть жирным или чешуйчатым, а в тяжелых случаях может вызывать выпуклости вокруг линии роста волос. Расчесывание сыпи может привести к травмам кожи головы.
Младенцы часто болеют себорейным дерматитом, который называется колыбелью. Шапочка колыбели обычно очищается сама по себе ко второму дню рождения ребенка. Увлажнение кожи головы младенца и нежный массаж пораженного участка могут помочь облегчить симптомы.
У взрослых с себорейным дерматитом стресс или другие триггеры могут вызывать частое повторение симптомов.Выявление этих триггеров и управление ими может помочь предотвратить вспышки. Также может быть полезно использование противогрибковых шампуней и кремов со стероидами для местного применения.
Если себорейный дерматит инфицирован из-за частого расчесывания, врач может назначить антибиотики.
Кисты представляют собой мешочки, заполненные жидкостью, которые могут развиваться чуть ниже кожи. Они могут различаться по размеру, могут быть болезненными или болезненными. Кисты, которые развиваются на коже черепа, обычно представляют собой трихилеммальные кисты.
По мере роста киста может лопнуть, вызывая язвы и струпья.Частое прикосновение к кисте или попытка лопнуть ее могут повредить кожу, что также может привести к появлению язв и струпьев, а также к инфекциям. Кисты часто возникают после травм кожи, а также могут возникать, когда масло забивает волосяной фолликул.
Кисты, которые лопаются, имеют тенденцию повторно заполняться и возвращаться. Если лечить их дома теплыми компрессами, киста будет быстрее стекать. Если киста вызывает проблемы, врач может ее удалить.
Человек должен также обратиться к врачу, если киста инфицирована. Для лечения инфицированной кисты могут потребоваться антибиотики.
Многие причины язв и корочек на коже черепа, например псориаз, не заразны. И хотя лекарства и средства защиты от образа жизни могут помочь контролировать симптомы кожных заболеваний, включая псориаз и себорейный дерматит, они не могут полностью их предотвратить.
Некоторые другие причины язв на коже черепа можно предотвратить. Вот несколько стратегий:
- заставлять детей регулярно мыть руки и избегать тесного контакта с детьми, у которых есть инфекции
- регулярно мыть волосы, чтобы предотвратить прыщи и снизить риск инфекций кожи головы после травм
- избегать чрезмерного касания или царапания кожи головы
- Использование шампуня, который не раздражает и не сушит кожу головы.
- Обращение к врачу по поводу проблем с кожей головы, которые не проходят сами по себе.
Корки и язвы на коже головы часто безвредны и проходят самостоятельно без лечения.Тем не менее, люди должны поговорить с врачом, если корки или язвы:
- очень болезненны или зудят
- не начинают проясняться через несколько дней
- продолжают повторяться или ухудшаться
- на голове маленького ребенка
Люди также должны как можно скорее поговорить с медицинским работником, если:
- поднялась температура
- кожа головы опухла
- есть признаки инфекции, такие как красные полосы, исходящие от язв
- человек с струпья или язвы находится на диализе или проходит курс лечения рака
Есть много возможных причин появления язв или струпьев на коже черепа.Хотя многие поражения на коже головы безвредны, некоторые из них могут быть признаком основного заболевания.
Обратитесь к врачу, если язвы и струпья не проходят сами по себе, продолжают появляться, очень болезненны или зудят. Человек должен немедленно обратиться за медицинской помощью, если он подозревает, что корки и язвы могут быть инфицированы.
Язвы и струпья на коже черепа: изображения, причины и лечение
Язвы или струпья на коже черепа часто безвредны и проходят сами по себе. Однако иногда они могут быть признаком состояния, которое может потребовать лечения, например псориаза, контактного дерматита или головных вшей.
В этой статье мы рассмотрим возможные причины появления язв или струпьев на коже черепа и варианты их лечения. Мы также рассказываем о советах по профилактике и о том, когда следует обратиться к врачу.
Псориаз — это состояние, при котором организм заменяет клетки кожи намного быстрее, чем обычно, что вызывает появление сухих, красных и чешуйчатых пятен на коже. Эти пятна могут возникать практически на любом участке тела, включая кожу головы.
Люди с псориазом кожи головы могут испытывать зуд и шелушение кожи, напоминающее перхоть. Расчесывание пораженных участков может вызвать струпья, язвы, кровотечение и временную потерю волос.
Могут помочь специальные шампуни, особенно содержащие каменноугольную смолу. Врачи также могут назначить пероральные и местные лекарства, чтобы облегчить симптомы и предотвратить обострения.
Некоторые люди с псориазом обнаруживают, что определенные факторы вызывают или усугубляют их симптомы. Выявление и предотвращение этих триггеров, которые могут включать стресс или определенные продукты, могут помочь.
Контактный дерматит — это тип экземы, вызывающий сухость, покраснение и волдыри на коже. Это происходит при прямом контакте раздражающего вещества с кожей человека.Когда на коже головы развивается контактный дерматит, раздражающим веществом часто является шампунь, средство для волос или мыло.
Контактный дерматит обычно проходит сам по себе, когда человек идентифицирует и избегает раздражителя. Если сыпь очень болезненная или зудящая, врач может назначить лечебный шампунь или кортикостероид для облегчения симптомов.
Легкая травма кожи головы может вызвать порез или царапину. Обычно небольшие порезы и царапины можно лечить дома, но если рана большая и болезненная, может потребоваться медицинская помощь.Избегание раздражителей, таких как шампунь и средства для укладки, может помочь ускорить заживление.
При травме кожи головы можно инфицироваться, вызывая болезненные струпья, волдыри и отек. Признаки инфекции могут включать:
- боль или болезненность вокруг травмы
- красные полосы, выходящие из травмы
- медленное заживление
- лихорадка
Для обеспечения быстрого выздоровления и снижения риска осложнений важно обратиться к врачу при подозрении на инфекцию.Большинство бактериальных инфекций хорошо поддаются лечению антибиотиками.
Импетиго — это бактериальная инфекция кожи, вызывающая волдыри и язвы. Язвы могут вызывать зуд и обычно появляются на лице и во рту, но иногда могут развиваться на коже головы или на линии роста волос.
Импетиго может возникнуть после попадания бактерий Staphylococcus или Streptococcus в разрез или рану. Инфекция очень заразна и часто встречается у маленьких детей.
Хотя легкое импетиго может пройти само по себе, быстрое лечение по-прежнему имеет решающее значение.Врач может назначить местные или пероральные антибиотики, чтобы помочь:
- предотвратить обострение инфекции
- снизить риск передачи инфекции другим
- снизить риск осложнений
Фолликулит — это инфекция волосяных фолликулов, которая может вызвать прыщи, похожие на прыщи, или твердые язвы. Это часто бывает после удаления волос, особенно после бритья.
Легкий фолликулит часто проходит сам по себе, но лучше не брить голову, пока симптомы не исчезнут.Если фолликулит болезненен или ухудшается, врач может назначить лечение антибиотиками.
Для людей, которые бреют голову, следующие меры могут помочь предотвратить фолликулит на коже головы:
- отшелушивание кожи головы перед бритьем
- увлажнение кожи и нанесение крема или геля перед бритьем
- всегда используйте чистую острую бритву
- нанесение средства после бритья
Угри — это кожное заболевание, которое может вызывать появление прыщей и других повреждений на участках тела, где есть волосяные фолликулы, включая кожу головы.Прыщи обычно возникают, когда волосяные фолликулы забиваются жиром, омертвевшими клетками кожи и бактериями, поэтому у людей с жирными волосами повышается вероятность появления прыщей на коже головы.
Прыщи на коже головы часто проходят сами по себе, но в тяжелых случаях они могут повлиять на рост волос или вызвать боль. Людям следует избегать выщипывания и царапания прыщей, поскольку это может ухудшить симптомы или привести к дальнейшим высыпаниям.
Можно лечить прыщи на коже головы в домашних условиях с помощью лечебных шампуней и регулярного мытья волос. При тяжелых или стойких угрях врач может назначить лекарства от прыщей или антибиотики.
Головные вши — это крошечные насекомые размером меньше рисового зерна, обитающие в человеческих волосах. Они откладывают яйца у основания стержня волоса и выживают, питаясь крошечным количеством крови из кожи головы.
Со временем из этих яиц вылупляются все большие и большие заражения. Головные вши очень заразны, особенно среди детей, которые находятся в тесном контакте друг с другом или пользуются щетками и средствами по уходу за волосами.
Головные вши могут вызывать сильный зуд. Расчесывание кожи головы может вызвать появление язв и струпьев, которые еще больше усугубят зуд.Эти язвы могут инфицироваться, что может потребовать лечения антибиотиками.
Люди могут лечить головных вшей дома с помощью лечебных шампуней и с помощью специальных гребней для уничтожения вшей и удаления их яиц с волос. Чтобы полностью избавиться от вшей, может потребоваться несколько процедур. Для достижения наилучшего результата лучше всего тщательно следовать инструкциям, прилагаемым к средствам от вшей.
Себорейный дерматит — распространенное заболевание, вызывающее покраснение, зуд и шелушение кожи.Эта сыпь часто возникает на коже головы или около линии роста волос.
Себорейный дерматит может выглядеть жирным или чешуйчатым, а в тяжелых случаях может вызывать выпуклости вокруг линии роста волос. Расчесывание сыпи может привести к травмам кожи головы.
Младенцы часто болеют себорейным дерматитом, который называется колыбелью. Шапочка колыбели обычно очищается сама по себе ко второму дню рождения ребенка. Увлажнение кожи головы младенца и нежный массаж пораженного участка могут помочь облегчить симптомы.
У взрослых с себорейным дерматитом стресс или другие триггеры могут вызывать частое повторение симптомов.Выявление этих триггеров и управление ими может помочь предотвратить вспышки. Также может быть полезно использование противогрибковых шампуней и кремов со стероидами для местного применения.
Если себорейный дерматит инфицирован из-за частого расчесывания, врач может назначить антибиотики.
Кисты представляют собой мешочки, заполненные жидкостью, которые могут развиваться чуть ниже кожи. Они могут различаться по размеру, могут быть болезненными или болезненными. Кисты, которые развиваются на коже черепа, обычно представляют собой трихилеммальные кисты.
По мере роста киста может лопнуть, вызывая язвы и струпья.Частое прикосновение к кисте или попытка лопнуть ее могут повредить кожу, что также может привести к появлению язв и струпьев, а также к инфекциям. Кисты часто возникают после травм кожи, а также могут возникать, когда масло забивает волосяной фолликул.
Кисты, которые лопаются, имеют тенденцию повторно заполняться и возвращаться. Если лечить их дома теплыми компрессами, киста будет быстрее стекать. Если киста вызывает проблемы, врач может ее удалить.
Человек должен также обратиться к врачу, если киста инфицирована. Для лечения инфицированной кисты могут потребоваться антибиотики.
Многие причины язв и корочек на коже черепа, например псориаз, не заразны. И хотя лекарства и средства защиты от образа жизни могут помочь контролировать симптомы кожных заболеваний, включая псориаз и себорейный дерматит, они не могут полностью их предотвратить.
Некоторые другие причины язв на коже черепа можно предотвратить. Вот несколько стратегий:
- заставлять детей регулярно мыть руки и избегать тесного контакта с детьми, у которых есть инфекции
- регулярно мыть волосы, чтобы предотвратить прыщи и снизить риск инфекций кожи головы после травм
- избегать чрезмерного касания или царапания кожи головы
- Использование шампуня, который не раздражает и не сушит кожу головы.
- Обращение к врачу по поводу проблем с кожей головы, которые не проходят сами по себе.
Корки и язвы на коже головы часто безвредны и проходят самостоятельно без лечения.Тем не менее, люди должны поговорить с врачом, если корки или язвы:
- очень болезненны или зудят
- не начинают проясняться через несколько дней
- продолжают повторяться или ухудшаться
- на голове маленького ребенка
Люди также должны как можно скорее поговорить с медицинским работником, если:
- поднялась температура
- кожа головы опухла
- есть признаки инфекции, такие как красные полосы, исходящие от язв
- человек с струпья или язвы находится на диализе или проходит курс лечения рака
Есть много возможных причин появления язв или струпьев на коже черепа.Хотя многие поражения на коже головы безвредны, некоторые из них могут быть признаком основного заболевания.
Обратитесь к врачу, если язвы и струпья не проходят сами по себе, продолжают появляться, очень болезненны или зудят. Человек должен немедленно обратиться за медицинской помощью, если он подозревает, что корки и язвы могут быть инфицированы.
Почему у меня корки на коже головы ?!
Пятна, струпья, шишки или сыпь на коже головы могут быть вызваны множеством разных причин, но первое, что нужно знать, это то, что они, как правило, не являются чем-то ужасно серьезным, несмотря на то, что вызывают беспокойство!
Ваш первый шаг — выяснить, что происходит.Вот несколько возможных причин появления корок на коже черепа — проверьте, применимы ли они к вам.
Постоянные хронические кожные заболевания:- Псориаз кожи головы : может вызывать появление толстых серебристо-серых чешуек или бугорков на коже головы, за ушами и вокруг линии роста волос
- Экзема кожи головы : раздраженная, красная или воспаленная экзема кожи головы
- Кожный или себорейный дерматит : зудящая, шелушащаяся или шелушащаяся кожа, которая может усугубляться дрожжевой инфекцией или перхотью.
- Инфекции стержня волоса или кожи:
- Угри кожи головы: поры забиты, которые могут усугубиться инфекцией
- Фолликулит: обычно бактериальная или грибковая инфекция волосяного фолликула
- Стригущий лишай волосистой части головы: Зудящая грибковая инфекция волос и кожи
- Импетиго : бактериальная инфекция, для устранения которой обычно требуются антибиотики.
- Ветряная оспа или опоясывающий лишай: сначала проявляется в виде пустул / пятен, а затем в виде зудящих корочек
- Контактный дерматит : аллергическая реакция на что-то, к чему вы прикасались или наносили на кожу головы
- Порезы или легкие травмы : если вы поцарапали или ударились головой, она может заразиться и образоваться корка более
- Головные вши: крошечных паразитов на коже черепа, которые могут сильно зудеть и вызывать струпья при сильном заражении; легко диагностируется, так как вы можете видеть вшей, когда расчесываете волосы
- Туалетные принадлежности : чувствительность к используемому шампуню или гелем для душа может вызвать зуд и корки
- Стресс : даже если большую часть времени вы держите под контролем сухую или чувствительную кожу, стресс может вызвать обострение и привести к появлению корок или шишек на коже головы.
- Плохо диета : если у вас на коже головы высыпается, посмотрите, что вы ели; возможно, вы к чему-то чувствительны или не получаете питательных веществ, необходимых для поддержания здоровья и упругости кожи.
Довольно часто, проявив немного внимания и осторожности, можно внести изменения, которые позволят довольно эффективно решить проблему. Если проблемы с кожей головы не исчезнут в течение недели, очень болезненны, повторяются или проявляются признаки инфекции, обратитесь к терапевту.
Три простых стратегии для здоровья кожи головы:
- Через день: вымойте волосы натуральным шампунем без SLS, без запаха и раздражения. Balmonds Natural Shampoo & Body Wash — это очень чистое и нежное мытье без каких-либо неприятных неприятностей!
- Каждую неделю: Обработайте кожу головы очищающей и кондиционирующей процедурой на ночь. Balmonds Scalp Oil — это отмеченное наградами противомикробное масло для кожи головы.
- Все время : повышайте сопротивляемость своего тела с помощью хорошей диеты и стратегий снятия стресса.В нашем блоге «7 главных советов для естественно здоровой кожи» вы узнаете об изменениях образа жизни, которые вы можете внести, чтобы сохранить свою кожу в здоровом состоянии.
Рекомендуемые товары:
Масло для кожи головы бальзама
с чайным деревом, крапивой, бурачником и розмарином
Натуральный шампунь и гель для душа Balmonds
с календулой и ромашкой
Для клиентов из США и Канады
Заказ прямо с нашего веб-сайта в США www.balmonds.com
Важное примечание
Если вам требуется медицинская консультация, мы рекомендуем вам всегда обращаться к своему лечащему врачу.
Если вы или кто-то, за кем вы ухаживаете, кажется, очень плохо себя чувствуете, вам становится хуже или вы думаете, что что-то серьезно не так, немедленно обратитесь в службу экстренной помощи. За общими медицинскими советами обращайтесь к своему лечащему врачу, эта статья не содержит и не заменяет медицинские советы.
Не откладывайте получение помощи, если вы беспокоитесь. Доверяй своим инстинктам.
Головные вши (головной педикулез) у взрослых: состояние, методы лечения и фотографии — обзор
52127 34 Информация для ВзрослыеДетиМладенцыПодросток подпись идет сюда…Изображения головного педикулеза (головных вшей)
Обзор
Головные вши (pediculosis capitis) очень заразны, и наиболее заметным признаком заражения головными вшами является сильный зуд кожи головы.
Человеческая вошь — крошечное насекомое, питающееся человеческой кровью. Самка вшей откладывает яйца (гниды) на стержне волоса близко к коже черепа, и они приклеиваются к стержню волоса. Гниды вылупляются примерно через 8–10 дней и начинают питаться оставшимися взрослыми особями.Гниды могут оставаться живыми в течение длительного периода времени вне тела, например, на расческах, мебели или постельном белье.
Кто в опасности?
Головные вши встречаются у людей всех возрастов и рас. Самцы поражаются несколько реже, чем самки. Дети наиболее подвержены заражению головными вшами, и эпидемии могут возникать в школах, детских садах и яслях, но взрослые могут заразиться, чаще всего при контакте с инфицированными детьми. Случались также эпидемии в домах престарелых.В Соединенных Штатах афроамериканцы страдают реже, потому что форма когтей вшей лучше подходит для того, чтобы хвататься за волосы белых или азиатских людей.
Признаки и симптомы
Наиболее частые места заражения головными вшами включают:
- Кожа головы, особенно линия роста волос около шеи
- За ушами
- Шея
На коже головы и волосах можно увидеть подвижные вши или неподвижные гниды.Каждая вошь имеет длину примерно 1-2 мм и имеет бело-серый цвет. Белые гниды меньше (0,5 мм), прочно прикреплены к стержню волоса и обычно расположены очень близко к коже головы. При более длительном заражении гниды могут находиться дальше от кожи головы. Кроме того, на коже головы, шее и плечах можно увидеть небольшие красные шишки. При агрессивном расчесывании эти шишки могут покрыться корками.
Рекомендации по уходу за собой
Следующие меры по уходу могут быть полезны, если вы считаете, что у вас головные вши:
- Ищите вшей и гнид на влажных волосах с помощью зубчатого гребня (гребешка от вшей).Осмотрите кожу головы при ярком освещении, при необходимости с помощью увеличительного стекла.
- Используйте безрецептурные лекарства от головных вшей в точном соответствии с указаниями. Эти лекарства являются инсектицидами, и их не следует применять в большем количестве или чаще, чем рекомендуется. Эти лекарства не рекомендуются детям младше 2 лет.
- Стирайте предметы домашнего обихода, такие как постельное белье, полотенца и головные уборы, в горячей воде и сушите их в горячем режиме не менее 20 минут.
- Вымойте любой предмет, с которым инфицированный человек контактировал в течение последних 48 часов, в горячей воде в течение не менее 5 минут.
- Запечатайте потенциально загрязненные, но не подлежащие стирке предметы в полиэтиленовые пакеты на 2 недели. (Вши умрут в течение 2 дней, а гниды вылупятся и умрут в течение 2 недель.)
- Пропылесосьте все полы и мебель, которые контактировали с инфицированным человеком.
- Не используйте расчески, щетки для волос, головные уборы, полотенца, постельное белье, одежду, наушники, мягкие игрушки или другие личные вещи с лицами, у которых есть головные вши.
Когда обращаться за медицинской помощью
Обратитесь к врачу, если меры самопомощи не помогли избавиться от вшей.Также обратитесь к врачу, если вы заметили какие-либо признаки бактериальной инфекции на голове или рядом с ней, такие как покраснение, отек, боль или гной. Кроме того, если вы беременны, позвоните врачу перед применением любых лекарств от вшей.
Лечение, которое может назначить ваш врач
Чтобы диагностировать вшей, врач должен увидеть вошь или гнид на коже черепа. Иногда лампа Вуда используется для поиска вшей и гнид. В этой процедуре врач направляет черный свет на кожу головы, и насекомые и яйца выглядят как желто-зеленые флуоресцентные пятна под этим светом.
После подтверждения диагноза педикулеза врач может порекомендовать одно или несколько из следующих методов лечения в дополнение к мерам самообслуживания, описанным выше:
- Лосьон или шампунь с перметрином
- Лосьон с малатионом
- Лосьон, крем или шампунь с линданом (больше не используются из-за потенциальной токсичности)
- Таблетки ивермектина
Надежных ссылок
MedlinePlus: Головные вшиКлиническая информация и дифференциальная диагностика головного педикулеза (головных вшей)
Список литературы
Болонья, Жан Л., изд. Дерматология , стр.1324-1326. Нью-Йорк: Мосби, 2003.
.Импетиго — Зараженные язвы
Это симптом вашего ребенка?
- Монетообразные язвы на коже, покрытые струпьями
- Инфицированные корки цвета меда
- Инфекция кожи, вызванная бактериями
Симптомы импетиго
- Язвы размером менее 1 дюйма (2,5 см)
- Часто покрывается мягкой желто-коричневой коркой или коркой.
- Струп может стекать гной или желтую жидкость с и на
- Начинается с небольших красных бугорков.Они быстро превращаются в мутные волдыри или прыщи. Затем они превращаются в открытые язвы, из которых вытекает жидкость или гной.
- Язвы увеличиваются в размере
- Любая язва или рана, которая растет и не заживает, обычно является импетиго.
Причина импетиго
- Кожная инфекция, вызванная бактериями. Начинается с небольшого разрыва кожи. Примеры: царапина или укус насекомого.
- Наиболее распространенными бактериями являются Staph и Strep. Если у ребенка болит горло, у него также может быть стрептококковая ангина.Быстрый тест на стрептококк даст ответ.
- Импетиго часто распространяется и увеличивается в количестве от царапин.
Когда вызывать импетиго — инфицированные язвы
Позвоните врачу или обратитесь за помощью сейчас
- Моча розового или чайного цвета
- Лихорадка и распространяющееся покраснение вокруг импетиго
- Ваш ребенок выглядит или ведет себя очень больным
- Вы считаете, что вашего ребенка нужно осмотреть, и проблема является неотложной
Обратиться к врачу в течение 24 часов
- Распространение покраснения вокруг импетиго и отсутствие лихорадки
- Присутствует лихорадка или боль в горле
- Болезнь больше 1 дюйма (2.5 см) в диаметре
- Язвы и корки внутри носа
- Импетиго усиливается после 48 часов приема мази с антибиотиком
- Вы думаете, что вашего ребенка нужно осмотреть, но проблема не срочна
Связаться с врачом в рабочее время
- Импетиго у 2 или более детей (например, братьев и сестер или в игровых группах)
- Ребенок занимается контактными видами спорта. Причина: предотвратить распространение.
- 3 или более язвы импетиго. Причина: может потребоваться пероральный антибиотик. У многих из этих детей также есть стрептококковая ангина.
- Не зажило после 1 недели применения мази с антибиотиком
- У вас есть другие вопросы или опасения
Самостоятельный уход на дому
- Легкое импетиго (1 или 2 язвы, начавшиеся после царапины или укуса насекомого)
Пункты неотложной помощи детям Сиэтла
Если болезнь или травма вашего ребенка опасны для жизни, звоните 911.
Рекомендации по уходу за импетиго
- Что следует знать об импетиго:
- Импетиго — это кожная инфекция.Чаще всего оно начинается с царапины или укуса насекомого.
- Обычно поддается лечению любой мазью с антибиотиком.
- Вот несколько советов по уходу, которые должны помочь.
- Удаление корки:
- Смочите корку теплой водой с мылом. Бактерии живут под паршой.
- Мазь с антибиотиком:
- Нанесите мазь с антибиотиком (например, Полиспорин) на язвы. Рецепт не требуется.Вы также можете использовать тот, который у вас уже есть.
- Делайте это 3 раза в день.
- Накройте его повязкой (например, лейкопластырем), чтобы предотвратить царапины и распространение.
- Повторяйте умывание, мазь и повязку 3 раза в день.
- Не ковырять язвы:
- Помогите своему ребенку не царапать и не ковырять язвочки. Это распространяет импетиго.
- Вернуться в школу:
- Импетиго передается другим людям при контакте с поражениями кожи.
- Часто мойте руки. Старайтесь не трогать язвочки.
- При легком импетиго (1 или 2 язвы) можно пойти в школу, если оно закрыто.
- При тяжелом импетиго ребенку необходимо принимать пероральный антибиотик более 24 часов. Тогда ваш ребенок может вернуться в школу.
- Контактный спорт. Как правило, необходимо принимать антибиотики в течение 3 дней, прежде чем вернуться в спорт. Не должно быть гноя или дренажа. Уточните у тренера команды, есть ли он.
- Чего ожидать:
- Болезнь перестает расти через 1-2 дня.
- Кожа заживает за 1 неделю.
- Позвоните своему врачу, если:
- Язвы импетиго увеличиваются после 48 часов приема мази с антибиотиками
- Появляется новая язва импетиго после мази с антибиотиками
- Не заживает в течение 1 недели
- Вы думаете, что ваш ребенок нуждается в осмотре
- Вашему ребенку становится хуже
И помните, обратитесь к врачу, если у вашего ребенка появится какой-либо из симптомов «Позвоните своему врачу».
Отказ от ответственности: эта медицинская информация предназначена только для образовательных целей.Вы, читатель, несете полную ответственность за то, как вы решите его использовать.
Последняя редакция: 27.03.2021
Последняя редакция: 11.03.2021
Авторские права 2000-2021. Schmitt Pediatric Guidelines LLC.
Krames Online — Обрезание взрослых
Обрезание — это процедура удаления крайней плоти, свободной складки кожи, покрывающей головку полового члена. У вас может быть состояние, требующее обрезания. Или вы можете захотеть сделать обрезание по личным причинам.В любом случае вы захотите знать, чего ожидать. Читайте дальше, чтобы узнать больше об обрезании взрослых и о том, как это делается.
Перед процедурой
Сообщите своему врачу обо всех лекарствах, которые вы принимаете, и о любых аллергиях, которые у вас есть. Крем для обезболивания кожи полового члена можно наносить за 30-60 минут до процедуры. После процедуры появится припухлость и болезненность, поэтому попросите взрослого члена семьи или друга отвезти вас домой.
Во время процедуры
Пенис и прилегающая зона очищены и подготовлены к процедуре.
В руку или руку вводится капельница для внутривенного введения. Он поставляет жидкости и лекарства. Это может включать лекарство (анестезию) для предотвращения боли. В зависимости от того, какой тип анестезии вы получаете, во время процедуры вы можете бодрствовать, чувствовать сонливость или спать. Кожа полового члена также может быть обезболена инъекциями местной анестезии.
При онемении полового члена, сонливости или засыпании на крайней плоти делаются надрезы (надрезы).Затем крайняя плоть удаляется.
Разрезы закрываются швами или хирургическим клеем.
Разрез покрыт мазью. На половой член накладывается повязка.
После процедуры
Вы попадете в зону восстановления, где вы оправитесь от анестезии. Медсестры будут следить за вами, пока вы отдыхаете. При необходимости они также могут дать вам обезболивающее.Ваш лечащий врач скажет вам, когда вы можете пойти домой. Это будет в тот же день. Когда вы собираетесь пойти домой, наденьте облегающее и короткое нижнее белье. Это поможет удержать повязку на месте. Вам также дадут инструкции по уходу, когда вы вернетесь домой.
Чего ожидать
Вероятно, вы увидите корку крови или желтоватый налет вокруг головки полового члена. Не удаляйте корки. Ничего страшного, если они отвалятся сами.
Пенис набухнет.Может немного кровоточить вокруг разреза.
Головка полового члена будет красной или черно-синей.
Первые несколько дней у вас могут быть боли при мочеиспускании.
Примите обезболивающее в соответствии с указаниями врача.
Исцеление длится около 2 недель. Швы должны рассосаться сами по себе.
Уход за пенисом
Вы можете принять душ через 24 часа после операции. После высыхания осторожно промокните пенис насухо.
Не принимайте ванну, не пользуйтесь гидромассажной ванной, джакузи или бассейном в течение 2 недель после операции.
Следуйте инструкциям врача по уходу за перевязками. Меняйте или снимайте повязку только по указанию врача.Скорее всего, это будет на следующий день после операции.
Не вступайте в половые отношения в течение 4–6 недель после операции. Эрекция может привести к открытию разрезов. Спросите своего врача, что вы можете сделать, чтобы остановить эрекцию.
Последующее наблюдение
Запишитесь на прием к врачу или по рекомендации.
Когда звонить своему врачу
Немедленно позвоните поставщику медицинских услуг, если у вас есть одно из следующего:
Лихорадка 100.4 ° F (38 ° C) или выше, или по указанию поставщика
Еще большее покраснение, синяк или припухлость полового члена
Выделения обильные, зеленоватого цвета или продолжающиеся более недели
Кровотечение, которое не удается остановить легким нажатием
Отсутствие мочеиспускания
© 2000-2021 Компания StayWell, LLC.Все права защищены. Эта информация не предназначена для замены профессиональной медицинской помощи. Всегда следуйте инструкциям лечащего врача.
Себорейный дерматит у взрослых
J Clin Aesthet Dermatol. 2011 May; 4 (5): 32–38.
Отчет о состоянии практического тематического менеджмента
Директор программы резидентуры по дерматологии, Медицинский центр Valley Hospital, Лас-Вегас, Невада
Автор, отвечающий за переписку.РАСКРЫТИЕ: Dr.Дель Россо — консультант, спикер и / или исследователь в компаниях Allergan, Coria, Galderma, Graceway, Intendis, Leo Pharma, Medicis, Onset Therapeutics, Ortho Dermatology, PharmaDerm, Promius, Quinnova, Ranbaxy, SkinMedica, Stiefel, Triax, Unilever, и Уорнер Чилкотт.
Эта статья цитируется в других статьях в PMC.Abstract
Себорейный дерматит — распространенное хроническое рецидивирующее воспалительное заболевание, которое чаще всего поражает взрослых; однако также встречается более преходящая детская форма.Окончательная причина себорейного дерматита неизвестна. Тем не менее, распространение видов Malassezia было описано как способствующий фактор. Взрослая форма себорейного дерматита поражает примерно пять процентов населения в целом. Заболевание обычно поражает кожу головы, лицо и периаурикулярную область, в некоторых случаях также поражаются центральная часть грудной клетки, подмышечные впадины и половые органы. Зуд не всегда присутствует и встречается относительно часто, особенно при заболеваниях кожи головы.Доступны различные методы лечения, включая местные кортикостероиды, местные противогрибковые средства, местные ингибиторы кальциневрина и, с недавних пор, нестероидный крем-приспособление. В этой статье рассматривается практическое актуальное лечение себорейного дерматита в Соединенных Штатах Америки с уделением особого внимания взрослому населению.
Себорейный дерматит (СД) — хроническое воспалительное заболевание кожи, которое у иммунокомпетентных взрослых пациентов характеризуется периодами обострения и ремиссии. Сообщаемая распространенность SD среди взрослого населения в целом колеблется от 1 до 5 процентов, и расстройство может затронуть любую этническую принадлежность. 1, 2 Существует преходящая детская форма SD, которая проявляется и разрешается в течение первых 3-4 месяцев жизни; однако некоторые случаи могут быть более стойкими с рецидивами в течение нескольких месяцев. Инфантильная SD может быть ограничена поражением кожи головы («колыбель») или может быть более диффузной. Взрослая форма SD, которая гораздо более распространена, чем детская SD, и, по-видимому, больше поражает мужчин, чем женщин, может сначала проявиться в период полового созревания, что коррелирует с увеличением кожных липидов в результате развития сальных желез под действием андрогенов и секреции кожного сала. 3 Течение СД у взрослых у пораженных индивидуумов варьирует в течение взрослого возраста, при этом некоторые отмечают только эпизодические периоды обострений, а у других наблюдается более выраженная хроническая форма с более частыми рецидивами. Отмечено частое наличие СД в возрасте после 50 лет. 3, 4
У пациентов с синдромом приобретенного иммунодефицита (СПИД) частота SD заметно возрастает, поражая от 30 до 80 процентов людей. Это увеличение распространенности SD у людей со СПИДом, вероятно, коррелирует с лимфопенией Т-клеток, влияя на количество клеток CD4 +, участвующих в иммунном надзоре. 3,5–7 На животной модели SD исследователи смогли смоделировать SD, наблюдаемую у пациентов со СПИДом, показывая очевидную корреляцию с пониженным количеством CD4 + T-лимфоцитов и размножением грибов. 7
Клиническая картина себорейного дерматита у взрослых
SD у взрослых чаще всего проявляется на лице и / или волосистой части головы в виде нечетко очерченных эритематозных пятен, связанных с тонким (отрубевидным) шелушением, с вовлечением одного из участков предпочтения. Эти часто поражаемые участки включают кожу головы, переднюю линию роста волос (), брови, область глабели на лбу, носовые крылатые складки, мелолабиальные складки (), уши (включая наружные каналы, переднюю ушную область, ретроаурикулярную область), центральную часть груди (область грудины) , и область гениталий.Зуд не является обязательным признаком СД у взрослых, но часто присутствует, особенно при поражении кожи головы. Уже давно обсуждается вопрос о том, является ли перхоть (сухой отрубевидный лишай), которая определяется как тонкое шелушение кожи головы без видимого наличия воспаления, частью спектра SD у взрослых, с более свежими данными, предполагающими, что в большинстве случаев перхоть является легкой формой форма SD. 3, 4 Отшелушивание кожи головы, связанное с SD и перхотью, часто вызывает беспокойство в виде хлопьев, которые отслаиваются от кожи головы и часто заметно видны на более темной одежде ().В некоторых случаях SD может приводить к образованию более толстых и сливных участков поражения, иногда с овальными дискоидными бляшками (поражение медальонов) ().
Себорейный дерматит передней линии роста волос, характеризующийся розовой эритемой и мелким шелушением у 68-летнего мужчины европеоидной расы
Себорейный дерматит мелолабиальной складки, характеризующийся розовой эритемой и мелким шелушением у 68-летнего мужчины европеоидной расы
Сильное шелушение кожи головы (перхоть), связанное с продолжающимся отслаиванием чешуек кожи головы, которые падают на темную одежду и легко видны.
Дискоидные, восковые, мелкие, чешуйчатые бляшки себорейного дерматита «медальон» на лице 50-летнего филиппинца женщина
Этиология себорейного дерматита у взрослых
Хотя этиология SD у взрослых точно не известна, есть три основных фактора, которые, по-видимому, играют роль: секреция сальных желез, изменение колонизации и метаболизма кожной микрофлоры (Malassezia spp) , и индивидуальная восприимчивость и реакция хозяина. 8
Роль Malassezia SPP в патогенезе взрослого СД остается спорным. Тем не менее, корреляция между использованием шампуня с кетоконазолом, снижением содержания Malassezia spp, и клиническим улучшением АД кожи головы заставила исследователей подозревать, что эти комменсальные дрожжи играют важную роль. 3 Хотя распространение Malassezia spp было связано с обострением SD, некоторые сообщения опровергают эту связь. 3,9,10 Поскольку Malassezia spp присутствуют не только на поверхности кожи, но и в слоях рогового слоя, различия в методах получения образцов и количественной оценке организма, вероятно, объясняют различия в результатах имеющихся исследований. 3 Malassezia spp , которые наиболее часто ассоциировались с SD, — это M. globosa и M. restricta, оба являются комменсальными дрожжами, которым требуется экзогенный источник липидов. 1, 3
Было высказано предположение, что M. globosa и M. restricta способны разлагать липиды кожного сала с образованием свободных жирных кислот и триглицеридов с последующим потреблением определенных насыщенных жирных кислот. Оставшиеся модифицированные ненасыщенные короткоцепочечные жирные кислоты более способны проникать через кожу и вызывать воспаление. 8 Другое объяснение предполагает изменение иммунной функции или ответа хозяина у пациентов с SD. Наблюдение в SD увеличения естественных клеток-киллеров (NK1 +) и CD16 + клеток, увеличения воспалительных интерлейкинов и активации комплемента в пораженной коже по сравнению с кожей без повреждений и в коже здоровых контролей предполагает усиленный воспалительный ответ у лиц с SD. 11 Отмеченная тяжесть SD у пациентов со СПИДом и наблюдение, что SD повреждения ухудшаются в корреляции с прогрессирующим ухудшением СПИДа, также предполагают, что SD связано с иммунными изменениями и разнообразной реакцией хозяина, детали которых требуют дальнейшего исследования. 3
Ведение себорейного дерматита у взрослых
Основными целями терапии СД являются устранение видимых признаков заболевания и облегчение сопутствующих симптомов, особенно зуда.Поскольку СД ассоциируется с периодическими рецидивами в течение нескольких лет, были определены некоторые профилактические схемы. 8
Тщательные обзоры литературы демонстрируют, что не было выявлено стандартных шкал для оценки тяжести SD, при этом основными критериями оценки результатов были улучшение симптомов, частота рецидивов (краткосрочные), изменения в количестве колоний Malassezia spp , удовлетворенность пациентов и косметическая приемлемость терапии. 8 Несмотря на наличие нескольких клинических испытаний, оценивающих многие методы лечения СД, систематический обзор имеющихся данных утверждает, что несколько рандомизированных контролируемых испытаний «соответствовали критериям клинических данных».” 3, 8 Тем не менее, существует множество исследований, которые демонстрируют эффективные методы лечения СД, затрагивающие как скальп, так и участки голой кожи. 3, 8
Множественные местные методы лечения, в первую очередь шампуни и кремы, использовались для лечения SD волосистой части головы и / или голой кожи. 3, 8 Один обширный обзор вариантов местного лечения СД, затрагивающего кожу головы или другие участки, включал несколько исследований, включающих несколько агентов (количество исследований, N = количество активно лечившихся субъектов): сульфид селена 2.5% шампунь (1, N = 95), раствор пропиленгликоля от 35 до 50% (1, N = 37), 1% крем с гидрокортизоном (3, N> 58), 2% шампунь с кетоконазолом (3, N = 181), кетоконазол 2% крем (4, N = 89), миконазол 2% крем (1, N = 22), бифоназол 1% шампунь (2, N = 59), циклопирокс 1% крем (1, N = 57), циклопирокс 1,5 % шампунь (1, N = 102) и мазь с сукцинатом лития 8% / сульфатом цинка 0,05% (1, N = 82). 3 Другие местные агенты, используемые для лечения СД, включают 1% крем / раствор тербинафина, 1% гель метронидазола и 15% гель азелаиновой кислоты, хотя данные ограничены. 3, 8 В недавно опубликованном «научно обоснованном» обзоре лечения SD была проведена оценка этих же агентов с включением дополнительных исследований и агентов, таких как местные ингибиторы кальциневрина. 8 Ниже обсуждается практическое применение для клинициста с акцентом на основные агенты, используемые для SD, которые были хорошо изучены и оценены в тщательных обзорах. Практическое применение основано на доступных опубликованных данных, подробных обзорах литературы и клиническом опыте.
Шампуни от себорейного дерматита кожи головы
Кетоконазол 2% шампунь (Низорал, McNeil Consumer Healthcare, подразделение McNeil-PPC, Inc.). Кетоконазол представляет собой имидазольное противогрибковое средство, обладающее активностью против Malassezia spp и, возможно, обладающее легким прямым противовоспалительным действием. 3 Всего семь двойных слепых рандомизированных контролируемых носителем исследований были выявлены с использованием шампуня или крема с кетоконазолом в рамках «научно обоснованного» обзора, при этом самое крупное исследование (N = 575) продемонстрировало отличные клинические результаты в 88 процентах случаев. предметы. 8 Важно отметить, что шампунь с 2% кетоконазолом, доступный по рецепту в Соединенных Штатах, оказался более эффективным, чем шампунь с 1% кетоконазолом ( P <0,001), доступный без рецепта в Соединенных Штатах, более эффективен, чем 2,5% шампунь с сульфидом селена ( P = 0,0026) для SD, переносится лучше, чем шампунь с сульфидом селена 2,5%. 12, 13 Обычно рекомендуется использовать шампунь с 2% кетоконазолом дважды в неделю в течение четырех недель. 3,8,12,13 Периодическое использование 2% шампуня с кетоконазолом, например, один раз в неделю, оказалось эффективным в предотвращении рецидива СД. 12, 14 Благоприятный профиль безопасности 2% шампуня с кетоконазолом подтверждается исследованиями, демонстрирующими незначительное чрескожное всасывание и низкий потенциал раздражения или контактной чувствительности. 8
Ciclopirox 1% шампунь (Loprox, Medicis, Скоттсдейл, Аризона). Циклопирокс проявляет противогрибковую активность против Malassezia spp , а также других поверхностных грибов. 3 В обзоре, основанном на фактических данных, была проведена оценка пяти двойных слепых рандомизированных исследований циклопирокса с использованием носителя, включая оценку зависимости реакции от дозы. 8 Использование два раза в неделю представляется оптимальным при обычной продолжительности не менее четырех недель. 3,8,15 Как и в случае с шампунем с 2% кетоконазолом, безопасность и переносимость шампуня циклопирокс 1% весьма благоприятны. 3,8,16
Шампуни прочие. Эффективность при SD кожи головы была продемонстрирована в некоторых исследованиях с сульфидом селена 2.5% шампунь (Selsun, Ross Products Division, Abbott Laboratories, Колумбус, Огайо) и шампунь с пиритионом цинка 1% и 2% (Head & Shoulders, Procter & Gamble), причем некоторые исследования демонстрируют, что первый является более эффективным из двух агенты. 17 Шампунь с 2% -ным кетоконазолом, по-видимому, оказывает более сильное профилактическое действие против рецидива, чем сульфид селена. 12,12,17 Шампуни с салицикловой кислотой могут использоваться для дополнительной пользы для уменьшения шелушения; однако их эффективность не была хорошо изучена для SD кожи головы у взрослых.Дегтярные шампуни, также недостаточно изученные для SD кожи головы взрослых, могут окрашивать светлые, белые или седые волосы в зеленоватый или коричневый цвет. 17 Кроме того, шампунь с сульфидом селена может вызывать остаточный запах, обесцвечивать волосы или создавать ощущение жирности волос. 17
Практическое применение. Шампунь с кетоконазолом 2% или шампунь циклопирокс 1% могут быть эффективны в качестве монотерапии у пациентов с СД кожи головы от легкой до умеренной степени при использовании два раза в неделю в течение не менее четырех недель.Более частое использование вряд ли принесет дополнительную пользу большинству пациентов. В более тяжелых случаях дополнительное использование местного кортикостероида (TCS) перед сном в виде раствора, пены или спрея в течение первых 1-2 недель часто помогает ускорить исчезновение признаков и симптомов с помощью противогрибковых препаратов. обработка шампунем продолжалась не менее четырех недель использования. Если частые рецидивы вызывают проблемы, можно использовать противогрибковый шампунь один или два раза в неделю в течение длительного времени.
Нестероидные составы для лечения себорейного дерматита волосистой части головы
Кетоконазол, 2% пена (Extina, Stiefel / Glaxo SmithKline).Пена на спиртовой основе с кетоконазолом 2% (Extina) также доступна для SD кожи головы. Однако, особенно в более рефрактерных случаях, более быстрый и больший эффект более вероятен при использовании TCS средней и высокой активности в течение 1-2 недель.
Нестероидные препараты для лечения себорейного дерматита, не относящиеся к коже головы пломбир.
3, 8 Местная терапия ингибиторами кальциневрина (например, пимекролимусом) также оценивалась и иногда используется, особенно у пациентов с частыми рецидивами. 8 Совсем недавно в США был одобрен нестероидный крем для «устройств», который показал свою эффективность и безопасность. 18Противогрибковые средства. Кетоконазол 2% крем (Низорал, Курич, JSJ Pharmaceuticals) / 2% гель (Xolegel, Aqua Pharmaceuticals, LLC, West Chester, Пенсильвания).Было показано, что применение 2% крема с кетоконазолом два раза в день в течение четырех недель улучшает SD, в том числе для гладкой кожи лица и груди; однако реакция начала часто бывает медленнее, чем при TCS. 3, 8 Другие препараты кетоконазола 2%, такие как гель или пена, могут дать преимущество некоторым пациентам, например, для участков тела с волосами (например, центральная часть груди мужчин, пах, подмышечные впадины).
Циклопирокс 1% крем (Лопрокс). В двойном слепом исследовании с использованием носителя для пациентов с SD на лице (N = 129) крем циклопирокс 1% дважды в день значительно превосходил крем-носитель через 28 дней ( P <0.01) с последующим успешным техническим обслуживанием в течение следующих 28 дней с применением раз в день. 19
Противогрибковые средства прочие . Также доступны данные об использовании 2% крема с миконазолом для местного применения (Micatin, WellSpring Pharmaceutical Corporation, Сарасота, Флорида; Monistat, McNeil-PPC), 1% раствора тербинафина (Lamisil, Novartis Pharmaceuticals Corporation, Восточный Ганновер, Нью-Джерси) и крем тербинафин 1% (Ламизил). Данные об этих других агентах ограничены. 3, 8
Ингибиторы кальциневрина для местного применения. Ингибиторы кальциневрина для местного применения, крем пимекролимуса 1% (Elidel, Novartis Pharmaceuticals Corporation) и мазь такролимуса 0,03% и 0,1% (Protopic, Astellas Pharma US, Inc., Дирфилд, Иллинойс) одобрены в США для лечение активных поражений атопического дерматита у пациентов старше двух лет. Эти агенты уменьшают кожное воспаление при атопическом дерматите, подавляя продукцию цитокинов Т-лимфоцитами. 20 Из-за их противовоспалительного действия и отсутствия побочных эффектов, связанных с более длительным применением агентов TCS, особенно на лице, TCI изучались для лечения SD на лице. 20 Вероятно, из-за большей косметической приемлемости крема по сравнению с мазью, особенно на коже лица, большинство исследований в области SD было завершено с использованием 1% крема пимекролимуса. 8,21–27 Пимекролимус 1% крем применяют дважды в день.
Пимекролимус крем 1% . В двойном слепом рандомизированном, контролируемом носителем четырехнедельном исследовании с участием преимущественно взрослых пациентов мужского пола (средний возраст 59,6 года) с SD на лице от умеренной до тяжелой степени 1% крем пимекролимуса (n = 47) сравнивали с кремом с носителем. (n = 49). 21 Результаты исследования показали, что пимекролимус 1% крем эффективен для лицевого SD, доказывая превосходство над носителем уже через две недели (P = 0,0062) с хорошей переносимостью в обеих группах исследования. Несколько других отчетов, включая исследования открытой фазы и серии историй болезни, все из которых были завершены в течение 4–16 недель, продемонстрировали, что крем пимекролимус 1% эффективен при СД, в первую очередь в области лица. 22–27 Отчеты, демонстрирующие положительные терапевтические результаты, также включали пациентов, не полностью реагирующих на TCS, корейских пациентов с SD на лице (N = 20) и афроамериканцев с SD, ассоциированным с гипопигментацией (N = 5). 22–27 Некоторые авторы отмечают, что заметное улучшение наступает в течение первых двух недель использования. 21, 27 В целом 1% крем пимекролимуса переносится хорошо. Однако сообщалось о розацеиформном дерматите и розацеа-подобном демодицидозе при его использовании, в том числе при SD на лице. 28, 29 Кроме того, поскольку SD используется для TCI не по прямому назначению, важно понимать, что оба TCI имеют в своем одобренном Управлением по контролю за продуктами и лекарствами США (FDA) маркировку «предупреждением о черном ящике», касающемся потенциальных опасения относительно ассоциации злокачественных новообразований, основанные на данных о животных.Похоже, что на основе текущих знаний отсутствуют научные доказательства корреляции использования TCI и повышенного риска злокачественных новообразований. 30
Другие нестероидные составы для местного применения. Крем для нестероидных устройств для местного применения (Promiseb, Promius Pharma, LLC, Bridgewater, New Jersey). Крем для нестероидных устройств для местного применения (NSTD) на водной основе, одобренный FDA в США как «медицинское устройство», предназначен для «лечения и облегчения признаков и симптомов себореи и SD, таких как зуд, эритема, шелушение и боль.” 18 Наносить 2–3 раза в день на участки, пораженные СД. В качестве «медицинского устройства» для местного применения этот состав не может претендовать на какие-либо отдельные активные ингредиенты. Тем не менее, некоторые ингредиенты, которые могут способствовать улучшению SD после применения этого крема NSTD, включают биоцид пироктон оламин, несколько антиоксидантов (например, телместеин, токоферилацетат, аскорбилтетраизопальмитат), несколько смягчающих средств и агентов, кондиционирующих кожу (например, этилгексилпальмитат , бисаболол, масло ши, Vitis vinifera ) , и альглицера, которые содержат аллантоин и глицирретиновую кислоту, последняя, как сообщается, проявляет противовоспалительную активность. 18 Два исследования оценивали противогрибковую активность крема NSTD, одно было проведено на модели животных, а другое — в области груди у людей. 31, 32 В модели с морской свинкой однократное местное применение крема NSTD или крема циклопирокса один раз в день в течение трех дней уменьшало количество M furfur ниже предела количественной оценки. 31 Оценка колониеобразующих единиц (КОЕ) Malassezia spp с использованием ленты после нанесения крема NSTD два раза в день на одну сторону груди в течение семи дней сравнивалась с результатами на необработанной стороне у здоровых добровольцев ( N = 10). 32 В конце исследования процентное снижение КОЕ Malassezia spp составило 94 процента на обработанной стороне по сравнению с 49 процентами на необработанной стороне ( P = 0,03). Эти исследования показывают, что крем NSTD может быть эффективным для SD, по крайней мере, частично из-за снижения Malassezia spp, с этим противогрибковым эффектом, вероятно, связанным с присутствием пироктоноламина.
Рандомизированное, слепое для исследователей многоцентровое пилотное исследование в параллельных группах было завершено для сравнения безопасности и эффективности крема NSTD (n = 38) два раза в день по сравнению с дезонидным кремом 0.05% (n = 39) два раза в день при легкой и средней степени тяжести SD на лице у взрослых с продолжительностью лечения от 14 до 28 дней. 33 Оба лечения показали заметное улучшение признаков и симптомов SD на лице через 14 дней и через 28 дней лечения. Процент субъектов, достигших «ясности» или «почти полного очищения» на основании глобальной оценки исследователя (IGA) в ходе исследования, составлял 92 процента в группе исследования дезонида и 85 процентов в группе крема NSTD. Хотя количество пациентов, оцененных IGA как «чистые» на 14 день, было больше в группе, получавшей дезонид (39%), чем в группе, получавшей крем NSTD (20%), 71.4 процента субъектов, которые были чистыми на 14-й день в группе крема NSTD, оставались чистыми на 28-й день по сравнению с 14,3 процентами в группе дезонида ( P = 0,0173). 33 Хотя количество изученных пациентов было небольшим, это пилотное исследование продемонстрировало, что ответ может быть быстрее в начале при применении TCS в течение первых двух недель, но при более длительном применении эффективность обоих методов лечения была сопоставимой. Кроме того, как только происходит очищение, рецидив может быть более частым и возникать раньше при TCS, хотя необходимы более крупные исследования с более длительным периодом наблюдения, чтобы дополнительно определить время и скорость рецидивов с различными терапевтическими агентами.
Прочие нестероидные препараты. Метронидазол для местного применения (0,75% гель, 1% гель) и азелаик 15% гель показали свою эффективность у некоторых пациентов с лицевым SD и могут служить в качестве монотерапии у пациентов как с папулопустулезной розацеа, так и с легкой и средней степенью лицевой SD. 8,34–36 Мазь с сукцинатом лития 8% / сульфатом цинка 0,05% также оказалась эффективной при СД. 3, 8
Практическое применение. Для лечения СД легкой и средней степени тяжести у взрослых, не связанных с кожей головы, особенно на коже лица, многие пациенты положительно реагируют на применение различных нестероидных препаратов два раза в день, включая крем кетоконазол 2%, крем циклопирокс 1%, крем пимекролимуса 1% или крем NSTD.Если сопутствующие симптомы слабо выражены, у многих пациентов проявится улучшение признаков и симптомов СД в течение 1–4 недель. За исключением крема пимекролимуса 1%, эти агенты можно продолжать в течение длительного времени, чтобы предотвратить рецидив, не опасаясь неблагоприятных последствий. Возможно, что однократного ежедневного использования любого из противогрибковых средств будет достаточно для предотвращения рецидива лицевого SD у многих пациентов. Все четыре из этих агентов могут использоваться периодически для контроля умеренных обострений с разумной скоростью. Однако в более быстрых случаях с поражением от средней до тяжелой и / или связанных с симптомами от умеренной до тяжелой, короткий курс TCS используется в течение 1-2 недель один или два раза в день (в зависимости от силы действия). , и используется в сочетании с нестероидными средствами, является рациональным.После того, как SD «остынет» до более мягкого состояния или исчезнет, что обычно происходит в течение нескольких или нескольких дней, TCS можно резко остановить или уменьшить частоту в течение следующих 1-2 недель, продолжая прием нестероидного агента. еще как минимум несколько недель, чтобы предотвратить рецидив. Нет единого подхода к SD. Клиницист может изменить свой подход к ведению SD на лице у отдельного пациента в зависимости от тяжести заболевания, реакции на лечение и склонности к рецидивам.
Местная кортикостероидная терапия для лечения себорейного дерматита кожи головы и не волосистой части головы
Обзор методов лечения СД у взрослых выявил относительное заметное отсутствие недавно опубликованных данных об использовании ТКС для СД, особенно по сравнению с множеством исследований по применение ТКС при псориазе. 3,8,37 Тем не менее, TCS считаются препаратами первого или второго ряда для SD, в зависимости от тяжести заболевания.
Во многих случаях TCS с низкой или низкой-средней эффективностью эффективен для быстрого устранения видимых признаков и связанных с ними симптомов.Для SD кожи головы многие случаи связаны с более серьезным зудом, чем при SD на лице, что требует первоначального лечения в течение первой или двух недель с более высокой эффективностью TCS с последующим снижением частоты в течение следующих 1-2 недель. Было отмечено, что рецидив SD происходит раньше и чаще при использовании TCS по сравнению с противогрибковыми средствами и другими нестероидными местными методами лечения. 3,8,33 Поскольку TCS доступны в различных составах носителей, клиницист может выбрать эффективность и носитель TCS на основе тяжести и участков поражения.В большинстве случаев использование TCS, вероятно, будет ограничено максимум 1–4 неделями, поскольку реакция обычно бывает быстрой. Снижение частоты в отличие от резкого прекращения приема, хотя формально не изучалось, может потенциально снизить риск рецидива, который наблюдался при использовании TCS для SD.
Практическое применение. Использование TCS для взрослых SD, независимо от места или степени тяжести, заключается в достижении наиболее быстрого контроля над признаками и симптомами. Следовательно, TCS, обычно от низкой до низкой-средней, можно использовать в течение 1-2 недель, а иногда и меньше.Для SD кожи головы у взрослых иногда необходимы более эффективные агенты, особенно при диффузном поражении и / или умеренных и тяжелых симптомах, таких как зуд, покалывание и / или жжение. Автор предпочитает использовать агент с низкой или средней активностью в течение 1-2 недель на лице или других участках голой кожи у взрослых с постепенным уменьшением дозы через день в течение дополнительных 1-2 недель. По некоторым данным, это уменьшает рецидив, который, когда он возникает вскоре после прекращения приема TCS, на самом деле является формой восстановления.Часто помогает использование не раздражающего и, надеюсь, увлажняющего средства, такого как увлажняющий гидрогель, липокрем или смягчающий крем. Полезно, особенно у взрослых пациентов, склонных к частым рецидивам лицевого SD, сочетать краткосрочное использование TCS с сопутствующей местной нестероидной терапией, последняя продолжалась в течение более длительного периода для поддержания терапевтического эффекта и предотвращения рецидивов. Для SD кожи головы взрослых, особенно средней и тяжелой степени, использование раствора TCS средней и высокой активности, пены или спрея часто контролирует нарушение в течение 1-2 недель, а иногда и дольше.Эта терапия может быть сужена аналогично тому, что было описано выше для лицевого SD. Использование шампуня кетоконазола 2% или шампуня циклопирокса 1% два раза в неделю можно использовать одновременно с TCS для взрослых волос на голове SD и продолжать после прекращения TCS. Важно учитывать, что длительное использование TCS может вызвать такие побочные реакции, как атрофия, стрии и телеангиэктазии. 8, 37
Заключение
В этой статье рассматривается несколько методов лечения СД у взрослых волосистой части головы и не волосистой части головы, особенно лица.Предлагаются практические приложения, основанные на доступных данных, чтобы помочь клиницисту модулировать и комбинировать терапевтические подходы. Поскольку СД является хроническим заболеванием, оптимальные результаты зависят от нашей способности объединить наши лучшие доказательства, основанные на данных, клиническом опыте и «искусстве» корректировать терапию в зависимости от потребностей конкретного случая.

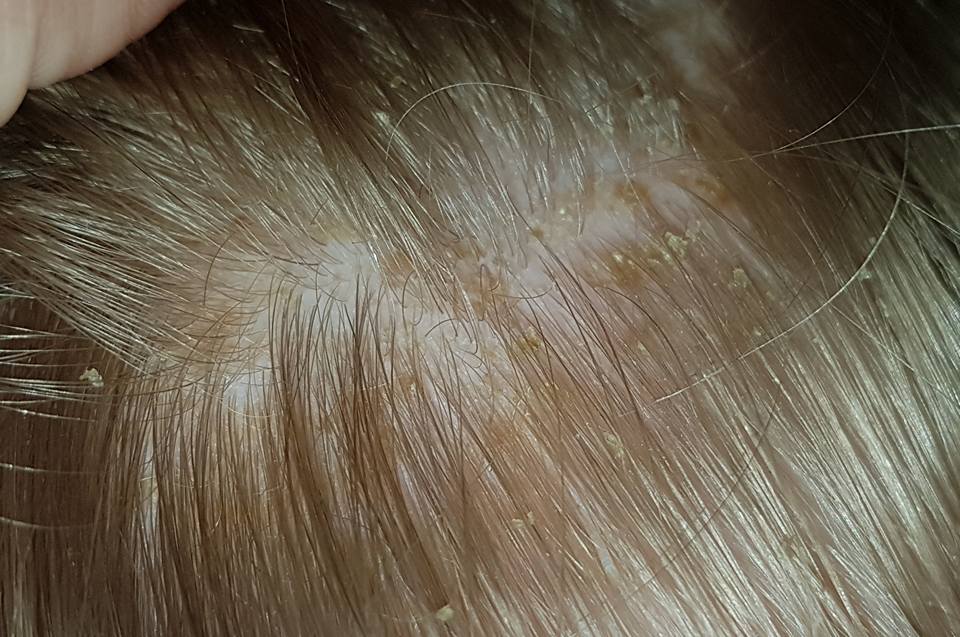 Используется в виде шампуней, кремов, аэрозолей.
Используется в виде шампуней, кремов, аэрозолей.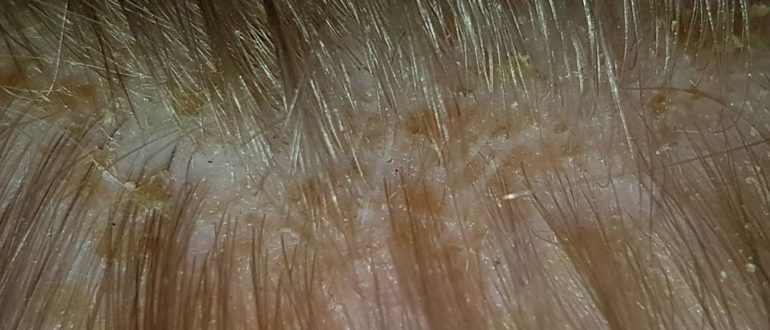 ncbi.nlm.nih.gov/pmc/articles/PMC2888552/
ncbi.nlm.nih.gov/pmc/articles/PMC2888552/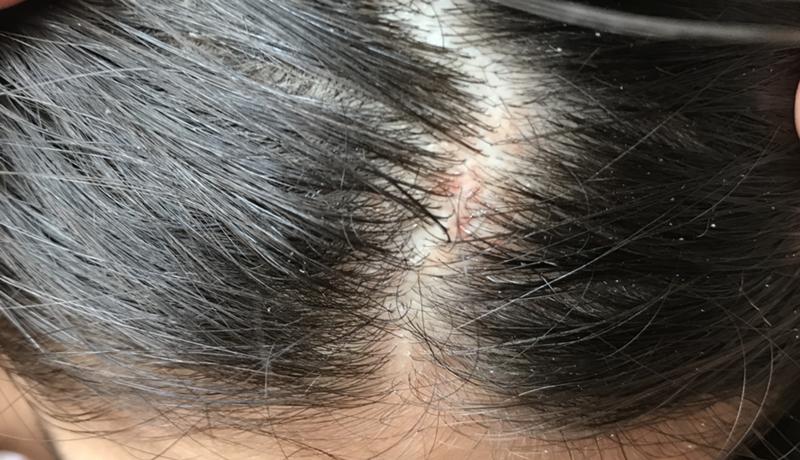 Данная форма патологии развивается на фоне неправильного лечения чесотки или нарушения рекомендаций дерматолога. На коже образуются крупные зудящие узелки красновато-коричневой окраски. Противоскабиозная терапия оказывается неэффективной из-за закупорки ходов в коже плотной коркой в местах формирования везикул
Данная форма патологии развивается на фоне неправильного лечения чесотки или нарушения рекомендаций дерматолога. На коже образуются крупные зудящие узелки красновато-коричневой окраски. Противоскабиозная терапия оказывается неэффективной из-за закупорки ходов в коже плотной коркой в местах формирования везикул
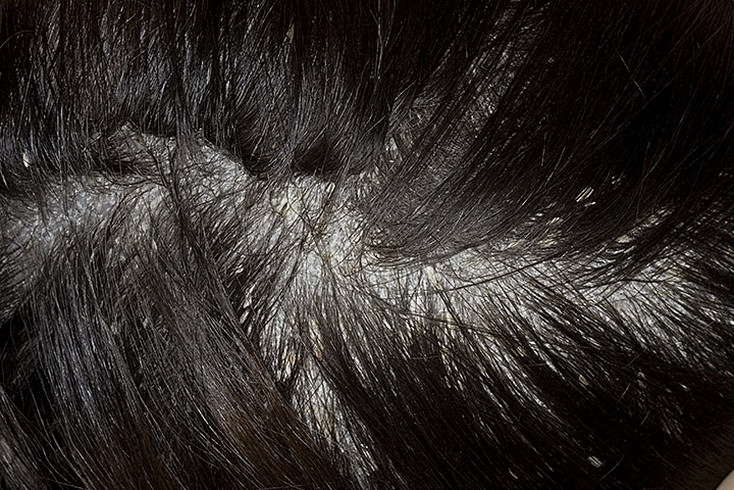 В большинстве случаев данное заболевание диагностируется у детей, а также подростков. Заразиться кожной инфекцией можно от животных. Передается бытовым путем, а также при отсутствии правил личной гигиены. Проявляется заболевание не сразу, а только спустя неделю после заражения. Первая симптоматика: шелушение, пятна различной формы, которые имеют четкие границы. Также отмечается повышенная ломкость волос.
В большинстве случаев данное заболевание диагностируется у детей, а также подростков. Заразиться кожной инфекцией можно от животных. Передается бытовым путем, а также при отсутствии правил личной гигиены. Проявляется заболевание не сразу, а только спустя неделю после заражения. Первая симптоматика: шелушение, пятна различной формы, которые имеют четкие границы. Также отмечается повышенная ломкость волос.