Почему болит правый бок и тяжело дышать
Болевой синдром – не просто неприятное ощущение, но и серьезный признак того, что в организме происходит что-то не то, и на это нужно обратить внимание. Особенно, если тревожит боль в правом подреберье при вдохе, стоит пройти обследование, так как могут быть поражены жизненно важные органы.
Что находится с правой стороны тела человека?
К правому подреберью относят зону верхней части живота, которая сверху ограничена диафрагмой, снизу – условной вертикальной линией, а с боковых сторон – реберными краями. Боль в правом подреберье может возникать по причине поражения следующих участков:
- мышц;
- нервных окончаний, расположенных между ребрами;
- печени;
- желчевыводящих протоков, желчного пузыря;
- 12-типерстной кишки;
- поджелудочной железы;
- сердца.
Часто пациентам только кажется, что боль локализуется именно в этой зоне. Она может находиться в других местах и отдавать в правое подреберье.
Возможные причины болезненного симптома
Боль может быть связан с самыми разными заболеваниями. Не всегда боли в правом подреберье говорят о какой-то патологии, но если они сильные, возникают неоднократно при глубоком вдохе, сопровождаются другими признаки, следует посетить доктора.
Причины, при которых нужно срочно посетить доктора
Есть ряд патологий, вызывающих боли в области правого подреберья при вдохе, которые требуют немедленного обращения к врачу во избежание опасных последствий.
Острый холецистит
Болезнь представляет собой воспаление, развивающееся в желчном пузыре. Образуется патология чаще по причине образования в этом органе камней, которые появляются при нарушении оттока желчи.
Приступ обострения холецистита сопровождается сильнейшей болью под ребрами с правой стороны, обычно спереди. Боль в правом подреберье способна отдавать в спину, в нижнюю часть живота.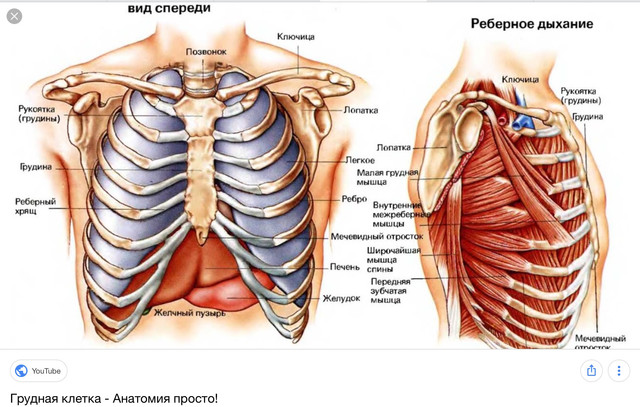
При нажатии можно заметить, что мышечные ткани под ребрами напряжены.
Помимо боли наблюдаются следующие проявления:
- рвотные позывы;
- тошнота;
- повышение температуры тела.
Важно сразу же вызвать медиков при развитии приступа, иначе есть риск возникновения опасных осложнений, например, перитонита, токсического шока.
Тромбоэмболия легочной артерии
Патология развивается, когда тромб перекрывает просвет данного сосуда. Проявляется у людей с тромбообразованием, с повышенной свертываемостью крови. Спровоцировать возникновение тромбов могут такие причины как:
- малоподвижный образ жизни;
- пожилой возраст;
- избыточная масса тела;
- сбои в работе сердца и сосудов;
- застои крови, ее замедленное движение;
- потеря организмом большого количества воды;
- злокачественные опухоли, из-за которых тромбоцитов становится больше;
- прием медикаментов, которые увеличивают свертывание крови;
- вредные привычки.

Тромбоэмболия сопровождается резкой болью, которая возникает под ребрами справа и слева, усугубляется при глубоком дыхании. Помимо боли возможны следующие признаки:
- кашель сухого типа;
- ощущение нехватки воздуха, когда трудно дышать;
- бледность кожи;
- учащенное биение сердца;
- падение артериального давления;
- потеря сознания.
При этой болезни есть риск возникновения паралича.
Появление симптомов должно стать серьезным поводом для экстренного обращения к врачу. В противном случае последствия могут быть опасными вплоть до смерти пациента.
Аппендицит
Это воспалительный процесс, который развивается в аппендиксе. Располагается орган с правой стороны подвздошной кости. Во время приступа возникает сильнейшая боль в зоне чуть выше пупка справа и сбоку. Длиться симптом способен в течение нескольких часов.
Также увеличивается температура тела, возникает рвота, понос. При аппендиците требуется срочная госпитализация, иначе есть риск, что отросток разорвется, и разовьется перитонит.
Инфаркт миокарда
Представляет собой некроз участка сердечной мышцы, возникающий вследствие ишемии. Возможные причины заболевания:
- повышенное содержание холестерина в крови;
- гипертония;
- избыточная масса тела;
- сахарный диабет;
- гиподинамия;
- увлечение спиртными напитками;
- курение;
- частые стрессовые ситуации;
- расстройства сна.
При такой заболевании возникает сильная боль за грудиной, отдающая в левую руку, челюсть. Отличается приступ тем, что боль продолжается свыше 20 минут и не поддается действию «Нитроглицерина».
Часто состояние сопровождается паникой, у пациента возникает страх, он думает, что умирает, ему становится тяжело дышать. Возможно ухудшение или вовсе потеря сознания. Важно оказать человеку экстренную помощь, иначе наступит смерть.
Прободная язва
Опасное состояние, которое может закончиться летальным исходом. Суть патологии заключается в образовании сквозного отверстия в стенке желудка, которое происходит при отсутствии лечения язвы этого органа. Сама язвенная болезнь вызвана чаще неправильным питанием и злоупотреблением алкоголем.
Сама язвенная болезнь вызвана чаще неправильным питанием и злоупотреблением алкоголем.
При таком заболевании появляется резкая, режущая боль в зоне расположения органа, которая способна отдавать в другие части тела.
Другие клинические признаки:
- озноб;
- тошнота;
- позывы к рвоте;
- сухость во рту;
- слабость во всем теле;
- частое сердцебиение;
- снижение артериального давления.
Если своевременно не оказать помощь больному, то уже на следующие сутки разовьется перитонит.
Острая кишечная непроходимость
Под этим заболеванием понимают нарушение продвижения каловых масс по кишечнику. Причины этого могут быть разные, к примеру, спазмы мышечных тканей, наличие инородных предметов в органе, кишечные опухоли.
У больного возникает сильнейшая боль в зоне живота под ребрами, проявляющаяся схватками. Также возникает рвота, запор, нарушается отхождение газов. В некоторых случаях боль может быть настолько интенсивной, что у человека развивается болевой шок.
Если сразу не принять меры, организм подвергнется интоксикации, которая способна привести к летальному исходу.
Травма
Боль в правом подреберье может быть вследствие ушиба, перелома ключицы и иных костей, повреждения внутренних органов. Если на коже есть синяки, кровоподтеки, то, вероятнее всего, именно травма стала причиной неприятных ощущений. Следует сходить к доктору и сделать рентген грудной клетки.
Другие заболевания
Также есть ряд патологий, вызывающих боль под ребрами, но имеющих более благоприятное течение.
Перикардит
Представляет собой воспалительный процесс, происходящий в околосердечной сумке. Причиной развития может быть пережитый инфаркт сердечной мышцы, проникновение инфекции, ревматизм.
Основной признак болезни – это боль резкого, острого характера в подреберье справа. Боль усиливается, когда человек глубоко вдыхает, с выдохом интенсивность спадает. Он способен отдавать в лопатку, шейный и плечевой отдел, в область сердца, и длиться в течение нескольких часов.
Также пациентов беспокоит общая слабость в теле, трудное дыхание, ощущение, как будто не хватает воздуха.
Хронический холецистит
Данная форма холецистита отличается от острой наиболее спокойным течением. Боль умеренная, локализуется в подреберье с правой стороны, обладает тупым характером. Симптом может усугубиться после употребления жирной, острой пищи, приема спиртных напитков, стрессов, чрезмерной физической нагрузки, наклонов.
Кроме боли возможна тошнота, повышенное газообразование, нарушение стула.
Миозит
Это воспаление, поражающее скелетные мышцы. Дополнительно могут быть вовлечены соединительные и нервные ткани. Развивается заболевание по разным причинам, к примеру, вследствие:
- травмы;
- проникновения инфекции;
- заражения паразитами;
- аутоиммунных патологий;
- влияния токсинов;
- чрезмерных физических нагрузок;
- переохлаждения организма.
Главный симптом – боль в зоне пораженной ткани. Сначала пациент ее замечает при пальпации или во время движения, она носит ноющий характер, проявляется слабо. Но со временем синдром усиливается, тревожит человека постоянно.
Сначала пациент ее замечает при пальпации или во время движения, она носит ноющий характер, проявляется слабо. Но со временем синдром усиливается, тревожит человека постоянно.
Если ощупать пораженную мышцу, можно заметить, что она стала твердой, напряженной, наиболее горячей по сравнению с другими участками тела. Также возможна отечность больной зоны.
Почечная колика
Колика не признается отдельным заболеванием, а считается проявлением состояния, когда мочевыводящие пути блокируются камнями, новообразованиями. В результате нарушается отток мочи, накапливается большое количество жидкости, давящей на почки.
Из-за этого у пациента возникает боль острого типа. Симптом становится сильнее во время дыхания, локализуется в правом подреберье сзади. Болевые ощущения нередко отдают в область живота, паха, нижних конечностей.
Вместе с болью наблюдается рвота, тошнота, увеличение температуры тела.
Межреберная невралгия
Под этим заболеванием понимают поражение нервных окончаний, расположенных между ребрами. Спровоцировать ее могут разные факторы, к примеру, ущемление или повреждение нерва, повышенные нагрузки на организм, воспалительные процессы, беременность.
Спровоцировать ее могут разные факторы, к примеру, ущемление или повреждение нерва, повышенные нагрузки на организм, воспалительные процессы, беременность.
У пациента возникает боль, которая давит, жжет, стреляет. Больные по-разному описывают симптом. Обычно болезненность проявляется только с одной стороны – справа или слева.
Диагностика болей
Если при вдохе болит правый бок под ребрами, стоит обратиться к терапевту. Диагностика начинается с беседы с пациентом. Врач выясняет характер и интенсивность боли, частоту его возникновения, локализацию.
Также спрашивает о присутствии других признаков, образе жизни, полученных травмах и имеющихся заболеваниях, наследственности. Затем доктор проводит внешний осмотр, пальпирует больную область, потом назначает обследование.
Перечень диагностических мероприятий зависит от того, на какую болезнь есть подозрения. Возможно применение следующих методов:
- лабораторных исследований крови, мочи;
- функциональных проб;
- ультразвукового исследования;
- магнитно-резонансной или компьютерной томографии;
- экскреторной урографии;
- сцинтиграфии;
- аортографии;
- рентгена;
- биопсии.

На основании полученных результатов специалист ставит точный диагноз.
Принципы терапии
Нет единой схемы лечения для всех патологий, которые способны вызывать боль в правом подреберье. Тактика терапии подбирается в зависимости от выявленной болезни.
Используют следующие лечебные методы:
- прием медикаментов;
- проведение оперативного вмешательства;
- назначение диеты;
- физиотерапевтические процедуры;
- физические упражнения;
- массаж.
Чаще всего применяется консервативная терапия. Операции же проводят в запущенных или экстренных случаях, например, при аппендиците, закупорке мочевыводящих протоков, тромбоэмболии.
Профилактика
Чтобы предотвратить развитие заболеваний внутренних органов, доктора советуют следующее:
- отказаться от употребления спиртных напитков;
- бросить курить;
- придерживаться правил здорового питания;
- вести активный образ жизни;
- больше времени проводить на свежем воздухе;
- избегать стрессов;
- своевременно обращаться к врачу при возникновении тревожных симптомов или травм.

Если начинает регулярно болеть, давить или колоть под ребрами справа, откладывать визит к специалисту не следует. Это может быть симптом разных, в том числе и опасных патологий. Запущенная болезнь приведет к серьезным осложнениям вплоть до летального исхода.
Боль в правом подреберье при вдохе, причины резкой боли спереди
Боль в правом подреберье при глубоком вдохе — нередкий симптом разных заболеваний. При этом приходится учитывать не только возможную патологию со стороны органов пищеварения, локализованных под диафрагмой, но и ближайшее соседство легких, плевры, средостения, межреберных мышц и нервных веток.
Какие изменения происходят в подреберье в акте дыхания?
Диафрагма, служащая верхней границей подреберья, является активным участником акта дыхания. Она совместно с грудной клеткой обеспечивает дыхательные движения. Цель — создание отрицательного давления в плевральной полости, чтобы максимально растянулась легочная ткань и в нее поступил воздух на вдохе.
К анатомическим структурам «вздоха», кроме диафрагмы, относятся наружные межреберные мышцы. При сокращении ребра идут вверх, грудная клетка увеличивается в объеме, особенно в нижних отделах. Этому способствует дополнительное сокращение диафрагмы. На вдохе она уплощается и опускается в сторону брюшной полости.
В состоянии покоя и во время выдоха купол движется в сторону грудной клетки. У людей разного типа сложения возможно преимущественно грудное дыхание (более типично для женщин, зависит от работы межреберных мышц) или брюшное, когда главным участником является диафрагма.
Двигаясь, она одновременно тянет за собой органы брюшной полости. Печень «привязана» к внутренней части диафрагмы мощной серповидной связкой. Плотные волокна соединительной ткани прикрепляют к нижней поверхности правой доли печени желчный пузырь. Иногда сюда прилежит слепая кишка с червеобразным отростком, петли тонкой кишки.
В выдохе активно заняты внутренние межреберные мышцы и брюшная стенка.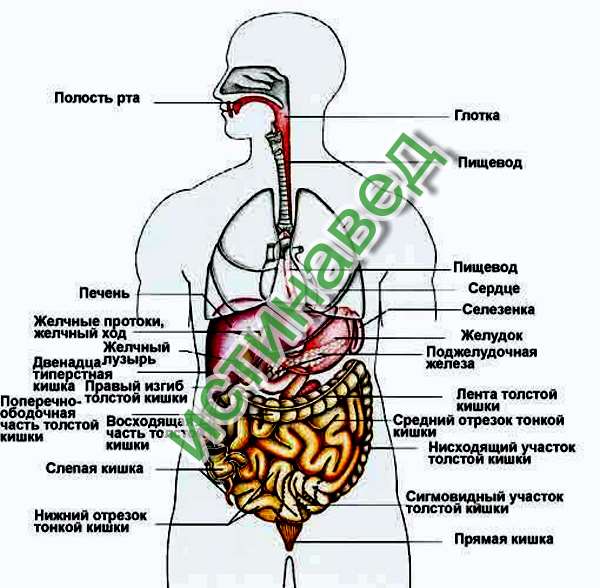 Они поддавливают снизу на органы, расположенные в верхнем этаже брюшины и диафрагму с целью уменьшения объема грудной клетки. Сокращаясь одновременно с мышцами живота, диафрагма повышает давление в брюшной полости.
Они поддавливают снизу на органы, расположенные в верхнем этаже брюшины и диафрагму с целью уменьшения объема грудной клетки. Сокращаясь одновременно с мышцами живота, диафрагма повышает давление в брюшной полости.
Регулирует последовательность этих движений дыхательный центр продолговатого мозга, передавая нервные сигналы через спинномозговые каналы.
Чем больше сопротивление легочной ткани (потеря эластичности при склерозировании, воспалении), тем сильнее напрягаются мышцы. Их работа значительно усиливается при увеличении частоты дыхания, при физической нагрузке.
При форсированном дыхании в процесс подключаются мышцы шеи, спины и грудиМеханизм болей в подреберье при вдохе
Знакомство с анатомическими структурами и их функциональным участием в акте дыхания поможет нам разобраться в причинах болей в подреберье справа при вдохе. По механизму образования следует разделить все боли в правом подреберье на вызванные:
- органами пищеварения;
- органами грудной клетки;
- другими анатомическими образованиями, образующими иррадиацию.

Болезненные ощущения в области печени колющего характера часто беспокоят здоровых нетренированных людей, если им приходится пробежаться. В этой ситуации обычно беспокоят боли в правом подреберье спереди.
Их возникновение объясняют:
- спастическими сокращениями диафрагмы в связи со сбоем ритма нормального дыхания;
- повышенным уровнем гормона адреналина, который способствует увеличению кровенаполнения печени и растяжению капсулы, а также снижает тонус мышечного слоя желчного пузыря и протоков (переполнение вызывает боль).
Подобную ситуацию не считают патологической. Болевые ощущения исчезают при отдыхе и восстановлении дыхания.
Боли в правом подреберье с усилением при глубоком вдохе могут быть вызваны воспалительной патологией печени, желчного пузыря в связи с локальным вовлечением в процесс брюшины.
Этот признак используется врачами для диагностики степени распространения воспаления, когда пациента специально просят глубоко подышать и обращают его внимание на изменение характера болей. Рассмотрим конкретные болезни органов пищеварения, сопровождающиеся болями при дыхании.
Рассмотрим конкретные болезни органов пищеварения, сопровождающиеся болями при дыхании.
Причины тупой боли в подреберье справа при вдохе
Заболевания пищеварительного тракта вызывают тупые или острые боли в зависимости от фазы и стадии. При хроническом течении с редкими обострениями пациенты отмечают непостоянную болезненность в нижнем отделе грудной клетки справа при глубоком вдохе.
Хронические воспалительные процессы в печени, желчном пузыре сопровождаются частичным склерозированием (заменой собственной ткани на рубцы) паренхимы органа или стенки полости, деформацией. Это нарушает расположение связочного аппарата. А при дыхании и подтягивании диафрагмой способствует возникновению болей в боку или над зоной проекции.
Хронический холецистит — распространенное заболевание желчного пузыря воспалительной природы. Вне обострения дает тянущие и тупые боли в подреберье справа. У пациентов с длительным «стажем» болезни пузырь истончается, покрывается рубцами и спайками. Болезненные ощущения возникают не только при глубоком вдохе, но и при движениях туловища, поворотах.
Болезненные ощущения возникают не только при глубоком вдохе, но и при движениях туловища, поворотах.
Дискинезию желчевыводящих путей считают начальным этапом холецистита и холангита. Она выражается в нарушении сократительной функции пузыря и протоков, болях то тупого, то спастического характера.
Наблюдается у нервных людей, склонных к раздражительности, переживаниям, нарушению гормонального баланса. Связь болей с вдохом обусловлена нарушенной регуляцией дыхания, дискоординацией сокращений мышечных групп. Успокаивающие процедуры помогают избавиться от неприятных симптомов.
- Гепатиты — воспалительные заболевания печени способствуют отеку ткани и увеличению объема органа, боли вызваны растяжением капсулы.
- Обычно носят тупой характер, пациенты отмечают «чувство тяжести» справа в подреберье.
Усиление при дыхании возможно при попытке активно двигаться, заниматься спортом в фазе ремиссии, присоединении холецистита. Жировая дистрофия и цирроз печени — длительный процесс с деформацией органа, заменой на рубцовую ткань, натяжением связочного аппарата диафрагмы.
Жировая дистрофия и цирроз печени — длительный процесс с деформацией органа, заменой на рубцовую ткань, натяжением связочного аппарата диафрагмы.
Когда бывают острые боли в подреберье справа при вдохе?
Резкая боль в правом подреберье с усилением при вдохе характерна для клинической картины острого воспалительного процесса с локальным перитонитом. Острый холецистит — сопровождается выраженным правосторонним болевым синдромом с иррадиацией в лопатку, поясницу, плечо, ключицу.
Одновременно пациенты жалуются на тошноту, рвоту, отрыжку горечью, значительное повышение температуры, озноб. При пальпации живота определяется сильная болезненность в точке желчного пузыря, иногда — увеличенный и напряженный пузырь. На предложение глубоко подышать пациенты, наоборот, затаивают дыхание до поверхностного. Таким путем удается уменьшить раздражение брюшины.
Желчекаменная болезнь характеризуется режущей болью при движении камня по протокам. Иррадиация очень ярко выражена в правую сторону грудной клетки, низ живота, спину. На высоте приступа наблюдается рвота желчью. В межприступный период боли остаются, но принимают тупой характер.
На высоте приступа наблюдается рвота желчью. В межприступный период боли остаются, но принимают тупой характер.
Аппендицит при атипичной локализации доходит до поверхности печени и диафрагмы. Высокое расположение боли характерно при воспалении червеобразного отростка на фоне большого срока беременности.
Боль локализуется не в подвздошной области, как при классической картине, а в правом подреберье, в спине, сопровождается рвотой, высокой температурой, усиливается на вдохе. Практически невозможно отличить от холецистита. Распознается только во время операции.
Абсцесс и эхинококковая киста печени при выраженном нагноении и росте растягивают орган, оказывают давление на капсулу, поэтому вызывают постоянные боли пульсирующего характера (при абсцедировании). Движения и дыхание стимулируют болевой синдром.
Злокачественные новообразования в печеночной ткани или метастазы в нее сопровождаются на начальной стадии чувством тяжести, затем переходят в интенсивные постоянные боли в подреберье справа с усилением при дыхании.
Болеть в правом подреберье у пациента может при иррадиации от соседних органов во время обострения хронического панкреатита, язвенной болезни. Появляются:
- кинжальные или режущие боли с основной локализацией в эпигастрии, чуть выше пупка;
- тошнота и рвота;
- понос, с кровью или покрытый жировой пленкой;
- тахикардия;
- головокружение;
- снижение артериального давления.
Кроме иррадиации, боли при дыхании могут сопровождать разрыв органа, начальные явления перитонита. При перфорации язвенного околопеченочного участка кишечника, вызванной болезнью Крона, следует также ожидать перитонеальных проявлений.
Патология органов грудной клетки
Причиной болей в правом боку, подреберье с резким усилением на вдохе могут быть болезни грудной клетки. К ним можно отнести патологию: органов дыхания, сердца и сосудов, костного скелета и мышц.
Пневмония (воспаление легких) — распространенное самостоятельное заболевание или осложнение бронхита, сепсиса. Вызывается патогенными бактериями и вирусами, если падает иммунитет пациента. Боли при дыхании, с распространением в брюшную полость, наблюдаются при правосторонней плевропневмонии (крупозной).
Вызывается патогенными бактериями и вирусами, если падает иммунитет пациента. Боли при дыхании, с распространением в брюшную полость, наблюдаются при правосторонней плевропневмонии (крупозной).
К симптомам относятся:
- внезапное начало;
- высокая температура;
- кашель с отделением мокроты гнойного характера, возможно, с кровью;
- выраженное недомогание;
- одышка;
- боли в боку и подреберье при дыхании;
- синюшность губ.
Плеврит — скопление воспаленной жидкости в правой плевральной полости, является осложнением пневмонии, признаком туберкулеза легких. Раздражение плевральных листков вызывает сильную боль сзади в области нижних ребер и в подреберье с иррадиацией в живот, невозможность глубокого дыхания, одышку, отставание правой стороны грудной клетки в акте дыхания.
На рентгеновском снимке видна жидкость в плевральной полости справа, чтобы точно узнать причину плеврита необходимо сделать повторный снимок после ее удаленияУ пациентов общее тяжелое состояние, выраженная интоксикация, ознобы, высокие скачки температуры. Плеврит может быть вызван абсцессом легкого, раковой опухолью, нагноившимися бронхоэктазами.
Плеврит может быть вызван абсцессом легкого, раковой опухолью, нагноившимися бронхоэктазами.
Крайне опасное состояние вызывает тромбоэмболия ствола легочной артерии. Если тромб попадает в артерию низшего порядка, то изменения ограничиваются картиной пневмонии с некрозом части тканей (инфарктом). При закупорке ветки крупного диаметра у пациента появляются:
- внезапное удушье;
- резкие боли в грудной клетке и в животе;
- посинение верхней половины тела;
- кашель с обильной мокротой и кровохарканьем;
- слабость и потеря сознания.
Заболевание является осложнением приступов мерцательной аритмии, тромбофлебита вен ног и малого таза, инфаркта миокарда, химиотерапевтических препаратов.
Абдоминальная форма инфаркта миокарда — чаще связана с локализацией ишемии в зоне задней стенки левого желудочка. Боли сжимающего, жгучего или давящего типа возникают внезапно, локализуются в эпигастрии, иррадиируют в живот, спину, лопатку, затрудняют дыхание.
На ЭКГ возникают признаки ишемии, блокад, аритмии. Заболевание настолько известно хирургам, что ни один опытный врач не приступит к операции по поводу холецистита, пока не будет проведено ЭКГ-исследование.
Застойная сердечная недостаточность — осложнение тяжелых заболеваний сердца, поражающих миокард. Нарушение сократительной способности желудочков приводит к задержке крови в конечностях, брюшной полости, легких. Печень страдает одной из первых.
Переполнение воротной вены вызывает выход жидкой части крови в паренхиму, отек и растяжение капсулы. Диафрагме приходится работать с повышенной нагрузкой, что вызывает спастические сокращения. Соответственно пациент чувствует тяжесть в правом подреберье и острые колики с болезненностью при дыхании.
Правосторонний пневмоторакс — характеризуется разрывом легочной ткани, выходом воздуха в плевральную полость со сдавлением правого легкого. У больного наступает внезапное шоковое состояние, из-за резких болей он не может дышать, падает давление.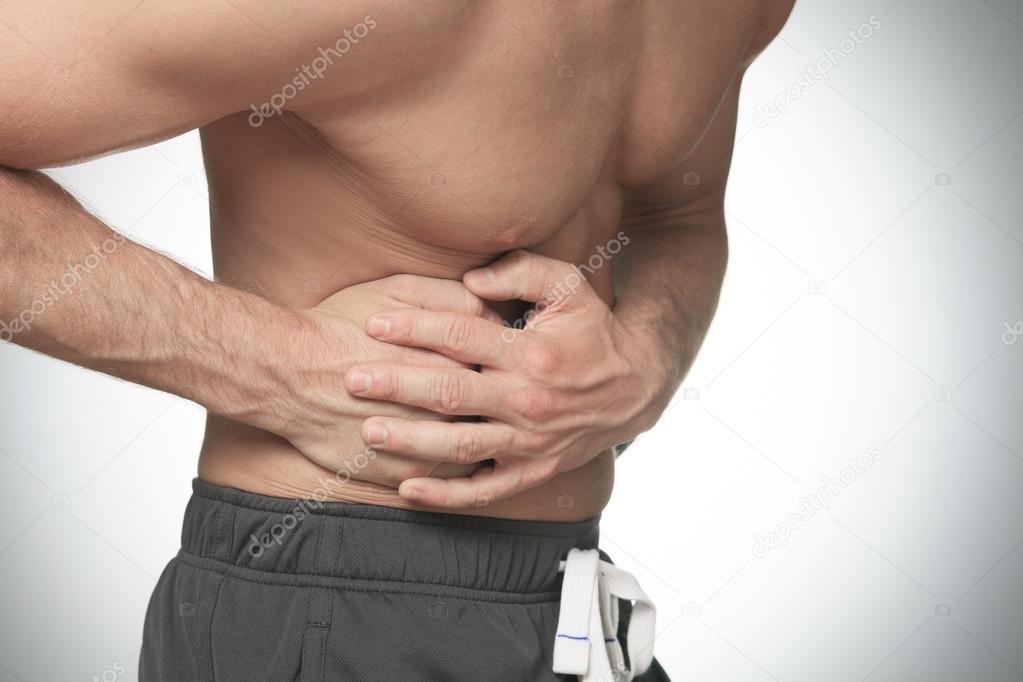 Причиной становятся травмы грудной клетки, фиброзно-кавернозный туберкулез легких, абсцедирующая пневмония.
Причиной становятся травмы грудной клетки, фиброзно-кавернозный туберкулез легких, абсцедирующая пневмония.
Заболевания костно-мышечного скелета грудной клетки могут вызывать резкие боли по ходу нижних ребер особенно при дыхании и движениях. К ним относятся:
- ушибы и переломы правых ребер;
- межреберная невралгия;
- миозит мышц;
- опоясывающий лишай;
- остеохондроз поясничного и грудного отделов;
- ущемление грыжи межпозвоночного диска.
При осмотре пациента врач обнаруживает болезненные точки по ходу мышц, нервных окончаний, резкое усиление болей на сжатие грудной клетки и при дыхании, неврологические признаки (нарушение чувствительности, изменение тонуса в конечностях).
Патология прочих органов
- Из прочих заболеваний, способных иррадиировать боли в подреберье и усиливать при вдохе можно отметить:
- пиелонефрит правой почки, особенно сопровождающийся воспалением паранефральной клетчатки вокруг верхнего полюса;
- почечнокаменную болезнь;
- гидронефроз;
- опухоли надпочечников с метастазами в позвоночник;
- тромбоз печеночной и полой вен.

Учитывая разносторонний характер поражений, которые могут вызывать боли в правом подреберье, связанные с дыханием, нельзя длительно терпеть. При наличии острых и сильных болей следует вызвать «Скорую помощь». Если ранее привычный симптом изменил иррадиацию и характер, то следует обратиться в поликлинику. Самостоятельное лечение способно навредить и осложнить течение заболевания.
(1
Почему при глубоком вдохе появляется боль в правом подреберье?
Одной из самых неприятных болей является боль в правом подреберье при вдохе. Особенно она усиливается, когда человек глубоко вдыхает воздух.
Часто это говорит о том, что прогрессируют заболевания печени и желчного пузыря, например, гепатит, холецистит, появляются камни в желчном пузыре.
В таком случае лучше всего обратиться к гастроэнтерологу.
Но в ряде случаев причиной болезненных ощущений при вдохе могут быть заболевания, которые не связаны с данными органами, поскольку в правом подреберье также находятся:
- изгиб ободочной кишки;
- верхняя часть правой почки;
- надпочечник;
- брюшинная часть;
- правая часть диафрагмы, которая разделяет грудь и брюшную полость.

Также причиной может быть пораженная поджелудочная железа, двенадцатиперстная кишка, желчные протоки. Или же дискомфорт и сильные болезненные ощущения вызывают заболевания нервной системы и мочевыделительной.
В первую очередь, при болях обращаются к терапевту. Благодаря ему можно определить диагноз. В то же время он может направить вас к тому врачу, который вам необходим.
В том числе заболевание может вылечиться хирургом, травматологом, гастроэнтерологом, кардиологом, инфекционистом, эндокринологом и даже гинекологом.
Обратим внимание на ряд болезней, которые чаще всего встречаются, когда возникает боль в правом подреберье. Рассмотрим их причины, симптомы, возможную диагностику и методы лечения.
Если при вдохе возникла сильная острая боль в правом подреберье, то важно быстро вызвать скорую помощь. До ее приезда не принимайте препараты для облегчения, ведь вам еще не известна точная причина болезни. Важно дождаться достоверного диагноза.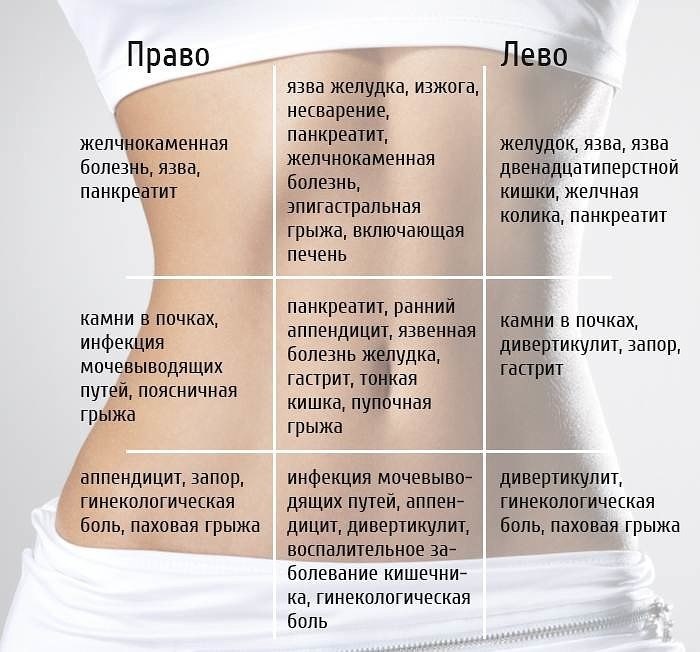 Для того, чтобы снять болевые ощущения, приложите холод.
Для того, чтобы снять болевые ощущения, приложите холод.
Есть две разновидности заболевания – острая и хроническая.
Первая чаще всего развивается в следствии обострения желчнокаменной болезни, вызывающейся нарушением оттока желчи. Происходит это в результате закупорки общего желчного протока или его ущемления желчным камнем, который находится в шейке пузыря либо в протоке.
Вторая форма болезни возникает постепенно, провоцирующими факторами являются неправильное питание и психоэмоциональные нагрузки, в результате которых желчь перестает правильно поступать в желчевыводящие протоки, её застой начинает повреждать пузырь, и в результате возникают инфекции.
Среди микробов, которые возбуждают это заболевание, особую роль отвели кишечной палочке, энтерококкам и стафилококкам.
Уделим внимание симптоматике:
При острой форме в первую очередь возникает очень сильная боль в правом подреберье, обычно спереди.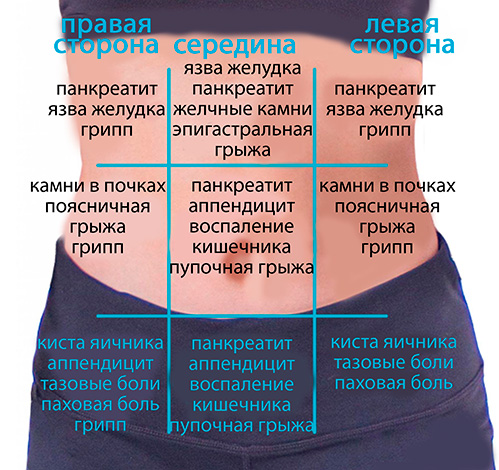 Интенсивность ее может меняться приступообразно, происходит иррадиация в спину и низ живота, возникают зоны гиперестезии. Если пощупать под ребром, то напрягаются мышцы, также возникает острая боль при вдохе.
Интенсивность ее может меняться приступообразно, происходит иррадиация в спину и низ живота, возникают зоны гиперестезии. Если пощупать под ребром, то напрягаются мышцы, также возникает острая боль при вдохе.
Сразу сложно нащупать желчный пузырь. Кроме того, появляется рвота, температура тела достигает 39 градусов.
Если в этой критической ситуации не вызвать скорую помощь, которая отвезёт больного в хирургическое отделение, то воспаление перейдёт на печень, поджелудочную железу, может возникнуть перитонит и другие осложнения, например, токсический шок.
При хроническом холецистите боли ноющие, не интенсивные, усиливающиеся после нарушения диеты и физических нагрузок. При обострении обычно повышается температура, появляется озноб, усиливаются боли.
При появлении данных симптомов необходимо сразу обратиться к врачу, чтобы выяснить причины их возникновения. Для этого проводится тщательная диагностика. Не обойдется без клинического анализа крови, чтоб определить уровень наличия лейкоцитов, непрерывного дуоденального зондирования, холицистографии, гепатобилисцинтирафии и ультразвукового исследования.
Первоначальное лечение больной проходит в стационаре — ему назначают капельницы, внутримышечные инъекции, подбирают таблетированные формы препаратов для нормализации работы желчевыводящих путей. Затем он продолжает лечение дома, соблюдая назначенную доктором диету и медикаментозную терапию.
В экстренных случаях, когда консервативное лечение не приносит результата, желчный пузырь удаляют.
ПерикардитЯвляется воспалением околосердечной сумки. Может иметь инфекционный, ревматический либо постинфарктный характер. Основные симптомы – острая, резкая боль в правом подреберье, слабость и кашель, которые при глубоком вдохе усиливаются. Сопровождается заболевание сильными одышками.
Кроме болей в ребрах, болезненные ощущения распространяются на сердце, левую лопатку, область шеи, плечей. Боль постепенно нарастает и может длиться на протяжении многих дней и часов. Временно ее ослабить могут наркотические анальгетики, но это опасно.
Диагностируется перикардит при помощи сбора анамнеза, осмотра пострадавшего (проверяют сердце) и проведения исследований биологических материалов в лаборатории.
Также необходимы:
- ЭКГ,
- рентгенография
- эхокардиография,
- МРТ и МСКТ сердца,
- изредка биопсия.
Если определили острый перикардит, то переходят к постельному режиму, пока процесс не стихнет. При хроническом диагнозе также необходима пониженная физическая активность, поскольку больной постоянно чувствует слабость.
Лечение зависит от причины, вызвавшей воспаление (инфекция, системные заболевания, сердечные патологии), и формы протекания, и может включать в себя антибиотики, НПВП, глюкокортикоиды, препараты калия и магния, а также диету с пониженным содержанием соли.
Не предпринимая никаких мер перикардит начнет угрожать жизни. Возникнет нагноение, и начнет развиваться тампонада сердца, когда из накопившейся жидкости сердце и сосуды сдавливаются.
Тогда без работы хирурга не обойтись, но и она не всегда бывает эффективной, поскольку уже могут начаться необратимые изменения. Поэтому лучше предотвращать развитие болезни и проводить профилактику.
Для этого необходимо обратиться к соответствующим врачам – кардиологу и ревматологу, которые назначат регулярные обследования, определят оптимальный уровень нагрузки и режим питания.
МиозитЯвляется воспалительным процессом в скелетных мышцах, в частности в поперечно-полосатой мускулатуре туловища. В зависимости от количества поражённых групп мышц различают локальный или полимиозит. При дополнительном поражении соединительной/нервной ткани говорят о дерматомиозите/нейромиозите.Миозит может поразить любые мышцы, но наиболее часто страдают мышечные волокна шеи, груди, поясницы, конечностей.
Причины появления заболевания многообразны. Оно может возникнуть в результате:
- травм,
- инфекционных заболеваний,
- паразитарный инвазий,
- аутоиммунных болезней,
- токсического воздействия,
- сильных или однообразных физических нагрузок (часто возникает у токарей, музыкантов, водителей, спортсменов и т.
 д.),
д.), - переохлаждения.
Основной симптом — боль, возникающая в месте поражённой мышцы. Сначала она проявляется только при движении или нажатии, носит слабый, ноющий характер. Постепенно интенсивность боли усиливается, она становится постоянной. При этом мышца очень плотная и сильно напряжена, также она может покраснеть, начать отекать, стать горячей.
Если повышается температура тела и появляются очень болезненные уплотнения, то это указывает на развитие гнойного миозита.
В зависимости от локализации поражения, симптоматика может несколько различаться.
Например, если затрагиваются шейные мышцы, то трудности возникают не только с движениями головы, но и глотанием, если грудные, то нарушаются функции дыхания, если поясничные, то сложным становится передвижение, при этом боль может чувствоваться и спереди, и сзади, и в подреберье, и внизу живота. Поражение мышц конечностей может привести к полной обездвиженности, поскольку пациент, стремясь облегчить страдания, начинает снижать нагрузки, мышцы и суставы перестают работать и атрофируются.
Именно поэтому при появлении болезненных участков необходимо обратиться к терапевту, который на основании симптоматических проявлений и пальпации установит первичный диагноз, окончательно подтвердить который помогут электромиография, анализы на ревмофактор и С-реактивный белок, биопсия.
Лечение состоит из двух направлений:
- снятия болевых ощущений с помощью обезболивающих и противовоспалительных препаратов, восстановления утраченного объёма движений с помощью лечебной физкультуры,
- устранения первопричины (инфекции, гильминтов и пр). При наличии гноя необходимо его удаление хирургическим путём.
Также, в стадии ремиссии и если миозит имеет не паразитарный, токсический или гнойный характер, не обойтись без физиопроцедур и массажа.
Почечная коликаЯвляется не заболеванием, а симптомом, который связан с закупоркой верхних мочевыводящих путей камнем, опухолью, кровяным сгустком, перегибом, при этом нарушается ток мочи направленный из почки к мочевому пузырю, в результате большого скопления жидкости усиливается её давление на почечную лоханку и возникает острая, имеющая схваткообразный характер и усиливающаяся при вдохе, боль в правом подреберье сзади, которая может отдаваться в живот спереди, пах, ногу.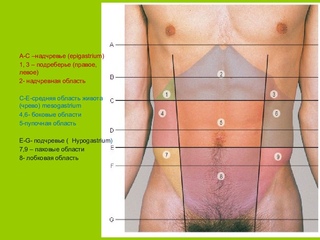 Часто появляются тошнота и рвота, повышается температура тела. Кроме того, застой мочи может вызвать воспаление почки, что также добавит болезненных ощущений.
Часто появляются тошнота и рвота, повышается температура тела. Кроме того, застой мочи может вызвать воспаление почки, что также добавит болезненных ощущений.Несмотря на понятный механизм появления боли, в 40% случаях причины закупорки мочеточника, а значит и почечной колики, определить невозможно.
В любом случае, при появлении сильных болей в пояснице необходимо срочно вызывать скорую помощь или самостоятельно доставить больного в урологическое отделение стационара, где врач проведёт визуальный осмотр, а также назначит внутривеную урографию, по итогам которой станут понятны причины, в т.ч. редкие, вызвавшие болевой приступ, и назначено соответствующее лечение — от диеты и постельного режима до хирургического вмешательства.
Вовремя ничего не предприняв, может возникнуть бактериемический шок. Пораженная почка не сможет функционировать как раньше. А также начнет формироваться стриктура мочеточника.
Тромбоэмболия крупной ветви легочной артерииДанное заболевание возникает при закрытии тромбом просвета лёгочной артерии. Обычно это случается у людей с повышенной свёртываемостью крови.
Обычно это случается у людей с повышенной свёртываемостью крови.
Причины сгущения крови многообразны и могут быть вызваны:
- длительной обездвиженностью/малоподвижностью человека, в результате болезни, пожилого возраста, ожирения, рабочего режима;
- нарушениями работы сердечно-сосудистой системы и проблемами с дыхательными путями, в результате которых возникает венозный застой и замедляется приток крови;
- постоянным приёмом большого количества диуретиков, из-за которых организм теряет много воды, кровь становится более вязкой и повышается гематокрит;
- злокачественными образованиями, при которых кровь содержит много эритроцитов и тромбоцитов, из-за чего образовываются тромбы;
- длительным прием лекарств, повышающих процесс свертывания крови;
- варикозной болезнью, при которой застаивается венозная кровь;
- курением.
Читайте так же: Выясняем, почему болит правый бок внизу живота
При возникновении данного недуга появляются следующие симптомы:
- резкая боль за грудиной, которая также может наблюдаться в правом или левом подреберье, усиливающаяся при вдохе и кашле;
- сухой кашель;
- отдышка;
- сильная бледность;
- начинается тахикардия;
- падает артериальное давления, в результате чего человек может упасть в обморок.

Также для синдрома характерным проявлениям стал судорожный рефлекс и гемиплегия, т.е. полный односторонний паралич.
При появлении данных симптомов, особенно если они ярко выражены, важно человека как можно быстрее госпитализировать, т.к. медлительность может привести к серьезным осложнениям и даже летальному исходу.
Для выявления/подтверждения данного заболевания проводят ряд диагностических мероприятий:
- берут на анализ кровь, по которому определяют уровень холестерина, сахара, мочевой кислоты, свёртываемость, тропонина Т или I, количество D-димеров;
- исследуют анализ мочи, который позволяет выявить возможные сопутствующие недуги;
- проверяют состояние сердца и сосудов с помощью ЭКГ, УЗДГ, эхокардиографии;
- выявляют проблемы с лёгкими с помощью спиральной компьютерной томографии, ангиопульмонографии, перфузионной сцинтиграфии.
Лечение зависит от того, насколько сильно поражены сосуды, а также от общего состояния пациенты и результатов диагностики. Обычно заключается в антикоагулянтой терапии, оксигенотерапии и тромболитической терапии, в серьезных случаях требуется хирургическое удаление тромба.
Обычно заключается в антикоагулянтой терапии, оксигенотерапии и тромболитической терапии, в серьезных случаях требуется хирургическое удаление тромба.
Кроме вышеперечисленных заболеваний, боль в правом подреберье при вдохе возникает из-за бронхо-легочных заболеваниях, основным проявлением которых является сильный кашель, хрипы, боль между лопаток и спереди, в грудной клетке, может быть следствием дегенеративных заболеваний спины или межрёберных нервов, тогда возникают боли острые и длительные, а иногда и перелома рёбер, характеризующегося резкой болью, выдержать которую вначале практически невозможно, затем она слабеет. Однако все эти недуги были подробно рассмотрены нами в статье “Боли в левом боку при вдохе”, поэтому о них говорить мы не будем, отметим лишь, что симптоматика здесь в основном правосторонняя.
И в заключение примите наш совет: если при вдохе вы почувствовали боль в правом подреберье и не знаете причину, тогда обратитесь срочно к врачу, что позволит вам избежать возможных осложнений и вы сможете быстрее справиться с проявлениями недуга.
Перелом ребер — ПроМедицина Уфа
Перелом ребер – самое распространенное повреждение грудной клетки. Переломы ребер составляют около 16% от общего числа переломов. У пожилых людей переломы ребер встречаются чаще, что обусловлено возрастным уменьшением эластичности костных структур грудной клетки. Переломы ребер сопровождаются болью в груди и приводят к ограничению подвижности грудной клетки, по этой причине дыхание становиться более поверхностным, что может вызвать нарушение легочной вентиляции. Множественные переломы ребер могут сопровождаться повреждением органов грудной клетки и представлять опасность для жизни пациента. Диагноз перелома ребер выставляется на основании данных рентгенографии, при необходимости проводится УЗИ плевральной полости и ее пункция.
Причины
Спровоцировать перелом может любое воздействие, в качестве такового может выступать прямой удар, направленный в область ребер или падение, помимо этого возможной причиной может стать чрезмерное сдавливание области грудной клетки. Наиболее частым вариантом перелома становится перелом в рамках области наибольшего сгиба, то есть, вдоль боковых поверхностей грудной клетки.
Наиболее частым вариантом перелома становится перелом в рамках области наибольшего сгиба, то есть, вдоль боковых поверхностей грудной клетки.
Патологические переломы ребер могут также возникать при наличии следующих сопутствующих недугов:
- Ревматоидный артрит. Ревматоидный артрит является распространенным заболеванием соединительной ткани, при котором страдают внутренние органы, кости и суставы. Переломы ребер являются наиболее распростран
- Метастазы злокачественных опухолей в костях. Большинство злокачественных опухолей способны давать метастазы – формировать опухолевый очаг в отдалении от первоначальной локализации патологического процесса вследствие миграции раковых клеток с током крови или лимфы. Метастазирование в кости грудной клетки может происходить при развитии рака простаты, рака груди, почек и некоторых других органов. В метастатическом очаге нарушается структура и функция кости, происходит замещение нормальной ткани на патологическую.
 Это приводит к тому, что кость значительно ослабевает и теряет свою устойчивость к воздействию внешних стимулов.
Это приводит к тому, что кость значительно ослабевает и теряет свою устойчивость к воздействию внешних стимулов. - Первичные опухоли костной ткани или костного мозга. При возникновении рака кости или костного мозга, который содержится в структуре большинства костей, происходит нарушение питания и функционирования кости.
- Остеопороз. Остеопороз представляет собой патологическое состояние, при котором под действием какой-либо причины нарушаются функциональные и структурные свойства костей, которые претерпевают ряд изменений и становятся более хрупкими. В большинстве случаев данная патология связана с нарушением метаболизма кальция, с гормональными расстройствами, а также с генетическими аномалиями. Остеопороз зачастую развивается в старческом возрасте, тем самым представляет одну из форм физиологического старения костей.
- Врожденное или приобретенное отсутствие грудины. Для нормального функционирования грудной клетки необходима ее анатомическая целостность.
 При отсутствии грудины – элемента, который скрепляет передние концы ребер, грудная клетка становится гораздо менее устойчивой к механическому воздействию. Грудина может отсутствовать вследствие врожденных аномалий либо после некоторых хирургических вмешательств.
При отсутствии грудины – элемента, который скрепляет передние концы ребер, грудная клетка становится гораздо менее устойчивой к механическому воздействию. Грудина может отсутствовать вследствие врожденных аномалий либо после некоторых хирургических вмешательств. - Генетические аномалии развития скелета. Некоторые генетические аномалии сопровождаются неполноценным развитием структур скелета, что приводит к тому, что кости становятся более хрупкими и ломаются даже под воздействием относительно небольшой силы.
Классификация переломов ребер
Воздействия на ребра человека подразделяются на непрямые и прямые. При непрямом воздействии сдавливается грудная клетка, поэтому ребра ломаются по обе стороны от места сжатия. Как правило, ломается сразу несколько ребер. В случае прямого воздействия обломки ребра могут повредить различные внутренние органы, легкое, когда ребра прогибаются внутрь.
Бывают двусторонние переломы, вследствие которых грудная клетка теряет необходимую устойчивость, а также происходит опасное нарушение вентиляции легких. Также случаются так называемые окончатые переломы, т.е. переломы в двух местах с одной стороны. Чаще всего переломы ребер встречаются у людей старше 40 лет. Это связано с изменениями костной ткани, которые происходят в организме человека в силу возраста. В детстве переломы ребер случаются чрезвычайно редко, поскольку детская грудная клетка обладает большой эластичностью.
Также случаются так называемые окончатые переломы, т.е. переломы в двух местах с одной стороны. Чаще всего переломы ребер встречаются у людей старше 40 лет. Это связано с изменениями костной ткани, которые происходят в организме человека в силу возраста. В детстве переломы ребер случаются чрезвычайно редко, поскольку детская грудная клетка обладает большой эластичностью.
Также существует следующее разделение переломов ребра: трещина ребра, перелом костной ткани (так называемый поднадкостничный перелом) и полный перелом ребра. Последний чаще всего происходит на месте изгиба ребер. Для всех этих случаев характерны одни и те же симптомы перелома.
Симптомы
Симптомы, которые сопровождают перелом бедер:
- Боль — она возникает в области перелома, усиливается при движениях, вдохе и выдохе, кашле. Уменьшение болевых ощущений возможно в покое и в положении сидя.
- Поверхностное дыхание и отставание в дыхании той половины грудной клетки, где имеется травма.

- Отек тканей в области повреждения.
- Гематома в месте перелома — актуальна при травматическом переломе, явившемся результатом прямого механического воздействия.
- Звук трущихся костей или хруст во время травмирования- актуально для переломов с большим количеством отломков, либо для множественных переломов одного ребра без смещения отдельных частей поврежденной кости.
При множественных и осложненных переломах могут быть следующие признаки:
- Подкожная эмфизема – при повреждении легкого воздух может постепенно попадать под кожу.
- Кровохарканье – при кашле выделяется кровь из дыхательных путей. Этот симптом указывает на повреждение тканей легкого.
Диагностика
Для диагностики перелома ребер используются следующие методы обследования:
Клиническое обследование. При клиническом обследовании врач осматривает, выслушивает и выстукивает грудную клетку. С помощью этого может быть выявлена степень повреждения легких и сердца, могут быть выявлены скопления крови или воздуха в плевральной полости.
С помощью этого может быть выявлена степень повреждения легких и сердца, могут быть выявлены скопления крови или воздуха в плевральной полости.
Рентген грудной клетки. Простая обзорная рентгенограмма грудной полости в переднезадней проекции позволяет в большинстве случаев выявить локализацию и количество переломов, распознать скопление крови и воздуха в одном из плевральных мешков. Рентген также позволяет выявлять признаки пневмонии, повреждения сердца и крупных кровеносных сосудов.
Компьютерная томография. Компьютерная томография является методом обследования, который основан на использовании рентгеновских лучей, но который является более чувствительным. Позволяет детально обследовать поврежденные ребра и выявить даже незначительные изменения в структуре легких, сердца, кровеносных сосудов.
Ультразвуковое обследование грудной клетки. Ультразвуковое исследование грудной клетки применяется для диагностирования перелома ребер у детей, а также для выявления скоплений крови в полости плевры.
По мере необходимости, в зависимости от конкретной клинической ситуации, данные методы обследования могут быть дополнены другими, более специфичными и чувствительными (МРТ, ангиография и пр.).
Лечение
Множественные двусторонние и двустворчатые окончатые переломы требуют хирургического вмешательства (остеосинтез при помощи специальных металлических скоб) или вытяжения отделенного от грудной клетки сегмента.
Неотложная помощь при гемотораксе и пневмотораксе заключается в пункции грудной клетки и аспирации крови или воздуха. Такие пациенты нуждаются в специализированном лечении в соответствующем отделении.
Изолированные неосложненные переломы одного-двух ребер, как правило, не требуют госпитализации, и лечатся амбулаторно.
Даже единичный изолированный перелом ребра сопровождается выраженным болевым синдромом, поэтому первая помощь включает обезболивание путем новокаиновой блокады соответствующего межреберного нерва. При возобновлении болевого синдрома блокада может быть повторена два-три раза. Адекватная анестезия способствует увеличению экскурсии грудной клетки при дыхании, расправлению легкого на пораженной стороне и отхаркиванию скопившегося в бронхах секрета. Таким образом, обезболивание при переломе ребра не только улучшает общее состояние пациента, но и является достойной профилактикой посттравматической гипостатической пневмонии.
Адекватная анестезия способствует увеличению экскурсии грудной клетки при дыхании, расправлению легкого на пораженной стороне и отхаркиванию скопившегося в бронхах секрета. Таким образом, обезболивание при переломе ребра не только улучшает общее состояние пациента, но и является достойной профилактикой посттравматической гипостатической пневмонии.
Как правило, неосложненные переломы одного-двух ребер хорошо срастаются, и не требуют каких-либо специальных манипуляций. Пострадавшим рекомендован щадящий режим, дыхательная гимнастика, отхаркивающие средства для профилактики гипостатической пневмонии.
Поскольку при переломе ребер преобладает диафрагмальное дыхание, следует избегать повышения внутрибрюшного давления. Рекомендовано дробное полноценное питание, рацион не должен содержать продуктов, вызывающих метеоризм.
Шевеления справа под ребрами. Откуда появляется пульсация под левым ребром
Часто ли людей беспокоят беспричинные боли в теле? Зачастую, когда давит и боль в ребрах доставляет много неприятных ощущений, но есть способы, которые помогают от нее избавиться./ribpain-4b648a8dc93b435bb42de86d54951f20.jpg) Боль в левом подреберье – проблема довольно распространенная, как у пожилых людей, так и у молодых. Она возникает из-за проблем в организме, а иногда может быть следствием сильных физических нагрузок. Но, какие бы причины не стояли за ней, нужно скорее избавляться, ведь периодическая боль приносит крайне неприятные ощущения. Иногда, боль на уровне ребер означает более серьезные проблемы, чем просто чрезмерная нагрузка, тем более, если в том месте, которое болит, образовалась шишка. Причины возникновения боли на этом участке тела могут быть разные.
Боль в левом подреберье – проблема довольно распространенная, как у пожилых людей, так и у молодых. Она возникает из-за проблем в организме, а иногда может быть следствием сильных физических нагрузок. Но, какие бы причины не стояли за ней, нужно скорее избавляться, ведь периодическая боль приносит крайне неприятные ощущения. Иногда, боль на уровне ребер означает более серьезные проблемы, чем просто чрезмерная нагрузка, тем более, если в том месте, которое болит, образовалась шишка. Причины возникновения боли на этом участке тела могут быть разные.
Сильная боль в левом подреберье спереди: причины
Боль в боку, когда она локализируется слева и спереди, может возникать по различным причинам. Но следует знать, что каждая из этих причин может быть потенциальной угрозой жизни человека, поэтому не следует тянуть с походом к врачу, даже если боль под ребрами не очень сильная. Так все-таки, почему же возникает боль в этом месте?
Основные причины боли возле ребер слева:
- Больной желудок;
- Поврежденная селезенка;
- Физические нагрузки;
- Проблемы с левой почкой
Если сильнейшая боль образуется в области селезенки, то следует немедленно позвонить в скорую помощь. Пока она едет, неприятные ощущения и дискомфорт в этой области можно убрать при помощи льда. Компресс из ледяных кубиков прекрасно поможет на время уменьшить спазмы.
Пока она едет, неприятные ощущения и дискомфорт в этой области можно убрать при помощи льда. Компресс из ледяных кубиков прекрасно поможет на время уменьшить спазмы.
Описание причин боли слева под ребрами спереди
Если травма селезенки подтвердилась, то скорее всего, орган будет подлежать удалению. Лишь изредка боли в этом участке могут означать проблемы с сердцем, в таком случае также требуется немедленный осмотр врача или госпитализация, потому что это может быть сильной угрозой жизни человека. В некоторых случаях, ноющая боль внизу ребер слева у женщины может означать проблемы по женской части.
Также, иногда проблемой внезапной боли с левой стороны под ребрами может быть:
- Стресс;
- Волнения;
- На нервной почве.
В таком случае, стоит обратиться к неврологу. Стресс – это серьезная вещь, и не нужно ее недооценивать, так как он может привести к серьезным проблемам со здоровьем. Боли в левом подреберье или тяжесть после еды могут свидетельствовать о наличии гастрита. Следует немедленно обратиться к врачу!
Следует немедленно обратиться к врачу!
Значение боли в левом боку под ребрами спереди
Боль в левом боку спереди может являться следствием множества факторов, чтобы врач точно определил, как лечить и из-за чего она появилась, необходимо понимать характер и вид недомогания.
Типы боли в подреберье:
- Колющая;
- Ноющая;
- Тянущие;
- Острая;
- Жжение;
- Пульсирующая;
- Распирающая;
- Колики.
Выше представлены основные виды боли, они могут помочь доктору при определении точного диагноза. Если боль периодическая, и иногда она проходит, а через несколько дней или недель появляется снова, то это свидетельствует о том, что организм страдает от какой-то болезни.
Опоясывающая боль, которая ощущается сзади и отдает в спину, может быть вызвана серьезной болезнью – панкреатитом.
Урчание в совокупности с жжением может быть следствием проблем с желудком, особенно, если после приема пищи, у человека возникает урчание, тяжесть и неприятные ощущения, отдающие в живот.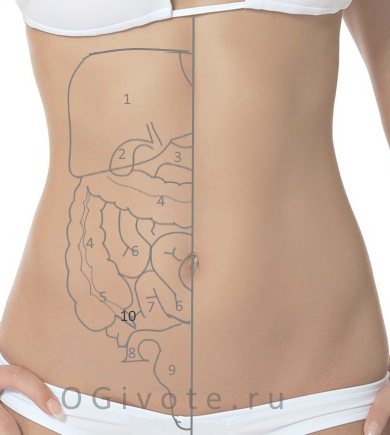 Очень часто такая боль сопровождается дискомфортом при нажатии. Неприятные ощущения и резкая боль при вдохе – основной признак холецистита. Как только человек почувствовал подобную боль, немедленно нужно обратиться к специалисту, чтобы не вызывать осложнений.
Очень часто такая боль сопровождается дискомфортом при нажатии. Неприятные ощущения и резкая боль при вдохе – основной признак холецистита. Как только человек почувствовал подобную боль, немедленно нужно обратиться к специалисту, чтобы не вызывать осложнений.
Колит в левом боку под ребрами: причины
Колющая боль в левой части под ребрами – признак, указывающий на заболевание селезенки. Такие заболевания очень опасны и требуют немедленного лечения. Если посередине или снизу живота есть посинение, то проблемы с селезенкой очевидны. Также, некоторые недуги могут вызывать увеличение размеров селезенки, и как следствие, ее разрыв. После разрыва селезенки, в центре живот, примерно в области пупка происходит накопление крови, что и вызывает ноющие боли, при которых иногда даже больно лежать и шевелится. Существует ряд заболеваний, которые могут привести к разрыву селезенки.
К этим заболеваниям относятся:
- Инфаркт селезенки;
- Воспаление селезенки;
- Травмы живота.

При обнаружении острой колющей боли под левым ребром, нужно срочно вызывать скорую, только так можно сохранить жизнь пострадавшему. В большинстве случаев, в подобных ситуациях производят операцию по удалению селезенки.
Если колет чуть ниже селезенки, то причиной могут быть проблемы с пищеварением.
Обычно, проблемы с пищеварением не так уж и опасны и требуют своевременного обнаружения. Если вовремя обратиться к врачу, то он назначит необходимое лечение, а в некоторых случаях и диету, при соблюдении которой у больного больше никогда не будет проблем с ЖКТ.
Что находится в левом боку под ребрами
Как только у человека начало что-то болеть, у него сразу же возникает вопрос о том, какой орган находится в этом месте. Можно точно утверждать, что причиной боли в этой области может быть далеко не один орган, а целая их система. Во-первых, с левой стороны под ребрами, чуть ниже их, располагается желудок (подробности в Google). Жжение или ноющая боль в области желудка может указывать на гастрит или язву, причиной которых в основном является неправильное питание.
Важно! Серьезные проблемы с желудком могут привести к анемии, поэтому следует отнестись к болям этого органа очень аккуратно, даже если желудок просто покалывает или бурлит, нужно обращаться к специалисту.
Если боль возникает при кашле или резких движениях, то можно заподозрить проблемы с диафрагмой. Диафрагма – это очень важная мышца, которая принимает участи в образовании вдоха и выдоха. Помимо этого, она играет важную роль в пищеварении, помогая в движении еды по пищеварительной системе.
Помимо вышеперечисленных органов, в левой части туловища под ребром находятся и другие части организма:
- Сосуды;
- Нервы;
- Верхняя часть левой почки.
Селезенка – еще один орган, расположенный наиболее близко к ребрам с левой стороны. Даже небольшой дискомфорт при нажатии или покалывание должны вызывать у человека сомнения, так как селезенка является важным органом, и ее удаление крайне нежелательно.
Поджелудочная железа также находится слева. Колики, чрезмерное количество газов, вздутие могут быть причиной проблем с данным органом. Очень важно сохранять его здоровье, ведь поджелудочная железа оберегает человека от диабета.
Причины боли в левом боку под ребрами сбоку
Боль может быть одновременно справа и слева, в этом нет ничего удивительного, и это главная особенность развития такого заболевания, как гастродуоденит, который часто можно обнаружить у ребенка.
Чаще всего, боль не приходит одна, вместе с ней могут быть такие симптомы, как:
- Тошнота;
- Рвота;
- Головокружение;
- Общее недомогание.
Каждый из вышеперечисленных симптомов могут указывать на ту или иную болезнь. Очень часто боли сопровождаются травмами или разрывами внутренних органов. Такие случаи очень опасны и требуют немедленного хирургического вмешательства, так как несут серьезную угрозу для жизни человека. Если постоянная боль под нижним левым ребром сопровождается на уровне сердца, то скорее всего, именно эта мышца является виновником всех бед.
Уплотнение, пульсация или тупая боль в нижнем отделе живота, сопровождающая спазм под ребром, явно указывает на разрыв или опасное увеличение селезенки.
Если данный участок печет и тянет, то это может указывать на сбои в работе любого из органов, находящихся с этой стороны. В большинстве случаев, тут нельзя определить проблему самостоятельно, и нужно обратиться за помощью в больницу, где после проведения ряда исследований и анализов, врачи смогут узнать настоящую природу болей в левом подреберье.
Боли между правым и левым ребром в любом случае указывают на травму или заболевание поджелудочной железы, особенно, если она локализируется внизу.
Периодическая боль в левом боку – неплохой повод задуматься о том, нет ли в организме проблем с мочевыводящими путями. Так, например, боль возле левой почки может быть началом появления почечных камней. Обычно, один небольшой камень может сам выйти из мочевыводящих путей, с неприятными ощущениями, конечно же. В любом случае, если в организме появились камни, консультация специалиста крайне необходима.
Ноющая боль под левым ребром спереди: значение
Если у женщин ноет или пульсирует низ живота – это прямое указание на гинекологические проблемы. Если ноет низ живота, не стоит сразу же паниковать, возможно, это болевой синдром, характерный для начала месячных. Иногда он может отдаваться болью даже в районе ребер.
В некоторых случая, такая боль снизу в левой стороне может быть следствием внематочной беременности.
Обычно она сопровождается резкими ноющими болями, а также долгим отсутствием месячных. Внематочная беременность в большинстве случаев приводит к разрыву маточных труб, что в свою очередь может оказаться очень опасным для жизни и здоровья девушки. Опасна она тем, что образует внутреннее кровотечение, и если вовремя не обнаружить внематочную беременность, то это приведет к смерти женщины. При первом же обнаружении боли в этой части организма, немедленно следует обратиться к специалисту.
Своевременное обращение за помощью:
- Обеспечит долгую и здоровую жизнь;
- Избавив человека от операции;
- Или даже спасет его от смерти.
Любая боль мешает человеку жить, а если уж тем более она совмещена с какой-либо серьезной болезнью, то тогда дела плохи. Любых проблем со здоровьем можно избежать, если вовремя обратиться к врачу. Вовремя – это значит, сразу после появления болей. Неважно с какой стороны, в правом или левом боку возникла боль – это уже является причиной обратиться за помощью к специалисту, который назначит лечение.
От чего боль в левом подреберье (видео)
С болью в этой части организма лучше не шутить шутки. Это может оказаться, как обычным напряжением, так и серьезной болезнью с возможным летальным исходом. Чтобы это не было, лучше перестраховаться, сходить к врачу и убедиться в том, что ничего плохого со здоровьем не случилось. Если же какая-либо болезнь подтвердилась, то нужно немедленно приступать к ее лечению.
Внимание, только СЕГОДНЯ!
- – Хотите посмотреть интервью со специалистом, который расскажет, как решить вашу проблему, увидеть, как делается определенная процедура или готовиться лекарство с трав? Заходите в рубрику «видео» и будьте в курсе всех интересующих вас вопросов.
- – Интимное здоровье женщины часто находится в опасности, ведь нехватка времени для обследования, а порой и отсутствие квалифицированных специалистов могут значительно ухудшить положение. В рубрике находится информация, которую должна знать каждая женщина, чтобы иметь представление об опасностях, которые ее подстерегают.
– При проявлении первых симптомов заболевания, самое главное поставить правильный диагноз. В этой рубрике вы найдете информацию об анализах, сведения о болезнях и описания современных способов диагностики недугов.
– Здоровье женщины – это здоровье всей семи. Ведь на ее плечах лежит забота о домашнем очаге и всех жителях дома. Чтобы знать, какие симптомы могут вызвать серьезные заболевания, зайдите в данную рубрику.
- – Мигрень, отит, расширение вен – такие проблемы беспокоят тысячи людей. Чтобы быть «вооруженными», при первом их проявлении следует узнать некоторые факты. Заходите и читайте.
– Ничто так не пугает как чрезмерное употребление спиртного или даже употребление наркотических веществ близким человеком. Как действовать в подобных ситуациях подскажет рубрика «Зависимости».
- – Головные боли, головокружения, проблемы с желудочно-кишечным трактом – это далеко не весь перечень проблем, которые беспокоят современную женщину. С помощью каких препаратов можно преодолеть подобные неприятности, подскажет эта рубрика.
– Природа дала человечеству все лучшее, но мы порой не можем этого разглядеть и выбираем другие способы решения проблемы. Как лечится с помощью лекарств, сделанных из природных компонентов, узнаете из этой рубрики.
– Вас интересует, что может угрожать главному «мотору» организма и как на дольше сохранить его здоровье? Здесь вы получите исчерпывающие ответы на подобные вопросы.
- Close
– Эта рубрика поможет родителям разобраться в вопросах, в которые они не понимали, и подскажет как правильно вести себя новоиспеченным родителям.
– Беременность – самый прекрасный период в жизни женщины, но он является и самым тяжелым. В рубрике содержатся рекомендации для будущих мам, касающиеся проблем, что могут случиться в эти 9 месяцев.
Признак пульсации под левым ребром не является строго специфическим и указывающим на протекание какого-то определенного патологического нарушения. В отсутствие показателей сопутствующей клинической картины, выявить причину тревожной симптоматики на основании имеющейся пульсации достаточно затруднительно.
В левой подвздошной области размещается несколько внутренних структур, имеется насыщенная нервная сеть, лимфоузлы и мускульные соединения, которые могут провоцировать появление неприятной пульсации в левом боку. Образование болевого признака может быть связано со следующими органами:
- хвостовой участок поджелудочной железы;
- сердце и левое легкое;
- левая почка, придатки у женщин;
- диафрагма и ободочная часть кишечного тракта.
Почему развивается настораживающее ощущение?
Пульсация в левом подреберье может иметь патофизиологическую основу в виде изменения кровоснабжения какой-либо части внутренней структуры, нарушая ее питание и вызывая отечность тканей. В большинстве случаев появление настораживающего признака может быть спровоцировано следующими патологическими факторами:
- Гипертрофия тканей органа, вызванная локализованным отеком на фоне развития воспалительного очага.
- Травматическое повреждение внутренних структур: авария или травма.
- Нарушения питания нервной сети из-за недостаточности кровотока и кислородного голода в тканях.
- Эрозийное повреждение внутренних покровов и слизистых при патогенном влиянии возбудителя, которые приводят к прободению тканей органов.
- Острый или вялотекущий процесс воспаления внутренних структур, расположенных в области левого подреберья.
- Ишемия и кардиопатии.
- Кризы и ревматоидные воспаления.
- Метеоризм и опухолевый процесс.
- Межреберная невралгия.
- Остеохондроз и радикулопатия.
Для выявления точной причины появления болевого дискомфорта требуется собрать анамнез состояния с учетом беспокоящих признаков, провести диагностические мероприятия, которые включают лабораторный анализ и инструментальной обследование. Дальнейшее сопоставление результатов с клинической картиной помогает специалисту диагностировать правильную причину появления пульсации.
Какие симптомы могут быть сопутствующими?
При появлении пульсации слева под ребром может развиться разносторонняя симптоматическая картина, которая полностью зависит от патогенетической структуры развивающегося нарушения.
На основании имеющихся характеристик очень трудно провести дифференциальное разграничение, так как болевая пульсация не является специфической для конкретного патологического состояния. Но, ощущаемый спектр признаков можно объединить в следующие группы:
- Висцеральная симптоматика. Определяется при развитии патологий тракта пищеварения. Чаще всего это спастические болевые проявления, имеющие тупой и ноющий характер при вялотекущем затяжном процессе. Ощущение пульсации такой природы развития может отдавать вблизи расположенную область.
- Иррадиирующие признаки. Образуются при воспалительном очаге на фоне развития инфекционного поражения структур дыхательной сферы.
- Ограниченная перитонеальная пульсация, которая переходит в острое проявление болевого дискомфорта. Развивается при язвенном процессе и травматическом повреждении внутренних структур. Имеет тенденцию к усилению проявления интенсивности тревожного параметра.
Систематизация признака и заболеваний
Накопленный практический опыт позволил систематизировать описания клинического проявления симптоматики в сочетании с пульсацией под левым ребром и конкретные виды патологический состояний:
- Гастрит, язвенное поражение слизистой пищеварительного тракта – тяжесть, пульсация, распирание, тошнота.
- Плеврит, воспаление легкого – пульсация усиливается в интервале кашля и вдоха.
- Заболевания мочеобразующей сферы и селезенки – постоянная пульсация, имеющая ноющий характер тупой боли.
- Межреберная невралгия, остеохондроз – пульсация усиливается при выдохе, наблюдается онемение верхних конечностей.
- ИБС, инфаркт, кардиопатии – пульсация носит обжигающий характер, поднимаясь до середины груди и отдавая в левую руку и подлопаточную область.
Особенности пульсирующего признака у беременных
В интервале последнего триместра периода вынашивания, когда плод уже достигает более ощутимых размеров и оказывает определенное давление на внутренние структуры материнского организма, женщина может обнаружить пульсацию под левым ребром без боли, при этом, признак не является патологическим нарушением. Это явление связано с некоторым сжатием магистрального венозного ствола, вызывая пульсирующее чувство.
Интересным фактом является появление пульсации при беременности по причине попадания околоплодной жидкости внутрь организма плода при глотательном движении, вызывающем у него икоту. Это отражается в виде пульсирующего ощущения на материнском организме. Появление признака периодически и с редкой регулярностью не является отклонением от нормы.
Травмы груди — Первая помощь
Правила поведения
Травмы груди, оказание первой помощи
Травмы груди являются одними из наиболее тяжелых повреждений. В грудной клетке располагаются жизненно важные органы (сердце, легкие), крупные сосуды, повреждение которых может быть смертельно опасно. При повреждениях грудной клетки часто развиваются тяжелые осложнения (например, нарушения дыхания), которых можно избежать при своевременном оказании первой помощи.
Основные проявления травмы груди, особенности наложения повязок при травме груди, наложение окклюзионной (герметизирующей) повязки
При травмах груди часто отмечаются переломы и ушибы ребер, которые характеризуются припухлостью в месте перелома, резкой болью, усиливающейся при дыхании и изменении положения тела пострадавшего.
При переломах и ушибах ребер необходимо придать пострадавшему полусидячее положение и контролировать его состояние до прибытия скорой медицинской помощи.
Помимо переломов ребер встречаются и ранения груди, при которых нарушается ее герметичность, что, в свою очередь, приводит к резким нарушениям в работе легких и сердца. Без оказания адекватной и своевременной помощи это может привести к смерти пострадавшего в течение короткого промежутка времени. Признаками такого повреждения является наличие раны в области грудной клетки, через которую во время вдоха с характерным всасывающим звуком засасывается воздух; на выдохе кровь в ране может пузыриться. Дыхание у пострадавшего частое, поверхностное, кожа бледная с синюшным оттенком.
При ранениях груди следует осуществить первичную герметизацию раны ладонью, после чего наложить герметизирующую (окклюзионную) повязку. Для этого непосредственно на рану помещается воздухонепроницаемый материал (упаковка от перевязочного пакета или бинта, полиэтилен, клеенка).
После наложения воздухонепроницаемого материала его можно закрепить лейкопластырем и оставить незафиксированным уголок. Оставленный свободный уголок выполняет функцию клапана – не дает воздуху поступать в грудную клетку и позволяет снизить избыточное давление в ней.
Другим доступным способом является закрепление воздухонепроницаемого материала бинтом.
Такому пострадавшему также следует придать полусидячее положение с наклоном в пораженную сторону.
Особенности наложения повязки на рану груди с инородным телом
При обнаружении инородного тела в ране грудной клетки (осколка стекла, металла, ножа и т.д.) ни в коем случае не следует вынимать его из раны. Необходимо обложить инородный предмет салфетками или бинтами, наложив поверх них давящую повязку для остановки кровотечения.
Как оказать первую помощь пострадавшему
Плавающее ребро: анатомия и функции
Грудная клетка человека состоит из 12 пар ребер, некоторые из которых прикрепляются к костному отростку в передней части грудной клетки, называемому грудиной. Первые семь ребер прикрепляются непосредственно к грудине через хрящ, образующийся на конце каждого ребра. Другие прикрепляются косвенно, потому что они прикреплены к хрящу ребра выше.
Две последние пары ребер в самом низу грудной клетки вообще не прикрепляются к грудины. Эти ребра называются «плавающими», поскольку их единственное крепление находится в задней части грудной клетки, прикрепленной к позвонкам позвоночника.Из-за отсутствия прикрепления эти ребра более подвержены травмам и связаны с болезненным, хотя и редким заболеванием, называемым «синдромом проскальзывания ребер».
Анатомия
Грудная клетка — это костная структура, находящаяся в груди (грудной полости). Он состоит из 12 пар ребер. Каждая пара пронумерована в зависимости от их прикрепления к грудине, процесс костистого в передней части грудной клетки, который служит в качестве опорной точки. Хрящ, образующийся на конце каждого ребра (реберный хрящ), прямо или косвенно прикрепляется к грудине.
Структура
Отдельное ребро состоит из пяти частей: головы, шеи, тела или стержня, бугорка и угла.
Расположение
Ребра расположены в грудной клетке (грудной полости).
Анатомические вариации
Первые семь ребер прикрепляются непосредственно к грудины и называются «настоящими ребрами». Первое ребро находится над ключицей и короче и более изогнуто, чем остальные. Следующие шесть ребер длиннее и становятся все более открытыми (а не изогнутыми) по мере того, как грудная клетка продолжается по длине туловища.
Каждое из семи «настоящих» ребер прикрепляется к грудине (грудине) в передней части груди через хрящ, а также к позвонкам позвоночника сзади.
Остальные ребра (с 8 по 12) называются «ложными ребрами», поскольку они не прикрепляются непосредственно к грудины. Вместо этого они прикрепляются к реберному хрящу грудины. Однако последние две пары ребер в самом низу, также известные как «плавающие ребра», вообще не прикрепляются к передней части грудной клетки, а только к позвонкам сзади.Взаимодействие с другими людьми
Neustockimages / Getty ImagesФункция
Грудная клетка человека (грудная клетка) выполняет очень важную работу по защите сердца и легких. Ребра являются частью осевого скелета и классифицируются как плоские кости. Основная задача плоских костей — защита нижележащих структур. Другие плоские кости человеческого тела находятся в тазу и черепе.
Несколько слоев компактной кости и костного мозга образуют плоские пластинки. Красные кровяные тельца образуются в костном мозге плоских костей.
Благодаря хрящевым прикреплениям и окружающим их сухожилиям грудная клетка может расширяться, чтобы приспособиться к движениям легких и диафрагмы при дыхании. Хотя большая часть этого хряща остается гибкой на протяжении всей жизни, нижний конец грудины, известный как мечевидный отросток, с возрастом окостеневает (становится твердым).
Сломанные или ушибленные ребра
Как и любая кость в человеческом теле, ребра могут сломаться или сломаться, хотя терминология, используемая для описания травм грудной стенки и грудной клетки, может сбивать с толку.Фасция, окружающая грудную клетку, может получить синяк, в результате чего травма будет описана как ушиб ребра. Что касается сломанных или сломанных ребер, эти два термина относятся к одной и той же травме или травме, которая происходит в кости.
Ключевое различие между сломанными, ушибленными и сломанными ребрами заключается в том, вовлечены ли кости грудной клетки или повреждена в первую очередь ткань грудной стенки. В некоторых случаях задействованы оба. Хотя ушиб ребра может показаться не таким серьезным, как сломанное ребро, повреждение тканей, окружающих и поддерживающих грудную клетку, может быть чрезвычайно болезненным.Взаимодействие с другими людьми
Ребра могут сломаться в результате внешнего источника, например травмы грудной клетки в результате автомобильной аварии, или внутреннего источника, например давления от продолжительного кашля.
Синдром скольжения ребер
Хотя это не так часто, как травма грудной стенки, «синдром проскальзывания ребер» — любопытное заболевание, которое может причинять страдания людям, которые страдают им, но не знают, почему это происходит.
Синдром проскальзывания ребер (также называемый синдромом Цириакса) возникает, когда подвижные ребра, которые непосредственно не прикреплены к хрящу, перемещаются.Движение этих нижних ребер часто ощущается как ощущение скольжения, щелчка или хлопка. Ощущение обычно возникает только на одной стороне грудной клетки (одностороннее), но боль может распространяться в спину на пораженной стороне. Ощущение может быть очень болезненным или просто источником дискомфорта.
Синдром скольжения ребер может приходить и уходить. Движения, такие как переворачивание в постели, поднятие тяжестей и кашель, могут усилить дискомфорт или привести к острой колющей боли.
По-видимому, чаще всего о нем сообщают женщины среднего возраста, хотя случаи имели место у мужчин, женщин и детей всех возрастов.Точная причина синдрома проскальзывания ребер неизвестна, но распространенными факторами риска являются чрезмерное использование или травма ребер.
Лечение
Аналогично лечится большинство травм грудной стенки и грудной клетки. В отличие от других костей тела, таких как рука или нога, грудная клетка не может быть иммобилизована, если кость сломана. Точно так же, если человек испытал травму мышц или связок грудной клетки, мало что можно сделать, чтобы уменьшить движение — грудная клетка должна двигаться, по крайней мере, достаточно, чтобы расширяться при дыхании.
Таким образом, лечение травм и переломов мягких тканей одинаково и в основном направлено на купирование боли и любых обостряющих факторов (например, кашля). При адекватном времени и поддерживающей терапии (включая обезболивание) эти травмы обычно заживают сами по себе. Однако период заживления может быть очень неудобным и может быть продолжительным, если грудная клетка будет раздражаться или повторно травмироваться.
Врач может заподозрить это заболевание после исключения других причин его симптомов, таких как перелом ребер, эзофагит или плевритная боль в груди.Золотым стандартом для диагностики этого состояния является простой маневр с крючком, который можно выполнять в офисе, который может помочь определить, являются ли нижние ребра гипермобильными.
Лечение зависит от тяжести сопутствующей боли. Если у человека с синдромом проскальзывания ребер сохраняется боль, которую нельзя контролировать с помощью безрецептурных болеутоляющих, временных ограничений активности и использования пакетов со льдом, врач может назначить блокаду нервов.
Слово Verywell
Хотя состояние может варьироваться от легкого раздражения до болезненного перерыва в занятиях, синдром проскальзывания ребер не подвергает человека большему риску травмы или более серьезному состоянию, затрагивающему грудную стенку или грудную клетку.При правильном лечении, понимании природы состояния и уверенности большинство людей, которые его испытывают, не страдают от каких-либо осложнений.
9 интересных фактов о ребрах
Ребра — это не просто невероятно вкусный заказ в меню ближайшего стейк-хауса: эти костлявые веретена в вашем туловище прикрепляются к грудины (грудной кости), чтобы защитить ваши легкие, сердце, селезенку и большую часть печени и помочь форма грудной клетки, которая помогает дышать.С одной стороны, ребра являются защитным средством, но если их сильно сломать, они могут стать для вас смертельными и проколоть внутренние органы. Mental Floss поговорил с Джоном Мартинесом, доктором медицины, поставщиком неотложной помощи из Dignity Health Medical Foundation в Калифорнии, чтобы узнать об этих девяти увлекательных фактах о ребрах.
1. ВАШИ РЕБРА ДВИГАЮТСЯ КАК РУЧКА КОВША.
Ребра позволяют грудной клетке расширяться для дыхания, — объясняет Мартинес. «Они действуют так же, как ручка ведра на ведре, и качаются вверх, когда мы делаем вдох, позволяя грудной полости расширяться.«Это увеличение грудной полости позволяет легче дышать.
2. У ВАС ТРИ ВИДА РЕБЕР.
Скелет человека состоит из 12 пар ребер. По словам Мартинеса, ребра с 1 по 7 считаются «настоящими ребрами», поскольку они соединяются непосредственно от позвоночника с грудиной. Ребра с 8 по 10 называются «ложными ребрами», потому что они не соединяются напрямую, а имеют хрящ, который прикрепляет их к грудины. Ребра 11 и 12 называются «плавающими ребрами», потому что они соединяются с позвоночником только сзади.Они, по его словам, «намного короче».
3. ЭТОТ МИФ О ЖЕНСКИХ РЕБРАХ НЕ СТОИТ.
Пытаясь доказать, что библейский рассказ о Еве, сотворенный из ребра Адама, «истинен», пасторы и учителя воскресной школы иногда рассказывают историю о том, что у женщин больше ребер, чем у мужчин. Это неправда (и эта история в любом случае сексистская). Пол не играет роли в количестве ребер: на каждого по 12 ребер. Однако в среднем женские ребра примерно на 10 процентов меньше по объему, чем мужские.
4. В РЕДКИХ СЛУЧАЯХ У ЧЕЛОВЕКА МОЖЕТ ИМЕТЬ «РЕБРА ГОРИЛЛЫ».
В редких случаях, которые не имеют ничего общего с полом, у человека могут появиться дополнительные поясничные ребра, всего 13 пар ребер, как у наших дальних родственников, горилл. Таким образом, это в просторечии известно как «ребро гориллы».
5. РЕБРА — ПРИЧИНА НЕАНДЕРТАЛАМ НЕ НУЖДАЮТСЯ РЕМНИ.
У неандертальцев были более широкие и толстые грудные клетки, чем у современных людей с тонкой талией, что сделало бы их ужасными моделями узких джинсов.Исследование, проведенное в 2016 году в журнале American Journal of Physical Anthropology , показало, что диета ледникового периода, вероятно, ответственна за большую грудную клетку и более широкий таз у неандертальцев. По сути, углеводов было мало, а жиров было много. Это привело к увеличению печени, почек и «соответствующих морфологических проявлений», пишут авторы. Другими словами, им требовалось больше места для размещения более крупных органов.
6. ДВА ОЧЕНЬ РАЗЛИЧНЫХ ВИДА СПОРТСМЕНОВ ОБЪЯВЛЯЮТСЯ ОДНОЙ ОБЩЕЙ ТРАВМОЙ.
«Гребцы и бейсбольные питчеры — самые частые спортсмены, страдающие от стрессовых переломов ребер», — говорит Мартинес.Это вызвано тем, что передняя зубчатая мышца натягивает нежные ребра. «Другие спортсмены, которые с большей вероятностью страдают от стрессовых переломов ребер, включают гольфистов, танцоров, тяжелоатлетов и волейболистов», — добавляет он.
7. ВЫ МОЖЕТЕ СМОТРЕТЬ ПЕРЕЛОМ РЕБРА.
«Настоящие» переломы ребер — когда кость полностью разламывается — обычно возникают в результате травм, таких как «тяжелый футбольный мяч [или] автомобильная авария», — говорит Мартинес. Однако иногда перелом ребра может произойти «из-за чихания или кашля из-за силы сжимающих мышц грудной стенки на ребра».«Лечение истинных переломов ребер такое же, как и при стрессовых переломах ребер.
8. ТРЕНИРОВКА ТЯНИ ИСПОЛЬЗУЕТСЯ ВСЮ ЯРОСТЬЮ… И ИНОГДА ЕСТЬ.
Женщины исторически носили корсеты, нижнее белье, которое стягивает туловище, особенно в области талии, сближая ребра и органы для уменьшения талии и более выдающегося бюста. Несмотря на то, что корсеты вышли из моды к 1920-м годам, когда женщины начали отдавать предпочтение более свободным и струящимся предметам одежды эпохи Flapper, многие современные женщины все еще носят их по разным причинам, от эстетики до исполнительского искусства, что породило практику, известную как тесная шнуровка или тренировка талии.В этом движении женщины активно сокращают талию до исключительно маленькой окружности.
Врачи предупреждают, что существует риск необратимого повреждения раздавленных органов, а также таких дискомфортных синдромов, как синдром кислотного рефлюкса и боли в спине. Но это не останавливает тех, кто любит внешний вид.
9. ДЕРЖАТЕЛЬ РЕКОРДА ГИННЕСА ДЛЯ Крошечной талии — 15 дюймов.
2011 Книга рекордов Гиннеса победительница Кэти Юнг смогла уменьшить свою талию до 15 дюймов за счет плотной шнуровки, нося корсеты 24 часа в сутки и постепенно уменьшая размер.Теперь ее талия имеет ту же окружность, что и обычная банка майонеза.
Разница между ушибами и сломанными ребрами
Травмы ребер — обычное дело, и обычно они заживают сами собой в течение нескольких недель. Хорошие обезболивающие важны, чтобы вы могли спокойно дышать и кашлять, пока заживет травма. Если вы почувствовали недомогание или одышку после травмы ребра, немедленно обратитесь к врачу.
Анатомия грудной клетки
Грудь, также называемая грудной клеткой, содержит несколько ключевых анатомических структур и органов.Грудная клетка защищает важные органы, такие как легкие и сердце. Органы, содержащиеся в грудной полости, в прилегающей брюшной полости, а также позвоночник также уязвимы для травм в результате травмы грудной клетки.
Грудная клетка состоит из 12 ребер с каждой стороны, разделенных на три различных типа. Первые семь ребер прикрепляются к кости в передней части груди, называемой грудиной или грудиной. Три ребра (номера 8-10) называются « ложными» ребрами, потому что они прикрепляются к хрящу (не к кости) ребер над ними.Ребра 11 и 12 известны как «плавающие» ребра, поскольку они не прикреплены к грудине или другим ребрам. Скорее, их точка крепления находится только на задней части груди или на поясе.
Ушибы ребер
Ушиб ребер или ушиб ребра возникает в результате прямого удара по туловищу. Это может быть из-за падения или прямого удара твердым предметом, но наиболее частой причиной является автомобильная авария. Боль в груди и затрудненное дыхание — два основных симптома, которым можно помочь с отдыхом и льдом.Травма должна быть оценена, чтобы подтвердить, что это не более серьезное заболевание.
Симптомы
Самым очевидным симптомом ушиба ребра или ушиба является внезапная боль при ударе. Прямой удар в грудь или сами ребра может вызвать ушиб, перелом ребер или их отделение от грудины. Синяки могут появиться в течение следующих часов, и ребра, скорее всего, станут болезненными при прикосновении. Кашель или чихание также могут быть болезненными.
Хотя ушибы ребер очень болезненны, в большинстве случаев они полностью заживают.Травма называется ушибом ребер, но большая часть боли вызвана травмой окружающих мышц и реберного хряща.
Симптомы включают болезненность и боль в области травмы. Вы также будете чувствовать боль, когда дышите, двигаетесь, смеетесь или чихаете.
Лечение
Травмы ребер трудно поддаются лечению. Обратитесь за медицинской помощью, чтобы исключить переломы ребер и такие осложнения, как пневмоторакс или коллапс легкого. Отдых и ограничение активности — основные способы лечения ушибов ребер.Лед может немного облегчить боль и отек.
Поскольку ушибы ребер вызывают боль при вдохе, заставляя вас делать более неглубокие вдохи, ваш врач может прописать лекарство, чтобы облегчить вашу боль. Длительные инъекции анестетика рядом с местом синяка также могут временно помочь вашим нервам не передавать болевые сигналы в мозг.
Сломанные / сломанные ребра
Перелом ребра часто встречается в контактных видах спорта и обычно возникает после сильного удара по груди локтем или подобным предметом.Дыхание часто бывает болезненным, и на ребрах обычно появляются болезненные точки. Возможно, что перелом может вызвать внутреннее повреждение, поэтому рекомендуется обратиться к врачу, особенно если боль сильная.
Симптомы
Один из самых стойких симптомов сломанного ребра — боль в груди при вдохе. Еще больше больно вдыхать. Смех, кашель или чихание также могут вызвать резкую боль, стреляющую из места разрыва. Вы также можете заметить отек и покраснение вокруг разрыва.В некоторых случаях вы также можете увидеть синяк на коже возле разрыва.
В зависимости от места перелома наклон или скручивание верхней части тела также может вызвать внезапную боль. Удар или надавливание на перелом вызовет боль как минимум в течение нескольких недель.
Лечение
Простые переломы обычно заживают сами по себе. Врачи могут порекомендовать отдых, чтобы облегчить это. Людям следует избегать действий, связанных с вытягиванием, толканием или поднятием тяжестей, поскольку они могут усилить боль или вызвать большее повреждение ребер.
Если у человека более одного сломанного ребра, серьезное повреждение или тяжелая грудная клетка, ему может потребоваться операция. Во время операции хирург будет использовать пластины и винты, чтобы скрепить сломанные ребра вместе. Хирургия также устранит любые повреждения внутренних органов, нервов или кровеносных сосудов.
Серьезные симптомы
В некоторых случаях ушиб или сломанное ребро может привести к другим заболеваниям, которые могут быть даже опасными для жизни.
Если человек с недавним ушибом или сломанным ребром испытывает любой из следующих симптомов, ему следует немедленно обратиться за медицинской помощью:
- Сильная боль, которая продолжает усиливаться
- Усиливающаяся одышка или затрудненное дыхание
- Высокая температура
- Кашель с кровью или желто-зеленой слизью (мокротой)
Диагностика
Если ваш врач подозревает перелом ребра, он захочет сделать снимки вашей груди.Если сломанное ребро вызвано тупой травмой или серьезным несчастным случаем, он захочет убедиться, что внутренних органов нет других серьезных повреждений.
Ваш врач может назначить один или несколько из них:
- Рентген: Около 75% всех сломанных ребер обнаруживаются с помощью рентгеновского излучения. Они также могут показать другие проблемы, например, коллапс легкого.
- Компьютерная томография: Этот тип изображения показывает переломы, которые не видны на рентгеновских снимках. Ваш врач попросит вас сделать это, если он думает, что рентген что-то пропустил.Он также может указывать на повреждение мягких тканей и органов, таких как легкие, печень, селезенка или почки.
- MRI: Как и при компьютерной томографии, эти изображения могут показать переломы, которые не обнаруживаются при рентгенографии. Они могут точно определить повреждение мягких тканей и органов.
- Сканирование костей: Если у вас стрессовый перелом ребра или в анамнезе был рак простаты, это может лучше показать, где находится повреждение.
Лечение
Первичное лечение травм ребер — время.Для заживления большинства сломанных ребер требуется около 6 недель.
Пока вы поправляетесь:
- Сделайте перерыв в занятиях спортом, чтобы подлечиться и не навредить себе снова.
- Приложите лед к пораженному участку, чтобы облегчить боль.
- Примите обезболивающее, например ацетаминофен или ибупрофен. Если вам нужно что-то посильнее, ваш врач может назначить вам что-нибудь.
- Сделайте глубокий вдох, чтобы избежать пневмонии. Инфекция легких — это наиболее частое заболевание при переломах ребер.Ваш врач может дать вам простое устройство, которое поможет вам глубоко дышать.
- Не оборачивайте ничего плотно вокруг ребер, пока они заживают. Вы не хотите, чтобы ничто ограничивало ваше дыхание.
Если у вас более серьезная травма, вам может потребоваться дополнительное лечение или, возможно, операция. Например, если ваше легкое проколото острым концом одного из ваших ребер, вам может потребоваться процедура по удалению воздуха или крови из груди. Некоторым людям, у которых сильно повреждены ребра, может потребоваться ремонт с помощью металлических пластин, но это редко.
Ежедневные корректировки
С болью и дискомфортом от травм ребер можно справиться, хотя человеку может потребоваться внести некоторые временные коррективы, даже взяв перерыв в работе, в течение первых нескольких дней после получения травмы.
Сидеть прямо
Некоторые пациенты замечают, что боль и болезненность усиливаются ночью, когда они лежат в постели, пытаясь заснуть. В этих случаях может быть полезно не лежать полностью горизонтально. Попробуйте спать, сидя на стуле, чтобы облегчить боль.Вертикальное положение также может помочь с дыханием. Некоторые люди при кашле считают полезным прижать подушку к груди, чтобы поглотить резкое движение и стабилизировать туловище.
Дышите нормально
Боль от травм ребер может заставить человека дышать более поверхностно и избежать кашля. Тем не менее, нормальное дыхание и кашель при необходимости важны для предотвращения осложнений. Также могут помочь дыхательные упражнения в течение дня.
Избегайте курения
Сокращение курения или отказ от курения улучшат процесс заживления после травмы ребер, особенно если нарушено дыхание.
Если вы обеспокоены состоянием своих костей или думаете, что у вас сломано ребро, позвоните нам, чтобы записаться на прием. Чтобы записаться на прием к одному из наших специалистов, позвоните нам по телефону 800-698-1280.
Рак печени — Признаки и симптомы — Margaret Mary Health
По оценкам Американского онкологического общества, в 2019 году в Соединенных Штатах будет диагностировано более 42000 новых случаев рака печени и рака внутрипеченочных желчных протоков. Часто бывает трудно обнаружить рак печени на ранней стадии, поскольку признаки и симптомы часто не проявляются, пока он не окажется на более поздних стадиях.Небольшие опухоли трудно обнаружить при медицинском осмотре, потому что большая часть печени покрыта правой грудной клеткой. К тому времени, как опухоль можно почувствовать, она может быть уже несколько большой.
В настоящее время не существует широко рекомендуемых скрининговых обследований для людей со средним риском, однако тестирование может быть рекомендовано для людей с более высоким риском.
Факторы риска
Некоторые факторы риска, такие как курение, можно изменить, а другие, например возраст или семейный анамнез, нельзя. Наличие фактора риска или даже нескольких факторов риска не означает, что вы заболеете раком печени.И обратное также может быть правдой — есть люди, которые болеют этим заболеванием, у которых может быть мало известных факторов риска или они вообще отсутствуют.
Ниже приведен список факторов риска рака печени.
- Пол. Некоторые виды рака печени гораздо чаще встречаются у мужчин.
- Раса / этническая принадлежность — В США американцы азиатского происхождения и жители островов Тихого океана имеют самые высокие показатели рака печени.
- Хронический вирусный гепатит — гепатит B или C
- Цирроз — заболевание, при котором клетки печени повреждаются и заменяются рубцовой тканью.
- Неалкогольная жировая болезнь печени — частое заболевание у людей с ожирением.
- Первичный билиарный цирроз — желчные протоки в печени повреждены и даже разрушены, что может привести к циррозу.
- Наследственные болезни обмена веществ
- Использование сильного алкоголя
- Употребление табака
- Ожирение
- Сахарный диабет 2 типа
- Некоторые редкие болезни, включая тирозинемию, дефицит альфа1-антитрипсина, позднюю кожную порфирию, болезни накопления гликогена, болезнь Вильсона
- Афлатоксины — эти вызывающие рак вещества производятся грибком, содержащим арахис, пшеницу, соевые бобы, молотые орехи, кукурузу и рис.
- Анаболические стероиды — мужские гормоны, используемые некоторыми спортсменами для увеличения силы и мышечной массы.
Поскольку хроническая инфекция гепатита B может привести к циррозу, а затем и к раку печени, вакцинация против вируса гепатита B может защитить людей от рака печени. Центр профессионального здоровья и благополучия Маргарет Мэри предлагает вакцину против гепатита В. Кликните сюда, чтобы узнать больше.
Признаки и симптомы
Наличие одного или нескольких из перечисленных ниже симптомов не означает, что у вас рак печени.На самом деле, многие из перечисленных ниже симптомов, скорее всего, вызваны другими состояниями. Однако, если у вас есть какие-либо из этих симптомов, важно, чтобы их проверил врач, чтобы можно было найти причину и при необходимости лечить. Признаки и симптомы рака печени часто не проявляются до более поздних стадий заболевания, но иногда они могут проявиться раньше. Если вы обратитесь к врачу, когда впервые заметите симптомы, ваш рак может быть диагностирован раньше, когда лечение, скорее всего, будет эффективным.Некоторые из наиболее распространенных симптомов рака печени перечислены ниже.
- Похудание (без попыток)
- Потеря аппетита
- Чувство сытости после небольшой еды
- Тошнота или рвота
- Увеличение печени с ощущением полноты под ребрами с правой стороны
- Увеличенная селезенка с ощущением полноты под ребрами слева
- Боль в животе или около правой лопатки
- Отек или скопление жидкости в брюшной полости
- Зуд
- Пожелтение кожи и глаз (желтуха)
Другие симптомы могут включать жар, расширенные вены на животе, которые можно увидеть сквозь кожу, а также аномальные синяки или кровотечения.
Ребра — грудная клетка — сочленения — перелом
Ребра представляют собой набор из двенадцати парных костей, которые образуют защитную «клетку» грудной клетки . Они сочленяются с позвоночником сзади и заканчиваются спереди в виде хряща (известного как реберный хрящ).
Ребра, являясь частью костной грудной клетки, защищают внутренние органы грудной клетки. Они также играют роль в вентиляции; двигаться во время расширения грудной клетки, чтобы обеспечить надувание легких.
В этой статье мы рассмотрим анатомию ребер — их костные ориентиры, суставы и клинические корреляции.
Рис. 1. Вид ребер и реберного хряща. [/ caption]Структура ребра
Существует две классификации ребер — атипичные и типичные. Типичные ребра имеют обобщенную структуру, в то время как атипичные ребра имеют вариации этой структуры.
Типичные ребра
Типичное ребро состоит из головы, шеи и тела:
Головка имеет форму клина и имеет две суставные грани, разделенные клином из кости.Одна фасетка сочленяется с соответствующими номерами позвонков, а другая — с позвонками выше.
Шея не содержит костных выступов, а просто соединяет голову с телом. Там, где шея соединяется с телом, имеется шероховатый бугорок с фасеткой для сочленения с поперечным отростком соответствующих позвонков.
Корпус или вал ребра ребра плоский и изогнутый. На внутренней поверхности стержня имеется бороздка для сосудисто-нервного питания грудной клетки, защищающая сосуды и нервы от повреждений.
Рис. 2. Костяные ориентиры типичного ребра. [/ caption]Нетипичные ребра
Ребра 1, 2, 10, 11 и 12 можно охарактеризовать как «нетипичные» — они имеют особенности, которые не являются общими для всех ребер.
Ребро 1 короче и шире остальных ребер. У него есть только одна фасетка на голове для сочленения с соответствующими позвонками (над ней нет грудного позвонка). На верхней поверхности имеются две бороздки, по которым проходят подключичные сосуды.
Ребро 2 тоньше и длиннее, чем ребро 1, и обычно имеет две суставные фасетки на голове. На его верхней поверхности имеется шероховатая область, от которой берет начало передняя зубчатая мышца.
Ребро 10 имеет только одну грань — для сочленения с соответствующими ему позвонками.
Ребра 11 и 12 не имеют шейки и содержат только одну фасетку, которая предназначена для сочленения с соответствующими позвонками.
Сочленения
Большинство ребер имеют переднее и заднее сочленение.
Задний
Все двенадцать ребер сзади сочленяются с позвонком позвоночника. Каждое ребро образует два сустава:
- Реберно-поперечный сустав — Между бугорком ребра и поперечной реберной фасеткой соответствующих позвонков.
- Реберно-позвоночный сустав — Между головкой ребра, верхней реберной фасеткой соответствующих позвонков и нижней реберной фасеткой вышележащих позвонков. Рис. 3. Задние суставы между типичным ребром и его численно соответствующими позвонками. [/ caption]
Передняя часть
Переднее прикрепление ребер разное:
- Ребра 1-7 прикрепляются к грудины независимо.
- Ребра 8 — 10 прикрепляются к реберным хрящам, расположенным над ними.
- Ребра 11 и 12 не имеют переднего прикрепления и заканчиваются в мускулатуре живота.Из-за этого их иногда называют «плавающими ребрами».
[старт-клиника]
Клиническая значимость: переломы ребер
Переломы ребер чаще всего возникают в средних ребрах в результате переломов травм или прямой травмы. Распространенным осложнением перелома ребра является повреждение мягких тканей сломанными фрагментами. Структуры, наиболее подверженные риску повреждения, — это легкие, селезенка или диафрагма.
Если два или более перелома происходят в двух или более соседних ребрах, пораженный участок больше не находится под контролем грудных мышц.Он показывает парадоксальное движение при надувании и дефляции легких. Это состояние известно как сундук с цепом . Это препятствует полному расширению грудной клетки, тем самым влияя на содержание кислорода в крови. Цепная грудь лечится путем фиксации пораженных ребер, предотвращая их парадоксальное движение.
Рис. 4. Рентгенограмма грудной клетки с множественными переломами ребер, образующая «цепную грудь» [/ caption][окончание клинической]
Грудная клетка — ребра и грудина
Информация
Есть еще один компонент осевого скелета, который мы не рассмотрели в последней лаборатории: грудная клетка, также называемая грудной клеткой.Грудная клетка окружает и защищает сердце и легкие в грудной полости. Он состоит из ребер, грудины и грудных позвонков, к которым ребра сочленяются.
В последней лаборатории мы исследовали грудные позвонки, поэтому здесь мы исследуем только ребра и грудину.
Всего двенадцать пар ребер. Число одинаково как у мужчин, так и у женщин. Каждая пара соединяется с отдельным грудным позвонком на задней стороне тела. Самое верхнее ребро обозначено как ребро 1 и соединяется с грудным позвонком T1.Ребро под ним — это ребро 2, и оно соединяется с грудным позвонком T2 и так далее. Десять из двенадцати ребер соединяются с полосками гиалинового хряща на передней стороне тела. Полоски хряща называются реберным хрящом («реберный» — это анатомическое прилагательное, обозначающее ребро) и соединяются на другом конце с грудиной.
На отдельном ребре один конец имеет различные выступы, грани и выступы. Это конец, который соединяется с позвонком. Другой конец тупой и гладкий.Это конец, который соединяется с реберным хрящом (если это не плавающее ребро. См. Ниже).
Ребра 1-7 называются настоящими ребрами . Каждое настоящее ребро соединяется со своей собственной полосой реберного хряща, которая, в свою очередь, соединяется с грудиной. Ребра 8-12 называются ложными ребрами . Ребра 8, 9 и 10 соединяются с реберным хрящом, но реберный хрящ каждого из этих ребер соединяется с реберным хрящом ребра над ним, а не непосредственно с грудиной. Ребра 11 и 12 вообще не имеют соединенного с ними реберного хряща, и, помимо того, что они сгруппированы в ложных ребрах, эти два также называются плавающими ребрами , чтобы отразить этот факт.
Грудина состоит из трех частей. Манубриум , расположенный на верхнем конце грудины и шире, чем остальная часть кости, обеспечивает точки сочленения для ключиц и реберного хряща, отходящего от ребра 1. Центральное тонкое тело обеспечивает точки сочленения для ребер. хрящ от ребер 2–7. Мечевидный отросток , который свисает на нижнем конце отростка («мечевидный отросток» от греческого слова «меч»), начинается как хрящ и обычно не окостеневает в кость, пока человек не окостенел. около 40 лет.
Рисунок 7-1. Ребра и грудина.
Рисунок 7-2. Истинные, ложные и плавающие нервюры.
Рисунок 7-3. Части ребра.
Лаборатория 7 ЭКСПРЕССОВ 7.1
- Инструктор покажет вам одно ребро человеческого тела. Определите на этом отдельном ребре, какой конец является головкой, а какой — передним концом.
- На одном из неповрежденных скелетов в лаборатории определите все следующие компоненты грудной клетки:
ребра истинные ребра ложные ребра плавающие
реберный хрящ грудины мечевидный отросток
тело грудины рукоятки
Информация о здоровье детей: Pectus carinatum (голубиная грудь)
Pectus carinatum (ПК, или «голубиная грудь») — деформация грудной стенки, при которой между ребрами и грудиной (грудиной) разрастается хрящ, из-за чего середина грудной клетки выпирает.
PC чаще всего встречается у подростков мужского пола, и 90 процентов случаев диагностируются у детей в возрасте 11 лет. Это состояние становится более заметным в период полового созревания, когда в организме происходит скачок роста. ПК продолжается до тех пор, пока кости не перестанут расти, обычно около 18 лет.
PC обычно не влияет на внутренние органы и не вызывает каких-либо проблем в функционировании организма, хотя у некоторых пациентов легче становится одышка во время упражнений. Компьютер может повлиять на социальную жизнь вашего ребенка или его самооценку, особенно когда он находится на пляже, в бассейне или раздевалка.
PC обычно лечится корсетом, называемым грудным ортезом; Однако иногда требуется хирургическое вмешательство.
Признаки и симптомы ПК
Если у вашего ребенка есть ПК, у него может быть деформированная стенка грудной клетки, и грудина выступает из груди. Иногда поражается только одна сторона, из-за чего грудная клетка становится асимметричной (неровной). В большинстве случаев другие симптомы отсутствуют, но у некоторых детей также наблюдается:
- одышка при физической нагрузке
- болезненность или боль в области чрезмерного разрастания
- более частые респираторные инфекции (например.грамм. простуды)
- легко устаю.
Когда обращаться к врачу
Если вы считаете, что у вашего ребенка есть компьютер, обратитесь к терапевту. Они осмотрят вашего ребенка и направят к специалисту-ортопеду. Диагноз подтверждается рентгеновским снимком, а иногда и оценкой функции легких и переносимости физических упражнений у вашего ребенка. ПК иногда ассоциируется с другими условия, и ваш ребенок должен будет пройти обследование на них.
Лечение грудным ортезом
Хотя в некоторых случаях потребуется хирургическое вмешательство, большинству детей с ПК потребуется грудной ортез, также известный как корсет, чтобы исправить форму грудной стенки.Ортез сжимает (сжимает) отросшие ребра или грудину до «нормального» положения. Ортопед подойдет вашему ребенку бандаж, который надевают до тех пор, пока грудная клетка не станет плоской, а грудная стенка не сможет самостоятельно оставаться в этом положении — это может занять много месяцев.
Существует два основных этапа ношения ортеза: корректирующий и поддерживающий.
- Фаза коррекции — в первые три-шесть месяцев ортез носят 23 часа в сутки.
- Фаза обслуживания — когда разрастание груди достаточно сглаживается, ортез надевают от восьми до 10 часов каждую ночь.Фаза обслуживания обычно длится еще от трех до шести месяцев. Если выступ появляется снова во время этапа обслуживания, вашему ребенку потребуется перезапустить корректирующая фаза и носить бандаж 23 часа в сутки.
Ваш ортопед покажет вашему ребенку, как правильно носить ортез и правильно его настроить. Ортез не следует носить во время интенсивных занятий, например, занятий спортом.
Уход на дому
- Когда ортез снимается каждый день, проверяйте кожу, чтобы убедиться в отсутствии трения или повреждений кожи на выступающей части груди.Легкое покраснение над выступающей грудью — это нормально и ожидаемо, но не должно быть язв или высыпаний. Если носить майку или футболку под корсетом,
Остановите кожу от трения и повреждения или болезненности.
- Грудь вашего ребенка станет влажной под ортезом. Им нужно будет каждый день мыть кожу под передними и задними подушечками (снимите бандаж, пока ребенок моется, и тщательно высушите кожу).
- Ощущение легкого давления при ношении ортеза — это нормально.Однако, если ваш ребенок чувствует боль при ношении ортеза, обратитесь к ортопеду для проверки.
Свяжитесь со своим ортопедом, если у вас есть какие-либо вопросы или опасения относительно лечения вашего ребенка грудным ортезом.
Последующая деятельность
Лечение контролируется частыми осмотрами ортопедов и использованием 3D-фотографий. Ортез на грудь пересматривается через неделю после примерки, а затем каждые четыре недели после этого. Ваш ортопед проведет обзоры, чтобы следить за прогрессом грудной клетки вашего ребенка и скорректирует ортез по мере необходимости.
После снятия ортеза каждые шесть месяцев вашему ребенку будут делать ортопедический осмотр и делать трехмерные фотографии, пока его грудь не станет стабильной.
Ключевые моменты, которые следует запомнить
- Pectus carinatum (PC) — деформация грудной клетки, которая обычно не затрагивает внутренние органы.
- Грудной ортез (корсет) используется для лечения ПК. На этапе коррекции ортез носят 23 часа в день, а на этапе обслуживания — от восьми до 10 часов в день.
- Лечение контролируется частыми осмотрами ортопедов.
Для получения дополнительной информации
- Обратитесь к терапевту, педиатру, хирургу или ортопеду.
Общие вопросы, которые задают нашим врачам
У моего сына астма. Ортез вызовет проблемы?
Обычно это не проблема, но если у вашего ребенка приступ астмы и затрудненное дыхание, вам следует удалить ортезы до полного выздоровления.Ортез нельзя носить во время интенсивные упражнения / спорт.
Можно ли на этапе коррекции снимать ортез для дольше часа, если это особый случай?
Можно снимать ортезы на короткое время, например во время особого случая, но в целом, чем дольше его носят, тем быстрее и результат будет лучше.

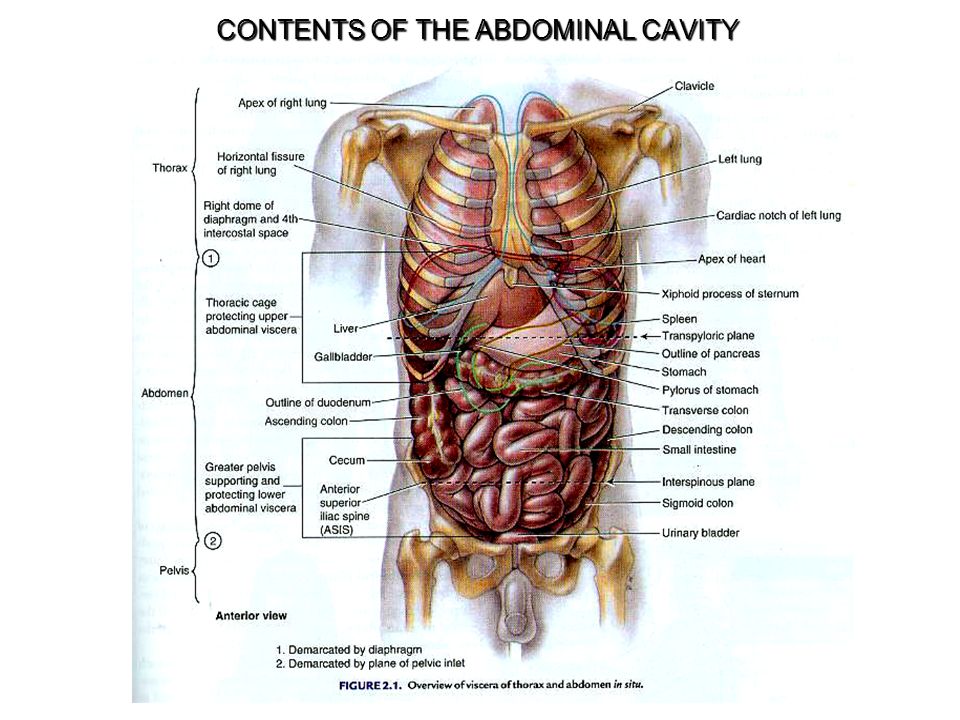
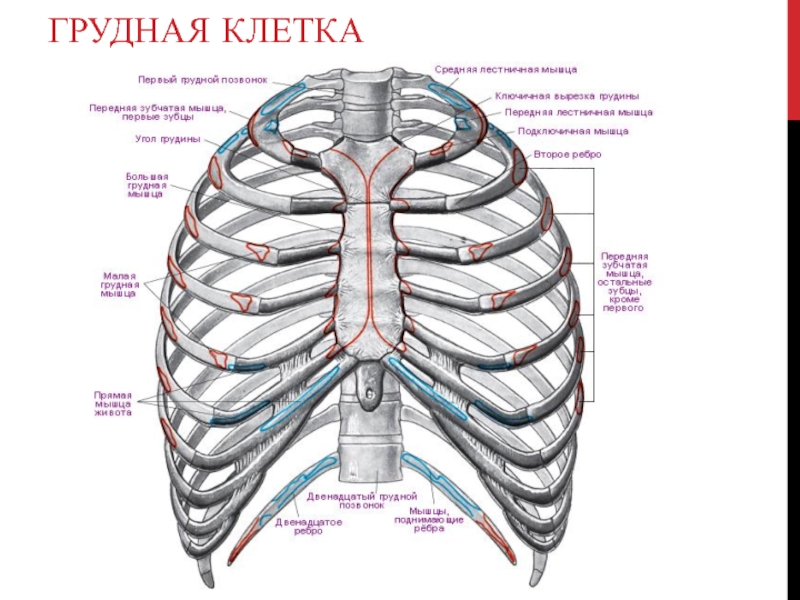
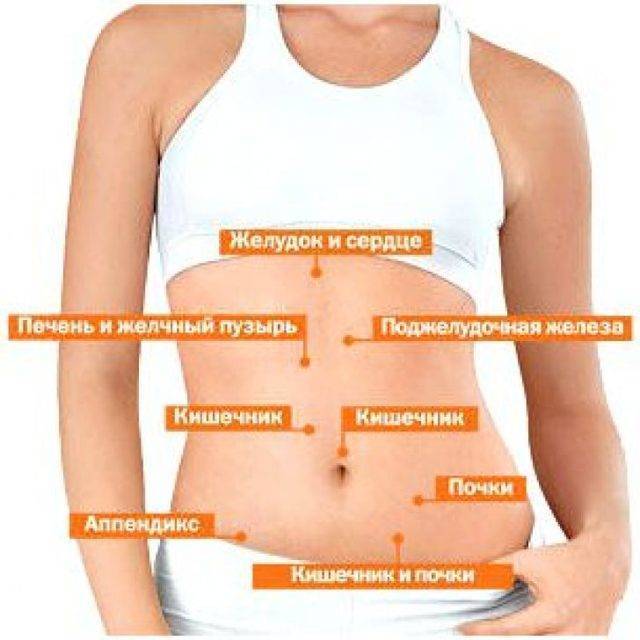
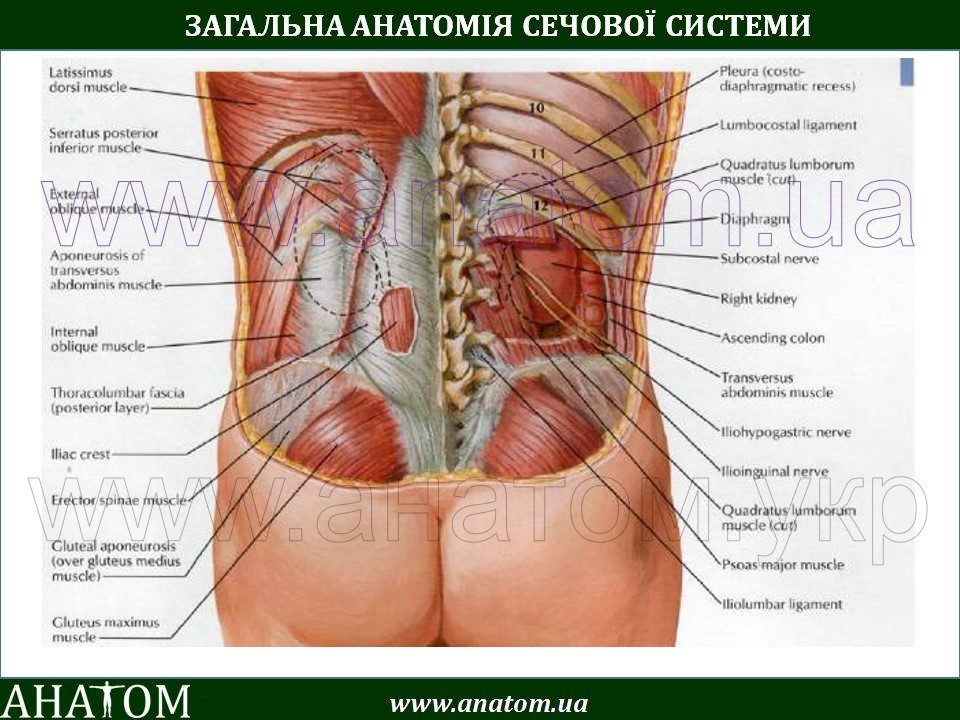


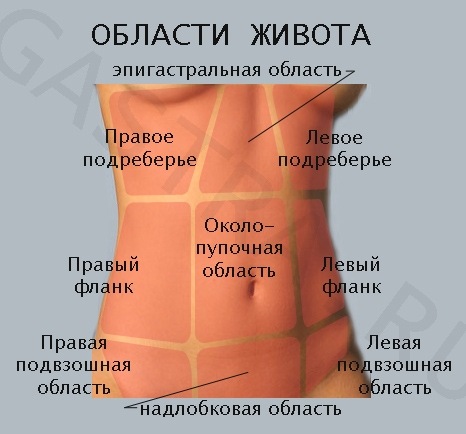 д.),
д.),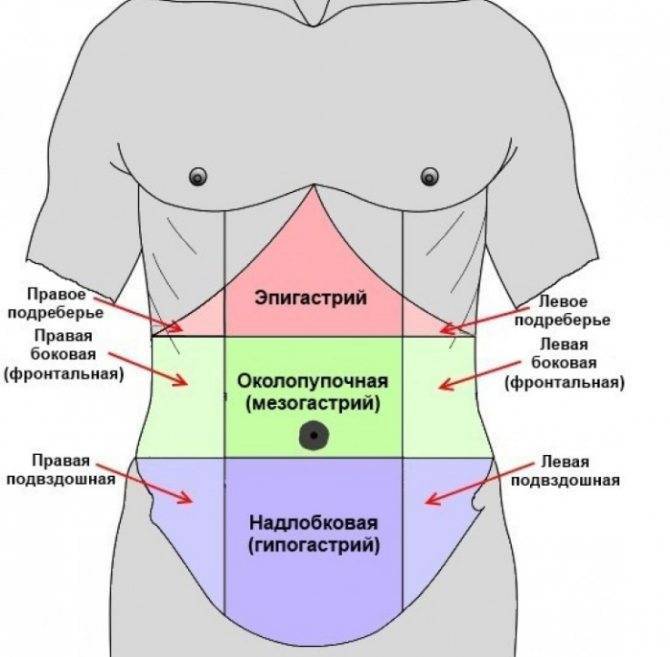
 Это приводит к тому, что кость значительно ослабевает и теряет свою устойчивость к воздействию внешних стимулов.
Это приводит к тому, что кость значительно ослабевает и теряет свою устойчивость к воздействию внешних стимулов. При отсутствии грудины – элемента, который скрепляет передние концы ребер, грудная клетка становится гораздо менее устойчивой к механическому воздействию. Грудина может отсутствовать вследствие врожденных аномалий либо после некоторых хирургических вмешательств.
При отсутствии грудины – элемента, который скрепляет передние концы ребер, грудная клетка становится гораздо менее устойчивой к механическому воздействию. Грудина может отсутствовать вследствие врожденных аномалий либо после некоторых хирургических вмешательств.
