Причины почему опухла нога и чешется
Опухла нога
Многие даже не представляют, что делать если сталкиваются с проблемой, когда без видимых причин нога опухла покраснела и чешется. Человека начинает мучить необъяснимая боль, причём сложно сказать к какому доктору бежать.
Большинство из нас, вообще, останутся дома и будут стойко переносить неприятности с ногой. Люди, честно хромают на работу ослабляя шнурки, чтобы засунуть опухшую ногу. Действительно, чаще всего опухоль, зуд и краснота свидетельствуют об ушибе или обострении варикозной болезни. Больные не теряют надежду, что пройдёт самостоятельно. Часто так и бывает. Но если лёгкая травма в большинстве случаев не принесёт осложнений, то такая проблема, как варикоз, без лечения будет повторяться снова. Пока не усугубится до обязательной встречи с хирургом.
Лучше сразу выяснить причины возникновения покраснения и опухоли ног. Это даст возможность не запустить болезнь. В случае если доктор ничего не найдёт, остаётся только порадоваться!
Причины вызывающие симптомы
К сожалению, ситуация, когда ноги болят, чешутся и опухают, может указывать на нарушения, казалось бы, не связанные с конечностями. Болезней с подобными симптомами предостаточно. Такие серьёзные заболевания, как:
- Артрит.
- Подагра.
- Флебит.
- Тромбофлебит.
- Ишемия.
- Рожистые воспаления.
- Почечная недостаточность.
- Грибковые и бактериальные инфекции.
Это только минимальный набор, вызывающий схожие симптомы конечностей — покраснели, чешутся, опухают. Итак, попробуем определиться, в каких случаях можно не беспокоиться, а когда нужно посетить медицинское учреждение.
Проблемы с суставами
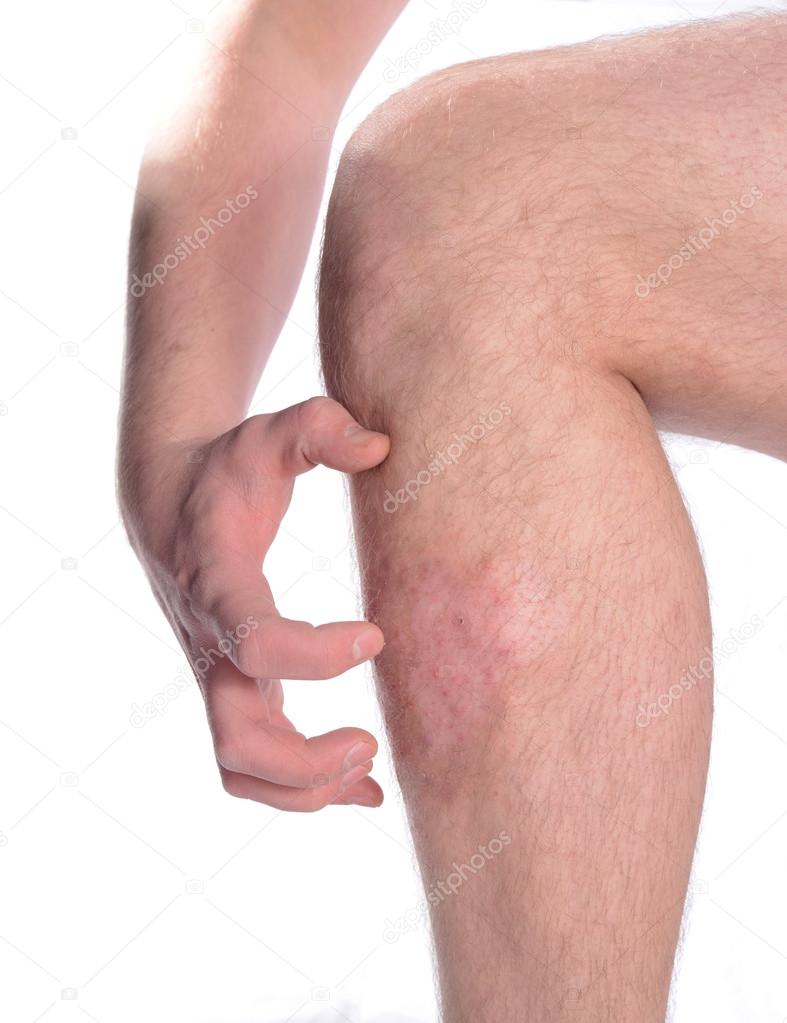
Такие симптомы, когда пальцы ног покраснели, опухли и чешутся, бывают при подагре и артрите. При этом страдают суставы. В них появляется ощущения боли, которые можно почувствовать, нажав на сустав. Врач, справляющийся с данной проблемой — ревматолог.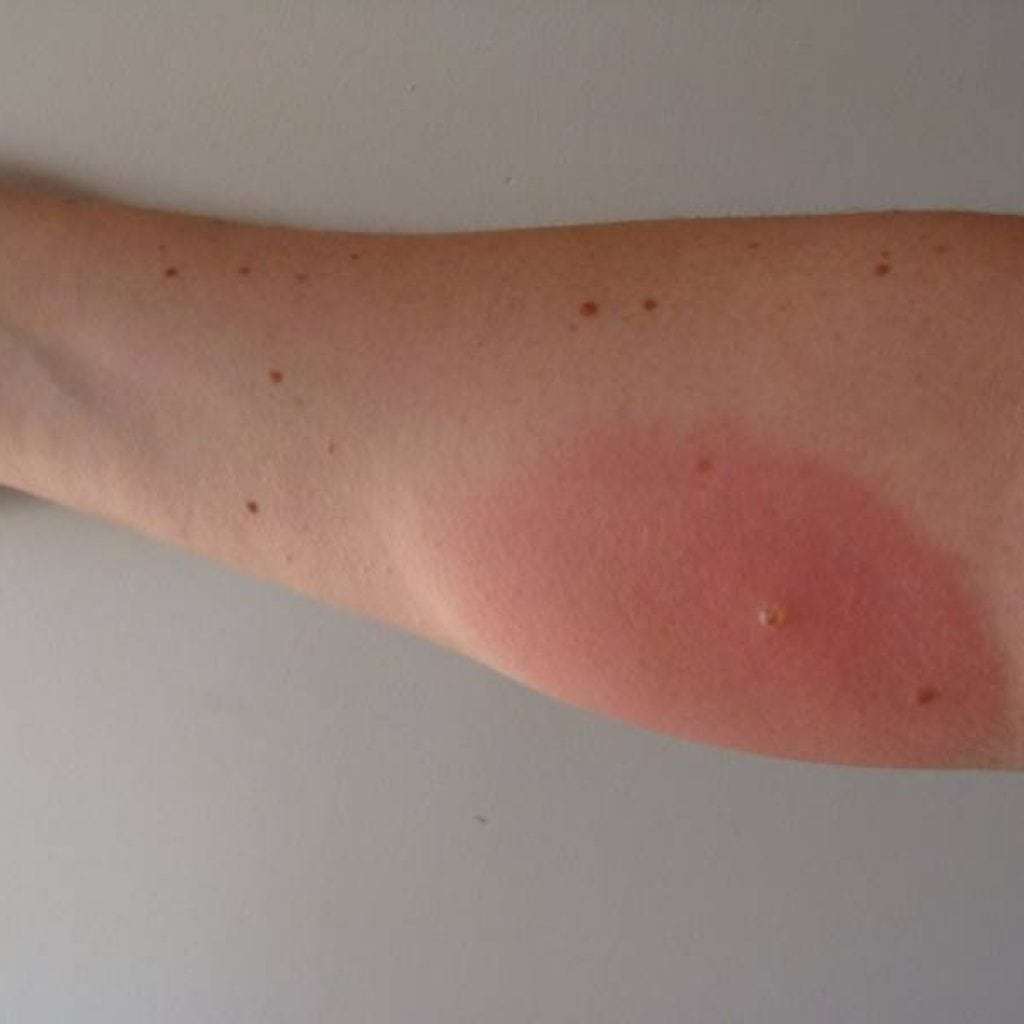
Лечение суставов сложный и не слишком эффективный процесс. Иногда продолжается годами, а в запущенных случаях и с пожилыми людьми, на всю оставшуюся жизнь. Прогнозы не слишком обнадёживающие, поэтому лучше предотвратить заболевание в самом начале.
Вены
Острый флебит поражает вены под кожей. Возникают отёки, а боль чувствуется по ходу поражённых сосудов. Если затронуты глубокие вены, то болит не сильно. В местах поражения наблюдается краснота, чешется, возникают уплотнения. Подобными проблемами занимаются сосудистые хирурги (флебологи, ангиохирурги). Лечение проводится в условиях больницы, с помощью капельниц и уколов, разжижающих кровь.
Недостаток кровоснабжения
Иногда люди называют ощущения в пальцах ног — «бегающие мурашки». Подобная ситуация, где опухли пальцы на ногах и чешутся в виде покалываний, возможна при защемлении нерва. Ответвление нервов, подходящих к ногам, вызывают малоприятные ощущения. Симптомы могут проявляться периодически то правой, то в левой ноге.
Подобными диагнозами занимается доктор, называемый вертебролог. Его задача определить затронутый отдел позвоночника и назначить правильное лечение.
Сердечный отёк
Проблемы нашего мотора и артерий, вызывают отёчность в конечностях. Беспричинная припухлость пальцев ног до колена, должна подтолкнуть, сделать кардиограмму. Подробную информацию о состоянии сердца, расскажет кардиолог. Обследование включает исследования на сахар, содержащийся в крови и внимательное изучение артерий и вен.
Рожа
Это народное название рожистых воспалений. Болезнь носит инфекционную природу и вызывается гемолитическим стрептококком. Люди, имеющие варикозную болезнь, обладают большими шансами заболеть. Обратить внимание нужно если опухли ноги, чешутся и покраснели. Кожа сильно зудит и чешется. Заболевание прогрессирует быстро, затрагивая всё большую площадь.
- Образование синюшной кожи с красных пятен и гнойников.
- Температура. Может развиться тромбофлебит.
- Случается закупориваются лимфатические сосуды.
Дерматолог выявит возбудителя и пропишет нужные препараты. При сложных ситуациях необходим стационар.
Грибковые инфекции
Заболевания, возникающие постепенно и вызывающее сильные неприятности в основном между пальцами и на ступнях. Даже поражённый мизинец, может чесаться так сильно, что невозможно выспаться ночью. Почему возникает данные неприятность? Что нужно делать?
С подобными вопросами сразу к дерматологу, так как самостоятельное лечение не поможет. Грибковые инфекции имеют длительный процесс распространения. Могут начинаться с одного мизинца, распространяется на обе ступни. Ноги у больного постоянно чешутся. Со временем появляются болезненные трещины. Медики назначают специальные мази для наружного применения и препараты вовнутрь.
Безопасные случаи
Мы рассмотрели лишь некоторые серьёзные заболевания вызывающие симптомы, когда ноги болят, чешутся и опухают. Существует ещё много опасных заболеваний, проявляющихся также. Вовремя обратив внимание на подобные проблемы, можно избежать прогрессирования серьёзных болезней. Главное, не полениться и сходить к врачу.
Без переживаний можно относиться к подобным проблемам с ногами, если знаете, что причина — последствия лёгких повреждений. Небольшие порезы, растяжения, ожоги и другие подобные явления. Они пройдут самостоятельно, спустя, какое-то время и ноги перестанут опухать. Здоровые ножки, это залог активной весёлой жизни в движении!
Вконтакте
Одноклассники
Мой мир
Нога опухла и покраснела: почему и что делать
Каждый человек может столкнуться с ситуацией, когда появляется, казалось бы, необъяснимая боль в ноге, а иногда эта нога еще и опухла. Большинство из нас даже не представляет, о какой болезни говорят подобные симптомы, какой врач должен ее лечить, и что необходимо делать, когда нога опухла и покраснела.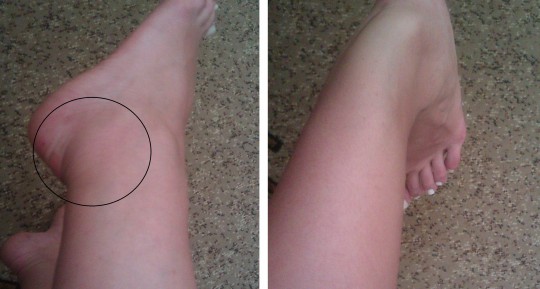
Однако если ноги опухли и покраснели, это может быть и сигналом о прогрессировании достаточно серьезных заболеваний. Ноги опухают, покрываются красными пятнами и болят вследствие артрита, подагры, флебита (воспаленные стенки вен), тромбофлебита (образование тромбов), ишемии (следствие болезней сердца – ослабленное снабжение кровью артерий ног), рожистых воспалений.
Патологии суставов, флебит и тромбофлебитАртрит и подагра обычно проявляются такими симптомами, как болезненность больших пальцев ног и ступней. При этом суставы немного опухают и появляется покраснение. Зачастую болезненные ощущения дают о себе знать при нажатии на сустав пальцем.
Эти заболевания должен лечить врач-ревматолог. После осмотра суставов для уточнения диагноза и выявления причины патологии, он назначает ряд необходимых анализов. Процесс лечения заболеваний суставов очень длительный и иногда может продолжаться годами, особенно это касается пожилых пациентов и людей со сниженным иммунитетом.
Обычно для лечения используются противовоспалительные препараты, различные мази и специальные противоподагрические лекарства. Лечение суставных болезней сегодня чрезвычайно сложно, а эффективность его не очень высока. Многие специалисты считают, что патологии суставов — это необратимый процесс и рекомендуют прибегать к эндопротезированию.
Если на ногах наблюдается покраснение и появились боли, то диагнозом, скорее всего, будет острый флебит. В случае поражения подкожных (поверхностных) вен, болевые ощущения достаточно сильные и возникают обычно по ходу пораженных сосудов, часто наблюдаются отеки. А вот если болезнь затронула глубокие вены, то болевые ощущения имеют намного меньшую интенсивность, но нога может болеть вследствие надавливания.
При тромбофлибите практически всегда кожа ноги становится теплее, чем обычно, а области возле места поражения краснеют и появляется небольшой зуд. Очень характерно при тромбофлебите и возникновение уплотнений, размер которых определяется диаметром вен, пораженных заболеванием. Помимо этого, наблюдается отечность на ногах ниже колена.
Очень характерно при тромбофлебите и возникновение уплотнений, размер которых определяется диаметром вен, пораженных заболеванием. Помимо этого, наблюдается отечность на ногах ниже колена.
Изредка может немного повышаться температура тела (до 37,5 градуса), но это состояние достаточно быстро проходит. Зачастую температура тела остается без изменений. Если обнаружили перечисленные симптомы, то необходимо немедленно обращаться за врачебной помощью. Консультироваться придется с флебологом или ангиохирургом (сосудистым хирургом), который обязательно назначит ряд анализов крови, проведет обследование на аппарате УЗИ и выяснит причины заболевания.
Защемление нервов, недостаточность кровоснабжения ногПри подтверждении диагноза лечение будет проводиться стационарно. Предусмотрены уколы и капельницы для разжижения крови, обязательный постельный режим. А вот после выписки рекомендуется двигаться — при ходьбе улучшается кровообращение.
Иногда нога не просто болит и наблюдается небольшой отек ниже колена, а появляется и ощущение так называемого «бегания мурашек» и небольшой зуд. Такое состояние возможно в случае защемления нерва между позвонками. Сдавливание нервных ответвлений, идущих к ногам от центрального ствола, провоцирует непривычные и порой весьма неприятные ощущения.
Одним из подтверждений неврологической природы заболевания является еще и то, что болит то одна нога, то другая. В этой ситуации сможет помочь врач-вертебролог, который сможет установить правильный диагноз. Он определит, какой именно отдел позвоночника пострадал, выяснит причины защемления и распишет, что необходимо делать.
Зачастую при своевременном обращении за врачебной помощью лечение может ограничиться несколькими физиотерапевтическими процедурами. Может показаться, что если в ногах сократится кровоснабжение, то и отек попросту не сможет возникнуть.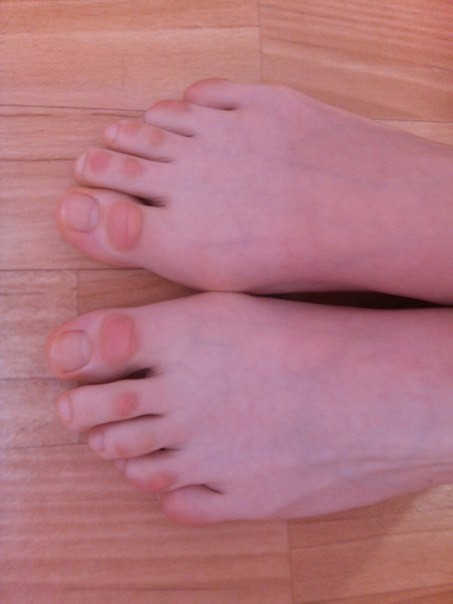 Однако все немного не так.
Однако все немного не так.
Определенные сердечные заболевания вызывают «сердечный отек», а уж заболевания артерий практически всегда провоцируют отечность ниже колена, значительную припухлость и болезненность. Если не выявлено других заболеваний, способных спровоцировать такие симптомы, необходимо посетить кардиолога и хорошенько обследоваться на предмет кардиологического заболевания.
Рожистые воспаленияПри этом нужно выявить причины, для чего следует проконтролировать содержание сахара в крови и обследовать вены и артерии.
Достаточно часто ноги покрываются красными пятнами, и появляются отек и зуд в случае развития рожистого воспаления. Это заболевание инфекционной природы, вызываемое гемолитическим стрептококком. Очень часто встречается у больных варикозом, причем больше всего на более поздних стадиях. Наблюдаются заметное истончение кожи, ноги чешутся и появились язвочки и ссадины на ногах, а это прямой путь для проникновения инфекции.
Рожистое воспаление можно заподозрить, если заметно покраснение кожи на ногах, и она постоянно чешется, а все это сопровождает небольшой отек. Если вовремя не установить диагноз и не устранить причины болезни, то отек ниже колена может значительно увеличиться, красные пятна кожи на ногах станут больше. В дальнейшем возможно развитие серьезных осложнений:
- образование гнойников, которые иногда долго не замечают, хотя кожа уже посинела, а красные пятна стали горячими на ощупь и появился постоянный зуд;
- развитие тромбофлебита, который можно заметить, если нога над тромбом посинела, и образовался отек, а температура кожи повысилась;
- возможна закупорка лимфатических сосудов, вызывающая «слоновость», при которой состояние кожи катастрофически ухудшается, появляется зуд, размер ног увеличивается так, что становится трудно передвигаться, и появляются красные пятна.

Лечить это заболевание кожи необходимо у врача-дерматолога, который определит причины болезни и назначит курс лечения. При возникновении осложнений придется ложиться в стационар и привлекать к лечению врачей других специализаций. Если диагноз поставлен своевременно, причины болезни определены правильно, то лечение осуществляется амбулаторно. Применение антибиотиков и противовоспалительных средств довольно быстро снимет зуд, потом исчезнут пятна и спадут отеки.
В целом же, лечение рожи — процесс весьма длительный и скрупулезный.
Опухла нога в районе щиколотки и чешется
С отечностью ног чаще всего сталкиваются женщины. Это связано как с их биологической особенностью, так и с нарушениями некоторых функций в организме. Если опухла нога в районе щиколотки, у женщины возникают проблемы с подбором обуви и одежды.
Дорогие читатели! Наши статьи рассказывают о типовых способах решения проблем со здоровьем, но каждый случай носит уникальный характер.
Если вы хотите узнать, как решить именно Вашу проблему — начните с программы похудания. Это быстро, недорого и очень эффективно!
Узнать детали
Чешутся лодыжки: подробный обзор причин, почему чешутся ноги в районе и выше щиколоток
Практически каждый человек хотя бы раз в жизни замечал, что у него опухла нога в районе щиколотки. Если молодые мужчины немного халатно относятся к своему здоровью, то женщины и пожилые люди обращают внимание даже на небольшие отеки, так как они свидетельствуют о неполадках в организме, причем иногда о довольно серьезных.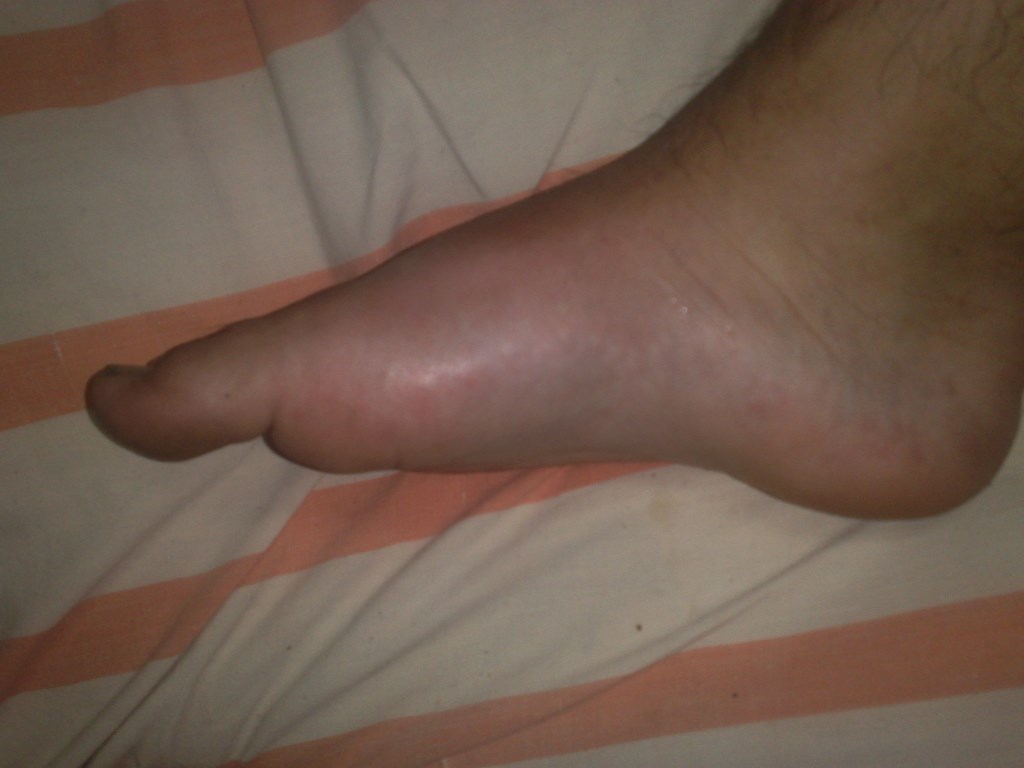
К тому же отечность портит внешний вид ножек и не дает возможность носить короткие юбки и узкую обувь на каблуке. Наиболее распространенные причины, по которым опухает нога в щиколотке, — это длительное пребывание в одной позе, долгое стояние или сидение, ожирение, беременность, пожилой возраст. Если лодыжки отекают именно из-за этого, то устранить или хотя бы уменьшить этот неприятный эффект можно разместив уставшие ноги выше уровня сердца.
Опухает нога в щиколотке довольно часто, и на это есть целый ряд опасных причин, связанных с неправильной работой органов или всего организма в целом. К таковым относятся почечная, печеночная или сердечная застойная недостаточность. Если опухла нога в районе щиколотки, то это может свидетельствовать о перенесенных ранее инфекционных заболеваниях или о проблемах, связанных с щитовидной железой. Это может быть тромбоцитоз, венозная недостаточность или варикозное расширение вен. К менее опасным причинам относят укусы насекомых, ожоги кожи ног, голодание, длительное пребывание в одной позе.
Почему именно женщины чаще сталкиваются с данной проблемой? Ответ прост: из-за своего стремления к красоте. Они носят неудобные высокие каблуки, так как шпильки зрительно удлиняют ноги и делают их стройнее, но девушки не учитывают тот факт, что за такую красоту приходится дорого платить.
Ортопеды рекомендуют носить удобную обувь, которая не передавливает стопу и лодыжки. Если же дама совсем не может прожить без каблуков, то носить их следует всего пару часов в день. Практически каждая девушка сталкивается с проблемой оттекших щиколоток во время беременности. Это происходит из-за резкого увеличения массы тела, изменения водно-щелочного баланса, нарушения микроциркуляции крови и лимфы в организме.
Нужно внимательно прислушиваться к своим ощущениям, тогда можно будет определить различные серьезные заболевания на ранних стадиях. Ниже приведены основные причины, из-за которых возникает оттек лодыжек. Если речь пациента на приеме у врача начинается со слов «У меня болит и опухла щиколотка», то доктор, возможно, поставит диагноз артрит. Как правило, при данном заболевании опухают и болят и другие суставы. В этом случае необходимо незамедлительное лечение, так как, во-первых, болезнь приносит сильные неудобства: ноги очень ноют и беспокоят человека, особенно по ночам; во-вторых, если вовремя не провести надлежащее лечение, последствия могут быть весьма плачевными.
Как правило, при данном заболевании опухают и болят и другие суставы. В этом случае необходимо незамедлительное лечение, так как, во-первых, болезнь приносит сильные неудобства: ноги очень ноют и беспокоят человека, особенно по ночам; во-вторых, если вовремя не провести надлежащее лечение, последствия могут быть весьма плачевными.
Если опухла нога в районе щиколотки после физической нагрузки, особенно после бега, то, скорее всего, дело в неправильно подобранной обуви. Необходимо тщательнее подходить к выбору кроссовок. Если самостоятельно сделать это не получается, поможет консультация продавца. Разработаны специальные беговые кроссовки, но люди почему-то игнорируют данный факт, считая, что и кеды прекрасно справятся с этой ролью.
Но здесь актуальна фраза:»Нельзя экономить на здоровье». Лучше один раз потратиться на спортивную обувь, чем потом лечить лодыжки. К тому же не стоит бросаться в спорт, как в омут с головой. Нагрузки должны увеличиваться постепенно и в меру.
Если после укуса некоторых насекомых щиколотка опухла, то первое, что нужно сделать — это приложить лед, завернутый в плотную ткань. В дополнение необходимо протереть пострадавшее место любым спиртосодержащим раствором. Это обеззаразит место укуса, обезболит, при необходимости остановит кровотечение. Если нога чешется, то поможет содовый раствор. Отек щиколотки может сохраняться до нескольких недель. Если выздоровление затягивается, то необходима помощь специалиста, так как в результате оттека нарушается кровообращение.
Если щиколотка опухла резко, то, скорее всего, человек понятул мышцы, так как именно в этом случае происходит кровоизлияние, сопровождаемое резкой болью. Она пронизывает всю ногу при попытке повернуть стопу внутрь. В этом случае необходима квалифицированная помощь, не стоит заниматься самолечением. Именно врач сможет отличить растяжение от более серьезной проблемы — перелома.
Он назначит вам прохождение рентгенографии и при необходимости наложит гипс. Если причины отека ноги несерьезны, то можно попробовать устранить эту неприятность путем уменьшения выпиваемого количества жидкости за сутки, а также постараться ограничить, а может даже и исключить полностью, соль и алкоголь из своего рациона.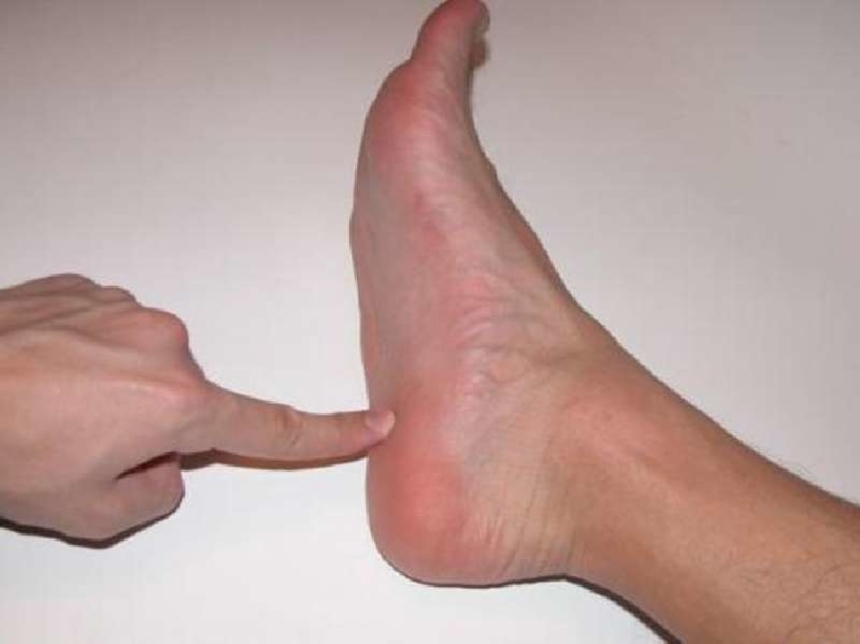
Если опухла нога в районе щиколотки, то хорошо поможет протирание уставших лодыжек замороженными кубиками из ромашкового отвара. Следует давать ногам чаще отыхать, положив их на небольшую вызвышенность. Побалуйте свои ножки после трудного рабочего дня солевыми ваннами и контрастным душем. Справиться с отечностью помогут умеренные физические нагрузки: «велосипед» ногами лежа на спине, хождение на носочках, вращение стоп, а также сжимание и разжимание пальцев.
Ни в коем случае не нужно самостоятельно назначать себе мочегонные препараты. Они несомненно устранят отек посредством вывода из организма лишней влаги, но не устранят причину. В народной медицине есть несколько способов для снятия отека лодыжек, но применять их лучше в комплексе с традиционным лечением. Если пить отвар льна на протяжении 2 недель, то ножки вновь станут стройными и легкими.
Для этого нужно взять 2 ложки семян льна, залить литром кипятка и дать настояться 2 часа. Полученный отвар следует выпить за день. Если взять себе за правило следить за своим здоровьем, ходить только в удобных качественных туфельках, то такая проблема, как оттеки щиколоток, будет вам незнакома.
Была ли красивая обувь в СССР? В чем ходили наши мамы и бабушки фото. Мама оставила своих детей в ванной на 15 минут, но потом сильно пожалела об этом. Жена сказала мужа впервые за 45 лет заправить кровать. Он проявил креатив: фото. Прошлое новой избранницы Жигунова оказалось не такое красивое, как она сама. Сын посоветовал летнему отцу найти новую жену. Ответ заставил его задуматься.
Лестницы с ящиками вместе ступеней. Идеальное решение для небольших помещений. Прошлое, которое никогда не вернется. Немного краски и фонарики: мама обновила старую веранду за копейки. Самое время подкормить капусту. Делаю зелёный компот и добавляю мел. Онищенко заявил: «Научной необходимости в тотальной вакцинации нет».
Всемирно известный вирусолог рассказывает о ходе работ над вакциной от Covid Благодаря пряному маринаду мясо становится очень нежным: готовим свиную вырезку. Болезненная связь и последняя встреча. Алферова рассказала о браке с Абдуловым. Миллионер попросил фотографа отдать снимки бесплатно. Фотограф решил ответить. Главная Здоровье Болезни и условия. Микенина Екатерина 22 февраля, Комментариев 2. Новые Обсуждаемые Популярные.
Болезненная связь и последняя встреча. Алферова рассказала о браке с Абдуловым. Миллионер попросил фотографа отдать снимки бесплатно. Фотограф решил ответить. Главная Здоровье Болезни и условия. Микенина Екатерина 22 февраля, Комментариев 2. Новые Обсуждаемые Популярные.
Я хочу получать. Новые комментарии в личный кабинет. Ответы на мои комментарии. Читают онлайн — Следят за новыми комментариями — 7. Ксю Савчук. Утром проснулась и не могу встать на левую ногу , отекла , покраснела и болит.
Что делать? Копировать ссылку. Показать ответы 0. Опухла нога в районе щиколотки покраснела и очень болит,что это может быть и к какому врачу идти? Отмена Ответить. Редактирование комментария возможно в течении пяти минут после его создания, либо до момента появления ответа на данный комментарий. Отмена Сохранить. Нежелательная реклама или спам. Материалы сексуального или порнографического характера. Детская порнография. Пропаганда наркотиков. Насилие, причинение себе вреда.
Взлом аккаунта. Фейковый аккаунт.
Нижние конечности ежедневно подвергаются повышенной нагрузке, выполняют тысячи движений и переносят вес тела на значительные расстояния — все это не может не сказываться на состоянии ног. Даже у здорового человека могут возникнуть проблемы с ногами, не говоря уже о тех, кто имеет заболевания суставов или сосудов.
Опухла нога в районе щиколотки
Зуд — неприятное ощущение, которое возникает на коже или слизистых оболочках вследствие их раздражения. Проявляется оно в покалывании и пощипывании, часто сопровождается покраснением пораженного участка, изменении его чувствительности. Ноги в районе щиколотки могут чесаться по различным причинам — как внешним, так и внутренним.
Основными провокаторами зуда выступают:. Ощущение зуда на коже ног часто связано с недостатком гормона инсулина, почечными патологиями, варикозом, болезнями сердечно-сосудистой системы.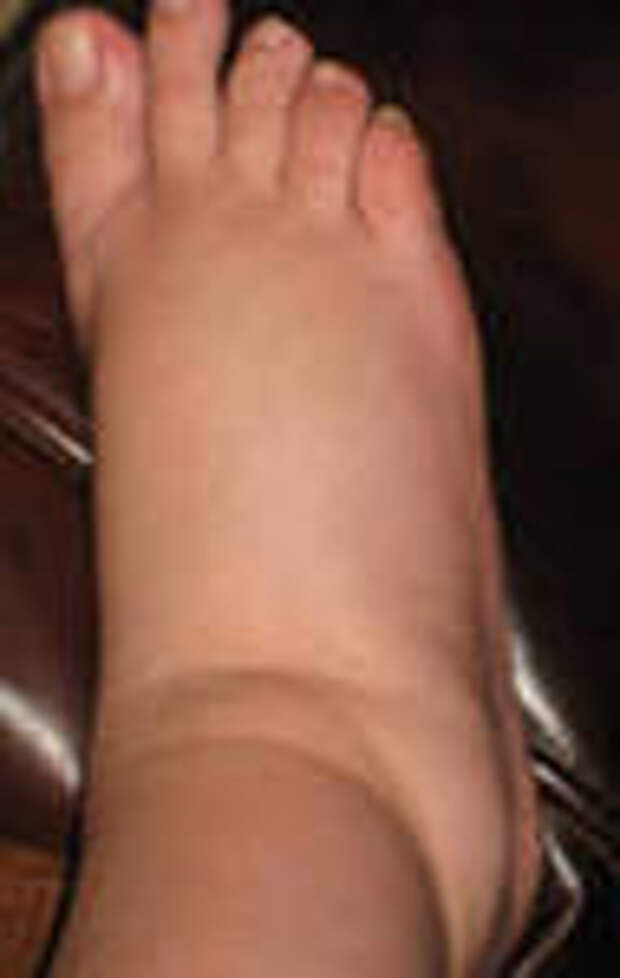 Зуд может являться следствием эпиляции, несбалансированного рациона питания. Источником недуга в отдельных случаях становятся психологическая нестабильность, а также состояние беременности у женщин.
Зуд может являться следствием эпиляции, несбалансированного рациона питания. Источником недуга в отдельных случаях становятся психологическая нестабильность, а также состояние беременности у женщин.
Патологическое состояние организма, обусловленное нехваткой витаминов. Кожа, испытывающая недостаток питательных веществ, становится излишне чувствительной к любому механическому воздействию. На ее поверхности образуется раздражение, появляются микротрещины, покров в пораженном месте зудит и чешется.
Ситуация усугубляется тем, что через образовавшиеся ранки в организм человека способна проникнуть инфекция, может произойти заражение крови. Сухость кожных покровов на лодыжках часто возникает ввиду некорректного проведения эпиляции или в результате использования неправильных косметических средств. Спровоцировать зуд может и жесткая вода. Одной из причин, отчего чешутся лодыжки ног, является поражение грибковой инфекцией.
Заразиться грибком можно, если:. Благоприятными условиями для развития патологии являются повышенная влажность и тепло. Поэтому риску заразиться подвержены те, кто страдает от аномальной потливости ног, сахарным диабетом у последних имеется нарушение в питании кожи, снижается чувствительность клеток эпителия. Характерными проявлениями грибка являются изменения цвета и покраснение эпителия, зуд, шелушение.
При поражении лишаем возникают белые пятна на коже, она начинает трескаться и шелушиться. Ноги ниже колен могут чесаться из-за скрытых болезней патологий сосудов, неправильного обмена веществ, недостатка инсулина. Чтобы выявить аномалию, необходимо осуществить дополнительные диагностические мероприятия.
Почесывание в районе щиколоток является одним из первых признаков варикозной болезни ног. По мере прогрессирования недуга у больного возникают:. Часто страдают от зуда в щиколотках женщины, в повседневной жизни предпочитающие носить обувь на высоком каблуке. Характерным признаком варикозного расширения вен является появление сосудистой сеточки, заметной под кожей. Патология успешно лечится на ранних стадиях развития. При запущенности недуг может привести к тромбозу сосудов, поэтому при обнаружении его первых симптомов нужно незамедлительно обратиться за консультацией к сосудистому хирургу флебологу.
Патология успешно лечится на ранних стадиях развития. При запущенности недуг может привести к тромбозу сосудов, поэтому при обнаружении его первых симптомов нужно незамедлительно обратиться за консультацией к сосудистому хирургу флебологу.
Болезнь суставов, связанная с патологическим изменением и постепенным разрушением хрящевой ткани. Недуг часто сопровождается:. На ранних стадиях артроз проявляет себя дискомфортом при передвижении, ограниченностью движений, у человека возникает слабость в конечностях, чешутся ноги ниже коленных суставов.
При отсутствии своевременно и корректно назначенного лечения больной теряет способность самостоятельно перемещаться, нуждается в медицинском освидетельствовании и установлении инвалидности. Если у человека чешутся лодыжки, то это может быть признаком наличия сахарного диабета. Недуг обусловлен недостаточной выработкой гормона инсулина, что приводит к повышенному содержанию сахара в крови. Заболевание является неизлечимым, требует постоянного соблюдения диеты пациенту рекомендуется употреблять в пищу нежирное мясо, ягоды, молочные продукты;.
Проявляется заболевание зудом и болью в щиколотках, вместе с тем сильно шелушится кожа на ногах, заметно снижается порог чувствительности.
Зуд в области лодыжек, вызванный патологическими состояниями организма, сопровождается рядом других тревожных симптомов. Так, для лишая и грибка характерно появление водянистых волдырей на коже, при рожистой инфекции появляется гипертермия кожных покровов, общая слабость, головная боль, ломота в суставах. Чувство зуда также возникает при отечности нижних конечностей.
В дополнение к этому пациента могут беспокоить ожирение и лишний вес, неправильный метаболизм. При патологическом состоянии сосудов ног появляются ощущения жжения, постоянная усталость, болезненные проявления в конечностях при пальпации вен.
Чтобы выяснить, почему чешутся лодыжки ног, следует проанализировать, как давно появился зуд, степень его выраженности, длительность недуга, периоды обострения. Если патология спровоцирована внешними раздражителями, то она быстро проходит после их удаления. При появлении на коже шелушения, пятен белого или темного цвета следует обратиться к врачу-дерматологу для проведения пробы на присутствие грибковой инфекции. Для исключения патологии вен на ногах больному показано прохождение ангио- и флебографии исследования состояния сосудов конечностей , рекомендована консультация сосудистого хирурга.
Если патология спровоцирована внешними раздражителями, то она быстро проходит после их удаления. При появлении на коже шелушения, пятен белого или темного цвета следует обратиться к врачу-дерматологу для проведения пробы на присутствие грибковой инфекции. Для исключения патологии вен на ногах больному показано прохождение ангио- и флебографии исследования состояния сосудов конечностей , рекомендована консультация сосудистого хирурга.
Если видимых причин аномалии не выявлено, то нужно провести полноценное медицинское обследование на предмет выявления скрытых заболеваний сердечно-сосудистой и эндокринной систем. Выбор методов лечения зависит от выявленного заболевания.
После постановки диагноза врач назначает прием лекарственных препаратов, прохождение физиотерапевтических процедур. Выбор лекарственных препаратов должен осуществлять исключительно врач, опираясь на данные, полученные в результате визуального осмотра больного, сбора анамнеза, результатов диагностических исследований. Если аномалия вызвана неустойчивым психическим состоянием, человеку требуется оказание квалифицированной психологической и психотерапевтической помощи.
Применять средства нетрадиционного лечения нужно крайне осторожно и только после консультации с лечащим врачом. Самолечение может усугубить ситуацию и ухудшить состояние больного. Зуд в ногах не является заболеванием, но свидетельствует о том, что в организме человека происходят патологические преобразования. Своевременное обращение внимания на данную проблему позволит предупредить развитие возможных болезней в дальнейшем.
О ногах 0. С отеками на ногах сталкиваются все люди. Причины этого симптома могут быть как физиологическими,. Для передвижения человека существует целая система костно-мышечных элементов, которые выполняют различные функции, в том. Различные факторы влияют на состояние нижних конечностей. Важно предупредить развитие недуга на ранних стадиях. Боль в пяточной области — распространенный симптом. Почему больно наступать на пятку, волнует многих.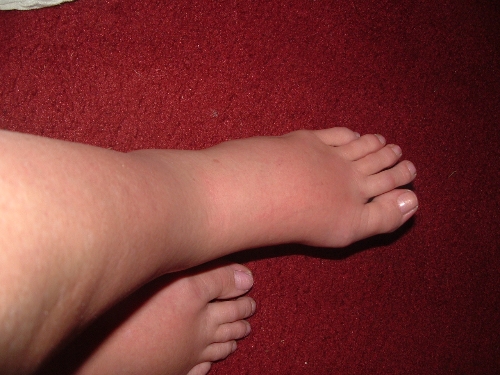 Отечность на ногах — распространенное явление, связанное как с физиологическими, так и патологическими причинами.
Отечность на ногах — распространенное явление, связанное как с физиологическими, так и патологическими причинами.
Болезненность в ногах, отечность и недомогание может возникнуть из-за внешних факторов усталости, ношения неудобной.
Причины, почему отекают ноги в щиколотке, и лечение, показанное в различных случаях
Независимо от пола и возраста каждый может столкнуться с ситуацией, когда отекают ноги в щиколотке. Проблема проявляется вследствие травм или внутренних патологических процессов. Обычно легче выявить причину, из-за которой отекает одна из лодыжек, но нередко страдают обе конечности. В любом случае необходима правильная диагностика и своевременное лечение. Нога человека может быть в трех состояниях относительно отечности — в норме, выраженный отек и тяжелая форма. В последнем случае крайне остро требуется незамедлительное обращение к врачу.
Основная причина — нарушение в оттоке этой жидкости и ее задержка. Отек ноги в щиколотке и стопе может возникать вследствие воспалительного процесса, проблем с нервной регуляцией, токсических повреждений. Также причина может заключаться в таких негативных факторах:. Таким образом, когда сильно отекают ноги в щиколотке причины могут быть механического и аллергического характера. Также отек ступни по классификации бывает гидермический, нейропатический и кахексический.
Двусторонний отек ног в области щиколотки наблюдается по ряду причин. Некоторые носят неопасный характер, хотя уже и являются достаточным сигналом, чтобы задуматься о состоянии здоровья, другие же — требуют неотложных мер.
Основные из них:. Важно знать, что, если отекают ноги в щиколотках, причина может быть усугублена из-за неправильного самолечения, поэтому, чем лечить, должен назначать врач.
Некоторые целебные травы и лекарства народной медицины способны вызывать отеки. Особенно ситуация усугубляется в период жаркого лета и при длительных поездках.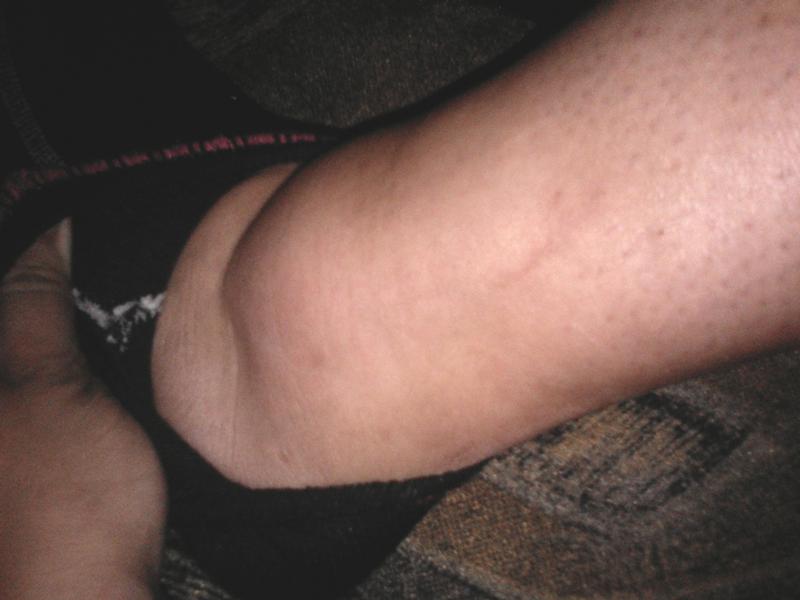 Одной из наиболее частых причин выступает травма, из-за которой отекает левая нога в щиколотке, чем лечить в таком случае — назначает врач.
Одной из наиболее частых причин выступает травма, из-за которой отекает левая нога в щиколотке, чем лечить в таком случае — назначает врач.
Вокруг травмированного участка ноги может образовываться синюшный оттенок поврежденных тканей. Нога может накапливать избыточную жидкость в области лодыжки и из-за сильных обморожений и ожогов. Причины, почему отекает правая нога в щиколотке, а также средства, с помощью которых следует лечить возникшее состояние, должны быть определены флебологом.
Так как отек одной ноги нередко может быть вызван прогрессирующим тромбозом, более проявленным на определенной конечности. Когда отекают ноги в щиколотках, причина у мужчин и женщин может разниться по причине протекания в организмах разных биохимических процессов. Причины состояния, когда отекает правая нога в щиколотке, могут быть различными, и то, чем лечить, в каждом конкретном случае должно исходить из этиологии.
Общая первопричина с женщинами чаще всего вызвана венозными проблемами, которым подвержены и мужчины. Когда отекает правая нога в ступне, причины обычно кроются в механических повреждениях, но, если речь идет о двух ногах — можно говорить про отклонения в здоровье. Алкоголизм является частой проблемой, почему отекают ноги в щиколотках у мужчин. Несколько связанных с этим фактов:. Когда отекают ноги внизу стопы вследствие злоупотребления алкоголем или сахарного диабета, речь идет о нейропатических отеках.
Более точно, почему отекают ступни ног всегда установит только врач, и даже у злоупотребляющего алкоголем человека причина может крыться совсем в другом. У женщин ноги в щиколотках часто отекают из-за ношения обуви на высоких каблуках и длительного пребывания на них стоя.
Также женщинам присуща отечность в период беременности. Несколько важных моментов:. Что делать беременной женщине, если отекла нога в щиколотке, следует обсудить с врачом, так как при вынашивании ребенка существуют серьезные ограничения в терапевтических методах.
Причины отека ноги от колена до ступни могут крыться в скудном белковом питании, когда проявляется алиментарная недостаточность и хроническая анемия.
При отеке ноги в щиколотке и стопе определение причин и назначение соответствующего лечения имеют ключевое значение для выздоровления. При определении диагноза важно учитывать характер боли. В случае с травмой, боль оказывается легкой либо же резкой и сильной. Как снять отек ступни в таком случае? Облегчить состояние помогает прикладывание холодного предмета, льда, использование обезболивающих мазей, вроде лидокаиновой и меновазина.
Но важно учитывать:. Такая причина, почему отекли ноги, как тромбоз, — очень серьезна, а состояние требует квалифицированного лечения. Отечность может наблюдаться уже и на начальной стадии варикозного расширения вен. Требуется обращение к флебологу и проведение полной диагностики сосудов, почему отекают ноги в щиколотках.
Может потребоваться оперативное вмешательство. Причины отека ног в районе щиколотки определяют дальнейшее лечение. При варикозе назначается базовое лечение, чтобы устранить отек ступней ног, в виде венотоников и флебопротекторов. Очень важно восстановить нормальное кровообращение. Когда причина, почему отекают ступни ног и щиколотки, кроется в ожирении, длительном пребывании в сидячем или стоячем положении по специфике работы, важно наладить активный образ жизни.
Рекомендовано регулярно заниматься спортом и носить только удобную обувь по размеру без каблуков. Во многих случаях, когда отекают ступни ног, причины выявлены и противопоказаний нет, хорошо помогает принятие контрастного душа. Полезно принимать ванны комфортной, не слишком горячей, температуры с натуральной морской солью.
Многим нравится добавлять пару капель эфирного масла мяты или шалфея, которые хорошо помогают устранить отечность. Когда отекает стопа и голень, нужно задуматься, какие лекарства до этого принимались: отек может быть следствием побочного эффекта лекарственных препаратов. Бывает, что долго не могут определить причину отека, который вызывают заболевания эндокринной системы. Патология почек результируются в нарушении циркуляции крови, а это — путь к появлению отеков.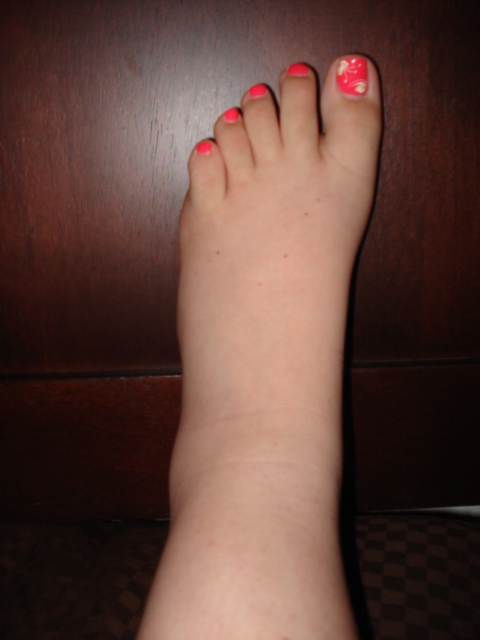 Самая простая рекомендация, что делать, когда отекла правая нога в щиколотке, — принимать мочегонные препараты, но только по предписанию врача.
Самая простая рекомендация, что делать, когда отекла правая нога в щиколотке, — принимать мочегонные препараты, но только по предписанию врача.
Среди таких могут быть мочегонные:. Также бывают растительные препараты данного класса. В их основе лежат листья брусники, толокнянка, почки и листья березы и другие растительные компоненты. Статью проверила Дарья Сергеевна Семенова.
Независимо от пола и возраста каждый может столкнуться с ситуацией, когда отекают ноги в щиколотке. Проблема проявляется вследствие травм или внутренних патологических процессов.
В щиколотках ног отеки и зуд
Нижние конечности ежедневно подвергаются повышенной нагрузке, выполняют тысячи движений и переносят вес тела на значительные расстояния — все это не может не сказываться на состоянии ног. Даже у здорового человека могут возникнуть проблемы с ногами, не говоря уже о тех, кто имеет заболевания суставов или сосудов. Отек ноги в щиколотке и стопе — первый признак того, что конечности требуют более внимательного отношения, отдыха, а возможно и лечения.
Причин, почему отекают ноги в щиколотках у женщин и мужчин, может быть много. Самая частая причина — усталость и перенапряжение в течение рабочего дня. Достаточно хорошо отдохнуть, как ноги возвращаются в форму, но не стоит забывать и о тех случаях, когда отечность в ногах спровоцирована более серьезными причинами, свидетельствующими о заболеваемости ног.
Плоскостопие , неправильно выбранная обувь или длительное пребывание в стоячем положении, ходьба на большие расстояния — все это наиболее безопасные причины, приводящие к отечности. Обычно возникают отеки у тех пациентов, которые, в добавку к перечисленным факторам, страдают лишним весом, ведут преимущественно сидячий образ жизни и мало уделяют внимание спорту и адекватным нагрузкам на организм.
Для таких пациентов любой перегруз становится стрессом и организм не справляется с обеспечением тканей кислородами и питательными веществами, из-за чего страдает трофика тканей, болит стопа. А если еще есть необходимость надеть высокие каблуки, то отечность к середине рабочего дня обеспечена на все сто процентов.
Возникает припухлость в области щиколотки из-за повышенной сосудистой нагрузки и накопления воды в межклеточном пространстве.
Обычно появляются такие проявления отеков на фоне сдавления лимфатических сосудов, которые не могут обеспечить нормальную циркуляцию жидкости и вывести лишнюю воду из организма. Появление таких отеков не грозит пациентам серьезными последствиями, если, конечно, они не приобретают систематический характер. Ведь длительное ношение обуви на каблуке, в конечном итоге, приводит к развитию варикозной болезни, а гиподинамия — к застою, тромбофлебиту и другим нежелательным последствиям.
Пациенты отмечают, что отеки не сопровождаются сильной болезненностью. Обычно нога распухает не сильно, внешне поверхность кожи неизменена, ее окрас бледный, но не гиперемированный или синюшный. Ощущается тяжесть в ногах, чувство распирания в лодыжке и ступне, а также усталость и синдром беспокойных ног. В большинстве случаев после отдыха и теплой ванночки неприятные ощущения в ногах проходят.
Недостаточность кровообращения или венозный застой с последующим расширением вен — ключевая проблема для женщин старше сорока лет, но страдают ею и некоторые мужчины, причем патология может заявить о себе и в молодом возрасте.
Проблемы кровообращения связаны как с возрастными изменениями, так и с заболеваниями сосудов, влияющими на тонус венозных стенок. Чем больше мышечный тонус , тем более продуктивно проталкивается кровь по сосудам, лучше работают клапана, противостоящие обратному забросу крови в венозных сосудах. При ослаблении мышц вены слабеют, не могут выполнять свои функции и ноги могут опухнуть. При отсутствии лечения патология приводит к появлению отечности в нижних конечностях.
Обычно это заметно по вечерам, когда ноги больше устают. У многих людей отечность является первым симптомом варикоза, поэтому не стоит пропускать это отклонение, пока есть еще шанс остановить развитие патологического процесса.
В противном случае уже через некоторое время на ногах можно увидеть выступившие синие сосуды, которые время от времени воспаляются. При недостаточности работы сердца у человека также возникают отеки в стопе или лодыжке. Особенности такие отеки не имеют: кожа припухшая, бледная на вид, при прикосновении неболезненная. Самый главный угрожающий факт при отеках, вызванных патологиями сердца — это их систематичность.
Появляются припухлости обычно в конце дня, ближе к вечеру, а также при употреблении большого количества жидкости. Даже после отдыха, расслабляющей ванночки и других способов снятия отечности они упорно не проходят, что наталкивает на мысль о другой природе возникновения припухлости в голеностопе с внешней стороны. Уже через некоторое время пациенты замечают и другие симптомы нарушения сердечной деятельности: одышку после нагрузки, при подъеме по лестнице, слабость, проблемы со сном раздражительность, учащение сердцебиения, боль за грудиной и покалывание в сердце.
Почечные отеки распространяются не только на ноги, но и в целом на все тело: их можно заметить по опухшему лицу, кистям рук. Характерный признак таких отеков — их плотность, на ощупь ноги кажутся, словно каменными. Они не приносят болезненности, но при поднятии выше, к коленям, приносят неприятное ощущение распирания, тяжести.
Характерная черта почечных отеков — их стремительное появление. Если сердечные отеки могут нарастать в течение нескольких недель, то почечные отеки появляются за несколько часов. Если почечные отеки переходят в хронические, пациенты заметно прибавляют в весе.
При отеках, вызванных болезнями почек, одышки и проблем с сердцем не наблюдается. Основная причина, отчего появляется отек, заключается в задержке воды в организме.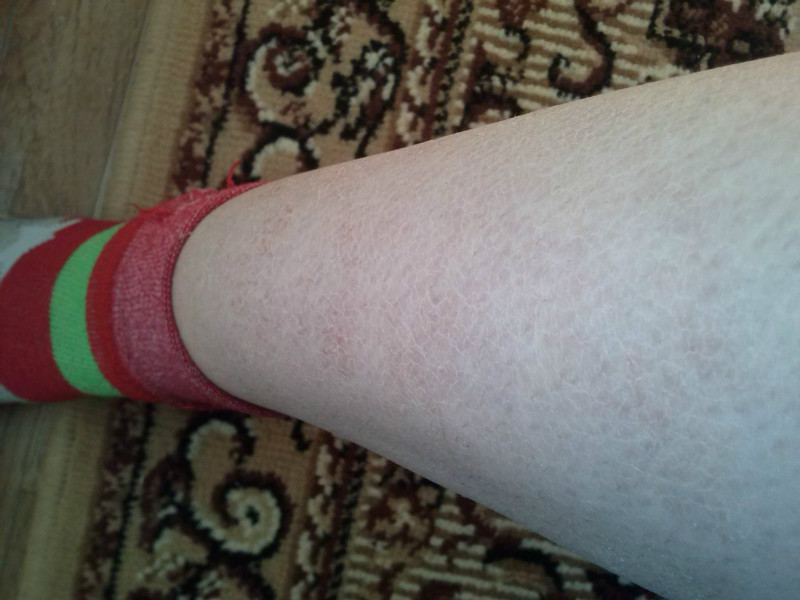 Она не выводится, поскольку изменяется состав крови, повышается уровень ионов натрия, которые задерживают воду в клетках.
Она не выводится, поскольку изменяется состав крови, повышается уровень ионов натрия, которые задерживают воду в клетках.
Такой патологический процесс свидетельствует о совершенно разных патологиях в организме и выступает как нефротический синдром, т. Для лечения необходимо найти первопричину отечности, откорректировать уровень белков. Пациенты с подозрением на нефротический отек в срочном порядке определяются в стационар для прохождения исследования. Различного рода нарушения работы щитовидной железы также сопровождаются отечностью в ногах.
Причиной отеков может стать недоразвитие тканей щитовидной железы, пониженная чувствительность организма к тиреоидным гормонам, ферментативные патологии, влияющие на продуцирование тироксина и трийодтиронина, недостаточность йода в организме и другие причины. Отеки при патологии щитовидной железы приводят к появлению припухлости в первую очередь в ногах и на лице.
Они плотные, кожа становится тугой, ноги наливаются в области голеностопа и при надавливании на область отека там остается ямка. Даже после отдыха такие отеки не сходят и появиться могу в любое время, независимо, вечер или утро. Гормональные отеки могут стать серьезной причиной для ухудшения состояния здоровья.
Работу щитовидной железы необходимо контролировать, а при появлении отеков — немедленно принимать меры по их устранению. Пациентам проводят заместительную гормональную терапию, назначают диету и корректируют уровень йода в организме.
Проблемы с появлением отеков могут быть вызваны и отклонениями в работе лимфатической системы. Серьезным заболеванием становится первичная лимфодема, при которой отмечается недоразвитие лимфатических сосудов и как следствие — недостаточность в их работе. Отечность из-за поражения лимфатической системы может быть вызвана и травмами, опухолями, воспалительными процессами.
Чаще всего лимфатические отеки возникают у женщин. Они не могут надеть обувь, стояние на ногах приводит к тому, что ноги сильно болят и еще больше отекают.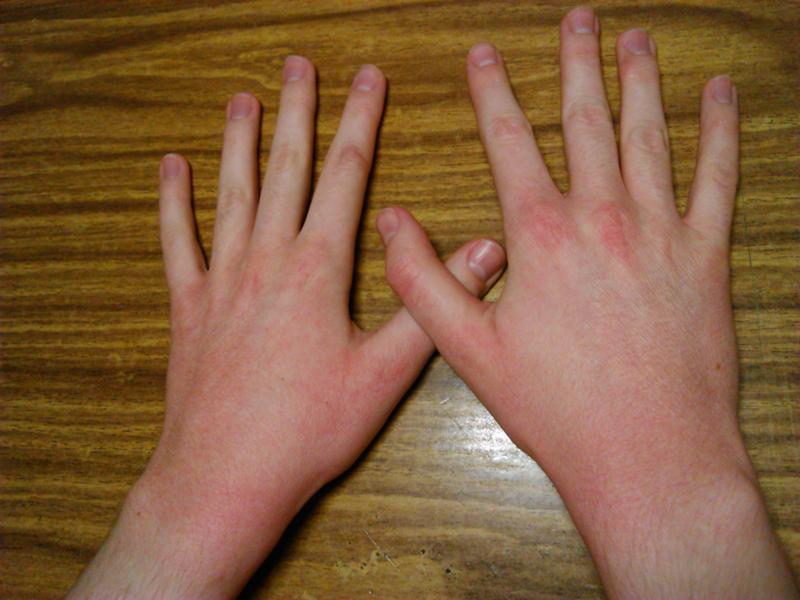 Ступни приобретают вид подушек, пальцы распухают и приобретают не очень эстетичный вид.
Ступни приобретают вид подушек, пальцы распухают и приобретают не очень эстетичный вид.
Если нога покраснела, может развиться воспаление. При развитии слоновости — серьезного нарушения тока лимфы — пациенты могут утратить способность передвигаться. Если не заняться лечением заболевания раньше, то поможет пациентам только оперативное вмешательство.
Если у человека стремительно отекает левая нога в щиколотке или правая, то это может быть признаком травмы нижней конечности. Установить это в большинстве случаев несложно, ведь пациенты помнят, что предшествовало появлению отечности: падение, подворот ноги, удар в кость. При повреждении ноги в области голеностопа необходимо обездвижить конечность и доставить пострадавшего в травматологию. Травма щиколотки имеет характерные симптомы: кроме стремительно нарастающей отечности, пациенты ощущают резкий дискомфорт в ноге — на нее больно наступать, может визуализировать кровоизлияние, опухла косточка на щиколотке.
Боль усилится, если попытаться прощупать ногу в области повреждения. Хорошо, если опухоль окажется вывихом, который можно вправить на месте и наложить гипс.
Но при более предметной диагностике у пациентов обнаруживают растяжение или полный разрыв связок на одной ноге, трещину в кости или ее перелом. В таком случае понадобится оперативное вмешательство. Если опухла щиколотка, то врачи подозревают патологии голеностопного сустава. При артрите или артрозе припухлость вызвана воспалительными процессами, поражающими сустав. В данном случае необходимо комплексное обследование и лечение у ортопеда. Распухание одной ступни, например, левой ноги или правой, может быть вызвано и укусом насекомого.
Обычно к врачам с подобными жалобами обращаются пациенты в летнее время года, которые получили укус при ходьбе по траве: если потревожить насекомое, то естественным оборонительным действием становится укус. Внешне укус на ноге выглядит как припухлость в области лодыжки или стопы.
Размер отека зависит от силы аллергической реакции: у разных людей укусы одних и тех же насекомых провоцируют разные по объему отеки. Как правило, в месте укуса можно увидеть красную точку, а возле нее — гиперемированная область. Место укуса может болеть, зудеть и чесаться. Отечность на ноге после укуса — это аллергическая реакция организма на введение вещества насекомого или жало.
Как правило, в месте укуса можно увидеть красную точку, а возле нее — гиперемированная область. Место укуса может болеть, зудеть и чесаться. Отечность на ноге после укуса — это аллергическая реакция организма на введение вещества насекомого или жало.
Если отечность появилась явно после посещения леса, то нужно обратиться к инфекционисту, ведь это может быть даже клещ. При необходимости в клинике удалят клеща или жало и назначат антигистаминные средства — они помогают снять отек. Припухшие щиколотки во время беременности — это норма для многих женщин. Изменение водно-солевого баланса и застой крови при наборе массы тела провоцируют наружный отек в ногах. Обычно ступни отекают незначительно, а после отдыха в лежачем положении с подушкой под ногами отечность быстро проходит, и беременная чувствует себя намного лучше.
Особого беспокойства отечность не должна вызывать, если она не появляется слишком часто и не сопровождает другими серьезными симптомами: болью в сердце, одышкой, задержкой мочеиспускания. В данном случае есть подозрение на отклонения в работе сердца, органов мочевыведения.
Если отеки беспокоят будущую маму, обязательно нужно проконсультироваться с гинекологом, при необходимости доктор назначит консультацию других специалистов. После постановки диагноза врач порекомендует, чем лечить отеки безопасно для матери и ребенка. Отечность нижних конечностей в области лодыжки и стопы требует тщательной диагностики для выяснения причины появления отеков мягких тканей внизу ног.
Без диагностики и установления причин невозможно вылечить отеки, принимая препараты наугад. Именно поэтому врачи настоятельно советуют пациентам при появлении отеков сразу же обращаться в клинику. Для определения диагноза врач сначала осмотрит пациентку, выявит область отечности и установит степень развившегося отека. Далее проводится тщательный опрос о наличии соматических заболеваний: болезней сердца, легких, эндокринных патологий. Даже наличие такого заболевания в анамнезе наталкивает врача на определенные выводы.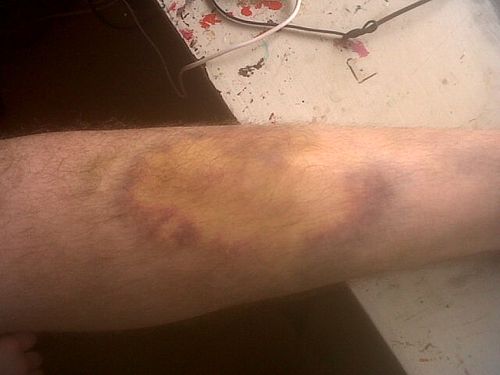
Дополнительно доктор отправит обратившегося пациента или пациентку на диагностику. Для уточнения диагноза понадобится:. При возникновении отеков не только можно, но и нужно попытаться помочь себе самостоятельно. Естественно, что принимать лекарственные средства без постановки диагноза и назначения врача нельзя, но простейшими мерами можно снять отек, если нога распухла и ощущается дискомфорт. Самый простой метод устранить опухоль — сделать ванночку с английской солью.
ВИДЕО ПО ТЕМЕ: О чем предупреждают нас отеки ногОпухла стопа: причина, осложнения, диагностика, лечение
Многие люди полагают, что в отечности ног нет ничего опасного, объясняя это явление излишним физическим перенапряжением или обычной усталостью.
Однако когда стопы отекают регулярно и без видимых на то причин, следует обратить на это внимание.
Такая реакция организма может сигнализировать о развитии разных заболеваний, начиная с варикоза и заканчивая серьезными проблемами с почками.
Причины отёков
Как правило, основной причиной, по которой отекают стопы, является задержка жидкости в тканях.
Обычно такое явление наблюдается у здоровых людей, которые много времени проводят на ногах, например, вследствие особенностей работы.
Также отечность может проявляться после продолжительного пребывания в положении сидя.
Впрочем, есть еще несколько вариантов, почему отекают стопы.
Это может происходить вследствие полученной травмы.
Например, растяжение связок голеностопного сустава неизбежно сопровождается отечностью, которая спустя некоторое время (если травма не слишком серьезная) проходит.
Провоцировать задержку жидкости в организме могут некоторые лекарственные препараты, в частности те, которые поступают в организм через капельницы. Однако после завершения курса терапии отечность стопы проходит.
Если опухла нога в районе стопы, следует пересмотреть свой рацион питания, поскольку к отечности может привести избыточный вес тела (повышенная нагрузка на суставы) и неправильный образ жизни (употребление в пищу соли в больших количествах и злоупотребление алкоголем).
Отечность может быть следствием интенсивных тренировок и повышенной физической активности.
В свою очередь у женщин ноги могут отекать во время беременности, в послеродовой период и вследствие сбоев на гормональном фоне.
Какие патологии могут вызвать отечность ног?
Первое, на что следует обратить внимание – это почки.
Именно этот орган нужно обследовать первоначально, поскольку почки при нарушениях естественных функций, вызванных различными заболеваниями, просто не способны справляться с переработкой большого количества жидкости, поступающей в организм. В результате жидкость задерживается именно в конечностях.
Ревматизм и другие заболевания, оказывающие разрушительное воздействие на суставы, могут вызвать нарушение кровообращения.
Это чаще всего происходит вследствие воспаления суставной сумки, что создает излишнее давление на больной сустав.
Если стопа опухла и покраснела, это может говорить о наличии патологий в работе сердечно-сосудистой системы. Отечность возникает потому, что сердце не может справиться с нагрузкой. В результате кровь с лимфой застаивается в нижних конечностях при одновременном снижении артериального давления.
Гормональные сбои и заболевания печени провоцируют неправильный обмен веществ, что приводит к ухудшению усваивания жидкости.
К застою жидкости в ногах также приводит варикозное расширение вен. Это обусловлено недостаточной эластичностью сосудов.
Однако в данном случае отечность ног наблюдается только вечером, на утро она проходит.
Диагностика отеков
На первичном приеме врач сначала проведет визуальный осмотр, после которого в зависимости от имеющихся проблем со здоровьем, вас направят на обследование, в ходе которого проведут следующие манипуляции:
- Сделают забор крови и проведут развернутый анализ, а также проверят ее на свертываемость и на гормоны;
- Проведут обследование УЗИ артерий и вен нижних конечностей, а также обследование малого таза и брюшной полости;
- Направят на ЭКГ;
- Сделают МСКТ и МРТ с целью точно определить проблему.
На основании полученных результатов анализов и обследований появляется возможность с максимальной точностью определить область патологии, чтобы впоследствии обратиться в узкопрофильному специалисту, который назначит эффективное лечение отека стопы и первоисточника проблемы.
На прием к урологу и нефрологу стоит записаться при выявлении проблем с работой почек, к кардиологу – при заболеваниях сердца, к эндокринологу – при сбоях в гормональном фоне, а к флебологу – при наличии проблем с сосудами.
|
Бешенство — это заболевание вирусной природы, возникающее после укуса зараженного животного, характеризующееся тяжелым поражением нервной системы и заканчивающееся, как правило, смертельным исходом. Вирус бешенства (Neuroryctes rabid) относится к группе миксовирусов рода Lyssavirus семейства Rhabdoviridae. Обнаруживается в слюне, а также в слезах и моче. Вирус нестоек во внешней среде — погибает при нагревании до 56.С за 15 минут, при кипячении за 2 минуты. Чувствителен к ультрафиолетовым и прямым солнечным лучам, к этанолу и ко многим дезинфектантам. Однако устойчив к низким температурам, к фенолу, антибиотикам. После проникновения в организм вирус бешенства распространяется по нервным окончаниям, поражая практически всю нервную систему. Наблюдаются отек, кровоизлияния, дегенеративные и некротические изменения нервных клеток головного и спинного мозга. Источником вируса бешенства являются как дикие, так и домашние животные. К диким относятся волки, лисицы, шакалы, еноты, барсуки, скунсы, летучие мыши, грызуны, а к домашним — собаки, кошки, лошади, свиньи, мелкий и крупный рогатый скот. Однако наибольшую опасность для человека представляют лисы и бездомные собаки за городом в весенне-летний период. Заразными считаются животные за 3-10 дней до появления признаков болезни и далее в течение всего периода заболевания. Часто больных бешенством животных можно отличить по обильному слюно- и слезотечению, а также при наблюдении признаков водобоязни. Заражение человека происходит при укусе «бешенным» животным. А также при попадании слюны больного животного на поврежденную кожу или слизистую оболочку. В последние годы описаны воздушно-капельный, алиментарный (через пищу и воду) и трансплацентарный (через плаценту в период беременности) пути передачи вируса. Много дискуссий вызывают несколько случаев заражения людей бешенством в результате операций по трансплантации органов. Инкубационный период (период от укуса до начала заболевания) в среднем составляет 30-50 дней, хотя может длится 10-90 дней, в редких случаях — более 1 года. Причем чем дальше место укуса от головы, тем больше инкубационный период. Особую опасность представляют собой укусы в голову и руки, а также укусы детей. Дольше всего длится инкубационный период при укусе в ноги. Выделяют 3 стадии болезни: I — начальную, II — возбуждения, III — паралитическую. Первая стадия начинается с общего недомогания, головной боли, небольшого повышения температуры тела, мышечных болей, сухости во рту, снижения аппетита, болей в горле, сухого кашля, может быть тошнота и рвота. В месте укуса появляются неприятные ощущения — жжение, покраснение, тянущие боли, зуд, повышенная чувствительность. Больной подавлен, замкнут, отказывается от еды, у него возникает необъяснимый страх, тоска, тревога, депрессия, реже — повышенная раздражительность. Характерны также бессонница, кошмары, обонятельные и зрительные галлюцинации. Через 1-3 дня у больного бешенством наступает вторая стадия — возбуждения. Появляется беспокойство, тревога, и, самое характерное для этой стадии, приступы водобоязни. При попытке питья, а вскоре даже при виде и звуке льющейся воды, появляется чувство ужаса и спазмы мышц глотки и гортани. Дыхание становиться шумным, сопровождается болью и судорогами. На этой стадии заболевания человек становится раздражительным, возбудимым, очень агрессивным, «бешенным». Во время приступов больные кричат и мечутся, могут ломать мебель, проявляя нечеловеческую силу, кидаться на людей. Отмечается повышенное пото- и слюноотделение, больному сложно проглотить слюну и постоянно ее сплевывает. Данный период обычно длится 2-3 дня. Далее наступает третья стадия заболевания, для начала которой характерно успокоение — исчезает страх, приступы водобоязни, возникает надежда на выздоровление. После этого повышается температура тела свыше 40 — 42 градусов, наступает паралич конечностей и черепных нервов различной локализации, нарушения сознания, судороги. Смерть наступает от паралича дыхания или остановки сердца. Таким образом, продолжительность заболевания редко превышает неделю. Лечение бешенства Методов лечения как таковых от бешенства нет. Если болезнь уже в первой стадии, иного исхода, чем летальный, скорее всего, не будет. Хотя в мире известны единичные случаи излечения от бешенства. Но пока это экзотика. Однако есть способ предотвратить болезнь, убив ее в зародыше. Это метод специфической профилактики — введение специальной вакцины против бешенства, не позднее 14-го дня от момента укуса. Наилучшая специфическая профилактика - это введение специфического иммуноглобулина и/или активная иммунизация (вакцинация). Вакцину вводят внутримышечно по 1 мл 5 раз: в день инфицирования, затем на 3, 7, 14 и 28-й день. При такой схеме создается хороший иммунитет, однако ВОЗ рекомендует еще и 6-ю инъекцию через 90 дней после первой. Наилучшим местом прививки является дельтовидная мышца плеча или бедро. В том случае, если человек укушен, но до укуса был привит по полной схеме, и у него имеется достаточный уровень антител, его вакцинируют по специальной схеме без применения иммуноглобулина. Терапия может быть прекращена, если выяснено, что животное остается здоровым в течение 10-дневного периода наблюдения или если у животного не было обнаружено вируса бешенства. Некоторым лицам, которые входят в группу риска (ветеринары, кинологи, охотники), нужно прививаться заблаговременно. Прививки также проводятся по специально установленной схеме с первой ревакцинацией через 12 мес. и далее через каждые 5 лет. Что делать, если вас укусили? Первое, что сделать необходимо, это немедленно промыть место укуса мылом. Мыть надо довольно интенсивно, в течение 10 минут. Глубокие раны рекомендуется промывать струей мыльной воды, например с помощью шприца или катетера. Не нужно прижигать раны или накладывать швы. После этого нужно сразу же обратится в ближайший травмпункт, ведь успех вакцинопрофилактики бешенства сильно зависит от того, насколько быстро вы обратились за помощью к врачу. Желательно сообщить врачу в травмпункте следующую информацию — описание животного, его внешний вид и поведение, наличие ошейника, обстоятельства укуса. Далее следует провести курс прививок, назначенный врачом. Сорок уколов в живот давно никто не делает, вам введут вакцину и отпустят домой. И так пять или шесть раз. В стационаре могут оставить укушенного, если его состояние особенно тяжелое, прививающихся повторно, а также лиц, имеющих заболевания нервной системы или аллергические заболевания, беременных, а также лиц, привитых другими прививками в течение последних двух месяцев. На время вакцинации и спустя 6 месяцев после нее необходимо воздерживаться от употребления спиртных напитков. Кроме того, если вы проходите курс вакцинации от бешенства, нельзя переутомляться, переохлаждаться или наоборот перегреваться. Во время прививок необходимо тщательно следить за состоянием здоровья. И при любых жалобах на ухудшение состояния, необходимо обратиться к врачу, а прививки временно прекратить. Только после обследования невропатологом, терапевтом и рабиологом консультативно решается вопрос о продолжении прививок. |
Кожная аллергия
Что это такое?
Аллергическая реакция нашего организма на какой-либо раздражающий фактор (аллерген) может проявляться самыми разными путями. Довольно часто аллергия проявляется в виде волдырей, отеков или сильного зуда – эти эффекты и носят название кожных проявлений аллергии.
Наиболее распространенные кожные проявления аллергии – атопический дерматит, крапивница, отек Квинке и экзема.
Отчего это бывает?
Чаще всего кожные аллергические реакции являются симптомами аллергии на пыльцу или на шерсть животных, а у маленьких детей – говорят о диатезе, т.е. о разновидности пищевой аллергии.
В холодное время года или при купании в холодной воде может развиться так называемая холодовая крапивница, при которой тело покрывается характерными высыпаниями, и если их очень уже много, то человек может даже потерять сознание. Холодовая крапивница может быть как наследственной, так и приобретенной. Причины ее появления различны, однако в любом случае поводом для появления высыпаний является воздействие холода.
Ясная погода тоже радует далеко не всех. Солнечные лучи у некоторых людей вызывают так называемый фотодерматоз. Высыпания на коже, которые принято называть фотодерматозом, могут носить различный характер, в том числе и присутствовать в виде крапивницы или фотодерматита. Поводом для возникновения фотодерматоза может быть как солнечный свет, так и, например, посещение солярия или сеанса физиотерапии. При воздействии солнечных лучей на фоне использования подобных лекарственных средств возможно развитие реакции от эритемы (поверхностного воспаления) до обширного тяжелого поражения кожи.
Что при этом происходит?
Термином “крапивница” обозначают аллергическую реакцию в виде зудящих волдырей, представляющих собой отек ограниченного участка кожи. Действительно, волдыри очень похожи на те, которые появляются после контакта с крапивой. Отсюда и название этой формы аллергии. При крапивнице может подниматься температура тела, появляться озноб, тошнота, боль в животе, рвота. Процесс может сопровождаться общим недомоганием, головной болью и лихорадкой.
Для крапивницы характерно то, что волдыри появляются мгновенно, сразу после воздействия аллергена, а через 1-2 часа пропадают. Если высыпания крапивницы регулярно появляются в течение 3 месяцев и более, ее называют хронической. Если причину крапивницы установить не удается, речь идет об идиопатической крапивнице.
Аллергическая реакция, проявляющаяся как отек кожи и слизистых оболочек, носит название отека Квинке, или гигантской крапивницы. Он может поражать губы, щеки, веки или половые органы, сопровождается болью, жжением, реже – зудом. Если отек Квинке проявлется в области гортани, то возникает удушье, сходное с приступом бронхиальной астмы. Однако в отличие от астмы, сначала появляется осиплость голоса, лающий кашель, а затем одышка с шумным дыханием. Цвет лица приобретает синюшный оттенок, затем резко бледнеет.
Сильный кожный зуд, сопровождающийся покраснением, отечностью и шелушением кожи, говорит о проявлении атопического дерматита. Опасность этого заболевания состоит в том, что у 40-80 процентов детей, заболевших в раннем детстве атопическим дерматитом, в дальнейшем развивается респираторная аллергия, т.е. аллергия дыхательных путей. У взрослых людей атопический дерматит также с большой вероятностью перерастает в поллиноз, аллергическую астму и т.п.
Диагноз и лечение
Следует помнить, что похожие реакции могут быть вызваны не только аллергической реакцией организма. Причиной дерматозов – заболеваний кожи – могут быть также инфекционные или системные заболевания. Поэтому столь важно вовремя обратиться к врачу-дерматологу, и, вполне вероятно, что потребуется также консультация врача-аллерголога, специализирующегося по кожным заболеваниям.
Также как и при любых других проявлениях аллергической реакции, для эффективного лечения нужно сначала определить аллерген, т.е. фактор, вызывающий эту реакцию. Поэтому необходимо проведение аллергологических проб, элиминационных тестов, холодового и теплового тестов. Для получения более полной картины заболевания можно провести комплексное аллергологические и иммунологическое обследование.
Для очистки крови при лечении аллергии применяют плазмаферез, а для общего оздоровления организма проводят курс физиотерапии. Врач-аллерголог поможет Вам подобрать индивидуальную гипоаллергенную диету. При этом, несмотря на обилие средств, не стоит пренебрегать классическими правилами сохранения здоровья кожи.
Почему нога опухла и покраснела
Почему ноги отекают и краснеют?
Если нога опухла и покраснела, скорее всего, это симптом развития воспалительного процесса, поэтому проблему нельзя оставлять без внимания.
При первых же признаках, следует обратиться к специалисту, чтобы он выяснил почему возникла данная проблема и назначил корректное лечение.
Причины
Возможно, это симптомы усталости, перенапряжения либо жидкость в организме скопилась в результате употребления большого количества соленых продуктов или алкоголя, но в любом случае не стоит оставлять эту симптоматику без качественной диагностики. Скорее всего, если распухает, болит конечность, это сигнал организма о прогрессирующей патологии.
Подагра, Артрит
Это воспалительные процессы в тканях и суставах, при такой проблеме сильно отекают пораженные конечности, появляется болевой синдром в ступнях, в районе больших пальцев. Нога опухла и покраснела, при нажатии на поврежденную область чувствуется сильная боль, в проблемном месте наблюдается локальное повышение температуры.
Флебит
Патологии сосудов, например, если развивается острый флебит или тромбофлебит приводит к тому, что ноги отекли и появились красные пятна.
При таком заболевании поражаются поверхностные вены, ощущается сильная боль. Обычно отечность покраснение ног сопровождается незначительным повышением температур, есть небольшой зуд кожных покровов.
Обследование для подтверждения диагноза должен провести флеболог или ангиохирург.
Защемление нервов
При данной проблеме происходит недостаточность кровоснабжения, в таком случае ноги отекают и краснеют. Постоянно ощущаются «мурашки» на коже, возникает незначительный зуд и жжение на нижних конечностях.
Рожистые воспаления
Красные пятна, отеки, зуд, повышение температуры тела, рвота – симптомы инфекционных болезней, например, рожистых воспалений. Такая проблема часто появляется у людей, страдающих варикозным расширением вен, флебитом. При острых формах, когда отеки и покраснение на ногах разрастаются, усиливается боль необходимо лечение в стационаре, курс терапии назначает дерматолог.
Аллергическая реакция
Аллергия на косметические препараты, попадание на кожу бытовых средств или укус насекомых в таком случае чешется нога, опухает, а также краснеет, но болезненные ощущения практически отсутствуют.
Вросший ноготь
Вросший ноготь часто становится причиной того, что нога опухла и покраснела, при этом проблема сопровождается сильной болью. Появление отечности может происходить по причине носки неудобной, тесной обуви, неправильно выполненного педикюра или развития грибка.
Игнорирование сложившейся ситуации может привести к поражению фаланги, хирургическому вмешательству. Если распухает болит нога, конечность опухла и покраснела в домашних условиях можно ее распарить в ванночке, удалить вросший ноготь.
Обязательно обрабатывать травмированное место антисептическим средством, чтобы предотвратить инфицирование.
Травма
При различных физических повреждениях ноги отекают и краснеют, появляется болезненность.
Однако в таком случае не всегда предшествующая травма могла быть замечена, иногда удар незначительный, а припухлости нижних конечностей, краснота, чувство сдавленности, проявятся только через несколько часов. После консультации, возможно, при ушибе или растяжениях понадобиться эластичный бинт, тугая повязка.
Помимо этого, отеки и покраснение на ногах могут быть спровоцированы:
- Дисфункцией эндокринной системы.
- Наличием глистов.
- Неврологическими болезнями.
В зависимости от того, какие причины были выявлены прописывается квалифицированно лечение.
Диагностика
Что делать и к кому обращаться при данной симптоматике? Важно точно диагностировать, почему опухают и краснеют ноги и начать своевременно необходимое лечение.
Чтобы определиться с факторами, вызывающими воспаление, нужно пройти рентгенографию, возможно, выполнить обследование МРТ и КТ, а также по назначению врача сцинтиграфию скелетных костей, сдать клинический анализ крови.
Причины отеков и покраснения ног могут быть разными, по результатам обследований, врач назначит грамотное, эффективное лечение.
Нога опухла и покраснела что делать?
Припухлость не является отдельным заболеванием, а лишь симптомом развивающейся патологии. Методы лечения отечности полностью зависят от первопричины, вызвавшей скопления лишней жидкости в тканях нижней конечности, для избавления от которой необходим эффективный медикаментозный курс.
Что делать, когда нога опухла и слегка покраснела, медикаментозная терапия:
- Если появились красные пятна при обострении болезней суставов, необходим прием противовоспалительных средств (Ибупрофен, Парацетамол, Нимид), местно наносятся мази на основе Диклофенака. В некоторых случаях под контролем врача используются хондропротекторы, кортикостероиды, но только после того, как он установит конкретный диагноз.
- Если чешется нога, появляется отек и краснота по причине развивающейся подагры, необходимо лечение препаратами, понижающими всасывание мочевой кислоты, наряду с этим одновременно повышается выведение мочевины из организма. Для снятия первичных болезненных симптомов разрешено применение Нимесила, на припухшую конечность наносят мазь Кетонал.
- Для лечения отека и восстановления нарушенного кровотока, нормализации оттока лимфы (Лимфомиозот), врач прописывает препараты, укрепляющие тонус сосудистой системы (Лиотон, Троксевазин). Чтобы устранить припухлости нижних конечностей и покраснение, обязательным считается использование компрессионного белья.
- Рожистые воспаления лечит врач дерматолог, но при развитии осложнений необходимо обратиться к хирургу и кардиологу. Когда появились красные пятна на ногах, они опухли лечение сводится к приему антибактериальных средств (Эритромицин, Пеницил), противовоспалительных препаратов (Аспирин, Диклофенак) и венотоников, способствующих укреплению сосудов.
Народные рецепты
Красные пятна на ногах при отеках можно снять в домашних условиях, применяя методы нетрадиционной медицины:
- Рекомендованы компрессы на отекшие и красные ноги из соков лимона, моркови, мятного отвара.
- Эффективно и быстро избавиться от скопившейся жидкости на конечностях можно, если обрабатывать отекшие места камфорным маслом дважды в день.
- Если внизу отекают конечности, специалисты рекомендуют проводить систематически легкий массаж отекшей зоны.
- Когда подагра становится причиной появления припухлости, показано применение йодового раствора, для смазки суставов (йодная сетка). Если ноги краснеют и отекают хорошо помогает ванночка с 6-8 каплями йода. Эффективность обусловлена противовоспалительными, антисептическими свойствами раствора.
- Когда ноги краснеют от варикозной болезни, помогает мазь на основе конского каштана. Для приготовления понадобится измельчить 2 листа каланхое, добавить порошок плодов каштана (2 ч. л.), всыпать 2 ч. л. корней окопника (предварительно натертого). В полученную массу влить растопленный свиной жир, варить смесь 2 часа на медленном огне. Чтобы убрать красные пятна и отеки необходимо прикладывать компресс на сутки, курс лечения составляет 10-14 дней.
Если внизу отекают ноги и краснеют нельзя игнорировать такое состояние, это свидетельствует о том, что в организме есть какие-либо отклонения. Когда наблюдается покраснение, припухлость, своевременное обращение к врачу поможет предотвратить осложнения.
Источник: https://otekimed.ru/nog/noga-opuhla-i-pokrasnela.html
Опухли ноги и покраснели, причины, что делать, как лечить
Cодержание статьи:
Отек и покраснение ног, основные причины
Вопреки расхожему мнению, опухают и краснеют ноги не только у тех, кто проводит много времени в сидячем или стоячем положении, но и у тех, кто ведет размеренный образ жизни и не перетруждает конечности.
Как показывает практика, в последнем случае отекание ног и появление красных пятен на коже оказывается обусловлено прогрессированием одного из известных заболеваний.
Если опухла и покраснела левая или правая нога, если болят и опухают обе ноги, то причина может быть следующая:
1 ишемическая болезнь сердца;
2 артрит может вызвать сильную боль в ногах;
3 флебит;
4 рожистое воспаление;
5 грибковая инфекция может вызывать не только дискомфорт, но и покраснение и припухлость пораженных участков на ноге;
6 подагра;
7 ноги опухают и покрываются красными пятнами при тромбофлебите;
8 варикозное расширение вен;
9 сахарный диабет может спровоцировать отек нижних конечностей;
10 болезни почек.
Боль в ноге может появиться и по физиологической причине, не из-за развития заболевания. Помимо вышеуказанных патологий спровоцировать отек и покраснение нижних конечностей может:
1 защемление нервных окончаний в районе позвоночника;
2 избыточный вес;
3 ношение тесной обуви и брюк;
4 задержка жидкости в организме, спровоцированная употреблением соленой пищи, гормональных контрацептивов, некоторых видов лекарств для снижения давления;
5 патологии лимфатических сосудов могут спровоцировать отек левой или правой ноги, покраснение в этой области;
6 травма нижних конечностей может вызвать сильную боль в ноге, покраснение и отек;
7 аллергия на пищевые и косметические продукты, средства для уборки помещений, укусы насекомых, вещества, используемые для окрашивания обуви и одежды, пыльцу растений, химикаты, применяемые для очистки водопроводной воды.
Если нога опухла и покраснела, а кожа, ее покрывающая, начала стремительно «облезать», вполне вероятно, что человек получил химический или солнечный ожог либо обморозил конечность.
Пострадавший в подобной ситуации практически всегда испытывает жгучую боль в ногах, усиливающуюся при соприкосновении конечностей с одеждой, постельным бельем, водопроводной водой.
Справиться с последствиями обморожения или ожога своими силами организму удается далеко не всегда: если пострадал только верхний слой кожи, отек постепенно спадет, краснота уйдет и покров ноги, пусть и не сразу, но восстановится; если же изменения затронули глубокие слои кожи, клетки могут начать отмирать, что чревато гангреной.
Отек и покраснение нижних конечностей, причины — патологиями сосудов и суставов
Отекание и покраснение суставов ног характерно для артрита и подагры – заболеваний воспалительного характера, развивающихся на фоне нарушения обменных процессов, травмы нижних конечностей или снижения иммунитета.
Лечение указанных патологий, диагностируемых преимущественно у людей пожилого возраста, осуществляет врач-ревматолог и предполагает индивидуальный подход к каждому случаю.
Как правило, на начальной стадии развития заболеваний применяются физиолечение, диетотерапия, противовоспалительные препараты, хондропротекторы, средства, нормализующие обменные процессы. Запущенная форма артрита и подагры лечится посредством хирургического вмешательства.
Если на ногах вздулись вены и покраснела кожа, велика вероятность того, что воспалились стенки кровеносных сосудов. Если флебит поразил поверхностные вены, ноги могут болеть и опухать в тех участках, через которые пролегают воспаленные сосуды. Если же боль и отек не имеют четкой локализации, значит, недуг поразил глубокие вены.
Тромбофлебит проявляется несколько иным способом – посредством покраснения и гиперемии кожного покрова ног, непрекращающегося зуда в нижних конечностях, формирования подкожных уплотнений, диаметр которых совпадает с диаметром вен, а также отека голеней и ступней.
В редких случаях может отмечаться незначительное повышение общей температуры тела (до 37,5 °С), которая, впрочем, быстро приходит в норму. Лечение патологии проводит флеболог или ангиохирург, который определяет способ ликвидации тромбов исходя из результатов анализов крови и УЗИ нижних конечностей.
На начальной стадии развития заболевания пациенту вводятся препараты, разжижающие кровь. Лечение проводится в условиях стационара и предполагает соблюдение постельного режима. После выписки пациенту рекомендуют больше двигаться, так как ходьба способствует устранению «заторов» в сосудах.
Запущенная форма заболевания лечится хирургическим способом.
Если покраснели и отекают ноги, причина – недостаточное кровоснабжение ног
В некоторых случаях нога не просто отекает ниже колена и краснеет, но и чешется. Наряду с зудом возможно появление ощущения «бегающих мурашек», усиливающегося к концу дня. Подобные симптомы могут возникнуть на фоне защемления отростков нерва, расположенного в межпозвоночном пространстве.
Сжатие нервных корешков, соединяющих нижние конечности с центральным стволом, вызывает непривычные, подчас довольно неприятные, ощущения в ногах – смесь зуда, боли и пульсации. В один день ощущения локализуются в правой ноге, в другой день – в левой, а на третьи сутки – в обеих конечностях.
Подобное «блуждание» симптомов может сбить с толку кого угодно, но только не квалифицированного врача-вертебролога: услышав о подобном явлении, он может не только сходу поставить диагноз, но и определить, какой именно сегмент позвоночника и по какой причине пострадал.
В случае своевременного обращения в больницу лечение может ограничиться физиотерапевтическими процедурами, если же пострадавший упустит момент, и защемленные нервные отростки воспалятся, без медикаментозной терапии, увы, не обойтись.
Если вертебролог не выявил никаких отклонений, следует посетить кардиолога и флеболога. Заболевания сердечно-сосудистой системы нередко сопровождаются отеком и покраснением ног, болезненным вздутием вен, а также зудом в нижних конечностях. Если их вовремя не вылечить, последствия могут быть плачевными.
Если отекла нога и покраснела, причина – рожистое воспаление
Появление багровых пятен на ногах, сопровождающееся зудом, отеком и изъязвлением нижних конечностей, может свидетельствовать о наличии рожистого воспаления – заболевания инфекционного характера, вызываемого гемолитическим стрептококком. Данное заболевание нередко развивается на фоне варикозного расширения вен запущенной формы, для которого характерно патологическое истончение кожного покрова ног.
Следует отметить, что покраснение кожи на ногах, отек и зуд конечностей являются предвестниками куда более серьезных изменений. Если заболевание вовремя не вылечить, у пациента могут развиться следующие осложнения:
1 гнойный процесс, сопровождающийся изменением цвета пятен с багрового на синий, гиперемией кожного покрова, усилением зуда;
2 тромбофлебит, о наличии которого свидетельствует посинение и отек определенного участка ноги и повышение местной температуры тела;
3 слоновья болезнь, обусловленная закупоркой лимфатических сосудов (характерные симптомы – ухудшение состояния кожи, постоянный зуд и тяжесть в ногах, резкое увеличение конечностей в размере, разрастание багровых пятен).
Лечение рожистого воспаления осуществляет дерматолог.
Если на момент обращения к врачу заболевание успело дать осложнения, пациента кладут в стационар и привлекают к работе врачей соответствующей специализации.
Начальная стадия заболевания предполагает амбулаторное лечение: пациенту прописывают антибиотики и противовоспалительные препараты, которые в кратчайшие сроки ликвидируют зуд, отек и пятна на коже.
Отеки и покраснение ног: причины
Большинство здоровых людей никогда не сталкивались с таким неприятным явлением, как отеки нижних конечностей, но даже если данная проблема возникает, то состояние достаточно быстро нормализуется само по себе. Среди факторов, которые способствуют отеканию ног, можно выделить следующие:
1 чрезмерная физическая нагрузка на нижние конечности;
2 долгое время, проведенное на ногах;
3 минимум физической активности;
4 различные травмы нижних конечностей. Например, вывихи или переломы. В этом случае адекватная терапия поможет быстрее справиться с проблемой;
5 сильные ушибы. Если же помимо отека возникают сильные болезненные ощущения, то необходимо как можно быстрее провести рентгенологическое обследование, чтобы исключить трещины или переломы кости;
6 ступни нередко отекают в результате особенностей питания. К примеру, человек может съесть много соленой пищи, которая задерживает жидкость в организме, а затем запить это большим количеством жидкости, что еще больше усугубит проблему;
7 достаточно часто с отеками нижних конечностей сталкиваются женщины в период вынашивания ребенка, особенно на последних месяцах беременности. Помимо этого, к отекам может присоединиться головная боль, судороги и повышенное давление. Такое состояние лечится медикаментозно только в стационаре лечебного заведения под непосредственным контролем специалиста;
8 употребление большого количества жидкости в жаркое время года также может провоцировать отеки, так как организм попросту не успевает ее выводить через пот и мочу;
9 прием некоторых лекарственных препаратов является причиной отека ног;
10 подобный симптомом может проявиться при наличии проблем с сердцем, щитовидной железой или печенью, а также у людей, страдающих варикозным расширением вен.
Существуют и менее распространенные причины отеков, например, воспалительные процессы в опорно-двигательном аппарате, простудные заболевания, проблемы в работе почек, аллергический насморк, менструальные кровотечения, излишний вес, злоупотребление алкогольными напитками, отсутствие полноценного сна, переутомление, укусы ядовитых насекомых или пресмыкающихся.
Острый флебит и тромбофлебит как причина отека ног
Для острого флебита, помимо отечности, характерно также покраснение кожных покровов и болезненные ощущения. Данное заболевание заключается в воспалении венозной стенки. Если воспалительный процесс затрагивает поверхностные вены, то болезненные ощущения будут ярко выраженные. Если же поражены глубокие вены, находящиеся в толще мышц, то боль умеренная и усиливается при пальпации.
Данное заболевание опасно своими осложнениями, поэтому при возникновении первых признаков следует безотлагательно обращаться с флебологу или к сосудистому хирургу. Диагностические мероприятия в этом случае заключаются в проведении дуплексного ультразвукового ангиосканирования и анализа крови на свертываемость.
При подтверждении диагноза больному следует обеспечить полный покой нижним конечностям. Медикаментозное лечение заключается во введении специальных препаратов для разжижения крови. В дальнейшем необходимо будет подключить ЛФК и физиотерапевтические процедуры, которые будут способствовать свободной циркуляции крови.
Защемление нервных корешков в позвоночнике
Защемление нерва может возникнуть в результате сдавливания нервных корешков позвонками или другими образованиями, например, грыжами, опухолями, протрузиями и прочим. Помимо отечности нижних конечностей, характерным симптомом данного состояния является покалывание и ощущение «мурашек» на коже.
О неврологическом характере заболевания может свидетельствовать и чередование болезненных ощущений то в одной ноге, то в другой. Специализируется на данном недуге врач-вертебролог, он направит на необходимые диагностические исследования и на основании их результатов предложит тактику лечения.
Слабое кровообращение в ногах
Нарушение кровоснабжения в нижних конечностях диагностируется тогда, когда сосудистая система не в состоянии обеспечить необходимо питание всем тканям. Крови в этом случае поступает значительно меньше, что сопровождается появлением неприятных симптомов, в том числе и отеков.
При наличии таких признаков следует пройти обследование сердечной мышцы, определить уровень сахара в крови и проверить проходимость кровеносных сосудов.
Лечение отеков ног с помощью народных рецептов
Назначение медикаментозного лечения производится врачом-ревматологом либо терапевтом. Помимо приема лекарственных средств следует также следить за рационом питания, периодически позволять ногам отдохнуть, минимизировать употребление спиртных напитков и крепкого кофе.
Существует немало народных рецептов, которые позволяют снизить проявление неприятных симптомов. Вот некоторые из них:
1 отвары из цветков календулы, ягод рябины и листьев крапивы можно употреблять как внутрь, так и в качестве основы для компрессов;
2 компресс из смеси равного количества водки, порошка горчицы и поваренной соли, настоянной в течение трех дней;
3 обертывания для нижних конечностей, для которого можно применять капустные листья, лопухи или мать-и-мачеху. Предварительно растения необходимо окунуть в кипящую воду и нанести на них немного меда.
Помните, несвоевременное обращение к врачу грозит развитием осложнений, которые могут затронуть работу всех внутренних органов.
Источник: http://trboon.ru/opuxli-nogi-i-pokrasneli-prichiny-chto-delat-kak-lechit.html
Отек и покраснение ноги при варикозе: что делать и как лечить?
Покраснение и отек ноги ниже колен – это симптомы множества заболеваний. Припухлость может быть следствием сердечной недостаточности, варикозного расширения вен, тромбоза глубоких сосудов, защемления нервов в позвоночнике, рожистого воспаления, аллергической реакции, дерматологических проблем и пр.
Нередко гиперемия и опухоль нижней конечности сопровождаются другими симптомами. Так, многие пациенты жалуются на зуд и жжение кожного покрова, сильную болезненность, повышение местной температуры, общее недомогание.
Для определения точной причины необходимо обратиться к доктору. При варикозе требуется посетить флеболога либо сосудистого хирурга, если в анамнезе сердечная недостаточность, то необходима консультация кардиолога. При аллергии лечение назначает аллерголог, а на фоне рожистого воспаления нужно посещение дерматолога.
Если человек не знает, к какому доктору обращаться при покраснении и отечности ноги, то ему следует пойти на прием к терапевту. Доктор проведет визуальный осмотр, даст направление к более узкому специалисту. Рассмотрим, почему краснеет и отекает нога, механизм развития симптомов при варикозе, какое лечение поможет?
Причины покраснения и отечности ног
Гиперемия и отек нижней конечности часто развиваются при болезнях суставов. Например, при подагре, артрите. Чаще всего опухает нога ниже колен, припухлость также затрагивает пальцы. На фоне пальпации проявляется сильный болевой синдром. Лечением занимается ревматолог. В группу риска попадают пожилые пациенты и лица с низким иммунным статусом.
Острый флебит проявляется сильной отечностью и покраснением ноги. При поражении поверхностных вен наблюдается сильный болевой синдром. Если воспаление затронуло глубокие вены (тромбофлебит), болезненные ощущения могут быть не сильно выражены, но при надавливании боль все равно проявляется.
Если гиперемию и опухоль ноги дополняет такой симптом как покалывание, то это может свидетельствовать о защемлении нерва в позвоночнике. При такой картине болезненность проявляется сразу в двух конечностях.
Покраснение кожи на ногах и отек могут быть следствием таких заболеваний и патологических состояний:
- Нарушения работы сердечно-сосудистой системы. Сердечная мышца не справляется со своей задачей, снабжает организм кровью не в полной мере. Жидкость блокируется, что приводит к появлению отечности;
- Правожелудочковая недостаточность. При этой болезни отекают голени, на ногах может появиться раздражение. Другие симптомы: одышка, хроническая утомляемость, затрудненное дыхание;
- При сильной красноте и отечности врач может подозревать аллергию. Аллергическая реакция развивается на лекарственные препараты, укусы насекомых, одежду, употребленные продукты, напитки и пр.;
- Если отекла нога и появились красные пятна на ней, возможно, у человека проблемы с почками. Как правило, при нарушении их работы припухлость и краснота – это не единственные симптомы. Нередко отечность проявляется на лице и других участках тела.
Привести к гиперемии и припухлости на ногах могут контрацептивы для приема внутрь, имеющие в составе эстроген; некоторые лекарства для терапии артериальной гипертензии.
Отек и краснота нижних конечностей при варикозе
Венозная система людей включает в себя глубокие подкожные вены. Именно в них скапливается кровь, находящаяся в подкожных слоях. Каждый кровеносный сосуд тесно переплетается с нервными окончаниями, лимфатическими узлами. Когда человек движется, это приводит к созданию отрицательного давления.
https://www.youtube.com/watch?v=bC9PqLWwpwg
При правильном дренировании жидкость движется в нужном направлении, попадает на требуемую глубину. Если венозные клапаны плохо работают, то кровь переходит в поверхностные слои. Данное явление провоцирует возникновение мешковидного расширения, выход жидкости в межклеточное пространство. Как результат, отекают ноги.
Отеки ног при варикозе проявляются часто. На первых стадиях патологии они возникают ближе к вечеру, в запущенных случаях выявляются уже к обеду. К непосредственным причинам варикозного расширения вен относят:
- Наследственность.
- Ожирение (лишний вес приводит к чрезмерной нагрузке на ноги).
- Беременность.
- Слабость мышц вследствие приема гормональных медикаментов.
- Продолжительное нахождение в стоячем положении.
Если отек ноги сопровождается гиперемией при варикозе, то это сигнал о том, что заболевание прогрессирует. Вены увеличиваются в размере, становятся более плотными, сквозь них проступает лимфатическая жидкость, что и приводит к формированию пятен. Если пятна не лечить, то следующая стадия – образование трофических язв.
Консервативные и оперативные способы лечения
Лечение гиперемии и отечности ног назначается с учетом первопричины. В зависимости от этиологии прописывают таблетки и кремы. Если были диагностированы патологии суставов, то назначают лекарства противовоспалительного свойства. Когда пациент обратился на запущенной стадии, не обойтись без применения гормональных препаратов.
Свежая информация: Стали видны вены на ногах: причины
При рожистом воспалении терапию назначает дерматолог. Требуется применение таблеток внутрь и средств местного действия. В тяжелых случаях необходимо обращение к хирургу и кардиологу. Терапия базируется на применении антибиотиков, антигистаминных лекарств, венотоников.
Если пациенту поставили диагноз варикозное расширение вен, то консервативное лечение подразумевает следующие назначения:
- Для укрепления сосудистых стенок назначают флеботоники. Представители группы – Флебодиа, Детралекс, Венарус;
- Для разжижения крови прибегают к помощи антикоагулянтов. Они помогают нормализовать кровообращения, снимают отечность. Прописывают Аспирин, Лиотон;
- Чтобы улучшить функциональность сердечно-сосудистой системы, требуется применение гликозидов. Назначают таблетки или капли, например, Дигоксин. Важно строго соблюдать дозировку, которую прописал медицинский специалист, поскольку гликозиды нередко приводят к отрицательным явлениям;
- Гепарин рекомендуется для очищения сосудов от атеросклеротических бляшек;
- Диуретические лекарства эффективно выводят лишнюю жидкость из организма – Верошпирон.
Увлекаться диуретическими препаратами нельзя. Они помогают избавиться от отека ног при варикозе, но никак не влияют на основную причину болезни. Действуют относительно медленно, для пролонгированного результата надо пропить полный курс.
Красные пятна с помощью лекарственных препаратов при ВРВ убрать не получается, поэтому для их нивелирования прибегают к оперативным способам. Применяют лазерное лечение – оно помогает очистить кожу от гиперемии. Посредством склерозирования разрушают поврежденные сосуды, кожа очищается.
Народные средства против гиперемии и отека ног
Дополнительно можно использовать народные средства. Они ориентированы на устранение отечности, нивелирование гиперемии. Отвары с лекарственными травмами не помогают вылечить варикоз или сердечную недостаточность, а только купируют негативные симптомы. Поэтому лечение любого заболевания должно быть комплексным.
Народные средства хорошо помогают, когда нет возможности незамедлительно обратиться к доктору. Но они не могут заменить медикаментозное лечение. От сильного отека и раздражения помогает оливковое масло. Наносят его на пораженные области несколько раз в сутки. В качестве альтернативы можно использовать камфорное масло.
Свежая информация: Лучшее компрессионное белье и колготки при варикозе ног
Если краснота и отек – следствие подагры, то поможет йодовый раствор.
В три литра воды добавляют 10 капель йода, две чайные ложки гидрокарбоната натрия. Опустить ноги в ванночку; продолжительность процедуры 20 минут.
Раствор обладает противовоспалительным и антисептическим эффектами, помогает устранить отечность за несколько процедур.
Рецепты от сильного отека ног и красноты при варикозе:
- Смешать в равных пропорциях листья крапивы, корень лопуха. Одну столовую ложку смеси добавляют в литр воды. Настаивают 30 минут. Смочить ткань, немного отжать, приложить к припухлости. Оставить на 40-50 минут. Процедуру повторяют каждый день в течение недели.
- Смешать аптечную ромашку, крапиву, лимонник и орегано. В литр воды добавить 100 г смеси, настоять несколько часов, отфильтровать. Разбавить горячей водой, сделать 15-минутную ванночку для ног. Манипуляцию лучше проводить непосредственно перед сном.
- От красных пятен помогает смесь полыни и простокваши. Стебли смешивают с простоквашей в равных пропорциях. После наносится смесь на салфетку или ткань, прикладывают к ноге, фиксируют полотенцем. Через 30 минут снять компресс, помыть ногу теплой водой.
Покраснение и отечность нижних конечностей ниже колен – это симптомы, а не самостоятельное заболевание. Схема лечения зависит от конкретной патологии. Для выздоровления нужно найти причину и воздействовать именно на нее.
Каковы причины отечности нижних конечностей рассказано в видео в этой статье.
Источник: https://varikoz.com/informaciya/pokrasnenie-i-otek-nogi-nizhe-kolen.html
Почему ноги опухли и покраснели
Каждый человек может столкнуться с ситуацией, когда появляется, казалось бы, необъяснимая боль в ноге, а иногда эта нога еще и опухла.
Большинство из нас даже не представляет, о какой болезни говорят подобные симптомы, какой врач должен ее лечить, и что необходимо делать, когда нога опухла и покраснела.
Конечно, чаще всего такие проявления свидетельствуют о сильной усталости либо банальном осложнении варикозной болезни, но лучше разобраться с этим состоянием точнее.
Однако если ноги опухли и покраснели, это может быть и сигналом о прогрессировании достаточно серьезных заболеваний. Ноги опухают, покрываются красными пятнами и болят вследствие артрита, подагры, флебита (воспаленные стенки вен), тромбофлебита (образование тромбов), ишемии (следствие болезней сердца – ослабленное снабжение кровью артерий ног), рожистых воспалений.
Патологии суставов, флебит и тромбофлебитАртрит и подагра обычно проявляются такими симптомами, как болезненность больших пальцев ног и ступней. При этом суставы немного опухают и появляется покраснение. Зачастую болезненные ощущения дают о себе знать при нажатии на сустав пальцем.
Эти заболевания должен лечить врач-ревматолог. После осмотра суставов для уточнения диагноза и выявления причины патологии, он назначает ряд необходимых анализов. Процесс лечения заболеваний суставов очень длительный и иногда может продолжаться годами, особенно это касается пожилых пациентов и людей со сниженным иммунитетом.
Обычно для лечения используются противовоспалительные препараты, различные мази и специальные противоподагрические лекарства. Лечение суставных болезней сегодня чрезвычайно сложно, а эффективность его не очень высока. Многие специалисты считают, что патологии суставов — это необратимый процесс и рекомендуют прибегать к эндопротезированию.
Если на ногах наблюдается покраснение и появились боли, то диагнозом, скорее всего, будет острый флебит.
В случае поражения подкожных (поверхностных) вен, болевые ощущения достаточно сильные и возникают обычно по ходу пораженных сосудов, часто наблюдаются отеки.
А вот если болезнь затронула глубокие вены, то болевые ощущения имеют намного меньшую интенсивность, но нога может болеть вследствие надавливания.
При тромбофлибите практически всегда кожа ноги становится теплее, чем обычно, а области возле места поражения краснеют и появляется небольшой зуд. Очень характерно при тромбофлебите и возникновение уплотнений, размер которых определяется диаметром вен, пораженных заболеванием. Помимо этого, наблюдается отечность на ногах ниже колена.
Изредка может немного повышаться температура тела (до 37,5 градуса), но это состояние достаточно быстро проходит. Зачастую температура тела остается без изменений.
Если обнаружили перечисленные симптомы, то необходимо немедленно обращаться за врачебной помощью.
Консультироваться придется с флебологом или ангиохирургом (сосудистым хирургом), который обязательно назначит ряд анализов крови, проведет обследование на аппарате УЗИ и выяснит причины заболевания.
Защемление нервов, недостаточность кровоснабжения ногИногда нога не просто болит и наблюдается небольшой отек ниже колена, а появляется и ощущение так называемого «бегания мурашек» и небольшой зуд. Такое состояние возможно в случае защемления нерва между позвонками. Сдавливание нервных ответвлений, идущих к ногам от центрального ствола, провоцирует непривычные и порой весьма неприятные ощущения.
Одним из подтверждений неврологической природы заболевания является еще и то, что болит то одна нога, то другая. В этой ситуации сможет помочь врач-вертебролог, который сможет установить правильный диагноз. Он определит, какой именно отдел позвоночника пострадал, выяснит причины защемления и распишет, что необходимо делать.
Зачастую при своевременном обращении за врачебной помощью лечение может ограничиться несколькими физиотерапевтическими процедурами. Может показаться, что если в ногах сократится кровоснабжение, то и отек попросту не сможет возникнуть. Однако все немного не так.
Определенные сердечные заболевания вызывают «сердечный отек», а уж заболевания артерий практически всегда провоцируют отечность ниже колена, значительную припухлость и болезненность. Если не выявлено других заболеваний, способных спровоцировать такие симптомы, необходимо посетить кардиолога и хорошенько обследоваться на предмет кардиологического заболевания.
Рожистые воспаленияДостаточно часто ноги покрываются красными пятнами, и появляются отек и зуд в случае развития рожистого воспаления. Это заболевание инфекционной природы, вызываемое гемолитическим стрептококком.
Очень часто встречается у больных варикозом, причем больше всего на более поздних стадиях.
Наблюдаются заметное истончение кожи, ноги чешутся и появились язвочки и ссадины на ногах, а это прямой путь для проникновения инфекции.
Рожистое воспаление можно заподозрить, если заметно покраснение кожи на ногах, и она постоянно чешется, а все это сопровождает небольшой отек. Если вовремя не установить диагноз и не устранить причины болезни, то отек ниже колена может значительно увеличиться, красные пятна кожи на ногах станут больше. В дальнейшем возможно развитие серьезных осложнений:
- образование гнойников, которые иногда долго не замечают, хотя кожа уже посинела, а красные пятна стали горячими на ощупь и появился постоянный зуд;
- развитие тромбофлебита, который можно заметить, если нога над тромбом посинела, и образовался отек, а температура кожи повысилась;
- возможна закупорка лимфатических сосудов, вызывающая «слоновость», при которой состояние кожи катастрофически ухудшается, появляется зуд, размер ног увеличивается так, что становится трудно передвигаться, и появляются красные пятна.
Лечить это заболевание кожи необходимо у врача-дерматолога, который определит причины болезни и назначит курс лечения. При возникновении осложнений придется ложиться в стационар и привлекать к лечению врачей других специализаций.
Если диагноз поставлен своевременно, причины болезни определены правильно, то лечение осуществляется амбулаторно. Применение антибиотиков и противовоспалительных средств довольно быстро снимет зуд, потом исчезнут пятна и спадут отеки.
Рейтинг статьи:(1 votes, оценка: 5,00
Источник: https://nashinogi.ru/simptomy/oteki-opuholi/noga-opuhla-pokrasnela.html
Что делать, если нога опухла
В современном мире, наполненном движением и скоростью, отёки ног — частая проблема. Каждый человек периодически сталкивается с тем, что к вечеру обувь застегнуть сложнее, появляется тяжесть в ногах, лёгкость походки пропадает. Но бывает, что кроме отчётности, появляются ещё и болевые ощущения, покраснения.
Как распознать, что ноги опухли не просто из-за переутомления, а симптомы являются признаком серьезного заболевания? Что делать, если нога опухла и покраснела? Разберём причины, по которым могут возникать отёки.
Возможные причины
Отеки ног могут являться симптомом множества различных заболеваний:
- Проблемы с сердцем. В этом случае обычно отекают обе ноги сразу. Отеки появляются ближе к вечеру, а после ночного отдыха практически незаметны. Начинаются со ступней, поднимаясь постепенно к области голени и бедра. Кожа в области отека натянутая, холодная на ощупь, бледно-синюшная. Если кроме отеков наблюдается одышка, а также мышечная слабость и боли в правом подреберье, необходимо обращаться к кардиологу. Все это может быть признаком сердечной недостаточности.
- Заболевания почек. При этой патологии отеки нижних конечностей сопровождаются болями в пояснице. Кроме того, изменяется цвет мочи, появляются отеки на лице в области глаз. Причина распухания ног — нарушение лимфатического оттока (лимфедема). Отек плотный, появляется во второй половине дня и не проходит с утра. Сначала образуется в районе голеностопного сустава, затем голени, иногда и колена. Потом отекает и другая нога, но не так выраженно. В этом случае необходимо посетить флеболога. «Слоновость» — это последняя стадия заболевания.
- Беременность. Отеки ног часто наблюдаются у беременных женщин на поздних сроках беременности. Вначале опухают стопы и голени, затем процесс поднимается выше. Отеки нижних конечностей могут развиваться и при нефропатии у беременных (патологии почек). Обычно этому сопутствует повышенное содержание белка в моче и артериальная гипертензия. Болезни, причинами которых могут быть отеки ног у беременных, очень опасны для плода. Поэтому важно контролировать этот процесс на протяжении всей беременности.
- Нарушение венозного оттока. Отек мягкий или умеренной плотности. Чаще всего проявляется в виде следа от резинки носков и затрагивает голень и стопу. Если на ногах появились еще и сосудистые «звездочки», это может свидетельствовать о начале варикозного расширения вен.
- Травмы. При травмах вокруг пораженного участка ноги очень часто образуется отек. Например, при переломе кожа над травмированным участком приобретает синюшный оттенок, а ткани отекают. Такая же картина может наблюдаться при сильном ушибе, при этом отек может мешать нормальному движению ноги. Если беспокоит отек правой ноги, причина может быть в ушибе или растяжении.
- Плоскостопие. При этом заболевании своды стопы сглаживаются, становятся менее подвижными и упругими, могут полностью исчезать, появляется отек голени и стопы. Чтобы компенсировать их отсутствие, избыточную нагрузку при ходьбе берут на себя другие суставы стопы, а также голеностопные, коленные, тазобедренные суставы, ряд мышц, которые приходят в состояние гипертонуса и быстро устают.
- Поражение лимфовыводящей системы (лимфатических протоков и узлов), что приводит к накоплению лимфы в межклеточном пространстве. Лимфостаз в 80-90% случаев встречается у женщин. На стопе лимфатический отек имеет характерный «подушкообразный» вид. Вначале отмечают преходящий отек стопы и голени во второй половине дня. На поздних стадиях он становится постоянным и может охватывать всю конечность.
- Отек при остеоартрозе или артритах носит местный характер и возникает в области пораженного сустава. Он всегда сочетается с болью и ограничением движений в пораженном суставе. При артрите отеки всегда симметричны — возникают на обеих ногах. Наиболее распространён ревматоидный артрит, который поражает суставы стоп. Это и вызывает отек ног при артрите.
Другие причины, вызывающие отеки ног
Существуют и другие заболевания, при которых могут возникать отеки:
- гипотиреоз — гормональное нарушение, при котором не вырабатывается достаточное количество гормонов щитовидной железы;
- предменструальный синдром, при котором увеличение уровня эстрогенов способствует задержке жидкости в организме;
- преэклампсия — гормональное нарушение, при котором теряется способность организма поддерживать водно-солевое равновесие;
- расстройства нервной регуляции сосудистого тонуса.
При этих заболеваниях отеки мягкие, равномерные, поражают обычно одинаково обе конечности.
Но в случае нервных расстройств (особенно параличе одной половины тела) отек может быть более выражен на пораженной стороне.
Если опухли ноги и появилось покраснение на голени у пожилого человека, чаще всего это свидетельствует о проблемах с венами или с сердечно-сосудистой системой.
Симптомы
К сопутствующим симптомам можно отнести следующие:
- отечность проявляется пастозностью. Обычно наблюдается небольшое распирание кожного покрова. Когда ноги опухают, их поверхность становится бледной. На коже остаются незначительные следы при надавливании пальцем;
- локальный отек нижних конечностей. Характеризуется наличием распухания около лодыжек. Кроме того, болезненность и отечность может быть сосредоточена в области голеностопного сустава;
- сильный отек ног, который распространяется на всю конечность до уровня колена или выше. В этом случае при надавливании на проблемную зону на поверхности появляется и долго не исчезает глубокая ямка;
- если сильно опухли ноги, на коже могут возникнуть различные трофические поражения. Они образуются только в том случае, когда происходит перерастяжение эпидермиса. Сильные отеки могут привести к появлению на коже глубоких ран, эрозий и трещин.
В некоторых случаях специфические патологии проявляются как дополнительные или относительно уникальные симптомы:
- если опух большой палец на ноге, и появилось покраснение, потепление кожи и боль, то это подагра;
- двусторонний отек от лодыжек до стоп при беременности во втором триместре – первый признак преэклампсии;
- при наличии сгустков крови нажатие на опухшую область вызывает боль;
- при хронической венозной недостаточности кожа изменяет цвет и текстуру, образуются язвы и возникают вторичные инфекции.
При травмах и инфекциях обычно опухает только одна конечность и только в поврежденной области, однако не исключается распространение поражения на другую ногу. Обычно травмы сопровождаются болезненностью.
Некоторые инфекции проявляются как локализованный отек по причине образования абсцесса, другие – в виде общего опухания кожи, зачастую с потеплением и изменением цвета кожи (конечность покраснела или покрылась пятнами).
Стоит отметить, что болезненность наблюдается именно в тех местах, где сосредоточена инфекция.
Диагностика
Диагностировать отечность нижних конечностей можно самостоятельно. Для этого нужно надавить на место отека. Если след не проходит в течение некоторого времени, значит, отек присутствует. Заметить наличие отеков также можно после снятия носков. Если видны следы от резинки — ноги отекают.
Заметив у себя наличие отеков, необходимо обратиться за помощью к терапевту.
Врач назначит ряд анализов и обследований для исключения тяжелых заболеваний:
- анализы мочи и крови;
- электрокардиограмма сердца;
- ультразвуковое обследование внутренних органов и нижних конечностей;
- компьютерную томографию.
Даже если очевидной причиной появления отеков нижних конечностей является варикозное расширение вен, необходимо пройти ряд исследований. Также могут быть и другие факторы. Если отеки появляются регулярно, необходимо обратиться к врачу.
Очень важно не игнорировать появление отеков, а своевременно обратиться за помощью. Кроме более сильной отечности ног, могут осложниться заболевания, вызвавшие их появление.
Таким образом, можно предотвратить острую почечную недостаточность, риск возникновения инфаркта или инсульта. При нарушениях венозного русла нижних конечностей возможно развитие гангрены, что может привести к ампутации ноги.
Если не заниматься лечением тромбоза глубоких вен, возможно отрывание тромба, что очень опасно для жизни.
Методы лечения
Для лечения отеков рекомендуется применять комплексную терапию. Эффект от медицинских средств, назначенных врачом, усилится, если ограничить потребление соли в пищу и контролировать объем выпитой жидкости. В конце рабочего дня полезен контрастный душ.
Медицинские средства
Лечение назначается врачом с учетом заболевания, вызвавшего задержку жидкости. В зависимости от причины, могут быть назначены следующие препараты:
- «Эссавен гель» способствует укреплению стенок сосудов и вен, также улучшает кровообращение и устраняет микротромбы;
- гепариновая мазь, которая помогает кровообращению, растворяет микроскопические тромбы, оказывает противовоспалительное действие;
- «Венитан», в состав которого входит вытяжка из конского каштана, хорошо укрепляет стенки сосудов и вен;
- «Троксевазин» обладает обезболивающим и охлаждающим действием, заодно укрепляя стенки капилляров и вен.
- мочегонные средства – петлевые («Фуросемид»), тиазидные («Индапамид»), диуретики калийсберегающие («Верошпирон»)
Народные средства
В народной медицине встречаются множество рецептов для снятия отечности ног. Вот некоторые из них:
- Хорошо помогает компресс для снятия опухоли из сырого картофеля. Необходимо протереть на терке картофель, полученную смесь приложить к проблемным местам, накрыть пленкой и укутать шерстяной тканью. Компресс оставить на ночь.
- В борьбе с отеками также эффективна настойка из березы. Для приготовления препарата требуется взять чайную ложку сухих листьев или почек дерева и залить половиной стакана кипящей воды. Настаивают лекарство 20 минут. Полученное средство делят на три части и выпивают утром, днем и вечером без привязки ко времени употребления пищи. Длится курс лечения до одного месяца.
- Если беспокоит отек икры, отличное средство — масло перечной мяты. В холодной воде нужно растворить пару капель масла и опустить в нее ноги на 3-4 минуты. Процедуру проводить регулярно в течение одного месяца.
Массаж
Массаж ног как единственный метод лечения не очень эффективен. Необходимо применять его в составе комплексной терапии с применением диуретиков и венотоников. Массаж эффективен против неосложнённых отёков ног, при нарушении кровотока, при лимфостазе, для устранения застоя и выведения продуктов метаболизма.
Профилактика
Чтобы не задаваться вопросом, из-за чего может опухнуть нога, следуйте следующим несложным правилам:
- Обувь должна быть просторной, не сдавливать ногу, пальцы ног должны сохранять свое естественное положение. Лучше отказаться не только от туфель на высоких каблуках, но и от балеток на тонкой подошве. Если есть возможность, в течение дня желательно менять обувь.
- Чтобы предотвратить отек, массируйте ноги, поглаживая их снизу вверх, по току лимфы, стимулируя ее движение.
- Снять напряжение с икроножных мышц и «разогнать» кровь помогут перекатывания с пятки на носок и обратно. Повторяйте это упражнение 5-6 раз несколько раз в день.
- Совершайте круговые движения стопы в голеностопном суставе.
- Во время вечернего просмотра телевизора попробуйте скомкать в гармошку кусочек плотной ткани с помощью стоп. Повторите это упражнение 3-4 раза.
- Полезно катать босыми ногами плотный шарик или скалку по полу: это отличный массаж для стопы.
- В ежедневный комплекс утренней зарядки включите упражнение «велосипед». Или просто поднимите ноги вверх и полежите в таком положении несколько минут.
- Сидя за столом, старайтесь класть ноги на какое-нибудь возвышение. Это улучшит отток крови и уменьшит проявления отечности.
- Хорошо снимают усталость горячие ванночки для ног. Но стоит помнить, что они противопоказаны при варикозном расширении вен.
Заключение
Несмотря на то, что с отеками ног каждый человек сталкивается в своей жизни, не стоит относится к этой проблеме без должного внимания. Нужно понимать, что ноги могут опухать не только из-за усталости в конце тяжелого дня, чрезмерных нагрузок или неудобной обуви. Это может быть причиной серьезных заболеваний.
Если отечность ног беспокоит регулярно, необходимо обратиться к специалисту. После проведения исследований и изучения результатов анализов врач назначит комплексное лечение. А чтобы впредь проблема не вернулась, важно соблюдать профилактические меры.
Пантогор – гель для суставовПантогор – гель для суставов из уникальных пант канадского марала. Гель помогает при артрите и артрозе за счет регенерации поврежденных тканей суставов.
Источник: https://revmatolog.org/nogi/chto-delat-esli-opuhli.html
Застойный дерматит у взрослых: состояние, лечение и фотографии — обзор
51410 34 Информация для Взрослые подпись идет сюда …Изображения дерматита, стаза
Обзор
Дерматит — это термин, используемый для описания раздражения кожи с шелушением, шероховатой или сухой кожей, покраснением, зудом, а иногда и мокротой, корками и эрозиями. Застой — это термин, используемый для описания отека ног, наблюдаемого в условиях плохой циркуляции и скопления жидкости.
Застойный дерматит — это раздражение и разрушение кожи из-за скопления жидкости под кожей.
Застойный дерматит может быть вызван венозной недостаточностью (нарушение работы клапана вен), сердечной недостаточностью и другими состояниями, вызывающими отек, обычно в ногах, но иногда и в других областях.
Кто в опасности?
В США застойный дерматит встречается у 6–7% людей старше 50 лет. Риск развития застойного дерматита увеличивается с возрастом.У женщин вероятность этого заболевания несколько выше, возможно, из-за воздействия беременности на венозную систему ног.
У молодых людей это обычно связано с хирургическим вмешательством, травмой, тромбами в глубоких венах в анамнезе или повторными инфекциями.
Признаки и симптомы
Зуд и красные сухие участки обычно являются первыми признаками застойного дерматита. Часто сначала поражается внутренняя часть лодыжки, постепенно поражая голень до колена. Кожа может выглядеть блестящей или иметь красновато-коричневые пятна.
Обычно присутствует припухлость (отек), но в хронических случаях застойного дерматита наблюдается постепенное стягивание и рубцевание кожи, ведущие к твердым, а иногда и болезненным участкам.
В тяжелых случаях застойного дерматита кожа разрывается с выделениями, покрытыми коркой участками и изъязвлениями. После заживления часто остаются белые блестящие шрамы.
В давних случаях может наблюдаться значительное утолщение и потемнение кожи от трения.
Рекомендации по уходу за собой
Наиболее важным шагом является устранение основной проблемы, вызывающей скопление жидкости.Также важно понимать, что это состояние обычно является хроническим и требует постоянного ухода на протяжении всей оставшейся жизни.
Если застойный дерматит легок и явно связан с отеком ног, который минимален после утреннего пробуждения, но усиливается после дня простоя, простые меры могут помочь венам и снизить вероятность прогрессирования заболевания, требующего медицинской помощи. .
Эти шаги включают:
- Надевать эластичный поддерживающий шланг (носимый по крайней мере до уровня колен) следует надевать утром при пробуждении.Многие безрецептурные и привлекательные стили доступны для мужчин и женщин. Хотя они изначально тугие, дискомфорт меньше, поскольку отек контролируется.
- Поднятие ног над уровнем сердца в положении сидя снижает накопление жидкости.
- Нанесение 1% крема с гидрокортизоном (продается без рецепта) на красные зудящие участки два раза в день.
- Правильный уход за кожей, который включает использование только мягкого мыла или очищающих средств и нанесение увлажняющего крема (например, вазелина) после каждой ванны на ноги.
- Избегайте использования других кремов или антибиотиков местного действия, поскольку аллергические реакции являются обычным явлением.
Когда обращаться за медицинской помощью
Если отек ноги не реагирует на простой поддерживающий шланг, обратитесь к врачу, чтобы выяснить причину отека. Также обратитесь за помощью, если зудящие участки не исчезнут после ухода за собой.
Признаки инфекции включают боль, лихорадку, увеличенный отек и покраснение или открытые участки, сопровождающиеся гноем.
Язвы или язвы требуют медицинской помощи.
Процедуры, которые может назначить ваш врач
Врач проведет осмотр, чтобы определить причину опухоли; Могут быть предложены исследования вен и, в редких случаях, может быть выполнено посев или биопсия кожи. Могут быть рекомендованы компрессионные чулки (специально разработанный чулок, который оказывает давление на ногу, чтобы предотвратить скопление жидкости).
Кремы с более сильными кортикостероидами можно использовать в течение коротких периодов (однако, не в течение продолжительного периода времени из-за возможного истончения кожи в результате хронического использования).Инфекцию можно лечить пероральными или внутривенными антибиотиками. Пероральные препараты могут использоваться для контроля сердечной недостаточности или уменьшения количества жидкости.
Надежных ссылок
MedlinePlus: кожные заболевания, клиническая информация и дифференциальная диагностика дерматита, застояСписок литературы
Болонья, Жан Л., изд. Дерматология , стр 219-221. Нью-Йорк: Мосби, 2003.
Фридберг, Ирвин М., изд. Дерматология Фитцпатрика в общей медицине .6 th ed, pp.2337, 2360. New York: McGraw-Hill, 2003.
Застойный дерматит и язвы: причины, симптомы и лечение
Застойный дерматит — это хроническое заболевание, которое вызывает воспаление, язвы и кожный зуд на голенях. Это часто происходит у людей, у которых есть основные заболевания, влияющие на кровоток в ногах, такие как хроническая венозная недостаточность, варикозное расширение вен, тромбоз глубоких вен (ТГВ) и застойная сердечная недостаточность.
Застойный дерматит иногда называют гравитационным дерматитом, венозным застойным дерматитом, венозной экземой или варикозной экземой.По данным Национальной ассоциации экземы, застойный дерматит чаще встречается у людей в возрасте 50 лет и старше и чаще встречается у женщин, чем у мужчин.
В этой статье мы рассмотрим причины, факторы риска и симптомы застойного дерматита. Мы также занимаемся диагностикой, лечением и профилактикой этого состояния.
Поделиться на Pinterest Стазисный дерматит может вызвать воспаление, язвы и зуд кожи на голенях.Стазисный дерматит имеет тенденцию развиваться у людей с заболеваниями, вызывающими плохое кровообращение в ногах, такими как хроническая венозная недостаточность.
Хроническая венозная недостаточность — это состояние, при котором клапаны в венах ног работают неправильно. В результате неисправности клапанов кровь может течь назад и скапливаться в нижних конечностях. Это скопление крови вызывает повышенное давление и набухание вен, что может привести к симптомам застойного дерматита.
Другие состояния, которые могут повлиять на кровоток в ногах и ступнях и привести к застойному дерматиту, включают:
- ТГВ, тромб в голени
- варикозное расширение вен или увеличенные и опухшие вены
- травма голени голень
- любая операция, затрагивающая вены голени
- застойная сердечная недостаточность
Несколько известных факторов могут увеличить риск развития застойного дерматита, в том числе:
- женщина
- старше 50 лет
- с избыточным весом или ожирением
- с любым заболеванием, влияющим на кровообращение
- с высоким артериальным давлением
- с заболеванием почек
- при рождении ребенка
- стоя или сидя в течение длительного периода
- при недостаточной физической активности
Ранние симптомы застойного дерматита в первую очередь поражают голени и могут включать:
- раздраженную кожу
- красная, зуд или опухшая кожа, особенно над любым варикозным расширением вен
- ощущение полноты, тяжести или боли после продолжительных периодов при стоянии или ходьбе
- Отек на внутренней стороне голени и лодыжки, особенно в конце дня или после длительного стояния
По мере прогрессирования застойного дерматита эти более ранние симптомы могут ухудшаться.Кроме того, могут появиться новые симптомы, в том числе:
- опухоль, которая распространяется на икры
- красные или фиолетовые язвы, которые могут сочиться или образовывать корку
- блестящая, опухшая кожа
- зудящая, сухая и потрескавшаяся кожа
в тяжелой форме В случае застойного дерматита некоторые участки голени могут сильно зудеть, становиться твердыми, чешуйчатыми и подверженными инфекциям. У некоторых людей икры могут уменьшиться в размерах.
Врач диагностирует застойный дерматит, спросив о симптомах и истории болезни человека.Предыдущие или текущие состояния, о которых им следует знать, включают:
- проблемы с сердцем или кровообращением
- сгустки крови
- операции
- травмы нижних конечностей
Затем врач может осмотреть кожу на голенях, чтобы проверьте визуальные признаки застойного дерматита. Они также могут заказать УЗИ Допплера, который является неинвазивным тестом, при котором используются звуковые волны для проверки кровотока по кровеносным сосудам. Также могут потребоваться дополнительные тесты, которые проверяют работу сердца, артериальное давление и аллергию.
Целью лечения застойного дерматита является облегчение симптомов, улучшение кровообращения и предотвращение прогрессирования состояния. Лечение может включать:
- ношение компрессионных чулок для улучшения кровообращения и снятия отеков
- сон с приподнятыми ногами
- подъем ног на 15 минут каждые 2 часа
- прием лекарств для облегчения боли и уменьшения отека, таких как кортикостероиды или местные препараты ингибиторы кальциневрина
- с использованием антигистаминных препаратов для облегчения зуда
- с использованием антибиотиков и специальных повязок для лечения инфицированных язв
- с применением смягчающих средств для увлажнения и защиты кожи
Врач также проведет обследование пациента на предмет любых основных состояний, которые могут способствовать их развитию. застойный дерматит.Это может включать пересмотр любых лекарств, которые принимает человек. Людям с избыточным весом врач часто дает рекомендации по методам похудания.
Без лечения застойный дерматит может усугубиться и привести к осложнениям, которые включают:
- хронические язвы на ногах
- незаживающие раны на ногах
- абсцессы
- целлюлит, бактериальная инфекция в глубоких слоях кожи
- Инфекция кости, известная как остеомиелит.
Застойный дерматит не всегда можно предотвратить. Однако внесение следующих изменений в образ жизни может снизить риск развития застойного дерматита или его усугубления:
- достижение и поддержание здорового веса
- получение достаточного количества упражнений
- регулярное поднятие ног над сердцем в сидячем положении
- ограничение потребления натрия
Диагностика и лечение любых основных состояний, которые могут вызвать застойный дерматит, также помогут снизить риск для человека.
Застойный дерматит — это хроническое заболевание, которое может вызвать ряд проблем с кожей и кровообращением в нижних конечностях.
Лечение может помочь контролировать симптомы человека и предотвратить прогрессирование заболевания. Застойный дерматит может привести к серьезным осложнениям, если человек не получает лечения.
Любой человек с симптомами застойного дерматита должен обратиться к врачу.
Симптомы, причины, лечение и профилактика
Отек стопы характеризуется скоплением жидкости в стопе.Скопление лишней жидкости в любом месте тела известно как отек , . Ваша стопа целиком или частично может казаться больше обычного. Отек стопы может быть безболезненным или сопровождаться другими симптомами, включая синяки, зуд, боль, онемение , покраснение, жесткость и болезненность.
Отек стопы может быть признаком состояния или травмы, поражающей стопу или все тело. Выраженность отека во многом зависит от его первопричины. Например, длительное стояние или сидение может вызвать незначительный и временный отек стопы.Сильный отек может быть результатом травмы, например перелома кости или растяжения связок, или медицинского состояния, например сердечной недостаточности или артрита.
Продолжительность и течение отека стопы сильно различаются в зависимости от причины. Отек, вызванный травмой, часто возникает внезапно. В других случаях отек стопы в результате основного заболевания может развиваться медленно и со временем сохраняться или ухудшаться.
Хотя опасные для жизни осложнения отека стопы встречаются редко, немедленно обратитесь за медицинской помощью (звоните 911) при травмах, которые включают обильное кровотечение или повреждение тканей (например, сломанная кость, выступающая из кожи, или серьезный порез).
Опухшие ступни и ноги могут быть признаком серьезного заболевания, например сердечной недостаточности. Кроме того, в редких случаях инфекции костей ( остеомиелит ) или кожи и мягких тканей ( целлюлит ) стопы могут распространяться по всему телу, что приводит к шоку и органной недостаточности. Немедленно обратитесь за медицинской помощью (позвоните 911) , если отек стопы сопровождается серьезными симптомами, такими как внезапная боль в груди или давление, сердцебиение , высокая температура (выше 101 градуса по Фаренгейту) или изменение уровня сознания, например, обморок или невосприимчивость.
Если отек стопы постоянный, повторяющийся или вызывает у вас беспокойство, немедленно обратитесь за медицинской помощью.
Имитаторы целлюлита: целлюлит или что-то еще?
Вы заметили, что кожа на одной или обеих ногах опухла и покраснела, и она распространяется. Возможно, это также болезненно или сыпь, или вы видите язвочку.
Вас не обвинят в том, что вы думаете, что у вас может быть целлюлит — распространенная бактериальная инфекция, поражающая мягкие ткани, особенно дерму, жир и другие структуры под верхним слоем кожи.(1)
Но вы можете ошибаться.
«Целлюлит часто диагностируют слишком сильно или неправильно, и существует множество состояний, которые могут имитировать его», — говорит Рэйчел Быстрицки, доктор медицинских наук, научный сотрудник отделения инфекционных заболеваний Калифорнийского университета в Сан-Франциско. Области покраснения, отека и дискомфорта, которые могут характеризовать целлюлит, в частности, также являются признаками ряда других заболеваний, не все из которых вызваны инфекциями.
Целлюлит чаще всего вызывается бактериями Staphylococcus или Streptococcus .(2) Обычно его лечат пероральными антибиотиками, такими как пенициллин или ампициллин, — говорит Эдидионг К. Каминска, доктор медицинских наук, дерматолог факультета Медицинской школы Файнберга Северо-Западного университета в Чикаго и представитель Американской академии дерматологии.
«Обычно на коже есть трещина или трещина, которая позволяет бактериям проникать в нее», — говорит д-р Каминска. «Наиболее частым местом возникновения целлюлита являются голени, но это может произойти на любой части тела, включая лицо.”
Если лечение будет отложено, инфекция может распространиться в кровоток или лимфатические узлы, что потребует внутривенного введения антибиотиков или хирургического дренирования абсцессов (карманов гноя). (3)
Целлюлит диагностируется на основании медицинского осмотра и сбора истории болезни, после чего могут быть назначены анализы крови на бактериальную инфекцию. Но статья о лечении целлюлита и инфекций мягких тканей, опубликованная в феврале 2018 года в журнале Annals of Internal Medicine .Быстрицкий в сотрудничестве с Генри Чемберсом, доктором медицины, профессором кафедры медицины Калифорнийского университета в Сан-Франциско и начальником отделения инфекционных заболеваний в больнице общего профиля Сан-Франциско, отметил отсутствие «надежных микробиологических и лабораторных диагностических средств. целлюлит », что затрудняет дифференциацию его от неинфекционных заболеваний со схожими симптомами. (3)
Тем не менее, есть подсказки, которые могут указать в правильном направлении. Например, поскольку целлюлит возникает как местная инфекция, он обычно поражает только одну сторону тела.
«Один действительно хороший способ определить, есть ли у кого-то целлюлит, — это то, что если проблема в обеих ногах, маловероятно, что это целлюлит», — говорит Каминска.
Кроме того, если антибиотики не помогают избавиться от подозрения на целлюлит, возможно, потребуется рассмотреть другие условия.
Что такое застойный дерматит? — Специалисты по венам трюфелей
Основная роль венозной системы заключается в удалении не насыщенной кислородом крови и продуктов жизнедеятельности из организма обратно в сердце и легкие.Когда кровь собирается или скапливается в венах нижнего ноги усиливается давление на вены. Повышенное давление повреждает ваши капилляры, которые представляют собой очень маленькие кровеносные сосуды. Это позволяет протеинам проникать в ваши ткани. Эта утечка приводит к накоплению клеток крови, жидкости и белков, и это накопление вызывает опухание ног. Этот отек называется периферическим отеком.
Люди со стазовым дерматитом обычно испытывают опухшие ноги и ступни, открытые язвы или зудящую и красноватую кожу.
Одна из теорий заключается в том, что белок, называемый фибриногеном, может быть ответственным за изменения, которые вы видите в вашей коже. Когда фибриноген проникает в ваши ткани, ваше тело превращает его в активную форму белок, который называется фибрин. По мере утечки фибрин окружает ваши капилляры, образуя так называемые фибриновые манжеты. Эти фибриновые манжеты могут препятствовать попаданию кислорода в ваш ткани. А когда ваши клетки не получают достаточно кислорода, они могут повредиться и погибнуть.Часто пациенты с застойным дерматитом также страдают от других симптомов венозной недостаточности, таких как отек ног, боль в ногах, сухость кожи, судороги в ногах по ночам и частое ночное мочеиспускание.
Симптомы застойного дерматита включают:
Вы также можете испытывать симптомы венозной недостаточности, в том числе:
На ранних стадиях застойного дерматита кожа на ногах может выглядеть тонкой. Кожа также может чесаться, но старайтесь не царапать ее.Расчесывание может привести к растрескиванию кожи и вытеканию жидкости.
Со временем эти изменения могут стать постоянными. Со временем ваша кожа может утолщаться, затвердеть или стать темно-коричневой. Это называется липодерматосклерозом. Он также может выглядеть бугристым.
На заключительных стадиях застойного дерматита ваша кожа разрушается и образуется язва или воспаление. Язвы от застойного дерматита обычно образуются на внутренней стороне лодыжки.
Плохое кровообращение вызывает застойный дерматит.Обычно нарушение кровообращения является результатом хронического (длительного) состояния, называемого венозной недостаточностью. Венозная недостаточность возникает, когда ваши вены у вас проблемы с отправкой крови в ваше сердце.
Внутри вен ног есть односторонние клапаны, которые удерживают кровь в правильном направлении, то есть к сердцу. У людей с венозной недостаточностью эти клапаны становятся слабыми. Этот позволяет крови течь обратно к ступням и течь в ногах вместо того, чтобы продолжать течь к сердцу.Это скопление крови и вызывает застойный дерматит.
Варикозное расширение вен и застойная сердечная недостаточность также являются известными причинами отека ног и застойного дерматита.
Большинство состояний, вызывающих застойный дерматит, обычно развиваются у людей с возрастом. Однако есть также несколько причин, не связанных с возрастом, в том числе:
- Операция, например, использование вены на ноге для шунтирования
- Тромбоз глубоких вен на ноге
- травматическое повреждение голени.
Застойный дерматит поражает людей с плохим кровообращением.Это распространено среди взрослых старше 50 лет. Женщины чаще заболевают, чем мужчины.
Ряд заболеваний и состояний могут увеличить риск развития застойного дерматита, в том числе:
- высокое кровяное давление
- венозная недостаточность (возникает, когда ваши вены с трудом отправляют кровь от ног к сердцу)
- варикозное расширение вен (опухшие и увеличенные вены, которые видны под кожей)
- застойная сердечная недостаточность (возникает, когда ваше сердце не перекачивает кровь эффективно)
- почечная недостаточность (возникает, когда почки не могут выводить токсины из крови)
- ожирение
- травма голени
- многочисленные беременности
- тромбоз глубоких вен в ноге (сгусток крови в вене ноги)
Ваш образ жизни также может повлиять на ваш риск.У вас может быть повышенный риск развития застойного дерматита, если вы:
- очень полные
- не получаю достаточно упражнений
- сидеть или стоять без движения в течение длительного времени
Чтобы диагностировать застойный дерматит, врач внимательно осмотрит кожу ваших ног. Ваш врач может также назначить УЗИ венозной допплерографии. Это неинвазивный тест, в котором используются звуковые волны для проверки кровотока в ногах.Надеюсь, они закажут тест в выделите центр вен, как Truffles, а не через больничную систему. Исследование венозной недостаточности является очень техническим, и не все УЗИ вен одинаковы.
Есть несколько вещей, которые вы можете сделать дома, чтобы помочь вылечить застойный дерматит:
- Не стойте и не сидите длительное время.
- Подоприте ноги, когда сидите.
- Носить компрессионные чулки.
- Носите свободную одежду, чтобы не раздражать кожу.
Спросите своего врача о типах кремов и мазей для кожи, которые вы можете использовать. Избегайте использования следующих продуктов:
- ланолин
- каламин и другие лосьоны, сушащие кожу
- мази с антибиотиками для местного применения, такие как неомицин, из-за возможных аллергических реакций
- бензокаин и другие обезболивающие
Врач может посоветовать вам наложить влажные повязки на кожу и назначить местные стероидные кремы и мази.Ваш врач может также назначить антибиотики, если ваша кожа инфицирована. Лечение состояний, вызывающих венозную недостаточность (таких как высокое кровяное давление и застойная сердечная недостаточность), также может помочь контролировать застойный дерматит.
Если у вас диагностирована венозная недостаточность, это необходимо лечить. Минимально инвазивная эндовенозная термическая абляция, VenaSeal и пенная склеротерапия под ультразвуковым контролем произвели революцию лечение венозной недостаточности и варикозного расширения вен.
Если его не лечить, застойный дерматит может привести к:
- хронические язвы голени
- остеомиелит, инфекция костей.
- бактериальная инфекция кожи, такая как абсцессы или целлюлит.
- постоянное рубцевание
Застойный дерматит обычно является результатом хронического заболевания, такого как невылеченная венозная недостаточность, застойная сердечная недостаточность и почечная недостаточность.Раннее лечение венозной недостаточности должно быть считается, особенно если у вас в семейном анамнезе были венозные язвы, застойный дерматит и варикозное расширение вен.
Однако вы можете снизить риск, предотвратив отек ног (периферический отек), который его вызывает. Использование компрессионных носков, поддерживающего шланга или спортивных носков может снизить риск а также упражнения. Упражнения — отличный способ улучшить кровообращение и уменьшить жировые отложения. Также может помочь ограничение количества потребляемого натрия.
Есть ли у вас риск развития венозной недостаточности? Узнайте это, пройдя эту быструю оценку.
Лечение отека и отека ног
Лечение отека и изменения цвета ног после лечения
Долгосрочное лечение отека и обесцвечивания может включать следующие
- Постоянное использование компрессионных устройств (чулки, лимфедема, бинты и т. Д.)
- Высота ноги
- Обычный режим упражнений
- Поддержание ИМТ <30
- Тщательный мониторинг и лечение других заболеваний
- Сниженное потребление соли / натрия в рационе
Во время и после лечения вам необходимо найти способы управлять своим состоянием, чтобы снизить риск возвращения симптомов.В их число входят:
- Регулярные упражнения, даже если это просто ходьба
- Ешьте более здоровую пищу, включая фрукты и овощи
- Постарайтесь поддерживать здоровый вес для роста вашего тела
- Следуйте совету врача, если у вас есть такие заболевания, как диабет
- Поддержание нормального кровяного давления и уровня холестерина
- Принимайте все лекарства в соответствии с предписаниями
- Регулярно посещайте врача
Прогноз
Чего вы можете ожидать после того, как начнете лечение обесцвечивания ног или отека из-за сосудистого заболевания? Вы поправитесь? Ваши симптомы исчезнут?
План лечения будет основан на степени симптомов и основного заболевания.Для получения максимальных результатов важно соблюдать рекомендованные методы лечения. Отек и изменение цвета могут быть хроническими симптомами, и для достижения оптимальных результатов может потребоваться несколько месяцев.
Во многих случаях обесцвечивание может быть до некоторой степени необратимым. Соблюдение плана лечения поможет оптимизировать уменьшение обесцвечивания. Рекомендуется держать кожу хорошо увлажненной, чтобы избежать растрескивания и открытых участков. Вам могут назначить или порекомендовать определенные кремы, чтобы помочь в этом.
Хотя обесцвечивание или отек кожи может не полностью исчезнуть, соблюдение лечебных мер поможет в ухудшении этих симптомов и снизит риск развития открытых ран или язв
Ваш прогноз зависит от того, как рано врач диагностирует ваше состояние, от ваших непосредственных потребностей в лечении и от того, насколько строго вы придерживаетесь своего плана лечения. Лечение может уменьшить или устранить ваши симптомы и помочь вам управлять своим состоянием, что продлит качество вашей жизни и снизит риск серьезных осложнений.
Однако у многих пациентов с этим типом сосудистого заболевания прогноз хуже, чем с ишемической болезнью сердца. Одна из причин этого может быть связана с пациентами, страдающими определенными видами сосудистых заболеваний, которые получают меньше лекарств и общего лечения, чем пациенты с ишемической болезнью сердца.
Это не означает, что вам не следует обращаться за лечением. Без лечения ваш прогноз намного хуже.
Профилактика
Как и в случае со многими другими заболеваниями, профилактика — лучшее лекарство.Если у вас есть какие-либо факторы риска, с которыми вы можете справиться самостоятельно, например многие из перечисленных выше, ваш риск развития сосудистых заболеваний, вызывающих отек и обесцвечивание ног, может резко снизиться.
Обычные лекарства, которых следует ожидать во время периода лечения
Пациентам могут быть прописаны диуретики или «жидкие таблетки», чтобы уменьшить отек. Хотя эти лекарства помогают уменьшить количество жидкости в системе и могут уменьшить отек, они не являются оптимальным долгосрочным лечением основной венозной недостаточности или лимфедемы.
Кремы или мази для местного применения могут быть прописаны или рекомендованы для лечения сухости кожи, изменения цвета кожи или раздражения кожи.
Самым распространенным лекарством от обесцвечивания ног и отеков, вызванных сосудистыми заболеваниями, являются препараты для разжижения крови. Одна из самых серьезных проблем сосудистых заболеваний — это свертывание крови, и эти сгустки могут блокировать целые кровеносные сосуды.
Кроме того, высокий уровень холестерина и артериального давления способствует заболеванию сосудов, которое приводит к отекам и обесцвечиванию ног.Из-за этого ваш врач может также назначить статины для снижения уровня холестерина и лекарства от кровяного давления.
Что произойдет, если не лечить длительное обесцвечивание или отек ног?
Необработанный отек и обесцвечивание могут привести к прогрессированию хронических изменений кожи, которые могут подвергнуть вас риску целлюлита и / или открытых кожных язв или изъязвлений
Если у вас есть сгустки, они могут распасться и попасть в легкие, сердце или мозг, вызывая тромбоэмболию легочной артерии, сердечные приступы и инсульты.Как только произойдет что-либо из этого, ваша способность смягчить свое состояние резко снизится.
Вы также можете пострадать от повреждения тканей и смерти, что приведет к гангрене. На этом этапе вам понадобится ампутация, потому что отмирание тканей будет только распространяться.
Чего ожидать после лечения от CVM?
В Центре сосудистой медицины наша миссия — помогать пациентам с их сосудистыми заболеваниями экономически эффективным и отзывчивым образом. Мы специализируемся на диагностике и лечении венозных и артериальных заболеваний ног, стоп и таза.Наши поставщики услуг мирового уровня являются наиболее опытными в своей области и работают с пациентами, чтобы разработать план лечения, адаптированный к их уникальной ситуации.
Обычно этот процесс включает первичную консультацию и ультразвуковое сканирование в одном из наших аккредитованных учреждений. После просмотра результатов сканирования и получения подробной истории болезни наши поставщики медицинских услуг обсудят с вами результаты и помогут вам определиться с дальнейшими шагами.
Наши поставщики медицинских услуг используют несколько диагностических тестов, чтобы определить, какие сосудистые заболевания могут вызывать ваши симптомы.В наших первоначальных оценках используется ультразвук, потому что этот неинвазивный метод визуализации помогает нам проверить наши подозрения о том, вызваны ли ваши симптомы основным сосудистым заболеванием.
антибиотиков для кожи | Выбор с умом
Когда они вам нужны — и когда их нет
Кожные проблемы иногда могут выглядеть как инфекции, особенно если они красные, опухшие или болезненные. Так что может показаться, что лечить их антибиотиками — хорошая идея.Но некоторые кожные проблемы возникают вовсе не из-за инфекций. Поэтому лечение их антибиотиками может принести больше вреда, чем пользы.
Узнайте о ситуациях, когда антибиотики для кожи не нужны. Также узнайте, как поговорить со своим врачом о том, когда могут потребоваться антибиотики.
Антибиотики не помогают, если ваша кожа не инфицирована
Экзема вызывает покраснение, зуд и шелушение кожи. У людей с экземой на коже часто бывает много бактерий. Но это не значит, что микробы вызывают инфекцию.Тем не менее, некоторые врачи лечат экзему антибиотиками, которые вы принимаете внутрь (в таблетках или в жидкой форме), чтобы убить микробы.
Антибиотики также не помогают избавиться от зуда или покраснения. И они не делают вашу экзему менее серьезной. Кроме того, бактерии на коже обычно возвращаются через месяц или два, если не раньше.
Вы можете лучше контролировать экзему с помощью лосьонов и других средств. Чтобы облегчить зуд и отек, спросите своего врача о других методах лечения, например о кремах и мазях, содержащих лекарства.Вы можете получить их по рецепту или без него.
Воспаленные кисты обычно не требуют антибиотиков
Опухшие, красные и болезненные образования под кожей обычно представляют собой воспаленные кисты или небольшие фурункулы. Обычно ни при одной из этих проблем антибиотики не нужны.
Воспаленные кисты иногда проходят сами по себе. Если они продолжают воспаляться, большие или болезненные, врач может открыть и дренировать кисту, сделав небольшой разрез. Некоторые кисты можно удалить хирургическим путем.Оба являются простыми процедурами, которые можно выполнить в кабинете врача. После этого киста, скорее всего, заживет сама по себе без антибиотиков.
Большинство хирургических ран не требуют применения антибиотиков
Некоторые врачи прописывают кремы или мази с антибиотиками, чтобы предотвратить инфицирование ран после операции. Хотя инфекции по-прежнему случаются в больницах и центрах амбулаторной хирургии, риск заражения довольно низок. А антибиотики местного действия для кожи не снижают риск заражения.Другие меры, такие как хорошее мытье рук персоналом, помогают лучше предотвратить заражение. Вазелин (вазелин и дженерик) может помочь заживлению ран, сохраняя их влажными. Кроме того, это дешевле и менее вероятно, что рана будет болеть.
Опасности супербактерий
Каждый год не менее 2 миллионов американцев заболевают супербактериями.
В результате погибло около 23 000 из них.
Около 14 000 американцев ежегодно умирают от бактерий Clostridium difficile (C. diff).Эта инфекция вызывается антибиотиками. Это вызывает сильный понос и часто высокую температуру.
Отек и покраснение в нижней части ног, возможно, не требуют лечения антибиотиками
Если одна или обе голени опухшие и красные, обратитесь к врачу, чтобы узнать, почему. В большинстве случаев, если обе голени отекли и покраснели одновременно, это не из-за инфекции. Это означает, что вам не нужны антибиотики.
Есть много других причин, по которым ваши голени могут опухать и краснеть.Например, у вас может быть варикозное расширение вен или тромб в ноге. У вас может быть аллергия на что-то, к чему вы прикасались, например, на моющее средство или мыло. Отек ног может быть признаком болезни сердца.
Прежде чем назначить антибиотик, ваш врач должен поговорить с вами и провести любые анализы, необходимые для исключения этих проблем. Даже в этом случае вам следует принимать антибиотики только при явных признаках инфекции, например целлюлита. Это распространенная кожная инфекция, вызывающая покраснение и отек.
Кому нужны антибиотики при кожных проблемах?
Антибиотики нужны только при признаках кожной инфекции. Сюда могут входить:
- Неровности заполнены гноем
- Трещины и язвы, источающие гной
- Рана с сочащимся гноем или с желтыми корками
- Очень жарко или холодно
- Лихорадка
- Высокое количество лейкоцитов
- Корочки цвета меда
- Очень красная или теплая кожа с другими признаками инфекции
- Рана красная, болезненная, опухшая или теплая
Антибиотики могут быть опасны
Если у вас инфекция, антибиотики могут спасти вам жизнь.Но антибиотики также могут быть вредными, если вы принимаете их, когда они вам не нужны. Чем больше антибиотиков вы используете, тем меньше вероятность, что они подействуют, когда они вам понадобятся.
Антибиотики могут вызывать побочные эффекты. Антибиотики, которые вы принимаете внутрь, могут вызвать расстройство желудка, рвоту, диарею и вагинальные дрожжевые инфекции. Также они могут вызывать аллергические реакции. К ним относятся сыпь, отек, зуд и затрудненное дыхание. Побочные эффекты от антибиотиков вызывают почти 1 из 5 обращений в отделение неотложной помощи.
Кремы и мази с антибиотиками могут замедлить заживление ран. И они могут вызвать покраснение, отек, образование волдырей, истощение и зуд.
Антибиотики могут вызывать супербактерии.