Раздраженная кожа: как с ней быть
На сегодняшний день известно несколько тысяч заболеваний кожи. Зачастую их самая неприятная сторона — то, что проблему невозможно скрыть от посторонних глаз, не говоря уже о мучительных симптомах. Возможно ли быстро избавиться от них и снова радоваться жизни? Рассмотрим самые распространенные проявления кожных болезней.
Покраснение
Этот симптом сопровождает множество заболеваний кожи и, как правило, сочетается с другими проявлениями: отеком, сыпью и зудом. Причиной покраснения чаще всего становится аллергическая реакция (например, крапивница), но оно также может быть признаком инфекционного поражения кожи (например, стрептодермии).Покраснение возникает вследствие расширения подкожных сосудов-капилляров, в которых ускоряется кровоток. Чтобы убрать симптом, снизить проницаемость сосудов и сузить капилляры, местное средство должно обладать выраженным противовоспалительным эффектом.
Зуд
Раздражение кожи чаще всего сопровождается нестерпимым желанием расчесывать воспаленные участки. Изматывающий и мучительный зуд может привести не только к бессоннице, но и к серьезной депрессии. Он сопутствует таким распространенным заболеваниям кожи, как чесотка, экзема и дерматит, но часто также является признаком общих заболеваний организма — гепатита, сахарного диабета и других. Кожный зуд может быть генерализованным, то есть охватывать всю поверхность тела, но для патологии кожи больше характерен зуд локализованный, сосредоточенный на одном или нескольких ее участках.Механические повреждения кожи, микротрещины, возникающие вследствие расчесов при зуде, становятся воротами для инфекции.
Инфекционный агент попадает в толщу кожи, разрушая ее клетки. Это вызывает воспаление с появлением в межклеточном пространстве биологически активных веществ, которые приводят к появлению зуда. Поскольку
присоединение инфекции очень вероятно, важно, чтобы лекарственное средство оказывало противомикробное действие
для непосредственной борьбы с инфекционным агентом.
Поскольку
присоединение инфекции очень вероятно, важно, чтобы лекарственное средство оказывало противомикробное действие
для непосредственной борьбы с инфекционным агентом.Сыпь
Появление сыпи может оказаться как местной реакцией кожи на внешний раздражитель, так и симптомом внутренних нарушений в работе организма. Поскольку сыпь сопровождает несколько сотен различных болезней, поставить верный диагноз может только врач-дерматолог, исходя из формы и размера высыпаний, а также по наличию воспалительного и инфекционного компонента.Заболевания, при которых часто развиваются эти симптомы, это, например, «диатез» (красные щечки у ребенка), кожная аллергия на металлы (например, ювелирные изделия), или раздражение кожи при применении косметики или парфюмерии. К сожалению, такие состояния очень часто осложняются вторичной инфекцией.
Как победить симптомы
Поскольку кожные заболевания сопровождаются целой группой разнообразных симптомов, эффективное средство для борьбы с ними должно воздействовать на кожу комплексно. За счет сочетания активных компонентов комбинированный препарат Пимафукорт® оказывает противовоспалительное, противомикробное, противогрибковое и противозудное действие*.Пимафукорт® содержит антибиотик неомицин, а также натамицин, обладающий выраженными противогрибковыми свойствами. Такое сочетание компонентов в препарате позволяет легко устранить присоединившуюся инфекцию. Вот почему Пимафукорт® эффективен при воспалительных кожных заболеваниях, осложненных инфекцией.
За счет содержания гидрокортизона препарат подавляет активность брадикинина и гистамина, вследствие чего стихает местная воспалительная реакция и зуд, а также уменьшается отечность за счет сокращения сосудов.
Пусть неприятности с кожей не портят Вам настроение, ведь простое и доступное решение всегда под рукой .
Информация о препарате, его свойствах и характеристиках, показаниях к применению и противопоказаниях, а также иная информация изложены в инструкции к лекарственному препарату.
Симптомы | Глутоксим
В предыдущем разделе мы разобрали интересную общую информацию о заболевании. На этой же странице рассмотрим, как проявляется псориаз. К главным симптомам заболевания относятся высыпания на коже, с типичной локализацией на разгибательных поверхностях конечностей, особенно в области локтевых и коленных суставов, волосистой части головы («псориатическая корона»), области крестца. Но следует отметить, что псориаз может поражать любые участки кожного покрова. Псориатические высыпания чаще бывают распространенными и симметричными. Реже элементы сыпи локализуются на отдельном участке кожи, на одной половине тела, полосовидно. Иногда развивается сплошное поражение кожи значительных участков тела.
Высыпания при псориазе могут выглядеть очень разнообразно, но они являются лишь этапами в эволюции основного элемента сыпи — псориатической папулы. Она представляет собой воспалительный узелок, слегка возвышающийся над уровнем нормальной кожи, с четкими границами, розового, «лососевого» или насыщенно-красного цвета, который быстро покрывается рыхлыми, серебристо-белыми чешуйками. Из-за наличия этих чешуек, раньше это заболевание и получило название «чешуйчатый лишай». Поскабливание папул (деревянным шпателем, ногтем) позволяет выявить псориатическую триаду, очень характерную для псориаза:
- феномен стеаринового пятна — при самом легком поскабливании на поверхности папулы появляется обильное шелушение серебристо-белыми чешуйками, похожими на растертую каплю стеарина;
- феномен терминальной пленки — при дальнейшем осторожном поскабливании из-под чешуек показывается влажная, красная, лаково-блестящая поверхность папулы — «псориатическая пленка»;
- феномен точечного кровотечения — если эту пленку слегка поскоблить, на поверхность элемента выступают мелкие, не сливающиеся капельки крови.

Важным признаком заболевания является хроническое длительное течение заболевания с периодами обострения и ремиссии. Ремиссия — это период стихания кожных проявлений, когда на коже практически нет никакой сыпи и отсутствуют субъективные ощущения. В периоде ремиссии на коже могут сохраняться так называемые «дежурные» или «сторожевые» бляшки
Иногда псориатические высыпания могут сопровождаться зудом. Зуд — ощущение, вызывающее потребность расчесывать кожу. Кожный зуд бывает мучительным, и желание почесаться невозможно контролировать. И если днем можно как-то сдержать это желание, то во время сна бессознательное расчесывание приводит к травматизации кожного покрова и ухудшению течения заболевания. Кроме того мучительный зуд снижает качество жизни больных псориазом, ухудшает работоспособность, создает определенные проблемы в общении с друзьями и коллегами по работе, может оказывать влияние на сон, приводит к психо-эмоциональным расстройствам. К счастью, псориаз не так часто сопровождается сильным зудом, как скажем, атопический дерматит и экзема, что также важно знать при дифференциальной диагностике.
Обычный (вульгарный) псориаз
Проявления псориаза могут выглядеть достаточно разнообразно. В зависимости от вида высыпаний, их расположения, распространения и других особенностей дерматолог при осмотре пациента уточняет форму, стадию и степень тяжести течения псориаза.
Наиболее часто встречается обычный (вульгарный) псориаз. При этой форме пациенты предъявляют жалобы на появление высыпаний на коже волосистой части головы, локтях, коленях, кистях, стопах, реже в складках кожи. Эти зоны являются излюбленными местами для псориаза. Часто на этих участках сыпь существует длительное время, не распространяется на другие участки и не всегда беспокоит пациента. Обычно в начале заболевания высыпания представлены папулами (узелками диаметром от 0,2 до 0,5 см), слегка возвышающимися над поверхностью нормальной кожи, с четкими границами, розово-красного цвета, чуть плотнее нормальной кожи; самое легкое поскабливание вызывает появление на них серебристо-белых чешуек. Количество высыпаний может быть различным от единичных до громадного числа папул, буквально усеивающих кожу. Затем псориатические высыпания начинают увеличиваться в своих размерах, и шелушение усиливается, серебристо-белые чешуйки, появившиеся без поскабливания самостоятельно, покрывают сплошным слоем их поверхность, за исключением узкого венчика вокруг, который довольно резко выделяется на фоне нормальной кожи своим красным цветом. Этот венчик получил название «венчик роста», по нему судят о прогрессировании псориаза, и эта стадия развития заболевания называется прогрессирующей.
Важно помнить: в прогрессирующей стадии, раздражая механическим или химическим путем (мелкие травмы, расчесы, порезы, капли кислот, щелочей) видимо здоровую кожу, можно вызвать появление таких же псориатических папул на участках раздражения. Эта особенность ответа кожи на раздражение получила название изоморфной реакции или феномена Кебнера — по имени ученого, впервые установившего этот факт. Высыпания на местах травматизации обычно возникают в течение 2-х недель.
Путем дальнейшего периферического роста и слияния между собой, такие папулы превращаются в плоские «диски» — бляшки, достигая диаметра в 1-2 см и больше. В результате слияния более или менее значительного количества псориатических бляшек образуются иногда очень крупные участки сплошного поражения кожи, сантиметров 10-15 и значительно больше в диаметре.
Просуществовав более или менее продолжительное время, псориатические высыпания начинают исчезать: сначала они бледнеют, чешуек становится все меньше, наступает регрессирующая стадия, при которой высыпания исчезают не оставив после себя следов. Иногда на месте рассосавшихся папул остается временная гиперпигментация (в виде коричневых пятен) или депигментация в виде белых пятен. Последние чаше остаются на спине, животе, груди и шее.
Другие формы псориаза
Мы говорили о проявлениях наиболее часто встречающейся формы заболевания, но бывают случаи, когда псориатические высыпания выглядят несколько иначе. В зависимости от расположения и вида имеющихся высыпаний, выделяют некоторые другие формы псориаза: себорейный, экссудативный, интертригинозный, псориаз ладоней и подошв, каплевидный псориаз.
При этой форме высыпания располагаются преимущественно на коже волосистой части головы. Часто также поражаются соседние участки кожи, особенно лба и заушных областей («псориатическая корона»). Высыпания могут также располагаться в носогубных складках, на коже груди. В этом случае псориатические высыпания образуют то более, то менее крупные бляшки, покрытые жирными, желтоватыми наслоениями чешуек. Поражение волосистой части головы отмечают у 80% больных псориазом. Для того, чтобы подтвердить диагноз псориатического поражения кожи головы, дерматологи используют прием Картамышева.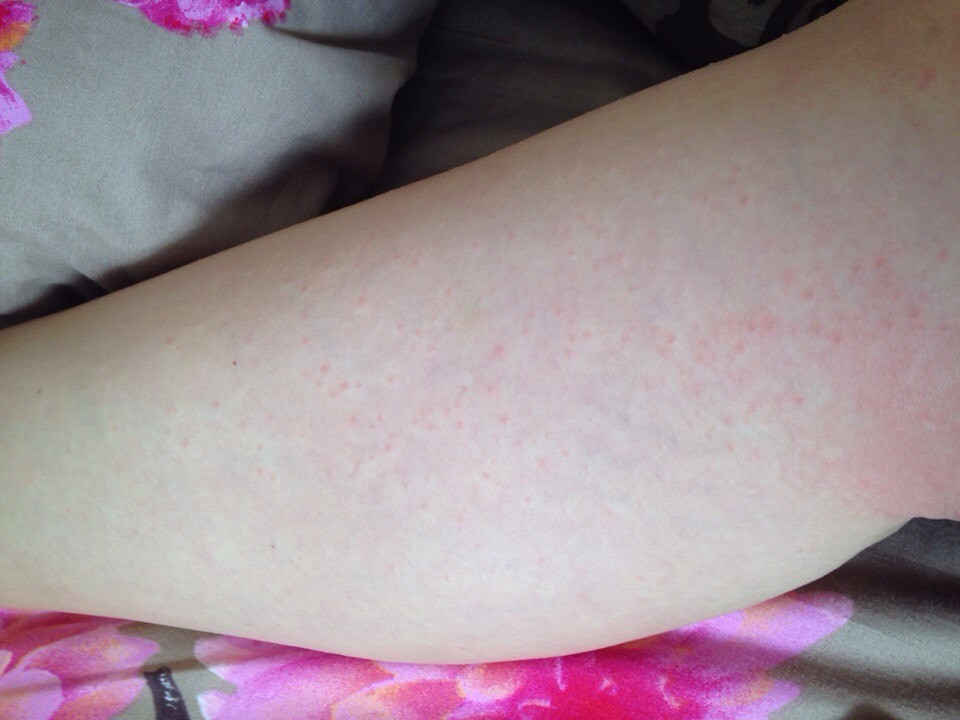 Это исследование Вы можете воспроизвести самостоятельно. Для этого нужно с закрытыми глазами пропальпировать имеющиеся высыпания на коже волосистой части головы, при псориазе появляется ощущение четких границ псориатических бляшек, в отличие от другого часто встречающегося заболевания — себорейного дерматита. Часто пациенты задают вопрос: приводит ли псориаз кожи головы к выпадению волос? Волосы на пораженных участках большей частью сохраняются. Даже если происходит выпадение волос, то после исчезновения высыпаний рост волос полностью восстанавливается.
Это исследование Вы можете воспроизвести самостоятельно. Для этого нужно с закрытыми глазами пропальпировать имеющиеся высыпания на коже волосистой части головы, при псориазе появляется ощущение четких границ псориатических бляшек, в отличие от другого часто встречающегося заболевания — себорейного дерматита. Часто пациенты задают вопрос: приводит ли псориаз кожи головы к выпадению волос? Волосы на пораженных участках большей частью сохраняются. Даже если происходит выпадение волос, то после исчезновения высыпаний рост волос полностью восстанавливается.
Эта форма псориза отличается от других тем, что вследствие проникновения на поверхность папул экссудата, теряется характерный серебристо-белый цвет чешуек; они превращаются в серовато-желтые, рыхлые, влажные корко-чешуйки, плотнее, чем обычно, прилегающие к поверхности кожи. В складках (под молочными железами, в складках живота и др.) поверхность резко отграниченных от здоровой кожи псориатических бляшек характеризуется ярко-розовым цветом (цвет семги), иногда мокнутием. Могут быть жжение и зуд. Часто такая форма псориаза развивается у лиц с избыточной массой тела.
обычно развивается у детей и пожилых пациентов, особенно у страдающих сахарным диабетом. При этой форме шелушения практически нет, очаги поражения имеют насыщенно-красный цвет и четкие границы, часто их путают с опрелостями.
развивается у больных псориазом, чаще у тех, кто занят физическим трудом и при обострении распространенного псориаза. Проявляется либо обычными псориатическими папулами и бляшками, как изолированными, так и сливными. Либо высыпания принимают вид обширных шелушащихся неровных мозолистых поверхностей (псориатические мозоли) с многочисленными трещинами. Встречается сплошное поражение кожи ладоней и подошв в виде ее утолщения и повышенного ороговения. Характерны четкие границы очагов поражения. Псориатическая триада вызывается с трудом. Наличие псориатических высыпаний на других участках помогает установить диагноз.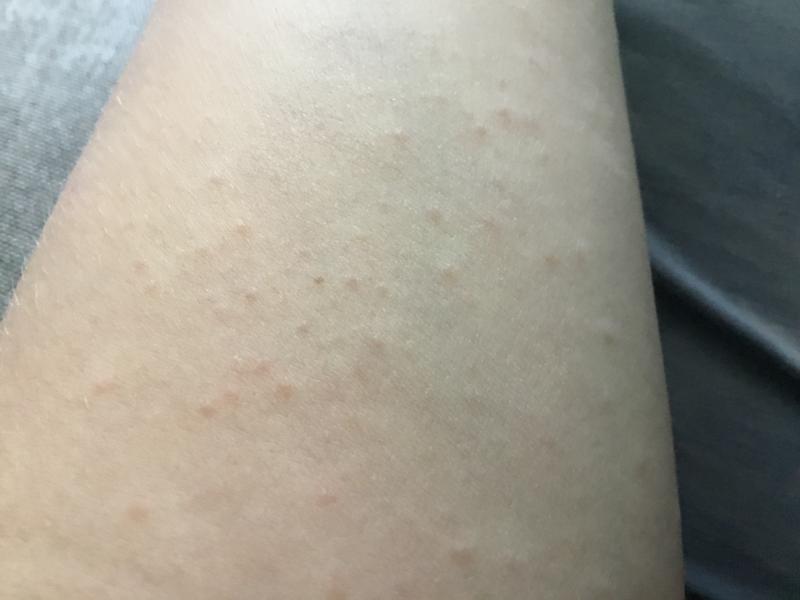
Отличается наличием обильных мелких псориатических папул по всему кожному покрову. Эта форма псориаза часто развивается остро, у молодых людей, после перенесенных инфекций (ангина, тонзиллит, ОРВИ и др.).
Примерно у 25% всех больных псориазом отмечается поражение ногтей. Ногтевая пластинка при этом покрыта точечными углублениями, что чрезвычайно напоминает поверхность наперстка, или ногтевая пластинка утолщается, становится неровной, приобретает грязноватый цвет. Реже наблюдается наличие желтовато-бурого пятна под ногтем (симптом «масляного пятна») и другие виды поражения ногтей.
Представляет собой остро развивающееся поражение кожи, распространяющееся практически на весь кожный покров. Часто возникает у больных распространенным псориазом в прогрессирующей стадии при воздействии на нее раздражающими факторами (инсоляция, наружное лечение раздражающими средствами и прочие). Наряду с покраснением всей кожи, ее обильным шелушением, отечностью, резко ухудшается общее состояние больного: повышается температура, появляется бессонница, возникают диспепсические явления, сильная слабость, увеличиваются лимфоузлы. Больные жалуются на зуд, жжение, стянутость кожи, болезненность в конечностях при движении. Подобное состояние требует срочной госпитализации и проведения активной терапии в условиях стационара.
У 3-5 % всех больных псориазом отмечается поражение суставов. Механизмы этого поражения до конца не известны, но иммунная их природа не вызывает сомнений. Средний возраст таких больных, как правило, 30-55 лет. Эта форма псориаза является наиболее тяжелой и часто приводит к инвалидизации пациента. У большинства больных симптомы поражения кожи предшествуют поражению суставов (около 70 %). Иногда псориатические высыпания появляются одновременно с поражением суставов или появляются позднее. Чаще процесс начинается с поражения суставов кистей и стоп с последующим поражением других суставов, но строгой закономерности в развитии артрита нет.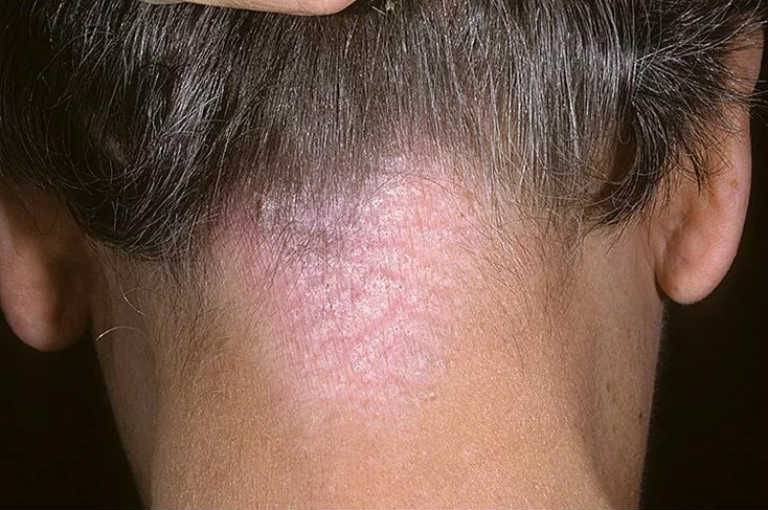 Диапазон проявлений псориатического артрита варьирует от появления незначительных болей в суставах, возникающих при движении и усиливающихся после значительных физических нагрузок, до значительных изменений в суставном аппарате, приводящих к инвалидизации. При подозрении этой формы заболевания пациент проходит целый комплекс обследований: клинических, лабораторных, рентгенологических для правильной постановки диагноза.
Диапазон проявлений псориатического артрита варьирует от появления незначительных болей в суставах, возникающих при движении и усиливающихся после значительных физических нагрузок, до значительных изменений в суставном аппарате, приводящих к инвалидизации. При подозрении этой формы заболевания пациент проходит целый комплекс обследований: клинических, лабораторных, рентгенологических для правильной постановки диагноза.
— это тяжелая угрожающая жизни пациента форма заболевания, сопровождающаяся тяжелым общим состоянием больного. Чаще развивается на фоне обычного псориаза. Начинается внезапно, когда в течение нескольких часов на коже появляются яркие, огненно- красные пятна, которые охватывают обширные участки кожи. На этом фоне появляются мелкие поверхностные пустулы («гнойнички», содержимое которых стерильно), расположенные как в зоне бляшек, так и на раннее не измененной коже. Эти очаги быстро увеличиваются в размерах, сливаются, захватывают обширные участки кожного покрова, так, что псориатические бляшки перестают быть различимыми. Беспокоит зуд и болезненность кожи. Часто поражаются ногти, суставы, иногда почки. Нарушается общее состояние больного: отмечается повышение температуры, недомогание, общая слабость. После прекращения появления высыпаний состояние больных улучшается, температура снижается. Иногда процесс принимает затяжной характер с периодическими повторениями обострений с интервалами от нескольких дней до месяцев.
Встречается чаще, чем генерализованная форма. Заболевание носит хронический рецидивирующий характер. Провоцирующие факторы не установлены. Чаще возникает в возрасте 40-50 лет. На ладонях и подошвах возникает одна или несколько резко очерченных бляшек, в пределах которых имеются многочисленные пустулы 2-5 мм в диаметре. Свежие пустулы желтого цвета со стерильным содержимым, некоторые из них сливаются, образуя «гнойные озера». Не вскрываясь они постепенно подсыхают с образованием коричневых корок, другие появляются им на смену. В дальнейшем на их месте образуются красно-бурые пятна. Характерна симметричность поражения.
В дальнейшем на их месте образуются красно-бурые пятна. Характерна симметричность поражения.
Течение псориаза
Течение любой из вышеперечисленных форм псориаза носит волнообразный характер: периоды обострения сменяются периодами ремиссии, то есть стихания кожных проявлений. Ремиссия может быть полной (когда проявления псориаза отсутствуют) и неполной (когда воспалительные проявления заболевания минимальны). С ремиссиями в несколько месяцев или лет заболевание тянется до конца жизни. У ряда больных полной ремиссии не наступает. У некоторых пациентов десятилетиями имеются незначительные высыпания, преимущественно на излюбленных местах. В других случаях псориаз протекает остро, когда под воздействием стресса, инфекций в течение нескольких месяцев кожный процесс распространяется по всему кожному покрову, захватывая ногти и поражая суставы. Иногда заболевание ограничивается едва заметными изменениями ногтевых пластинок. Нужно отметить, что нередко именно при легком течении кожного процесса возникает поражение суставов, чаще межфаланговых; наиболее тяжелое течение бывает при сочетании артропатического и пустулезного псориаза, которые могут сочетаться у одного больного.
По частоте рецидивов выделяют псориаз:
- редко рецидивирующий (обострения 1 раз в несколько лет)
- умеренно рецидивирующий (обострения через 1-2 года)
- часто рецидивирующий (ремиссия сохраняется 1-3 месяца после лечения)
- непрерывно рецидивирующий (торпидный) — неполный лечебный эффект, обострение заболевания в течение 1 месяца после выписки из стационара.
Характерным признаком псориаза является сезонность высыпаний. Если обострение кожного процесса происходит в осенний и зимний периоды, то говорят о зимнем типе псориаза. Если появление новых высыпаний и распространение сыпи приходится на весну или лето — о летнем типе. У некоторых пациентов обострение заболевания не связано с сезонами года, тогда говорят о смешанном типе.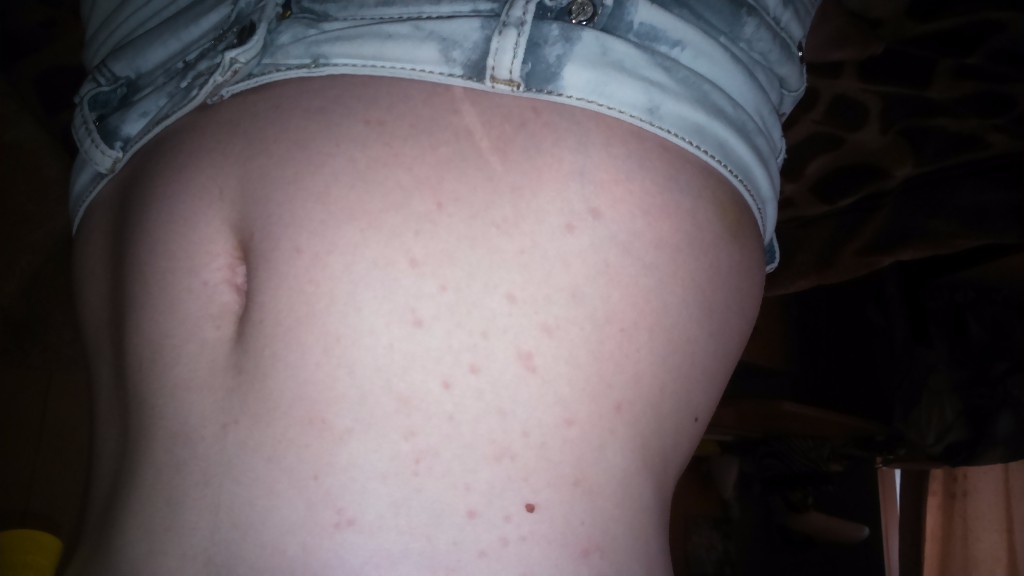
Важно знать: обычно пациентам с зимним типом псориаза показано санаторно-курортное лечение, проведение ПУВА-терапии, УФО. У данной группы пациентов применение этих методов лечения дает преимущественно положительные результаты, в отличие от пациентов страдающих летним типом псориаза.
Псориаз различается по степени тяжести течения на легкую, среднетяжелую и тяжелую форму. Определить ту или иную степень тяжести для врача-специалиста не представляет особого труда, для этого он руководствуется клинической картиной заболевания, распространенность кожного процесса, выраженностью симптомов, общим состояние больного. В целом, деление кожного процесса на фазы, формы и периоды является очень важным, так как каждый больной псориазом требует индивидуального подхода к лечению.
Задача врача и пациента добиться перевода псориаза в состояние стойкой ремиссии и поддерживать его в таком положении максимально длительное время. А такое может быть достигнуто только при полном доверии пациента к врачу, согласовании их действий и, что очень важно, максимальной достоверной осведомленности больного о своем заболевании, о том, как с ним жить, какие существуют ограничения и как поступить в сложной ситуации, когда рядом нет врача и посоветоваться для получения компетентного совета тоже не с кем.
По материалам сайта medi.ru (школа для пациентов с псориазом и их родственников Московской медицинской академии имени И.М. Сеченова).
В предыдущем разделе Вы можете узнать побробнее о заболевании.
В следующих разделах Вы сможете узнать о лечении заболевания и о применении препарата Глутоксим при псориазе.
как проявляется пищевая аллергия у ребе
ПИЩЕВАЯ АЛЛЕРГИЯ У ДЕТЕЙПищевая аллергия представляет собой группу патологических состояний, которые характеризуются чрезмерным ответом иммунной системы на те или иные белки пищи. По данным разных авторов наибольшая частота заболевания отмечается в возрасте 5-12 лет. Другие исследования указывают на большую распространенность в раннем детстве (до 2 лет), а с возрастом заболеваемость постепенно снижается. Гиперчувствительность может наблюдаться практически к любому продукту питания, но в раннем возрасте наиболее распространена аллергия к белкам коровьего молока.
Другие исследования указывают на большую распространенность в раннем детстве (до 2 лет), а с возрастом заболеваемость постепенно снижается. Гиперчувствительность может наблюдаться практически к любому продукту питания, но в раннем возрасте наиболее распространена аллергия к белкам коровьего молока.
КАКИЕ ФАКТОРЫ СПОСОБСТВУЮТ РАЗВИТИЮ ЗАБОЛЕВАНИЯ
Пищевая аллергия чаще возникает у детей, которые:
- имеют наследственную предрасположенность;
- находятся на искусственном вскармливании;
- не имеют режима кормления, подвержены перекармливанию;
- имеют повышенную проницаемость кишечной стенки или дисбактериоз;
- страдают нарушением функции поджелудочной железы или дискинезией желчевыводящих путей;
- появились на свет с патологией центральной нервной системы.
Еще одной возможной причиной развития заболевания у детей первого года жизни являются нарушения характера питания матери во время беременности. Например, если рацион женщины не сбалансирован или она злоупотребляет каким-либо одним видом пищи, то у малыша в будущем могут наблюдаться аллергические реакции.
Развитию гиперчувствительности к белкам коровьего молока может способствовать необоснованный докорм новорожденного смесью в родильном доме. Также повышенный риск появления этого вида аллергии имеется у тех малышей, которых рано перевели на смешанное или искусственное вскармливание. Самой кормящей матери не следует употреблять слишком много молочных продуктов и творога.
КАК ПРОЯВЛЯЕТСЯ ПИЩЕВАЯ АЛЛЕРГИЯ У ДЕТЕЙ?
Аллергическая реакция на белки пищи может проявляться в виде следующих заболеваний и синдромов:
- крапивница, которая проявляется образованием на коже волдырей розового или красного цвета. Высыпания обычно исчезают в течение суток;
- атопический дерматит — хроническое воспаление кожных покровов, которое наблюдается при генетически предрасположенной чувствительности организма к действию различных аллергенов.
 У детей до 2-3 лет поражается лицо (за исключением носогубного треугольника), ягодицы, наружная поверхность конечностей. На фоне покраснения появляются небольшие зудящие пузырьки. В возрасте 3-12 лет локализация и характер сыпи изменяются. На коже разгибательных поверхностей конечностей, шеи, запястий наблюдается шелушение, трещины, расчесы;
У детей до 2-3 лет поражается лицо (за исключением носогубного треугольника), ягодицы, наружная поверхность конечностей. На фоне покраснения появляются небольшие зудящие пузырьки. В возрасте 3-12 лет локализация и характер сыпи изменяются. На коже разгибательных поверхностей конечностей, шеи, запястий наблюдается шелушение, трещины, расчесы; - оральный аллергический синдром — характеризуется зудом и отеком губ, языка, неба. Чувство дискомфорта начинается через несколько минут после контакта с аллергеном и, как правило, бывает непродолжительным;
- поражение желудочно-кишечного тракта, которое может проявляться болью в животе, рвотой, диареей, примесью крови в кале, потерей веса;
- реакции со стороны респираторных органов, например, аллергический ринит;
- отек Квинке. Вид аллергии, при котором появляется отечность кожи, подкожно-жировой клетчатки и слизистых оболочек. Наиболее часто поражаются губы, веки, щеки, половые органы. Могут наблюдаться симптомы удушья;
- анафилактический шок — системная реакция, при которой наблюдается отек гортани, нарушение проходимости бронхов, снижение давления, аритмия и другие угрожающие жизни симптомы.
Реакция организма на пищевые белки имеет временный характер. К 3 годам симптомы пищевой аллергии перестают выявляться у большинства детей. Но такая тенденция характерна не для всех продуктов. Например, в 5-летнем возрасте в 10% случаев сохраняется гиперчувствительность к коровьему молоку, в 20% — к яичному белку и в 60% — к арахису.
МЕТОДЫ ДИАГНОСТИКИ
Пищевая аллергия у ребенка выявляется при анализе типичных жалоб, а также сборе подробного анамнеза заболевания. Подтвердить диагноз помогают результаты лабораторного и инструментального обследования.
Детям с подозрением на наличие пищевой аллергии назначается специальный анализ крови, в ходе которого чувствительная тест-система выявляет присутствие специфических иммуноглобулинов — белков, которые образуются в ответ на попадание в организм продукта-раздражителя.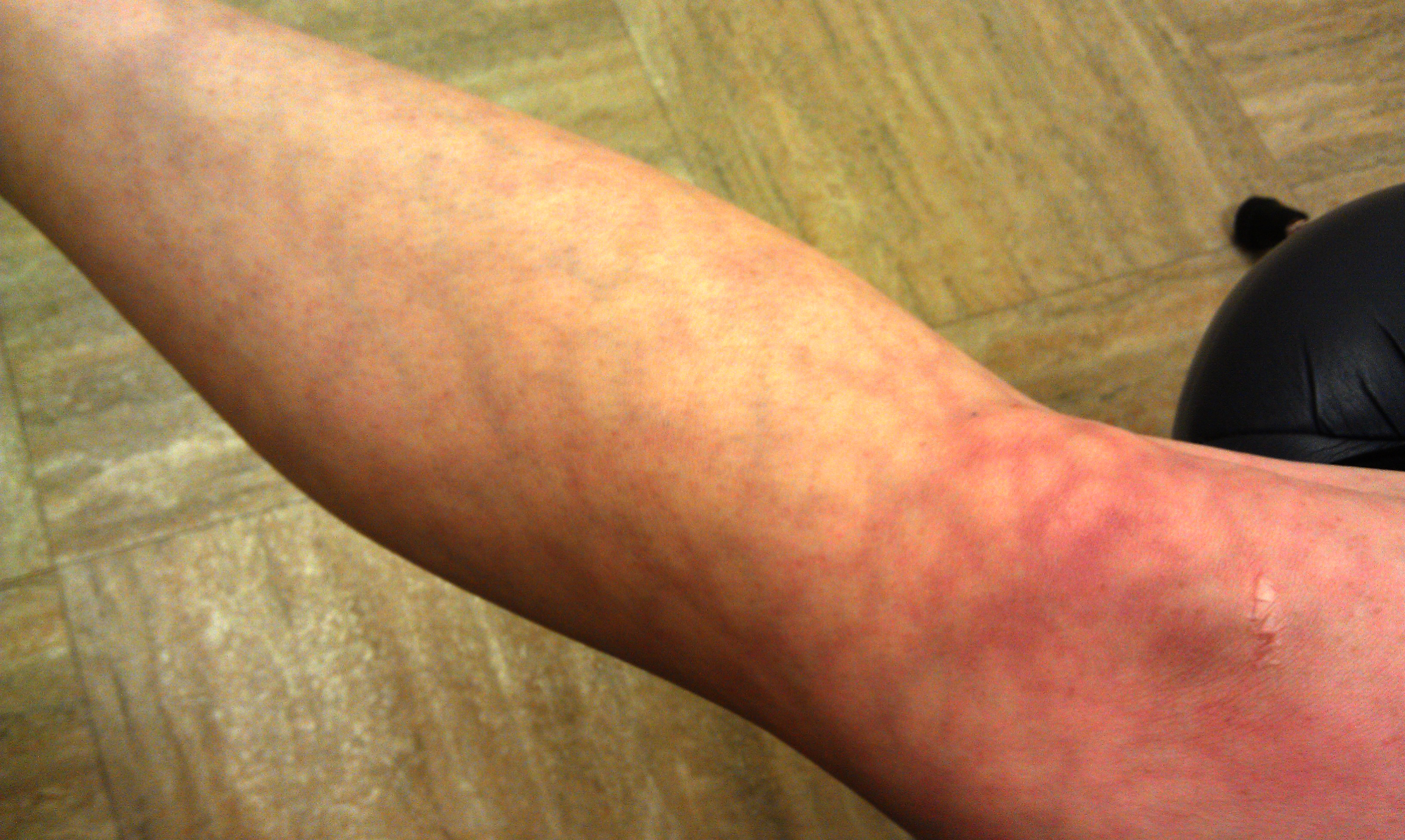 Кроме того, используется метод кожного тестирования.
Кроме того, используется метод кожного тестирования.
ЛЕЧЕНИЕ
Главным принципом терапии является исключение из рациона тех продуктов, употребление которых приводит к симптомам заболевания. В легких случаях пищевая аллергия у детей при этом полностью устраняется.
Лекарственные препараты для устранения проявлений аллергии должны применяться только после консультации с врачом. Могут быть назначены антигистаминные средства в индивидуальной дозировке. Дополнительно может быть назначено симптоматическое лечение, которое поможет устранить различные проявления аллергии.
Аллергические состояния, которые могут угрожать жизни ребенка (отек Квинке, анафилаксия), требуют оказания квалифицированной врачебной помощи. При развитии подобных реакций, следует незамедлительно обратиться в службу спасения.
Одной из основных мер профилактики развития пищевой аллергии является исключительно грудное вскармливание до возраста 4-6 месяцев.
Беременным женщинам рекомендовано разнообразное полноценное питание. Для детей из группы высокого риска, которые имеют наследственную отягощенность по аллергическим заболеваниям, рекомендована диетопрофилактика — полное исключение или ограничение употребления высокоаллергенных продуктов.
ПРИМЕНЕНИЕ ЭРИУС® ПРИ ПИЩЕВОЙ АЛЛЕРГИИ У ДЕТЕЙ ВОЗМОЖНО ПРИ ПОЯВЛЕНИИ КРАПИВНИЦЫ ИЛИ АЛЛЕРГИЧЕСКОГО РИНИТА
Эриус® выпускается в двух формах — сироп и таблетки. Сироп может применяться у детей с 6 месяцев, а таблетки — у детей с 12 лет. Действие препарата начинает проявляться уже через полчаса после приема и сохраняется на протяжении суток. Таким образом, Эриус® можно принимать всего один раз в день.
Препарат облегчает такие симптомы как: зуд, слезотечение, покраснение глаз, заложенность носа, чихание, зуд и выделения из носа, зуд неба, зуд кожи и сыпь.
L.RU.MKT.CC.04.2020.3169
Крапивница › Болезни › ДокторПитер.
 ру
руКрапивница (urticaria) — заболевание, характеризующееся быстрым появлением на коже более или менее распространенных зудящих высыпаний, как правило, волдырей.
Они возникают вследствие ограниченного острого воспалительного отека сосочкового слоя дермы. Крапивница нередко сочетается с аллергическим отеком Квинке.
Признаки
По течению различают острую, подострую, хроническую и хроническую рецидивирующую крапивницу.
Острая крапивница характеризуется мономорфной сыпью, первичный элемент которой — волдырь (urtica). Заболевание начинается внезапно с сильного зуда кожи различных участков тела, иногда всей его поверхности. Может сопровождаться недомоганием, головной болью, нередко подъемом температуры тела до 38—39°. Вскоре на зудящих участках появляются гиперемированные высыпания, выступающие над поверхностью кожи. По мере нарастания отека капилляры сдавливаются и волдырь бледнеет. При значительной экссудации в центре отека возможно образование пузырька с отслойкой эпидермиса. Экссудат может приобретать геморрагический характер за счет выхода из сосудистого русла форменных элементов крови. В дальнейшем в результате распада эритроцитов образуются пигментные пятна, которые не следует путать с пигментной крапивницей (мастоцитозом). Элементы сыпи могут иметь различную величину — от мелких (величиной с булавочную головку) до гигантских. Они располагаются отдельно или сливаются, образуя фигуры причудливых очертаний с фестончатыми краями. В процессе обратного развития элементы сыпи могут приобретать кольцевидную форму. Длительность острого периода крапивницы — от нескольких часов до нескольких суток, после чего говорят о подострой ее форме. Если общая продолжительность крапивницы превышает 5—6 недель, то заболевание переходит в хроническую форму. Крапивница может рецидивировать.
Хроническая рецидивирующая крапивница характеризуется волнообразным течением, иногда на протяжении очень длительного времени (до 20—30 лет) с периодами ремиссий. Довольно часто она сопровождается отеком Квинке. При хронической крапивнице изредка наблюдается трансформация уртикарных элементов в папулезные. Эта форма крапивницы сопровождается особенно мучительным зудом. Больные расчесывают кожу до крови. В результате инфицирования расчесов появляются гнойнички и другие элементы.
Довольно часто она сопровождается отеком Квинке. При хронической крапивнице изредка наблюдается трансформация уртикарных элементов в папулезные. Эта форма крапивницы сопровождается особенно мучительным зудом. Больные расчесывают кожу до крови. В результате инфицирования расчесов появляются гнойнички и другие элементы.
Описание
Крапивница встречается часто: примерно у каждого третьего человека она возникает хотя бы один раз в течение жизни. В структуре заболеваний аллергического генеза крапивница занимает второе место после бронхиальной астмы, а в некоторых странах даже первое. Крапивница наиболее часто наблюдается в возрасте от 21 года до 60 лет, преимущественно у женщин; у детей и лиц старческого возраста встречается реже. По данным разных авторов, у больных отмечается отягощенная аллергическая наследственность.
(Как найти бесплатного аллерголога в Петербурге, узнайте здесь)
Известно, что общим патогенетическим звеном всех видов крапивницы является повышение проницаемости сосудов микроциркуляторного русла и быстрое развитие отека. Медиаторы, вызывающие повышение сосудистой проницаемости, могут быть в каждом случае различными, но практически все они относятся к медиаторам разных типов аллергических реакций. Аналогичные медиаторы участвуют и в развитии псевдоаллергических реакций. В связи с этим можно выделить две патогенетические формы крапивницы — аллергическую и псевдоаллергическую. Аллергическую крапивницу вызывают аллергены; она имеет иммунный механизм.
Псевдоаллергической является крапивница, медиаторы которой образуются без участия иммунного механизма.
При аллергической крапивнице аллергенами чаще всего являются лекарственные препараты, пищевые продукты, инсектные аллергены. При псевдоаллергической крапивнице действующими факторами служат лекарственные препараты (антибиотики, рентгеноконтрастные вещества и др. ), сыворотки, иммуноглобулины, бактериальные полисахариды, пищевые продукты и содержащиеся в них ксенобиотики, физические факторы (холод, солнечная радиация и др.). Ведущим патогенетическим звеном развития этой формы крапивницы являются заболевания органов пищеварения и, в первую очередь, нарушения функций гепатобилиарной системы.
), сыворотки, иммуноглобулины, бактериальные полисахариды, пищевые продукты и содержащиеся в них ксенобиотики, физические факторы (холод, солнечная радиация и др.). Ведущим патогенетическим звеном развития этой формы крапивницы являются заболевания органов пищеварения и, в первую очередь, нарушения функций гепатобилиарной системы.
Диагностика
Диагноз крапивницы в основном не представляет затруднений. Характерный вид мономорфной сыпи, быстрое развитие и обратимость ее позволяют легко поставить диагноз в типичных случаях заболевания.
После установления диагноза решают вопрос о ее форме. С этой целью используют аллергические диагностические пробы.
Лечение
Лечение крапивницы зависит от формы заболевания. Лечение больных аллергической крапивницей включает этиотропную, патогенетическую и симптоматическую терапию. Этиотропная терапия сводится к элиминации аллергенов. При пищевой аллергии из рациона устраняют «виновный» аллерген и все содержащие его продукты. При лекарственном генезе крапивницы больному пожизненно запрещается назначение причинно-значимых препаратов и других веществ, имеющих с ними перекрестные свойства. Препараты других групп назначают строго по жизненным показаниям после предварительного аллергологического обследования больного, при этом необходимо исключить полипрагмазию. При выявлении бытового или пыльцевого аллергена и невозможности его элиминации проводится специфическая гипосенсибилизация.
Патогенетическая терапия направлена на блокаду разных стадий развития аллергической реакции, вызываемой крапивницей. Назначают антигистаминные средства. Лечение гистаглобулином применяется в основном при хронической рецидивирующей крапивнице, обусловленной трудно элиминируемыми пищевыми продуктами, при невозможности проведения этиологической диагностики, специфической гипосенсибилизации, при дебюте острой крапивницы. Кортикостероиды назначают только в тяжелых случаях течения заболевания, когда отмечаются отек гортани, угрожающий асфиксией, сочетание крапивницы с тяжелым течением бронхиальной астмы и анафилактическим шоком. Одновременно проводят лечение сопутствующих заболеваний органов пищеварения. В периоде ремиссии крапивницы классическим методом патогенетической терапии, направленным на иммунологическую стадию аллергических реакций, является специфическая гипосенсибилизация. Ее проводят в тех случаях, когда невозможна полная элиминация аллергена. Это касается прежде всего аллергии к домашней пыли и пыльце растений, а в части случаев эпидермальной и пищевой сенсибилизации. Эффективен этот метод и при инсектной аллергии. Специфическую гипосенсибилизацию проводят только в специализированных аллергологических кабинетах или отделениях. При лекарственной аллергии специфическая гипосенсибилизация показана только по жизненным показаниям, например при аллергии к инсулину.
Одновременно проводят лечение сопутствующих заболеваний органов пищеварения. В периоде ремиссии крапивницы классическим методом патогенетической терапии, направленным на иммунологическую стадию аллергических реакций, является специфическая гипосенсибилизация. Ее проводят в тех случаях, когда невозможна полная элиминация аллергена. Это касается прежде всего аллергии к домашней пыли и пыльце растений, а в части случаев эпидермальной и пищевой сенсибилизации. Эффективен этот метод и при инсектной аллергии. Специфическую гипосенсибилизацию проводят только в специализированных аллергологических кабинетах или отделениях. При лекарственной аллергии специфическая гипосенсибилизация показана только по жизненным показаниям, например при аллергии к инсулину.
Симптоматическая терапия сводится к мероприятиям, направленным на отдельные симптомы крапивницы — зуд, отек. К мероприятиям, направленным на уменьшение зуда, относятся: горячий душ, обтирания кожи полуспиртовым раствором, столовым уксусом, разведенным в 2 раза водой, свежим лимонным соком, 1% раствором димедрола. В некоторых случаях отмечается улучшение после ванн с крапивой или чередой, приема порошка или отвара корня солодки.
Лечение больных псевдоаллергической крапивницей включает этиотропную, патогенетическую и симптоматическую терапию. Поскольку непосредственной причиной псевдоаллергической крапивницы является обострение основного заболевания органов пищеварения, и в первую очередь гепатобилиарной системы, то и этиотропная терапия должна быть направлена на лечение основного заболевания и предупреждение его обострений. Показано соблюдение диеты (ограничение жиров, поваренной соли, жидкости), исключение курения, употребления алкоголя, контакта с гепатотропными ядами. Этой группе пациентов следует назначать минимальную медикаментозную терапию. Этиотропная терапия при крапивнице, обусловленной паразитарными инвазиями, заключается в проведении противопаразитарного лечения.
Патогенетическая терапия псевдоаллергической крапивнице должна быть направлена на нормализацию функций гепатобилиарной системы и желудочно-кишечного тракта. Во время обострения крапивницы больным рекомендуют соблюдать диету (стол №5). Проводят заместительную терапию ферментными препаратами, назначают гепатотропные средства и гепатопротекторы, которые защищают паренхиму печени от влияния токсических факторов, уменьшают воспалительные процессы в печени, улучшают метаболизм и восстанавливают структуры мембран гепатоцитов. Желчегонные средства используют по показаниям. При дисбактериозе кишечника, гастритах назначают соответствующую патогенетическую терапию. Лечение той или иной патологии органов пищеварения проводят индивидуально, в зависимости от характера секреции желудочного сока, тяжести заболевания и фазы процесса.
Во время обострения крапивницы больным рекомендуют соблюдать диету (стол №5). Проводят заместительную терапию ферментными препаратами, назначают гепатотропные средства и гепатопротекторы, которые защищают паренхиму печени от влияния токсических факторов, уменьшают воспалительные процессы в печени, улучшают метаболизм и восстанавливают структуры мембран гепатоцитов. Желчегонные средства используют по показаниям. При дисбактериозе кишечника, гастритах назначают соответствующую патогенетическую терапию. Лечение той или иной патологии органов пищеварения проводят индивидуально, в зависимости от характера секреции желудочного сока, тяжести заболевания и фазы процесса.
Симптоматическая терапия сводится к применению в период обострения неспецифической гипосенсибилизации. Антигистаминные препараты назначают в уменьшенной суточной дозировке, подбирают индивидуально. Проводятся также мероприятия, направленные на отдельные симптомы крапивницы — зуд, отек.
Прогноз при аллергической крапивнице благоприятный. Элиминация аллергена или специфическая гипосенсибилизация приводят к излечению. Профилактика сводится к предупреждению контакта с аллергеном или проведению поддерживающих курсов гипосенсибилизации. При псевдоаллергической крапивнице прогноз определяется тяжестью основного заболевания и эффективностью его лечения.
Профилактика
Профилактика в значительной степени сводится к соблюдению определенной диеты, диктуемой характером основного заболевания и предупреждению обострений заболеваний органов пищеварения.
© Медицинская энциклопедия РАМН
Понос и сыпь | Здоровье
Причины сыпи и жидкого стула у взрослых и детей
Заболевания желудка и различные патологии, которые резко отражаются на нем неприятными симптомами, преследуют человека везде. Сыпь и жидкий стул относятся к группе наиболее часто встречающихся предвестников различных заболеваний. Чаще всего при постановке диагноза по этим симптомам звучат слова «брюшной тиф».
Тиф относится к острым инфекционным патологиям. Он развивается на фоне размножения различных бактерий, которые приводят к резкому воспалению желудочного тракта и кишечника. Симптомы легко спутать с простым отравлением. Но развивается оно из-за специфического вида сальмонелл. Заразиться ими можно от инфицированных продуктов или воды.
К общим симптомам распространенной болезни, которая может появиться и у новорожденного, и у взрослого человека, относят:
- высыпания на теле;
- сильный понос;
- болезненность в животе и мышцах;
- головные боли;
- сильная слабость и усталость;
- повышающаяся температура.
Неделю симптомы развиваются, держится высокая температура, а состояние постепенно ухудшается. В животе возникают сильные боли, понос и кашель не дают покоя.
Постепенно угасает интерес к пище, происходит похудение и начинается бред в сочетании с лихорадкой. Сыпь при тифе появляется в виде розовых пятен до 6 мм в диаметре на области живота. Через 4 недели течения болезни симптомы угасают.
Состояние слабости у человека после тифа может сохраняться до 2 месяцев.
Сыпь и диарея с рвотой
Если сыпь и жидкий стул сопровождаются рвотой, то причины могут быть следующими:
- инфекции ЖКТ;
- грипп или простуда;
- непереносимость продуктов;
- неправильный прием антибиотиков;
- резкая смена питания.
Нередко сыпь, рвота и жидкий стул у грудничка или взрослого человека могут сопровождаться повышением температуры. Высыпание при вирусной инфекции с подобными симптомами возникает в области заднего прохода, а стул становится водянистым с вкраплениями слизи в кале.
Понос, сыпь и температура с рвотой
Если симптомы, указанные в заголовке, встречаются сразу же, то велики подозрения на опасные формы болезней:
- вирусный артрит в сочетании с ломотой в суставах;
- аллергическая реакция.

Читайте: Жидкий стул темного цвета у взрослых и детей
Симптомов в случае аллергической реакции может быть гораздо больше вплоть до затрудненного дыхания, ринита, конъюнктивита.
Ветряная оспа как причина сыпи и поноса
Жидкий стул у детей часто наблюдается в сочетании вместе с высыпаниями по виду оспы (ветрянки). Может быть симптомом и других подобных заболеваний, включая корь и краснуху. Стул становится похож на жижу, а сыпь покрывает всё тело ребенка. У взрослых подобные болезни встречаются намного реже, а переносятся сложнее.
Лечение любой формы ветряной оспы проводится после осмотра врача. Но для остановки диареи могут использоваться стандартные лекарства, а также пребиотики для восстановления кишечной флоры.
Корь как источник симптомов
Начальная стадия болезни похожа на стандартную простуду. Она может сопровождаться кашлем, насморком и ознобом, а также высокой температурой. У ребенка часто появляется жидкий стул, но взрослые могут быть устойчивы к подобному симптому.
К симптомам может добавиться рвота и понос. Иммунитет ребенка при кори страдает очень сильно, в результате чего кишечник перестает работать правильно. Нередко добавляются сопутствующие инфекции – цистит, отит, болезни легких.
Краснуха как причина симптомов
Краснуха из всех аналогичных формы болезни обладает самыми легкими симптомами. Сыпь для нее характерна мелкая и красная. Возникает температура, может появиться диарея. На период болезни ребенок остается дома в состоянии покоя.
Аллергические реакции
Аллергические реакции у ребенка или взрослого в форме жидкого стула и сыпи могут носить сезонный характер – обостряться осенью или весной. Иммунитет ослабевает, печень работает хуже, в результате возникают неприятные симптомы. Для борьбы с ними необходимо использовать рекомендованные противоаллергенные средства.
Проблемы питания
Сыпь может возникнуть и от употребления «не тех» продуктов. И если во взрослом возрасте подобное наблюдается не так часто, то для грудничка смена рациона может оказаться критичной. Кишечник у новорожденного развивается в течение первых месяцев жизни. В результате такие симптомы, как понос, отрыжка, сыпь и несварение возникают даже не самые обычные продукты.
И если во взрослом возрасте подобное наблюдается не так часто, то для грудничка смена рациона может оказаться критичной. Кишечник у новорожденного развивается в течение первых месяцев жизни. В результате такие симптомы, как понос, отрыжка, сыпь и несварение возникают даже не самые обычные продукты.
Читайте: Жидкий стул и боли внизу живота: болезни, скрывающиеся за ними
Проблема аллергии возникает не только на ввод новых продуктов, но также на рацион матери. Ведь он поступает вместе с молоком. Иногда встречается проблема невозможности усвоения лактозы, поэтому доктора переводят новорожденных на гипоаллергенные смеси.
Невротические причины
Сыпь и понос могут возникнуть у взрослого или ребенка как последствие стресса или неврологического расстройства. Заподозрить его можно по сопутствующим признакам:
- раздражение и беспокойство;
- бессонница или трудности с засыпанием;
- нежелание идти на контакт с другими людьми;
- постоянный плач у ребенка или испуг.
Если у ребенка понос становится почти таким же, как вода, то причина кроется в чрезмерном количестве жидкости. Желудок просто не успевает справиться с ее всасыванием.
Но в случае, если к подобному симптому прибавляется сыпь, рвота и тошнота, то это – признак бактериального заражения. Дополнительно ребенка преследует вздутие и метеоризм.
Примеси крови
Особенно опасно состояние, когда к жидкому стулу примешиваются сгустки крови или слизи. Неестественный оттенок кала также говорит о проблемах с внутренними органами. Применение препаратов и народных рецептов здесь неуместно.
Часто причиной сыпи, крови и поноса становятся острые воспалительные реакции. Жжение в анальном отверстии у детей постарше свидетельствует о присутствии анальных трещин и стенок кишечника. Неестественный оттенок испражнений говорит о проблемах печени или желчного пузыря.
Неестественный оттенок испражнений говорит о проблемах печени или желчного пузыря.
Тошнота и температура как сопутствующие симптомы
Если у ребенка или взрослого развивается понос с высыпаниями, при этом возникает рвота и зуд, то возможны следующие причины:
- микробное поражение – токсины, шлаки, другие вредные вещества и микроорганизмы. В результате сыпь становится обширной, пятна крупные и красные;
- токсические причины – самые опасные. Возникают в результате жизнедеятельности различных бактерий. Особенно тяжело переносят подобное состояние маленькие дети. Развивается токсический понос из-за бытовой химии и некачественных продуктов.
Лечение любого состояния, сопровождаемого сыпью и сильным поносом, нужно начинать с приема Регидрона и сдачи анализов. У ребенка лечение может назначать только доктор, так как любые медикаменты могут привести к возникновению побочных эффектов.
Понос и сыпь у взрослых
Сыпью называются внезапно появившиеся изменения на кожном покрове человека. Эти изменения могут касаться также слизистой оболочки тела человека, а также его внутренних органов.
Очень часто бывает так, что сыпь сопровождается зудом, который преследует человека достаточно долго.
Возбудители рассматриваемого состояния могут быть самые разные, в частности подобное может иметь место при сильном пищевом отравлении.
В этом случае к сыпи может добавляться сильная рвота. Подобное может быть вызвано проникновением в организм человека всевозможных инфекций вместе с продуктами питания. Подверженными этой напасти оказываются как взрослые люди, так и дети абсолютно всех возрастов.
Причём, применительно к детям грудного возраста можно сделать замечание о том, что их часто вместе с высыпаниями и рвотой сопровождает также высокая температура. При этом детский организм начинает достаточно чутко реагировать на все возможные перемены, результатом чего становится острая реакция на происходящее с ним.
Рвота в сочетании с сыпью, особенно у грудных детей, может являться результатом аллергической реакции организма. В этих случаях к сыпи часто добавляется понос.
Кормящим матерям при этом нужно достаточно внимательно подходить к вопросу формирования собственного питательного рациона для того, чтобы обеспечить безопасное кормление ребёнку и избежать нежелательных последствий.
Понос, рвота, сыпь
В том случае, если три подобных симптома наблюдаются у человека одновременно, причины могут крыться в простуде, инфекционном поражении желудочно-кишечного тракта, а также индивидуальной непереносимости отдельных продуктов.
Кроме того, именно так иной раз организм человека реагирует на неправильный приём антибиотиков, а также на резкую смену рациона питания человека. Сопровождается такая симптоматика общими изменениями состояния человека, слабостью и раздражительностью.
У ребёнка нередко в подобных ситуациях дополнительно поднимается температура.
Для взрослого человека подобное сочетание симптомов чаще всего бывает характерно при воздействии на его организм инфекции, которая имеет вирусную природу. При этом очень часто вокруг заднего прохода как ребёнка, так и взрослого человека появляется характерное высыпание, которое имеет красноватый оттенок.
Достаточно длительное время при этом будет отмечаться водянистый стул, возможны отходы слизистых образований, обладающих неприятным оттенком и отталкивающим запахом.
Кроме того, понос, сочетающийся со рвотой опасен тем, что может вызывать общее обезвоживание всего организма, поэтому есть смысл в том, чтобы вызвать врача для разрешения этой ситуации.
Рвота, понос, температура, сыпь
В том случае, если к поносу и рвоте добавляется температура и сыпь, можно вести речь о серьёзном и опасном заболевании. Одним из таких можно считать вирусную форму артрита.
Одним из таких можно считать вирусную форму артрита.
Помимо описанных симптомов имеет место общее недомогание, слабость, нередко в мышцах появляется чувство ломоты. Достаточно велика вероятность того, что при развитии упомянутого заболевания серьёзно пострадают один или сразу несколько суставов.
Рекомендуется незамедлительное обращение к врачу при самом начале развития подобной ситуации.
Кроме того, наличие высыпаний на теле в этом случае может свидетельствовать о начале развития аллергической реакции у человека. Подобное становится возможным как результат реакции организма человека на целый ряд продуктов питания, такие, например, как шоколад и клубника.
При этом может иметь место повреждение крови и жидкости между тканями тела человека. Возникает немалое количество медиаторов воспаления, которые оказывают существенное влияние на проницаемость стенок сосудов тела. Начинает чесаться кожа, поскольку медиаторы влияют также на нервные окончания.
Последствия подобного состояния могут стать достаточно неприятными, поэтому при подобной симптоматике лучше всего обратиться за помощью к врачу.
Сыпь после рвоты
Появившаяся после рвотного акта сыпь, свидетельствует о последующем развитии пищевого отравления. Подобная ситуация может иметь место как в случае с детьми всех возрастов, так и с взрослыми людьми. Это явление чаще всего становится следствие употребления в пищу некачественных продуктов питания.
Также возможен вариант развития аллергической реакции после приёма некоторых медицинских препаратов. Кроме того, подобные проявления в принципе характерны для лиц, страдающих аллергией во всех её формах.
В том случае, если на теле человека проявляются подобные симптомы, не следует тратить время на самолечение, лучше всего постараться вовремя прибегнуть к помощи специалиста по кожным и аллергическим заболеваниям.
Сыпь и рвота у ребенка
Появление сыпи на теле ребёнка может быть вызвано множеством самых разных причин. Среди них выделяются вирусные инфекции, а также некоторые состояния, которые вполне могут стать достаточно опасными для здоровья человека и его дальнейшей жизни. К таким факторам можно отнести следующие состояния:
- инфекционные заболевания, вызванные воздействием паразитов на человека;
- различные стадии развития аллергических реакций;
- болезни сосудов и органов кровеносной системы человека;
- неправильный уход за кожей ребёнка.
При инфекционный поражениях кожных покровов человека наблюдается достаточно часто сочетание кожных высыпаний с рвотой. Кроме того, нередко в таких случаях наблюдается повышение температуры у пациента и обострения поноса. Очень часто болезнь проявляется не сразу, а спустя сутки или двое суток после проникновения инфекции в организм человека.
Различных вариантов появления сыпи на коже ребёнка, сочетающихся с рвотой бывает достаточно много. Точно определить причину такого явления не всегда удаётся, поэтому в подобный ситуациях следует делать визит к врачу. Нежная кожа ребёнка оказывается достаточно расположенной к подобным проявлениям, поэтому сыпь может быть обнаружена как на лице малыша, так и в других частях его тела.
Рвота и сыпь на лице у ребенка
Подобные проявления не являются редкостью и доставляют родителям ребёнка достаточно много беспокойства. В большинстве случаев такое явление наблюдается в результате нарушений функционирования внутренних органов человека, таких, как почки, поджелудочная железа, кишечник, печень.
Кроме того, причина может быть скрыта как в реакции организма на некачественные продукты питания, так и в воздействии инфекции и температурных колебаниях окружающей среды. Нередко бывает так, что дети оказываются достаточно чувствительны к изменениям температуры окружающего воздуха, что проявляется в изменениях на коже их лица.
Очень часто сочетания сыпи у ребёнка на лице со рвотой имели место в тех случаях, когда ребёнок был вынужден дышать воздухом в заражённой местности, после промышленных аварий и техногенных катастроф. Дозы отравляющих веществ, которые он при этом вынужденно получал, вызывали реакцию, сопровождающуюся появлением сыпи у него на лице, а также сочетались с рвотными позывами.
Лучшим вариантом в такой ситуации всегда является как можно скорейшая эвакуация ребёнка из зоны заражения и оказание ему надлежащей помощи.
Кроме того, подобная ситуация может стать результатом неправильного питания матери ребёнка в период кормления его грудью.
Приём в пищу препаратов и продуктов, способных вызвать отравление малыша чаще всего и становился причиной развития подобной ситуации.
Именно этим моментом и объясняется необходимость для матери тщательно следить за своим рационом питания при кормлении, для того, чтобы не подвергать опасности здоровье своего ребёнка.
Сыпью называют внезапно появившиеся на коже и слизистых оболочках различные изменения. Они сопровождаются покраснениями, зудом и отличаются по внешнему виду. Понос – это состояние, при котором у человека происходят частые дефекации. Стул при этом водянистый. Это может привести к обезвоживанию организма и вызывается различными инфекциями.
Сыпь и понос у ребенка
Сочетание этих двух симптомов у ребенка, в особенности у грудничка, может быть опасным. У маленького ребенка пищеварительная система и микрофлора кишечника еще не совершенна и болезненно реагирует на какие-либо изменения.
Одной из наиболее частых причин сыпи и поноса является пищевая аллергия. С этой проблемой сталкивается почти каждая мама. Высыпания на коже говорят о том, что в организме крохи находится раздражитель. Кроме этого может быть понос с жидкой и прозрачной слизью, а также ринит.
Выявить аллерген и заняться лечением нужно как можно быстрее, что бы это не привело к сложным формам аллергии. Часто это заболевание передается по наследству от родителей. Кормящей маме нужно тщательно следить за рационом своего питания.
Пищевая аллергия может начаться в период перехода с грудного на искусственное вскармливание, а также во время раннего прикорма.
Понос и сыпь у взрослого
Понос и сыпь у взрослого могут быть симптомом такого серьезного и опасного острого инфекционного заболевания, как брюшной тиф. В результате попадания в организм бактерий происходит воспаление кишечника и желудка. Это сопровождается симптомами отравления: сыпью, поносом, головной болью.
В течение первой недели наблюдается резкое ухудшение самочувствия. Пропадает аппетит, человек начинает терять вес. У заболевшего может быть дезориентация и потеря сознания. На животе и груди появляются розовые пятна диаметром до шести миллиметров. Такое состояние длится до одного-двух месяцев.
Лечиться нужно только в стационаре.
Кожные высыпания могут быть вызваны стрессовым стоянием, так как эмоции оказывают сильное влияние на состояние нашей кожи. Переживания приводят к химической реакции в нашем организме и делают кожу более уязвимой и чувствительной.
Поносом, вызванным стрессом страдает каждый пятый человек. Когда мы находимся в нервном напряжении, то организм вырабатывает адреналин и другие химические вещества. Они влияют на нервную систему, в том числе и на кишечник.
Это нарушает естественный баланс пищеварительной системы, снижается уровень жидкости и возникает диарея.
Симптомы с поносом и сыпью
Понос, рвота, сыпь
Сыпью, поносом и рвотой сопровождаются многие заболевания. Это может указывать на пищевое отравление, кишечную инфекцию, различные опухоли или аллергические реакции.
При рассмотрении этих симптомов в первую очередь говорят о заболеваниях желудочно-кишечного тракта. При появлении перечисленных признаков необходимо отказаться от пищи не менее чем на семь часов. Соблюдайте питьевой режим.
Пейте обычную воду, некрепкий черный чай и специальные растворы, которые восполняющие потерю жидкости.
Температура, понос, сыпь
Высыпания на теле обычно имеют вирусную или бактериальную природу. Самой распространенной в сочетании с поносом и повышенной температурой является аллергия или инфекционная сыпь. Заболевший человек жалуется на сильную слабость, отсутствие аппетита.
У ребенка эти симптомы могут быть при краснухе, ветрянке, инфекционной эритерме или кори. Поставить диагноз и назначить лечение может только врач. Сыпь, которая появилась сразу после повышенной температуры, говорит об инфекции. Для ее определения нужно сдать анализы, так как одно и тоже заболевание может проявляться у людей по-разному.
При острых кишечных инфекциях также наблюдаются температура, понос и сыпь. Возбудителем поражения кишечника являются вирусы и бактерии. Существует около тридцати заболеваний, для которых характерно поражение желудочно-кишечного тракта.
По количеству они уступают только респираторным заболеваниям. В 60 % случаев заболевают дети. Основной опасностью является обезвоживание организма при потере до четырех литров в сутки. Очень важно своевременно восполнить эти потери.
Сыпь после поноса
Нарушение равновесия микрофлоры кишечника приводит к дисбактериозу. Больше всего страдает пищеварительная система, так как пища сначала расщепляется бактериями в кишечнике, а потом всасывается в кровь.
Симптомами могут быть частые поносы, тошнота, кожные высыпания на фоне ослабленного иммунитета организма. Нередко это начинается после лечения антибиотиками.
Врач прописывает диету и препараты для восстановления микрофлоры.
Пищевое отравление также характеризуется этими признаками. Понос развивается в первые часы после заражения. Покраснения на коже и зуд являются типичными симптомами при отравлении химическими веществами, которые добавляют в пищу в виде пищевых добавок.
Понос и сыпь на теле: что делать?
Понос – неприятное явление, с которым сталкиваются взрослые и дети. Он мешает нормальной жизнедеятельности и доставляет человеку массу неудобств.
Сыпь – симптом большого количества заболеваний, который сопровождается косметологическим дефектом, зудом и усугублением внутреннего состояния.
Гораздо серьезнее обстоит дело, когда сыпь и понос появляются одновременно и сопровождаются другими симптомами. Что это может значить, и как бороться с подобным явлением – будет рассмотрено в статье.
Причины
Диарея и высыпания на теле выступают в качестве результата естественных и патологических факторов.
Инфекционные патологии
Встречаются у детей чаще, чем у взрослых пациентов. Тем не менее, они являются одинаково угрожающими и опасными для всех групп больных.
- Ветрянка – появляется диарея, сыпь на коже, формируется общее недомогание, сопровождающееся жаром, лихорадкой, потерей аппетита, распространение сыпи по всему телу;
- Корь – симптоматика имеет немало сходств с классическими простудными заболеваниями типа ОРВИ, ОРЗ, и включает в себя общее недомогание, слабость, повышение температуры, насморк, кашель, пятна на шее, лицевой части, которые впоследствии распространяются по телу, вероятно образование рвоты;
- Краснуха сопровождается появлением красной сыпи на всем теле, симптомы такие же, как и при классической простуде – повышение температуры (жар), слабость, незначительное кишечное расстройство.
Такие заболевания требуют незамедлительного медицинского вмешательства и считаются опасными.
Аллергические проявления
Сыпь на теле и понос могут являться следствиями аллергической реакции. Она носит сезонный характер, обострение формируется осенью и весной. Аллергия свидетельствует об ослаблении иммунитета при влиянии определенных факторов.
У деток сыпь и диарея может стать следствием огрехов в питании, например, внедрения в рацион крохи новых, непривычных для него продуктов. Снятие этих симптомов обеспечат определенные группы препаратов, назначенные медиком.
Немаловажную роль играет соблюдение лечебной диеты.
Неправильное питание
Детский неокрепший организм, принявший на себя такую серьезную нагрузку, как переваривание тяжелой пищи, может с ней не справиться, поэтому появление подобных симптомов неудивительно.
Но изменения могут затронуть и взрослого человека, отдающего себе отчет в том, чем они питается.
В таком случае вызвать подобную реакцию могут испорченные продукты с истекшим сроком годности, острая, жирная пища, сладости и газировки.
Невротические реакции
Если человек сам по себе подвержен стрессам и нервным перенапряжениям, постоянно переживает и не хочет идти на контакт с окружающими, страдает от недостатка сна или повышенной сонливости, понос с запахом и сыпь могут проявиться как реакция на данное состояние. К примеру, спровоцировать это явление может очередное переживание, а в детском возрасте – даже посторонний шум. Для лечения таких состояний необходимо записаться на прием к неврологу, психиатру.
У ребенка
Сочетание двух симптомов одновременно, особенно в грудном возрасте, может таить в себе чрезмерную опасность для здоровья и даже жизни.
У крохи пищеварительная система еще не сформирована и несовершенна, поэтому имеет болезненную реакцию на любые внешние раздражители. Предотвратить понос у ребенка можно с помощью правильного питания и отказа от вредоносных продуктов, имеющих потенциальную опасность.
Нужно как можно раньше определить аллерген и заняться терапевтическим процессом во избежание более серьезных последствий.
У взрослого
Вероятно, сыпь и понос у взрослого – следствие брюшного тифа. Это заболевание острой инфекционной природы, вызванное проникновением в организм бактерий, провоцирующих воспаление ЖКТ. Итоговое состояние имеет симптомы классического отравления – утрату аппетита, понос, боли в голове.
На протяжении первой недели происходит резкое ухудшение самочувствия, человек начинает стремительно терять в весе. Заболевший также рискует столкнуться с дезориентацией в пространстве, потерей сознания. На туловище появляются крупные розовые пятна. Все это длится порядка 1-2 месяцев.
Лечение осуществляется исключительно на стационарных условиях.
Высыпания на коже могут стать следствием стресса, поскольку эмоции оказывают воздействие на состояние кожного покрова. Сильные и частые переживания чреваты химической реакцией, что делает кожу уязвимой, чувствительной.
Поносом, вызванным стрессовым состоянием, страдает каждый пятый житель планеты. Когда индивидуум пребывает в нервном напряжении, организмом вырабатывается избыточное количество адреналина и прочих химических веществ, оказывающих воздействие на нервную функцию и ЖКТ.
Это приводит к нарушению естественного баланса системы пищеварения и снижению уровня жидкости.
Лечение
Лечебная тактика назначается силами специалиста и зависит от источника формирования болезни.
Медикаментами
Медикаментозная терапия – средство №1 в избавлении от тревожных симптомов.
- При простуде и ОРВИ рекомендуется пропить курс антибиотиков (пенициллинов). В процессе лечения нужно придерживаться диетического питания и потреблять травяные отвары.
- При детских инфекционных патологиях вроде кори, краснухи, ветрянки особого лечения не требуется. Врач лишь назначает средства для облегчения зуда (зеленка, болтушки, современные мази), а также витаминные комплексы в целях поддержания организма.
- При обострении аллергической реакции и возникшем поносе назначается Супрастин или подобные средства, относящиеся к данной группе. При сильном поносе следует пить уголь в целях очищения кишечника и печени от токсичных веществ.
- При нервных потрясениях и детям, и взрослых назначаются успокоительные средства – экстракт валерианы лекарственной, пустырника, НОВО-ПАССИТ, а также препараты для нормализации сна и отдыха.
Народными способами
Если на животе, лице и шее, конечностях, волосистой части головы, спине, груди появилась сыпь, сопровождающаяся сильной диареей, это повод обратиться к врачу. Но и народные снадобья упускать из вида не стоит. Конкретных рецептов нет, т. к.
они зависят от вида и формы заболевания, породившего этот комплекс симптомов. Для борьбы с поносом подойдет отвар ромашки, зверобоя, гранатовой кожуры, а также ряд скрепляющих продуктов – рис, хурма, сухари, отварное нежирное мясо.
Для устранения сыпи помогают примочки из марли, промоченной травяными отварами на основе череды, калины, мяты.
Профилактика
Профилактика является одинаковой для детей и взрослых пациентов и включает в себя следующие меры:
- тщательное мытье рук после улицы, контакта с животными и другими людьми, перед едой;
- отказ от потребления продуктов, способных вызвать аллергию;
- поедание качественной пищи с актуальными сроками годности;
- соблюдение правил личной гигиены;
- своевременное лечение фоновых заболеваний.
Таким образом, диарея и сыпь – два серьезных симптома, угрожающих жизни и здоровую пациента. Поэтому требуется обеспечить их качественное лечение.
Почему у ребёнка появился понос и сыпь на теле?
Паника, растерянность и страх за любимого малыша появляется у молодой мамы, когда она вдруг замечает у ребенка понос и сыпь на теле. Чтобы разобраться, является такая симптоматика опасной или нет, необходима консультация и диагностика детского специалиста.
Каким бы ни было заболевание, если на теле появилась сыпь, это говорит о том, что в крови малыша начался болезненный процесс, а понос может стать причиной тяжелой инфекции. В детской педиатрии нет заболеваний, которые можно отнести к категории легких, если основными симптомами является понос и кожные высыпания. Каждый случай предусматривает срочное обращение к медикам.
Причины появления поноса
Понос и кожные высыпания на теле у ребенка могут быть симптомами разных недугов. Очень важно учитывать тот факт, что в каждом возрасте одно и то же заболевание может протекать по-разному.
Если организм подростка с ним может справиться быстро, то малыш будет переносить его гораздо тяжелее. Причина этого в возрастных особенностях детского организма на разных этапах развития.
Очень важно при появлении поноса и сыпи оказать необходимую помощь, не допустив осложнений.
Наиболее частыми причинами появления у детей поноса могут быть:
- кишечные расстройства;
- аллергические реакции, связанные с отдельными продуктами или передозировкой медикаментами;
- заражение кишечной палочкой;
- пищевое отравление;
- дизентерия.
Самой распространенной причиной поноса (диареи) является кишечная палочка, которая поражает организм ребенка по причине плохой гигиены: немытых рук, игрушек, фруктов.
Болезнь может не проходить несколько дней, что при частом поносе может спровоцировать обезвоживание организма и привести к тяжелейшим последствиям.
Если понос сопровождается повышенной температурой тела, рвотой, в кале присутствуют слизь и кровь, необходимо срочно вызвать врача. Наиболее частые случаи при такой симптоматике — госпитализация.
Второй не менее редкой причиной появления диареи у детей является отравление несвежими продуктами питания. В этом случае вина лежит полностью на родителях, которые в результате своей халатности допустили этот факт.
Самым страшным в подобной ситуации может быть заражение от несвежей рыбы или мяса, в результате чего развивается такое токсикоинфекционное заболевание, как ботулизм.
Оно способно поражать нервную систему, а в некоторых случаях привести к инвалидности и летальному исходу. Опасно для детей и отравление медикаментами.
Наряду с инфекционными заболеваниями кишечника, являющимися причиной поноса, его могут вызвать и такие инфекционные болезни, как грипп и отит. К диарее может присоединиться температура, сыпь.
Сыпь и понос не являются основными симптомами этих недугов, но вследствие неправильного функционирования некоторых органов желудочно-кишечного тракта они могут присутствовать.
Если основные симптомы гриппа в течение нескольких дней сопровождают понос, боли в области живота, стул зеленого цвета или с примесями крови, срочно нужно вызывать врача.
При каких заболеваниях у ребенка может появиться сыпь и понос
Понос и сыпь у ребенка – симптомы, провоцирующие у родителей страх и панику. Симптоматика может указывать на множество заболеваний, нуждающихся в срочном лечении. Требуется как можно раньше посетить педиатра и пройти комплексное исследование организма.
Сыпь и понос у ребенка могут быть опасными для здоровья симптомами. Детский организм сформирован не полностью, и любое нарушение способно привести к необратимым последствиям. Самолечение категорически противопоказано.
Адекватную терапию может подобрать только детский врач.
Любая сыпь у ребенка, особенно в сочетании с поносом, может быть опасна
Факторы, провоцирующие симптомы
Причины поноса и сыпи у малыша могут указывать на присутствие различных заболеваний. Врачи утверждают, что данная симптоматика способна свидетельствовать о наличии:
- кишечных расстройств;
- индивидуальной непереносимости каких-либо внешних факторов;
- кишечной палочки в организме;
- интоксикации организма после употребления некачественных продуктов питания;
- дизентерии.
Перечисленные провоцирующие факторы основные. Именно такие заболевания диагностируют чаще всего. Самая распространенная первопричина – присутствие кишечной палочки в организме. Патология является следствием:
- редкого мытья рук;
- употребления грязных фруктов и овощей.
Чтобы этого не допускать, надо тщательно следить за гигиеной
Установить первопричину появления патологии можно при помощи комплексной диагностики.
Первопричины инфекционного типа
Основные инфекционные причины описаны в таблице.
| Ветрянка | В большинстве случаев нарушение возникает в детском возрасте. Взрослыми пациентами заболевание переносится более тяжело. Первые симптомы отклонения – недомогание, упадок сил, отсутствие аппетита, повышение температуры тела и жидкий стул.На начальной стадии сыпь имеет четкую локализацию, а затем распространяется по всему телу. Категорически запрещено сдирать появившиеся высыпания. В ином случае высок риск появления шрамов. |
| Корь | Симптоматика схожа с простудой. Маленького пациента беспокоят: •высыпания; •лихорадка; •слабость; •повышенная температура тела; •понос.Сыпь на начальных стадиях патологии локализуются на шее. Только спустя некоторый промежуток времени она распространяется по всему телу. Ребенка может беспокоить тошнота и рвота. При отсутствии лечения высок риск формирования осложнений. |
| Краснуха | При наличии патологии у ребенка возникает не только понос, но и красные высыпания по всему телу. Симптоматика схожа с самой обычной простудой. |
Индивидуальная непереносимость как первопричина
Обострение аллергии у пациентов обычно происходит осенью и весной. Обычно нарушение обусловлено снижением защитных функций организма. Сыпь и понос у ребенка – симптомы, которые могут возникнуть при резком изменении рациона.
Причина может быть в детском питании
Любые вредные или новые продукты питания способны спровоцировать у ребенка индивидуальную непереносимость. Запрещено в таком случае использование анальгетиков. Данные лекарственные средства устраняют некоторую симптоматику, но не первопричину отклонения.
Неправильный рацион питания
Сыпь, понос и температура – симптомы, способные указывать на неправильный рацион питания ребенка. Детский организм сформирован не до конца. Важно ответственно подходить к подбору еды для малыша.
Присутствие жидкого стула у новорожденного – норма. Это обусловлено плохой ферментативной деятельностью кишечного тракта. Только при введении прикорма фекальные массы начинают напоминать по консистенции сметану.
Перед тем, как давать ребенку новые продукты, покажите его врачу
Высыпания и жидкий стул могут быть следствием неправильного введения прикорма. Важно консультироваться с врачом, прежде чем добавлять в рацион новые продукты питания.
Невротические отклонения
При отклонениях невротического характера сыпь и понос у ребенка сопровождаются:
- пугливостью;
- приступами агрессии;
- плаксивостью;
- нарушением сна.
Появление неприятной симптоматики у ребенка может спровоцировать громкий голос или шум. Любое психоэмоциональное перенапряжение становится причиной ряда отрицательных признаков. Требуется ограничить влияние на малыша стрессовых ситуаций. При необходимости нужно пройти комплекс лечения отварами из растений.
Помочь малышу могут травяные настойки и отвары
Когда требуется скорая помощь
В некоторых случаях вызов скорой помощи крайне необходим. Это нужно ребенку при:
- интенсивной рвоте;
- позывах к испражнению более 15 раз в сутки;
- сильном увеличении показателей температуры тела;
- чрезмерно жидкой консистенции стула;
- присутствии посторонних примесей в фекальных массах.
Бактерии стремительно размножаются и оставляют продукты своей жизнедеятельности. Лечение поноса и высыпаний в таком случае должно быть незамедлительным.
Такой симптом, как понос, игнорировать нельзя, лечение должно быть своевременным
Сильно жидкий стул и частые позывы к испражнению – симптоматика, способная за короткий срок спровоцировать обезвоживание организма ребенка. Родители должны срочно вызывать врача и начинать лечение.
Посторонние примеси в поносе ребенка совместно с кожными высыпаниями свидетельствуют о наличии воспалительного процесса в кишечном тракте. Состояние нуждается в комплексной диагностике. Причина сыпи всегда таится внутри организма. Именно поэтому терапия должна подбираться квалифицированным доктором и воздействовать непосредственно на очаг заболевания.
Из этого видео вы узнаете о том, почему возникает сыпь у детей, и как ее лечить:
Лечение поноса и сыпи
Нет единого терапевтического курса. Лечение ребенка при наличии поноса и сыпи подбирается исходя из основного диагноза. При наличии индивидуальной непереносимости достаточно всего лишь исключить аллерген.
Антибактериальная терапия требуется при наличии у ребенка:
- стафилококков;
- вирусных заболеваний;
- гриппе и простуде.
Антибиотики – лекарства мощного действия. Препараты используются совместно с пробиотиками для поддержания нормальной микрофлоры. В некоторых случаях ребенок нуждается в использовании витаминных и минеральных комплексов.
Лечение может включать прием антибиотиков
В домашних условиях ребенку можно давать крепко заваренный чай, а также овощной суп на основе картофеля, моркови и лука. Желательно придерживаться диеты – стол № 4. Из рациона исключают все вредные продукты питания.
У ребенка диарея и сыпь
Дата публикации: 11 апреля 2016.
Причины появления таких симптомов на тельце ребенка могут быть самыми различными. Поставить диагноз, и назначить лечение должен только специалист. Иначе вы можете только усугубить и без того не совсем хорошее состояние вашего малыша, а также смазать симптоматическую картину, что затруднит работу врача по определению заболевания.
Диарея и сыпь на теле могут быть результатом влияния следующих факторов:
Инфекционные заболевания
Среди наиболее распространенных «детских» заболеваний, которые могут вызвать появление высыпаний и жидкий стул можно назвать ветрянку, корь, скарлатину и краснуху.
Ветрянка
Лучше конечно переболеть ею в детстве, поскольку, после во взрослом возрасте она переносится очень сложно, оставляя тяжелые последствия.
Начинается данное заболевание с общего недомогания, ребенок вял, плохо ест, у него повышена температура, возможен понос.
После наблюдается появление сыпи, сначала она локализуется в одном месте, а затем распространяется по всему телу, включая слизистые оболочки и голову.
Как помочь детям? Появившиеся высыпания следует обрабатывать, можно это делать зеленкой по старинке, либо воспользоваться современными спиртосодержащими лосьонами, которые подсушивают бугорки и охлаждают, снимая зуд. Сдирать корочки и протыкать бугорки нельзя, поскольку могут остаться шрамы. Если возникли проблемы с кишечником, воспользуйтесь препаратами содержащими пробиотики.
Корь
Имеет симптомы очень схожие с респираторными простудными заболеваниями, такие как озноб, кашель, насморк, общее недомогание, высокая температура, сыпь. Затем спустя некоторое время начинают появляться красные пятна, вначале они локализуются на лице и шее, а затем распространяются дальше по телу.
На фоне высокой температуры возможно возникновение рвоты и поноса. Данное заболевание имеет сильное влияние на иммунитет детей, значительно ослабляя его.
Последствия заболевания могут быть различными – это и инфекционные заболевания легких, циститы, отиты, поражение нервной системы, высыпания, различного рода кишечные расстройства.
Вакцины для лечения нет, иммунная система детей должна сама справиться с данным заболеванием, после перенесения, которого вырабатывается стойкий иммунитет. В качестве терапии в период лечения можно пить витамины, необходимо соблюдать диету. Также корь сильно влияет на микрофлору кишечника, вызывая его расстройство в виде диареи.
Краснуха
Проявляется в виде красной сыпи по всему телу. Симптоматика как при обычной простуде, у ребенка повышается температура, появляется слабость, возможно небольшое расстройство кишечника. Сыпь появляется в первую очередь на лице и шее, после спускается дальше по телу. Лечение не производится, следует исключить контакт больного малыша с окружающими, пока не сойдут красные пятна.
Аллергические реакции
Имеют сезонный характер, обострение происходит в осенне-весенний период. Чаще всего проявление аллергии на что-либо связано с общим снижением иммунитета и нарушениями в работе печени.
Также сыпь, и понос часто возникают из-за огрехов в кормлении ребенка.
Если малыш привык, есть относительно простую пищу – кашу, супы, макаронные изделия, введение в его рацион экзотических морепродуктов, ягод или цитрусовых может спровоцировать аллергическую реакцию в виде зудящей красной сыпи на коже, поноса, температуры.
Для снятия этих симптомов можно пропить Супрастин, Дезал и тому подобные препараты. Не рекомендуется прием анальгетиков, поскольку они не снимают симптомов аллергии, и лишь на время снимают зуд. Следует исключить из рациона продукты-аллергены, а также дать маленькому активированный уголь, чтобы очистить пищеварительный тракт от шлаков и соблюдать соответствующую диету.
Неправильное питание
Организм ребенка, а особенно новорожденного, еще слабый неокрепший. В первые месяцы его жизни особенно следует следить за его питанием и состоянием стула. Кишечник младенца длиннее, чем у взрослого, что обуславливает его хорошую всасывательную способность.
Но поскольку младенец находился долгое время в утробе матери и питался за счет нее, ферментативная деятельность его кишечника развита плохо. Отрыжка, дисбактериоз, несварение, понос, температура, высыпания – все это возможные симптомы приспособления кишечника к другим условиям (вне утробы матери).
Вначале в рационе малыша присутствует лишь грудное молоко, что и обуславливает жидкий стул с кусочками створоженного молока, затем при введении прикорма он приобретает вид сметаны или мягкой колбаски.
В материнском грудном молоке содержатся жиры, которые легко расщепляются организмом ребенка. По этой причине, случаев диареи, сыпи и прочих расстройств пищеварения среди младенцев, питающихся натуральным молоком гораздо меньше, чем среди искусственников.
Реакции невротического характера
Если ребенок сам по себе является неспокойным, часто пугается и плачет, с трудом идет на контакт, плохо спит, то возможен понос и сыпь невротического характера.
Например, спровоцировать случаи выделения жидкого стула может громкий голос или шум. Таким детям стоит уделять больше внимания, стрессовые состояния можно попробовать снимать отварами трав только (при соответствующей консультации с педиатром).
Клиническая картина (патогенез)
Понос у младенца первое время – это вполне нормальное явление, поскольку его кишечник начинает работать и учиться переваривать пищу. Но есть симптомы, которые сигнализируют о наличии заболевания у ребенка, к таким относятся:
Повышенная температура, сыпь, рвота, понос, выделения имеют неприятный запах, зеленоватый цвет и пенятся.
Такая реакция организма говорит об инфекционном поражении кишечника. Микробы могут попасть в организм, через грязные соски, немытые фрукты и овощи, плохо термически обработанное мясо и т.п.
Оказываясь в кишечнике ребенка, иммунная система которого работает еще недостаточно хорошо, они оседают на его стенках. Затем, поглощая питательные вещества, бактерии выделяют токсины и препятствуют всасыванию в кровь необходимых питательных веществ.
Малыш худеет, становится вялым, его организм подвергается обезвоживанию. Понос с пеной у ребенка может дать серьезные осложнения, поэтому требует особого лечения.
Стул очень жидкий, практически одна вода.
Говорит о нарушениях всасывательной способности кишечника, либо о наличии избытка жидкости в рационе.
Если жидкий стул сопровождается сыпью, рвотой, повышением температуры тела, то это показывает на бактериальное поражение организма.
Происходит нарушение ферментативной деятельности и пища может просто не перевариваться в тонком кишечнике, вызывая газы, вздутие живота, высыпания. Характерно сильное обезвоживание.
Если малыш потребляет слишком большое количество жидкости, у него сохнут губы и появляются корочки вокруг рта, в моче наблюдается повышенное содержание сахара, то это скорее всего связано с нарушением работы поджелудочной железы.
В испражнениях имеются примеси крови и слизи.
Если вы наблюдаете в содержимом подгузника кровь либо слизь, а также если стул имеет не естественный цвет, то стоит насторожиться. Разумеется, прежде чем начать лечение необходимо вызвать педиатра, в особо сложных случаях сразу скорую помощь. Только врач может поставить диагноз и определить схему лечения.
Наличие крови и слизи говорит о наличие воспаления в толстом кишечнике. Вспомните, не страдал ли ранее ребенок запорами, не было ли болей, зуда, высыпаний на коже, жжения в ректальной области. Если такие симптомы есть в наличии, то это указывает на трещину в заднем проходе, либо механическое повреждение стенок кишечника, не стоит исключать и язву.
Измененный цвет жидкого стула говорит о возможных поражениях печени и желчного пузыря.
Почему вместе с сыпью и поносом бывает температура, зуд, рвота
Этиологию (происхождение) зуда, рвоты, сыпи и диареи можно в общем разделить на два вида:
- Микробная. Отчасти ее тоже можно назвать токсической, поскольку идет отравление организма вредными продуктами жизнедеятельности, которые выделяют поселившиеся в организме бактерии. Основной «станцией» очистки организма от шлаков и токсинов помимо кишечника является печень. Переизбыток вредных веществ вызывает перегрузки и сбои в ее работе, о чем и свидетельствуют появляющаяся сыпь, зуд. Чаще всего красные пятна появляются на лице, запястьях, на спине. Чешущееся раздражение на переносице говорит о заболеваниях не только печени, но и кишечника. Когда организм совсем перегружен ядами, то помимо красных расчесов на теле появляется еще рвота и понос, температура.
- Токсическая. В отличие от микробной, токсическая этиология гораздо опаснее для жизни по своему воздействию на организм. Вредные химические соединения, попадающие в организм ребенка гораздо концентрированнее, чем продукты жизнедеятельности бактерий. Детская смертность от токсических отравлений гораздо выше, чем от вреда наносимого их организму бактериями. Чаще всего этот вид отравлений возникает из-за некачественных пищевых продуктов, либо в результате несчастных случаев. Сейчас многие моющие средства имеют приятную ароматическую отдушку, и дети по невнимательности родителей могут их попробовать на вкус.
Как лечить
Методика лечения диареи и сыпи у ребенка назначается в зависимости от того, чем вызваны эти симптомы. Если это простуда, вирус или грипп, то основной методикой лечения является прием антибиотиков.
Но будьте осторожны, если есть возможность, то лучше обойтись без них, поскольку они аллергенны и вызывают дисбактериоз в кишечнике. Чаще все аллергию вызывают антибиотики пенициллиновой группы.
Лучше всего попробовать попить детские сиропы, травяные отвары и, разумеется, необходимо соблюдать диету.
К «детским» заболеваниям какого-либо серьезного лечения вообще не применяется. Ребенку в период таких заболеваний дают различные витаминные комплексы, для облегчения зуда на коже применяют охлаждающие лосьоны.
В период аллергического обострения, малышам необходимо давать Супрастин, Дезал и подобные препараты. Следует соблюдать диету, если реакция сопровождается сильным поносом, следует пропить активированный уголь. Он очистит печень и кишечник от шлаков и токсинов и немного облегчит состояние малыша.
Если аллергия вызвана каким-то определенным продуктом, например, рыба, цитрусовые, орехи, то следует вообще навсегда исключить его из рациона.
Сыпь | Дерматология — здоровье кожи / помощь специалиста дерматолог лечение / кожные заболевания
Акне угревая сыпь
Алергическая реакция сыпь
Алергическая сыпь у детей
Алергия сыпь
Алергия сыпь антиоксидантный комплекс
Алергия сыпь на руках
Аллегическая сыпь у новорожденного
Аллергитическая сыпь
Аллергическая кожная сыпь
Аллергическая сыпь
Аллергическая сыпь в паху
Аллергическая сыпь во время беременности
Аллергическая сыпь на дбу
Аллергическая сыпь на лице
Аллергическая сыпь на лице холод
Аллергическая сыпь на половом члене
Аллергическая сыпь на руках
Аллергическая сыпь подмышками
Аллергическая сыпь у детей
Аллергическая сыпь у новорожденного
Аллергические реакции у детей сыпь на спине ребенка
Аллергия аллергическая сыпь
Аллергия на лице сыпь
Аллергия сыпь
Аллергия сыпь зуд
Аллергия сыпь стройматериалы
Анальное отверстие сыпь
Ангина красная сыпь на небе
Белая мелкая сыпь на лице
Белая сыпь
Белая сыпь вокруг головки
Белая сыпь и зуд на руках
Белая сыпь на влагалище
Белая сыпь на влагалище женщины
Белая сыпь на головке
Белая сыпь на головке полового члена
Белая сыпь на головке члена
Белая сыпь на губах
Белая сыпь на губах и во рту
Белая сыпь на коже
Белая сыпь на коже всего тела
Белая сыпь на крайней плоти члена
Белая сыпь на лице
Белая сыпь на лице и теле
Белая сыпь на пенисе
Белая сыпь на руках
Белая сыпь на спине
Белая сыпь на члене
Белая сыпь на языке
Беременности сыпь на животе
Беременность и сыпь
Беременность сыпь
Беременность сыпь зуд
Беременностьь сыпь
Болезненая опухоль горла сыпь на губах
Болезненная опухоль горла сыпь на губах
Болезненная сыпь
Болезненная сыпь на животе
Болезнь красная мелкая сыпь
Болезнь с гнойной сыпью
Боли в суставах пятнистая сыпь зуд
Боль в горле сыпь
Боль в горле сыпь корь
Боль в горле сыпь краснуха
Боль в руке жжение сыпь пузырьковая
Борьба с угревой сыпью
Бруцеллез сыпь
Быстро избавиться от угревой сыпи
Быстро исчезающая сыпь
Быстро исчезающая сыпь на коже
Быстрое лечение угревой сыпи
Быстроисчезающая сыпь
Быстроисчезающая сыпь на теле
Венерические болезни красная сыпь
Венерические заболевания сыпь
Венерические заболевания сыпь на внутренней стороне бедра
Венерические заболевания сыпь на ногах
Венерические сыпь
Венерическое заболевание красная сыпь
Ветряная оспа сыпь на глазах
Витрум бьюти сыпь
Вич сыпь
Вич сыпь на теле
Внезапная сыпь по всему телу
Внезапная сыпь у детей
Водяная сыпь
Водяная сыпь на руках
Водянистая сыпь на пальцах
Водянная сыпь
Всё об угревой сыпи и прыщах
Вульгарная угревая сыпь
Выпуклая сыпь
Выступила сыпь вокруг головки полового члена
Выступила сыпь на теле
Гастроэнтерит сыпь
Гематомной сыпи
Гематомой сыпи
Геморрагическая сыпь
Геморрагическая сыпь у детей
Геморрадическая сыпь у детей
Генерализованная сыпь
Генитальная пузырьковая сыпь
Генитальный герпес пузырьковая сыпь
Герпес сыпь
Герпес сыпь на половом члене
Герпесная сыпь
Герпесная сыпь на теле
Герпесноая сыпи на теле
Герпетическая сыпь
Гинекология застужены сыпь на лице
Гнойная сыпь в области паха
Гомеопатические леарства для лечения угревой сыпи
Гомеопатическое лечение угревой сыпи
Гомеопатия лечение кожной сыпи у ребенка
Гормональная сыпь
Гормональная сыпь грудничка
Гормональная сыпь новорожденных
Гормональные нарушения сыпь
Гормональные таблетки лечение угревой сыпи
Грибок спина плечи сыпь
Грипковые инфекции сыпи
Грудничок гормональная сыпь
Дерматолог консультация сыпь
Дерматология застужены придатки сыпь
Детская сыпь на руках
Детские инфекции с сыпью
Детские инфекционные заболевания сыпь
Детские инфекционные заболевания сыпь на теле и лице
Детские кожные заболевания сыпи
Детские кожные сыпи
Детские сыпи
Дечение угревой сыпи регенин
Диабет зудящая сыпь
Диагностика заболеваний по сыпи
Динта от угревой сыпи
Дисбактериоз сыпь
Дисбактериоз угревая сыпь
Дифдиагноз инфекционных сыпей
Дифтерия сыпь
Дифференциальный диагноз сыпи
Дифференциальный диагноз сыпи при инфекционных заболеваниях
Дифференцированная диагностика сыпи
Дифферинцированная диагностика сыпи
Еле заметная сыпь
Ентеровирус сыпь
Жёлтая сыпь под носом у новорождённых
Желтоватая сыпь зуд крайней плоти
Желтоватая сыпь крайней плоти
Желтушка сыпь
Жкт акне угревая сыпь
Заболевание кишечника сопроваждается сыпью
Заболевания кожи лица угревая сыпь прыщи
Заболевания мужских половых органов сыпь
Звёздная сыпь
Зимой на ушах сыпь
Зод в паху с сыпью
Зуд в паху с сыпью
Зуд в члене сыпь на коже
Зуд красная сыпь паховые складки
Зуд красная сыпь под мышками
Зуд красная сыпь под мышками на шее в паху
Зуд по всему телу без сыпи
Зуд по всему телу нет сыпи
Зуд по всему телу при отсутствии сыпи
Зуд сифилисная сыпь
Зуд сифилисной сыпи
Зуд сыпь между пальцами
Зуд сыпь под мышками
Зудит сыпь на руках
Зудящая водяная сыпь
Зудящая водяная сыпь на руках
Зудящая сыпь
Зудящая сыпь на боку
Зудящая сыпь на внутренних половых губах
Зудящаяся сыпь
Избавиться от аллергической сыпи
Избавиться от следов угревой сыпи
Избавиться от угревой сыпи
Избавление от сыпи на лице
Избавление от угревой сыпи
Избавление от угревой сыпи навсегда
Интоксикация сыпь
Инфекционные заболевания с сыпью
Кариес угревая сыпь
Кашель сыпь
Кашель сыпь по всему телу
Кишечник мелкая сыпь
Кишечник угревая сыпь
Клиника лечение угревой сыпи
Клиника угревой сыпи
Кожная сыпь
Кожная сыпь беременных
Кожная сыпь на руке
Кожная сыпь на ягодицах у ребенка
Кожная сыпь от прививки
Кожная сыпь при беременности
Кожная сыпь у ребенка
Кожно венерическая сыпь
Кожные болезни сыпи
Кожные заболевания сыпь
Кожные сыпи
Кожные сыпи у детей
Кожные сыпь и боль в пояснице
Конглобатная угревая сыпь
Конгломатная угревая сыпь
Коревая сыпь
Коревая сыпь картинка
Корь локализация сыпи
Корь сыпь
Корь сыпь имеет
Корьевая сыпь
Косметолог угревая сыпь инъекция
Кошка угревая сыпь
Красная гнойная сыпь на спине
Красная зудящая сыпь
Красная мелкая сыпь по телу у ребенка
Красная сыпь
Красная сыпь в волосяной части
Красная сыпь в волосяной части паха
Красная сыпь в области груди шей и подмышек
Красная сыпь в области паха
Красная сыпь в паху
Красная сыпь в паху на лобке
Красная сыпь дрожжевые грибы
Красная сыпь на бедрах
Красная сыпь на головке
Красная сыпь на головке полового члена
Красная сыпь на головке полового члена уреплазма
Красная сыпь на головке члена
Красная сыпь на горле
Красная сыпь на животе
Красная сыпь на ладонях
Красная сыпь на ладонях холода
Красная сыпь на лице новорожденного
Расстройство выщипывания кожи (раздражение кожи): симптомы, лечение и причины
Многие люди время от времени ковыряют свою кожу, но иногда это переходит границу в состояние, называемое расстройством выщипывания кожи (экскориация).
Когда это происходит, ковыряние в коже — например, царапание струпа или кожи вокруг ногтей — может стать настолько частым и интенсивным, что вызывает кровотечение, язвы и шрамы.
Некоторые люди с этим заболеванием постоянно чешутся, пытаясь удалить то, что они считают дефектом на своей коже.
Каковы признаки расстройства кожных покровов?
Трудно сказать точно, когда шелушение кожи изменилось с легкой нервной привычки на серьезную проблему, требующую лечения. Можно задать следующие вопросы:
- Нащипывание кожи занимает много времени в течение дня?
- Есть ли у вас заметные шрамы от выдергивания кожи?
- Вы расстраиваетесь, когда думаете о том, сколько вы выбираете кожу?
- Придирается к коже мешает вашей общественной или профессиональной жизни? Например, вы избегаете пляжа или тренажерного зала, потому что люди могут увидеть ваши шрамы? Или вы тратите много времени на то, чтобы прикрыть раны перед работой или общественными мероприятиями?
Как развивается расстройство выдергивания кожи?
Расстройство шелушения кожи бывает как у детей, так и у взрослых.Это может начаться практически в любом возрасте.
Расстройство щипания кожи часто развивается одним из двух способов:
После сыпи, кожной инфекции или небольшой травмы. Вы можете поклевать струп или сыпь, что приведет к еще большему повреждению кожи и препятствует заживлению раны. Более сильный зуд приводит к еще большему выщипыванию и появлению струпьев, и цикл продолжается.
Во время стресса . Вы можете рассеянно пощипать струп или кожу вокруг ногтей и обнаружить, что повторяющиеся действия помогают снять стресс.Затем это становится привычкой.
Расстройство ковыряния кожи считается типом повторяющегося «самоочищения», называемого «повторяющееся поведение, сфокусированное на теле» (BFRB). Другие типы BFRB включают выдергивание или выщипывание волос или ногтей, которые повреждают тело.
Он классифицируется в DSM-V (сборник психиатрических диагнозов) как тип обсессивно-компульсивного расстройства из-за навязчивого побуждения к повторяющемуся поведению.
Лечение
Расстройство шелушения кожи лечится с помощью терапии и лекарств.
Существует два основных вида терапии для освобождения кожи:
Обучение обращению с привычками . Терапевт поможет вам определить ситуации, стрессы и другие факторы, вызывающие шелушение кожи. Тогда ваш терапевт поможет вам найти другие занятия, а не щипать кожу, например, сжать резиновый мяч. Это поможет снять стресс и занять руки.
Контроль стимулов. Эта терапия включает в себя внесение изменений в окружающую среду, чтобы помочь сдержать шелушение кожи.Например, вы можете попробовать надеть перчатки или пластырь, чтобы не чувствовать кожу и не тянуть ее. Или вы можете накрыть зеркало, если появление пятен на лице или прыщей заставляет вас ковырять.
Некоторые психиатрические лекарства иногда используются для лечения расстройства кожного покрова, но ни один из них не одобрен FDA или не признан хорошо зарекомендовавшим себя для этой цели. СИОЗС (селективные ингибиторы обратного захвата серотонина), такие как прозак, являются наиболее изученным классом лекарств от кожных повреждений.
Ранние исследования также начали изучать возможную ценность некоторых противосудорожных препаратов, таких как ламиктал (ламотриджин) и некоторых добавок, таких как N-ацетилцистеин.Были даже исследования, посвященные налтрексону, лекарству, блокирующему опиоиды.
Продолжение
I Если вы подозреваете, что у вас расстройство вздутия кожи, вам может быть трудно найти врача, имеющего опыт работы с подобными проблемами. Учебный центр по трихотилломании ведет список профессионалов, прошедших подготовку по терапии BFRB. Если рядом с вами в списке нет никого, вы также можете поискать терапевта, который лечит обсессивно-компульсивное расстройство. Их часто обучают аналогичным методам лечения.
Также рекомендуется обратиться к лечащему врачу или дерматологу по поводу любых кожных повреждений, ран или шрамов, вызванных повторяющимся сбором.
Причины и лечение письма на коже
Дерматография — это кожное заболевание, при котором у людей появляются приподнятые рубцы после царапин. Популярное название для этого состояния — кожный текст, подходящее описание этой ярко выраженной реакции.
Хотя написание на коже может показаться экзотическим, дерматография — распространенное заболевание, которым страдает от 2 до 5 процентов населения.Она считается одной из наиболее распространенных форм крапивницы и составляет от 7 до 10 процентов всех случаев кожной сыпи и отеков.
При простом дермографизме у людей появляются рубцы после растирания кожи, кратковременного контакта с ней или царапин, но крапивница не чешется.
Краткие сведения о дерматографии:
- Это состояние обычно называют кожным письмом.
- Эпизоды дерматографии обычно быстро проходят.
- У людей с этим заболеванием трение или царапание кожи пальцем приводит к образованию рубцов, напоминающих письмо.
- Крапивница Dermatographia часто появляется на коже черепа, в области гениталий и на подошвах ног.
Изображение предоставлено: R1carver, (21 ноября 2009 г.).
Медицинские работники сходятся во мнении, что дерматография — это аллергическая реакция, когда специфические антитела (IgE и IgM) высвобождаются в ответ на расчесывание, давление или легкое раздражение кожи.Этот ответ вызывает выброс гистаминов, которые вызывают рубцы.
В целом исследователи не ожидают найти сильную генетическую связь с дерматографией, хотя 14 процентов опрошенных в недавнем исследовании сообщили о семейном анамнезе этого состояния.
Письмо на коже часто встречается у молодых людей.
Следующие факторы могут ухудшить состояние:
- упражнения
- тепло
- холод
- стресс
- вибрация
- употребление алкоголя
Более 80 процентов тех, с кем связались исследователи в этом исследовании, заявили, что их симптомы были следующими: хуже ночью.
Поделиться на Pinterest Увлажнение кожи может помочь облегчить симптомы дерматографии, такие как зуд.Реакция развивается быстро в течение 5-7 минут после повреждения кожи. Обычно он исчезает в течение 15–30 минут, хотя иногда рубцы могут длиться дольше.
Рубцы или крапивница появляются там, где кожа была раздражена, натерта или поцарапана, а также в местах, где одежда трется о кожу, например, на воротниках рубашек, манжетах или носках.
Эти выпуклые пятна на коже имеют прямую линию и называются линейными волдырями.Если причиной является общее давление, сыпь более диффузная.
Симптомы дерматографии обычно усиливаются ночью. Алкоголь, стресс и высокие температуры могут усилить зуд и связанный с ним дискомфорт.
Безрецептурные антигистаминные препараты, не вызывающие седативного эффекта, обычно являются первым шагом в лечении дерматографии.
Лекарство, отпускаемое по рецепту, известное как кромолин, также было эффективным в лечении некоторых случаев.
Антигистаминные препараты действуют не на всех людей с кожей письма, но есть альтернативные методы лечения, которые могут помочь с симптомами.
Сторонники альтернативных методов лечения дерматографии рекомендуют:
- соблюдать здоровую диету, уделяя особое внимание свежим фруктам и овощам и низким содержанием жира, обработанным пищевым продуктам
- сохранять водный баланс путем питьевой воды и избегать алкоголя и напитков с добавлением сахара с натуральными продуктами, такими как кокосовое масло или масло ши
- практика ухода за собой, достаточный отдых и забота о теле и уме
- охлаждение зуда холодными компрессами, охлажденным гелем алоэ вера, яблочным уксусом или холодной проточной водой
Людям с этим заболеванием часто советуют избегать продуктов, которые могут способствовать воспалению, включая:
- красное мясо
- обработанное мясо
- жареные продукты
- рафинированные углеводы
- напитки, подслащенные сахаром
Лица, у которых в анамнезе была крапивница, должны обратиться к врачу или дерматологу.
Чтобы подготовиться к приему, человек должен составить запись о вспышках письма на коже и кожных нарушениях.
Необходимо записать:
- одежду, которую носили в то время, поскольку она, возможно, способствовала реагированию
- факторы окружающей среды
- привычки в еде и питье
Это поможет врачам поставить точный диагноз и помочь людям определить потенциальные триггеры их вспышек.
Врач проведет медицинский осмотр и изучит чью-то личную и семейную истории болезни.
Дерматография описывается как индуцибельная крапивница, что означает, что крапивница развивается в ответ на что-то конкретное, например кубик льда у людей, страдающих холодовой крапивницей.
Обычно врач, диагностирующий подозрительные случаи этого состояния, воспроизводит потенциальные триггеры. Следовательно, они могут попробовать почесать кожу человека депрессором для языка.
В некоторых случаях врач может использовать дермаграфометр для измерения реакции кожи на давление.
Одна из самых важных вещей, которые могут сделать люди с дерматографией, — это определить триггеры, ухудшающие их состояние.
Триггеры могут включать жар, активность и эмоциональные обстоятельства. Например, 44 процента участников одного исследования заявили, что стресс может вызвать острые эпизоды письма на коже.
Следующие рекомендации могут помочь уменьшить тяжесть эпизодов дерматографии:
- соблюдать правила ухода за кожей и избегать использования мыла, лосьонов или других продуктов, которые могут сушить или раздражать кожу
- избегать ношения зудящих тканей, таких как шерсть
- часто используйте увлажняющий крем
- следите за тем, чтобы одежда была свободной и не стягивала
- избегайте очень горячего или очень холодного душа или ванны
- будьте осторожны при сушке полотенцем после купания или купания
- употребление большого количества невоспалительных продуктов, таких как морепродукты в омега-3 жирных кислотах, листовой зелени, в том числе капусте и шпинате, помидорах, фруктах и оливковом масле
- пользоваться солнцезащитным кремом и избегать чрезмерного воздействия солнечных лучей
У людей разный опыт дерматографии.У некоторых людей она полностью проходит в течение нескольких месяцев, а у других продолжается годами. Некоторые отчеты предполагают, что для многих людей состояние либо исчезает, либо стабилизируется в достаточной степени, чтобы перестать быть проблемой в течение 1-2 лет.
Согласно исследованию, опубликованному в журнале Европейской академии дерматологии и венерологии , средняя продолжительность дерматографии составляет 6,5 лет. Только 1 из 4 человек с этим заболеванием сообщил о длительных периодах ремиссии за это время.Некоторые люди с этим заболеванием могут ожидать, что они будут иметь это до конца своей жизни.
Почти половина, или 45 процентов, участников одного исследования заявили, что их симптомы были умеренными. Но 44 процента заявили, что это состояние значительно ухудшило их качество жизни. Только 7% заявили, что нормальная жизнь невозможна.
Дерматографизм или написание кожи
Обзор
Что такое дерматографизм?
Дерматографизм — распространенное доброкачественное заболевание кожи.У людей, страдающих этим заболеванием, появляются рубцы или локализованная реакция, напоминающая крапивницу, когда они чешут кожу. Это также может произойти, когда кожа подвергается давлению или трению. Это состояние также называется кожным письмом, дермографией или дерматографической крапивницей.
Насколько распространен дерматографизм?
Дерматографизм поражает от 2% до 5% населения в целом.
Симптомы и причины
Каковы причины дерматографизма?
Дерматографизм, скорее всего, вызван несоответствующим высвобождением гистамина в отсутствие типичного иммунного сигнала.Красные рубцы и крапивница вызваны местным действием гистамина.
Другие причины включают:
- Упражнение
- Тепло
- Напряжение
- Вибрация
- Холодное воздействие
У человека с дерматографизмом может быть аллергия на внешнее вещество. Однако это редкость.
Каковы симптомы дерматографизма?
Симптомы дерматографизма варьируются от человека к человеку. Симптомы дерматографизма включают:
Диагностика и тесты
Как диагностируется дерматографизм?
Дерматографизм появляется в течение 5-7 минут после раздражения кожи.Если поглаживать кожу и появляются крапивницы, они возникают в том же направлении и в той же ориентации, что и раздражение. Врач, скорее всего, воспользуется депрессором для языка, чтобы почесать или надавить на кожу руки или спины и посмотреть, появятся ли рубцы через несколько минут.
Ведение и лечение
Какие методы лечения дерматографизма?
Симптомы дерматографизма обычно проходят в течение 30 минут.Если они не проходят, лечение включает прием антигистаминных препаратов. Кроме того, увлажняющие средства и правильный уход за кожей могут помочь успокоить сухую и зудящую кожу.
Каковы осложнения дерматографизма?
Как правило, дерматографизм не оставляет стойких следов, вызывая лишь незначительное кратковременное раздражение и симптомы.
Профилактика
Как предотвратить дерматографизм?
Дерматографизм можно предотвратить с помощью:
- Ношение свободной одежды
- Избегать взаимодействия с очень горячей водой
- Вытирайте полотенцем после купания
- Воздержание от применения лекарственного средства с разрешения врача, если оно является причиной дерматографизма
Перспективы / Прогноз
Каков прогноз для пациентов с дерматографизмом?
У пациентов с дерматографизмом заболевание может длиться от месяцев до лет или длиться всю жизнь.У многих он проходит через год или два или таким образом, что раздражение кожи не вызывает серьезных симптомов.
Жить с
Кто подвержен риску развития дерматографизма?
Дерматографизм чаще всего встречается у молодых людей. В целом люди с этим заболеванием здоровы и живут нормальной жизнью.
Информация о здоровье детей: Крапивница
Крапивница — это слегка приподнятые красные участки кожи, называемые волдырями (или рубцами). Они возникают группами на любой части тела и могут выглядеть как укусы комаров. Они часто зудят, но иногда и жалят. Медицинское название крапивницы — крапивница ( er-tuh-care-ia ).
Крапивница обычно является признаком аллергической реакции на пищу или укус насекомого. Крапивница очень распространена — у каждого пятого человека в какой-то момент жизни бывает крапивница.
Лечение включает в себя лекарства и избегание известных триггеров. Триггеры могут быть разными для каждого ребенка.
Признаки и симптомы крапивницы
Если у вашего ребенка крапивница, возможно, у него образовались круглые волдыри, похожие на укусы комаров. Волдыри красные снаружи и белые посередине.
- Крапивница обычно очень зудящая, но может и жалить.
- Единичный волдырь часто длится около 24 часов, прежде чем бесследно исчезнет.
- Волдыри появляются группами или группами. Новые партии могут развиваться по мере исчезновения старых участков.
- Часто волдыри соединяются вместе, образуя более крупные вздутия. Площадь пораженной кожи может варьироваться от совсем маленькой до большой, как обеденная тарелка.
- Крапивница обычно проходит в течение нескольких дней, но может длиться и недели.
Крапивница может выглядеть или ощущаться неприятно, но обычно она безвредна.
Анафилаксия
Иногда у детей возникает более серьезная аллергическая реакция, известная как анафилаксия.Симптомы анафилаксии включают:
- затрудненное дыхание и / или шумное дыхание
- хрип или постоянный кашель
- отек языка
- припухлость и / или стеснение в горле
- затрудненная речь или хриплый голос
- потеря сознания и / или коллапс
- становится бледным и вялым (младенцы / дети младшего возраста).
Немедленно вызовите скорую помощь, если у вашего ребенка симптомы анафилаксии.
Если у вашего ребенка в прошлом были анафилактические реакции, вам могут посоветовать всегда иметь при себе автоинжектор адреналина (например, EpiPen). Ваш ребенок также может носить кулон или браслет с медицинским предупреждением, чтобы сообщить другим людям, что может вызвать у них аллергию. реакция. Обсудите это со своим терапевтом.
Что вызывает крапивницу?
Крапивница — это кожная сыпь, обычно вызванная аллергической реакцией. Иногда крапивница может возникать без триггера, но обычно возникает, когда иммунная система реагирует на какое-либо вещество (например, пищу или яд насекомых), как если бы оно было токсичным (ядовитым).Крапивница возникает, когда кровь утечка плазмы из кровеносных сосудов в кожу. Это происходит, когда выделяется химическое вещество, называемое гистамином.
Следующие вещества могут вызвать высвобождение гистамина и крапивницу:
- Укусы или укусы насекомых
- вирусные инфекции (например, простуда или гепатит)
- химических веществ в продуктах питания, лекарствах или растениях.
Для большинства детей каждый приступ крапивницы становится более серьезным и интенсивным, если они неоднократно подвергаются воздействию одного и того же триггера.
Обычно анализы не проводят, потому что часто невозможно выяснить, что вызывает крапивницу у детей.
Уход на дому
В большинстве случаев с крапивницей можно безопасно справиться дома, без необходимости обращения к врачу. Фармацевт может дать вам антигистаминные препараты для облегчения симптомов во время приступа. Лучшее лечение крапивницы — избегать причины или триггера, однако это не так. всегда возможно.
Вы можете помочь вылечить крапивницу у вашего ребенка:
- Избегайте известных триггеров для вашего ребенка
- Избегать вещей, усугубляющих сыпь, таких как солнечный свет, жара и горячий душ
- прикладывать прохладные компрессы (средство для мытья лица, тканевые подгузники или чистое кухонное полотенце, смоченное в прохладной воде), которые могут помочь уменьшить зуд и покалывание.
Когда обратиться к врачу
Если у вашего ребенка крапивница продолжается более шести недель, покажите его терапевту.
Лечение тяжелой или частой крапивницы может включать:
- проверка того, что сыпь не вызвана основным заболеванием
- Лекарства, такие как кортикостероиды, которые могут снизить реакцию иммунной системы на триггеры
- прописывает неседативные антигистаминные препараты для облегчения зуда — они могут быть очень полезны, если принимать их перед сном.
Если крапивница связана с другими симптомами (высокая температура, синяки, пурпурное изменение цвета кожи или боли в суставах), вашего ребенка должен показать врач.
Ключевые моменты, которые следует запомнить
- Крапивница очень распространена и обычно безвредна.
- Крапивница — это кожная сыпь, включающая красные приподнятые волдыри, которые обычно вызывают сильный зуд.
- Этот тип кожной сыпи является аллергической реакцией, что означает, что иммунная система реагирует на вещество, как если бы оно было токсичным.
- Варианты лечения включают отказ от известных триггеров и лекарств, таких как антигистаминные препараты и кортикостероиды.
- Вызовите скорую помощь, если у вашего ребенка симптомы анафилаксии.
Для получения дополнительной информации
Общие вопросы, которые задают нашим врачам
Насколько эффективны антигистаминные препараты?
Антигистаминный препарат не лечит существующие ульи, но он предотвратит ухудшение ульев и предотвратит появление новых ульев.Если ваш ребенок подвергся воздействию известного триггера, лучше всего дать ему антигистаминные препараты как можно скорее.
Есть ли кремы, которые я могу нанести от крапивницы моего ребенка, чтобы остановить? им чешется?
Поговорите со своим фармацевтом о кремах и лосьонах, которые могут помочь уменьшить интенсивность зуда. Самые эффективные кремы будут включать антигистаминные препараты.
Следует ли мне отвести ребенка к специалисту по аллергии, чтобы узнать Причина его крапивницы?
Если вы не можете определить триггер, полезно вести дневник питания и активности.Специалист по аллергии также может провести дополнительное тестирование, чтобы определить наиболее вероятные триггеры крапивницы у вашего ребенка.
Разработано отделениями общей медицины и дерматологии Королевской детской больницы. Мы признательны потребителям и опекунам RCH.
Отзыв написан в июле 2018 г.
Kids Health Info поддерживается Фондом Королевской детской больницы. Чтобы сделать пожертвование, посетите www.rchfoundation.org.au.
Экзема и крапивница | Аллергическая сыпь
Существует два основных типа кожной аллергии: экзема, аллергическая сыпь (атопический дерматит) и крапивница (крапивница или ангионевротический отек). Оба являются аллергическими реакциями, когда симптомы возникают на коже или непосредственно под ней.
Экзема
Экзема или атопический дерматит — это кожное заболевание, обычно вызываемое аллергией, при котором кожа становится красной, зудящей и перерастает в аллергическую сыпь. Наиболее распространенный тип экземы известен как атопический дерматит или атопическая экзема.Атопия относится к группе заболеваний с часто наследуемой тенденцией к развитию других аллергических состояний, таких как астма и сенная лихорадка.
Число случаев атопической экземы растет, от 9 до 30% населения США. Это особенно часто встречается у маленьких детей и младенцев. Хотя многие младенцы, у которых развивается это заболевание, перерастают его к своему второму дню рождения, у некоторых симптомы продолжают появляться и исчезать на протяжении всей жизни. Правильное лечение может контролировать болезнь у большинства больных.
Лечение экземы
Ключом к лечению экземы является контроль зуда. Триггерами, которые могут усилить зуд, являются грубая одежда, воздействие аллергенов (таких как продукты питания или пылевые клещи), потоотделение, использование раздражающих продуктов (включая мыло и лосьоны), местные кожные инфекции или эмоциональное расстройство.
Есть несколько способов контролировать зуд:
- Избегайте грубой или тесной одежды. Лучше всего подойдет чистый, дышащий мягкий хлопок.
- Выстирайте новую одежду несколько раз перед тем, как надеть ее.
- При стирке одежды используйте обычный стиральный порошок (не ферментные моющие средства) и обязательно тщательно ополосните.
- По возможности избегайте мыла и ванн. Используйте заменители мыла.
- Примите быстрый душ или ванну с чуть теплой водой.
- Промокните (никогда не трите) после купания.
- После купания нанесите смазывающий увлажняющий крем, пока кожа еще влажная. Наносите увлажняющий крем несколько раз в день на очень сухие участки кожи.
- Антигистаминные препараты почти всегда помогают контролировать зуд, и их следует принимать регулярно, ежедневно. Это то место, где может быть полезным прием седативных антигистаминных препаратов перед сном.
- Кремы или мази с кортикостероидами для местного применения, наносимые на участки с сыпью (в соответствии с предписаниями), помогут контролировать сыпь и зуд. Они также наиболее эффективны, если наносить их после умывания и до того, как кожа высохнет. Когда сыпь пройдет, можно уменьшить использование крема. Сильные стероиды никогда не следует наносить на лицо, если аллерголог или дерматолог не даст конкретных инструкций.Обратитесь к врачу, если вы не знаете, какой у вас рецепт.
- Если кожа сильно покраснела или появился гной, это может означать инфекцию, и вам следует немедленно обратиться к врачу. Если вы не избавитесь от инфекции, состояние вашей кожи не улучшится.
Ульи
Крапивница — это красные, зудящие, опухшие участки кожи. Они часто появляются в кластерах, причем новые кластеры появляются по мере того, как исчезают другие. Крапивница может возникнуть внезапно, пройти через один-два часа или длиться до 24 часов.20% населения хотя бы раз в жизни болели крапивницей.
Причины крапивницы?
Крапивница часто вызывается продуктами питания или лекарствами. К наиболее распространенным продуктам, вызывающим крапивницу, относятся арахис, древесные орехи (миндаль, грецкие орехи и т. Д.) И моллюски (крабы, креветки, устрицы и т. Д.). Обычные лекарства, связанные с крапивницей, включают пенициллин, сульфамид, фенобарбитал и аспирин.
Типы крапивницы, не вызванной аллергией:
- Холинергическая крапивница — это медицинский термин, обозначающий крапивницу, которая появляется после деятельности, которая увеличивает температуру тела, например, использования горячей ванны, физических упражнений, лихорадки или эмоционального стресса.Крапивница обычно возникает, когда кожа остывает после согревания.
- Крапивница, вызванная холодом, возникает после воздействия холодного ветра или воды и часто появляется на губах или во рту.
- Солнечные крапивницы возникают в результате воздействия солнечных лучей или солнечных лучей, и реакция может возникнуть в течение одной-трех минут.
- Физические упражнения могут вызвать крапивницу. При крапивнице, вызванной физической нагрузкой, у некоторых людей может развиться обструкция легких и они могут потерять сознание. Эта тяжелая реакция называется анафилаксией и может быть фатальной.
- Хроническая крапивница — это крапивница, которая продолжается ежедневно или часто в течение более четырех недель.
Лечение крапивницы
Если крапивница провоцируется продуктами питания или лекарствами, избегание болезни — единственный метод лечения. Для лечения симптомов используются антигистаминные препараты для лечения повторяющихся эпизодов. Многие новые неседативные антигистаминные препараты были одобрены для лечения крапивницы. Если вы страдаете крапивницей, специалист по аллергии специально обучен диагностировать и составить план лечения, который лучше всего подходит для вас.
Не болейте крапивницей, вызванной невылеченной аллергией. Назначьте встречу сегодня с одним из наших сертифицированных аллергологов и двигайтесь к более ясному завтра.
Американский остеопатический колледж дерматологии (AOCD)
Крапивница — это медицинское название ульев . Это рубцы; розовые припухлости, появляющиеся на любом участке кожи. Они чешутся, и каждый улей длится несколько часов, прежде чем исчезнет, не оставляя следов.Новые ульи появляются по мере того, как старые участки исчезают. Они могут быть размером с горошину или соединяться, чтобы покрывать широкие участки тела. Хотя зуд может быть сильным, кожа обычно не покрыта корками и не повреждена. У некоторых людей ульи горят или жалят.
Ульи очень распространены: у 10-20 процентов населения есть хотя бы один эпизод в своей жизни. Крапивница иногда может возникать в более глубоких тканях глаз, рта, рук или гениталий. На этих участках может появиться пугающий отек, который обычно проходит менее чем за 24 часа.Этот отек называется ангионевротический отек .
Во многих случаях однократный приступ крапивницы вызван инфекцией или вирусом, и они проходят в течение нескольких дней или недель. У некоторых людей возникают повторяющиеся приступы, которые возникают как аллергическая реакция на различные вещи (продукты, чаще всего орехи, шоколад, рыбу, помидоры, яйца, свежие ягоды и молоко, укусы насекомых и лекарства). В этом случае они обычно прорываются в течение нескольких часов после воздействия. Обычно пациенты сами выясняют причину и даже не обращаются к врачу.
У некоторых людей рецидивирующая крапивница может развиваться от солнечного света, холода, давления, вибрации или физических упражнений. Это называется физической крапивницей. Если крапивница развивается из-за царапин или сильного трения кожи, это называется дерматографизмом . Это наиболее распространенная физическая крапивница, которой страдают около 5 процентов населения. Не всегда чешется. Это состояние иногда встречается вместе с другими формами крапивницы.
Некоторые люди реагируют крапивницей на все, что вызывает у них жар или потливость.Это может быть солнечный свет, упражнения, горячие ванны, покраснение или гнев. Это крошечные ульи с сильным зудом и большим красным пятном вокруг них, называемые холинергической крапивницей.
Крапивница от давления проявляется как глубокий рубец в области длительного надавливания. Редкие люди реагируют на холод. Еще реже — реакция на солнечный свет.
Иногда у человека сохраняется крапивница в течение многих лет. Эта крапивница, называемая хронической крапивницей, может быть одной из самых неприятных проблем, которые дерматологи видят у своих пациентов.Это определяется как крапивница, длящаяся более 6 недель. Такие пациенты очень несчастны и обеспокоены этой проблемой, часто обращаясь к нескольким специалистам. Ни пациент, ни врач не могут определить причину появления крапивницы. Пациенты часто говорят: «Это должно быть что-то, вызывающее эти ульи». Некоторым пациентам трудно принять истину.
В подавляющем большинстве случаев хроническую крапивницу вызывает не «что-то», а «ничто». То есть примерно в 95% случаев хронической крапивницы крапивница является «идиопатической» (медицинский термин, означающий отсутствие видимой причины).Поскольку эти 5% случаев имеют причину, стоит обратиться к врачу, чтобы определить, присутствует ли какое-либо основное заболевание (например, проблемы с щитовидной железой, проблемы с печенью, кожные заболевания, синусит) или есть ли аллергическая причина (например, реакция к лекарству, насекомым, пище и т. д.). Это может быть достигнуто путем сбора анамнеза и физического обследования, нескольких анализов крови и мочи и иногда биопсии кожи . У некоторых пациентов с хронической крапивницей и повышенным уровнем антител к щитовидной железе в крови улучшается состояние при добавлении щитовидной железы, даже если функция щитовидной железы в норме.
Примерно у половины пациентов с хронической идиопатической крапивницей объяснение состоит в том, что иммунная система организма в некотором смысле сверхактивна. Крапивница является «аутоиммунной». Иммунная система атакует нормальные ткани тела и в результате вызывает крапивницу. Мы знаем, что у некоторых больных крапивницей есть другие признаки аутоиммунных проблем. У некоторых есть аутоиммунное заболевание щитовидной железы, витилиго, , опухшие суставы или определенные отклонения в крови (особенно тест ANA). Недавно появился новый метод лечения аутоиммунной крапивницы.Это использование гидроксихлорохина , лекарства, которое первоначально использовалось от малярии. В клинических испытаниях 83% улучшились или полностью исчезли при использовании в течение трех или более месяцев.
Итак, у многих пациентов с хронической крапивницей нет никакого воздействия (лекарства, пищи, насекомых, химического вещества), виновных в крапивнице. Пациент должен понять и принять это для своего идеального лечения. По сути, все, что нужно сделать, это лечить крапивницу. Основное лечение крапивницы — антигистаминные препараты , и они будут работать, если их правильно использовать.Общие причины недостаточной эффективности антигистаминных препаратов: 1) используемый антигистаминный препарат недостаточно сильный 2) антигистаминный препарат не используется в достаточно высокой дозе 3) антигистаминные препараты не применяются в течение достаточно длительного периода.
Наиболее хорошо переносимым начальным лечением являются неседативные антигистаминные препараты, такие как фексофенадин, лоратидин и цетиризин. Если они не устраняют крапивницу, на ночь добавляют антигистаминные препараты седативного действия (дифенгидрамин, гидроксизин, ципрогептадин или доксепин).Могут потребоваться высокие дозы, и это вызовет седативный эффект. К счастью, у большинства пациентов седативный эффект снижается после того, как они в течение некоторого времени регулярно принимают препарат.
Если это не сработает, некоторые врачи могут попробовать короткий курс кортизона (стероиды), чтобы полностью избавиться от крапивницы. Тогда пациент может поддерживать эффект с помощью более безопасных антигистаминных препаратов, поскольку стероиды имеют значительные побочные эффекты при длительном применении.
Препарат циклоспорин , применяемый при псориазе и трансплантации почек, почти всегда эффективен в лечении даже самых тяжелых случаев хронической крапивницы в низких дозах.Однако при длительном приеме он вызывает серьезные побочные эффекты.
К антигистаминным препаратам можно добавлять и другие лекарства, но эти нестандартные методы лечения не всегда эффективны. Однако, если ульи не реагируют, стоит попробовать. Примерами являются противокислотные таблетки (циметидин, ранитидин), дапсон и сульфасалазин (противовоспалительные антибиотики), нифедипин (лекарство от кровяного давления), Accolate (лекарство от астмы), колхицин (лекарство от подагры) и несколько других.
Важно, чтобы пациенту давали достаточно лекарств (антигистаминных препаратов, возможно, в сочетании с другими лекарствами), чтобы подавить крапивницу. Независимо от того, что контролирует крапивницу у пациентов, должен быть ежедневный режим, прием лекарств каждый день, независимо от того, есть ли у них крапивница в любой конкретный день. Идея состоит в том, чтобы предотвратить появление ульев.
Некоторые врачи предлагают продолжать прием лекарств в течение длительного времени — возможно, даже через месяц после исчезновения крапивницы.Опять же, исключением являются препараты кортизонового / стероидного типа, которые сначала следует использовать только в течение коротких периодов времени, чтобы успокоить крапивницу. Помните, что нужно работать в тесном сотрудничестве со своим врачом, чтобы найти режим лечения, который подавляет крапивницу, пока она не исчезнет сама по себе.
Вернуться к индексу
Медицинская информация, представленная на этом сайте, предназначена только для образовательных целей и является собственностью Американского остеопатического колледжа дерматологии.Он не предназначен и не подразумевает замену профессиональной медицинской консультации и не должен создавать отношения между врачом и пациентом. Если у вас есть конкретный вопрос или беспокойство по поводу поражения или заболевания кожи, обратитесь к дерматологу. Любое использование, воссоздание, распространение, пересылка или копирование этой информации строго запрещено, если иное не дано письменным разрешением Американского остеопатического колледжа дерматологии.
Ветряная оспа: борьба с зудом | Michigan Medicine
Введение
Когда вы или ваш ребенок болеете ветряной оспой, сыпь, которая появляется, может быть очень неприятной.
Ключевые моменты
- Хотя степень тяжести сыпи варьируется от человека к человеку, всем больным ветряной оспой необходимо свести к минимуму расчесывание сыпи, чтобы предотвратить:
- Инфекция от бактерий под ногтями или на коже рук.
- Рубцы.
- Вы можете лечить зуд от ветряной сыпи в домашних условиях с помощью ванн и некоторых безрецептурных лекарств и лосьонов.
- Проконсультируйтесь с лечащим врачом, прежде чем давать ребенку эти лекарства.
Вернуться к теме:
Ветряная оспа
Как уменьшить зуд?
Домашние методы лечения могут помочь уменьшить зуд при ветрянке. Попробуйте следующие советы, чтобы вам или вашему ребенку было удобнее и держать царапины под контролем.
Ванны
Ванны от теплых до прохладных могут уменьшить зуд. Принимайте ванну в течение 20-30 минут так часто, как это необходимо, чтобы оставаться чистой и успокаивать зудящую кожу. Всегда оставайтесь с маленькими детьми, когда они находятся в ванне.
- Не используйте мыло или используйте только мягкое мыло. Мыло, предназначенное для чувствительной кожи или рекомендованное для младенцев, обычно мягкое.
- Добавьте горсть измельченной в порошок овсянки в ванну. Или вы можете попробовать овсяное средство для ванн, например Aveeno.
- Промокните кожу насухо после купания. Не трите кожу.
Компрессы
Вы можете прикладывать холодные компрессы к зудящим участкам.
- Используйте мягкую впитывающую ткань, например мягкую мочалку.Смочите салфетку прохладной водой и приложите прохладный компресс непосредственно к коже.
- Вы также можете приготовить пасту из овсянки и нанести ее на зудящие участки. Возьмите немного измельченной в порошок овсянки и смешайте ее с небольшим количеством теплой воды, чтобы получилась паста. Намажьте пасту на бумажное полотенце. Приложите полотенце липкой стороной к зудящему участку кожи. Подержите там от 10 до 15 минут. Затем аккуратно умойтесь и промокните кожу насухо.
Лосьоны
Можно использовать успокаивающие лосьоны, которые помогут высушить волдыри при ветрянке.Но посоветуйтесь со своим врачом, прежде чем использовать лосьоны, содержащие антигистаминные препараты. Вы можете попробовать лосьоны с:
- Фенолом, ментолом и камфорой, например лосьон с каламином.
- Овсяные хлопья, например лосьон Aveeno.
Предотвратить раздражение кожи
Некоторые общие правила гигиены могут помочь предотвратить раздражение кожи и царапины.
- Носите свободную хлопковую одежду.
- Ежедневно меняйте одежду и простыни.
- Используйте мягкое моющее средство для стирки, если кажется, что одежда или постельное белье раздражают кожу.
Антигистаминные препараты
Лосьоны или кремы, содержащие антигистаминные препараты, не следует использовать при ветрянке. Но иногда антигистаминные препараты, которые принимают внутрь, помогают уменьшить зуд.
- Принимаемые внутрь антигистаминные препараты могут помочь вам или вашему ребенку не почесать сыпь и волдыри, особенно во время сна.
- Некоторые антигистаминные препараты можно купить без рецепта. Если вы их используете, внимательно следуйте указаниям на этикетке.Перед тем, как давать их ребенку, посоветуйтесь с лечащим врачом.
Помогите детям избежать царапин и инфекций
Сдержать царапины у ребенка может быть особенно сложно. Попробуйте следующие методы, чтобы помочь ребенку не чесать сыпь или предотвратить кожную инфекцию, которая может возникнуть в результате расчесывания:
- Очистите и аккуратно подстригите ногти ребенка.
- Попросите маленького ребенка надеть на руки варежки или чистые хлопчатобумажные носки, чтобы не поцарапать.Или наложите легкие повязки на открытые волдыри.

 У детей до 2-3 лет поражается лицо (за исключением носогубного треугольника), ягодицы, наружная поверхность конечностей. На фоне покраснения появляются небольшие зудящие пузырьки. В возрасте 3-12 лет локализация и характер сыпи изменяются. На коже разгибательных поверхностей конечностей, шеи, запястий наблюдается шелушение, трещины, расчесы;
У детей до 2-3 лет поражается лицо (за исключением носогубного треугольника), ягодицы, наружная поверхность конечностей. На фоне покраснения появляются небольшие зудящие пузырьки. В возрасте 3-12 лет локализация и характер сыпи изменяются. На коже разгибательных поверхностей конечностей, шеи, запястий наблюдается шелушение, трещины, расчесы;