Беспокоит изжога и боль в груди: что делать | Саико
Это заболевание пищеварительной системы, при котором содержимое желудка забрасывается в пищевод. Примерно половина взрослых людей хотя бы раз испытывала симптомы рефлюкса, но заподозрить заболевание можно, если у человека случается легкий рефлюкс около двух раз в неделю и чаще или тяжелый рефлюкс с забросом пищи в горло раз в неделю.
Такое происходит, если ослабевает сфинктер — замыкающее кольцо между пищеводом и желудком. Сфинктер слабеет при повышенном давлении в животе, поэтому к основным причинам гастроэзофагеальной рефлюксной болезни относят:
- Ожирение и переедание;
- Беременность;
- Грыжа пищеводного отверстия диафрагмы;
- Заболевания соединительной ткани;
- Задержка опорожнения желудка.
Кроме этого, есть дополнительные факторы, которые повышают кислотность содержимого желудка и увеличивают риск рефлюкса: курение, алкоголь, кофе, еда перед сном, особенно жирная и жареная.
Лечение несложное, если вовремя обратиться к врачу и поставить диагноз правильно.
Как проявляется
Самые частые симптомы рефлюкса это:
- Жжение в груди (изжога), которая обычно случается после еды или ночью;
- Боль в груди;
- Бывает сложно глотать;
- Отрыжка кислой жидкостью или пищей;
- Ощущение комка в горле;
- Во время еды болит горло.
Ночной рефлюкс проявляется постоянным кашлем, нарушениями сна, воспалением горла и развитием астмы.
Что будет, если не лечить
Запущенная гастроэзофагеальная рефлюксная болезнь может вызвать хроническое воспаление пищевода и привести к образованию рубцов, язв и даже предраковых изменений из-за постоянного агрессивного воздействия желудочного сока.
Также постоянный заброс содержимого желудка в глотку раздражает слизистую и вызывает хроническую ангину. А самое грозное осложнение — попадание содержимого желудка в дыхательные пути, при этом возможен ожог трахеи и бронхов, который сложно поддается лечению.
В запущенных случаях, такое заболевание лечится хирургически, поэтому так важно вовремя обратиться за помощью специалиста.
Как обнаружить
Поставить диагноз ГЭРБ может терапевт или гастроэнтеролог. Для этого ему потребуется рассказ о симптомах, возможно придется сделать рентген с контрастом или эндоскопию желудочно-кишечного тракта, чтобы понять насколько пострадал пищевод.
Также нужна консультация ЛОРа, чтобы выявить возможные осложнения верхних дыхательных путей, горла и даже носа.
Как лечить
Для лечения рефлюкса, в первую очередь, нужно изменить образ жизни. Для этого надо принимать пищу мелкими порциями, не объедаться. Не стоит ложиться после еды, лучше посидеть или походить в течение 20–30 минут. Также лучше отказаться от алкоголя и никотина, которые увеличивают выработку соляной кислоты желудка и увеличивают риск заброса содержимого в пищевод.
Врач обычно назначает лекарства, которые нейтрализуют кислоту, уменьшают её количество и защищают стенки пищевода от заброса. Но если лечение не поможет, если пациент не изменит образ жизни. В этом случае ГЭРБ лечится хирургически. Главное — вовремя обратиться за помощью не только к терапевту, но и найти опытного оториноларинголога, который поможет избавиться от неприятных проявлений в горле и сможет улучшить ваше самочувствие.
Но если лечение не поможет, если пациент не изменит образ жизни. В этом случае ГЭРБ лечится хирургически. Главное — вовремя обратиться за помощью не только к терапевту, но и найти опытного оториноларинголога, который поможет избавиться от неприятных проявлений в горле и сможет улучшить ваше самочувствие.
Выбрать ЛОРа для записи
Снижение памяти и жжение в груди: в Роспотребнадзоре рассказали о последствиях ковида | 13.12.20
Ярославну Евгению Щедную в городе знают как человека с большим и добрым сердцем. Более пяти лет Евгения вместе со своей командой помогает детям из детских домов и одиноким пенсионерам. Волонтерство уже давно стало частью ее жизни, поэтому она организовала благотворительный фонд «СПАСИБО», который был учрежден совместно с Екатериной Скворцовой. Евгения отвечает за проекты для детей-сирот, а Екатерина заботится о пожилых людях.
Мало кто задумывается, как живут подростки в детских домах. С какими проблемами и трудностями сталкиваются эти дети, и кто помогает им встать на правильный путь? Ярославна Евгения Щедная около пяти лет назад организовала благотворительный фонд «СПАСИБО». Девушка помогает детям-сиротам, одиноким пенсионерам и больным людям. Сегодня она рассказала «Яркубу», чем занимается ее фонд, и как она пришла к благотворительности.
С какими проблемами и трудностями сталкиваются эти дети, и кто помогает им встать на правильный путь? Ярославна Евгения Щедная около пяти лет назад организовала благотворительный фонд «СПАСИБО». Девушка помогает детям-сиротам, одиноким пенсионерам и больным людям. Сегодня она рассказала «Яркубу», чем занимается ее фонд, и как она пришла к благотворительности.
— Шесть лет назад мы волонтерили вместе с друзьями и ездили в один из детских домов, — рассказывает Евгения. — Позже мы решили создать некоммерческую организацию, чтобы помогать воспитанникам из других детских домов города и области. Наша цель — поддержать детей-сирот, которые чувствуют себя одинокими в этом мире. Мы стараемся стать для них друзьями, помогаем встать на правильный путь.
Также волонтеры фонда «СПАСИБО» оказывают поддержку пожилым людям из геронтологического центра. По словам Евгении, в фонде есть две команды — одна занимается с детьми и с выпускниками детских домов, а вторая работает с пожилыми людьми. Волонтеры навещают бабушек и дедушек, читают им стихи, гуляют с ними, организуют концерты.
Волонтеры навещают бабушек и дедушек, читают им стихи, гуляют с ними, организуют концерты.
Также в фонде существует несколько проектов. Например, «Мужской клуб» — сообщество воспитанников и выпускников детских домов. Молодые люди встречаются на нейтральной территории, с мальчиками беседуют представители ярославской культурной среды. Спикеры дают ребятам советы как найти работу, с чего начать свой бизнес и так далее. Аналогичный проект есть и для девочек, он называется «Не просто пижамы».
«Выход есть» — проект для мам детей-инвалидов. Он ориентирован на помощь малоимущим семьям (матерям-одиночкам, которые воспитывают детей-инвалидов, выпускницам детских домов).
Проект «Ты не один» создан специально для пожилых людей. Им волонтеры привозят одежду и обувь.
— Самый первый наш проект «Сочиняй мечты», — вспоминает Евгения. — Он направлен на развитие талантливых детей из детских домов. В рамках этого проекта мы организуем выезды на спортивные мероприятия, музыкальные и театральные концерты, привлекаем ребят в волонтерскую деятельность.
Также Евгения и ее коллеги помогают одиноким пенсионерам, которые вынуждены выживать на маленькую пенсию и еле сводят концы с концами. Таким людям они привозят еду и вещи первой необходимости.
Вступить в фонд может любой желающий. Главное требование — быть открытым и ответственным и не боятся общаться с людьми, которые оказались в сложной жизненной ситуации.
Евгения признается, что работать волонтером частенько бывает трудно психологически. За шесть лет девушка пережила вместе со своими подопечными сотни трогательных историй и личных драм. Начинающим волонтерам девушка советует пройти специальные курсы, чтобы научиться правильно общаться с людьми, помогать им и поддерживать, но при этом контролировать свои эмоции.
— У каждого ребенка свой путь, своя жизненная история, которая так или иначе изменила и меня, — рассуждает Евгения. — Меня в сиротах больше всего трогает то, что они продолжают любить своих родителей, которые их бросили. Они не перестают их любить, не перестают их принимать. Даже после детского дома они возвращаются к родителям и все им прощают. Для них это непростое решение, но у них есть силы, чтобы его принять. В этих чувствах детей к родителям я вижу особую силу, ведь детям очень сложно справиться с предательством, но они готовы забыть все плохое и начать жизнь с чистого листа.
У фонда «СПАСИБО» есть свой сайт, там вы можете оставить пожертвование или вступить в ряды волонтеров.
Как проходит реабилитация у переболевших COVID-19 – Москва 24, 06.05.2020
Какие осложнения могут возникнуть у переболевших коронавирусом
Московские врачи разрабатывают реабилитационные программы для людей, которые перенесли коронавирус. Как правило, после выписки из больницы лечение не заканчивается, поскольку существует риск осложнений из-за длительного пребывания на искусственном дыхании, сообщает телеканал Москва 24.
Как правило, после выписки из больницы лечение не заканчивается, поскольку существует риск осложнений из-за длительного пребывания на искусственном дыхании, сообщает телеканал Москва 24.
К примеру, Михаил Нефедов переболел коронавирусом после путешествия на круизном лайнере. Несколько недель лежал в больнице. И вот уже месяц дома, но полностью здоровым себя пока не считает.
«На КТ показало, что у меня еще 25% легких не восстановилось. Я занимаюсь дыхательной гимнастикой, надуваю шарики, сейчас перешел к спортивным упражнениям», – отметил Михаил.
Наталья Скунцева только ждет результатов теста на коронавирус. Но тоже каждый день проводит дыхательную разминку. У ее мужа Федора своя тренировка – вместо шарика надувает пластиковую бутылку. Сейчас супруги находятся на карантине.
«Это расправляет легкие и помогает привести их в норму. Кашель небольшой, жжение в груди. Может быть, вирус засел в клетках и как-то себя там себя показывает», – рассказали супруги.
Врачи еще только изучают последствия, которые могут быть в тканях после заражения коронавирусом. У заболевшего COVID-19 легкие словно в дымке. Это называют эффектом матового стекла. У многих переболевших также нашли в легких плотную жидкость. Объяснить ее происхождение медики пока не могут. Но уже стало ясно: возбудитель вируса сильно поражает сосуды.
У заболевшего COVID-19 легкие словно в дымке. Это называют эффектом матового стекла. У многих переболевших также нашли в легких плотную жидкость. Объяснить ее происхождение медики пока не могут. Но уже стало ясно: возбудитель вируса сильно поражает сосуды.
«Очень важный вопрос, который вы затронули: какие будут остаточные изменения после перенесенной пневмонии, после перенесенной инфекции. Да, не скрою, есть опасения, что могут быть значительные фиброзные изменения, но совершенно точно важны реабилитационные действия, которые сейчас нужно разрабатывать», – отметил врач-пульмонолог Кирилл Зыков.
Получается, на легких остается шрам. Это как заплатка от травмы, которую нанес коронавирус. Врачи объясняют, что полностью выполнять свою функцию этот участок органа никогда не сможет.
«Ничего сделать нельзя, они вынуждены всю жизнь, возможно, страдать от каких-то вещей, которые снижают толерантность к физнагрузкам. Если легкое работает на полную, вы можете и пройтись, и пробежаться, а если часть легкого убираем, то и устойчивость к физнагрузкам падает», – сообщил врач-терапевт, кардиолог Филипп Кузьменко.
Адаптироваться можно, правда, инструкция по реабилитации пока еще в разработке. А поправляться людям нужно уже сейчас. И чем тяжелее протекало заболевание, чем больше у пациента хронических заболеваний и факторов риска, тем делать это сложнее.
Ранее американские ученые заявили о возможности COVID-19 вызывать психические отклонения. Специалисты считают, что сейчас крайне важно отслеживать состояние тех, кто перенес заболевание в детском и зрелом возрасте, чтобы оценить воздействие COVID-19 на поведение человека и на работу мозга.
Читайте также
Дифференциальная диагностика болей и жжения за грудиной: гастроэзофагеальная рефлюксная болезнь или стенокардия?
Известно, что гастроэзофагеальная рефлюксная болезнь (ГЭРБ) и ишемическая болезнь сердца (ИБС) являются наиболее распространенными причинами торакалгии.
Статья посвящена проблеме дифференциальной диагностики болей и жжения в загрудинной и прекардиальной областях при этих заболеваниях. В качестве иллюстрации приведены два случая из практики, каждый из которых наглядно демонстрирует сложность и важность поиска источника болей в грудной клетке для их адекватной медикаментозной коррекции.
В качестве иллюстрации приведены два случая из практики, каждый из которых наглядно демонстрирует сложность и важность поиска источника болей в грудной клетке для их адекватной медикаментозной коррекции.
Дифференциальная диагностика повторяющейся боли в груди является одной из самых ответственных клинических задач, и решение ее практически всегда связано с достаточными сложностями. В настоящее время в связи с широкой распространенностью ишемической болезни сердца и гастроэзофагеальной рефлюксной болезни чаще всего приходится дифференцировать боли за грудиной по принадлежности к одному из этих двух заболеваний. Хотя не стоит забывать и о том, что до 35 % (по данным некоторых авторов, до 50 % [3]) больных с ИБС имеют рефлюксэзофагит той или иной степени выраженности. И в этом случае разграничение симптомов ГЭРБ и ИБС у каждого конкретного пациента особенно важно, учитывая значительную опасность для пациента ангинальных проявлений, требующих принятия срочных лечебных мер, и сравнительно неопасный пищеводный компонент болей в грудной клетке. Проблеме дифференциальной диагностики торакалгии посвящено множество публикаций [1, 5–9], авторы которых подробно рассматривают условия возникновения и характер коронарогенных болей и болей, имеющих место при ГЭРБ. Обращает на себя внимание значительное сходство этих болей: загрудинная локализация, жгучий, давящий характер, иррадиация в нижнюю челюсть, плечо, межлопаточную область, наличие сопутствующих вегетативных реакций. В таких случаях следует тщательно детализировать жалобы, отметить связь болей с приемом пищи и ее характером, физической или эмоциональной нагрузкой, положением тела. Помогает также внимательное изучение анамнеза заболевания. Но практически все авторы считают, что дифференциальная диагностика загрудинных болей, основанная только на клинических данных, невозможна. С одной стороны, пациенты поразному описывают свои ощущения в зависимости от своего отношения к болезни, порога болевой чувствительности и даже возраста. С другой стороны, многое зависит от интерпретации жалоб врачом, его «нацеленности» на ГЭРБ или ИБС.
Проблеме дифференциальной диагностики торакалгии посвящено множество публикаций [1, 5–9], авторы которых подробно рассматривают условия возникновения и характер коронарогенных болей и болей, имеющих место при ГЭРБ. Обращает на себя внимание значительное сходство этих болей: загрудинная локализация, жгучий, давящий характер, иррадиация в нижнюю челюсть, плечо, межлопаточную область, наличие сопутствующих вегетативных реакций. В таких случаях следует тщательно детализировать жалобы, отметить связь болей с приемом пищи и ее характером, физической или эмоциональной нагрузкой, положением тела. Помогает также внимательное изучение анамнеза заболевания. Но практически все авторы считают, что дифференциальная диагностика загрудинных болей, основанная только на клинических данных, невозможна. С одной стороны, пациенты поразному описывают свои ощущения в зависимости от своего отношения к болезни, порога болевой чувствительности и даже возраста. С другой стороны, многое зависит от интерпретации жалоб врачом, его «нацеленности» на ГЭРБ или ИБС. Значительную помощь в таких случаях оказывает одновременное суточное рН и ЭКГмониторирование [2], однако даже использование такого информативного метода исследования не всегда дает ответы на все вопросы: у части больных причины болей в груди остаются невыясненными [3, 4].
Значительную помощь в таких случаях оказывает одновременное суточное рН и ЭКГмониторирование [2], однако даже использование такого информативного метода исследования не всегда дает ответы на все вопросы: у части больных причины болей в груди остаются невыясненными [3, 4].
Приводим два случая из практики, каждый из которых ярко иллюстрирует вышеизложенные теоретические положения.
Больная Б., 58 лет, обратилась в Воронежский базовый военный госпиталь с жалобами на жжение за грудиной, изжогу, отрыжку воздухом и горечью, тяжесть и чувство распирания в эпигастрии и правом подреберье через 1 час после еды. При умеренной физической нагрузке (подъем по лестнице на 3й этаж) и эмоциональном напряжении пациентка отмечала дискомфорт в прекардиальной области, выраженную одышку. Также ее беспокоили эпизоды сердцебиения, возникающие вне связи с физической нагрузкой.
Из анамнеза: около двадцати лет назад пациентка перенесла острую язву луковицы двенадцатиперстной кишки, тогда же был диагностирован гиперацидный гастрит. В дальнейшем неоднократно лечилась амбулаторно по поводу обострений заболевания, однако повторного образования язв не отмечалось. Четыре года назад впервые стали беспокоить давящие боли и жжение за грудиной с иррадиацией в левую лопатку. При стационарном обследовании были диагностированы ИБС, стенокардия напряжения, ФК II. В течение последних 4 лет пациентка постоянно принимает кардикет в дозе 20–40 мг в сутки, периодически при болях в области сердца и ощущении жжения за грудиной — дополнительно нитросорбид сублингвально с умеренно выраженным положительным эффектом. Сопутствующие заболевания: хронический бескаменный холецистит, хронический тиреоидит, хронический ларингит, хронический бронхит.
В дальнейшем неоднократно лечилась амбулаторно по поводу обострений заболевания, однако повторного образования язв не отмечалось. Четыре года назад впервые стали беспокоить давящие боли и жжение за грудиной с иррадиацией в левую лопатку. При стационарном обследовании были диагностированы ИБС, стенокардия напряжения, ФК II. В течение последних 4 лет пациентка постоянно принимает кардикет в дозе 20–40 мг в сутки, периодически при болях в области сердца и ощущении жжения за грудиной — дополнительно нитросорбид сублингвально с умеренно выраженным положительным эффектом. Сопутствующие заболевания: хронический бескаменный холецистит, хронический тиреоидит, хронический ларингит, хронический бронхит.
При подробном расспросе было установлено, что, имея длительный гастроэнтерологический анамнез, пациентка поразному характеризует собственно изжогу и жжение за грудиной. По ее словам, во втором случае «в груди все выгорает». Этот симптом расценивался ею как проявление стенокардии, что побуждало ее принимать все более высокие дозы нитратов. Подобное жжение за грудиной, а также отрыжка воздухом и горечью стали особенно часто беспокоить ее в течение последних трех лет, а та изжога, которая отмечалась 10–20 лет назад, наоборот, стала достаточно редкой. В качестве «борьбы с отрыжкой и горечью во рту» пациентка самостоятельно принимала различные антисекреторные препараты с регулярностью 2–3 раза в неделю и антациды, эффект от которых в течение трех лет приема постепенно уменьшался.
Подобное жжение за грудиной, а также отрыжка воздухом и горечью стали особенно часто беспокоить ее в течение последних трех лет, а та изжога, которая отмечалась 10–20 лет назад, наоборот, стала достаточно редкой. В качестве «борьбы с отрыжкой и горечью во рту» пациентка самостоятельно принимала различные антисекреторные препараты с регулярностью 2–3 раза в неделю и антациды, эффект от которых в течение трех лет приема постепенно уменьшался.
Настоящее ухудшение началось за месяц до обращения, когда в связи с возросшей физической и эмоциональной активностью участились эпизоды болей в области сердца и за грудиной, значительно снизилась толерантность к физической нагрузке: подъем по лестнице на 3–4й этаж вызывал выраженную одышку и утомление. Изза занятости пациентка не имела возможности обратиться за медицинской помощью и самостоятельно повысила дозу нитратов до 5 таблеток кардикета 20 мг в сутки. Вскоре боли в загрудинной и прекардиальной областях стали беспокоить реже, однако общее самочувствие ухудшилось, так как жжение за грудиной, отрыжка, горечь во рту, тяжесть и чувство распирания в эпигастрии и правом подреберье после еды стали практически постоянными независимо от вида пищи.
Ежедневный прием антисекреторных и антацидных препаратов не дал улучшения, и больная была вынуждена обратиться к гастроэнтерологу.
В условиях Воронежского базового военного госпиталя было проведено обследование пациентки со следующими результатами.
Объективный статус: состояние удовлетворительное, сознание ясное. Кожные покровы и видимые слизистые обычной окраски. Рост — 150 см, вес — 64 кг. Грудная клетка правильной формы, частота дыхательных движений (ЧДД) — 16 в 1 минуту. Над легкими выслушивается везикулярное дыхание, хрипов нет. Пульс — 78 в 1 минуту, ритмичный, удовлетворительных качеств, артериальное давление (АД) — 130/80 мм рт.ст. Границы относительной сердечной тупости не расширены. Аускультативно тоны сердца умеренно приглушены. Язык влажный, обложен желтоватым налетом. Живот мягкий, пальпация в эпигастрии и правом подреберье умеренно болезненна. Печень не увеличена, селезенка не пальпируется. Физиологические отправления в норме.
Общеклинические анализы крови, мочи, флюорография органов грудной клетки не выявили отклонений от нормы. В биохимическом анализе крови отмечался повышенный уровень холестерина (7,2 мМ/л), остальные показатели (общий белок, билирубин, ACT, АЛТ, мочевина, креатинин, глюкоза, амилаза) в норме. При регистрации ЭКГ в двенадцати отведениях выявлены умеренные изменения миокарда левого желудочка. При эзофагогастродуоденоскопии (ЭГДС): пищевод равномерно перистальтирует, слизистая его в нижней трети значительно гиперемирована, резко отечна, кардия зияет. Желудок содержит умеренное количество слизи, желчь, слизистая его умеренно гиперемирована, отечна. Антральнопилорический отдел и угол желудка формируются правильно. Привратник круглый, зияет, во время исследования отмечается дуоденогастральный рефлюкс. Луковица двенадцатиперстной кишки незначительно деформирована, слизистая ее гиперемирована, отечна. Просвет залуковичных отделов, область большого дуоденального сосочка не изменены.
В биохимическом анализе крови отмечался повышенный уровень холестерина (7,2 мМ/л), остальные показатели (общий белок, билирубин, ACT, АЛТ, мочевина, креатинин, глюкоза, амилаза) в норме. При регистрации ЭКГ в двенадцати отведениях выявлены умеренные изменения миокарда левого желудочка. При эзофагогастродуоденоскопии (ЭГДС): пищевод равномерно перистальтирует, слизистая его в нижней трети значительно гиперемирована, резко отечна, кардия зияет. Желудок содержит умеренное количество слизи, желчь, слизистая его умеренно гиперемирована, отечна. Антральнопилорический отдел и угол желудка формируются правильно. Привратник круглый, зияет, во время исследования отмечается дуоденогастральный рефлюкс. Луковица двенадцатиперстной кишки незначительно деформирована, слизистая ее гиперемирована, отечна. Просвет залуковичных отделов, область большого дуоденального сосочка не изменены.
При УЗИ органов брюшной полости с пробным завтраком выявлена умеренно выраженная гипермоторная дискинезия желчного пузыря.
Клинические проявления и данные ЭГДС дали возможность заподозрить наличие у больной гастроэзофагеальной рефлюксной болезни. Кроме того, для выбора правильной медикаментозной терапии необходимо было определиться, чем вызвано ощущение жжения за грудиной — эпизодами ишемии или желудочнопищеводными рефлюксами. Для решения этого вопроса и верификации диагноза ГЭРБ пациентке было предложено и после получения информированного согласия проведено одновременное суточное рН и ЭКГмониторирование с использованием ацидогастромонитора «Гастроскан24» и системы «Кардиотехника2000». Во время исследования больная вела обычный образ жизни, записывая в два отдельных дневника информацию о своих действиях и болезненных ощущениях. Результаты суточного мониторирования ЭКГ: ритм синусовый, зарегистрирована одна наджелудочковая экстрасистола, средняя ЧСС составила 82 в 1 минуту, минимальная — 64, максимальная — 133 уд/мин, ишемических изменений сегмента ST не выявлено. Отсутствие признаков ИБС по данным суточного мониторирования ЭКГ побудило нас выполнить велоэргометрическую пробу для выявления скрытой коронарной недостаточности у пациентки: нагрузка пороговая, реакция на физическую нагрузку физиологическая, толерантность к нагрузке низкая, проба прекращена изза утомления пациентки. За время проведения пробы прирост ЧСС и артериального давления был адекватен физической нагрузке, ишемических изменений сегмента ST и зубца Т не было выявлено: проба расценена как отрицательная. Таким образом, диагноз «ИБС, стенокардия напряжения» в этом случае был поставлен под сомнение. По данным 24часовой рНметрии у пациентки диагностирован волнообразный тип кислотопродукции, нормацидность со склонностью к гипоацидности (рН 0,9–3,0). Расшифровка значений рН в пищеводе: средний рН — 5,6, максимальное значение — 8,0, минимальное — 1,1. Общее время рН меньше 4 составило 3,5 % от всего времени исследования, что соответствовало норме. Однако при подсчете этого показателя не учитываются забросы в пищевод дуоденального содержимого. Число кислых рефлюксов (эпизодов снижения рН в пищеводе ниже 4,0) за 24 часа составило 43, а число щелочных рефлюксов (эпизодов повышения рН выше 7,0, совпавших по времени с горькой отрыжкой, по данным дневника) — 25, что в сумме значительно превышало норму (общее число рефлюксов в норме 46,9).
За время проведения пробы прирост ЧСС и артериального давления был адекватен физической нагрузке, ишемических изменений сегмента ST и зубца Т не было выявлено: проба расценена как отрицательная. Таким образом, диагноз «ИБС, стенокардия напряжения» в этом случае был поставлен под сомнение. По данным 24часовой рНметрии у пациентки диагностирован волнообразный тип кислотопродукции, нормацидность со склонностью к гипоацидности (рН 0,9–3,0). Расшифровка значений рН в пищеводе: средний рН — 5,6, максимальное значение — 8,0, минимальное — 1,1. Общее время рН меньше 4 составило 3,5 % от всего времени исследования, что соответствовало норме. Однако при подсчете этого показателя не учитываются забросы в пищевод дуоденального содержимого. Число кислых рефлюксов (эпизодов снижения рН в пищеводе ниже 4,0) за 24 часа составило 43, а число щелочных рефлюксов (эпизодов повышения рН выше 7,0, совпавших по времени с горькой отрыжкой, по данным дневника) — 25, что в сумме значительно превышало норму (общее число рефлюксов в норме 46,9). Самый продолжительный кислый рефлюкс длился 9 мин 20 с, щелочной — 24 мин 5 с. С учетом клиники, данных ЭГДС был установлен окончательный диагноз: ГЭРБ. Удивительным оказался тот факт, что кислые рефлюксы никак не отмечались пациенткой, а в виде жжения за грудиной ощущались щелочные рефлюксы — забросы в пищевод желчи. Однако в 20 ч 36 мин пациентка отметила сильный приступ сухого кашля, который возник в покое в положении сидя и по времени совпал с максимальной частотой сердечных сокращений — 133 уд/мин по данным мониторирования ЭКГ и кислым желудочнопищеводным рефлюксом (рН в нижней трети пищевода 3,2).
Самый продолжительный кислый рефлюкс длился 9 мин 20 с, щелочной — 24 мин 5 с. С учетом клиники, данных ЭГДС был установлен окончательный диагноз: ГЭРБ. Удивительным оказался тот факт, что кислые рефлюксы никак не отмечались пациенткой, а в виде жжения за грудиной ощущались щелочные рефлюксы — забросы в пищевод желчи. Однако в 20 ч 36 мин пациентка отметила сильный приступ сухого кашля, который возник в покое в положении сидя и по времени совпал с максимальной частотой сердечных сокращений — 133 уд/мин по данным мониторирования ЭКГ и кислым желудочнопищеводным рефлюксом (рН в нижней трети пищевода 3,2).
Итак, в данном случае метод одновременного рН и ЭКГмониторирования помог определить у пациентки причину жжения за грудиной. Это оказалась вовсе не ишемия миокарда, а щелочной гастроэзофагеальный рефлюкс — заброс в пищевод желчи, и прием нитросорбида (как это делала пациентка) в таком случае явно нецелесообразен и даже вреден, так как нитраты оказывают расслабляющее влияние на гладкую мускулатуру нижнего пищеводного сфинктера, что увеличивает число и длительность рефлюксов. Коррекция медикаментозной терапии у данной пациентки, проведенная с учетом полученной информации, привела к довольно скорому и значительному улучшению ее самочувствия.
Коррекция медикаментозной терапии у данной пациентки, проведенная с учетом полученной информации, привела к довольно скорому и значительному улучшению ее самочувствия.
Второй клинический случай, который описан ниже, не менее интересен, хотя при обследовании этого пациента ответы были получены далеко не на все интересующие нас вопросы.
Больной Г., 31 год, поступил в гастроэнтерологическое отделение Воронежского базового военного госпиталя с жалобами на сжимающие боли за грудиной, возникающие при длительном голоде и примерно через 1 час после приема пищи и усиливающиеся в положении лежа. Подобные боли беспокоили пациента и при эмоциональной нагрузке. Кроме того, пациент периодически отмечал небольшую изжогу. Вышеуказанные жалобы появились около четырех месяцев назад, с течением времени боли в грудной клетке все больше беспокоили пациента, что побудило его обратиться за медицинской помощью.
Врач части направил его на обследование в кардиологическое отделение госпиталя, где кардиальное происхождение торакалгий было исключено. С учетом связи времени возникновения болей с приемом пищи и наличия изжоги пациенту было рекомендовано обследование в гастроэнтерологическом отделении.
С учетом связи времени возникновения болей с приемом пищи и наличия изжоги пациенту было рекомендовано обследование в гастроэнтерологическом отделении.
Объективный статус: состояние удовлетворительное, сознание ясное. Кожные покровы и видимые слизистые чистые, обычной окраски. Рост — 178 см, вес — 72 кг. Грудная клетка правильной формы, ЧДД — 16 в 1 минуту. Над легкими выслушивается везикулярное дыхание, хрипов нет. Пульс — 72 в 1 минуту, ритмичный, удовлетворительных качеств, АД — 120/70 мм рт.ст. Границы относительной сердечной тупости не расширены. Аускультативно тоны сердца ясные. Язык влажный, чистый. Живот мягкий, глубокая пальпация в эпигастрии слабо болезненна. Печень не увеличена, селезенка не пальпируется. Физиологические отправления в норме.
Общеклинические анализы крови, мочи, биохимический анализ крови (общий белок, билирубин, ACT, АЛТ, мочевина, креатинин, глюкоза, амилаза, холестерин) в пределах нормы. ЭКГ: ритм синусовый, вертикальное положение ЭОС. Рентгенография органов грудной клетки не выявила патологических изменений в легких или средостении. При ЭГДС: пищевод равномерно перистальтирует, слизистая его розовая, кардия смыкается. Желудок содержит умеренное количество слизи, желчь, слизистая его гиперемирована, отечна. Антральнопилорический отдел и угол желудка формируются правильно. Привратник круглый, смыкается. Луковица двенадцатиперстной кишки расправляется полностью, слизистая ее незначительно гиперемирована, отечна. Просвет залуковичных отделов, область большого дуоденального сосочка не изменены. Методом цитологического исследования отпечатков слизистой желудка Н.pylori не обнаружено, гистологическое исследование биоптата слизистой желудка выявило признаки хронического слабо активного поверхностного гастрита. При УЗИ печень, желчный пузырь, поджелудочная железа, селезенка без структурных и патологических изменений. Выполнена рентгеноскопия пищевода и желудка с контрастированием бариевой взвесью: акт глотания не изменен, пищевод свободно проходим, желудок натощак пуст, складки слизистой несколько утолщены, в положении по Тренделенбургу признаков грыжи пищеводного отверстия диафрагмы не выявлено.
При ЭГДС: пищевод равномерно перистальтирует, слизистая его розовая, кардия смыкается. Желудок содержит умеренное количество слизи, желчь, слизистая его гиперемирована, отечна. Антральнопилорический отдел и угол желудка формируются правильно. Привратник круглый, смыкается. Луковица двенадцатиперстной кишки расправляется полностью, слизистая ее незначительно гиперемирована, отечна. Просвет залуковичных отделов, область большого дуоденального сосочка не изменены. Методом цитологического исследования отпечатков слизистой желудка Н.pylori не обнаружено, гистологическое исследование биоптата слизистой желудка выявило признаки хронического слабо активного поверхностного гастрита. При УЗИ печень, желчный пузырь, поджелудочная железа, селезенка без структурных и патологических изменений. Выполнена рентгеноскопия пищевода и желудка с контрастированием бариевой взвесью: акт глотания не изменен, пищевод свободно проходим, желудок натощак пуст, складки слизистой несколько утолщены, в положении по Тренделенбургу признаков грыжи пищеводного отверстия диафрагмы не выявлено.
При обследовании в условиях кардиологического отделения пациенту была выполнена велоэргометрическая проба для исключения скрытой коронарной недостаточности: нагрузка пороговая, реакция на физическую нагрузку физиологическая, толерантность к нагрузке высокая, проба отрицательная. По результатам ЭГДС и гистологического исследования у больного был диагностирован хронический гастрит в стадии обострения и назначена антисекреторная и антацидная терапия. Последовавшее за этим уменьшение болей в загрудинной области дало возможность заподозрить у пациента ГЭРБ. Для того чтобы установить этот диагноз и окончательно исключить кардиальное происхождение болей в грудной клетке, больному было проведено одновременное суточное рН и ЭКГмониторирование. Результаты суточного мониторирования ЭКГ: синусовый ритм, средняя ЧСС составила 72 в 1 минуту, минимальная — 44 в 1 минуту наблюдалась в 5.46 во время сна, максимальная — 143 — при физической нагрузке (подтягивание на турнике). Зарегистрировано 6 желудочковых экстрасистол и одна наджелудочковая, которые, по данным дневника, не ощущались пациентом. Ишемических изменений сегмента ST не выявлено. Таким образом, боли, которые пациент неоднократно отмечал в день исследования, не сопровождались какимилибо изменениями на ЭКГ. Но данным суточной рНметрии у пациента диагностированы нормацидность, непрерывное кислотообразование. Расшифровка значений рН в пищеводе: средний рН составил 5,9, максимальное значение — 7,3, минимальное — 0,3. Практически все показатели: общее время рН меньше 4, время «стоя» и время «лежа» с рН меньше 4, общее число рефлюксов, число рефлюксов длительностью более 5 минут — не превышали установленную норму. Итак, по результатам 24часовой рНметрии ГЭРБ была исключена у данного пациента.
Ишемических изменений сегмента ST не выявлено. Таким образом, боли, которые пациент неоднократно отмечал в день исследования, не сопровождались какимилибо изменениями на ЭКГ. Но данным суточной рНметрии у пациента диагностированы нормацидность, непрерывное кислотообразование. Расшифровка значений рН в пищеводе: средний рН составил 5,9, максимальное значение — 7,3, минимальное — 0,3. Практически все показатели: общее время рН меньше 4, время «стоя» и время «лежа» с рН меньше 4, общее число рефлюксов, число рефлюксов длительностью более 5 минут — не превышали установленную норму. Итак, по результатам 24часовой рНметрии ГЭРБ была исключена у данного пациента.
При тщательном сопоставлении дневника с рНграммой пациента было отмечено, что боли в грудной клетке непосредственно не связаны по времени с эпизодами уменьшения рН в нижней трети пищевода ниже 4, то есть с классическими желудочнопищеводными рефлюксами. Однако большинство эпизодов торакалгии возникли на фоне рН в пищеводе ниже нормального показателя — 6,0.
На основании этого факта, а также с учетом хорошего эффекта от антисекреторной терапии был сделан вывод, что, возможно, у данного пациента имеет место гиперсенсибилизация хеморецепторов нижней трети пищевода и малейшее отклонение кислотности от нормы вызывает у него тягостные ощущения в виде сжимающих болей за грудиной. Не исключено также наличие у него спастической дискинезии пищевода, которая, по литературным данным, также может проявляться давящими, сжимающими и даже жгучими болями за грудиной. Пациенту были назначены прием антацидов по требованию и спазмолитическая и седативная терапия коротким курсом.
На фоне лечения он отметил значительное улучшение самочувствия, боли в груди практически исчезли.
Описанные клинические случаи наглядно показывают важность дифференциальной диагностики болей за грудиной и тщательного поиска их причины для назначения адекватного медикаментозного лечения.
Жжение за грудиной
Жжение за грудиной – неспецифический, но часто встречающийся
симптом, который может быть проявлением множества заболеваний
различных органов и систем организма.
На консультации невролог:
- Проведет осмотр;
- Выслушает жалобы пациента;
- Поставит предварительный диагноз;
- При необходимости направит на дополнительные исследования, которые можно пройти в нашем центре;
- назначит индивидуальный курс лечения.
Грудиной называют продолговатую плоскую кость, расположенную в центре груди человека. При помощи хрящей и связок она соединена с ребрами и ключицами и вместе с позвоночником образует грудную клетку, функция которой заключается в защите органов грудной полости.
Нарушения функции органов, находящихся в области грудной клетки, практически всегда проявляются болью различного характера, а нередко и чувством жжения за грудиной.
Основные причины жжения за грудиной
Жжение за грудиной может возникнуть в силу ряда причин, среди которых:
- Сердечно-сосудистые заболевания: распирающая
боль и жжение в области грудины являются основным признаком таких
опасных заболеваний сердечно-сосудистой системы, как стенокардия и
инфаркт миокарда.
 Для данных сердечных патологий также характерны
чувство тяжести и ощущения страха смерти.
Для данных сердечных патологий также характерны
чувство тяжести и ощущения страха смерти. - Заболевания органов дыхания: причиной болезненных ощущений и жжения за грудиной могут так же быть болезни дыхательной системы, такие как бронхит, пневмония, плеврит, тромбоэмболия легочной артерии, ОРВИ. При этом обычно проявления данных болезней также распространяются на спину.
- Патологии позвоночника: жжение за грудиной
является типичным проявлением остеохондроза грудного отдела
позвоночника и бокового искривления позвоночного столба – сколиоза,
при которых происходит раздражение или компрессия отходящих от
спинного мозга нервных корешков. Возникающая характерная боль в
грудном отделе позвоночника нередко иррадиирует в ребра и грудину.
Болевой синдром и жжение в грудной клетке также могут
быть следствием миозита и межреберной невралгии.

- Проблемы с желудочно-кишечным трактом: заболевания желудочно-кишечного тракта – язвенная болезнь желудка, диафрагмальная грыжа, воспаление желчного пузыря, пищевода и другие патологии – могут вызвать раздражение диафрагмального нерва и, как следствие, боль и жжение в области грудины, отдающее также в спину. Как правило, возникновение неприятных ощущений связано с приемом пищи.
- Онкологические заболевания: чувство жжения, боли, дискомфорта в грудине могут быть первым признаком злокачественного заболевания крови, лейкоза, или опухоли грудины. Клинические проявления этих состояний весьма разнообразны и, как правило, зависят от стадии и распространенности патологического процесса.
- Травмы грудины: причиной болевых ощущений и
жжения в области грудины могут быть как свежие, так и старые травмы
(переломы, ушибы) ребер, грудины, позвоночника.

Диагностика и лечение жжения за грудиной
Жжение, боль, тяжесть и другой дискомфорт в области грудной клетки может быть клиническим признаком целого ряда заболеваний. Одни из них лечатся достаточно легко, другие – представляют серьезную угрозу для здоровья и жизни человека и требуют длительной грамотно подобранной терапии. Именно поэтому при возникновении подобных симптомов необходимо как можно скорее обратиться к врачу за оказанием квалифицированной медицинской помощи.
Чтобы определить наличие той или иной патологии грудины, органов
грудной клетки или позвоночника и исключить все остальные
заболевания, необходимо провести целый комплекс диагностических
исследований, который позволит определить имеющееся нарушение.
Обычно врач назначает лабораторный анализ крови, регистрацию
электрокардиограммы, УЗИ или МРТ внутренних органов,
рентгенологическое исследование или МРТ позвоночника. В ряде случаев
может понадобиться также и фиброгастродуоденоскопия.
В ряде случаев
может понадобиться также и фиброгастродуоденоскопия.
Лечение жжения за грудиной будет зависеть от выявленной причины данного симптома. Универсального метода лечения не существует. А схему лечебных мероприятий может разработать только врач после тщательного и всестороннего обследования.
В медицинском центре МАРТ дифференциальной диагностикой и лечением жжения за грудиной занимаются врачи-неврологи. При выявлении патологий позвоночного столба, ставших причиной дискомфорта, врач подбирает индивидуальный курс консервативного лечения, направленный не только на устранение имеющейся симптоматики, но я на борьбу с первопричиной. При обнаружении в ходе диагностики заболеваний каких-либо других органов и систем организма пациент направляется к профильным специалистам.
Запишитесь в медицинский центр МАРТ в СПб (см.
карту)
по телефону: 8 (812) 308-00-18, 8 (921) 947-22-61 или оставьте заявку на сайте.
ABC-медицина
Стенокардия (грудная жаба) представляет собой резкую боль или ощущение дискомфорта в области груди. Причиной этого является недостаток кровоснабжения в определенных участках сердца. Стенокардия отмечается как ведущий симптом при ишемической болезни сердца (ИБС), которая развивается из-за закупорки или сужения сосудов сердца. Все пациенты испытывают примерно одни и те же ощущения – давящая или сжимающая боль за грудной клеткой, которая зачастую отдает в руку, плечо, челюсть или шею. Обычно боль не длится более 5 минут и исчезает после приема определенных медикаментов или снятия напряжения. Однако длительность приступа сугубо индивидуальна, у некоторых пациентов отмечались боли от 30 секунд до 30 минут.
Симптомы
При возникновении стенокардии боль, как правило, интенсивная и купируется приемом нитроглицерина вкупе с прекращением физической нагрузки. У данных болевых ощущений имеются характерные признаки: ярко выраженное время наступления и прекращения (характер приступа), возникновение в определенных обстоятельствах.
Среди наиболее распространенных условий появления приступа стенокардии напряжения можно выделить активную ходьбу (ускорение движения, подъем в гору, затруднение в виде резкого встречного ветра, тяжелая ноша). Также иные физические усилия и значительное эмоциональное напряжение могут вызвать симптомы стенокардии. Для определения боли, возникающей от физического усилия, достаточно остановить напряжение. И дискомфорт утихнет в течение 5 минут. Полному устранению симптомов грудной жабы способствует прием нитроглицерина. Как правило, для постановки диагноза достаточно учесть названные выше симптомы и признаки: нарастание боли при физической нагрузке, благоприятная реакция на нитроглицерин и характер приступа.
Причины
Основной феномен, характеризующий симптомы стенокардии, – дисбаланс между необходимостью сердца в кислороде и прямым его поступлением. Из-за недостатка питания мышцы может развиваться ее омертвение.
Так, среди причин недостатка снабжения сердца кислородом зачастую выделяют локальное нарушение кровотока. Оно может быть спровоцировано хроническим сужением просвета артерии, питающей сердце, из-за атеросклеротической бляшки. Также стенокардия возникает из-за резкого и длительного спазма сосудов сердца. Как результат, одна из частей сердца получает меньше кислорода, чем ей требуется для нормального функционирования. Во время физической нагрузки этот недостаток ощущается особенно сильно. Именно это является причиной, по которой подавляющее большинство острых приступов стенокардии являются следствием выполнения изнурительной и тяжелой работы или стресса.
Оно может быть спровоцировано хроническим сужением просвета артерии, питающей сердце, из-за атеросклеротической бляшки. Также стенокардия возникает из-за резкого и длительного спазма сосудов сердца. Как результат, одна из частей сердца получает меньше кислорода, чем ей требуется для нормального функционирования. Во время физической нагрузки этот недостаток ощущается особенно сильно. Именно это является причиной, по которой подавляющее большинство острых приступов стенокардии являются следствием выполнения изнурительной и тяжелой работы или стресса.
Последствия
По сравнению с инфарктом миокарда, когда нарушение кровообращения в сердечной мышце имеет необратимый и катастрофический характер, стенокардия представляет собой не столь явное расстройство циркуляции крови, которое быстро восстанавливается после устранения причины приступа. Поэтому не происходит обширных повреждений тканей сердца. При этом стоит учитывать, что превышение порога выживаемости сердечной мышцы грозит тем, что приступ стенокардии перерастет в инфаркт.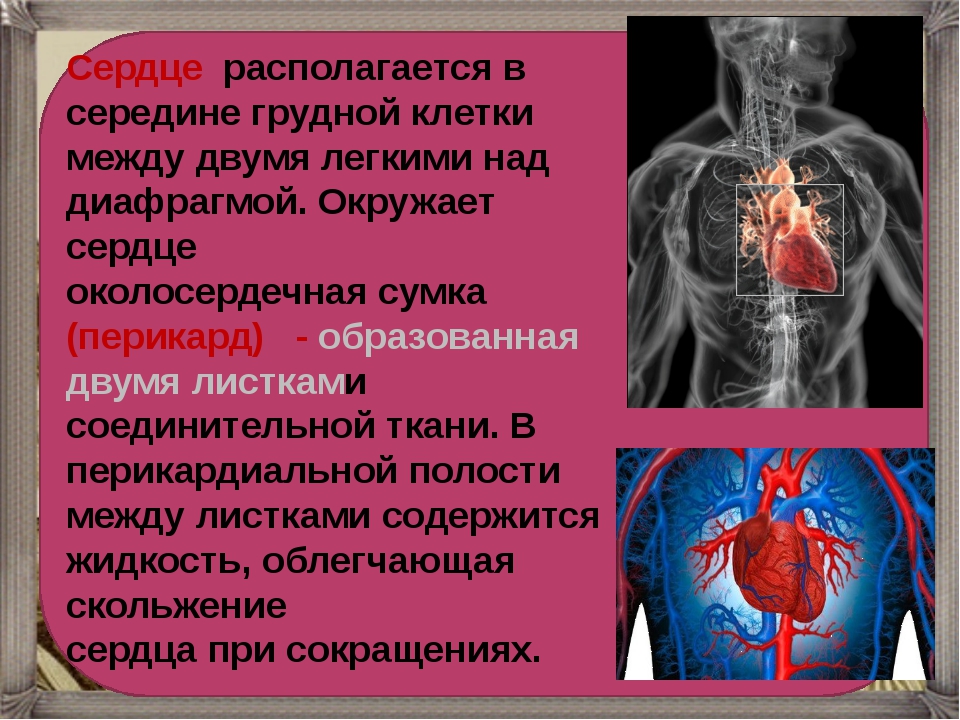
Диагностика
Далеко не всякая боль в области груди или сердца может быть названа стенокардией. Если она длится менее 30–40 секунд и ликвидируется посредством глубокого вдоха или смены положения тела, не стоит переживать по поводу стенокардии. Чтобы поставить такой диагноз, врач должен проанализировать Ваши жалобы, выяснить симптомы и обстоятельства их проявления. С целью исключить сопутствующие заболевания при диагностике стенокардии осуществляется ряд медицинских проверок, в том числе электрокардиограмма (ЭКГ) в двух состояниях (покоя и нагрузки), тест на стрессовое состояние, измерение давления и рентген коронарных артерий.
Благодаря ЭКГ доктор может определить электрические импульсы сердца, а вместе с ними и симптомы стенокардии. Они показывают отсутствие или наличие ишемии (недостаточности кровоснабжения), характеристики изменений сердечного ритма и некоторые другие параметры. Чтобы получить полную картину сердечной деятельности, специалист сравнивает показания ЭКГ после нагрузки и в состоянии покоя, а затем принимает решение о необходимости лечения стенокардии.
Комплексный стресс-тест дает возможность диагностики стенокардии и оценки тока крови в сердечной мышце. Применяется малое количество радиоизотопа (как правило, таллия), который вводится в вену микроинъекциями при физической нагрузке. При помощи специального прибора врач наблюдает за распределением таллия в сердце. Неодинаковая концентрация или отсутствие данного элемента в той или иной части мышцы выявляет участки недостаточного кровоснабжения.
Наиболее точным способом определения стенокардии (грудной жабы) является ангиограмма, или рентген коронарной артерии. Катетер помещается в артерию, находящуюся в паху или в области предплечья, и затем он двигается по путь кровотока вплоть до одной из сердечных артерий. Далее производится впрыскивание рентгеноконтрастной жидкости, позволяющей наблюдать за изменениями исследуемых артерий, проводя диагностику стенокардии.
Лечение
Успешное лечение стенокардии, как правило, связано со снижением факторов риска, которые могут вызвать сердечно-сосудистые нарушения. К ним относят: высокое артериальное давление, избыточный уровень холестерина, лишний вес, курение. Врач назначит Вам все необходимые лекарства для приведения давления в норму, предложит правильную диету и поможет сформировать программу физических упражнений для лечения грудной жабы.
К ним относят: высокое артериальное давление, избыточный уровень холестерина, лишний вес, курение. Врач назначит Вам все необходимые лекарства для приведения давления в норму, предложит правильную диету и поможет сформировать программу физических упражнений для лечения грудной жабы.
В настоящее время для купирования симптомов грудной жабы используются мононитраты, динитраты и тринитраты. Механизм их действия – расширение сосудов сердца, что позволяет увеличить приток кислорода и снизить напряжение стенки миокарда. Среди нежелательных эффектов нитратов при лечении стенокардии можно выделить головную боль, снижение артериального давления, покраснение лица, головокружение и появление нечувствительности к определенным дозам препарата. Также применяются бета-блокаторы, снижающие силу и частоту сердцебиения, и блокаторы кальциевых каналов, которые препятствуют спазму сосудов.
В том случае, когда симптомы стенокардии имеют тяжелый характер и лекарства не способны помочь, назначается хирургическое вмешательство (в виде коронарного шунтирования) и баллонная ангиопластика. Коронарное шунтирование представляет собой вживление кровеносного сосуда в блокированный отрезок коронарной артерии. Таким образом восстанавливается кровоток в данной части сердца с помощью обходного пути. Ангиопластика – операция по лечению стенокардии с использованием катетера, имеющего маленький баллон на конце. Его вводят в подмышечную или бедренную артерию, а затем продвигают к месту сужения коронарного сосуда. Здесь он быстро надувается или растягивается, устраняя спазм.
Коронарное шунтирование представляет собой вживление кровеносного сосуда в блокированный отрезок коронарной артерии. Таким образом восстанавливается кровоток в данной части сердца с помощью обходного пути. Ангиопластика – операция по лечению стенокардии с использованием катетера, имеющего маленький баллон на конце. Его вводят в подмышечную или бедренную артерию, а затем продвигают к месту сужения коронарного сосуда. Здесь он быстро надувается или растягивается, устраняя спазм.
В особенно пристальном внимании нуждается лечение нестабильной стенокардии, которая может возникать даже при отсутствии напряжения. Такая грудная боль не имеет предсказуемых границ наступления, в отличие от стабильной стенокардии, и не нуждается в причине для появления.
Профилактика
Основные методы профилактики и лечения стенокардии:
- абсолютный отказ от курения и алкоголя;
- длительные прогулки в спокойном режиме, физическая активность в разумных пределах в соответствии с назначениями врача;
- контроль над артериальным давлением;
- следует соблюдать предписанную врачом диету, ограничить употребление животных жиров и соли, увеличить в рационе использование овощей, растительных жиров и фруктов;
- обнаружение и соответствующее лечение сахарного диабета, контроль над уровнем содержания глюкозы в крови;
- отсутствие излишних эмоциональных нагрузок.

Если Вас беспокоят регулярные боли в области грудной клетки при физических нагрузках, возможно, это проявления стабильной или нестабильной стенокардии, лечением которой занимаются специалисты наших поликлиник. Вам следует обратиться к врачу, так как каждый приступ стенокардии неизбежно ухудшает состояние сердечной мышцы. Получить профессиональную помощь Вы можете в одной из наших поликлиник в Москве. Запишитесь к нам на прием по телефону +7 (495) 223-38-83.
Елена Васильева: Если жжет, давит в груди и приступ дольше 20 минут – не терпеть, а немедленно вызывать «скорую» | Программы | ОТР
Елена Васильеваглавный кардиолог Москвы, доктор медицинских наук, заместитель главного врача городской клинической больницы №23 им. Давыдовского Департамента здравоохранения города Москвы, заведующая лаборатории атеротромбоза Московского государственного медико-стоматологического университета
Мария Василевская: Резкая острая боль за грудиной довольно частое явление, многие предпочитают перетерпеть ее, мол, поболит и перестанет, притом люди даже не подозревают, какую высокую цену они могут заплатить за свое терпение, если речи идет об инфаркте миокарда, фраза «промедление смерти подобно» очень точно отражает эту ситуацию. Что делать, когда «мотор» не тянет, и как предотвратить опасную болезнь сердца? Узнаем у главного кардиолога Москвы, главного врача городской клинической больницы № 23 имени Давыдовского Департамента здравоохранения города Москвы, доктора медицинских наук, профессора Елены Юрьевны Васильевой. Здравствуйте, Елена Юрьевна!
Что делать, когда «мотор» не тянет, и как предотвратить опасную болезнь сердца? Узнаем у главного кардиолога Москвы, главного врача городской клинической больницы № 23 имени Давыдовского Департамента здравоохранения города Москвы, доктора медицинских наук, профессора Елены Юрьевны Васильевой. Здравствуйте, Елена Юрьевна!
Елена Васильева: Здравствуйте, Маша!
Мария Василевская: Что такое инфаркт миокарда, и как он вообще протекает?
Елена Васильева: Сердце непрерывно сокращается, в среднем 60 раз в минуту, может и 160 раз в минуту и больше иногда, в острых ситуациях, и это может быть нормой: сердце сокращается, перенося кровь по всему телу, и само сердце, мышца сердца, которая так интенсивно работает, нуждается тоже в правильном кровоснабжении, и вот часть сосудов отходит от аорты и возвращается к сердцу: Вы видите такие вот такие сосуды, красные – это артерии, которые, разветвляясь, как дерево, снабжают красные участки миокарда. Если какой-то из этих сосудов закроется: чем выше он закроется, тем опаснее будет поражение, чем крупнее сосуд, который закроется, тем больший участок мышцы сердца выпадает из кровоснабжения, что с ним происходит?
Мария Василевская: Он отмирает?
Елена Васильева: Погибает, собственно, это и есть – инфаркт миокарда. Здесь разрастаются клетки, которые потом накапливают жиры и липиды, они формируют тромб, который уже полностью закрывает просвет сосуда, прекращается, соответственно, подача крови, кислорода, питательных веществ – мышца начинает отмирать.
Здесь разрастаются клетки, которые потом накапливают жиры и липиды, они формируют тромб, который уже полностью закрывает просвет сосуда, прекращается, соответственно, подача крови, кислорода, питательных веществ – мышца начинает отмирать.
Мария Василевская: Ведь инфаркт развивается не сразу, какие симптомы предшествуют этому состоянию?
Елена Васильева: Да, Вы абсолютно правы, у небольшого процента больных развивается сразу, но очень часто, действительно, есть предшественники, которые могут длиться годы, даже иногда больше, бляшка постепенно развивается, суживая просвет сосуда, и у пациента начинают возникать неприятные ощущения в груди: сжатие, давление, жжение, которые возникают, как правило, при физической нагрузке, нередко это простая ходьба или при ходьбе в горку, в холодную погоду, или просто человек ускоряет темп и у него возникают эти неприятные ощущения, он останавливается и ощущения проходят. Нередко потом эти промежутки становятся меньше, вот в это время надо немедленно обращаться к врачу, не вызывать скорую, но просто немедленно обратиться к кардиологу и можно на этом этапе, как правило, предотвратить развитие инфаркта. Если же приступ уже затяжной – длится 20 минут и более…
Если же приступ уже затяжной – длится 20 минут и более…
Мария Василевская: То есть жжёт в сердце 20 минут.
Елена Васильева: Жжёт, давит, то нужно уже не идти в поликлинику, а нужно немедленно вызывать скорую, не терпеть, в Москве создана прекрасная система: логистика оказания помощи больным с подозрением на острый инфаркт миокарда – это называется острый коронарный синдром и таких пациентов везут только в стационары, где есть ангиография, где возможность сразу оказать помощь.
Мария Василевская: Пока человек ждёт «скорую», что можно сделать, как можно помочь себе или своему близкому?
Елена Васильева: Принять нитроглицерин и принять аспирин.
Мария Василевская: А что способствует развитию инфаркта, какие причины и кто в группе риска?
Елена Васильева: Здесь правильнее говорить о том, что способствует развитию атеросклероза, потому что в основе инфаркта в большинстве случаев, как мы говорили, лежит развитие атеросклеротической бляшки.
Мария Василевская: Первопричина.
Елена Васильева: Да, это так называемые факторы риска, мы уже их знаем, это такие факторы риска, как: гипертония, сахарный диабет, курение, неправильное питание, которое приводит к гиперлипидемии, малоподвижный образ жизни.
Мария Василевская: Кардиология довольно быстро развивается сегодня, какие существуют современные методы лечения инфаркта?
Елена Васильева: Как мы уже говорили, в общем-то, на сегодняшний день проблема инфаркта практически решена логистически, мы должны работать над тем, чтобы инфаркт не развился, но если он уже развился, то мы знаем, что делать – это как можно быстрее везти больного в операционную, открывать сосуд, ставится стент, потом даются препараты, которые профилактеризируют дальнейшее образование тромбов на месте постановки стента и в дальнейшем это борьба с факторами риска, и если всё это сделано очень быстро, то инфаркт, как таковой, может даже не развиться, такой появился термин: «абортивный инфаркт миокарда», мы видим, что инфаркт развивается и если не применять те самые методы. Которые сейчас мы применяем, то развился бы огромный инфаркт миокарда, но если удается вовремя открыть сосуд, то, как правило, мы даже не видим такого большого некроза мышцы сердца, и может сократимость остаться практически неизменной, в целом, потом.
Которые сейчас мы применяем, то развился бы огромный инфаркт миокарда, но если удается вовремя открыть сосуд, то, как правило, мы даже не видим такого большого некроза мышцы сердца, и может сократимость остаться практически неизменной, в целом, потом.
Мария Василевская: Что ждет человека после инфаркта, как быстро он восстановиться и как помочь себе восстановиться?
Елена Васильева: Сегодня мы выписываем больных с неосложненным инфарктом миокарда, как правило, на пятый день, иногда дольше, если это осложненный инфаркт миокарда, особенно бывают тяжелые инфаркты, если человек долго ждал дома, в этом случает возможно развитие большого некроза, может быть кардиогенный шок, когда сердце не справляется с работой. И помогать себе нужно тем, что ты борешься в дальнейшем, нормализуешь тот неправильный образ жизни, о котором мы уже говорили, который человек вёл: несомненно, бросить курить, правильно питаться, обязательно принимать препараты, и, в целом, такие пациенты нередко оказываются после правильно пролеченного инфаркта в каком-то смысле даже здоровее, чем они были раньше, когда они, в общем, вредили себе, сами того не осознавая.
Мария Василевская: Тем не менее, инфаркты повторяются и довольно часто, почему это происходит?
Елена Васильева: У человека, у которого уже развился атеросклероз и есть бляшки, особенно несколько бляшек, есть риск повтора, конечно, и чем раньше мы обнаружим изменения, тем лучше, но вся современная медицина уже достаточно четко построена на то, чтобы предотвращать повторы: выше ли они у больных, перенесших инфаркт? Да, конечно, потому что болезнь уже запущена, но всё-таки, если активно бороться, то эти риски можно практически нивелировать.
Мария Василевская: Спасибо Вам большое за эту беседу! А вы, будьте здоровы, это был «Медосмотр»!
Боль в грудины: что это такое?
Это повод для беспокойства?
Грудина, или грудина, соединяет две стороны грудной клетки вместе. Он находится перед многими основными органами, расположенными в груди и кишечнике, включая сердце, легкие и желудок. В результате многие состояния, которые не обязательно связаны с грудиной, могут вызывать боль в груди и в окружающей области.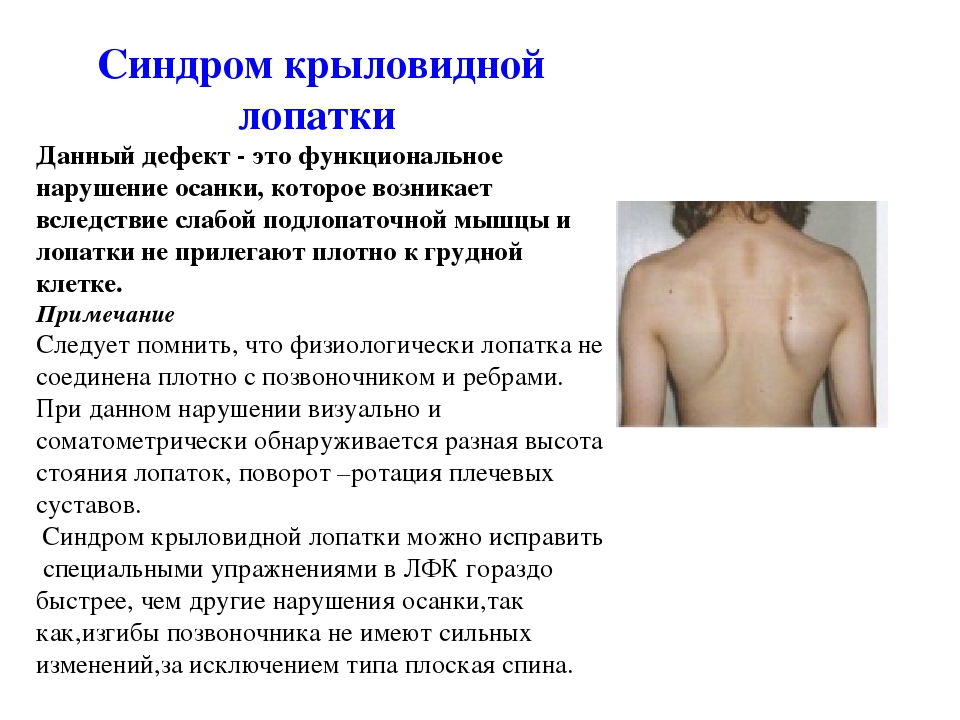
Ваша первая реакция на боль в груди, особенно сильную или постоянную, может заключаться в том, чтобы подумать, что это сердечный приступ.Но во многих случаях боль в груди не имеет ничего общего с сердцем. Это особенно верно, если вам меньше 40 лет и у вас нет серьезных проблем со здоровьем или существующих заболеваний.
Боль в грудины на самом деле скорее вызвана состояниями, которые связаны с вашими мышцами, костями или пищеварительным трактом, чем с сердцем или самой грудиной.
Продолжайте читать, чтобы узнать о наиболее распространенных причинах боли в груди и о том, когда вам следует обратиться к врачу.
Наиболее частой причиной боли в грудины является состояние, называемое костохондритом.Это происходит, когда воспаляется хрящ, соединяющий ребра с грудиной.
Симптомы реберно-хондрита включают:
- острые боли или ломота в области грудины
- боль или дискомфорт в одном или нескольких ребрах
- боль или дискомфорт, усиливающийся при глубоком кашле или глубоком вдохе
Костохондрит не всегда имеет конкретную причину, но чаще всего это результат травмы грудной клетки, перенапряжения из-за физической активности или состояния суставов, такого как остеоартрит. Костохондрит не является серьезным заболеванием и не должен вас беспокоить.
Костохондрит не является серьезным заболеванием и не должен вас беспокоить.
Обратитесь к врачу, если боль не проходит или у вас есть другие симптомы, которые могут указывать на более серьезное основное заболевание.
Состояние или травмы мышц и костей вокруг грудины также могут вызывать боль в груди.
В том числе:
- сустава травмы
- ключицы (ключицы) травмы
- переломы грыж
- операции на грудине (например, операции на открытом сердце)
Это не только опорно-двигательного аппарата, которые могут сделать у вас болит грудина, но они одни из самых распространенных.
Травма грудино-ключичного сустава
Грудинно-ключичный сустав (SC-сустав) соединяет верхнюю часть грудины с ключицей (ключицей). Травма этого сустава может вызвать боль и дискомфорт в грудины и в верхней части груди, где этот сустав находится.
Общие симптомы травмы этого сустава включают:
- ощущение легкой боли или ломоту и отек в области верхней части груди и ключицы
- слышимость хлопков или щелчков в области сустава
- ощущение жесткости вокруг сустава или невозможность чтобы полностью переместить плечо
Травма ключицы
Ключица напрямую связана с грудиной, поэтому травмы, вывих, переломы или другие травмы ключицы могут повлиять на грудину.
Общие симптомы травмы ключицы включают:
- синяки или шишки вокруг области травмы ключицы
- сильная боль при попытке поднять руку вверх
- припухлость или болезненность в области ключицы
- хлопки, щелчки или скрежет, когда вы поднимаете руку
- ненормальное провисание плеча вперед
Перелом грудины
Перелом грудины может вызвать сильную боль, потому что ваша грудина участвует во многих движениях верхней части тела.Этот тип травм часто возникает в результате травм грудной клетки от удара тупым предметом. Примеры этого включают затягивание ремня безопасности в автомобильной аварии или удар в грудь во время занятий спортом или других тяжелых физических нагрузок.
Общие симптомы включают:
- боль при вдохе или кашле
- затрудненное дыхание
- хлопки, щелчки или скрежет при движении руками
- припухлость и болезненность в области грудины
Растяжение мышц или грыжа
Вытягивание или напряжение мышцы груди может вызвать боль в области грудины.
Общие симптомы растянутой мышцы включают:
- боль вокруг растянутой мышцы
- дискомфорт при использовании пораженной мышцы
- синяк или болезненность вокруг пораженной мышцы
Грыжа также может вызывать боль в грудины. Грыжа возникает, когда орган толкается или вытягивается из области, где он обычно находится, в соседнюю часть тела.
Самый распространенный вид — грыжа пищеводного отверстия диафрагмы. Это происходит, когда ваш желудок продвигается мимо диафрагмы в грудную полость.
Общие симптомы грыжи пищеводного отверстия диафрагмы включают:
- частую отрыжку
- изжога
- проблемы с глотанием
- ощущение, что вы съели слишком много
- рвота кровью
- стул черного цвета
Проверьте: Лечение растяжения мышц »
Ваша грудина находится прямо перед несколькими основными органами пищеварения. Состояния, которые влияют на пищевод, желудок и кишечник, могут вызывать боль в грудины. Изжога или кислотный рефлюкс после еды являются наиболее частыми желудочно-кишечными причинами боли в грудины.
Изжога или кислотный рефлюкс после еды являются наиболее частыми желудочно-кишечными причинами боли в грудины.
Изжога
Изжога возникает, когда кислота из желудка попадает в пищевод и вызывает боль в груди. Часто бывает сразу после еды. Боль обычно усиливается, когда вы ложитесь или наклоняетесь вперед.
Изжога обычно проходит без лечения через короткое время.
Отъезд: советы после еды, чтобы облегчить изжогу »
Кислотный рефлюкс
Кислотный рефлюкс похож на изжогу, но происходит, когда желудочная кислота или даже то, что находится в вашем желудке, начинает беспокоить или стирать слизистую оболочку вашего пищевод.Это может быть частью хронического состояния, называемого гастроэзофагеальной рефлюксной болезнью.
Симптомы кислотного рефлюкса включают:
- жжение в груди
- необычный горький привкус во рту
- затруднение глотания
- кашель
- болезненность или охриплость горла
- ощущение комка в горле
Подробнее: Как предотвратить кислотный рефлюкс и изжогу »
Заболевания, которые влияют на ваши легкие, дыхательное горло (трахею) и другие части тела, которые помогают вам дышать, могут вызывать боль в грудины.
Плеврит
Плеврит возникает при воспалении плевры. Плевра состоит из ткани грудной клетки и вокруг легких. В некоторых случаях вокруг этой ткани может скапливаться жидкость. Это называется плевральный выпот.
Общие симптомы включают:
- резкую боль при вдохе, чихании или кашле
- ощущение, будто вам не хватает воздуха
- ненормальный кашель
- лихорадка (в редких случаях)
Бронхит
Бронхит возникает, когда воспаляются бронхи, по которым воздух попадает в легкие.Это часто случается при простуде или гриппе.
Боль, вызванная бронхитом, также может вызывать боль в грудине при вдохе и выдохе. Это может длиться недолго (острый бронхит) или перейти в длительное состояние (хронический бронхит) из-за курения или инфекций.
Общие симптомы бронхита включают:
- постоянный влажный кашель, вызывающий срыгивание слизи
- свистящее дыхание
- затрудненное дыхание
- боль или дискомфорт в груди
Симптомы гриппа или простуды, которые могут сопровождаться бронхитом, включают:
- высокая температура
- истощение
- насморк
- диарея
- рвота
Отъезд: 7 домашних средств от бронхита »
Пневмония
Пневмония возникает, когда ваши легкие заражаются вирусом или бактериями.
Общие симптомы пневмонии включают:
- затрудненное дыхание
- высокая температура
- постоянный кашель
Другие состояния, влияющие на желудочно-кишечный тракт или мышцы груди, могут вызывать боль в грудины.
Язва желудка
Язва желудка (язвенная болезнь) возникает, когда вы получаете язву на слизистой оболочке желудка или в нижней части пищевода.
Симптомы язвы желудка включают:
- боль в желудке, особенно натощак, которая реагирует на антациды
- чувство вздутия живота
- тошнота
- отсутствие аппетита
Паническая атака
Паническая атака возникает, когда вы внезапно почувствовать страх, как будто происходит что-то опасное или угрожающее, без реальной причины для страха.Часто это результат стресса или симптома психического расстройства, например генерализованного тревожного расстройства или депрессии.
Симптомы панической атаки включают:
- ощущение, что вот-вот должно произойти что-то плохое
- головокружение или легкомысленность
- проблемы с дыханием или глотанием
- потливость
- ощущение попеременно горячего и холодного
- спазмы в животе
- грудная клетка боль
Проверьте: 11 способов остановить паническую атаку »
Боль в грудины иногда может быть результатом сердечного приступа. Это гораздо менее вероятно, если вам меньше 40 лет или вы в целом здоровы. Они более вероятны, если вам больше 40 лет и вы страдаете каким-либо заболеванием, например сердечным заболеванием.
Это гораздо менее вероятно, если вам меньше 40 лет или вы в целом здоровы. Они более вероятны, если вам больше 40 лет и вы страдаете каким-либо заболеванием, например сердечным заболеванием.
Сердечный приступ опасен для жизни. Вам следует немедленно обратиться в отделение неотложной помощи, если у вас есть какие-либо симптомы, помимо боли в грудине, которые могут указывать на сердечный приступ, особенно если они появляются без какой-либо очевидной причины или если у вас ранее был сердечный приступ.
Симптомы сердечного приступа включают:
- боль в груди в средней или левой части груди
- боль или дискомфорт в верхней части тела, включая руки, плечо и челюсть
- чувство головокружения или головокружения
- затрудненное дыхание
- потливость
- тошнота
Чем больше у вас этих симптомов, тем выше вероятность сердечного приступа.
Немедленно обратитесь к врачу, если у вас есть симптомы сердечного приступа или симптомы, которые вызывают у вас резкую, постоянную боль, которая мешает вашей повседневной жизни.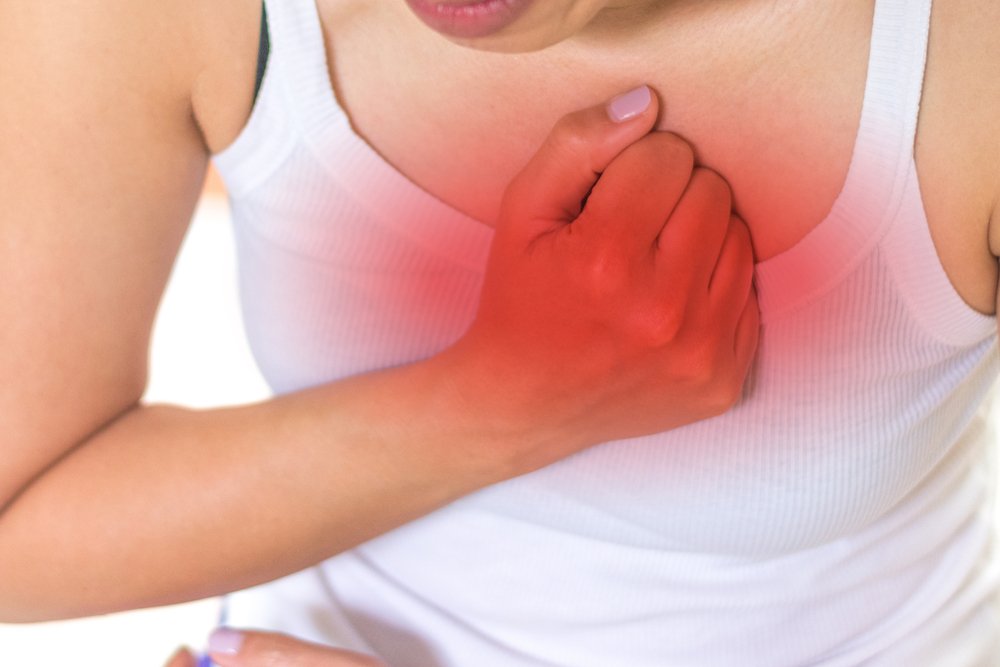
Вам также следует обратиться к врачу, если у вас есть какие-либо из следующих симптомов:
- боль в груди и общая грудная клетка без очевидной причины
- потливость, головокружение или тошнота без какой-либо конкретной причины
- проблемы с дыханием
- боль, которая распространяется от груди по всей верхней части тела
- стеснение в груди
Если вы испытываете другие симптомы, и они продолжаются более нескольких дней, поговорите со своим врачом.
Ваши следующие шаги зависят от того, какое заболевание может вызывать боль в грудины и насколько серьезным является состояние.
Возможно, вам просто необходимо принять безрецептурные обезболивающие или изменить свой рацион. Но вам может потребоваться длительное лечение, если основное состояние более серьезное. В некоторых случаях вам может потребоваться операция для лечения сердечного или желудочно-кишечного заболевания.
После того, как врач определит причину, он может разработать план лечения, который поможет облегчить симптомы и причины боли в грудины.
Боль в грудины: что это такое?
Это повод для беспокойства?
Грудина, или грудина, соединяет две стороны грудной клетки вместе. Он находится перед многими основными органами, расположенными в груди и кишечнике, включая сердце, легкие и желудок. В результате многие состояния, которые не обязательно связаны с грудиной, могут вызывать боль в груди и в окружающей области.
Ваша первая реакция на боль в груди, особенно сильную или постоянную, может заключаться в том, чтобы подумать, что это сердечный приступ.Но во многих случаях боль в груди не имеет ничего общего с сердцем. Это особенно верно, если вам меньше 40 лет и у вас нет серьезных проблем со здоровьем или существующих заболеваний.
Боль в грудины на самом деле скорее вызвана состояниями, которые связаны с вашими мышцами, костями или пищеварительным трактом, чем с сердцем или самой грудиной.
Продолжайте читать, чтобы узнать о наиболее распространенных причинах боли в груди и о том, когда вам следует обратиться к врачу.
Наиболее частой причиной боли в грудины является состояние, называемое костохондритом.Это происходит, когда воспаляется хрящ, соединяющий ребра с грудиной.
Симптомы реберно-хондрита включают:
- острые боли или ломота в области грудины
- боль или дискомфорт в одном или нескольких ребрах
- боль или дискомфорт, усиливающийся при глубоком кашле или глубоком вдохе
Костохондрит не всегда имеет конкретную причину, но чаще всего это результат травмы грудной клетки, перенапряжения из-за физической активности или состояния суставов, такого как остеоартрит.Костохондрит не является серьезным заболеванием и не должен вас беспокоить.
Обратитесь к врачу, если боль не проходит или у вас есть другие симптомы, которые могут указывать на более серьезное основное заболевание.
Состояние или травмы мышц и костей вокруг грудины также могут вызывать боль в груди.
В том числе:
- сустава травмы
- ключицы (ключицы) травмы
- переломы грыж
- операции на грудине (например, операции на открытом сердце)
Это не только опорно-двигательного аппарата, которые могут сделать у вас болит грудина, но они одни из самых распространенных.
Травма грудино-ключичного сустава
Грудинно-ключичный сустав (SC-сустав) соединяет верхнюю часть грудины с ключицей (ключицей). Травма этого сустава может вызвать боль и дискомфорт в грудины и в верхней части груди, где этот сустав находится.
Общие симптомы травмы этого сустава включают:
- ощущение легкой боли или ломоту и отек в области верхней части груди и ключицы
- слышимость хлопков или щелчков в области сустава
- ощущение жесткости вокруг сустава или невозможность чтобы полностью переместить плечо
Травма ключицы
Ключица напрямую связана с грудиной, поэтому травмы, вывих, переломы или другие травмы ключицы могут повлиять на грудину.
Общие симптомы травмы ключицы включают:
- синяки или шишки вокруг области травмы ключицы
- сильная боль при попытке поднять руку вверх
- припухлость или болезненность в области ключицы
- хлопки, щелчки или скрежет, когда вы поднимаете руку
- ненормальное провисание плеча вперед
Перелом грудины
Перелом грудины может вызвать сильную боль, потому что ваша грудина участвует во многих движениях верхней части тела. Этот тип травм часто возникает в результате травм грудной клетки от удара тупым предметом. Примеры этого включают затягивание ремня безопасности в автомобильной аварии или удар в грудь во время занятий спортом или других тяжелых физических нагрузок.
Этот тип травм часто возникает в результате травм грудной клетки от удара тупым предметом. Примеры этого включают затягивание ремня безопасности в автомобильной аварии или удар в грудь во время занятий спортом или других тяжелых физических нагрузок.
Общие симптомы включают:
- боль при вдохе или кашле
- затрудненное дыхание
- хлопки, щелчки или скрежет при движении руками
- припухлость и болезненность в области грудины
Растяжение мышц или грыжа
Вытягивание или напряжение мышцы груди может вызвать боль в области грудины.
Общие симптомы растянутой мышцы включают:
- боль вокруг растянутой мышцы
- дискомфорт при использовании пораженной мышцы
- синяк или болезненность вокруг пораженной мышцы
Грыжа также может вызывать боль в грудины. Грыжа возникает, когда орган толкается или вытягивается из области, где он обычно находится, в соседнюю часть тела.
Самый распространенный вид — грыжа пищеводного отверстия диафрагмы. Это происходит, когда ваш желудок продвигается мимо диафрагмы в грудную полость.
Это происходит, когда ваш желудок продвигается мимо диафрагмы в грудную полость.
Общие симптомы грыжи пищеводного отверстия диафрагмы включают:
- частую отрыжку
- изжога
- проблемы с глотанием
- ощущение, что вы съели слишком много
- рвота кровью
- стул черного цвета
Проверьте: Лечение растяжения мышц »
Ваша грудина находится прямо перед несколькими основными органами пищеварения. Состояния, которые влияют на пищевод, желудок и кишечник, могут вызывать боль в грудины.Изжога или кислотный рефлюкс после еды являются наиболее частыми желудочно-кишечными причинами боли в грудины.
Изжога
Изжога возникает, когда кислота из желудка попадает в пищевод и вызывает боль в груди. Часто бывает сразу после еды. Боль обычно усиливается, когда вы ложитесь или наклоняетесь вперед.
Изжога обычно проходит без лечения через короткое время.
Отъезд: советы после еды, чтобы облегчить изжогу »
Кислотный рефлюкс
Кислотный рефлюкс похож на изжогу, но происходит, когда желудочная кислота или даже то, что находится в вашем желудке, начинает беспокоить или стирать слизистую оболочку вашего пищевод.Это может быть частью хронического состояния, называемого гастроэзофагеальной рефлюксной болезнью.
Симптомы кислотного рефлюкса включают:
- жжение в груди
- необычный горький привкус во рту
- затруднение глотания
- кашель
- болезненность или охриплость горла
- ощущение комка в горле
Подробнее: Как предотвратить кислотный рефлюкс и изжогу »
Заболевания, которые влияют на ваши легкие, дыхательное горло (трахею) и другие части тела, которые помогают вам дышать, могут вызывать боль в грудины.
Плеврит
Плеврит возникает при воспалении плевры. Плевра состоит из ткани грудной клетки и вокруг легких. В некоторых случаях вокруг этой ткани может скапливаться жидкость. Это называется плевральный выпот.
Общие симптомы включают:
- резкую боль при вдохе, чихании или кашле
- ощущение, будто вам не хватает воздуха
- ненормальный кашель
- лихорадка (в редких случаях)
Бронхит
Бронхит возникает, когда воспаляются бронхи, по которым воздух попадает в легкие.Это часто случается при простуде или гриппе.
Боль, вызванная бронхитом, также может вызывать боль в грудине при вдохе и выдохе. Это может длиться недолго (острый бронхит) или перейти в длительное состояние (хронический бронхит) из-за курения или инфекций.
Общие симптомы бронхита включают:
- постоянный влажный кашель, вызывающий срыгивание слизи
- свистящее дыхание
- затрудненное дыхание
- боль или дискомфорт в груди
Симптомы гриппа или простуды, которые могут сопровождаться бронхитом, включают:
- высокая температура
- истощение
- насморк
- диарея
- рвота
Отъезд: 7 домашних средств от бронхита »
Пневмония
Пневмония возникает, когда ваши легкие заражаются вирусом или бактериями.
Общие симптомы пневмонии включают:
- затрудненное дыхание
- высокая температура
- постоянный кашель
Другие состояния, влияющие на желудочно-кишечный тракт или мышцы груди, могут вызывать боль в грудины.
Язва желудка
Язва желудка (язвенная болезнь) возникает, когда вы получаете язву на слизистой оболочке желудка или в нижней части пищевода.
Симптомы язвы желудка включают:
- боль в желудке, особенно натощак, которая реагирует на антациды
- чувство вздутия живота
- тошнота
- отсутствие аппетита
Паническая атака
Паническая атака возникает, когда вы внезапно почувствовать страх, как будто происходит что-то опасное или угрожающее, без реальной причины для страха.Часто это результат стресса или симптома психического расстройства, например генерализованного тревожного расстройства или депрессии.
Симптомы панической атаки включают:
- ощущение, что вот-вот должно произойти что-то плохое
- головокружение или легкомысленность
- проблемы с дыханием или глотанием
- потливость
- ощущение попеременно горячего и холодного
- спазмы в животе
- грудная клетка боль
Проверьте: 11 способов остановить паническую атаку »
Боль в грудины иногда может быть результатом сердечного приступа.Это гораздо менее вероятно, если вам меньше 40 лет или вы в целом здоровы. Они более вероятны, если вам больше 40 лет и вы страдаете каким-либо заболеванием, например сердечным заболеванием.
Сердечный приступ опасен для жизни. Вам следует немедленно обратиться в отделение неотложной помощи, если у вас есть какие-либо симптомы, помимо боли в грудине, которые могут указывать на сердечный приступ, особенно если они появляются без какой-либо очевидной причины или если у вас ранее был сердечный приступ.
Симптомы сердечного приступа включают:
- боль в груди в средней или левой части груди
- боль или дискомфорт в верхней части тела, включая руки, плечо и челюсть
- чувство головокружения или головокружения
- затрудненное дыхание
- потливость
- тошнота
Чем больше у вас этих симптомов, тем выше вероятность сердечного приступа.
Немедленно обратитесь к врачу, если у вас есть симптомы сердечного приступа или симптомы, которые вызывают у вас резкую, постоянную боль, которая мешает вашей повседневной жизни.
Вам также следует обратиться к врачу, если у вас есть какие-либо из следующих симптомов:
- боль в груди и общая грудная клетка без очевидной причины
- потливость, головокружение или тошнота без какой-либо конкретной причины
- проблемы с дыханием
- боль, которая распространяется от груди по всей верхней части тела
- стеснение в груди
Если вы испытываете другие симптомы, и они продолжаются более нескольких дней, поговорите со своим врачом.
Ваши следующие шаги зависят от того, какое заболевание может вызывать боль в грудины и насколько серьезным является состояние.
Возможно, вам просто необходимо принять безрецептурные обезболивающие или изменить свой рацион. Но вам может потребоваться длительное лечение, если основное состояние более серьезное. В некоторых случаях вам может потребоваться операция для лечения сердечного или желудочно-кишечного заболевания.
После того, как врач определит причину, он может разработать план лечения, который поможет облегчить симптомы и причины боли в грудины.
Боль в грудины: что это такое?
Это повод для беспокойства?
Грудина, или грудина, соединяет две стороны грудной клетки вместе. Он находится перед многими основными органами, расположенными в груди и кишечнике, включая сердце, легкие и желудок. В результате многие состояния, которые не обязательно связаны с грудиной, могут вызывать боль в груди и в окружающей области.
Ваша первая реакция на боль в груди, особенно сильную или постоянную, может заключаться в том, чтобы подумать, что это сердечный приступ.Но во многих случаях боль в груди не имеет ничего общего с сердцем. Это особенно верно, если вам меньше 40 лет и у вас нет серьезных проблем со здоровьем или существующих заболеваний.
Боль в грудины на самом деле скорее вызвана состояниями, которые связаны с вашими мышцами, костями или пищеварительным трактом, чем с сердцем или самой грудиной.
Продолжайте читать, чтобы узнать о наиболее распространенных причинах боли в груди и о том, когда вам следует обратиться к врачу.
Наиболее частой причиной боли в грудины является состояние, называемое костохондритом.Это происходит, когда воспаляется хрящ, соединяющий ребра с грудиной.
Симптомы реберно-хондрита включают:
- острые боли или ломота в области грудины
- боль или дискомфорт в одном или нескольких ребрах
- боль или дискомфорт, усиливающийся при глубоком кашле или глубоком вдохе
Костохондрит не всегда имеет конкретную причину, но чаще всего это результат травмы грудной клетки, перенапряжения из-за физической активности или состояния суставов, такого как остеоартрит.Костохондрит не является серьезным заболеванием и не должен вас беспокоить.
Обратитесь к врачу, если боль не проходит или у вас есть другие симптомы, которые могут указывать на более серьезное основное заболевание.
Состояние или травмы мышц и костей вокруг грудины также могут вызывать боль в груди.
В том числе:
- сустава травмы
- ключицы (ключицы) травмы
- переломы грыж
- операции на грудине (например, операции на открытом сердце)
Это не только опорно-двигательного аппарата, которые могут сделать у вас болит грудина, но они одни из самых распространенных.
Травма грудино-ключичного сустава
Грудинно-ключичный сустав (SC-сустав) соединяет верхнюю часть грудины с ключицей (ключицей). Травма этого сустава может вызвать боль и дискомфорт в грудины и в верхней части груди, где этот сустав находится.
Общие симптомы травмы этого сустава включают:
- ощущение легкой боли или ломоту и отек в области верхней части груди и ключицы
- слышимость хлопков или щелчков в области сустава
- ощущение жесткости вокруг сустава или невозможность чтобы полностью переместить плечо
Травма ключицы
Ключица напрямую связана с грудиной, поэтому травмы, вывих, переломы или другие травмы ключицы могут повлиять на грудину.
Общие симптомы травмы ключицы включают:
- синяки или шишки вокруг области травмы ключицы
- сильная боль при попытке поднять руку вверх
- припухлость или болезненность в области ключицы
- хлопки, щелчки или скрежет, когда вы поднимаете руку
- ненормальное провисание плеча вперед
Перелом грудины
Перелом грудины может вызвать сильную боль, потому что ваша грудина участвует во многих движениях верхней части тела.Этот тип травм часто возникает в результате травм грудной клетки от удара тупым предметом. Примеры этого включают затягивание ремня безопасности в автомобильной аварии или удар в грудь во время занятий спортом или других тяжелых физических нагрузок.
Общие симптомы включают:
- боль при вдохе или кашле
- затрудненное дыхание
- хлопки, щелчки или скрежет при движении руками
- припухлость и болезненность в области грудины
Растяжение мышц или грыжа
Вытягивание или напряжение мышцы груди может вызвать боль в области грудины.
Общие симптомы растянутой мышцы включают:
- боль вокруг растянутой мышцы
- дискомфорт при использовании пораженной мышцы
- синяк или болезненность вокруг пораженной мышцы
Грыжа также может вызывать боль в грудины. Грыжа возникает, когда орган толкается или вытягивается из области, где он обычно находится, в соседнюю часть тела.
Самый распространенный вид — грыжа пищеводного отверстия диафрагмы. Это происходит, когда ваш желудок продвигается мимо диафрагмы в грудную полость.
Общие симптомы грыжи пищеводного отверстия диафрагмы включают:
- частую отрыжку
- изжога
- проблемы с глотанием
- ощущение, что вы съели слишком много
- рвота кровью
- стул черного цвета
Проверьте: Лечение растяжения мышц »
Ваша грудина находится прямо перед несколькими основными органами пищеварения. Состояния, которые влияют на пищевод, желудок и кишечник, могут вызывать боль в грудины.Изжога или кислотный рефлюкс после еды являются наиболее частыми желудочно-кишечными причинами боли в грудины.
Изжога
Изжога возникает, когда кислота из желудка попадает в пищевод и вызывает боль в груди. Часто бывает сразу после еды. Боль обычно усиливается, когда вы ложитесь или наклоняетесь вперед.
Изжога обычно проходит без лечения через короткое время.
Отъезд: советы после еды, чтобы облегчить изжогу »
Кислотный рефлюкс
Кислотный рефлюкс похож на изжогу, но происходит, когда желудочная кислота или даже то, что находится в вашем желудке, начинает беспокоить или стирать слизистую оболочку вашего пищевод.Это может быть частью хронического состояния, называемого гастроэзофагеальной рефлюксной болезнью.
Симптомы кислотного рефлюкса включают:
- жжение в груди
- необычный горький привкус во рту
- затруднение глотания
- кашель
- болезненность или охриплость горла
- ощущение комка в горле
Подробнее: Как предотвратить кислотный рефлюкс и изжогу »
Заболевания, которые влияют на ваши легкие, дыхательное горло (трахею) и другие части тела, которые помогают вам дышать, могут вызывать боль в грудины.
Плеврит
Плеврит возникает при воспалении плевры. Плевра состоит из ткани грудной клетки и вокруг легких. В некоторых случаях вокруг этой ткани может скапливаться жидкость. Это называется плевральный выпот.
Общие симптомы включают:
- резкую боль при вдохе, чихании или кашле
- ощущение, будто вам не хватает воздуха
- ненормальный кашель
- лихорадка (в редких случаях)
Бронхит
Бронхит возникает, когда воспаляются бронхи, по которым воздух попадает в легкие.Это часто случается при простуде или гриппе.
Боль, вызванная бронхитом, также может вызывать боль в грудине при вдохе и выдохе. Это может длиться недолго (острый бронхит) или перейти в длительное состояние (хронический бронхит) из-за курения или инфекций.
Общие симптомы бронхита включают:
- постоянный влажный кашель, вызывающий срыгивание слизи
- свистящее дыхание
- затрудненное дыхание
- боль или дискомфорт в груди
Симптомы гриппа или простуды, которые могут сопровождаться бронхитом, включают:
- высокая температура
- истощение
- насморк
- диарея
- рвота
Отъезд: 7 домашних средств от бронхита »
Пневмония
Пневмония возникает, когда ваши легкие заражаются вирусом или бактериями.
Общие симптомы пневмонии включают:
- затрудненное дыхание
- высокая температура
- постоянный кашель
Другие состояния, влияющие на желудочно-кишечный тракт или мышцы груди, могут вызывать боль в грудины.
Язва желудка
Язва желудка (язвенная болезнь) возникает, когда вы получаете язву на слизистой оболочке желудка или в нижней части пищевода.
Симптомы язвы желудка включают:
- боль в желудке, особенно натощак, которая реагирует на антациды
- чувство вздутия живота
- тошнота
- отсутствие аппетита
Паническая атака
Паническая атака возникает, когда вы внезапно почувствовать страх, как будто происходит что-то опасное или угрожающее, без реальной причины для страха.Часто это результат стресса или симптома психического расстройства, например генерализованного тревожного расстройства или депрессии.
Симптомы панической атаки включают:
- ощущение, что вот-вот должно произойти что-то плохое
- головокружение или легкомысленность
- проблемы с дыханием или глотанием
- потливость
- ощущение попеременно горячего и холодного
- спазмы в животе
- грудная клетка боль
Проверьте: 11 способов остановить паническую атаку »
Боль в грудины иногда может быть результатом сердечного приступа.Это гораздо менее вероятно, если вам меньше 40 лет или вы в целом здоровы. Они более вероятны, если вам больше 40 лет и вы страдаете каким-либо заболеванием, например сердечным заболеванием.
Сердечный приступ опасен для жизни. Вам следует немедленно обратиться в отделение неотложной помощи, если у вас есть какие-либо симптомы, помимо боли в грудине, которые могут указывать на сердечный приступ, особенно если они появляются без какой-либо очевидной причины или если у вас ранее был сердечный приступ.
Симптомы сердечного приступа включают:
- боль в груди в средней или левой части груди
- боль или дискомфорт в верхней части тела, включая руки, плечо и челюсть
- чувство головокружения или головокружения
- затрудненное дыхание
- потливость
- тошнота
Чем больше у вас этих симптомов, тем выше вероятность сердечного приступа.
Немедленно обратитесь к врачу, если у вас есть симптомы сердечного приступа или симптомы, которые вызывают у вас резкую, постоянную боль, которая мешает вашей повседневной жизни.
Вам также следует обратиться к врачу, если у вас есть какие-либо из следующих симптомов:
- боль в груди и общая грудная клетка без очевидной причины
- потливость, головокружение или тошнота без какой-либо конкретной причины
- проблемы с дыханием
- боль, которая распространяется от груди по всей верхней части тела
- стеснение в груди
Если вы испытываете другие симптомы, и они продолжаются более нескольких дней, поговорите со своим врачом.
Ваши следующие шаги зависят от того, какое заболевание может вызывать боль в грудины и насколько серьезным является состояние.
Возможно, вам просто необходимо принять безрецептурные обезболивающие или изменить свой рацион. Но вам может потребоваться длительное лечение, если основное состояние более серьезное. В некоторых случаях вам может потребоваться операция для лечения сердечного или желудочно-кишечного заболевания.
После того, как врач определит причину, он может разработать план лечения, который поможет облегчить симптомы и причины боли в грудины.
Дополнительная информацияБоль в груди может быть вызвана многими причинами, от растянутой мышцы до астмы.В зависимости от в зависимости от причины боли симптомы могут отличаться, но могут включать стеснение, дискомфорт, кашель, хрипы и жжение. У детей боль в груди редко бывает признаком о чем-то серьезном, например о болезни сердца. ПричиныОбщие причины боли в груди включают:
ПомнитеБольшинство причин боли в груди у детей и подростков не вызывают беспокойства и будут проясняется с минимальным лечением или без него.Но вызовите врача, если боль в груди сопровождается затрудненное дыхание или учащенное дыхание, учащенное сердцебиение, головокружение или обморок, грудь давление или синий или серый цвет вокруг губ. Все словарные статьи от А до Я регулярно проверяются организацией KidsHealth medical. эксперты. |
9 серьезных состояний, имитирующих изжогу
Боль, напоминающая изжогу, является частым симптомом гастроэзофагеальной рефлюксной болезни (ГЭРБ).Но несколько других состояний могут вызвать чувство жжения в груди.
В большинстве случаев ваш врач сможет определить, есть ли у вас изжога или ГЭРБ, выполнив анализы.
Вот девять других состояний, которые могут вызвать боль, похожую на изжогу.
1. Стенокардия
Стенокардия или боль в груди, вызванная недостаточным притоком крови к сердцу, во многом похожа на изжогу.
«Главное — возникает ли у вас изжога, когда вы занимаетесь напряженной или умеренной деятельностью», — говорит д-р.Райан Маданик, гастроэнтеролог и доцент медицины медицинского факультета Университета Северной Каролины в Чапел-Хилл.
Если вам 50 лет и старше, и у вас изжога — особенно если у вас раньше не было такой боли — это может вызвать подозрение на стенокардию. Подозрения также могут возникать, если вы моложе, но у вас есть такие факторы риска сердечно-сосудистых заболеваний, как гипертония, диабет или семейный анамнез сердечных заболеваний.
2. Камни в желчном пузыре
Хотя камни в желчном пузыре не всегда вызывают симптомы, камень, блокирующий ваш желчный проток, может вызвать боль, обычно в средней или верхней правой части живота.
Боль может быть схваткообразной, тупой или острой и часто возникает через несколько минут после еды.
Если после еды вы испытываете боль в животе, которая не проходит после приема безрецептурных кислотоподавляющих препаратов, следует подозревать наличие камней в желчном пузыре, — говорит доктор Джоэл Рихтер, гастроэнтеролог и председатель медицинского отделения. в Медицинской школе Университета Темпл в Филадельфии.
3. Язва желудка
Язвы могут вызывать ощущение грызения и жжения, обычно ощущаемое в верхней части живота.По словам Маданика, боль может доходить до груди.
Кислотоподавляющие препараты могут облегчить боль при язве. Но язвы обычно вызываются Helicobacter pylori, типом бактерий, которые вызывают воспаление слизистой оболочки желудка, поэтому вам нужно будет принимать антибиотики, чтобы избавиться от инфекции.
Некоторые противовоспалительные препараты (такие как аспирин, ибупрофен и напроксен) и препараты от остеопороза, называемые бисфосфонатами, также могут вызывать язву желудка.
4. Грыжа пищеводного отверстия диафрагмы
Грыжа пищеводного отверстия диафрагмы возникает, когда часть верхнего отдела желудка протыкает диафрагму в грудную полость, а не остается в брюшной полости, где она принадлежит.
Это может подтолкнуть пищу и желудочную кислоту к пищеводу, вызывая изжогу. Другие признаки грыжи пищеводного отверстия диафрагмы включают боль в груди, отрыжку и тошноту. Если у вас изжога из-за грыжи пищеводного отверстия диафрагмы, врач обычно прописывает препараты, подавляющие кислотность, и порекомендует изменить образ жизни, например, есть небольшими порциями, избегать алкоголя и не есть прямо перед сном. В редких случаях может потребоваться хирургическое вмешательство.
5. Рак пищевода
Рак пищевода встречается редко, но его заболеваемость быстро растет в Соединенных Штатах, говорит Маданик.
«Если у вас изжога, это может быть признаком рака пищевода, но маловероятно», — говорит он. Ваш врач может назначить эндоскопию верхних отделов пищевода, если у вас длительная изжога, особенно если вы курите или много пьете, и то и другое является факторами риска рака пищевода.
Этот тест заключается в пропускании трубки со светом и камерой на одном конце через горло в пищевод. Во время теста ваш врач может искать аномальные области, а также собирать образцы тканей для проверки на рак.
________________________________________________________________________________
Еще с Health.com:
Неожиданные триггеры изжоги
9 причин не игнорировать изжогу
Лекарства, которые могут вызвать изжогу
________________________________________________________________________________03
привести к повреждению нервов, что может повлиять на работу пищеварительного тракта.
Это называется гастропарез, и он резко замедляет движение пищи через желудок и может вызвать изжогу.
Лечение может включать изменения в диете, такие как переедание небольшими порциями, отказ от жиров и клетчатки, прием лекарств, а для людей с очень тяжелыми симптомами введение зонда для кормления или имплантированного устройства, которое излучает электрические импульсы, имитирующие сокращения желудка.
7. Эзофагит
Эзофагит или воспаление пищевода может быть результатом частого кислотного рефлюкса.Это, в свою очередь, может привести к еще большей изжоге, а также к затруднению глотания.
Пищевод также может воспалиться от приема некоторых обезболивающих и лекарств от остеопороза, особенно если таблетки принимаются без воды, что позволяет им оставаться в пищеводе.
Третий тип эзофагита, называемый эозинофильным эзофагитом, возникает, когда лейкоциты, известные как эозинофилы, проникают в пищевод. Состояние часто связано с аллергией, поэтому для лечения необходимо выявлять и избегать нежелательных продуктов.Врачи также могут назначить стероидные препараты для облегчения воспаления.
8. Плеврит или костохондрит
Воспаление слизистой оболочки легких и грудной полости, известное как плеврит или плеврит, может вызывать боль в груди, похожую на изжогу. Плеврит следует заподозрить, «если боль или жжение усиливаются, когда вы делаете глубокий вдох или двигаетесь», — говорит Маданик.
Плеврит чаще всего вызывается вирусной или бактериальной инфекцией и проходит вместе с инфекцией.
Костохондрит — воспаление хряща, прикрепляющего ребра к грудины, — может вызывать острую боль вдоль грудины или грудины. Это может быть связано с травмой или инфекцией и обычно лечится противовоспалительными препаратами, болеутоляющими и отдыхом.
9. Беспокойство
Хотя тревога не вызывает ГЭРБ, она может вызвать изжогу и усугубить симптомы ГЭРБ, говорит Маданик. У человека может быть как изжога, связанная с тревогой, так и изжога, связанная с ГЭРБ.
«Одним из признаков того, что это не просто рефлюкс, является то, что лечение рефлюкса не делает его лучше», — говорит он.
Снижение беспокойства и стресса, например, с помощью упражнений, расслабления и терапии, также может облегчить изжогу.
Маданик говорит, что, как и в случае с другими состояниями, которые маскируются под ГЭРБ, «много раз мы увидим пациента только тогда, когда лекарства, отпускаемые без рецепта, не работают, потому что лекарства, как правило, очень эффективны для лечение простой изжоги ».
Изжога — симптомы, причины, лечение
Изжога — это ощущение жжения и боли в области за грудиной (грудиной) и в верхней части живота.Обычно это симптом состояния, известного как кислотное расстройство желудка или кислотный рефлюкс. Жгучая боль при изжоге возникает из-за того, что желудочная кислота перемещается вверх в заднюю часть глотки, вызывая воспаление. Чаще всего изжога возникает во время или сразу после еды, или когда вы ложитесь слишком рано после еды.
Чаще всего изжога возникает во время или сразу после еды, или когда вы ложитесь слишком рано после еды. К другим причинам изжоги относятся острый гастрит (язва желудка) и ишемическая болезнь сердца (атеросклеротическая болезнь сердца).Женщины с ишемической болезнью сердца чаще испытывают изжогу, чем боль в груди.
Изжога — чрезвычайно распространенное заболевание в США. У некоторых людей это признак гастроэзофагеальной рефлюксной болезни (ГЭРБ), а у других это может быть изолированное явление, не связанное с заболеванием. Люди, страдающие ожирением, часто страдают от изжоги. Это происходит из-за повышенного давления на клапан между пищеводом и желудком, который обычно предотвращает рефлюкс.
Изжога обычно развивается после того, как вы едите или пьете определенные виды пищи. Чаще всего изжога возникает в результате переедания, употребления алкоголя во время еды или употребления жирной или острой пищи. Изжога также может возникнуть, если клапан между желудком и пищеводом выходит из строя и позволяет содержимому желудка попадать в пищевод.
У некоторых людей с изжогой наблюдаются легкие симптомы, такие как легкое жжение после еды, которое быстро проходит, в то время как у других может быть желудочная кислота, которая достигает рта вместе с чувством жжения в животе, груди и шее.Изжогу можно эффективно лечить с помощью лекарств, которые снижают кислотность желудка или помогают желудку быстрее опорожнять его содержимое. Вы можете снизить риск изжоги, избегая чрезмерно острой или жареной пищи, не переедая, поедая как минимум за два часа до сна и поддерживая здоровую массу тела.
Сама по себе изжога редко бывает серьезным заболеванием; однако боль в эпигастрии может быть признаком опасного для жизни состояния, например сердечного приступа. Немедленно обратитесь за медицинской помощью (позвоните 911). , если у вас или у кого-то из ваших близких есть серьезные симптомы, такие как серьезные проблемы с дыханием, боль в груди, стеснение в груди, давление в груди или учащенное сердцебиение; или если вас рвет кровью или черным веществом (напоминающим кофейную гущу).
Немедленно обратитесь за медицинской помощью, если вы лечитесь от изжоги, но легкие симптомы повторяются или сохраняются.
Гастроэзофагеальный рефлюкс (ГЭРБ) против сердечного приступа
Спросите: «Что такое кислотный рефлюкс или изжога?» кажется достаточно простым вопросом. Обычно изжога ощущается как некоторый дискомфорт в области груди.
Изжога или кислотный рефлюкс — это симптом гастроэзофагеальной рефлюксной болезни (ГЭРБ), но, как правило, не единственный.Кроме того, у некоторых людей с гастроэзофагеальным рефлюксом никогда не будет дискомфорта в груди.
BSIP / UIG / Getty ImagesСимптомы кислотного рефлюкса и изжоги
Изжога не одинакова для всех, кто ее испытывает. То, что вы чувствуете во время приступа изжоги, может быть не в той части тела или той же интенсивности, что и то, что чувствует кто-то другой. Вот некоторые из возможных причин, по которым изжога может вызвать у вас чувство.
- Чувство жжения или боли в груди : это симптом, который чаще всего ассоциируется с изжогой.Это жжение обычно начинается за грудиной (грудиной) и иногда распространяется до горла. Обычно это впервые замечают вскоре после еды.
- Чувство жжения в горле : Это ощущение жжения обычно ощущается высоко в шее (хотя может возникать и ниже) и может усиливаться при глотании. Это связано с кислотой из содержимого желудка.
- Кислый или горький привкус во рту : Частично переваренная пища и желудочная кислота могут рефлюксом попадать в пищевод и достигать задней стенки горла.
- Затруднение при глотании : Этот симптом всегда должен оцениваться врачом, поскольку он может быть признаком серьезного заболевания, а не просто изжоги. Вы можете чувствовать, будто еда застревает в горле, давление в груди после еды или ощущение удушья. Это также называется дисфагией. Это происходит, когда пища не проходит беспрепятственно изо рта через пищевод в желудок. Это может быть признаком эрозивного эзофагита или рака пищевода.
- Хронический кашель : Если желудочная кислота возвращается обратно в пищевод и аспирируется, может возникнуть кашель.Многие случаи хронического кашля вызваны ГЭРБ.
- Свистящее дыхание или другие симптомы, похожие на астму : ГЭРБ может влиять на астму, когда желудочная кислота просачивается обратно в пищевод и попадает в дыхательные пути и легкие, что может вызвать дыхание. затруднены и вызывают хрипы и кашель. Есть исследования, которые предполагают значительную связь между ГЭРБ и астмой.
Это изжога или сердечный приступ?
Как узнать, вызвана ли боль в груди изжогой или сердечным приступом? Иногда бывает трудно отличить их друг от друга, поэтому, если есть какие-либо сомнения относительно того, страдаете ли вы изжогой или у вас сердечный приступ, вам необходимо немедленно обратиться за медицинской помощью.
Симптомы, более типичные для боли в груди, вызванной изжогой, включают:
- Чувство жжения или боли, возникающие чуть ниже грудины
- Эта боль редко распространяется на плечи, шею или руки, хотя иногда возникает
- Эта боль обычно возникает после еды или в положении лежа вскоре после еды
- Эта боль в груди обычно быстро реагирует на антациды
- Боль редко сопровождается холодным потом
Симптомы, более типичные для сердечного приступа, включают:
- Ощущение распирания, стеснения, давления или боли в центре груди
- Может возникать ощущение сдавливания, как будто что-то сжимается вокруг груди
- Головокружение
- Боль может распространяться на плечи, шею, челюсть или руки
- Тошнота
- Усталость
- Одышка
- Холодный пот
- Головокружение
- Слабость
Опять же, если есть какие-либо сомнения относительно того, связаны ли ваши симптомы с изжогой или являются предупреждающими признаками сердечного приступа, вам следует немедленно обратиться за медицинской помощью.
Изжога сама по себе не является расстройством. Однако это симптом другого расстройства пищеварения. Например, изжога — самый частый симптом гастроэзофагеальной рефлюксной болезни.
Руководство по обсуждению GERD Doctor
Получите наше руководство для печати к следующему визиту к врачу, которое поможет вам задать правильные вопросы.
Отправить руководство по электронной почтеОтправить себе или любимому человеку.
Зарегистрироваться
Это руководство для обсуждения с доктором было отправлено на {{form.электронное письмо}}.
Произошла ошибка. Пожалуйста, попробуйте еще раз.
.
 Для данных сердечных патологий также характерны
чувство тяжести и ощущения страха смерти.
Для данных сердечных патологий также характерны
чувство тяжести и ощущения страха смерти.