выделения в первом триместре — 25 рекомендаций на Babyblog.ru
Выделения из влагалища — это вполне нормально. Они могут появляться время от времени у каждой женщины. Все зависит от конкретной ситуации, состояния здоровья или определенного периода. Иногда выделения могут свидетельствовать даже о наступлении беременности. В основном это прозрачные, негустые выделения без какого-то определенного запаха, и, что самое главное, без зуда. Все дело в том, что при беременности у женщины начинает расти уровень эстрогена, поэтому среда, которая образовывается, может быть подходящей для грибковой инфекции, к примеру, молочницы. Если у вас появились выделения, и вы при этом испытываете дискомфорт, немедленно обратитесь к своему гинекологу, не затягивайте!
Необычные выделения не всегда могут свидетельствовать о беременности, в некоторых случаях они могут быть симптомом заболеваний мочеполовой системы
Что такое «норма выделений» при беременности?
Медики называют «норма выделения» на ранней стадии беременности, если они слизистые и похожи по консистенции на яичный белок — как раз как во время второй фазы менструации.
Во время беременности организм перестраивается — особенно это отражается на гормональном фоне. Именно поэтому при густых, непрозрачных и вязких выделениях не стоит паниковать, ведь все это из-за гормона прогестерона, благодаря которому зародыш прикрепляется, а затем начинает формироваться плацента. Ко всему прочему, именно эти выделения и формируют слизистую пробку, закрывающую вход в матку — она, к тому же, способна отлично защитить будущего малыша от инфекции, которая моет попасть из внешнего мира. Если выделения слишком обильные или вязкие, то можно пользоваться прокладками.
Имплантационное кровотечение возникает тогда, когда эмбрион прикрепляется к стенке матки
Что такое имплантационное кровотечение
В первом триместре беременности цвет выделений может варьироваться от желтого до коричневого. Если женщина не подозревает о своем положении, то выделения она может расценивать, как наступление менструации. На самом деле это может быть имплантационное кровотечение — оно свидетельствует о том, что эмбрион прикрепляется к стенке матки. В основном этот период приходится на 6-12 день после зачатия — как раз перед тем, когда должна начаться менструация.
Если женщина не подозревает о своем положении, то выделения она может расценивать, как наступление менструации. На самом деле это может быть имплантационное кровотечение — оно свидетельствует о том, что эмбрион прикрепляется к стенке матки. В основном этот период приходится на 6-12 день после зачатия — как раз перед тем, когда должна начаться менструация.
Могут ли выделения появляться время от времени? Иногда так бывает, когда повышается активность плодного яйца. При этом нередко женщина испытывает боль или спазмы. Имплантационное кровотечение может быть кремообразной консистенции, а его цвет варьируется от желтого до розового. Тем не менее, не стоит забывать, что это также может быть признаком эрозии шейки матки — она способна усилиться при наступлении беременности.
Выделения, которые являются признаком беременности
Прежде всего, запомните, что выделения, которые являются признаком наступления беременности, никогда не будут похожи на обычную менструацию.
Во-первых, они не такие обильные.
Во-вторых, они никогда не будут темно-красного или коричневого цвета.
В-третьих, у них полное отсутствие динамики.
Именно поэтому, если вместо привычной менструации у вас «странные» выделения — сделайте тест на беременность, возможно, вы скоро испытаете радость материнства.
Если тест на беременность показывает положительный результат, а после выделений, которые были описаны выше, у вас началась якобы обычная менструация, немедленно обратитесь к врачу, так как это может быть признаком какой-то патологии.
Какие должны быть выделения при беременности в первом триместре
Беременность – самый важный этап в жизни каждой женщины. В это время нужно внимательно следить за состоянием организма и при появлении различных симптомов обращаться к врачу. Одним из критериев нормального течения беременности считаются выделения.
В некоторых случаях они не являются свидетельством наличия отклонений и заболеваний. Но они могут говорить о серьезных патологиях, требующие незамедлительного лечения.
Какими должны быть выделения на 1 триместре?
В норме выделения не должны приносить женщине дискомфорта и не имеют плохого запаха
Нормальным течением беременности считается, когда она сопровождается прозрачными или белыми выделениями. Они не характеризуются резким и неприятным запахом, а также не провоцируют жжение и зуд. Отсутствуют различные примеси, комочки и хлопья.
Причиной их появления на ранних сроках становится гормональная перестройка организма, когда увеличивается количество прогестерона. В результате появляются белые вязкие выделения. Они формируют особую пробку, которая защищает плод от воздействия внешних факторов и инфекционных поражений. Организм женщины в период беременности чувствителен и причиной появления выделений также может стать гигиеническое средство. Они не опасны для будущей мамы и ребенка и являются нормой.
Опасные выделения и их причины
Но не все выделения, особенно на 1 триместре, считаются нормой. Обратиться к специалисту следует в том случае, если появились:
- Творожистые.
 Они обычно белого цвета. Причиной их возникновения является молочница или кандидоз. Возбудителем заболевания являются грибки Кандида, которые относятся к условно-патогенной флоре влагалища. При снижении иммунитета или влияния определенных факторов они начинают размножаться, провоцируя такие неприятные симптомы, как творожистые выделения, зуд, жжение. Кандидоз опасен для плода. Именно поэтому нужно незамедлительно обратиться к гинекологу, в случаях, когда появились белые творожистые выделения.
Они обычно белого цвета. Причиной их возникновения является молочница или кандидоз. Возбудителем заболевания являются грибки Кандида, которые относятся к условно-патогенной флоре влагалища. При снижении иммунитета или влияния определенных факторов они начинают размножаться, провоцируя такие неприятные симптомы, как творожистые выделения, зуд, жжение. Кандидоз опасен для плода. Именно поэтому нужно незамедлительно обратиться к гинекологу, в случаях, когда появились белые творожистые выделения. - Зеленоватые. Всегда имеют неприятный резкий запах. Наличие выделений зеленоватого цвета говорит об инфекционном поражении половых органов. Возбудителями являются бактерии, грибки и вирусы. Отсутствие терапии приводит к серьезным последствиям, среди которых выделяют выкидыш и заражение плода.
- Желтые. Они не опасны для малыша и будущей мамы только в том случае, когда не сопровождаются неприятным запахом и достаточно скудные. Увеличение интенсивности является следствием развития стафилококковой инфекции.
 Причиной развития также могут являться и другие патогенные микроорганизмы. Желтый цвет выделений говорит о начале процесса формирования гнойных масс.
Причиной развития также могут являться и другие патогенные микроорганизмы. Желтый цвет выделений говорит о начале процесса формирования гнойных масс. - Кровяные. Являются самыми опасными выделениями, так как возникают на фоне отслойки плодного яйца. Могут сопровождаться болями в области яичников. Подобное состояние приводит к выкидышу, если не обратиться к специалисту.
Выделения из влагалища красного или коричневого цвета также появляются по причине эрозии шейки матки или других изменений. Провокаторами их появления являются и различные новообразования на органе, например полипы. Но если неинтенсивные выделения появились на 5-10 сутки после зачатия, пугаться не стоит. Причиной их возникновения становится прикрепление плодного яйца к матке. Это один из признаков наступившей беременности и опасности не представляет.
Методы инструментальной и лабораторной диагностики
Мазок на флору из влагалища поможет выявить причину плохих выделений
При появлении патологических выделений на 1 триместре беременности следует незамедлительно обратиться к врачу. Промедление может повлечь за собой серьезные осложнения.
Промедление может повлечь за собой серьезные осложнения.
В первую очередь врач проводит осмотр при помощи гинекологического зеркала с целью оценки состояния шейки матки, слизистой влагалища и характер выделений. В некоторых случаях это помогает выявить отклонения.
Осмотр также помогает получить достоверную информацию о характере и интенсивности выделений, так как не всегда женщина может правильно их охарактеризовать. Назначается и ультразвуковое исследование в случаях, когда у врача есть подозрения на внематочную беременность или ее замирание.
Точный диагноз установить при помощи инструментальной диагностики не всегда возможно. Для этого назначается ряд лабораторных исследований. К ним относятся:
- Бактериальный посев. Проводится с помощью мазка со стенок влагалища. Метод помогает установить состояние микрофлоры, выявить наличие бактерий. Они могут являться возбудителем многих заболеваний. Процедура является стандартной при беременности и назначается при первом посещении врача, а затем за две недели до предполагаемых родов.
 Процедура назначается на любом сроке при наличии показаний и полностью безопасна.
Процедура назначается на любом сроке при наличии показаний и полностью безопасна. - Анализ на наличие ЗППП. Назначается в пе
как отличить норму от патологии?
Во время беременности из половых путей женщины часто появляются выделения, которые пугают их. Но не все выделения говорят о какой-то патологии, появляются они и при нормальном течении беременности. Об этом нужно знать, чтобы не беспокоиться зря и в то же время не пропустить признаков, требующих обращения к врачу.
Почему появляются выделения во время беременности
В норме любые слизистые оболочки продуцируют какую-то жидкость, иначе они просто высохли бы и потеряли свои функции. Наружные и внутренние половые органы женщины не являются исключением. Но выделения из половых путей женщины всегда появляются под влиянием тех или иных гормонов.
Так, в первой половине менструального цикла выделения из половых путей происходят под влиянием женских половых гормонов эстрогенов. Задача этого периода – обеспечить проникновение в маточную трубу сперматозоидов для встречи с созревшей яйцеклеткой и ее оплодотворения. Поэтому выделения в этот период жидкие и обильные.
Задача этого периода – обеспечить проникновение в маточную трубу сперматозоидов для встречи с созревшей яйцеклеткой и ее оплодотворения. Поэтому выделения в этот период жидкие и обильные.
Во второй половине менструального цикла «верх берет» другой женский половой гормон – прогестерон, у которого совсем другая задача: сохранить оплодотворенную яйцеклетку и не дать ей выйти из полости матки. Поэтому выделения в этот период густые, слизистые, вязкие. А в канале шейки матки и вовсе формируется слизистая пробка, плотно закрывающая выход из полости матки.
Когда наступает беременность, выделения из половых путей также происходят под влиянием гормонов.
Нормальные выделения в первом триместре беременности – стоит успокоиться
В первом триместре беременности (первые 12 недель) преобладает действие женского полового гормона прогестерона. Его выделяет вначале желтое тело менструации яичника (оно образуется на месте лопнувшего фолликула, из которого выходит яйцеклетка во время овуляции).
Под влиянием прогестерона в первом триместре беременности появляются прозрачные, иногда беловатые, очень густые стекловидные выделения, которые можно заметить на белье в виде сгустков слизи. Это нормально в том случае, если выделения не имеют запаха и не беспокоят женщину, то есть не вызывают жжения, зуда и других неприятных ощущений. В случае появления таких неприятных признаков нужно искать другую их причину, то есть обратиться за помощью в женскую консультацию – там всегда помогут разобраться с любыми изменениями в организме беременной женщины.
Нормальные выделения во втором и третьем триместрах беременности – спокойствие и наблюдение
После первого триместра беременности, когда плод прочно укрепился в полости матки, и уже почти созрела плацента (орган, соединяющий организм матери с организмом плода и обеспечивающий плод всем необходимым, в том числе гормонами), вновь начинают в большом количестве выделяться эстрогены. Задача этого периода – развивать матку (она является органом, в котором созревает плод и должна постоянно расти) и молочные железы (в них начинают активно разрастаться железистая ткань и формироваться новые молочные протоки).
Под влиянием эстрогенов во второй половине беременности у женщины появляются достаточно обильные бесцветные (или слегка беловатые) выделения из половых путей. Это нормально, но так же, как и в первом триместре беременности, такие выделения не должны иметь неприятного запаха, вызывать жжения, зуда и других проявлений дискомфорта.
Какие выделения не являются нормой во время беременности – срочно бежать к врачу
Если выделения во время беременности изменили свой цвет, и при этом появилось какое-то ощущение дискомфорта (жжение, зуд), то следует сразу же обратиться к врачу. Скорее всего, это признак какой-то инфекции. Не стоит ее очень бояться – акушеры-гинекологи умеют отлично справляться со всеми видами инфекций. А вот обращение к врачу при подозрении на инфекцию обязательно – инфекция через плаценту может перейти на плод и вызвать внутриутробную инфекцию (ВУИ). ВУИ – это тяжелое осложнение, которое часто приводит к гибели плода или к его тяжелым заболеваниям. Еще чаще инфекция передается ребенку во время его прохождения по родовым путям.
Следить за своими ощущениями и выделениями из половых путей должна каждая беременная женщина.
Галина Романенко
Статьи по теме
Сколько боли, кровотечений и выделений являются нормальными?
Небольшая боль и небольшие кровянистые выделения являются нормальным явлением во втором триместре. Однако важно знать, когда следует обращаться к врачу.
Для многих второй триместр знаменует момент спокойствия во время беременности. Сильные симптомы первого триместра часто исчезают, а усталость, мышечные боли и беспокойство по поводу родов, которые часто возникают в третьем триместре, могут не появиться.
Небольшие кровотечения во втором триместре типичны и могут не указывать на проблему, хотя важно проверить, если что-то не так.В этой статье мы рассмотрим возможные причины и когда обратиться к врачу.
Поделиться на Pinterest Кровотечение во втором триместре может вызвать легкое воспаление и проблемы с плацентой или шейкой матки. Кровотечение — обычное явление в первом триместре беременности, которым страдают от 15 до 25 процентов беременных женщин.
Кровотечение во втором триместре встречается реже, более сильное кровотечение является более серьезным признаком, чем легкое кровотечение. Причины могут варьироваться от легкого воспаления до проблем с плацентой или шейкой матки.
Кровотечение обычно не означает, что у женщины начинаются роды или выкидыш.
Женщины, у которых наблюдается легкое кровотечение, кровянистые выделения или необычные выделения, должны связаться со своим лечащим врачом. Если кровотечение сильное или болезненное, требуется неотложная медицинская помощь.
Возможные причины кровотечения во втором триместре включают:
Незначительное раздражение шейки матки
Легкие кровянистые выделения обычно не означают серьезных проблем с беременностью, особенно если кровянистые выделения проходят сами по себе в течение дня или два.
Во время беременности кровеносные сосуды шейки матки могут воспаляться, особенно когда на них оказывает давление вес матки. У некоторых женщин может возникнуть легкое кровотечение после осмотра органов малого таза или секса.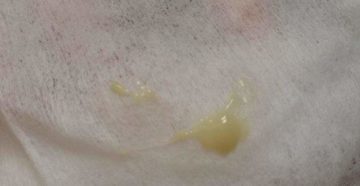
Новообразования шейки матки
Полипы шейки матки — это доброкачественные или незлокачественные образования на шейке матки. Они обычны и редко вызывают какие-либо проблемы.
Во время беременности полипы шейки матки могут опухать или раздражаться, вызывая кровотечение. Врач часто может провести быстрое обследование, чтобы определить, является ли рост шейки матки причиной кровотечения
Проблемы с плацентой
Плацента — это орган, который питает и защищает развивающегося ребенка.Проблемы с этим органом — основная причина кровотечений во время родов.
Любой, кто подозревает проблемы с плацентой, должен немедленно обратиться за медицинской помощью, так как проблемы с плацентой могут травмировать ребенка и вызвать опасное кровотечение у беременной женщины.
Некоторые проблемы с плацентой, которые могут вызвать кровотечение во втором триместре, включают:
- Предлежание плаценты: Это происходит, когда плацента находится очень низко в матке.
 Он может полностью или частично покрывать шейку матки, вызывая кровотечение на протяжении всей беременности.В тяжелых случаях врачи могут порекомендовать дополнительное наблюдение или кесарево сечение.
Он может полностью или частично покрывать шейку матки, вызывая кровотечение на протяжении всей беременности.В тяжелых случаях врачи могут порекомендовать дополнительное наблюдение или кесарево сечение. - Приросшая плацента: Приросшая плацента заставляет плаценту врастать в матку намного глубже, чем обычно. Однако вероятность кровотечения в третьем триместре выше, чем во втором. Во время родов кровотечение может стать опасным для жизни, поэтому медицинские работники будут внимательно следить за беременностью, часто в условиях оказания неотложной медицинской помощи, которая может иметь решающее значение для безопасности матери.
- Отслойка плаценты: Иногда плацента отслаивается от матки слишком рано. Это может вызвать кровотечение, боль в спине и сильные спазмы желудка. Ранняя диагностика может предотвратить серьезные осложнения для женщины и ребенка.
Преждевременные роды
Кровотечение может быть ранним признаком родов. Некоторые женщины также могут заметить необычные выделения, называемые слизистой пробкой. Слизистая пробка выглядит как сочетание выделений из влагалища, слизи и крови.
Некоторые женщины также могут заметить необычные выделения, называемые слизистой пробкой. Слизистая пробка выглядит как сочетание выделений из влагалища, слизи и крови.
Когда роды начинаются раньше 37 недель, более вероятно, что ребенку нужно будет оставаться в отделении интенсивной терапии, а также могут возникнуть другие проблемы.Во втором триместре преждевременные роды ставят под угрозу жизнь ребенка.
Кровотечение может быть фактором риска преждевременных родов. Женщины, у которых в анамнезе были кровотечения во втором триместре, могут поговорить со своими врачами о том, есть ли у них риск преждевременных родов и как лучше всего минимизировать этот риск.
Vasa previa
Vasa previa — это проблема с кровеносными сосудами ребенка. Это заставляет некоторые кровеносные сосуды ребенка проходить параллельно шейке матки, оставаясь незащищенными пуповиной или плацентой.Эти кровеносные сосуды могут вызвать необычное кровотечение, особенно на поздних сроках беременности или во время преждевременных родов.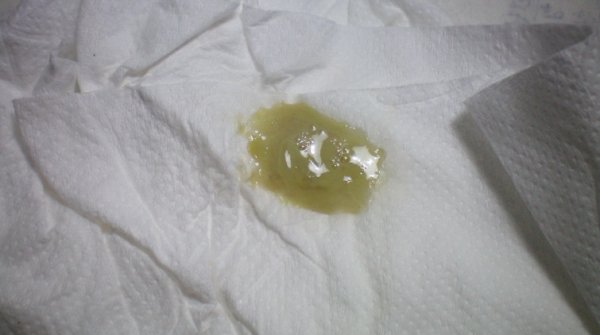
При разрыве плодных оболочек эти сосуды также могут лопнуть. Женщинам с предлежанием сосудов обычно делают кесарево сечение. Женщина с преждевременными родами или кровотечением в анамнезе, у которой наблюдаются схватки или другая сильная боль, должна обратиться в отделение неотложной помощи.
Разрыв матки
Разрыв матки происходит при разрыве матки. Это может поставить под угрозу мать и ребенка, вызвав сильное кровотечение и лишив ребенка кислорода.Это также может вызвать роды.
Женщина, которая испытывает кровотечение, боль, жар или недавно перенесла травму желудка или матки, может испытывать разрыв матки, и ей следует обратиться в отделение неотложной помощи.
Гестационная трофобластическая болезнь
Гестационная трофобластическая болезнь (ГТД) — это группа редких заболеваний, которые вызывают рост аномальных клеток в матке во время и после беременности. Эти клетки могут образовывать опухоли и образования. Иногда эти образования становятся злокачественными, хотя большинство форм GTD доброкачественны.
Иногда эти образования становятся злокачественными, хотя большинство форм GTD доброкачественны.
Женщины с GTD могут иметь кровотечение и необычно большую матку.
Лечение зависит от типа GTD, размера роста и других факторов. Хирургу может потребоваться удалить образование во время или после беременности.
Поделиться на Pinterest Человеку следует обратиться за неотложной медицинской помощью, если у него внезапно обильное кровотечение.Не все кровотечения во втором триместре являются экстренными. Во многих случаях женщина и ребенок в порядке.
Тем не менее, важно соблюдать осторожность.Своевременное вмешательство в экстренных случаях может спасти жизнь как женщине, так и ребенку. Любой, кто не уверен, должен обратиться в отделение неотложной помощи.
Некоторые симптомы, требующие неотложной помощи, включают:
- кровотечение после травмы, например, автомобильной аварии или падения
- внезапное сильное кровотечение
- кровотечение, которое становится все более тяжелым
- кровотечение, включающее сгустки крови
- кровотечение вместе с боль или схватки
- головокружение или слабость вместе с кровотечением
- кровотечение у человека с приросшей плацентой, предлежанием плаценты или преждевременными родами в анамнезе
Сообщите врачу о любых эпизодах кровотечения, чтобы обеспечить быстрый и точный диагноз. Любой, кто не уверен в кровотечении, должен немедленно позвонить.
Любой, кто не уверен в кровотечении, должен немедленно позвонить.
Кровотечение во втором триместре может вызывать беспокойство. Однако даже если кровотечение вызвано серьезным осложнением, у большинства женщин сохраняется здоровая беременность и дети.
Оперативная медицинская помощь может предотвратить осложнения и спасти жизни, поэтому всегда говорите с врачом о любом кровотечении, даже если оно кажется незначительным.
Диагностическое УЗИ в первом триместре беременности
Эмбриональные структуры внутриматочных мешков
Уоррен и его сотрудники описали упорядоченный внешний вид гестационного мешка, желточного мешка и эмбриона с сердцебиением в заданное количество дней от начала последней менструальный период (таблица 1). 1 С трансвагинальным датчиком гестационный мешок размером 2-3 мм обычно можно увидеть через 5 недель после последней менструации (рис. 1A). Желточный мешок обычно виден к 6 менструальным неделям или к тому времени, когда средний диаметр мешка достигает 10 мм (Рис. 1B и Рис. 1C). Полюс плода с сердечным тоном обычно виден по завершении 7 менструальных недель (рис. 1D). Как показали Фоссум и его коллеги, появление этих структур можно коррелировать с уровнями β-хорионического гонадотропина человека (β-ХГЧ) (Таблица 2). 2 Литература, касающаяся корреляции между количественными титрами β-ХГЧ и ранними внутриутробными гестационными мешками и эмбриональными структурами, несколько запуталась из-за набора эталонных стандартов, используемых для количественной оценки β-ХГЧ. Достаточно сказать, что используемые в настоящее время Третий международный стандарт и Четвертый международный стандарт, используемые большинством компаний, продающих наборы β-ХГЧ, примерно соответствуют Первому международному эталонному препарату. Практикующий должен понимать, что эти уровни β-ХГЧ являются ориентировочными для появления этих структур и не являются 100% надежными или точными.Это обсуждается ниже.
1B и Рис. 1C). Полюс плода с сердечным тоном обычно виден по завершении 7 менструальных недель (рис. 1D). Как показали Фоссум и его коллеги, появление этих структур можно коррелировать с уровнями β-хорионического гонадотропина человека (β-ХГЧ) (Таблица 2). 2 Литература, касающаяся корреляции между количественными титрами β-ХГЧ и ранними внутриутробными гестационными мешками и эмбриональными структурами, несколько запуталась из-за набора эталонных стандартов, используемых для количественной оценки β-ХГЧ. Достаточно сказать, что используемые в настоящее время Третий международный стандарт и Четвертый международный стандарт, используемые большинством компаний, продающих наборы β-ХГЧ, примерно соответствуют Первому международному эталонному препарату. Практикующий должен понимать, что эти уровни β-ХГЧ являются ориентировочными для появления этих структур и не являются 100% надежными или точными.Это обсуждается ниже.
Таблица 1 Внешний вид ранних гестационных структур
Дней от ПМП | 28–35 | 35–42 | 49–56 | ||||||||||||||||||||||||||||||||||||||
Гестационный мешок | 100% | ||||||||||||||||||||||||||||||||||||||||
| % | 100% | ||||||||||||||||||||||||||||||||||||||||
Эмбрион с + FHTs | 0% | 0% | 86% | последний менструальный период; + FHTs, положительные тоны сердца плода
| Структура | 12 12 дней om | Первый IRP β -hCG (мМЕ / мл) | Второй IS β -HCG ( мМЕ / мл) | 1400 | 914 | ||||||||||||||||||||||
Полюс плода | 40 | 5100 | 3800 | ||||||||||||||||||||||||
Движение сердца | 47 | 17,200 | последние менструальные периоды IRP, международный эталонный препарат; IS, Международный стандарт Дискриминационные зоны Общепринятая дискриминирующая зона β-ХГЧ в 2000 мМЕ / мл для появления внутриматочного гестационного мешка не является 100% надежной. Недавние статьи Doubilet, Benson, Ko и Cheung привели примеры женщин с титрами более 2000 мМЕ / мл, у которых трансвагинальное ультразвуковое исследование не выявило ранний внутриматочный мешок, а последующее ультразвуковое исследование подтвердило жизнеспособную беременность. 3 , 4 Пороговые значения β-ХГЧ для визуализации внутриматочного мешка для беременных, желточного мешка и плода с сердцебиением являются ориентировочными.Эти пороговые значения точны у большого процента пациенток с одноплодной беременностью, но могут иметь биологическую ошибку, а также ошибку единичного теста. Эти выбросы не ограничиваются несколькими беременностями. В серии исследований, проведенных Doubilet и Benson с использованием трансвагинального ультразвука, отсутствие визуализации плодного пузыря внутриутробной беременности было замечено с уровнем β-ХГЧ до 6567 мМЕ / мл. Псевдо-мешки Следует проявлять значительную осторожность, чтобы не ошибочно принять скопление жидкости в полости эндометрия за мешочки на ранних сроках беременности. Эти «псевдогестационные мешочки» могут привести к пропущенному диагнозу внематочной беременности (Рисунки 2A – 2D). Нормальные ранние гестационные мешочки расположены эксцентрично в децидуальной оболочке, рядом с эхогенной центральной полосой (рис. 1А). Эта находка называется внутриглазным признаком. Обзор литературы Ричардсона и др. ., с 2015 года обнаружил, что внутривзрывной признак был 66% чувствительным и 100% специфичным при идентификации внутриутробной беременности. Знак двойного децидуального кольца был чувствительным на 82% и специфичным на 97%. Доверительные интервалы для рассмотренных исследований не были идеальными из-за размера исследований. Рис. 2A Эксцентрично расположенный внутриматочный гестационный мешок через 6 недель после менструации (стрелка) Рис. 2B Напротив, псевдосак (стрелка) у пациентки с внематочной беременностью представляет собой скопление крови или жидкости, собранных в полости эндометрия. Этот псевдо-мешок удлиняется на сагиттальном изображении. Рис. 2C. Эта мешкообразная структура была ошибочно принята за внутриматочный гестационный мешок. Рис. 2D.Эта мешковидная структура удлиняется на сагиттальном виде. Это еще один пример псевдосумки с внематочной беременностью Желтое тело и образования яичников В первые 8 недель беременности желтое тело часто определяется как кистозная масса размером 1 –3 см в диаметре (рис. 3), хотя могут достигать 8 см. 8 Желтое тело обычно рассасывается спонтанно и обычно не проявляется к началу второго триместра.Они могут содержать участки сложной эхогенности, которые могут маскироваться под новообразование или внематочную беременность. Если образование придатков сохраняется и во втором триместре, следует проконсультироваться со специалистами. Двумя наиболее распространенными стойкими новообразованиями яичников, которые наблюдаются во втором триместре, являются эндометриомы (рис. 4A) и кистозные тератомы (рис. 5). Эндометриомы и кистозные тератомы обычно не требуют хирургического вмешательства во время беременности. Повышение точности ультразвука в сочетании с МРТ для правильного прогнозирования эндометриом, кистозных тератом и аденофибром / фибром привело к значительному сокращению хирургических вмешательств по поводу образований на придатках во время беременности (неопубликованные данные).Перекрут придаточного образования является наиболее частой причиной хирургического вмешательства по поводу придаточного образования во время беременности в нашем учреждении. Роль цветной доплеровской велосиметрии в исключении кручения проблематична. В некоторых случаях и артериальный, и венозный кровоток может быть сохранен с помощью импульсного цветного допплера (рис. 6). Необходимость хирургического вмешательства в этих случаях основывается на клинических данных и суждениях. Риск стойкой массы придатков во время беременности, впоследствии диагностированной как пограничная или злокачественная, оценивается примерно в 1–3% (рис. 7). 9 , 10 Опубликованные исследования являются ретроспективными и могут быть предметом предвзятости при установлении диагноза из-за случаев, направленных в крупные академические медицинские центры. Децидуализированные эндометриомы можно легко спутать со злокачественными новообразованиями яичников (Рис. 4B-D). 11 Ультразвуковые признаки, которые можно использовать, чтобы попытаться отличить децидуализированные эндометриомы от злокачественных кист яичников, были рассмотрены Mascillini et al. 12 МРТ может быть особенно полезным при идентификации сложной массы, такой как кистозная тератома, эндометриома или фиброма.МРТ также может быть полезна для дифференциации доброкачественной патологии яичников / придатков от злокачественной. Эта тема была хорошо рассмотрена Якобоцци. 13 Роль МРТ с гадолиниевым контрастом во время беременности является предметом обсуждения. В некоторых странах его использование разрешено после первого триместра. В США МРТ с гадолинием считается противопоказанием на протяжении всей беременности. Рис. 3A Простая киста желтого тела со средним диаметром 4 см в возрасте 8 недель.Эта киста рассосалась к 13 неделям. В некоторых случаях желтое тело может сохраняться во втором и третьем триместрах. Обычно круговой доплеровский поток в этот период времени уменьшается. Затем через 2–3 месяца после родов наблюдается полный регресс. Отсутствие полной регрессии указывает на другую патологию. Рис. 3B. Внутренняя граница желтого тела с зубцами. Эту кренуляцию можно спутать со злокачественной патологией яичников. Рис. 4A и 4B. Эндометриома и децидуализированная эндометриома на 8 и 13 неделях у одной и той же пациентки.Внешний вид децидуализированной эндометриомы можно принять за внутреннюю стенку кисты. наросты (белая стрелка) и перегородки (синяя стрелка) при злокачественных новообразованиях Рис. 4C Другой пример децидуализированной эндометриомы. Размер остаточной стромы яичника составляет 1,0 х 0,8 см. Внешний вид легко спутать со злокачественным новообразованием Рис. 4D. Допплеровская велосиметрия стромы яичника, показанная на рисунке 4C.Значение RI промежуточное. Значения RI от 0,4 до 0,7 считаются промежуточными. Это сделано в основном для документации и исследовательских целей. Злокачественные новообразования имеют тенденцию иметь низкие значения RI. Однако пороговое значение RI < 0,4 для прогнозирования злокачественности недостаточно точно, чтобы на него можно было положиться. Ни промежуточные, ни высокие значения сопротивления не являются полностью обнадеживающими. Роль доплеровских велосиметрий яичников масс во время беременности остается спорные Фигура 5А и 5В Два кистозных тератомы.Первый — в виде «айсберга». У второго по всей массе разбросаны участки плотной эхогенности. Кистозные тератомы обычно имеют заднее затенение и демонстрируют минимальный или отсутствующий поток на цветном допплеровском режиме в центре с центральной областью массы Рис. 6A и 6B Перекрут яичника с сохраненным артериальным и венозным потоком по данным допплеровской велосиметрии Рис. 7A Типичная пограничная опухоль яичника на 14 неделе Рис. 7B Трехмерное изображение опухолей на множестве внутренних разрастаний.В Соединенных Штатах их обычно лечат хирургическим путем в начале второго триместра. В других странах операция проводится через 2–3 месяца после родов или во время кесарева сечения Примерно у 15% женщин в первом триместре наступает самопроизвольная, клинически признанная потеря беременности. Болл с коллегами обнаружили, что субхорионическое кровотечение связано с повышенным риском выкидыша, мертворождения, отслойки плаценты и преждевременных родов (рис. 8).Их данные свидетельствуют о том, что риск самопроизвольного аборта увеличивается пропорционально увеличению размера субхорионических кровотечений; однако для определения статистической значимости требовался больший размер выборки. 14 Недавний метаанализ Туули et al. обнаружил, что субхорионическая гематома связана с повышенным риском выкидыша на ранних и поздних сроках беременности, отслойки и преждевременного разрыва плодных оболочек. 15 Брадикардия плода, небольшой размер мешка (Рис. 9), увеличенные желточные мешки (Рис. 10) также были связаны с повышенным риском потери беременности в первом триместре.Недавняя статья Tan et al. Подтвердила более высокий риск самопроизвольного выкидыша, когда желточные мешки были больше 7 мм на сроке 6-7 недель. 16 Рис. 8A и 8B Два примера больших субхорионических кровотечений Рис.9 Пример скопления плода в мешочке. Обратите внимание, что на этом изображении измерены только два измерения мешка. Ранние гестационные мешочки следует измерять в трех измерениях. Рис. 10A и B Два примера пациенток с возможной потерей беременности на ранних сроках.Оба желточных мешка увеличены примерно до 7 мм
Замещенный аборт Две статьи Doubilet и Benson в 2010 г. и Abdallah et al . оба в 2011 г. рекомендовали, чтобы использование предыдущих руководств по диагностике замершей беременности могло привести к непреднамеренному прерыванию беременности у небольшого процента женщин с подозрением на замершую беременность. 17 , 18 , Предыдущие рекомендации из более ранней версии этой главы приведены ниже.
Новый стандарт в США был достигнут на многопрофильной конференции, спонсируемой Обществом радиологов в области ультразвука. Он был обобщен и опубликован в журнале New England Journal в 2013 году Doubilet et al. 22 , Указанные выше рекомендации были изменены следующим образом. 1а. Отсутствие эмбриона с сердцебиением > через 2 недели после визуализации гестационного мешка без желточного мешка. 1б. Отсутствие эмбриона с сердцебиением Что такое потеря во втором триместре | Акушерство и гинекологияПотеря беременности во втором триместре может быть результатом очень преждевременных родов (например, самопроизвольного выкидыша во втором триместре) или смерти плода (так называемой гибели плода).Около 2-3% беременностей будут потеряны во втором триместре, что намного ниже, чем в первом триместре. Когда срок беременности составляет примерно 20 недель, менее 0,5% из них заканчиваются гибелью плода. Потеря на этом сроке беременности — чаще всего тяжелый и печальный опыт. Многие друзья и родственники уже знают, что вы беременны. Чем ты занимаешься? Что ты говоришь? Для большинства женщин и их партнеров процесс скорби ничем не отличается от потери человека, который был в вашей жизни какое-то время.У вас часто есть надежды и мечты о своем ребенке еще до его рождения, и потеря беременности во втором или третьем триместре, безусловно, является потерей для семьи. Зачем обращаться к специалисту по здравоохранению Калифорнийского университета в Дэвисе?Наши специалисты быстро оценят вас в условиях офиса. Любые лабораторные исследования или ультразвуковые исследования, которые необходимо сделать, могут быть выполнены легко и удобно. Мы проводим собственное ультразвуковое исследование в офисе и можем сразу же поделиться с вами результатами.Лечение потери во втором триместре сильно отличается от раннего выкидыша, и наши специалисты могут предложить все варианты для вас и вашей семьи. Мы понимаем, что потери в это время требуют как эмоциональной, так и медицинской поддержки. Мы рады рассмотреть все варианты лечения, но также знаем, что вам может потребоваться время. Вам также важно знать, что гибель плода во втором триместре не является неотложной медицинской помощью, поэтому немедленное лечение не показано. Если у вас очень сильное вагинальное кровотечение или вы чувствуете себя очень плохо, вам следует обратиться в отделение неотложной помощи, чтобы увидеть наших врачей. Симптомы потери во втором триместре
Большинство женщин менее 20 недель беременности не замечают никаких симптомов гибели плода. Тест, используемый для проверки гибели плода во втором триместре, представляет собой ультразвуковое исследование, чтобы определить, двигается ли и растет ли ребенок. Гибель плода диагностируется, когда ультразвуковое исследование не выявляет сердечной деятельности плода. Что вызывает потерю во втором триместре?Причины потери беременности во втором триместре сильно отличаются от причин потери беременности на ранних сроках. Существуют медицинские условия, повышающие риск цервикальной недостаточности или преждевременных родов до их жизнеспособности, в том числе:
Есть также некоторые заболевания, связанные со смертью плода во втором триместре, в том числе:
Специалисты UC Davis Health обсудят с вами, какие тесты показаны, чтобы лучше узнать, почему произошла потеря во втором триместре.Несмотря на доступные тесты, примерно в половине случаев причина потери во втором триместре не определяется. Мы можем работать с вами, чтобы выяснить, что может быть полезно при следующей беременности, или чтобы узнать больше о медицинских проблемах, которые важны для вашего будущего. Лечение потери во втором триместреОбычно для женщины небезопасно ждать, пока беременность не родится сама по себе с выкидышем во втором триместре. Если беременность во втором триместре родила сама по себе в домашних условиях, высока вероятность значительного кровотечения.В случае гибели плода мертвый плод, который находился в матке в течение 4 недель, может вызвать изменения в системе свертывания крови в организме. Эти изменения могут повысить вероятность значительного кровотечения у женщины, если она долго ждет после гибели плода, чтобы забеременеть. Наши врачи стремятся предоставить все доступные варианты лечения. Тестирование для выяснения причины прерывания беременности может быть выполнено независимо от метода прерывания беременности, который женщина выбирает. Мы понимаем, что потеря во втором триместре — это эмоциональное и стрессовое время, и мы хотим обеспечить удовлетворение эмоциональных потребностей вас и вашей семьи. Мы понимаем, что это время, когда вам нужна поддержка, и чутко относимся к вашим пожеланиям памятных дат и религиозным предпочтениям. Мы обсудим эти вопросы с вами перед любым лечением. Когда ставится диагноз гибели плода во втором или третьем триместре, варианты включают:
Стимулирование родов: При этом лечении используются лекарства, вызывающие роды в матке.Для женщин с беременностью более 24 недель это обычно единственный вариант. Если вы выберете этот вариант, вы будете в отделении родовспоможения в Медицинском центре Калифорнийского университета в Дэвисе, и вам будут доступны все те же обезболивающие, что и женщине, рожающей естественным путем (например, обезболивающие внутривенно или эпидуральная анестезия). Лечение обычно начинается с проглатывания таблетки, которая делает матку более чувствительной к лекарствам, вызывающим роды. Примерно через 24 часа вас госпитализируют в отделение родовспоможения, и каждые несколько часов вам будут вводить лекарства (таблетки) во влагалище, чтобы вызвать роды.Иногда женщинам необходимо лекарство через капельницу, чтобы ускорить роды. Роды и роды у матки начнутся в течение 1-2 дней. До 5% женщин во втором триместре не рождаются и нуждаются в хирургической эвакуации. Ваш врач сможет более подробно рассказать о плюсах и минусах каждого лечения. После лечения потери во втором триместреКровотечение может продолжаться в течение нескольких недель после индукции родов, но после хирургической эвакуации оно становится намного легче.Цвет любого кровотечения может измениться с ярко-красного на розовый или коричневый. Спазмы в нижней части живота в течение нескольких дней после лечения также являются обычным явлением. Вам следует немедленно обратиться к врачу, если кровотечение со временем усиливается, а не ослабевает, при повышении температуры тела или при появлении выделений из влагалища или странного или неприятного запаха из влагалища. Избегайте полового акта, спринцеваний и использования тампонов в течение одной недели. В зависимости от того, как вы себя чувствуете, можно сразу же возобновить регулярные занятия. Важно отметить, что если вы хотите отложить беременность, очень важно начать применять эффективный метод контрацепции. Как протекает беременность | HowStuffWorksВ течение следующих 12 недель плод завершит свое развитие и подготовится к тяжелому процессу родов. Сейчас он составляет около 15 дюймов в длину и весит от двух до трех фунтов. Его глаза имеют определенный цвет (хотя они могут измениться после рождения) и окаймлены ресницами. Его тело округляется из-за жировых отложений под кожей. Этот жир поможет его телу регулировать температуру после рождения.Его мозг становится больше и четче, а череп растет, чтобы приспособиться к нему. Если это мальчик, его яички опускаются в мошонку. Если плод — девочка, у нее развит клитор. Когда живот матери набухает, она может испытывать больший дискомфорт, особенно в конце беременности. У нее могут быть геморрой и бессонница. Давление растущей матки на ее диафрагму также может вызывать у нее одышку. Он может давить на нервы, вызывая боль в пояснице и ногах, сужать мочевой пузырь, заставляя ее постоянно бежать в ванную.Многие женщины чувствуют усталость и испытывают трудности со сном из-за увеличения своего обхвата. Объявление Где-то в третьем триместре мышцы матки матери начинают сокращаться. Эти сокращения Брэкстона-Хикса помогают организму матери подготовиться к родам. Частые или болезненные схватки могут быть признаком преждевременных родов. К 32 неделе плод может двигать глазами вперед и назад и различать свет и тьму.Набирает вес быстро — примерно полфунта в неделю. На этом этапе беременности плод весит чуть более четырех фунтов и имеет длину от 15 до 17 дюймов. У него может быть густая шевелюра, а также ногти на руках и ногах. Матка матери становится очень переполненной. Хотя плод продолжает двигаться, его движения не будут такими же энергичными, как на ранних этапах беременности. На 35 неделе плод имеет длину от 15 до 18 дюймов и вес от пяти с половиной до 6 фунтов.Лануго начинает отваливаться. Также исчезает vernix caseosa, защищавшая его тело в околоплодных водах. Его органы почти полностью развиты. С этого момента мать, вероятно, будет посещать врача каждую неделю до рождения ребенка. Врач может провести посев из влагалища матери на наличие бактерий, называемых стрептококками группы B, или стрептококками группы B. Матери с положительным результатом теста на эти бактерии будут получать внутривенные антибиотики во время родов, чтобы снизить риск передачи инфекции своему ребенку во время родов. К этому моменту беременности плод, вероятно, повернут так, что при подготовке к родам он опущен головой. Младенцы, которые повернуты неправильно, называются тазовым предлежанием , но есть способы повернуть ребенка до начала родов. Когда ее ребенок опускается ниже в тазу, мать может почувствовать облегчение от одышки и других симптомов, которые беспокоят ее в течение последних нескольких недель. Хотя до родов еще несколько недель, на 37 неделе плод считается доношенным .Это означает, что если бы он был доставлен сейчас, он смог бы функционировать вне матки. Он должен весить не менее 6 фунтов и иметь размер от 19 до 20 дюймов. В любое время между настоящим моментом и началом родов слизистая пробка, которая блокировала вход в шейку матки, чтобы предотвратить проникновение бактерий, выйдет наружу. Это знак того, что роды на подходе. В последние несколько недель беременности врач матери проверит, насколько она «стерлась» или «созрела».« Effacement — это процесс, при котором шейка матки размягчается и истончается для подготовки к родам. Когда мать стерта на 100 процентов, она почти готова к родам. 40-я неделя официально знаменует собой окончание беременности, но лишь небольшой процент женщин действительно рожает в срок — многие из них либо рано, либо поздно. Если к 41 или 42 неделе ребенок все еще не родился, врач, вероятно, вызовет роды. Далее мы узнаем, как продвигаются роды. (. 7) | — Pandia.ruинфекция : острая инфекция; вирусная инфекция; гонококковая инфекция; детская инфекция; приобретенная инфекция при прямом контакте; приобретенная инфекция при непрямом контакте; хроническая инфекция вакцина: живая вакцина; мертвая вакцина; модифицированная вакцина; вирусная вакцина прививка: профилактическая прививка; искусственная прививка; прививка от инфекционного заболевания; полный курс прививки иммунитет: естественный иммунитет; приобретенный иммунитет; временный пассивный иммунитет; иммунитет против заразных болезней; активный иммунитет; врожденный иммунитет для инъекций: для внутримышечной инъекции; сделать внутривенную инъекцию; сделать подкожную инъекцию; туберкулин для инъекций; инъекция против инфекционного заболевания период: инкубационный (латентный) период; продромальный период; период вторжения; активный период; период спада 3.Соответствие русского и английского эквивалентов:
4. |

 Они обычно белого цвета. Причиной их возникновения является молочница или кандидоз. Возбудителем заболевания являются грибки Кандида, которые относятся к условно-патогенной флоре влагалища. При снижении иммунитета или влияния определенных факторов они начинают размножаться, провоцируя такие неприятные симптомы, как творожистые выделения, зуд, жжение. Кандидоз опасен для плода. Именно поэтому нужно незамедлительно обратиться к гинекологу, в случаях, когда появились белые творожистые выделения.
Они обычно белого цвета. Причиной их возникновения является молочница или кандидоз. Возбудителем заболевания являются грибки Кандида, которые относятся к условно-патогенной флоре влагалища. При снижении иммунитета или влияния определенных факторов они начинают размножаться, провоцируя такие неприятные симптомы, как творожистые выделения, зуд, жжение. Кандидоз опасен для плода. Именно поэтому нужно незамедлительно обратиться к гинекологу, в случаях, когда появились белые творожистые выделения. Причиной развития также могут являться и другие патогенные микроорганизмы. Желтый цвет выделений говорит о начале процесса формирования гнойных масс.
Причиной развития также могут являться и другие патогенные микроорганизмы. Желтый цвет выделений говорит о начале процесса формирования гнойных масс. Процедура назначается на любом сроке при наличии показаний и полностью безопасна.
Процедура назначается на любом сроке при наличии показаний и полностью безопасна.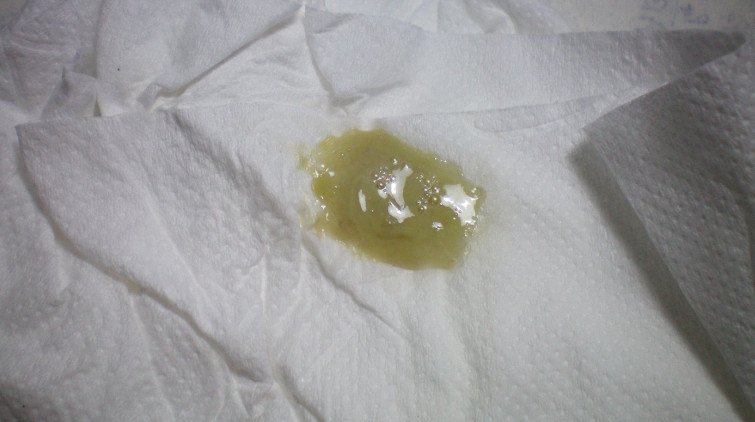 Он может полностью или частично покрывать шейку матки, вызывая кровотечение на протяжении всей беременности.В тяжелых случаях врачи могут порекомендовать дополнительное наблюдение или кесарево сечение.
Он может полностью или частично покрывать шейку матки, вызывая кровотечение на протяжении всей беременности.В тяжелых случаях врачи могут порекомендовать дополнительное наблюдение или кесарево сечение. Am J Obstet Gynecol 161: 747, 1989)
Am J Obstet Gynecol 161: 747, 1989) Fertil Steril 49: 788, 1988)
Fertil Steril 49: 788, 1988) Эти исключения из ранее принятых пороговых значений имеют важные последствия для лечения угрожающего аборта, замершей беременности и внематочной беременности.
Эти исключения из ранее принятых пороговых значений имеют важные последствия для лечения угрожающего аборта, замершей беременности и внематочной беременности. 5 Новое исследование, проведенное в 2016 году Ричардсоном и др. . с помощью ультразвука высокого разрешения была обнаружена диагностическая чувствительность 94% и 100% специфичность для двойного децидуального кольца при идентификации внутриутробной беременности. 6 Benson и Doubilet обнаружили, что по сравнению с ранними круговыми внутриматочными мешочками псевдосумки удлиняются на сагиттальном виде. 7 Их открытие очень полезно для дифференциации мешочков на ранних сроках беременности от внутриполостной жидкости. Наша лаборатория в Северо-Западном университете в значительной степени полагается на внутридепозитный признак и внешний вид мешочка на сагиттальной проекции, чтобы отличить мешочки на очень ранних сроках беременности от псевдососудистых мешочков. Мы также повторно сканировали пациента через 7–10 дней, чтобы задокументировать внешний вид желточного мешка.
5 Новое исследование, проведенное в 2016 году Ричардсоном и др. . с помощью ультразвука высокого разрешения была обнаружена диагностическая чувствительность 94% и 100% специфичность для двойного децидуального кольца при идентификации внутриутробной беременности. 6 Benson и Doubilet обнаружили, что по сравнению с ранними круговыми внутриматочными мешочками псевдосумки удлиняются на сагиттальном виде. 7 Их открытие очень полезно для дифференциации мешочков на ранних сроках беременности от внутриполостной жидкости. Наша лаборатория в Северо-Западном университете в значительной степени полагается на внутридепозитный признак и внешний вид мешочка на сагиттальной проекции, чтобы отличить мешочки на очень ранних сроках беременности от псевдососудистых мешочков. Мы также повторно сканировали пациента через 7–10 дней, чтобы задокументировать внешний вид желточного мешка.