Водяная мозоль | Симптомы | Диагностика | Лечение
Водяная мозоль (водянка) – это пузырь на поверхности эпидермиса, который образуется в результате трения нежной кожи о грубые поверхности. Внутри вздувшейся водянки собирается прозрачная жидкость (лимфа). Если кровеносные сосуды расположены близко к кожным покровам и трение было интенсивным, вместе с лимфой в мозоли может быть немного крови.
Причины появления водянистых мозолей
Водяная мозоль на пальце ноги, пятке или стопе появляется в результате ношения узкой обуви. Чаще всего травмирующее трение о поверхность кожи создают декоративные перепонки, мыски, задники или жесткие элементы новой обуви.
Возникновению водяной мозоли способствуют:
- тесная обувь;
- потливость ног;
- отек конечностей;
- обувь из искусственных материалов;
- песок или другие абразивы на поверхности кожи.
Механизм образования водяных мозолей

При малейшем прикосновении или сдавливании водяная мозоль причиняет значительную боль. Если трение о поверхность кожи продолжается, заполненный пузырь лопается, и на воспаленном участке остается красная мокнущая рана.
- повышение температуры;
- гнойные выделения из мозоли;
- расширение границ покраснения;
- изменение цвета водяной мозоли;
- возникновение желтых шелушащихся участков вокруг мозоли;
- болезненность воспаленного участка даже без механического воздействия.
- болевые ощущения;
- пораженная кожа;
- заполнение пораженного участка жидкостью;
- болевые ощущения при надавливании на участок;
- боль во время формирования мозолевого пузыря и после его вскрытия;
- дискомфорт при походке.

Если Вы обнаружили у себя схожие симптомы, незамедлительно обратитесь к врачу. Легче предупредить болезнь, чем бороться с последствиями.
Как вылечить водяную мозоль
Что делать, если образовалась водяная мозоль на ноге? Небольшие водянки быстро проходят сами. Для защиты от травмирования 1-2 дня воспаленный участок рекомендуется закрывать бактерицидным пластырем и не носить тесную обувь.
 Оптимальным терапевтическим методом является вскрытие или прокалывание. Мозоль рекомендуется прокалывать в первый день появления пузыря.
Оптимальным терапевтическим методом является вскрытие или прокалывание. Мозоль рекомендуется прокалывать в первый день появления пузыря.Можно ли прокалывать воспаленную мозоль самостоятельно? Для того чтобы избежать инфицирования раны, все манипуляции следует проводить чистыми руками и стерильной иглой. Если обеспечить стерильность и тщательную обработку поверхностей не представляется возможным, вскрывать водянку лучше в кабинете врача.
- Обработать мозоль и окружающие кожные покровы антисептическим раствором (спиртом, зеленкой, перекисью водорода, йодом).
- Взять стерильную иголку от шприца для инъекций. Если такой иглы нет, можно обычную булавку прокалить над огнем или продезинфицировать в медицинском спирте.
- Иглу вводят в водяную мозоль параллельно поверхности кожи (сбоку пузыря). Не рекомендовано прокалывать водяные пузыри на ногах в центральной части т.к. это может травмировать дно мозоли.

- Для хорошего оттока жидкости необходимо сделать 2-3 прокола, сохранив при этом целостность стенок пузыря.
- Когда проколы сделаны, водяной пузырь медленно прижимают к поверхности кожи стерильным бинтом или марлей, чтобы выдавить всю имеющуюся в полости жидкость.
- На водянку накладывают бактерицидный пластырь. Стенки освободившегося пузыря закрывают воспаленную кожу внутри мозоли, защищая рану от инфицирования.
- Пластырь или повязку на мозоли необходимо менять 2 раза в день и снимать на ночь.
Бывают случаи, когда спустя несколько дней водяная мозоль снова наполняется межклеточной жидкостью. Тогда прокол следует повторить.
Если в мозоли было нагноение, необходимо:
- вскрыть водяную мозоль и удалить инфицированные стенки пузыря;
- обработать рану антисептиком;
- наложить на мокнущую рану мазь-антибиотик;
- закрыть пораженный участок кожи марлевой подушечкой с пластырем.

Воспалительный процесс и нагноение в водяной мозоли, которые сопровождаются повышением температуры тела и разрастанием области покраснения, локализуют амбулаторно, в хирургическом кабинете. Специалист очистит область раны, при необходимости наложит повязку с дренированием и назначит антибактериальную терапию.
- Проверенным народным методом лечения водяных пузырей на ногах и руках являются солевые ванночки. Теплый соляной раствор (1 чайная ложка на 1 л воды) или крепкий раствор марганцовки хорошо дезинфицируют и размягчают мозоль, ускоряя заживление.
- Еще одним эффективным средством считается сок алоэ. Мякоть алоэ – это природный антисептик, который снимает воспалительный процесс и ускоряет заживление. На водяной пузырь накладывают разрезанный вдоль поверхности лист растения или пропитанный в соке алоэ тампон. Такой компресс фиксируют повязкой и меняют каждые 4-6 часов.
 Промытый в холодной воде лист необходимо помять до проявления сока и плотно приложить к мозоли. Через 4-5 часов аппликацию повторяют.
Промытый в холодной воде лист необходимо помять до проявления сока и плотно приложить к мозоли. Через 4-5 часов аппликацию повторяют. - Хорошим антисептическим и размягчающим действием обладает лимон. При водяных пузырях рекомендуется накладывать аппликацию из перетертой мякоти и корки лимона на поврежденный участок кожи и держать до 5-ти минут. Достаточно будет 2-х компрессов в течение суток, чтобы на следующий день боль прошла и мозоль уменьшилась.
Из-за чрезмерного сдавливания или механического повреждения водяная мозоль может лопнуть. Самопроизвольное вскрытие сопровождается болезненным дискомфортом и жжением. Открытую рану следует продезинфицировать и закрыть бактерицидным пластырем. Если спустя несколько дней вокруг мозоли увеличилась зона покраснения и заметно нагноение, такая симптоматика свидетельствует об инфицировании лопнувшей мозоли и требует незамедлительного обращения к специалисту.
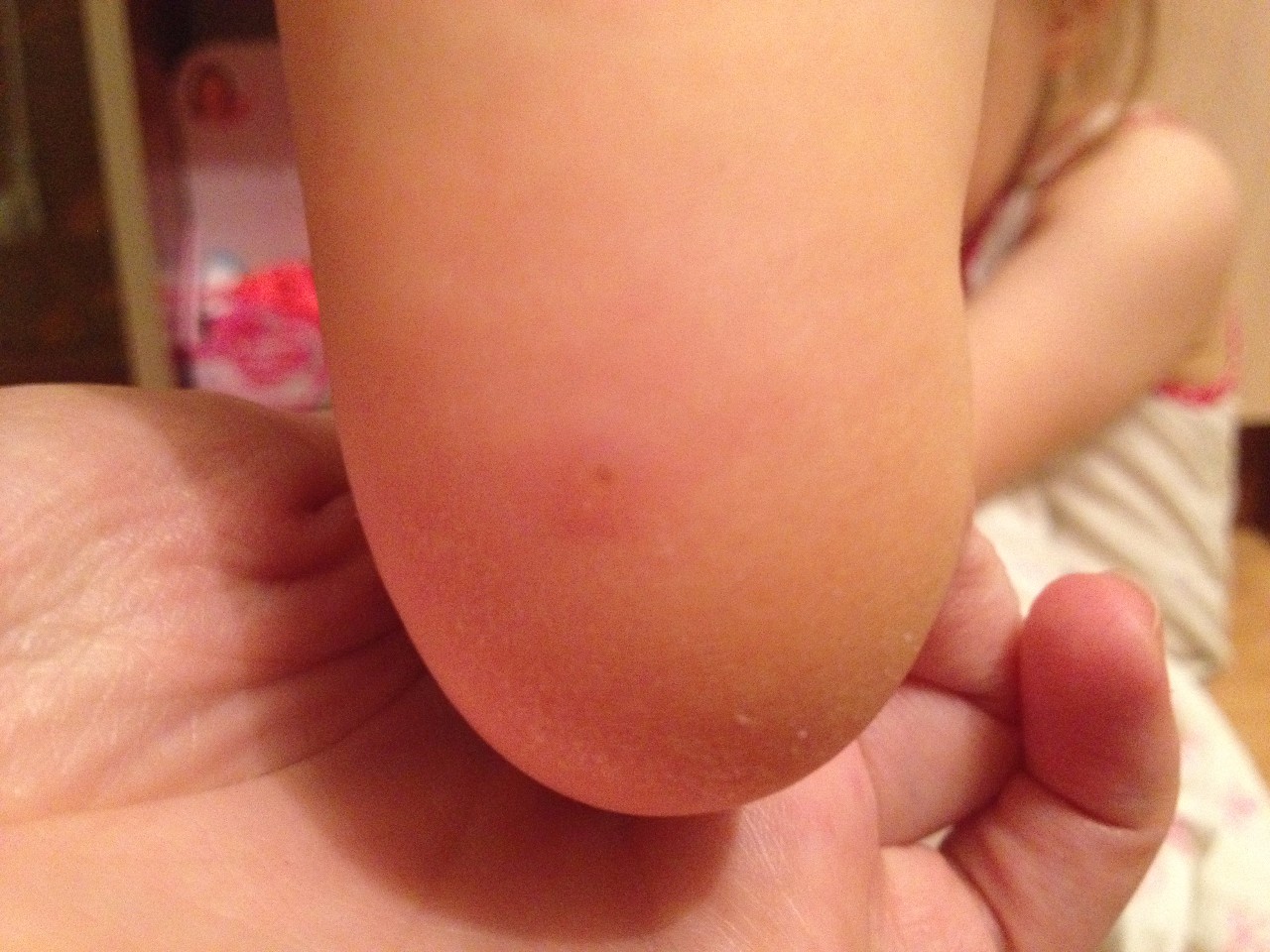 Если кожа на ногах грубая и склонна к образованию натоптышей, водянка может стать болезненной вросшей мозолью.
Если кожа на ногах грубая и склонна к образованию натоптышей, водянка может стать болезненной вросшей мозолью.Опасность
Водяные мозоли могут привести к нарушению иннервации или кровоснабжения в области мозоли. В целом, прогноз выздоровления при такой проблеме – благоприятный.
Профилактика водяных мозолей
Водяные мозоли между пальцами и на пятке чаще образуются на влажной коже.
При сильной потливости рекомендуется:
- подбирать обувь из натуральных материалов;
- использовать косметические тальки и присыпки;
- спортивную обувь носить исключительно на тренировках;
- по возможности исключить капроновые носки.
Данная статья размещена исключительно в познавательных целях и не является научным материалом или профессиональным медицинским советом.
Водяная мозоль — причины, симптомы, диагностика и лечение
Водяная мозоль — это содержащий прозрачную жидкость пузырь, образовавшийся на коже в результате ее механического повреждения трением. Проще говоря, это то, что в народе называется «водянка». Наиболее часто водяные мозоли образуются в соприкасающихся с обувью местах ступней и на участках ладоней и пальцев, удерживающих инструмент при работе. При правильном подходе к лечению и бережном отношении к поврежденному участку кожи водяная мозоль быстро заживает, не оставляя никаких следов.
Проще говоря, это то, что в народе называется «водянка». Наиболее часто водяные мозоли образуются в соприкасающихся с обувью местах ступней и на участках ладоней и пальцев, удерживающих инструмент при работе. При правильном подходе к лечению и бережном отношении к поврежденному участку кожи водяная мозоль быстро заживает, не оставляя никаких следов.
Общие сведения
Механизм образования «водянки» связан с трением, которое приводит к сдвигу поверхностного слоя кожи относительно расположенных ниже слоев. В большинстве случаев начальные изменения кожи, возникающие под воздействием трения, остаются незамеченными. Дальнейшее воздействие приводит к окончательному отслаиванию поверхностного слоя кожи и образованию полости, которая постепенно наполняется межклеточной жидкостью. Так на подвергающемся трению участке появляется водяная мозоль.
Водяная мозоль
Причины
Основной фактор, вызывающий образование водяной мозоли, — это трение.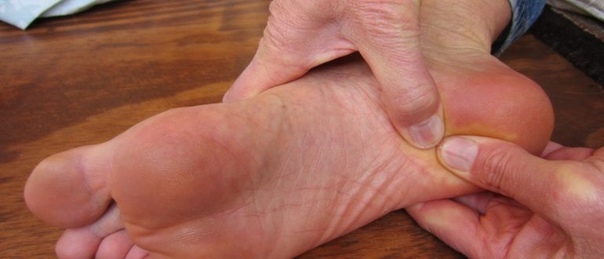 Так, при носке слишком тесной, неудобной или жесткой обуви трению подвергаются наиболее тесно соприкасающиеся с ней участки кожного покрова стопы. Появлению «водянки» при этом способствует потливость ног или наличие дырки в носке. Водяная мозоль может образоваться и на теле, если какой-то участок кожи постоянно трется о слишком тесную одежду.
Так, при носке слишком тесной, неудобной или жесткой обуви трению подвергаются наиболее тесно соприкасающиеся с ней участки кожного покрова стопы. Появлению «водянки» при этом способствует потливость ног или наличие дырки в носке. Водяная мозоль может образоваться и на теле, если какой-то участок кожи постоянно трется о слишком тесную одежду.
При длительной работе с инструментом (например, во время вскапывания земли, работы пилой, чистке овощей, игры в теннис) на коже кисти также может образоваться водяная мозоль. Образование подобных мозолей более часто встречается у людей с нежной и чувствительной кожей, при усиленном потоотделении.
Симптомы водяной мозоли
В начальном периоде в месте трения появляется покраснение, небольшая отечность и болезненность. Затем на коже возникает пузырь, заполненный прозрачной жидкостью — водяная мозоль. В этой стадии водяная мозоль может причинять значительную боль, малейшее прикосновение к пузырю вызывает напряжение его стенок и усиление боли.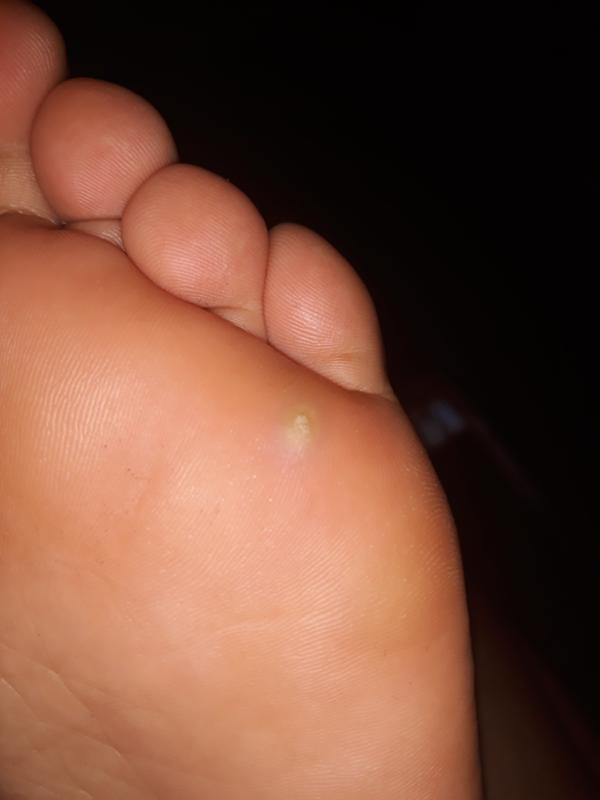 При любой механической травме (удар, сдавливание, продолжающееся трение и т. п.) происходит разрыв пузыря и содержащаяся в нем жидкость начинает вытекать. Если происходит отрыв стенок пузыря, то на коже остается красная мокнущая ранка.
При любой механической травме (удар, сдавливание, продолжающееся трение и т. п.) происходит разрыв пузыря и содержащаяся в нем жидкость начинает вытекать. Если происходит отрыв стенок пузыря, то на коже остается красная мокнущая ранка.
Осложнения
После разрыва водной мозоли может произойти ее инфицирование с формированием мозольного абсцесса. Опасность попадания стафилококковой или стрептококковой инфекции намного больше, если мозоль вскрылась с отрывом стенки. К признакам инфекционного процесса относятся: краснота, выходящая за пределы мозоли, интенсивная боль без механического воздействия, помутнение находящейся в водяной мозоли жидкости, наличие вокруг мозоли корочек желтого цвета, выделение из мозоли гноя, подъем температуры.
Лечение водяной мозоли
В большинстве случаев лечение водяной мозоли можно провести самостоятельно. Маленькие мозоли обычно не доставляют болезненных ощущений и не вскрываются сами по себе. Поэтому их просто накрывают пластырем, предохраняющим их от травмирования. Если же водяная мозоль большого размера, то она причиняет значительный дискомфорт и чревата разрывом. Такую «водянку» лучше проколоть. Наиболее благоприятным для прокола временем считаются первые сутки с момента появления пузыря на коже.
Если же водяная мозоль большого размера, то она причиняет значительный дискомфорт и чревата разрывом. Такую «водянку» лучше проколоть. Наиболее благоприятным для прокола временем считаются первые сутки с момента появления пузыря на коже.
Прокалывание водяной мозоли нужно проводить с обязательным соблюдением некоторых правил, позволяющих избежать попадания в мозоль инфекции. Во-первых, необходимо дезинфицировать место прокола. Для этого смазывают водяную мозоль йодом или зеленкой. Во-вторых, прокол можно производить только стерильной иглой. Можно взять обычную булавку или швейную иглу. Для стерилизации ее нужно подержать в спирте или прокалить над огнем.
Прокол следует делать сбоку водяной мозоли, вводя иглу почти параллельно поверхности кожи. Ни в коем случае нельзя прокалывать мозоль перпендикулярно ее поверхности, так как при этом игла травмирует дно мозоли. Чтобы отток жидкости из водяной мозоли происходил постоянно, лучше сделать несколько проколов. Главное не переусердствовать и сохранить стенки пузыря. Они словно природная повязка покрывают расположенную внутри водяной мозоли нежную кожу и защищают ее от повреждения и инфицирования.
Главное не переусердствовать и сохранить стенки пузыря. Они словно природная повязка покрывают расположенную внутри водяной мозоли нежную кожу и защищают ее от повреждения и инфицирования.
После того, как проколы сделаны водяную мозоль аккуратно прижимают марлевой салфеткой так, чтобы из нее вышла вся имеющаяся жидкость. Если со временем мозоль снова наполнится содержимым, необходимо будет повторить прокол. Для предупреждения развития инфекции после прокола на водяную мозоль накладывают содержащую антибиотик мазь. Затем закрывают мозоль защитным пластырем, который следует менять не реже 2 раз в сутки и снимать на ночь.
Если вскрытие водяной мозоли произошло самопроизвольно и с отрывом ее стенки, образовавшуюся рану необходимо очистить и продезинфицировать, наложить антибактериальную мазь и накрыть мозоль марлевой подушечкой с лейкопластырем. Последняя будет защищать водяную мозоль от загрязнения и травмирования, создавая благоприятные условия для ее заживления.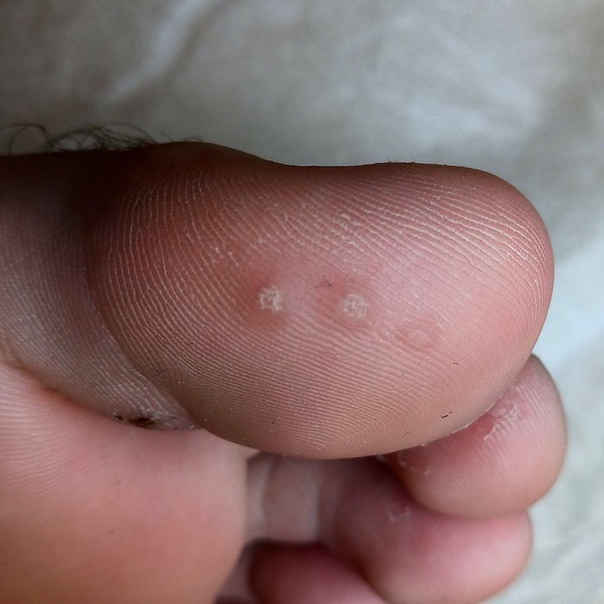
В случае попадания в водяную мозоль инфекции требуется ее вскрытие с удалением стенок, так как в закрытой мозоли создаются благоприятные условия для развития инфекционного процесса и нагноения. Поэтому при инфицировании следует обратиться за помощью к врачу-хирургу. С соблюдением всех правил асептики он проведет вскрытие и первичную обработку инфицированной водяной мозоли, наложит повязку с обеспечением дренирования раны и назначит местное антибактериальное лечение.
Профилактика
Профилактика образования «водянок» — это, прежде всего, защита кожи от трения. Лучшим средством от их появления на руках является работа в защитных перчатках. Чтобы уберечь от них ноги, необходимо тщательно подходить к выбору обуви. Она должна быть не тесной и удобной при первой же примерке. Для занятий спортом лучше покупать специальную обувь и одежду, предназначенную именно для выбранного вида спорта.Закрытую обувь следует всегда носить на носок. Причем акриловый носок лучше защищает ногу от трения, чем хлопчатобумажный. Дело в том, что хлопчатобумажная ткань становится грубой уже через пару стирок. Она не дает испаряться поту и при этом намокает вместе с ногами, что усиливает трение. Для усиленных нагрузок (длительная ходьба, бег, прыжки, спортивные игры) лучше надевать два носка: акриловый, а поверх него хлопчатобумажный.
Причем акриловый носок лучше защищает ногу от трения, чем хлопчатобумажный. Дело в том, что хлопчатобумажная ткань становится грубой уже через пару стирок. Она не дает испаряться поту и при этом намокает вместе с ногами, что усиливает трение. Для усиленных нагрузок (длительная ходьба, бег, прыжки, спортивные игры) лучше надевать два носка: акриловый, а поверх него хлопчатобумажный.
Влажная кожа быстрее подвергается растиранию с образованием водяной мозоли. Поэтому перед тем, как взяться за нож для чистки овощей следует тщательно вытереть руки. Если речь идет об обуви, то ее необходимо тщательно просушивать и бороться с потливостью ног. В настоящее время существует большой выбор различных кремов и спреев, уменьшающих потоотделение на ногах. С этой целью можно использовать обыкновенный тальк, посыпая им подошвы и межпальцевые промежутки.
Водяная мозоль — причины, симптомы, диагностика и лечение
Водяная мозоль — это содержащий прозрачную жидкость пузырь, образовавшийся на коже в результате ее механического повреждения трением. Проще говоря, это то, что в народе называется «водянка». Наиболее часто водяные мозоли образуются в соприкасающихся с обувью местах ступней и на участках ладоней и пальцев, удерживающих инструмент при работе. При правильном подходе к лечению и бережном отношении к поврежденному участку кожи водяная мозоль быстро заживает, не оставляя никаких следов.
Проще говоря, это то, что в народе называется «водянка». Наиболее часто водяные мозоли образуются в соприкасающихся с обувью местах ступней и на участках ладоней и пальцев, удерживающих инструмент при работе. При правильном подходе к лечению и бережном отношении к поврежденному участку кожи водяная мозоль быстро заживает, не оставляя никаких следов.
Общие сведения
Механизм образования «водянки» связан с трением, которое приводит к сдвигу поверхностного слоя кожи относительно расположенных ниже слоев. В большинстве случаев начальные изменения кожи, возникающие под воздействием трения, остаются незамеченными. Дальнейшее воздействие приводит к окончательному отслаиванию поверхностного слоя кожи и образованию полости, которая постепенно наполняется межклеточной жидкостью. Так на подвергающемся трению участке появляется водяная мозоль.
Водяная мозоль
Причины
Основной фактор, вызывающий образование водяной мозоли, — это трение. Так, при носке слишком тесной, неудобной или жесткой обуви трению подвергаются наиболее тесно соприкасающиеся с ней участки кожного покрова стопы. Появлению «водянки» при этом способствует потливость ног или наличие дырки в носке. Водяная мозоль может образоваться и на теле, если какой-то участок кожи постоянно трется о слишком тесную одежду.
Так, при носке слишком тесной, неудобной или жесткой обуви трению подвергаются наиболее тесно соприкасающиеся с ней участки кожного покрова стопы. Появлению «водянки» при этом способствует потливость ног или наличие дырки в носке. Водяная мозоль может образоваться и на теле, если какой-то участок кожи постоянно трется о слишком тесную одежду.
При длительной работе с инструментом (например, во время вскапывания земли, работы пилой, чистке овощей, игры в теннис) на коже кисти также может образоваться водяная мозоль. Образование подобных мозолей более часто встречается у людей с нежной и чувствительной кожей, при усиленном потоотделении.
Симптомы водяной мозоли
В начальном периоде в месте трения появляется покраснение, небольшая отечность и болезненность. Затем на коже возникает пузырь, заполненный прозрачной жидкостью — водяная мозоль. В этой стадии водяная мозоль может причинять значительную боль, малейшее прикосновение к пузырю вызывает напряжение его стенок и усиление боли. При любой механической травме (удар, сдавливание, продолжающееся трение и т. п.) происходит разрыв пузыря и содержащаяся в нем жидкость начинает вытекать. Если происходит отрыв стенок пузыря, то на коже остается красная мокнущая ранка.
При любой механической травме (удар, сдавливание, продолжающееся трение и т. п.) происходит разрыв пузыря и содержащаяся в нем жидкость начинает вытекать. Если происходит отрыв стенок пузыря, то на коже остается красная мокнущая ранка.
Осложнения
После разрыва водной мозоли может произойти ее инфицирование с формированием мозольного абсцесса. Опасность попадания стафилококковой или стрептококковой инфекции намного больше, если мозоль вскрылась с отрывом стенки. К признакам инфекционного процесса относятся: краснота, выходящая за пределы мозоли, интенсивная боль без механического воздействия, помутнение находящейся в водяной мозоли жидкости, наличие вокруг мозоли корочек желтого цвета, выделение из мозоли гноя, подъем температуры.
Лечение водяной мозоли
В большинстве случаев лечение водяной мозоли можно провести самостоятельно. Маленькие мозоли обычно не доставляют болезненных ощущений и не вскрываются сами по себе. Поэтому их просто накрывают пластырем, предохраняющим их от травмирования.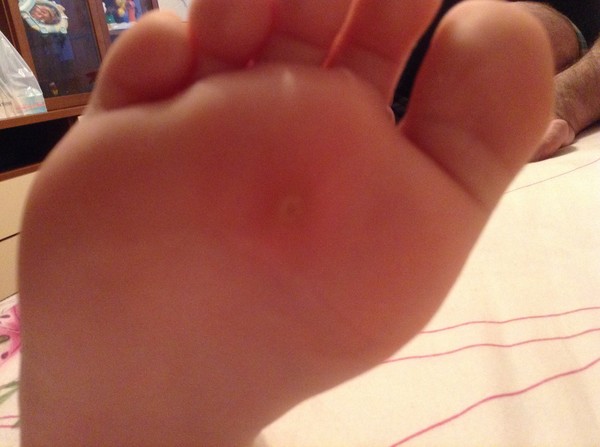 Если же водяная мозоль большого размера, то она причиняет значительный дискомфорт и чревата разрывом. Такую «водянку» лучше проколоть. Наиболее благоприятным для прокола временем считаются первые сутки с момента появления пузыря на коже.
Если же водяная мозоль большого размера, то она причиняет значительный дискомфорт и чревата разрывом. Такую «водянку» лучше проколоть. Наиболее благоприятным для прокола временем считаются первые сутки с момента появления пузыря на коже.
Прокалывание водяной мозоли нужно проводить с обязательным соблюдением некоторых правил, позволяющих избежать попадания в мозоль инфекции. Во-первых, необходимо дезинфицировать место прокола. Для этого смазывают водяную мозоль йодом или зеленкой. Во-вторых, прокол можно производить только стерильной иглой. Можно взять обычную булавку или швейную иглу. Для стерилизации ее нужно подержать в спирте или прокалить над огнем.
Прокол следует делать сбоку водяной мозоли, вводя иглу почти параллельно поверхности кожи. Ни в коем случае нельзя прокалывать мозоль перпендикулярно ее поверхности, так как при этом игла травмирует дно мозоли. Чтобы отток жидкости из водяной мозоли происходил постоянно, лучше сделать несколько проколов. Главное не переусердствовать и сохранить стенки пузыря. Они словно природная повязка покрывают расположенную внутри водяной мозоли нежную кожу и защищают ее от повреждения и инфицирования.
Главное не переусердствовать и сохранить стенки пузыря. Они словно природная повязка покрывают расположенную внутри водяной мозоли нежную кожу и защищают ее от повреждения и инфицирования.
После того, как проколы сделаны водяную мозоль аккуратно прижимают марлевой салфеткой так, чтобы из нее вышла вся имеющаяся жидкость. Если со временем мозоль снова наполнится содержимым, необходимо будет повторить прокол. Для предупреждения развития инфекции после прокола на водяную мозоль накладывают содержащую антибиотик мазь. Затем закрывают мозоль защитным пластырем, который следует менять не реже 2 раз в сутки и снимать на ночь.
Если вскрытие водяной мозоли произошло самопроизвольно и с отрывом ее стенки, образовавшуюся рану необходимо очистить и продезинфицировать, наложить антибактериальную мазь и накрыть мозоль марлевой подушечкой с лейкопластырем. Последняя будет защищать водяную мозоль от загрязнения и травмирования, создавая благоприятные условия для ее заживления.
В случае попадания в водяную мозоль инфекции требуется ее вскрытие с удалением стенок, так как в закрытой мозоли создаются благоприятные условия для развития инфекционного процесса и нагноения. Поэтому при инфицировании следует обратиться за помощью к врачу-хирургу. С соблюдением всех правил асептики он проведет вскрытие и первичную обработку инфицированной водяной мозоли, наложит повязку с обеспечением дренирования раны и назначит местное антибактериальное лечение.
Профилактика
Профилактика образования «водянок» — это, прежде всего, защита кожи от трения. Лучшим средством от их появления на руках является работа в защитных перчатках. Чтобы уберечь от них ноги, необходимо тщательно подходить к выбору обуви. Она должна быть не тесной и удобной при первой же примерке. Для занятий спортом лучше покупать специальную обувь и одежду, предназначенную именно для выбранного вида спорта.
Закрытую обувь следует всегда носить на носок. Причем акриловый носок лучше защищает ногу от трения, чем хлопчатобумажный. Дело в том, что хлопчатобумажная ткань становится грубой уже через пару стирок. Она не дает испаряться поту и при этом намокает вместе с ногами, что усиливает трение. Для усиленных нагрузок (длительная ходьба, бег, прыжки, спортивные игры) лучше надевать два носка: акриловый, а поверх него хлопчатобумажный.
Причем акриловый носок лучше защищает ногу от трения, чем хлопчатобумажный. Дело в том, что хлопчатобумажная ткань становится грубой уже через пару стирок. Она не дает испаряться поту и при этом намокает вместе с ногами, что усиливает трение. Для усиленных нагрузок (длительная ходьба, бег, прыжки, спортивные игры) лучше надевать два носка: акриловый, а поверх него хлопчатобумажный.
Влажная кожа быстрее подвергается растиранию с образованием водяной мозоли. Поэтому перед тем, как взяться за нож для чистки овощей следует тщательно вытереть руки. Если речь идет об обуви, то ее необходимо тщательно просушивать и бороться с потливостью ног. В настоящее время существует большой выбор различных кремов и спреев, уменьшающих потоотделение на ногах. С этой целью можно использовать обыкновенный тальк, посыпая им подошвы и межпальцевые промежутки.
Водяная мозоль — причины, симптомы, диагностика и лечение
Водяная мозоль — это содержащий прозрачную жидкость пузырь, образовавшийся на коже в результате ее механического повреждения трением.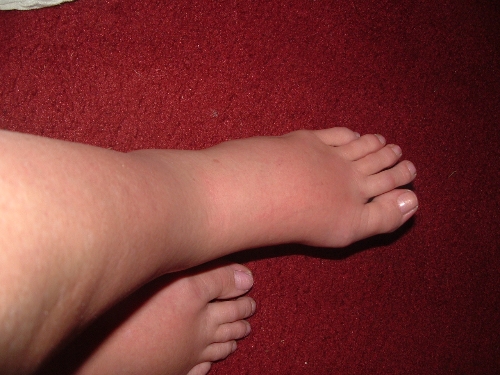 Проще говоря, это то, что в народе называется «водянка». Наиболее часто водяные мозоли образуются в соприкасающихся с обувью местах ступней и на участках ладоней и пальцев, удерживающих инструмент при работе. При правильном подходе к лечению и бережном отношении к поврежденному участку кожи водяная мозоль быстро заживает, не оставляя никаких следов.
Проще говоря, это то, что в народе называется «водянка». Наиболее часто водяные мозоли образуются в соприкасающихся с обувью местах ступней и на участках ладоней и пальцев, удерживающих инструмент при работе. При правильном подходе к лечению и бережном отношении к поврежденному участку кожи водяная мозоль быстро заживает, не оставляя никаких следов.
Общие сведения
Механизм образования «водянки» связан с трением, которое приводит к сдвигу поверхностного слоя кожи относительно расположенных ниже слоев. В большинстве случаев начальные изменения кожи, возникающие под воздействием трения, остаются незамеченными. Дальнейшее воздействие приводит к окончательному отслаиванию поверхностного слоя кожи и образованию полости, которая постепенно наполняется межклеточной жидкостью. Так на подвергающемся трению участке появляется водяная мозоль.
Водяная мозоль
Причины
Основной фактор, вызывающий образование водяной мозоли, — это трение. Так, при носке слишком тесной, неудобной или жесткой обуви трению подвергаются наиболее тесно соприкасающиеся с ней участки кожного покрова стопы. Появлению «водянки» при этом способствует потливость ног или наличие дырки в носке. Водяная мозоль может образоваться и на теле, если какой-то участок кожи постоянно трется о слишком тесную одежду.
Так, при носке слишком тесной, неудобной или жесткой обуви трению подвергаются наиболее тесно соприкасающиеся с ней участки кожного покрова стопы. Появлению «водянки» при этом способствует потливость ног или наличие дырки в носке. Водяная мозоль может образоваться и на теле, если какой-то участок кожи постоянно трется о слишком тесную одежду.
При длительной работе с инструментом (например, во время вскапывания земли, работы пилой, чистке овощей, игры в теннис) на коже кисти также может образоваться водяная мозоль. Образование подобных мозолей более часто встречается у людей с нежной и чувствительной кожей, при усиленном потоотделении.
Симптомы водяной мозоли
В начальном периоде в месте трения появляется покраснение, небольшая отечность и болезненность. Затем на коже возникает пузырь, заполненный прозрачной жидкостью — водяная мозоль. В этой стадии водяная мозоль может причинять значительную боль, малейшее прикосновение к пузырю вызывает напряжение его стенок и усиление боли. При любой механической травме (удар, сдавливание, продолжающееся трение и т. п.) происходит разрыв пузыря и содержащаяся в нем жидкость начинает вытекать. Если происходит отрыв стенок пузыря, то на коже остается красная мокнущая ранка.
При любой механической травме (удар, сдавливание, продолжающееся трение и т. п.) происходит разрыв пузыря и содержащаяся в нем жидкость начинает вытекать. Если происходит отрыв стенок пузыря, то на коже остается красная мокнущая ранка.
Осложнения
После разрыва водной мозоли может произойти ее инфицирование с формированием мозольного абсцесса. Опасность попадания стафилококковой или стрептококковой инфекции намного больше, если мозоль вскрылась с отрывом стенки. К признакам инфекционного процесса относятся: краснота, выходящая за пределы мозоли, интенсивная боль без механического воздействия, помутнение находящейся в водяной мозоли жидкости, наличие вокруг мозоли корочек желтого цвета, выделение из мозоли гноя, подъем температуры.
Лечение водяной мозоли
В большинстве случаев лечение водяной мозоли можно провести самостоятельно. Маленькие мозоли обычно не доставляют болезненных ощущений и не вскрываются сами по себе. Поэтому их просто накрывают пластырем, предохраняющим их от травмирования. Если же водяная мозоль большого размера, то она причиняет значительный дискомфорт и чревата разрывом. Такую «водянку» лучше проколоть. Наиболее благоприятным для прокола временем считаются первые сутки с момента появления пузыря на коже.
Если же водяная мозоль большого размера, то она причиняет значительный дискомфорт и чревата разрывом. Такую «водянку» лучше проколоть. Наиболее благоприятным для прокола временем считаются первые сутки с момента появления пузыря на коже.
Прокалывание водяной мозоли нужно проводить с обязательным соблюдением некоторых правил, позволяющих избежать попадания в мозоль инфекции. Во-первых, необходимо дезинфицировать место прокола. Для этого смазывают водяную мозоль йодом или зеленкой. Во-вторых, прокол можно производить только стерильной иглой. Можно взять обычную булавку или швейную иглу. Для стерилизации ее нужно подержать в спирте или прокалить над огнем.
Прокол следует делать сбоку водяной мозоли, вводя иглу почти параллельно поверхности кожи. Ни в коем случае нельзя прокалывать мозоль перпендикулярно ее поверхности, так как при этом игла травмирует дно мозоли. Чтобы отток жидкости из водяной мозоли происходил постоянно, лучше сделать несколько проколов. Главное не переусердствовать и сохранить стенки пузыря. Они словно природная повязка покрывают расположенную внутри водяной мозоли нежную кожу и защищают ее от повреждения и инфицирования.
Главное не переусердствовать и сохранить стенки пузыря. Они словно природная повязка покрывают расположенную внутри водяной мозоли нежную кожу и защищают ее от повреждения и инфицирования.
После того, как проколы сделаны водяную мозоль аккуратно прижимают марлевой салфеткой так, чтобы из нее вышла вся имеющаяся жидкость. Если со временем мозоль снова наполнится содержимым, необходимо будет повторить прокол. Для предупреждения развития инфекции после прокола на водяную мозоль накладывают содержащую антибиотик мазь. Затем закрывают мозоль защитным пластырем, который следует менять не реже 2 раз в сутки и снимать на ночь.
Если вскрытие водяной мозоли произошло самопроизвольно и с отрывом ее стенки, образовавшуюся рану необходимо очистить и продезинфицировать, наложить антибактериальную мазь и накрыть мозоль марлевой подушечкой с лейкопластырем. Последняя будет защищать водяную мозоль от загрязнения и травмирования, создавая благоприятные условия для ее заживления.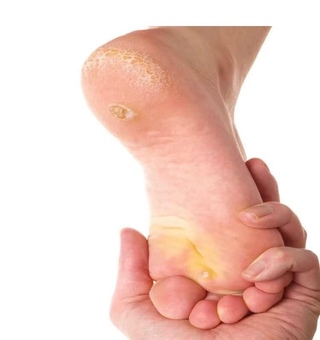
В случае попадания в водяную мозоль инфекции требуется ее вскрытие с удалением стенок, так как в закрытой мозоли создаются благоприятные условия для развития инфекционного процесса и нагноения. Поэтому при инфицировании следует обратиться за помощью к врачу-хирургу. С соблюдением всех правил асептики он проведет вскрытие и первичную обработку инфицированной водяной мозоли, наложит повязку с обеспечением дренирования раны и назначит местное антибактериальное лечение.
Профилактика
Профилактика образования «водянок» — это, прежде всего, защита кожи от трения. Лучшим средством от их появления на руках является работа в защитных перчатках. Чтобы уберечь от них ноги, необходимо тщательно подходить к выбору обуви. Она должна быть не тесной и удобной при первой же примерке. Для занятий спортом лучше покупать специальную обувь и одежду, предназначенную именно для выбранного вида спорта.
Закрытую обувь следует всегда носить на носок. Причем акриловый носок лучше защищает ногу от трения, чем хлопчатобумажный. Дело в том, что хлопчатобумажная ткань становится грубой уже через пару стирок. Она не дает испаряться поту и при этом намокает вместе с ногами, что усиливает трение. Для усиленных нагрузок (длительная ходьба, бег, прыжки, спортивные игры) лучше надевать два носка: акриловый, а поверх него хлопчатобумажный.
Причем акриловый носок лучше защищает ногу от трения, чем хлопчатобумажный. Дело в том, что хлопчатобумажная ткань становится грубой уже через пару стирок. Она не дает испаряться поту и при этом намокает вместе с ногами, что усиливает трение. Для усиленных нагрузок (длительная ходьба, бег, прыжки, спортивные игры) лучше надевать два носка: акриловый, а поверх него хлопчатобумажный.
Влажная кожа быстрее подвергается растиранию с образованием водяной мозоли. Поэтому перед тем, как взяться за нож для чистки овощей следует тщательно вытереть руки. Если речь идет об обуви, то ее необходимо тщательно просушивать и бороться с потливостью ног. В настоящее время существует большой выбор различных кремов и спреев, уменьшающих потоотделение на ногах. С этой целью можно использовать обыкновенный тальк, посыпая им подошвы и межпальцевые промежутки.
Что такое водянка и откуда она берется?
Водянка возникает из-за скопления чрезмерного количества жидкости в тканях тела. Говоря более простым языком – это отечность тканей. Из этого материала вы узнаете, что является причиной этого нарушения и в каких случаях необходимо бить тревогу.
Говоря более простым языком – это отечность тканей. Из этого материала вы узнаете, что является причиной этого нарушения и в каких случаях необходимо бить тревогу.
Когда в пространстве между тканями и органами собирается просачивающаяся из поврежденных клеток жидкость, появляется отечность. Она способна поразить любую часть тела, но чаще всего появляется:
- В нижней части ног (включая ступни) или рук – периферическая водянка.
- В брюшной полости (живот) – асцит.
- В грудной полости. Если отекают легкие, это называется легочной водянкой, а если жидкость скопилась в окружающем легкие пространстве (в плевральной полости), это называется легочным излиянием.
Периферическая отечность или асцит доставляют дискомфорт и могут указывать на серьёзное заболевание. Легочный отек, из-за которого человеку становится тяжело дышать, – это возможный признак сердечной недостаточности. Важно подчеркнуть, что отек в грудной полости – это потенциально угрожающее жизни состояние, требующее немедленной медицинской помощи.
В зависимости от причины скопления жидкости симптомы проявляются по-разному. Самые распространенные включают:
- Припухлость или отечность кожи, из-за чего она натягивается и блестит. В большинстве случаев такое происходит с теми частями тела, которые находятся ближе к земле (из-за силы тяжести). Вот почему отекают ноги. Хуже всего это проявляется в нижней их части, особенно после длительной ходьбы, сидения или стояния на месте. Если в течение 5 секунд надавливать на область отека, на коже останется ямочка.
- Жидкость также скапливается в нижней части спины после длительного лежания в постели.
- Симптомы водянки при отеке грудной полости – трудности с дыханием или кашель.
- Увеличение живота (при асците).
Среди нарушений и заболеваний, из-за которых жидкость скапливается в разных участках тела:
- Хронические заболевания вен
Это очень распространенная причина отечности ног, при которой вены нижних конечностей не способны перекачивать кровь по направлению к сердцу. Это происходит из-за повреждения венозных клапанов и приводит к скоплению жидкости в нижней части ног, а в ряде случаев – к образованию язвочек на коже.
Это происходит из-за повреждения венозных клапанов и приводит к скоплению жидкости в нижней части ног, а в ряде случаев – к образованию язвочек на коже.
Также отечность ног появляется в результате образования тромба в глубоких венах голени. Это нарушение называется тромбоз глубоких вен. В данном случае волчанка развивается в области лодыжки или ступни и, как правило, затрагивает только одну ногу. Если отекают обе ноги, то в этой ситуации причина может скрываться не в тромбозе глубоких вен, а в других нарушениях.
- Отеки при беременности
Организм беременных женщин задерживает лишнюю жидкость. В этом случае отечность образуется на руках, ступнях и лице. Это явление особенно проявляется ближе к концу беременности. Скопление жидкости без сопутствующих симптомов и нарушений не является признаком токсикоза.
- Менструальные периоды
Отеки у женщин, которые образуются циклами (как правило, 1 раз в месяц), могут быть результатом гормональных изменений, связанных с менструальным периодом. Это очень распространенное явление, которое исчезает само по себе и поэтому не требует лечения.
Это очень распространенное явление, которое исчезает само по себе и поэтому не требует лечения.
- Прием лекарств
Скопление лишней жидкости выступает в виде побочного эффекта из-за приема медицинских препаратов. К ним относят некоторые таблетки от сахарного диабета и повышенного кровяного давления, а также обезболивающие, которые отпускаются без рецепта (к примеру, ибупрофен) и препараты, содержащие эстрогены.
- Больные почки
У человека с больными почками отечность образуется в нижней части ног, а также вокруг глаз.
- Сердечная недостаточность
Это клинический синдром, который характеризуется ослаблением насосной функции сердечной мышцы. Сердечная недостаточность может вызывать отечность ног и живота, а также скопление жидкости в легких (легочная водянка), из-за чего появляется одышка. Это опасное состояние, требующее неотложной медицинской помощи.
Цирроз – это образование на печени рубцов, из-за которых кровообращение внутри органа может блокироваться.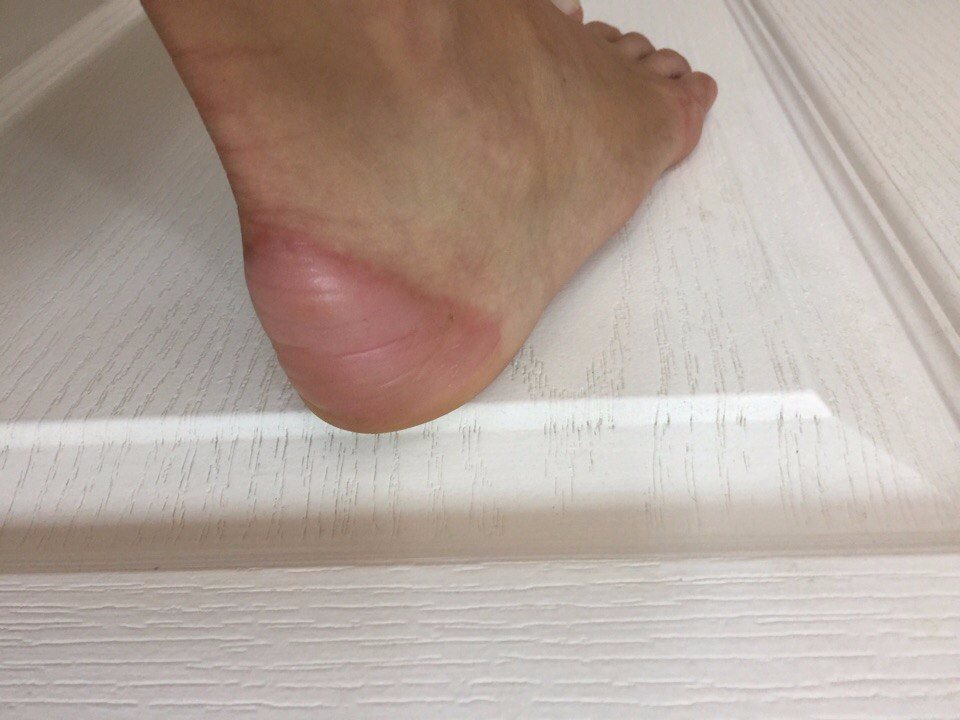 Часто у больных циррозом отекают ноги и образуется асцит.
Часто у больных циррозом отекают ноги и образуется асцит.
- Ангионевротический отек Квинке
У человека с этим нарушением появляется отечность лица, губ, языка, рта, горла, гортани, конечностей или половых органов. Среди сопутствующих симптомов – появление хриплого голоса, чувство сдавленности в горле и затруднение глотания. Особенно опасен отек горла, из-за которого становится тяжело дышать. Иногда при этом нарушении отекают стенки кишечника, что приводит к болям в животе.
Это отек конечностей, который чаще всего образуется после удаления или повреждения лимфатических узлов. В данном случае часть лимфатических путей закупоривается, что мешает лимфе проходить процесс дренажа. В конечном итоге из-за скопления лимфы и образуются разбухшие участки.
Лечение отечностиДля того чтобы понять причину, по которой происходит скопление жидкости, доктор проводит физический осмотр и анализирует медицинскую историю пациента.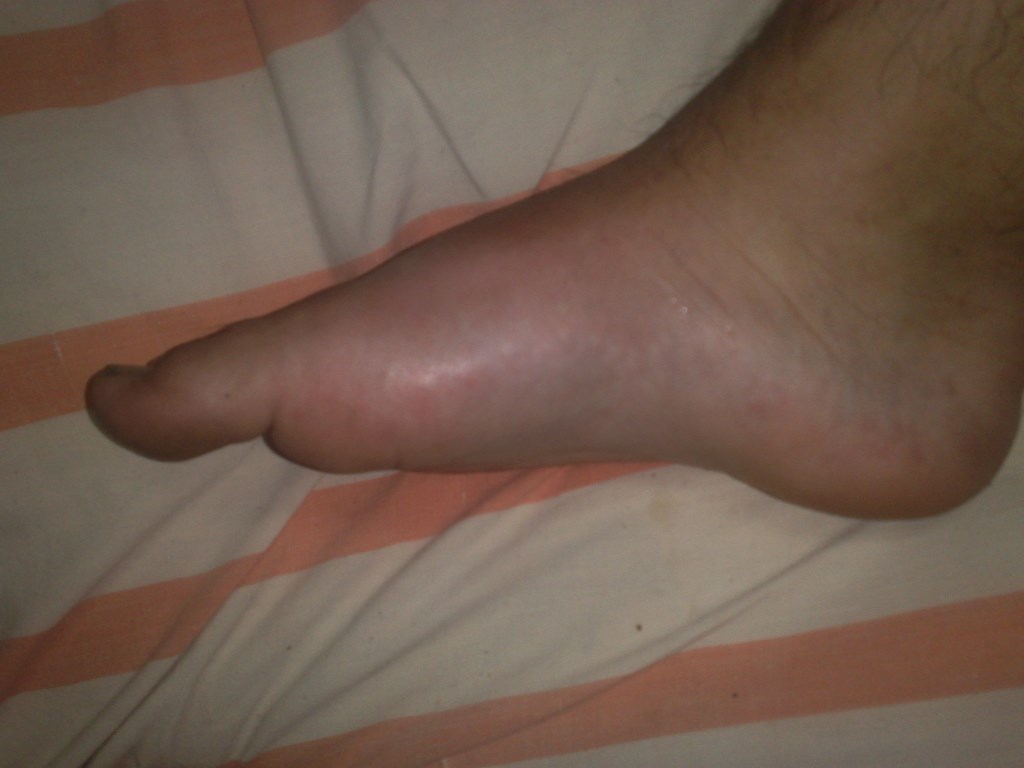 Очень часто этой информации уже достаточно, чтобы определить, откуда берутся отеки. Иногда назначается диагностика – УЗИ, анализ крови или мочи.
Очень часто этой информации уже достаточно, чтобы определить, откуда берутся отеки. Иногда назначается диагностика – УЗИ, анализ крови или мочи.
Не все виды отеков требуют лечения. Скопление жидкости, связанное с беременностью или периодами менструаций, проходит само по себе. Также сама по себе проходит мягкая отечность ног, особенно если человек поднимает ноги выше уровня сердца и фиксирует их в таком положении на некоторое время.
Для борьбы с более выраженными отеками используются диуретики – препараты, которые помогают организму избавляться от лишней жидкости, выводя её вместе с мочой. Если отечность является следствием какого-нибудь заболевания, в этом случае необходимо лечить именно первопричину. В случае приема лекарств, которые провоцируют скопление жидкости, врач корректирует схему их приема или подбирает альтернативные препараты, не вызывающие отеков.
Ниже перечислены более конкретные рекомендации, которые помогут избавиться от части лишней жидкости. Перед тем как применить их, необходимо обсудить с терапевтом, насколько они подходят именно в вашем случае.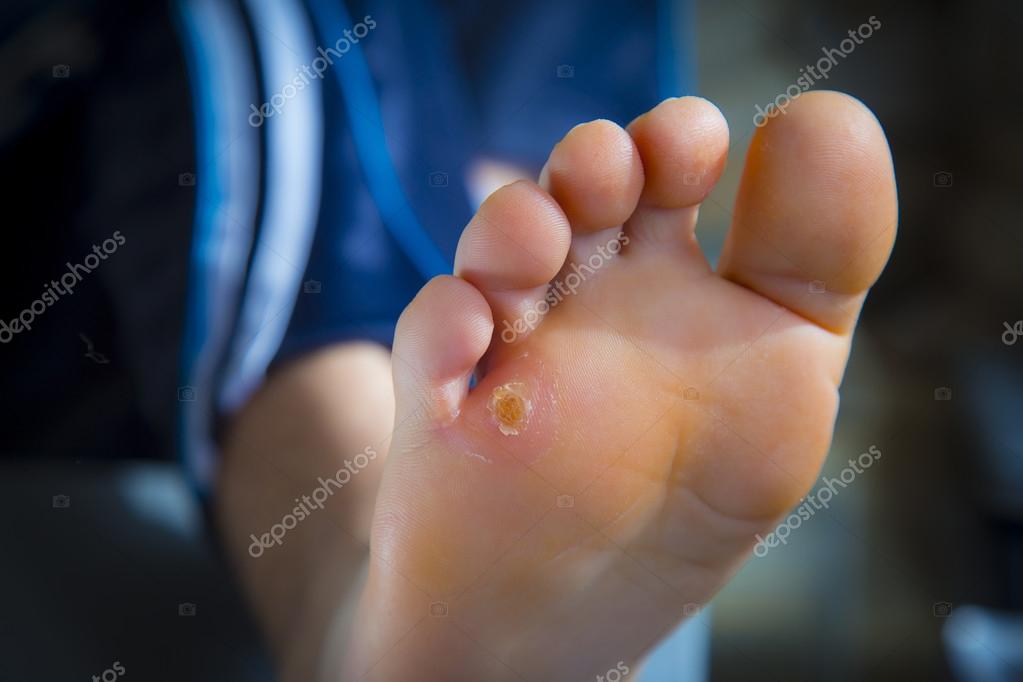
- Снизьте потребление соли
Потребление большого количества натрия, который содержится в поваренной соли и обработанных продуктах, способствует накоплению лишней жидкости. Уменьшение количества соли в рационе помогает снизить выраженность отеков, особенно если вместе с этим человек принимает мочегонное средство.
- Лечение водянки диуретиками (мочегонные)
Мочегонные препараты заставляют почки выводить больше воды и соли, что в конечном итоге уменьшает отечность. Диуретики следует использовать с осторожностью и только по назначению врача. Удаляя жидкость слишком быстро и в слишком больших объемах, они снижают артериальное давление, что приводит к головокружениям и обморокам, а также негативно влияет на почки.
- Компрессионные чулки
Отечность ног можно предотвратить и лечить с помощью компрессионных чулков. Они продаются в разных формах и разной длины – до колена, до уровня бедра или в виде колготок. Большинству пациентов подойдут чулки длиной до уровня колена. Компрессионные чулки и колготы создают легкое давление от низа ноги вверх, уменьшая скопление крови в венах и отечность ног. При этом эффект достигается лишь в том случае, если носить их регулярно.
Большинству пациентов подойдут чулки длиной до уровня колена. Компрессионные чулки и колготы создают легкое давление от низа ноги вверх, уменьшая скопление крови в венах и отечность ног. При этом эффект достигается лишь в том случае, если носить их регулярно.
- Лечение положением тела
Если отекают голени, лодыжки или ступни, необходимо поднимать нижние конечности выше уровня сердца, фиксируя их в таком положении на 30 минут по 3-4 раза на день. Такая процедура помогает при умеренных отеках.
Лечение отечности: на что нужно обратить особое внимание?
Очень важно защищать разбухшие участки от дополнительного давления, травм и воздействия экстремальных температур. Повреждения кожи поверх отеков долго заживают и подвержены заражениям.
В каких случаях необходимо немедленно обратиться за медицинской помощью:
- Отек только одной ноги (возможный признак тромбоза глубоких вен),
- Появление болей в разбухших участках тела,
- Покраснения или ощущение сильного тепла в области отека,
- Если образовалась открытая рана,
- Появилась одышка (возможный признак сердечной недостаточности).

Если вас беспокоит отечность, обращайтесь к терапевту клиники Персомед. Мы всегда руководствуемся своим главным принципом – не просто избавить пациента от симптомов, а обнаружить и вылечить первопричину нарушений.
Источники:
- Edema, Cleveland Clinic,
- Edema, Mayo Clinic,
- Oedema(Swelling), Patient.info,
- Patient education: Edema (swelling) (Beyond the Basics), UpToDate,
- Lymphedema, Mayo Clinic.
Водянистая мозоль на пальце ноги: что делать и как лечить
После ношения новой или неудобной обуви часто проявляется дискомфорт в нижних конечностях. Покраснение, жжение часто появляются на стопах, а затем в месте трения и сдавливания возникает водяная мозоль. Этот вид кожных образований лучше лечить сразу после появления, чтобы исключить риск появления осложнений.
Механизм образования
Водяные мозоли (водянки) – появляются из-за трения или сдавливания кожи. Наиболее частая причина образования: ношение тесной и неудобной обуви. Основная локализация на стопах, большом пальце ноги и мизинце, на пятке. Визуально такой нарост напоминает пузырь, наполненный жидкостью.
Основная локализация на стопах, большом пальце ноги и мизинце, на пятке. Визуально такой нарост напоминает пузырь, наполненный жидкостью.
Многие пациенты задаются вопросом: «Что за жидкость в мозоли и откуда она берется?». Для ответа на этот вопрос, рассмотрим механизм образования волдыря:
При сильном продолжительном трении мягкие ткани расслаиваются: верхний слой эпидермиса отделяется от нижнего, а пространство между ними заполняется межклеточной жидкостью. Она состоит из плазмы и выделившейся из крови. В ней содержатся лейкоциты, которые борются с воспалением и микробами. Плазменная жидкость защищает дерму от дальнейшего стирания.
Водяные мозоли на ногах доставляют неприятные ощущения, боль и жжение. Рекомендуется сразу принимать меры по их устранению, не допуская попадания инфекции.
Причины появления
Основные причины появления мозолей:
- Неудобная обувь. Слишком тесная, или наоборот широкая, нефиксирующая ногу приносит одинаковый дискомфорт при движении.
 Часто волдырь образуется при ношении новой обуви;
Часто волдырь образуется при ношении новой обуви; - Мокрая мозоль на пятке часто появляется при ношении обуви с жестким задником;
- Высокие каблуки. Они смещают центр тяжести на переднюю часть стопы, из-за чего нагрузка распределяется неравномерно и образуется водяная мозоль на пальце;
- Дырявые носки или колготки натирают пальчики и могут также приводить к появлению омозолелостей;
- Повышенная потливость, чувствительность кожи.
Влажные мозоли – нормальное явление, которое необходимо для защиты целостности глубоких слоев эпидермиса.
Лечение водяных мозолей
Мнение специалистов расходится, когда речь заходит о том, как быстро вылечить мокрую мозоль на подошве стопы. Но все врачи сходятся на том, что большие образования, которые могут лопнуть под влиянием внешних факторов, необходимо протыкать. При аккуратном правильном проколе заживление такого волдыря пройдет быстрее и легче, чем в случае самопроизвольного разрыва.
Для устранения водянки можно обратиться к врачу, но также допускается проводить лечение мокрых мозолей на ногах в домашних условиях. Для этого необходимо соблюдать все правила антисептики, чтобы никакая инфекция не попала в рану. Желательно проводить прокол в первые сутки после появления водянки.
Для этого необходимо соблюдать все правила антисептики, чтобы никакая инфекция не попала в рану. Желательно проводить прокол в первые сутки после появления водянки.
Как правильно прокалывать влажную мозоль
Можно проткнуть водянистую мозоль самостоятельно, но для этого необходимо предпринять некоторые меры предосторожности, чтобы в рану не попала инфекция. Основные правила прокалывания мокрого волдыря:
- Продезинфицируйте место прокола с помощью зеленки или йода;
- Проводите процедуру только стерильной иглой. Для этого ее можно подержать несколько минут в спирте или прокалить в огне;
- Прокол делается в нескольких местах по краям мозоли, чтобы обеспечить равномерный отток жидкости без риска появления разрыва тонкой кожицы. Нет необходимости протыкать купол, даже если это водяная мозоль на пальце ноги;
- После прокалывания прижмите к поврежденному месту чистый бинт или марлю, чтобы она впитала в себя весь экссудат (мозольную жидкость).

- Чтобы предупредить развитие инфекции нанесите на мозоль с пузырем мазь с антибиотиком и заклейте ранку защитным пластырем.
- Повязку рекомендуется менять не менее 2 раз в сутки и снимать на ночь.
Но что делать, если прорвалась водяная мозоль? Ее необходимо очистить от загрязнений, продезинфицировать и приложить стерильную повязку или заклеить ранку лейкопластырем.
Для пациентов с гипотонией и сахарным диабетом обязательно обратиться за консультацией к врачу перед проведением манипуляций, только он сможет подсказать, чем лечить водяные мозоли на ногах. У людей с этим заболеванием процесс восстановления занимает гораздо более длительный срок.
Медикаментозные средства
Если водянистая мозоль небольшого размера, то ее возможно устранить без прокалывания. Для этого можно использовать мази, пластыри и специальные препараты.
Этот участок кожи не должен поддаваться механической нагрузке, его лучше заклеивать пластырем. Если кожица останется на месте, то заживление будет проходить гораздо быстрее.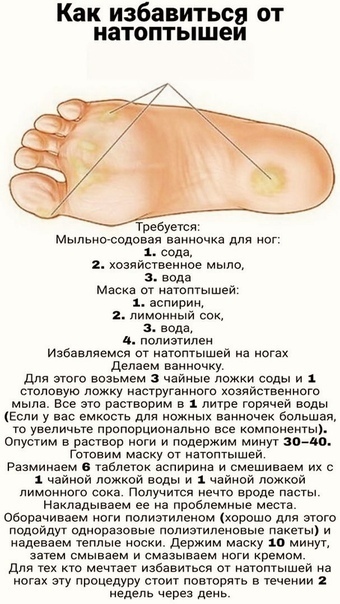
Перед нанесением препаратов необходимо вымыть ступню, вытереть и только после этого их использовать. Наиболее популярные средства для лечения мокрых волдырей:
- Левомеколь – сочетает антисептические и заживляющие свойства. Влажная мозоль заклеивается пластырем или закрывается стерильной повязкой. Менять необходимо не менее 3 раз в день.
- Салициловая мазь – обезболивает, снимает воспаление и обеззараживает. Средство оставляют на ночь, а утром ножку нужно тщательно промыть.
- Пластырь Compeed от влажных мозолей – пропитан специальным составом, который обеззараживает и подсушивает волдырь.
Народные рецепты от мокрых мозолей
Традиционные рецепты давно известны своей эффективностью, а к тому же лечение водяной мозоли народными средствами не требует больших затрат. Самые популярные домашние методы устранения мокрых мозолей:
- Компресс из алоэ уменьшает отек и боль, снимает воспаление.
 Способ использования очень прост: со свежего листа растения снимается кожица и мякоть прикладывается к предварительно очищенному и обеззараженному больному месту. Затем листик фиксируется пластырем либо бинтом. Аппликацию меняют раз в день, пока водяная мозоль на пятке не исчезнет.
Способ использования очень прост: со свежего листа растения снимается кожица и мякоть прикладывается к предварительно очищенному и обеззараженному больному месту. Затем листик фиксируется пластырем либо бинтом. Аппликацию меняют раз в день, пока водяная мозоль на пятке не исчезнет. - Смешайте любое растительное масло и масло чайного дерева в пропорции 3:1. Полученным средством смазывайте поврежденный участок 4 раза в день. Чайное дерево имеет антисептические и регенерирующие свойства, а растительное масло защитит от ожога, который может появиться при обработке эфирным маслом.
- Приготовьте отвар из ромашки и календулы, дайте ему остыть и настояться. Затем смочите стерильную салфетку в нем и приложите к волдырю. Используйте это средство, пока мокрая мозоль не рассосется, оно успокаивает и заживляет кожу.
- Теплая ванночка для ног с добавлением коры дубы помогает восстановить барьерные функции кожи и ускоряет заживление. Их можно проводить ежедневно в течение 5-10 минут и не в горячей воде.
 После процедуры ноги вытирайте насухо.
После процедуры ноги вытирайте насухо.
Осложнения
Сами водянистые мозоли от обуви болезненны, и желательно незамедлительно начать их лечение. В противном случае возможно инфицирование пузыря.
Тогда вокруг волдыря появляется покраснение и отек, жидкость внутри мутнеет, возможно появление гнойных выделений, локальное повышение температуры, а боль становится почти невыносимой.
При отсутствии адекватной терапии инфекция может привести к сепсису, тогда заболеванием будут заниматься опытные специалисты.
Профилактика
Чтобы не искать, чем лечить водяные мозоли на ногах, правильнее всего предпринять предупреждающие меры. Простые рекомендации, которые уберегут вас от появления волдырей на стопах:
- Покупайте обувь по размеру из качественных материалов;
- Не носите носки и колготки с дырками;
- Следите за гигиеной ног, при повышенной потливости используйте специальные дезодоранты и присыпки;
- Если вы ощущаете напряжение и тяжесть в ногах, то исключите воздействие травмирующего фактора до того как вздулась мозоль.

Обычно водянка легко устраняется в домашних условиях, очень важно не доводить ее до инфицирования. Если вы заметили первые признаки нагноения, то необходимо сразу обратиться к врачу, он пояснит, как лечить водяную мозоль. Лечение проводится не только в стационаре, но и в домашних условиях.
Водяная мозоль: как быстро вылечить аптечными и народными средствами в домашних условиях
Водяная мозоль — это пузырь, наполненный жидкостью. Она формируется под влиянием сильного трения. Кожный покров вокруг волдыря краснеет, человека тревожит острая боль. Чтобы вылечить образование и не допустить осложнений, нужно убрать раздражающий фактор и провести терапию, нацеленную на восстановление эпидермиса.
Механизм появления
Мокрая мозоль возникает в местах наибольшего трения. Резкое механическое воздействие провоцирует отслаивание эпителия и воспаление. Область травмирования слегка отекает.
Начинает расти пузырь, постепенно наполняясь межклеточной жидкостью. Если в ней наблюдаются частички крови, значит, повреждены мелкие сосуды. В обоих случаях тревожат болезненные ощущения.
Если в ней наблюдаются частички крови, значит, повреждены мелкие сосуды. В обоих случаях тревожат болезненные ощущения.
При надавливании на волдырь стенки напрягаются, жжение и дискомфорт усиливаются.
Если негативное воздействие на пораженную область продолжается, происходит разрыв пузыря. Жидкость, насыщенная лейкоцитами, вытекает. Через рану в организм с легкостью проникает инфекция, ведущая к нагноению.
Механизм появления водяных мозолей отличается от обычного огрубения кожи. Натоптыши и сухие наросты — результат регулярного незначительного раздражения. От него верхний слой клеток медленно отмирает. Ороговение защищает глубокие слои дермы от разрушения, но выглядит некрасиво и может мешать при ходьбе.
Причины образования
Чаще всего мокрые мозоли формируются на ногах и на руках. Наиболее уязвимые места — тонкая кожа между пальцами, мизинцы, пятки. Основными причинами натирания стоп являются:
- тесная обувь;
- тонкая некачественная подошва;
- чрезмерное потоотделение;
- высокие каблуки;
- систематические спортивные занятия, перегружающие ноги.

Что делать, если мозоль лопнула
Пузырь часто лопается при неосторожном надавливании на стенки. Разрыв таит серьезную опасность, так как в рану попадает грязь. Необходимо срочно промыть больное место Хлоргексидином, чтобы удалить пот и пыль. Обильно смазать мазью с антибиотиком и наклеить бактерицидный пластырь.
Несколько раз в день рану следует открывать для контакта с воздухом. Благодаря этому повреждение подсыхает, начинает формироваться корочка, под которой происходит регенерация тканей.
Лечение
Важно быстро вылечить мокрую мозоль. Даже мелкие пузыри способны стать причиной воспалительного процесса, нагноения и других осложнений.
Высокую опасность имеют крупные мозоли на пятке и на пальцах ноги. Их легко повредить. В лопнувший пузырь могут проникнуть бактерии стафилококка и стрептококка, и терапия затянется надолго.
Их легко повредить. В лопнувший пузырь могут проникнуть бактерии стафилококка и стрептококка, и терапия затянется надолго.
Тактика лечения зависит от размера повреждения. Обычно медики рекомендуют совмещать традиционные и народные методы.
Нужно ли прокалывать
При возникновении мелкой водянистой мозоли следует беречь пузырь от повреждения. Жидкость внутри способствует заживлению тканей и не допускает инфицирования. Крупные волдыри, которые сильно болят и могут лопнуть самостоятельно, лучше проколоть в стерильных условиях.
Процедуру требуется делать в первые 2 дня после травмирования.
Если нет возможности обратиться к хирургу, манипуляцию допускается провести дома. Для этого необходимо:
- Обработать пораженное место перекисью водорода и йодным раствором.
- Продезинфицировать иглу спиртом или прокалить на огне.
- Можно воспользоваться стерильной иглой от одноразового шприца.
- Параллельно поверхности пузыря сделать 2—3 прокола.
 Действовать нужно осторожно, чтобы не повредить рану и не порвать стенки волдыря.
Действовать нужно осторожно, чтобы не повредить рану и не порвать стенки волдыря. - Прижать мозоль стерильным бинтом и выдавить жидкость.
- Нанести заживляющую антибактериальную мазь, например, Левомеколь, и наложить воздухопроницаемую повязку.
Перевязки требуется проводить дважды в день. На ночь рану желательно оставлять открытой, чтобы клетки получали достаточное количество кислорода.
Отмершую кожу обрезать не нужно. Ее присутствие на ране ускоряет процесс заживления. Если исключить проникновение бактерий в проколотую мозоль, выздоровление происходит в течение недели.
Медикаментозные средства
Сохранив жидкость в пузыре мозоли, избавиться от повреждения удается быстрее. Для обработки используют аптечные препараты. Перед нанесением кожный покров следует очистить теплой водой с мылом и продезинфицировать перекисью, Хлоргексидином или Мирамистином.
Чтобы заживить повреждения и снизить боль, назначаются мази. Хорошо себя зарекомендовали такие препараты:- Левомеколь.
 В мази находятся левомицетин и метилурацил. Средство обладает противовоспалительными и антимикробными свойствами, устраняет грамположительные и грамотрицательные бактерии, ускоряет регенерацию. Мазь наносят под стерильную повязку 2—3 раза в сутки.
В мази находятся левомицетин и метилурацил. Средство обладает противовоспалительными и антимикробными свойствами, устраняет грамположительные и грамотрицательные бактерии, ускоряет регенерацию. Мазь наносят под стерильную повязку 2—3 раза в сутки. - Банеоцин. Средство содержит неомицин сульфат и бацитрацин цинка. Вещества уничтожают патогенные бактерии, предотвращают развитие инфекции, способствуют затягиванию ран. Травмированное место обрабатывают мазью несколько раз в день, сверху накладывают повязку.
Вылечить влажную мозоль легко при помощи эффективного пластыря Компид, сделанного на основе гидроколлоидной технологии. Механизм его действия предупреждает пересыхание раны, не допускает повторного раздражения, проникновения грязи и пыли. Лечебные компоненты пластыря обезболивают и ускоряют заживление. Его нужно наклеивать на всю поверхность мозоли и менять раз в сутки.
Народные рецепты
В комплексе с медикаментозным лечением полезно использовать народные способы. Они помогают облегчить боль и ускоряют восстановление поврежденных тканей.
Они помогают облегчить боль и ускоряют восстановление поврежденных тканей.
- Сок алоэ убирает дискомфорт в натертой области. Необходимо срезать нижний листок растения, вымыть и обсушить. Отрезать кусочек по размеру мозоли, извлечь мякоть и приложить к коже. Заклеить пластырем и оставить на 6 часов. Повторять накладывание компресса дважды в сутки, пока повреждение не заживет.
- Можно воспользоваться свойствами подорожника. Свежие листья следует мелко нарезать. Завернуть в марлю, положить на рану и забинтовать.
- Для лечения мозоли полезны примочки из лекарственных трав. Требуется взять по ложке календулы и цветков ромашки. Залить 0,5 л кипятка и настоять 30 минут. Отцедить жидкость. Смочить стерильный бинт, слегка отжать и поместить на больное место. Не снимать 15 минут. Примочки делать 3—4 раза в день.
- Старинное народное средство, подсушивающее пузырь, — пленка куриного яйца. Продукт надо сварить и очистить. Отделить от скорлупы тонкую пленку, находящуюся с внутренней стороны.
 Аккуратно приклеить к мозоли. Дождаться, пока пленка просохнет, и снять.
Аккуратно приклеить к мозоли. Дождаться, пока пленка просохнет, и снять. - Удалить мозоли на пальцах ноги и на пятках легко ванночками. Нужно залить кипятком (0,5—0,6 л) ложку дубовой коры и поставить на водяную баню. Через 15 минут снять и остудить. Разбавить наполовину теплой водой и поместить в раствор больную ногу на 20 минут. Затем высушить кожу и смазать повреждение маслом чайного дерева, смешенным с оливковым маслом в соотношении 1:3.
Осложнения
Если в рану проникла инфекция, появляются явные симптомы воспалительного процесса:
- усиливается боль;
- формируется большой отек;
- кожный покров вокруг становится багровым;
- межклеточная жидкость мутнеет;
- из лопнувшего пузыря сочится гной;
- может повыситься температура тела.
Самолечением в такой ситуации заниматься нельзя. Требуется срочно обратиться к хирургу.
Врач обеспечит квалифицированную помощь, вскрыв нагноение и очистив рану. После процедуры надо соблюдать стерильность и регулярно ходить на перевязки в поликлинику.
Профилактика
Профилактические меры снижают риск развития мозоли и помогают сохранить здоровье кожного покрова. Важно следовать простым правилам:
- приобретать обувь по размеру из натуральных материалов;
- исключить длительное ношение высоких каблуков;
- для снижения потоотделения обрабатывать стопы тальком;
- покупать хлопковые носки с резинкой, не сдавливающей ноги;
- носить обувь по сезону и всегда тщательно сушить после намокания.
На задники желательно наклеивать специальные силиконовые подушечки, снижающее трение эпидермиса. При работе в саду и огороде защищать руки перчатками, во время спортивных занятий избегать чрезмерного напряжения.
Для профилактики полезно проводить целебные ванночки. Они делают кожный покров мягким и устраняют патогенную флору. Раствор готовят из расчета по 1 столовой ложке соды и морской соли на литр воды. Процедуры осуществляют трижды в неделю. Размягченные стопы нужно потереть пемзой и смазать касторовым маслом.
Водянистая мозоль на ноге: что делать и как лечить
Водяная мозоль – это пузырь с вязкой жидкостью, образующийся в результате механического повреждения кожного покрова. При ее возникновении человек чувствует дискомфорт, который сопровождается болью и зудом раневой поверхности.
Симптомы и причины появления
Мокрая мозоль или волдырь – явление неприятное, приносящее множество неудобств. Распознать симптомы ее просто. На поврежденном месте возникает дискомфорт, кожа становится чувствительной и опухшей. Прикосновения приносят неприятные ощущения. Она приобретает вид пузырька, возвышается над поверхностью кожного покрова и содержит внутри жидкость.
Появляется волдырь в местах трения. Образование выглядит так же, как и волдырь от ожога. Если процесс трения продолжается – пузырь вскрывается, и его жидкость вытекает наружу. На месте былого волдыря образуется красное мокрое пятно. Если водянка начала лопаться, даже воздействие воды или воздуха на рану приносят острую боль.
Наступать на такую мозоль также достаточно больно.
Основная причина данного явления – трение. Под механическим воздействием кожный покров расслаивается, а образовавшаяся полость заполняется межклеточной жидкостью.
Мозоль может быстро надуться. Чем дольше производилось воздействие, тем больше будет размер волдыря и давление в нем. На появление трения также влияет влажность. Мокрая поверхность повреждается быстрее. Поэтому появление на потливых ногах или руках более вероятное.
«Излюбленные» места волдырей – участки наиболее плотного соприкосновения с материалом одежды, обуви или инструментов. Образуются на пятке, в зоне ногтевой пластины, на мизинцах ног, в межпальцевом пространстве. Пяточные образования встречаются чаще остальных. На руках мозоли появляются между пальцами, на внутренней стороне средней фаланги и ладони.
Как жидкость собирается в мозолях
Во время трения под поверхностью кожного покрова происходит расслоение. Межслоевое пространство занимает жидкость в мозоли – транссудат. Это явление возникает при запотевании кровяной сыворотки, нарушения водно-солевого баланса и кровообращения.
Это явление возникает при запотевании кровяной сыворотки, нарушения водно-солевого баланса и кровообращения.
Характерная особенность транссудата – отсутствие воспалительного характера. По этой причине, скопившая жидкость имеет прозрачную структуру.
При длительном воздействии на кожный покров внешнего раздражителя в полости пузыря наблюдается скопление кровянистого вещества, которое может выделяться.
Если при повреждении водянистой мозоли попадает инфекция – начинается воспалительный процесс. Тогда в пузыре скапливается экссудат – это говорит о занесении инфекции и начале воспалительного процесса. В данном случае экссудат может быть серозного (жидкость прозрачная) или гнойного характера (мутное зеленое содержимое).
Чем дольше трется пораженный участок, тем больше жидкости скапливается под поверхностью пузыря. Переполненный волдырь может лопнуть от незначительного прикосновения, провоцируя появление риска занесения болезнетворных бактерий.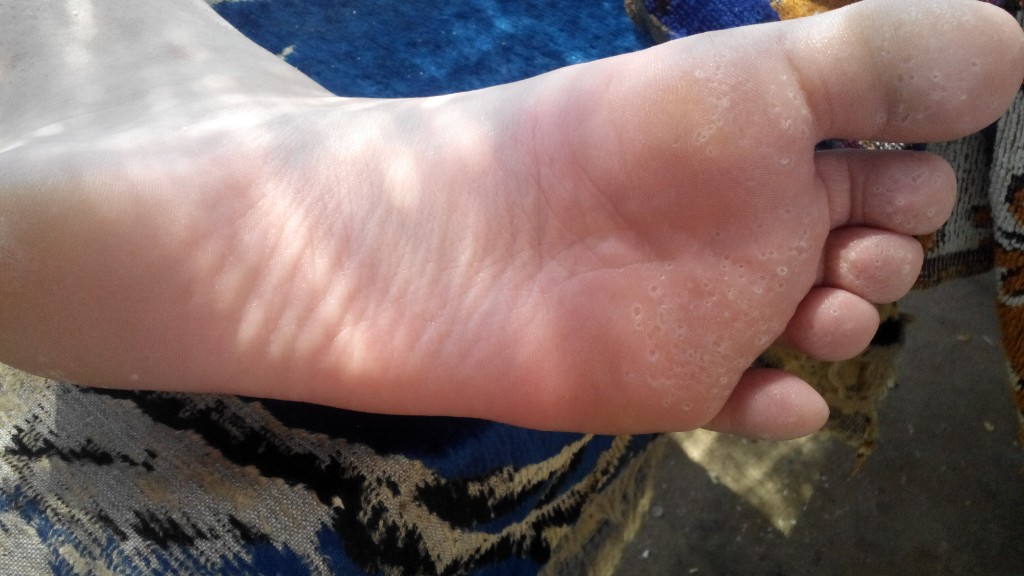 При выходе жидкости наружу, через определенный промежуток времени начинается повторное наполнение пузыря.
При выходе жидкости наружу, через определенный промежуток времени начинается повторное наполнение пузыря.
Методы лечения на ноге
Мозоль с пузырем относительно безопасное явление. Если ее не травмировать – риск осложнений отсутствует, а нарост достаточно быстро исчезает самостоятельно. При этом не остается никаких следов его присутствия. Но натереть водянку просто. Даже незначительное трение провоцирует разрыв пузыря.
Медицинскими препаратами
Для ускорения процесса заживления мозоли, если она лопнула, в домашних условиях можно воспользоваться специальными средствами, продающимися в аптеке.
Стрептоцид – выпускается в форме таблеток и бальзама. Антибактериальное средство, которое препятствует заражению открытых ран. Таблетку стрептоцида можно измельчить и использовать в качестве присыпки.
Левомеколь – мазь, в составе которой находится антибиотик и иммуностимулятор. Препарат активно борется с бактериями, ускоряет процесс регенерации, снимает воспаление, и рана перестает болеть.
Пантенол (Д – пантенол, специально для ребенка – Бепантен) – крем, который активно воздействует на ткани кожного покрова. Снимает воспаление, питает и ускоряет заживление раны. Разрешено использовать младенцам и беременным.
Народными методами
Ускорить заживление свежей раны от мокрого натоптыша можно с помощью народных методов в домашних условиях.
Чтобы избавиться от образования, к пораженному участку прикладывают лист алоэ или каланхоэ, срезом вниз. Листик можно прибинтовать. Повязку накладывать на несколько часов, после чего делать перерыв и повторять процедуру. Можно сделать компресс из толченых листьев подорожника или чеснока.
Для избавления от водянки можно приготовить дезинфицирующие ванночки. Для этого запаривают кору дуба, ромашку и календулу. Отвар наливают в тазик, разбавляя прохладной кипяченой водой.
Снять болезненность и подсушить мозоль можно при помощи пленки из-под скорлупы вареного яйца. Пленку осторожно отделяют от скорлупы и помещают на рану влажной стороной.
После просыхания пленку следует удалить.
Независимо от метода лечения, в первую очередь нужно устранить факторы, обусловливающие травмирование.
На время реабилитации стоит отказаться от тесной обуви или физической работы. Лечение водяной мозоли на пальце ноги или руки – процесс трудоемкий, но оправданный.
Что делать если мозоль вздулась
Водяная (мокрая) мозоль может вздуться. Это нормальное явление, которое возникает практически всегда.
Если образование начинает вздуваться, существует два алгоритма действия. Первый подразумевает естественный процесс заживления, без какого-либо вмешательства. Если образование имеет небольшой размер, находится в защищенном месте (не на подошве), и риск ее повреждения минимален – можно воспользоваться обычным антибактерицидным пластырем.
Если волдырь крупный, причиняет дискомфорт и неудобства в быту. Риск повреждения такого образования довольно высокий. Целесообразнее его проколоть. Инструкция:
- Тщательно вымыть руки.
 Высушить их и обработать антибактериальным гелем.
Высушить их и обработать антибактериальным гелем. - Место с мозолью также тщательно обработать. Подойдет спирт, перекись водорода, йод, зеленка, раствор марганцовки. Это необходимо, чтобы дезинфицировать окружающие ткани.
- Иглу также обрабатывают спиртом или накаляют на огне.
- Прокол желательно делать у основания волдыря, параллельно коже. В дальнейшем место прокола станет дренажем, жидкость перестанет скапливаться под кожей и волдырь перестанет надуваться.
- После проведенной манипуляции чистым (по возможности стерильным) бинтом или ватой, смоченной в перекиси водорода, промокнуть место обработки. Не нужно бинтовать рану или заклеивать ее пластырем надолго. Главная цель – обеспечить попадание воздуха к ране. Это поможет мозоли стать сухой, и ускорит процесс заживления.
Если волдырь находится на пятке, лучше не надевать носки или колготки. По возможности не выходить из дома.
Если мозоль стала черной, из нее сочится гной и ткани вокруг образования сильно опухшие – необходимо отправиться к врачу.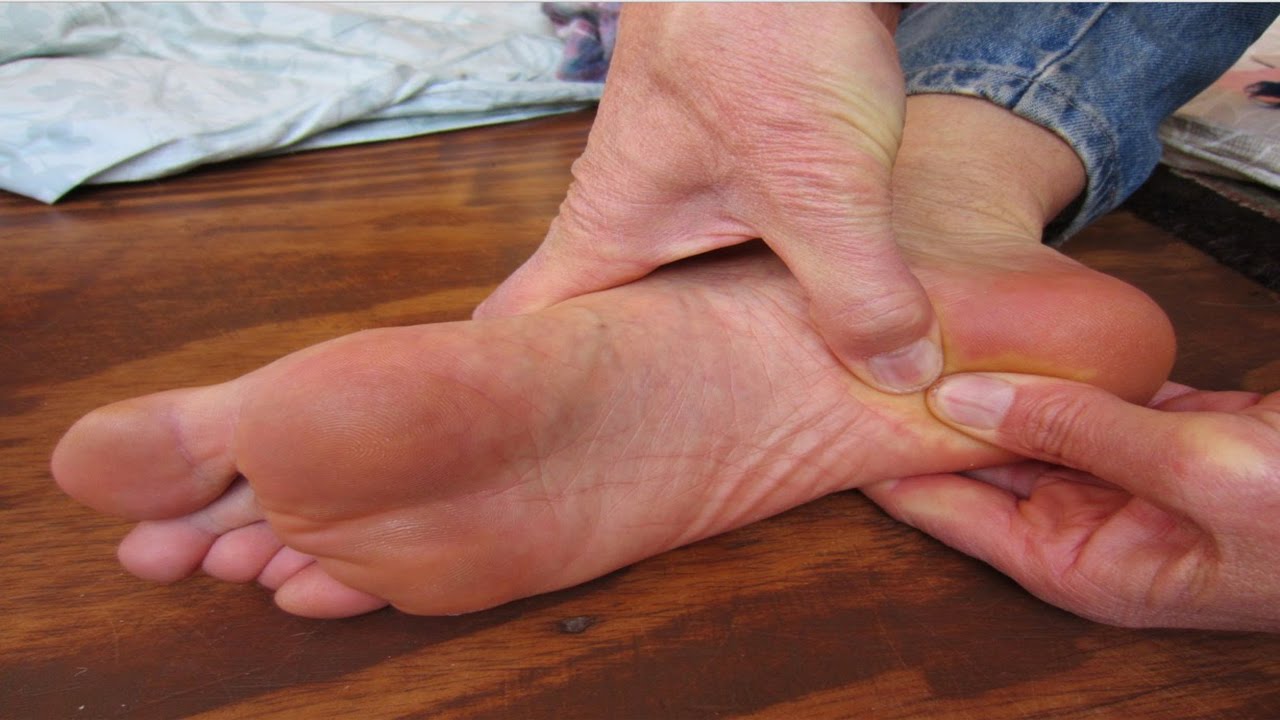
Уход и дальнейшее заживление
Для быстрого восстановления кожного покрова и бесследного заживления раны, необходимо лечить мозоль и следовать определенным рекомендациям:
- регулярно менять перевязочные материалы;
- без необходимости не лопать волдыри;
- перед прикосновением к мозоли на ступне – тщательно мыть руки;
- при обработке использовать антисептические средства;
- прокалывать только стерильной иглой;
- после прокола не сдирать оставшуюся кожицу;
- если мозоль на стопе – отказаться от ношения тесной обуви;
- использовать препараты для быстрого заживления.
При правильном уходе, который можно обеспечить дома, рана может пройти быстро, не оставив следа. Чтобы позволить волдырям появиться – достаточно убрать провоцирующие их появление факторы.
Мокрая мозоль не опасна для здоровья человека. Тем не менее при неправильном уходе может повлечь за собой существенные осложнения, которые трудно вылечить. Чтобы не допустить этого, нужно уделять внимание гигиене и бережно относиться к собственному телу.
Чтобы не допустить этого, нужно уделять внимание гигиене и бережно относиться к собственному телу.
Статья проверена редакцией
Способы лечение водяной мозоли на ноге
Водяная мозоль на пальце ноги причиняет немалый дискомфорт. Чаще всего пораженный участок кожи заживает самостоятельно, но в отдельных случаях возникают серьезные осложнения ввиду инфицирования выделившейся жидкости из-за повреждения защитной оболочки. Такая ситуация требует обращения в медицинское учреждение.
Причины появления водянистых мозолей
В большинстве случаев фактором, провоцирующим появление водяных пузырей на коже, является трение о поверхность обуви. Вызовут проблему особенности ношения:
- новые туфли;
- грубые задники со швом посередине;
- отсутствие носков или нарушение их целостности;
- продолжительная ходьба в течение дня;
- некачественный материал туфель.
Для предотвращения повреждений необходимо тщательно подбирать обувь, не спешить во время примерки.
Лечение водяной мозоли
Небольшие потертости в большинстве случаев заживают самостоятельно и не требуют специального лечения. Большие водяные пузыри приносят значительный дискомфорт, затрудняя движение и увеличивая вероятность нагноения.
Лечебные мероприятия включают традиционные рекомендации официальной медицины и народные методы лечения.
Прокалывание
Мелкие потертости не требуют прокола, но большие пузыри лучше проколоть сразу: прием поможет избежать осложнений, связанных с проникновением в ткани возбудителей инфекции.
Обязательно нужно продезинфицировать иголку и пораженную поверхность кожи. Для этого подойдет:
- этиловый спирт 70% концентрации;
- Гексамидин 3%;
- перекись водорода;
- йодный раствор 3% (противопоказан детям и пациентам с повышенной активностью щитовидной железы).
Для дополнительного обеззараживания в домашних условиях потребуется подержать швейную иглу над огнем. Меры будут лишними, если пользоваться стерильной иголкой из упаковки с одноразовым шприцом.
Чтобы избежать повреждений, необходимо придерживаться правил:
- Игла должна вводиться под наклоном, параллельно поверхности кожи.
- Поверхность мозоли с водяным содержимым нельзя удалять: она выполняет защитную функцию.
- большой пузырь прокалывают в нескольких местах.
Людям с повышенным содержанием глюкозы в крови вследствие сахарного диабета рекомендуется прокалывать водяные мозоли в условиях специализированного медицинского учреждения.
Повышенные меры предосторожности связаны с тем, что данная группа пациентов имеет повышенную склонность к незаживающим трофическим язвам после нарушения целостности кожного покрова.
Эритематозная рожа ног: код по МКБ-10, симптомы, лечение
Удаление мозольным пластырем
Без труда ликвидирует мозоль с водяным наполнением специальный пластырь, который наклеивают на поврежденное место на ночь. В состав средства входит салициловая кислота, которая дезинфицирует, снимает воспалительную реакцию и размягчает верхний слой эпидермиса.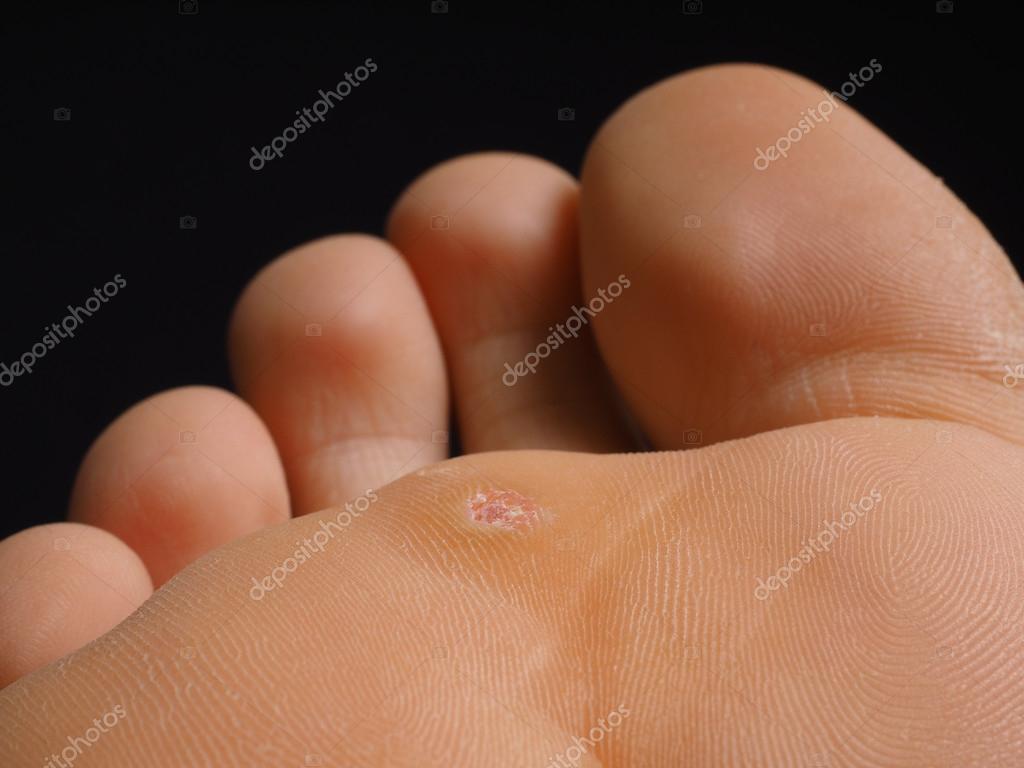
Применение мозольных жидкостей
В состав специальных средств жидкой консистенции входят компоненты для обеззараживания, противовоспалительные и кератолитические составляющие. Положительный эффект наблюдается при ежедневном применении в течение недели. Наносят состав после предварительного распаривания ступней в теплой воде.
Народные средства
Нетрадиционная медицина располагает различными способами, помогающими избавиться от водяных мозолей. Методы дают отличный эффект в неосложненных случаях и позволяют справиться с проблемой в домашних условиях.
Марганцовка
Одним из старых и проверенных средств является раствор перманганата калия. Подсушивающее действие препарата позволяет быстро справиться с изменениями воспалительного характера. Чтобы избежать ожогов, потребуется придерживаться правил:
- раствор для ванночек сделать слабо розового цвета;
- приготовленную жидкость процедить через несколько слоев марли для удаления нерастворившихся кристаллов.

Длительность ножной ванны должна составлять не больше 10-15 минут. Делать процедуры требуется ежедневно в течение недели.
Алоэ
Листья растения интенсивно снимают воспалительный процесс и способствуют быстрому заживлению – эти качества помогут быстро убрать мозоль. Лист нужно разрезать пополам, приложить к водянке разрезом вниз и закрепить пластырем, оставить для воздействия на ночь.
Для усиления эффекта желательно алоэ не поливать несколько дней, а срезанный лист подержать в холодильнике на нижней полке.
Масло чайного дерева
Вещество обладает выраженным дезинфицирующим действием, что способствует быстрому заживлению раневой поверхности и позволяет вылечить мозоль за 4-5 дней.
Для приготовления компресса берут 1 чайную ложку аптечного препарата и 3 ч. л. растительного рафинированного масла (подойдет подсолнечное или оливковое).
Ватку, смоченную в полученной смеси и закрепленную пластырем, оставляют для воздействия до утра.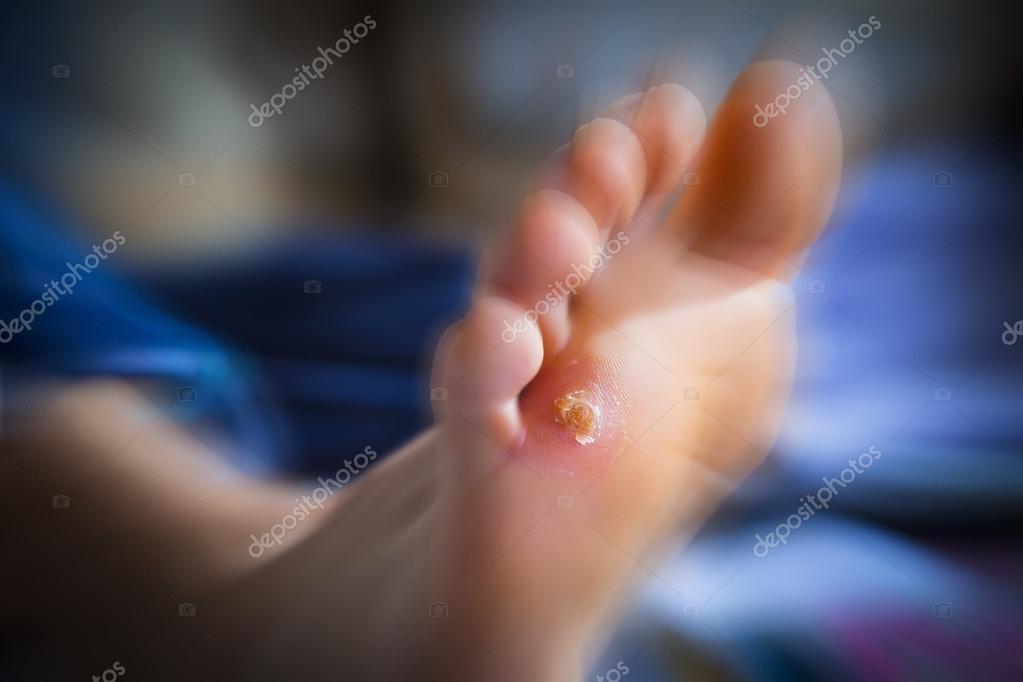
Как лечить слоящиеся ногти на ногах у ребенка?
Солевые ванночки
Раствор соли укрепляет и уплотняет поврежденные клетки эпидермиса. Распаривание ног в ванночке позволяет быстро справиться с воспалением и восстановить раневую поверхность. На литр теплой воды берут столовую ложку крупной поваренной или морской соли. Продолжительность воздействия – 12-15 минут.
Действия в случае инфицирования
Волдырь часто инфицируется при самопроизвольном вскрытии и повреждении поверхностного защитного слоя.
При отсутствии дезинфекции в рану попадает стафилококковая или стрептококковая инфекция, даже если женщина просто натерла ногу новыми туфлями.
Банальная бытовая ситуация может привести к гнойному воспалению не только кожи, но и глубоко расположенных тканей (подкожная клетчатка, мышцы, связки).
Тревогу нужно бить при возникновении следующих признаков:
- помутнение жидкости внутри пузыря;
- повышение локальной или общей температуры тела;
- покраснение и отек пораженного участка.

Появление указанных симптомов требует применения мазей на основе антибиотиков:
- Левомеколь;
- Синтомициновая мазь.
Дополнительно допустимо использовать следующие местные средства:
- мазь Вишневского;
- Ихтиоловая мазь.
Лечение водяной мозоли, осложненной микробной инфекцией, должно осуществляться под наблюдением специалиста. В запущенных случаях появляется вероятность развития флегмоны мягких тканей и септического заражения.
Профилактика
Чтобы избежать потертостей и водянок на ступнях, важно придерживаться правил:
- не выбирать новые туфли для длительных прогулок;
- покупать обувь из мягких качественных материалов строго по размеру;
- надевать хлопчатобумажные бесшовные носки под закрытые ботинки или сапоги;
- бороться с повышенной потливостью ног с помощью присыпок и подсушивающих кремов;
- использовать ортопедические силиконовые вставки для подошвы и задника.

Предотвращение потертостей позволит сохранить двигательную активность в любое время года и избежать дискомфорта при ходьбе.
Если появился водянистый пузырь на стопе, необходимо заранее предпринимать меры для быстрого заживления, не дожидаясь развития осложнений. Тщательный уход за ступнями и консультация с лечащим врачом в проблемных случаях поможет сохранить здоровье ног и радость движения.
Водяная мозоль на пальце ноги — причины, прокалывание, лечение и профилактика
Водяная мозоль на пальце ноги — пузырь, внутри которого находится жидкость (экссудат). Мокрая мозоль болезненна, что затрудняет нормальную ходьбу. Пузырь может лопнуть, в результате чего возникает опасность попадания инфекции и развития воспалительного процесса.
Причины появления
Водянистые мозоли возникают в результате трения. Натирание происходит чаще всего в результате ношения неудобной обуви.
К образованию волдырей приводят следующие причины:
- Обувь не по размеру.
 Пара бывает как слишком тесной, так и чересчур свободной. В первом случае происходит сдавливание кожных покровов, а во втором — натирание кожи болтающейся на ноге обувью.
Пара бывает как слишком тесной, так и чересчур свободной. В первом случае происходит сдавливание кожных покровов, а во втором — натирание кожи болтающейся на ноге обувью. - Новая обувь может стать причиной появления мозоли. Даже если обновка соответствует размеру ноги, анатомические несоответствия стопы и конкретной модели приводят к натиранию кожи.
- Слишком жесткий материал обуви.
- Если обувь произведена из синтетики, кожа на ноге не имеет доступа к воздуху, что создает условия для образования мозолей.
- Нарушение гигиены. Грязные ноги (в особенности в жару) — провоцирующий фактор для раздражения кожи и возникновения мозолей.
- Продолжительное пребывание на ногах. Даже если обувь впору, слишком интенсивные нагрузки приводят к появлению водянистых новообразований.
- Травматизация кожи вследствие порезов, ушибов и т. п.
Прокалывать ли мозоль
Нет необходимости прокалывать небольшую мозоль. Однако если волдырь большой и причиняет боль, рекомендуется вскрыть пузырь.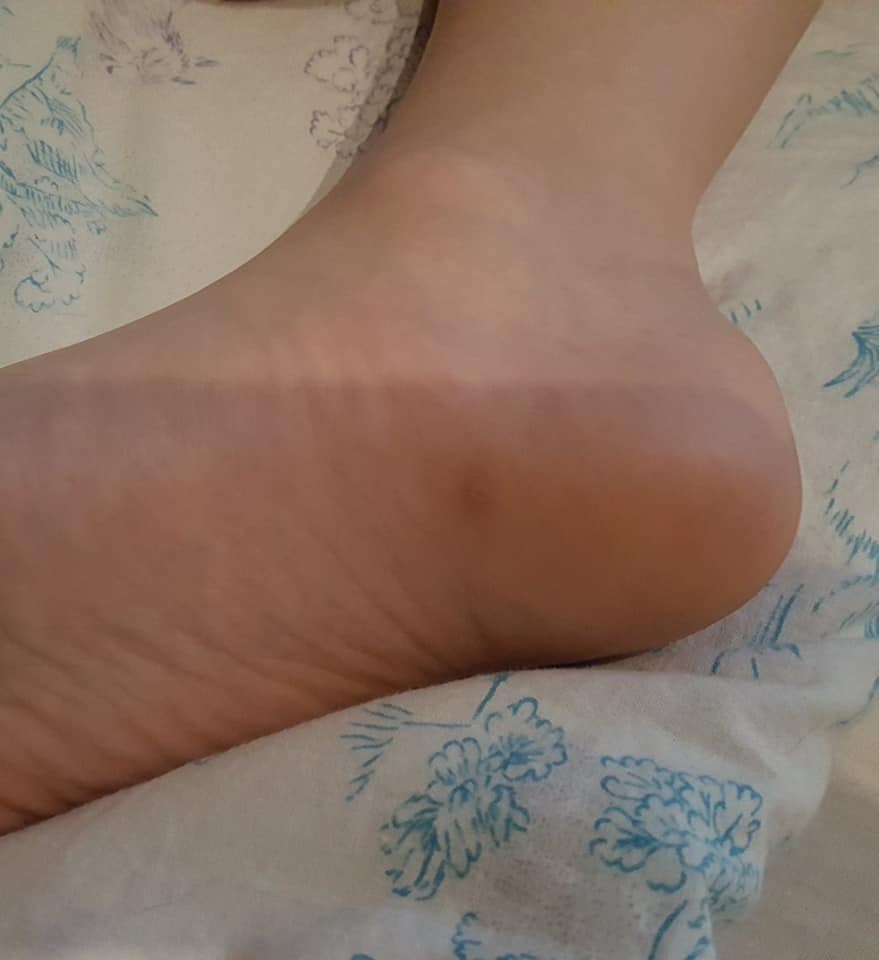 В результате этой манипуляции наружу выйдет мозольная жидкость, что ускорит заживление волдыря.
В результате этой манипуляции наружу выйдет мозольная жидкость, что ускорит заживление волдыря.
Прокалывать пузырь необходимо с соблюдением гигиенических правил. В антисанитарных условиях разрыв волдыря может привести к попаданию в рану инфекции.
Обратите внимание! Нельзя прокалывать пузырь без консультации с доктором больным сахарным диабетом, людям, страдающим пониженным давлением.
Правильное прокалывание волдыря
Вскрытие мозоли и обработка раны осуществляются следующим образом:
- На новообразование и кожу возле него нанести дезинфицирующее средство. Можно использовать йод, зеленку или другие подобные препараты.
- Подвергнуть иглу стерилизации. В домашних условиях это можно сделать с помощью спирта или нагреванием иглы на огне.
- Аккуратно проколоть иглой кожу над мозолью. Желательно сделать несколько отверстий. В этом случае на поверхность выйдет максимальный объем экссудата. Прокалывать пузырь нужно не сверху, а по бокам. Боковые проколы относительно безопасны, а вот перпендикулярными движениями иглы можно травмировать палец.

- Слегка придавить пузырь пальцем, чтобы добиться его опустошения. Выполняя манипуляции, следует с осторожностью относиться к коже, покрывающей рану. Этот кожный лоскут нельзя срывать, так как он выполняет роль барьера перед попаданием инфекции в организм.
- Нанести на проколотый пузырь антисептик.
- Заклеить образовавшуюся после прокола ранку специальным пластырем для мозолей.
- Зафиксировать пластырь повязкой.
- Несколько дней кряду обрабатывать рану антисептическими средствами. Менять пластырь нужно каждый день, пока не заживет рана.
Действия при разрыве мозоли
Если волдырь лопнул, нужно предпринять действия, которые позволят избежать инфицирования раны:
- Промыть мозоль и участок вокруг нее.
- Выдавить из пузыря остатки жидкости. Делать это нужно чистыми руками.
- Обработать рану ватой, смоченной в антисептике. Можно использовать антибактерицидную мазь (например, «Левомеколь»).
- Заживление раны пойдет быстрее, если участок будет почаще обдуваться свежим воздухом.
 Проточный воздух позволяет подсушивать рану.
Проточный воздух позволяет подсушивать рану.
Лопнувшую мозоль можно лечить и средствами из арсенала народной медицины:
- Листья алоэ. Кусочек алоэ приложить к свежей ранке. Лечебное воздействие оказывает сок растения. Листик алоэ нужно закрепить на пальце с помощью пластыря и повязки.
- Листья подорожника. Размельчить в какой-либо емкости листья подорожника. Полученный состав приложить к пальцу с мозолью, а сверху наложить повязку. Компресс следует держать в течение ночи.
- Лимонные корки. Свежую кожуру приложить к ране. Лимон обладает антисептическими свойствами.
- Вяжущий и заживляющий эффект свойственен дубовой коре.
- Снижает болезненность, способствует восстановлению тканей яичная скорлупа, а точнее — пленка, прилегающая к скорлупе.
- Целебными свойствами обладает живица, которую выделяют хвойные деревья.
Терапия мозоли
Когда из пузыря выпущена жидкость, на рану нужно наложить чистый бинт, обработанный антисептиком, или специальный пластырь для мозолей. Периодически повязку нужно снимать, чтобы рана могла подсыхать — это ускорит лечение.
Периодически повязку нужно снимать, чтобы рана могла подсыхать — это ускорит лечение.
Лечебный процесс заключается в применении антибактериальных препаратов и средств, ускоряющих тканевую регенерацию:
- Антисептические препараты включают йод, зеленку, перекись водорода, фурацилин.
- Мозольная мазь «Бенсалитин». Препарат-кератолик, имеет противовоспалительный эффект.
- Салициловая мазь — традиционное средство для лечения мозолей. Обладает антисептическим и противовоспалительным действиями.
- Специальные пластыри против мозолей (Compeed, Leiko, «Салипод»).
- «Бальзам Караваева» — комплекс растительных компонентов, воздействующий на обновление тканей. Обладает болеутоляющим, заживляющим, противовоспалительным эффектом.
Что делать, если в мозоль попала инфекция
Если мокрая мозоль небольшого размера и не причиняет серьезного дискомфорта, к врачу можно не обращаться и провести лечение на дому.
Однако без обращения к специалисту не обойтись, когда появились следующие симптомы:
- кожа возле мозоли сильно покраснела;
- мозольная жидкость стала мутной;
- характер болей сильный или не слишком интенсивный, но постоянный;
- палец на ноге сильно отек;
- повысилась общая температура тела;
- увеличилась локальная температура вследствие воспалительного процесса на пальце;
- рана приобрела синеватый цвет;
- появилось нагноение.

Перечисленные признаки возникают при инфицировании раны и указывают на отсутствие лечения или неправильность терапии. При таких симптомах нужно без промедления обратиться за консультацией к хирургу или дерматологу.
Народная медицина
Средства народной медицины эффективно воздействуют на водянистые мозоли.
Проверенные способы лечения волдырей народными средствами:
- Картофель. Натертый сырой картофель приложить к мозоли на ночь.
- Вазелин. Применяется для смягчения кожи, в качестве профилактического средства для уменьшения трения кожи об обувной материал.
- Конский щавель. К мозоли прикладывают перемолотое через мясорубку растение.
- Сок из цветков календулы. Растение измельчают, а затем прикладывают к мозоли.
- Масло чайного дерева. Для лечения мокрой мозоли используют состав, в котором масло чайного дерева занимает четверть объема, а растительное масло — три четверти.
- Солевая ванночка. В емкость с теплой водой добавляют столовую ложку соли.
 Ванну принимают в течение 10 минут перед сном.
Ванну принимают в течение 10 минут перед сном. - Отвар из ромашки. Остывший до уровня терпимости отвар используют в качестве ванночки для ног.
- Каланхоэ. Используется мякоть растения. Компресс прикладывается к мозоли на всю ночь.
Профилактические процедуры
Профилактика образования мозолей подразумевает соблюдение ряда принципов:
- Правильно выбирать обувь при покупке. Пара должна хорошо сидеть на ноге. Недопустима как тесная, так и слишком свободная обувь.
- Нельзя покупать обувь, исходя из предположения, что «со временем разносится».
- Обувь должна быть произведена из натуральной кожи или другого природного материала. Синтетические материалы способствуют возникновению мозолей.
- Если обувь давит, кожу на стопах и пальцах ног следует закрыть пластырем или силиконовыми пластинками.
- Не стоит ходить в новой обуви слишком долго в течение дня. Желательно, чтобы нога постепенно привыкала к обновке.
- Если кожа на ногах слишком влажная, рекомендуется подсушивать ее тальком или специальными присыпками.

Своевременно предпринятые профилактические меры позволят избежать появления мозолей. На самом деле большинство профилактических рекомендаций касаются режима ношения обуви. Не стоит забывать о соблюдении гигиенических правил, особенно в жаркое время года.
Водяная мозоль – лечение в домашних условиях, предостережения и профилактика
Водяная мозоль – это мозоль с прозрачной жидкостью внутри. Она доставляет немало неудобств своему владельцу. Появиться мокрая мозоль, или водянка (как ее часто называют в народе), может в любом месте, но наиболее часто ее можно увидеть на:
- пальцах рук и ног;
- стопах;
- ладонях;
- локтях;
- пятках;
- коленях.
Основной причиной возникновения этого неприятного явления является повреждение участка кожи, появляющееся в результате трения обувью, одеждой или предметами. Также провоцируют появление мокнущих мозолей некоторые виды трудовой деятельности. В зоне риска находятся сварщики, повара, водители дальних рейсов, грузчики и прочие люди, чья профессиональная деятельность связана с неравномерными нагрузками на одну часть тела. Не чужда проблема мокрых мозолей спортсменам и музыкантам.
Не чужда проблема мокрых мозолей спортсменам и музыкантам.
Бывает и так, что мокрые мозоли появляются в интимной зоне, а также около сосков, во рту и ли на губах. Появлению мозолей с наполнением на половых губах или пенисе может предшествовать половая инфекция, травма, вагинит, кандидоз или даже аллергия на латекс или лубриканты.
У кормящих матерей мокрые мозоли бывают последствием неправильного приложения ребенка к груди или появляются по причине недостаточной лактации, когда ребенок пытается с усердием вытянуть молоко. У грудничков и детей более старшего возраста мокрые мозоли могут появляться на губах и языке. Это связано с неправильным положением при сосании груди или пустышки. У взрослых водянки на губе могут свидетельствовать о наличии герпетического поражения слизистой, а также быть проявление рака губы.
Вопросам о лечении водяной мозоли и о ее вреде посвящена эта статья. После ее прочтения возникновение водянки больше не будет пугать, а слаженные меры помогут избавиться от неприятности без паники.
Если не лечить водяную мозоль
Если не лечить водяную мозоль, то со временем она лопнет, а через отверстие в коже проникнет инфекция. При слабом иммунитете у человека болезнетворные микроорганизмы вызовут нагноение. От этого может не только развиться ответная реакция организма в виде повышения температуры тела, гиперемии в месте инфицирования, отека, но и ухудшение общего состояния.
В группе риска возникновения осложнений после самопроизвольного прорыва водянки находятся:
- диабетики независимо от типа заболевания;
- ВИЧ-инфицированные люди;
- люди с мнимым и подтвержденным онкостатусом.
Пострадать от запущенной мокрой мозоли могут и здоровые люди. Особый риск инфицирования есть у людей, занятых на работах в сельском хозяйстве и животноводстве, шахтеров, а также работающих на прочих производствах, связанных с запыленностью. Риск инфицировать место водянки есть и у детей, которые еще не понимают ответственности за свое здоровье.
Несвоевременное принятие мер может привести к некротированию близлежащих тканей и прорастанию воспаления вглубь тела. В таком случае может понадобиться хирургическое вмешательство и длительное лечение антибиотиками.
Как избавиться в домашних условиях?
От водяных мозолей можно в большинстве случаев избавиться в домашних условиях. Для этого не понадобится сложных лекарств, приспособлений и знаний анатомии. Но прежде чем приступить к лечению, следует раз и навсегда дать себе ответ на вопрос о том, можно ли и стоит ли прокалывать мокрую мозоль, или же нужно принимать меры, не допуская повреждения ткани? Ответы на эти вопросы зависят от размера мозолей и места расположения неприятного явления.
Если водянка маленького размера, к тому же находится она на слизистой или половых органах, то прокалывать ее не стоит. Почему?
- Во-первых, она стухнет сама, если не допускать повторного трения и давления на пораженную область тела.
- Во-вторых, если нет возможности наклеить бактерицидный пластырь или обработать любым веществом, активным в отношении микробов и бактерий, то можно занести инфекцию, которую потом лечить намного сложнее, чем перетерпеть саму водянку.

- В-третьих, потому что нетронутая мокрая мозоль небольшого размера заживет гораздо быстрее, чем вскрытая механическим путем.
Устранить большую по размерам водную мозоль можно самостоятельно. Но для этого следует подготовить необходимые инструменты и средства, а также придерживаться рекомендаций. Важно поделать операцию в первые сутки после возникновения, ведь по прошествии большего времени кожа внутри мозоли начнет отмокать, и тогда инфицировать участок можно намного легче.
Средства и приспособления
Прежде чем приступить к ликвидации большой мозоли, следует иметь под рукой:
- спирт этиловый;
- перекись водорода или хлоргексидин;
- стерильную повязку и лейкопластырь или готовый бактерицидный пластырь;
- тонкую иглу;
- вату или ватные диски.
Также могут потребоваться медикаментозные средства, такие как мазь «Левомиколь» или же более простые составы – линимент синтомицина или салициловый крем 10%. Как альтернативу данным средствам можно использовать:
- бальзам «Спасатель»;
- эфирное масло чайного дерева;
- крем «Боро Плюс».

Помогут также препараты серии «Золотой Ус» и «Целитель», действие которых направлено на борьбу с мокрыми мозолями и их последствиями.
Процедура вскрытия
Перед процедурой вскрытия место возникновения мозоли и руки следует вымыть с мылом и насухо вытереть чистым полотенцем.
Порядок проведения прокола мозоли с водным содержанием такой:
- Простерилизовать над огнем или же выдержать в спирте на протяжении пяти минут тонкую иглу.
- Чистыми руками намочить ватку спиртом и обработать веществом участок кожи, наполненный водой.
- Проколоть мозоль иглой, при этом последнюю следует держать параллельно телу, а не перпендикулярно мозоли. Если водянка очень большая, то нужно сделать проколы со всех сторон. Боли человек ощущать не будет, так как кожа уже неживая.
- Осторожно надавить пальцем на поднятую кожу, а затем выдавить жидкость, выводя ее в отверстия.
- Собрать воду сухой стерильной ватой.
- Обработать места прокола и область вокруг них спиртом или же перекисью водорода.

- Наложить стерильную повязку, в роли которой может выступать обычный бактерицидный пластырь. В том случае, если развилось воспаление ближних тканей, то на место прокола мозоли следует наложить стерильный марлевый бинт с нанесенными на него лечебными размягчающими кожу мазями или кремами.
При вскрытии мозоли не следует использовать маникюрные ножницы, пинцеты или щипцы для кутикулы. Достаточно обычной портновской булавки или медицинской иглы со шприца (предпочтительнее, так как однозначно она стерильна!). Срезать кожу, отмершую во время набухания мозоли, нельзя! Ее нужно оставить на месте. Уже на третьи сутки этот участок отслоится самостоятельно, а под ним сформируется хоть и очень нежная, весьма чувствительная к прикосновению, но живая дышащая кожа.
После того как вздутая кожа отсохнет и поднимется коркой, ее нужно будет осторожно снять. Сухие места вокруг места водяной мозоли следует обрабатывать питательным кремом еще на протяжении трех дней.
Предостережения и рекомендации
Предостережения и рекомендации касаются людей, оказавшихся в нестандартной ситуации. Именно поэтому нужно знать и безоговорочно выполнять следующие требования.
Именно поэтому нужно знать и безоговорочно выполнять следующие требования.
- Ни в коем случае нельзя вскрывать водянку в условиях, когда можно занести дополнительную инфекцию.
- Если так вышло, что волдырь лопнул сам по себе, то немедленно следует принять меры по недопущению попадания грязи и патогенных микрочастиц внутрь появившейся ранки. Для этого следует произвести дезинфекцию места и наложить повязку с лекарственным препаратом местного действия или же использовать медицинский бактерицидный пластырь.
Особое внимание следует обратить на тот факт, что за помощью к специалисту нужно обращаться:
- людям, относящимся к зоне риска;
- если мозоль занимает большую площадь;
- в том случае, когда водянка вскрылась самостоятельно, а на ее месте образовался гнойный инфильтрат или же видимое воспаление.
Всегда следует помнить о том, что неправильное лечение иногда хуже его отсутствия. Поэтому прежде чем приступить к устранению, казалось бы, простой проблемы с кожей, следует оценить все риски от проведения мероприятия в домашних условиях.
Профилактика
Лучшим средством профилактики образования мозолей на ногах, стопах, пальцах и лодыжках, является правильный подбор обуви.
Ношение модельных туфель на каблуках, слишком плотных новых или старых изделий, да еще и на босу ногу, – это прямой путь к образованию мокрых мозолей, а впоследствии и жестких натоптышей. Искусственная кожа, загрубевшая от пота ткань старой обуви может не только стать причиной возникновения неприятной опрелости, а затем и водянок, но и явиться причиной возникновения грибковой инфекции.
Именно поэтому обувь следует подбирать по размеру, отдавать предпочтение натуральным дышащим материалам, а также использовать средства для коррекции обуви по размеру (пенок-растяжителей, горячего воздуха и прочих методы, способных подогнать изделие по ноге). Также избежать появления мокрых мозолей можно с помощью регулярных гигиенических процедур, ведь давно подмечено, что даже в узкой и новой обуви можно избежать образования водянок, если ноги сухие и чистые. Ежедневная смена носков и гигиенические процедуры могут быть малоэффективными, если сами носки будут из синтетики.
Ежедневная смена носков и гигиенические процедуры могут быть малоэффективными, если сами носки будут из синтетики.
Избежать мозолей на руках, ладонях и пальцах, а также и локтях можно распределяя нагрузку на эти части тела. Спортсменам-тяжелоатлетам рекомендуется использовать порошок магнезии. Людям, переносящим грузы и долгое время работающим с предметами, натирающими кожу (руль автомобиля, лямки сумок или садовый инвентарь), чаще мыть руки и обрабатывать места тальком или же питательным кремом. Помогут избежать образования водянок и защитные перчатки, которые уменьшат воздействие на ладони.
Надеемся, что прочитанная статья была полезна, и в ней вы смогли найти ответы на вопросы, касающиеся борьбы с водянками и методов профилактики мокрых мозолей.
Падение стопы — Симптомы и причины
Обзор
Опускание стопы, иногда называемое опускающейся стопой, — это общий термин, обозначающий трудности с подъемом передней части стопы. Если у вас свисает ступня, при ходьбе передняя часть стопы может волочиться по земле.
Если у вас свисает ступня, при ходьбе передняя часть стопы может волочиться по земле.
Падение стопы — это не болезнь. Скорее всего, свисание стопы является признаком основной неврологической, мышечной или анатомической проблемы.
Иногда падение ступни временное, но может быть постоянным.Если у вас свисает стопа, возможно, вам придется носить бандаж на лодыжке и стопе, чтобы удерживать стопу в нормальном положении.
Продукты и услуги
Показать другие продукты Mayo ClinicСимптомы
Опускание стопы затрудняет подъем передней части стопы, поэтому при ходьбе она может волочиться по полу. Это может привести к тому, что вы будете поднимать бедро при ходьбе, как при подъеме по лестнице (ступенчатая походка), чтобы помочь ноге оторваться от пола.Эта необычная походка может привести к тому, что вы при каждом шаге будете шлепать ногой об пол. В некоторых случаях кажется, что кожа на верхней части стопы и пальцах ног онемела.
В зависимости от причины падение ступни может повлиять на одну или обе ступни.
Когда обращаться к врачу
Если ваши пальцы ног тянутся по полу при ходьбе, обратитесь к врачу.
Причины
Падение стопы вызвано слабостью или параличом мышц, участвующих в подъеме передней части стопы.Причины падения стопы могут включать:
Травма нерва. Наиболее частой причиной опускания стопы является сжатие нерва в ноге, который контролирует мышцы, участвующие в подъеме стопы (малоберцовый нерв). Этот нерв также может быть поврежден во время операции по замене тазобедренного или коленного сустава, что может вызвать падение стопы.
Повреждение нервного корешка — «защемление нерва» — в позвоночнике также может вызвать провисание стопы. Люди, страдающие диабетом, более подвержены нервным расстройствам, связанным с отвисанием стопы.

- Мышечные или нервные расстройства. Различные формы мышечной дистрофии, наследственного заболевания, вызывающего прогрессирующую мышечную слабость, могут способствовать провисанию стопы. То же самое и с другими заболеваниями, такими как полиомиелит или болезнь Шарко-Мари-Тута.
- Заболевания головного и спинного мозга. Заболевания, поражающие спинной или головной мозг, такие как боковой амиотрофический склероз (БАС), рассеянный склероз или инсульт, могут вызывать падение стопы.
Факторы риска
Малоберцовый нерв контролирует мышцы, поднимающие стопу.Этот нерв проходит у поверхности кожи на той стороне колена, которая ближе всего к руке. Действия, которые сдавливают этот нерв, могут увеличить риск падения стопы. Примеры включают:
- Скрестив ноги. Люди, которые обычно скрещивают ноги, могут сдавливать малоберцовый нерв на верхней части ноги.
- Длительное стояние на коленях.
 Работа, связанная с длительным сидением на корточках или на коленях — например, сбор клубники или укладка плитки на пол — может привести к падению ступни.
Работа, связанная с длительным сидением на корточках или на коленях — например, сбор клубники или укладка плитки на пол — может привести к падению ступни. - Ношение гипсовой повязки. Гипсовые повязки, закрывающие лодыжку и заканчивающиеся чуть ниже колена, могут оказывать давление на малоберцовый нерв.
4 декабря 2020 г.
Показать каталожные номера- Высота в футах. BMJ. 2015; 350: h2736.
- Страница информации о падении стопы. Национальный институт неврологических расстройств и инсульта. https: //www.ninds.nih.gov/Disorders/All-Disorders/Foot-Drop-Information-Page. Доступ 13 сентября 2017 г.
- Рутково СБ. Обзор синдромов периферических нервов нижних конечностей. https // www.uptodate.com / contents / search. Доступ 13 сентября 2017 г.
- Падение стопы. GBS / CIDP Foundation International.
 https://www.gbs-cidp.org/ecomm/foot-drop/. Доступ 13 сентября 2017 г.
https://www.gbs-cidp.org/ecomm/foot-drop/. Доступ 13 сентября 2017 г. - Процедура опускания стопы (перенос сухожилия). Американское общество ортопедов стопы и голеностопного сустава. http://www.aofas.org/footcaremd/treatments/Pages/Foot-Drop-Treatment-(Tendon-Transfer).aspx. Доступ 13 сентября 2017 г.
Связанные
Связанные процедуры
Показать другие связанные процедурыПродукты и услуги
Показать больше продуктов и услуг Mayo ClinicПадение стопы: причины, симптомы и лечение
Падение стопы, иногда называемое «падением стопы», — это неспособность поднять переднюю часть стопы. Это заставляет пальцы ног волочиться по земле во время ходьбы.
Это заставляет пальцы ног волочиться по земле во время ходьбы.
Во избежание волочения пальцев ног люди с опущенной стопой могут поднимать колено выше обычного. Или они могут размахивать ногой по широкой дуге.
Падение ступни может происходить одновременно на одной или обеих ногах. Может поразить в любом возрасте.
Обычно провисание стопы происходит из-за слабости или паралича мышц, поднимающих стопу. Причин может быть множество. Лечение падения стопы зависит от причины.
WebMD рассматривает наиболее распространенные причины и методы лечения отвисания стопы.
Что вызывает падение стопы?
Падение стопы — это симптом основной проблемы, а не самой болезни. Он может быть временным или постоянным. Причины падения стопы включают:
- повреждение нерва
- расстройства мозга или позвоночника
- мышечные расстройства
Вот некоторые подробности об этих причинах:
повреждение нерва. Чаще всего провисание стопы вызвано повреждением малоберцового нерва. Малоберцовый нерв — это ветвь седалищного нерва, которая проходит от тыльной стороны колена до передней части голени. Поскольку он сидит очень близко к поверхности, его можно легко повредить.
Малоберцовый нерв — это ветвь седалищного нерва, которая проходит от тыльной стороны колена до передней части голени. Поскольку он сидит очень близко к поверхности, его можно легко повредить.
Продолжение
Повреждение малоберцового нерва также может быть связано с болью или онемением вдоль голени или верхней части стопы.
Некоторые распространенные пути повреждения или сжатия малоберцового нерва включают:
Травма нервных корешков в позвоночнике также может вызвать провисание стопы.
Заболевания головного мозга или позвоночника. Неврологические состояния могут способствовать отвисанию стопы. К ним относятся:
Мышечные расстройства . Условия, при которых мышцы постепенно ослабевают или ухудшаются, могут вызвать падение стопы. К ним относятся:
Как врачи лечат опущение стопы?
Лечение провисания стопы зависит от причины. Раннее лечение может улучшить шансы на выздоровление.
Лечение может включать:
- легкие скобы
- вставки для обуви (ортопедические)
- физиотерапия
- хирургия
Легкие скобы являются наиболее распространенным методом лечения. Они используются для поддержки ноги.
Они используются для поддержки ноги.
Продолжение
Физическая терапия используется для укрепления мышц стопы и голени. Это может улучшить способность человека ходить. В некоторых случаях могут быть уместны электронные устройства, стимулирующие нервы ног во время ходьбы.
Может быть рекомендовано хирургическое вмешательство, чтобы попытаться восстановить или декомпрессировать поврежденный нерв. В случаях, когда стопа необратима, операция по сращению стопы и голеностопного сустава или по переносу сухожилий от более сильных мышц может помочь улучшить походку и стабильность.
Что делать, если у вас отек
Избранные организации для получения важной информации об отекеАмериканская кардиологическая ассоциация
Эта ведущая кардиологическая ассоциация предлагает широкий спектр ресурсов по сердечным заболеваниям, включая сердечную недостаточность, которая может привести к при отеке (отеке). На веб-сайте приведены практические советы по борьбе с отеками и доступные методы лечения.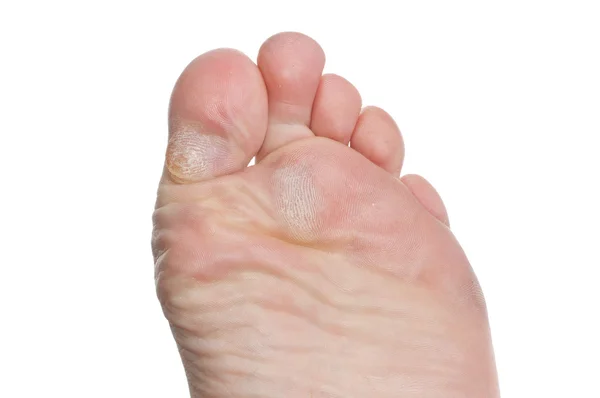
Американское общество сердечной недостаточности
Этот веб-сайт был создан как форум для специалистов по сердечной недостаточности, на которых обсуждались все вопросы, связанные с сердечной недостаточностью, сердечной функцией и застойными сердечными заболеваниями.В разделе для пациентов на сайте есть информация о приложениях для лечения сердечной недостаточности и инструментарий с информацией о том, как хорошо жить с этим заболеванием.
HeartFailure.org
Сайт, разработанный двумя специалистами по сердечной недостаточности, описывает основы сердечной недостаточности. Также есть раздел о профилактике с подробной информацией о правильном питании для снижения риска задержки жидкости или отека, а также о том, что вам нужно знать о потреблении натрия или воды.
Mayo Clinic
Mayo Clinic, центр лечения сердца мирового класса, составил список многих диуретиков — лекарств, которые могут помочь при лечении отеков.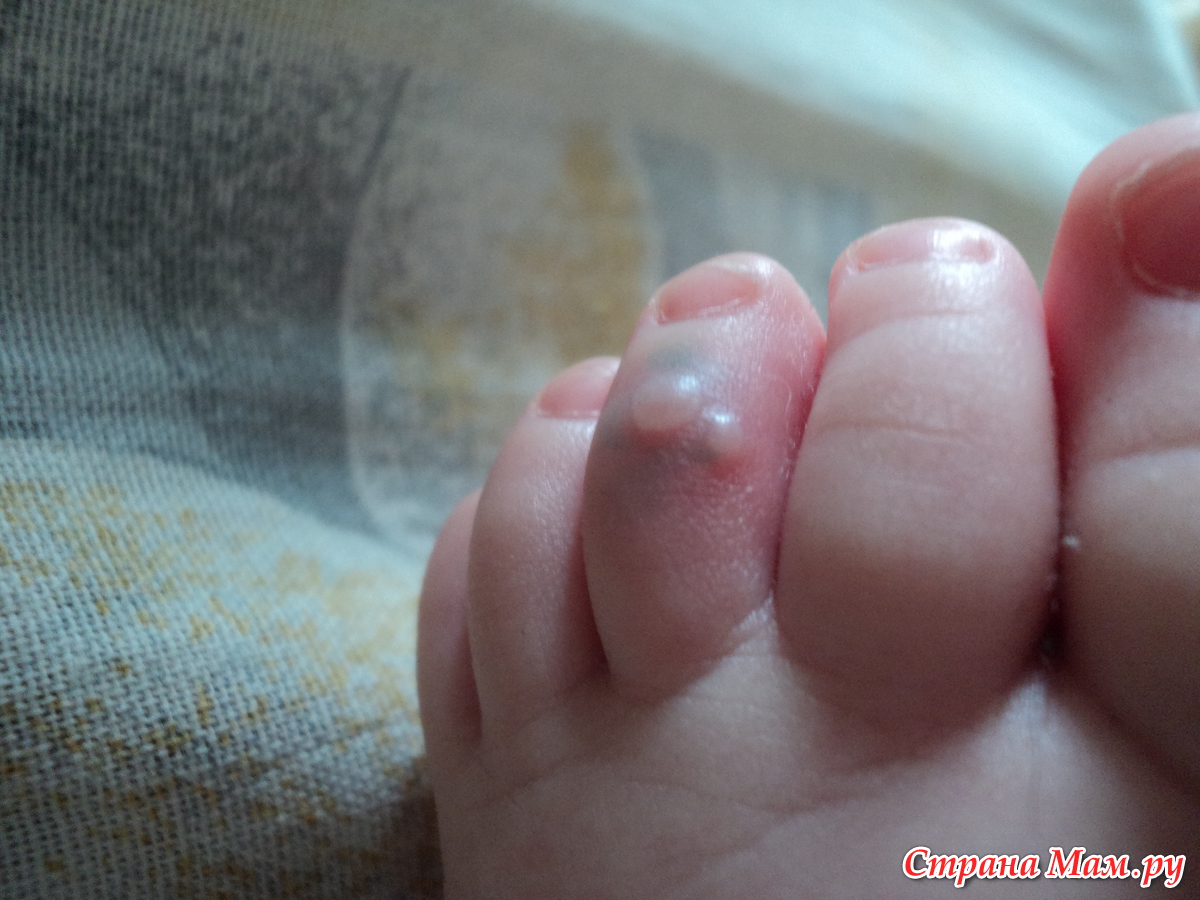 Ваш врач, скорее всего, выберет препараты, включенные в этот список, что делает его хорошим источником информации о правильном приеме лекарств и немедленного сообщения о любых проблемах.
Ваш врач, скорее всего, выберет препараты, включенные в этот список, что делает его хорошим источником информации о правильном приеме лекарств и немедленного сообщения о любых проблемах.
MedlinePlus
MedlinePlus — это медицинский ресурс из Национальной медицинской библиотеки, где все материалы проверены медицинским персоналом. Этот раздаточный материал по жидкостям и диуретикам предлагает советы о том, как ограничить набор веса и избыток жидкости, а также советы о том, как попробовать леденцы вместо напитка, когда вы хотите пить, или полоскать рот холодной водой, а затем выплевывать воду.
Любимые приложения для лечения отековHealth Storylines
Это бесплатное приложение, разработанное в сотрудничестве с Американским обществом сердечной недостаточности, позволяет отслеживать многие важные вещи, связанные с отеком, такие как вес и такие симптомы, как ощущение полноты или опухоли. Если ваш вес резко прибавляет в течение дня или двух, вам будет предложено позвонить врачу. Отзывы пациентов говорят, что трекер приема лекарств ограничен установленным списком, поэтому перед регистрацией проверьте, есть ли в нем ваши лекарства.
Отзывы пациентов говорят, что трекер приема лекарств ограничен установленным списком, поэтому перед регистрацией проверьте, есть ли в нем ваши лекарства.
HF Path
Это бесплатное приложение от Американской кардиологической ассоциации позволяет отслеживать важную информацию, такую как график приема лекарств, симптомы и вес. Приложение отправляет предупреждение, если в вашем журнале указывается, что отек достаточно серьезен, чтобы вызвать врача. В приложении также есть онлайн-курсы по проблемам сердечной недостаточности, таким как отеки, а также возможность групповых чатов с другими людьми, у которых сердечная недостаточность.
Любимые группы поддержки в Интернете для людей с ХСН и отекамиАмериканская кардиологическая ассоциация
Хотя отек, связанный с ХСН, как правило, не имеет собственной группы поддержки, это обычная проблема.На этом форуме вы найдете множество дискуссий о прибавке в весе и отеках, которые помогут вам ответить на вопросы и найти поддержку.
Отек | Задержка жидкости и воды
Отек — это задержка жидкости. Раньше это называлось водянкой. Отек легче всего увидеть в области лодыжек после того, как вы встанете (периферический отек). Если вы немного полежите, глаза могут выглядеть опухшими и опухшими. В тяжелых случаях отек также может накапливаться в легких и вызывать одышку.
Легкий отек встречается часто и обычно безвреден.Это может быть связано с приемом лекарств, аллергией или более серьезным заболеванием.
При отеке важно обратиться к врачу. Часто не удается найти конкретную причину. Ниже перечислены наиболее частые причины.
Что такое отек?
Отек — это скопление жидкости в промежутках между клетками тела. Утечка жидкости из поврежденных ячеек. Жидкость нельзя просто слить с помощью иглы, и ее состояние может не улучшиться, если вы примете «водяные таблетки» (диуретики).
Типы отеков включают:
- Идиопатический — причина неизвестна.
- Локализованный — задержка жидкости в определенной части тела.
 Обычно это происходит из-за травмы или аллергической реакции.
Обычно это происходит из-за травмы или аллергической реакции. - Обобщенный — влияет на все тело. Обычно это вызывает опухшие лодыжки после стояния и опухшие глаза после того, как некоторое время лежал. Это может быть связано с основным заболеванием сердца.
- Отек мозга — жидкость в головном мозге, обычно вызванная инфекцией (менингит) или серьезным заболеванием головного мозга (инсульт или опухоль головного мозга).
- Отек легких — жидкость в легких, обычно из-за болезни сердца.
- Лимфатический отек — скопление лимфатической жидкости при повреждении лимфатических каналов, например, после операции по поводу рака груди.
Что вызывает отек?
Задержка жидкости (отек) может быть вызвана множеством различных состояний. Отек может быть вызван долгим сидением или лежанием в постели (неподвижность). Варикозное расширение вен и беременность также являются частыми причинами отеков. Отеки также могут быть вызваны серьезными заболеваниями, такими как сердечная недостаточность, заболевания печени или почек.
Причина неизвестна (идиопатический)
Идиопатический отек — это задержка жидкости, которая не вызвана известным заболеванием. Это чаще всего встречается у женщин и иногда может ухудшаться с возрастом. Хотя идиопатический отек неизлечим, здоровая диета с низким содержанием соли может иметь большое значение.
Многие люди с задержкой жидкости имеют избыточный вес, и потеря веса может иметь большое значение для уменьшения отека. Рекомендуется постепенная потеря веса (вместо голодания и переедания).Поддерживающие чулки и регулярные упражнения также полезны. Также может помочь отказ от длительного стояния.
Сердечная недостаточность
Избыточное скопление водянистой жидкости в легких (отек легких) часто вызвано сердечной недостаточностью. Жидкость собирается во многих воздушных мешочках (альвеолах) легких, затрудняя дыхание. Когда сердце не может эффективно перекачивать кровь к телу, количество крови, остающейся в венах, по которым кровь проходит через легкие в левую часть сердца, увеличивается. Когда давление в этих кровеносных сосудах увеличивается, жидкость выталкивается в альвеолы легких. Эта жидкость снижает нормальное движение кислорода через легкие, что может привести к одышке.
Когда давление в этих кровеносных сосудах увеличивается, жидкость выталкивается в альвеолы легких. Эта жидкость снижает нормальное движение кислорода через легкие, что может привести к одышке.
Ангио-отек
Ангио-отек — это состояние, которое может вызвать отек более глубоких слоев кожи. К ним относятся дерма и подкожные ткани. Он также влияет на ткани непосредственно под слизистой оболочкой дыхательных путей, рта и кишечника (подслизистые ткани).
В большинстве случаев причина неизвестна, и непонятно, почему она возникает.Это называется идиопатическим ангионевротическим отеком. Хотя причина неясна, почти в половине случаев существует связь с аутоиммунным заболеванием. К ним относятся хроническая крапивница, системная красная волчанка (СКВ) или недостаточная активность щитовидной железы (тиреоидит, гипотиреоз). В некоторых случаях известны триггеры, которые могут вызывать высвобождение гистамина, что приводит к набуханию тканей или ангионевротическому отеку. К ним относятся аллергические реакции и неаллергические реакции на лекарства.
Другие возможные причины отеков включают анемию, беременность и некоторые заболевания почек.Сгусток крови в ноге (тромбоз глубоких вен) может вызвать опухание ноги (вместе со сгустком крови).
Врач захочет узнать, когда вы впервые заметили отек, как долго он длился и есть ли у вас другие симптомы. Важно отметить, начали ли вы принимать какие-либо новые лекарства. Вам проведут физический осмотр ваших легких, сердца и артериального давления, а также ту часть, которая опухла. Вероятно, вас попросят сдать образец мочи и сделать анализ крови. Возможно, вам потребуются дополнительные обследования сердца и рентген грудной клетки.
Какие процедуры могут быть предложены?
Лечение будет зависеть от вероятной причины задержки жидкости (отека). В большинстве случаев лечение будет осуществляться вашим терапевтом, но вас могут направить для дальнейшего обследования и лечения в больницу. В курс лечения входят:
Как быстро избавиться от отека?
Не существует универсального решения и быстрого решения проблемы. Легкие отеки (особенно ног и лодыжек) часто являются результатом лишнего веса и физических упражнений, поэтому решение этих проблем поможет.Вы можете быть удивлены, насколько быстро лишняя жидкость исчезает после снижения веса. Тем не менее, стойкий отек требует осмотра врачом для выявления основной причины.
Легкие отеки (особенно ног и лодыжек) часто являются результатом лишнего веса и физических упражнений, поэтому решение этих проблем поможет.Вы можете быть удивлены, насколько быстро лишняя жидкость исчезает после снижения веса. Тем не менее, стойкий отек требует осмотра врачом для выявления основной причины.
Как лечить зуд?
Зуд с отеком может быть вызван несколькими причинами.
- Механическое растяжение кожи из-за задержки жидкости может вызвать локальное нарушение, которое приводит к зуду. Обычно это проходит после лечения отека.
- Ангио-отек часто лечат антигистаминными таблетками и стероидными таблетками.
- Варикозное расширение вен может вызывать сочетание отека и зудящей сыпи, известной как варикозная экзема. Когда вы садитесь, поднимайте ноги, ведите активный образ жизни и используйте увлажняющий крем. Иногда назначают стероидные мази, если сыпь становится очень зудящей.
Что делать дальше?
Вам следует вызвать скорую помощь, если вы испытываете сильную одышку или боль в груди.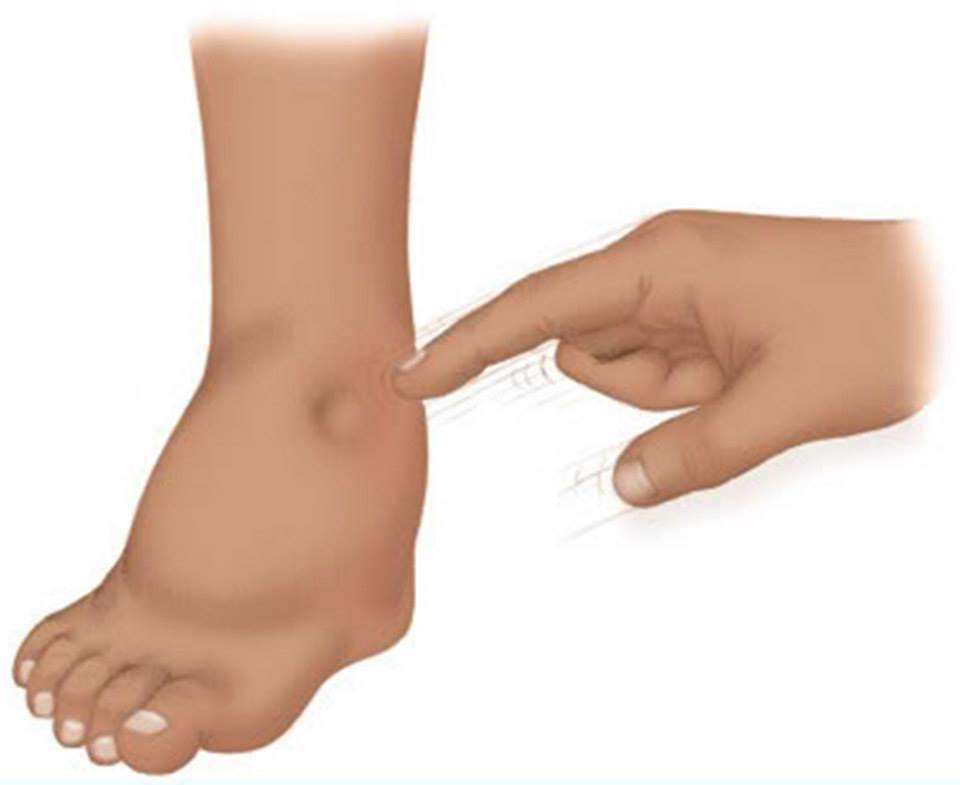 Легкая отечность лодыжек, которая проходит, когда вы полежите в течение нескольких часов, может не нуждаться в лечении.В любом случае вам следует обратиться к своему терапевту, чтобы выяснить, есть ли основная причина.
Легкая отечность лодыжек, которая проходит, когда вы полежите в течение нескольких часов, может не нуждаться в лечении.В любом случае вам следует обратиться к своему терапевту, чтобы выяснить, есть ли основная причина.
У кого возникают отеки?
Женщины более склонны к задержке жидкости (отекам), чем мужчины. Женские гормоны (прогестерон), как правило, вызывают задержку жидкости, поэтому некоторые женщины замечают опухшие лодыжки незадолго до менструации. Отек может возникнуть впервые в любом возрасте, если у вас аллергическая реакция или анемия. У пожилых людей могут развиться отеки, если они долго сидят. Кроме того, у них чаще возникают заболевания сердца или почек, которые могут вызвать отек.
Для получения дополнительной информации см. Отдельную брошюру «Опухшие ноги».
Как избежать отеков?
Вам нужно будет найти основную причину задержки жидкости (отека) и попытаться устранить ее, если возможно. Идиопатический отек не имеет конкретной причины и встречается очень часто.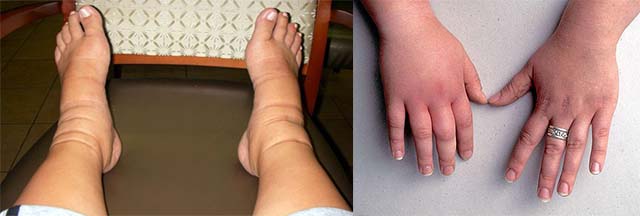 Лучше всего ходить регулярно, не набирать лишнего веса и ставить ноги на скамеечку для ног во время отдыха.
Лучше всего ходить регулярно, не набирать лишнего веса и ставить ноги на скамеечку для ног во время отдыха.
Каковы перспективы (прогноз)?
Это зависит от основной причины.Отек может быть опасен, если его не лечить, особенно если у вас задержка жидкости в легких. Однако при условии выявления и лечения основного заболевания прогноз в целом очень хороший. В большинстве случаев отеки возникают из-за слишком долгого стояния в жаркий день, особенно если у вас избыточный вес.
Падение стопы: симптомы, причины, лечение
Обзор
Опускание стопы — это состояние, при котором вы не можете поднять переднюю часть одной или обеих ног.Падение стопы может быть временной или постоянной проблемой, в зависимости от того, что ее вызывает.
Симптомы и причины
Падение ступни — признак основной проблемы.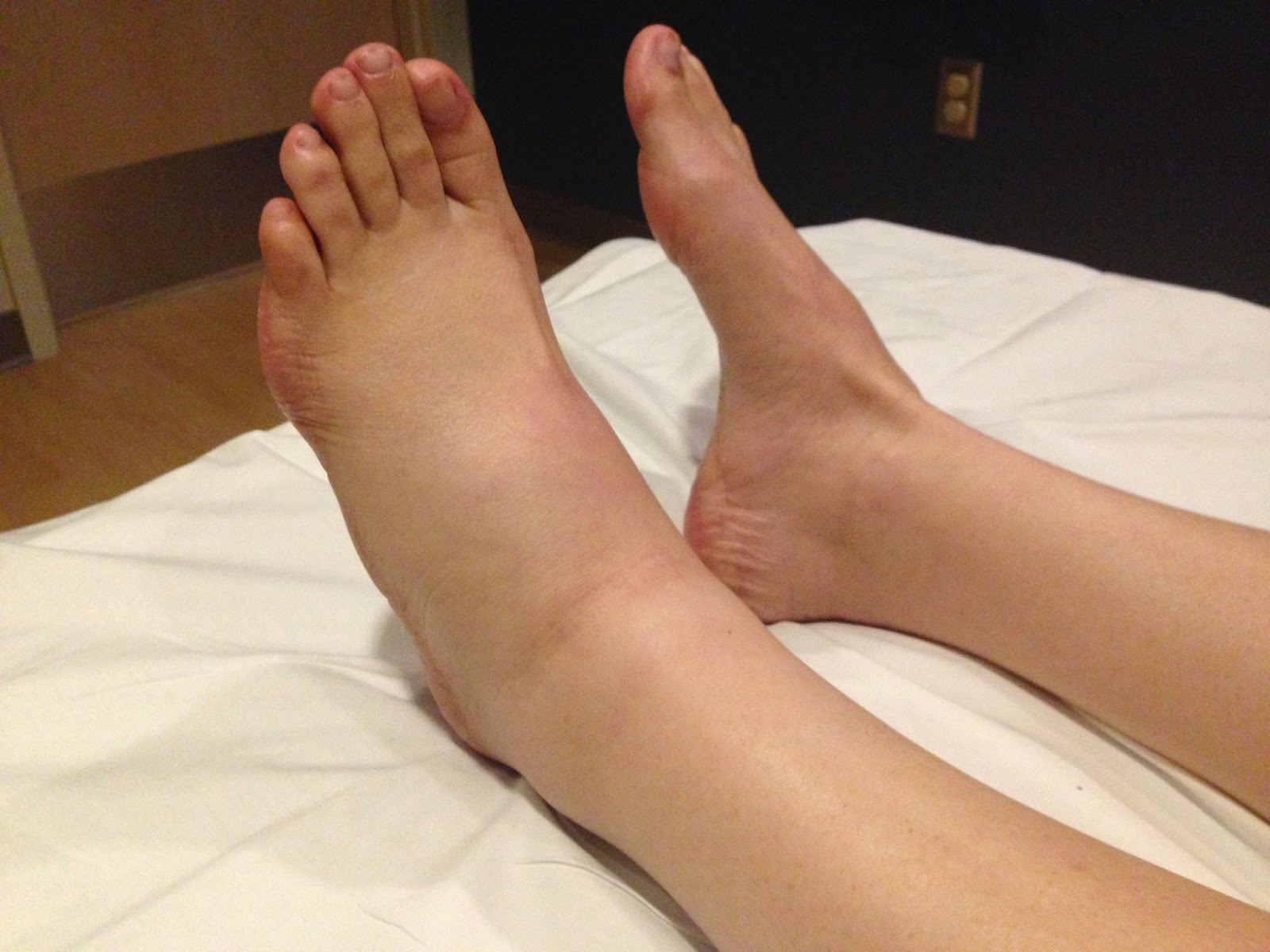 Это состояние может быть вызвано многими заболеваниями или заболеваниями, которые влияют на нервы или мышцы, в том числе:
Это состояние может быть вызвано многими заболеваниями или заболеваниями, которые влияют на нервы или мышцы, в том числе:
Люди, у которых опущена ступня, могут тянуть пальцы ног при ходьбе.Возможно, им также придется поднять колени выше, чем обычно, чтобы не волочить пальцы ног. Другие симптомы включают мышечную слабость и ощущение покалывания в ноге.
Диагностика и тесты
Чтобы диагностировать падение стопы, врач проведет физический осмотр и спросит вас о ваших симптомах.Врач также захочет посмотреть, как вы ходите, и осмотрит мышцы ваших ног на предмет слабости или повреждений.
Врач может назначить определенные анализы, в том числе следующие:
- Визуальные исследования, включая рентген, ультразвук, МРТ и компьютерную томографию для выявления травм ног, спинного или головного мозга
- Анализы крови для проверки уровня сахара в крови и для поиска любых потенциальных токсинов (ядов), которые могут быть причиной состояния
- Тесты нервной проводимости для проверки функционирования нервов
- Электромиография — тест, при котором электроды помещают в мышцы ног для измерения их электрической активности (насколько хорошо они передают сигналы и ощущения).

Ведение и лечение
Лечение провисания стопы зависит от того, чем оно вызвано. Варианты лечения включают следующее:
- Упражнения для укрепления мышц голени
- Ортопедия : Ортопедическое приспособление — это легкое устройство, которое надевается на лодыжку и голень, чтобы они оставались прямыми.Врач также может порекомендовать стельки для ортопедической обуви.
- Электрическая стимуляция нервов : Электроды помещаются на голень и подключаются к небольшой сумке, которую пациент носит на бедре. Пакет посылает импульсы на электроды, заставляя нервы в голени укорачиваться, что помогает поднять ногу. В некоторых случаях электроды имплантируют в ногу пациента во время операции.
- Операция : Сухожилие можно перенести с другой ноги на мышцу пораженной ноги, чтобы помочь ей подтянуть ступню вверх.
 Если свисание стопы необратимо, ваш врач может порекомендовать операцию по сращению стопы и голеностопного сустава.
Если свисание стопы необратимо, ваш врач может порекомендовать операцию по сращению стопы и голеностопного сустава.
Перспективы / Прогноз
Большинство людей полностью восстанавливаются после падения стопы. Некоторые пациенты, у которых свисание стопы вызвано более серьезным заболеванием, могут никогда полностью не выздороветь.
Жить с
Если у вас возникли проблемы с передвижением ног или вы заметили, что регулируете походку, чтобы не тянуть пальцы ног, обратитесь к врачу. Он или она осмотрит вас, чтобы определить, есть ли у вас отвисшая ступня.
Что вы / лица, осуществляющие уход, должны знать о опухших ногах
Чаще всего отек или опухоль можно увидеть на ступнях, лодыжках и голенях. Отек — это результат скопления жидкости в вашем теле. Это может произойти в любой части вашего тела, но из-за воздействия силы тяжести жидкость обычно проявляется в виде безболезненного отека в нижних конечностях. Жидкость в этой области называется периферическим отеком. Старое название отека было водянкой от греческого слова, обозначающего воду, водянку. Это слово больше не используется в медицине, но описания водянки восходят к Древнему Египту.
Отек — это результат скопления жидкости в вашем теле. Это может произойти в любой части вашего тела, но из-за воздействия силы тяжести жидкость обычно проявляется в виде безболезненного отека в нижних конечностях. Жидкость в этой области называется периферическим отеком. Старое название отека было водянкой от греческого слова, обозначающего воду, водянку. Это слово больше не используется в медицине, но описания водянки восходят к Древнему Египту.
«Кровопускание, венесекция или выщелачивание, было популярным способом облегчения симптомов водянки … Его варианты лечения были скудными и были направлены на« опустошение системы »или на уменьшение задержки жидкости.»- Журнал сердечной недостаточности
Просмотрите раздел «Выбор для родителей», чтобы найти подходящие продукты для лечения периферических отеков.
Симптомы периферического отека
Сегодня врачи больше не используют термин «водянка» и не снимают отек с помощью старой практики кровопускания. Отек нижней части ног от легкой до умеренной — обычное явление с возрастом и не всегда означает необходимость лечения.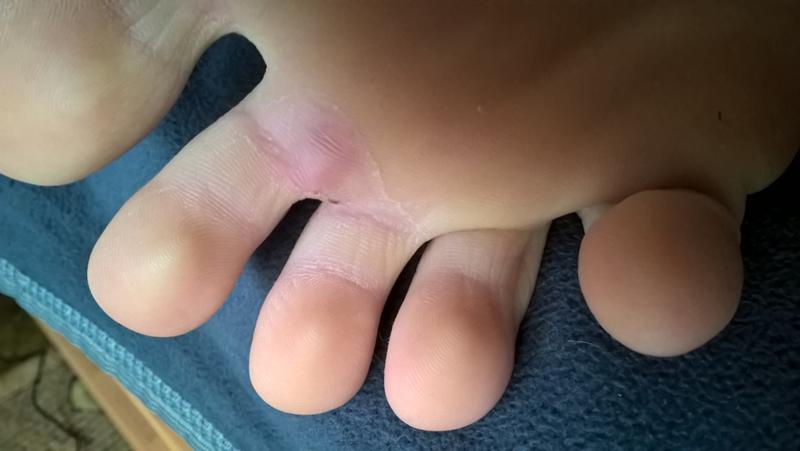 Ваши ноги могут казаться напряженными и тяжелыми, и вы можете заметить, что кожа на голенях становится растянутой и блестящей.Если вы осторожно надавите на опухший участок в течение 15 секунд, и на нем останется вмятина, это называется «точечный отек», и вы должны сообщить об этом своему врачу.
Ваши ноги могут казаться напряженными и тяжелыми, и вы можете заметить, что кожа на голенях становится растянутой и блестящей.Если вы осторожно надавите на опухший участок в течение 15 секунд, и на нем останется вмятина, это называется «точечный отек», и вы должны сообщить об этом своему врачу.
Распространенные причины периферических отеков
По мере того, как вы становитесь старше, у вас повышается вероятность скопления отечной жидкости в нижних конечностях, если вы слишком долго стоите или сидите. Вы можете заметить стеснение и припухлость после долгого перелета или автомобильной поездки. Вы можете заметить «следы от носков», когда снимаете обувь и носки после долгого дня. В большинстве случаев об этих симптомах не стоит беспокоиться, но если отек появляется точечная и не проходит быстро, сообщите об этом своему врачу.
Вот еще несколько серьезных причин периферических отеков:
Венозная недостаточность. Это происходит, когда вены на ногах ослабли и не могут вернуть кровь в сердце достаточно быстро.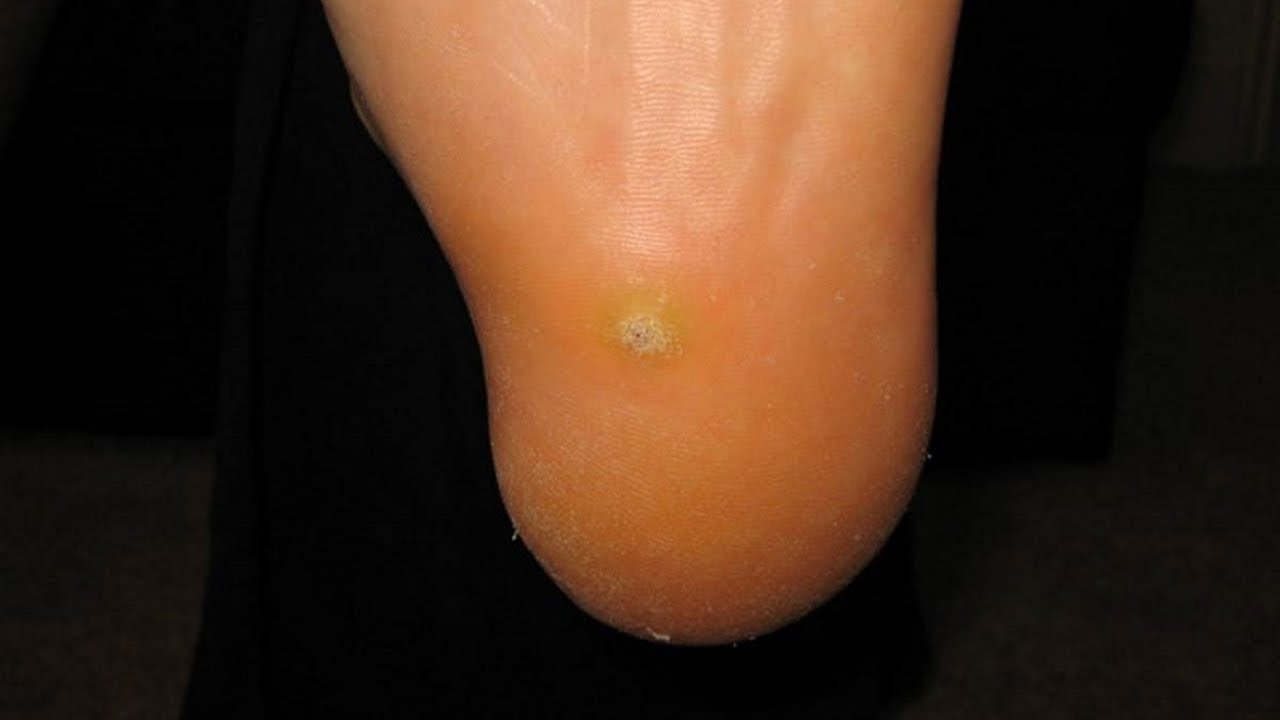
Застойная сердечная недостаточность. Это наиболее частая причина серьезных периферических отеков. Застойная сердечная недостаточность возникает, когда ваше сердце не работает достаточно хорошо, чтобы кровь продолжала циркулировать в организме.
Другие болезни. Заболевания легких, печени, почек и щитовидной железы могут вызывать скопление жидкости, что приводит к периферическим отекам.
Лекарства. Некоторые виды антидепрессантов и лекарств от кровяного давления могут вызывать отек. Если вы принимаете какие-либо из этих лекарств и у вас наблюдается отек, поговорите об этом со своим врачом.
Что можно сделать с периферическим отеком
При легких случаях отека вы можете сделать несколько вещей самостоятельно:
- Не стойте и не сидите слишком долго. Вставайте и двигайтесь, чтобы улучшить кровоток.
- Если вам нужно сидеть или стоять, наденьте поддерживающие чулки .
 Эти чулки доступны в большинстве аптек и в Интернете.
Эти чулки доступны в большинстве аптек и в Интернете. - Максимально приподнимите ноги. Лежа, подложите под ноги коленную подушку , чтобы поднять их над сердцем.
- Избегайте слишком большого количества соли в вашем рационе. Спросите своего врача об ограничении соли и соблюдении диеты с низким содержанием соли, такой как DASH.
- Если периферический отек не проходит, обратитесь к врачу. Ваш врач лечит любые основные заболевания, вызывающие отек. Наиболее распространенным лекарством, используемым для лечения отеков, является мочегонное средство, которое часто называют «водными таблетками».«
Предупреждающие знаки для пожилых людей и лиц, осуществляющих уход
Отечная жидкость также может накапливаться в легких, что является опасной стадией застойной сердечной недостаточности. Если вы чувствуете одышку или боль в груди, немедленно обратитесь к врачу или позвоните по номеру 911. Немедленно позвоните своему врачу, если у вас есть какие-либо из этих предупреждающих знаков:
- Лихорадка, покраснение, отек, тепло или боль в ноге, которые могут быть симптомами сгустка или инфекции
- Любое внезапное усиление отека, снижение диуреза или накопление отечной жидкости в животе
- Любое повреждение кожи над опухшей ногой — эти области легко заражаются, и на их заживление требуется больше времени.

Периферические отеки становятся более частыми с возрастом, и во многих случаях вы можете контролировать периодические отеки с помощью домашнего ухода.Но стойкие периферические отеки могут быть признаком серьезного заболевания, такого как застойная сердечная недостаточность, которую необходимо лечить. Если сомневаетесь, позвоните своему врачу. Осложнений от отека часто можно избежать, если вовремя распознать и начать лечение.
Отек | Novus Spine & Pain Center Vein Clinic
Отек — это аномальное скопление жидкости в тканях тела, которое может вызвать сильную боль. Отек обычно начинается медленно, но может возникнуть внезапно. Врачи по лечению боли в Лейкленде в Венской клинике Novus Spine & Pain Center специализируются на лечении отеков, которые являются распространенной проблемой, которая может быть признаком серьезного заболевания.
Хотя отек может поражать любую часть тела, он наиболее заметен на ступнях, лодыжках, ногах, кистях и руках. Слово «отек» происходит от греческого слова, означающего «опухоль». Существуют разные причины и типы отеков, которые в основном связаны с основным заболеванием или состоянием.
Слово «отек» происходит от греческого слова, означающего «опухоль». Существуют разные причины и типы отеков, которые в основном связаны с основным заболеванием или состоянием.
В этой статье:
Что такое отек?
«Отек» — это медицинский термин, обозначающий припухлость или отечность, вызванную задержкой жидкости. Заболевание обычно возникает в ногах, лодыжках или ступнях.Но это также может произойти на руках, лице или других частях тела. В конце 1800-х и начале 1900-х это состояние называлось «водянкой».
Беременные женщины и пожилые люди чаще других страдают от отеков; однако это может случиться с кем угодно. Помимо беременности, отек может быть вызван приемом лекарств, инфекциями и многими другими заболеваниями. Отек может поражать небольшую область или все тело.
Существуют различные типы отеков, которые могут поражать мышцы, кишечник, легкие, глаза и даже мозг.Каждый может указать на ряд других состояний здоровья.
- Анасарка — это тяжелая форма отека, при которой наблюдается обширное скопление жидкости во всех тканях и полостях по всему телу, а не только в определенной его части.

- Ангионевротический отек опухоль под кожей. В отличие от крапивницы, поражающей поверхность кожи, ангионевротический отек поражает более глубокие слои кожи и часто может поражать лицо.
- Наследственный ангионевротический отек — это редкое генетическое заболевание, при котором капилляры выделяют жидкость в окружающие ткани, что приводит к отеку.
- Отек мозга — это скопление избыточной жидкости в головном мозге. Обычно это результат травмы головы, закупорки или разрыва кровеносного сосуда, опухоли или аллергической реакции.
- Зависимые отеки обычно возникают в ногах, когда человек стоит, и в ягодицах и руках, если человек лежит. Зависимый отек «зависит» от положения человека и зависит от силы тяжести.
- Липедема — это заболевание жировой ткани, которое вызывает отек ног и бедер и может привести к лимфедему.
- Лимфедема — это опухоль в руках и ногах из-за повреждения лимфатических узлов (ткани, которая фильтрует вещества, которые проходят через лимфатическую жидкость).

- Макулярный отек — это опухоль сетчатки глаза, которая является серьезным осложнением диабетической ретинопатии.
- Отек зрительного нерва — это опухоль зрительного нерва глаза из-за давления внутри черепа и вокруг мозга (внутричерепное давление).
- Отек педали — это скопление жидкости в ступнях и голенях, затрудняющее движение, поскольку ступни могут быть менее чувствительными.Этот тип отеков чаще встречается у пожилых людей и беременных женщин.
- Периферический отек — это отек в ногах, ступнях и лодыжках, но также может возникать и в руках. Состояние может затруднить перемещение опухшей части тела.
- Отек легких — это скопление жидкости в воздушных мешочках легких. Это состояние затрудняет дыхание и ухудшается в положении лежа. Сердце может биться быстрее, и пациент может задохнуться.
Отеки могут возникать и в других частях тела, но они встречаются чаще. В этой статье основное внимание уделяется ногам, щиколоткам и ступням.
В этой статье основное внимание уделяется ногам, щиколоткам и ступням.
Что вызывает отек?
Отек возникает, когда из мелких кровеносных сосудов жидкость проникает в близлежащие ткани. Если излишняя жидкость накапливается, окружающие ткани опухают. Это может произойти практически в любом месте тела. Скопление жидкости и отек могут вызвать многие факторы, например, вывихнутая лодыжка, укус пчелы или кожная инфекция. В некоторых случаях, например при инфекции, отек помогает, так как переносит больше белых кровяных телец, борющихся с инфекцией, в опухшую область.
Легкие случаи отека могут возникнуть в результате:
- Длительное сидение или стояние, особенно в жаркую погоду.
- Переедание соленой пищи.
- Плохое питание в целом.
- Наличие предменструальных признаков и симптомов.
- Беременность.
Однако в некоторых случаях отек может быть признаком более серьезного заболевания. Отеки могут быть следствием дисбаланса веществ в крови.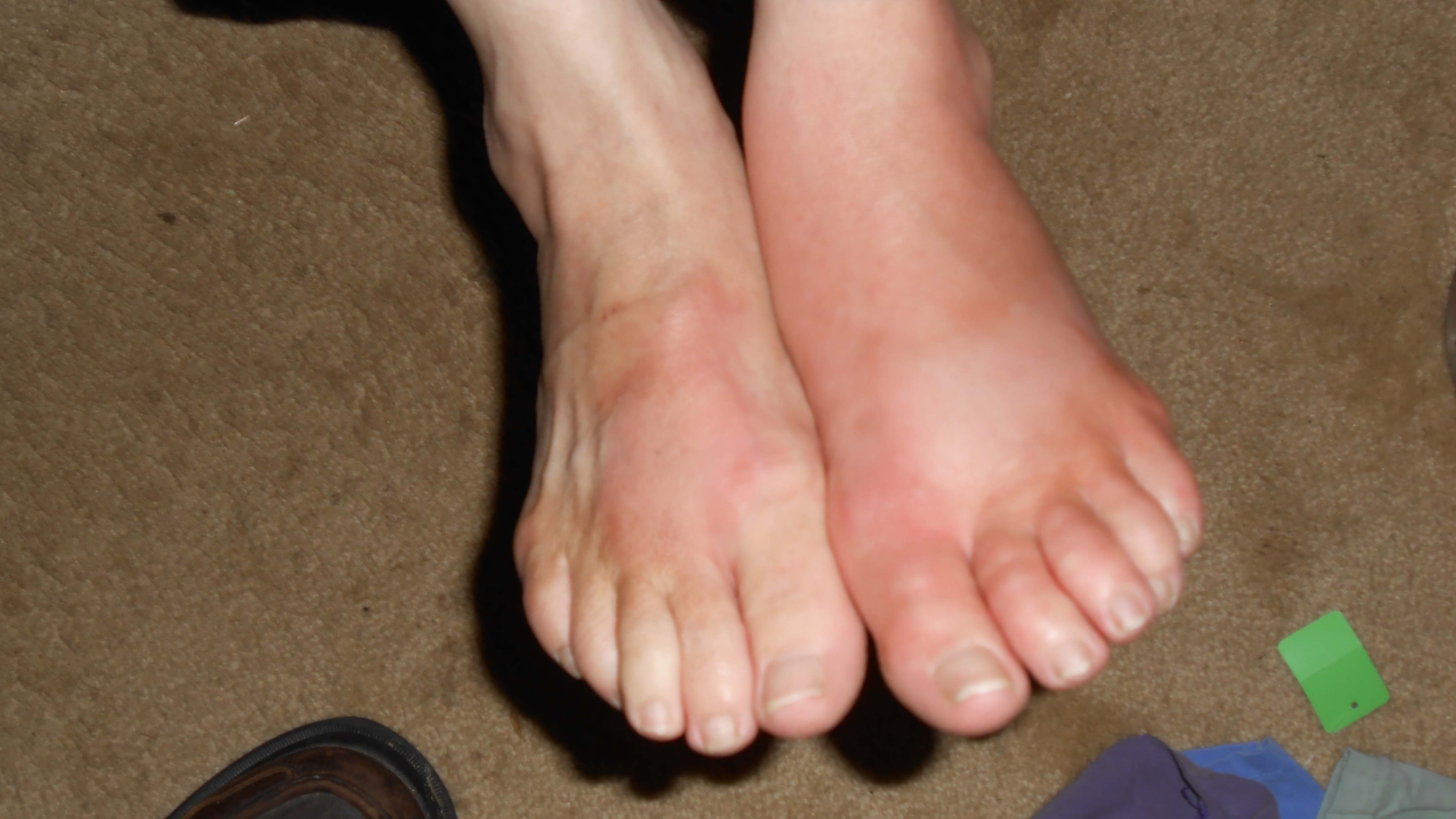 Другие причины включают:
Другие причины включают:
- Аллергические реакции. В ответ на аллерген близлежащие кровеносные сосуды пропускают жидкость в пораженный участок. Отеки являются частью большинства аллергических реакций.
- Сгустки крови. Любая закупорка, препятствующая току крови, например сгусток в вене, может вызвать отек. По мере увеличения давления в вене жидкость может начать просачиваться в окружающие ткани.
- Киста, новообразование или опухоль. Любая шишка может вызвать отек, если давит на лимфатический проток или вену. По мере роста давления жидкости могут проникать в окружающие ткани.
- Травма головы. Опухоли головного мозга и блокировка оттока жидкости в головном мозге (гидроцефалия) могут вызывать отек мозга.
- Большая высота. Высота в сочетании с физическими нагрузками может увеличить риск отеков. Острая горная болезнь может привести к высокогорному отеку легких или высокогорному отеку мозга.

- Гипонатриемия (низкий уровень натрия в крови) . Когда уровень натрия в организме низкий, вода имеет тенденцию проникать в клетки, вызывая их набухание.Иногда это называется «водная интоксикация», потому что это происходит из-за чрезмерного потребления воды без адекватной замены натрия.
- Болезнь. К серьезным заболеваниям, которые могут вызвать отек, относятся:
- Сердечная недостаточность.
- Болезнь почек.
- Проблемы с печенью, например цирроз.
- Заболевания щитовидной железы.
- Сгустки крови.
- Инфекции.
- Тяжелые аллергические реакции.
- Неадекватная лимфатическая система. Лимфатическая система организма помогает выводить лишнюю жидкость из тканей. Если система повреждена (например, в результате лечения рака), лимфатические узлы и лимфатические сосуды, дренирующие область, могут работать неправильно, вызывая отек.
- Низкий уровень альбумина.
 Иногда называется гипоальбуминемией. Альбумин и другие белки крови действуют как губки, удерживая жидкость в кровеносных сосудах. Низкий уровень альбумина может способствовать возникновению отеков, но обычно это не единственная причина.
Иногда называется гипоальбуминемией. Альбумин и другие белки крови действуют как губки, удерживая жидкость в кровеносных сосудах. Низкий уровень альбумина может способствовать возникновению отеков, но обычно это не единственная причина. - Длительная неподвижность : У людей, которые находятся в неподвижном состоянии на длительное время, может развиться отек кожи.Этот тип отека может быть вызван как скоплением жидкости в областях, зависящих от силы тяжести, так и выбросом антидиуретического гормона из гипофиза.
- Препятствие потоку. Если дренаж жидкости в какой-либо части тела заблокируется, жидкость может скопиться обратно. Сгусток крови в глубокой вене ноги может вызвать отек ноги. Опухоль, блокирующая кровоток или лимфу (жидкость, циркулирующую по лимфатической системе), также может вызывать отек.
- Варикозное расширение вен. Варикозное расширение вен — это увеличенные, узловатые, грубые и перекрученные вены, чаще всего встречаются на ногах и ступнях.
 Вены, которые раздуваются в результате повреждения клапанов, увеличивают давление в вене, что увеличивает риск утечки жидкости в окружающие ткани.
Вены, которые раздуваются в результате повреждения клапанов, увеличивают давление в вене, что увеличивает риск утечки жидкости в окружающие ткани. - Лекарства. Многие лекарства могут вызывать отек, в том числе:
- Блокаторы кальциевых каналов.
- Кортикостероиды (например, преднизон и метилпреднизолон).
- Некоторые лекарства от диабета.
- Эстрогены.
- Лекарства от высокого кровяного давления.
- НПВП (например, ибупрофен и напроксен).
- Прамипексол (лечит болезнь Паркинсона).
- Стероидные препараты.
Отек не заразен. Вы не можете заразиться от других людей, и это не генетически.
Каковы симптомы отека?
Симптомы отека зависят от количества и локализации отека. Если есть отек ног, лодыжек или ступней, не связанный с травмой, это может быть отек. Отеки также могут вызвать отек лица и рук. Отек может быть сразу во всех этих областях или только в одной области. Отек или «отечность» могут вызывать неприятные ощущения. Отек может даже ограничить диапазон движений в лодыжках и запястьях.
Отек или «отечность» могут вызывать неприятные ощущения. Отек может даже ограничить диапазон движений в лодыжках и запястьях.
Помимо отека человек с отеком может заметить:
- Растянутую и блестящую кожу.
- Кожа, на которой остается ямочка после нажатия в течение нескольких секунд.
- Больные части тела и жесткие суставы.
- Увеличение или уменьшение веса.
- Более полные вены руки и шеи.
- Более высокая частота пульса и артериальное давление.
- Головная боль.
Индивидуальные симптомы зависят от первопричины, типа отека и места его расположения.
Отек ног может вызывать ощущение тяжести в ногах и затруднять ходьбу. Если отек связан с заболеванием сердца, ноги могут весить дополнительно 5 или 10 фунтов каждая. Сильный отек ног может нарушить кровоток, что приведет к образованию язв на коже. Распространенные причины отека ног включают:
- Задержка соли.
- Целлюлит.

- Застойная сердечная недостаточность.
- Побочные эффекты лекарств.
В некоторых случаях отека надавливание на опухшую область путем надавливания пальцем на кожу приводит к появлению вмятин или «ямок», которые остаются в течение некоторого времени после ослабления давления на кожу. Это состояние точечный отек . Если кожная ткань возвращается к своей нормальной форме сразу после снятия давления, это отек без ямок .
Любая форма давления, например резинка в носках, может вызвать точечную коррозию при этом типе отека и может быть нормальным явлением.Почти у каждого, кто носит носки весь день, к концу дня будет развиваться легкий точечный отек. Симптомы питтинга могут помочь определить причину отека.
Как диагностируется отек?
Чтобы диагностировать отек, врач сначала проводит медицинский осмотр и спрашивает о истории болезни пациента. Во многих случаях этой информации достаточно, чтобы определить первопричину отека.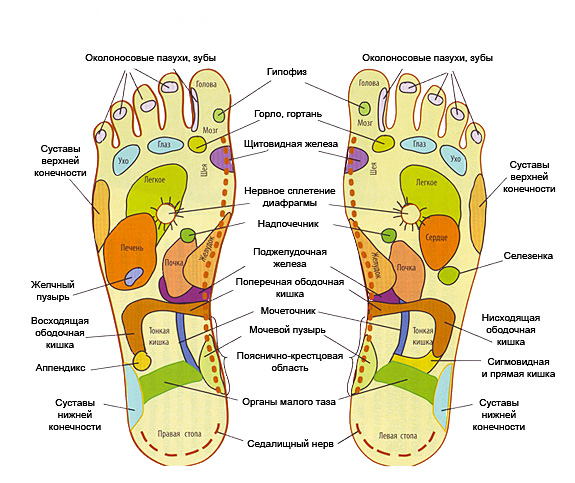 В некоторых случаях для определения причины отека может потребоваться рентген, ультразвуковое исследование, магнитно-резонансная томография (МРТ), анализы крови или анализ мочи.
В некоторых случаях для определения причины отека может потребоваться рентген, ультразвуковое исследование, магнитно-резонансная томография (МРТ), анализы крови или анализ мочи.
Как лечить отек?
Единственное лечение отека — это лечение основного заболевания. Временный отек часто можно уменьшить, уменьшив количество соли в рационе пациента и поддерживая ноги в положении сидя. Для этого врач может прописать мочегонное средство (водные таблетки), чтобы помочь вывести соль и лишнюю жидкость из организма за счет увеличения выработки мочи почками, что затем позволяет избытку жидкости в организме возвращаться в кровь. .
Диуретики могут быть полезны при отеках, вызванных следующими состояниями или ситуациями:
- Беременность: Значительная задержка жидкости может быть опасной и требует правильной диагностики.
- Сердечная недостаточность: Диуретики в сочетании с другими лекарствами могут улучшить работу сердца.

- Цирроз : Отказ от алкоголя, уменьшение соли и прием мочегонных средств могут улучшить симптомы.
- Лимфедема: Диуретики могут быть полезны при раннем проявлении. Также полезны компрессионные чулки или рукава.
Диуретики не действуют при отеках, вызванных лекарствами . Чтобы избавиться от отека, необходимо будет изменить или прекратить прием лекарства.
Легкий отек обычно проходит сам по себе, особенно если пациент помогает организму вывести жидкость, поднимая пораженную конечность выше сердца. Отек от блока в дренажной жидкости иногда можно лечить, снова заставив дренаж течь.
- Сгусток крови обрабатывают разжижителями крови, которые разрушают сгусток и помогают вене вернуться к нормальному дренажу.
- Опухоль, блокирующую кровь или лимфу, иногда можно уменьшить или удалить с помощью хирургического вмешательства, химиотерапии или облучения.
Вот несколько методов ухода за собой, которые могут помочь предотвратить, уменьшить и предотвратить повторение отеков. Проконсультируйтесь с врачом, чтобы узнать, какие из них подходят вам.
Проконсультируйтесь с врачом, чтобы узнать, какие из них подходят вам.
- Избегайте табака и алкоголя .
- Избегайте экстремальных температур , таких как горячие ванны, душевые и сауны. Одевайтесь тепло в холодную погоду.
- Сжатие. Врач может порекомендовать пациенту носить компрессионные (поддерживающие) чулки, рукава или перчатки, как правило, после того, как опухоль спала, чтобы предотвратить дальнейшее опухание.Эта одежда оказывает давление на конечности, чтобы уменьшить дискомфорт и предотвратить скопление жидкости в тканях.
- Здоровое питание. Избегайте упакованных и обработанных пищевых продуктов с высоким содержанием соли.
- Высота. Поднятие опухшей части тела над уровнем сердца несколько раз в день помогает улучшить кровообращение. В некоторых случаях может помочь приподнятие пораженной части тела во время сна.
- Экстракт виноградных косточек может снизить кровяное давление и помочь облегчить отек, связанный с варикозным расширением вен и плохой функцией вен.

- Похудеть на , если необходимо.
- Массаж. Поглаживание пораженного участка по направлению к сердцу с сильным, но безболезненным давлением может помочь вывести лишнюю жидкость из этой области.
- Движение / упражнение. Движение и использование мышц пораженной части тела, особенно ног, может помочь перекачивать лишнюю жидкость обратно к сердцу. Умеренные упражнения могут помочь предотвратить отеки из-за бездействия. Не сидите и не стойте на месте в течение длительного времени.Вставайте и ходите во время путешествия, особенно во время авиаперелета.
- Защита. Следите за тем, чтобы пораженный участок был чистым, увлажненным и не травмированным. Сухая, потрескавшаяся кожа более подвержена царапинам, порезам и инфекциям. Всегда надевайте защиту на ступни, если именно там обычно возникает отек.
- Уменьшите потребление соли. Следуйте советам врача по ограничению потребления соли.
 Соль может увеличить задержку жидкости и усугубить отек.
Соль может увеличить задержку жидкости и усугубить отек.
При отеке важно обратиться к врачу, особенно если вы беременны.Если не лечить, кожа может продолжать растягиваться, что может привести к другим проблемам со здоровьем. Если у человека, страдающего отеком, возникают проблемы с дыханием, немедленно звоните в службу 911.
Можно ли предотвратить отек?
В зависимости от причины отека вы не сможете предотвратить его появление. Если отек является результатом проблем со здоровьем, таких как застойная сердечная недостаточность, заболевание печени или почек, отек можно только лечить.
Тем не менее, каждый может предпринять шаги, чтобы предотвратить отек.Врачи рекомендуют оставаться как можно более физически активными и избегать избытка натрия в рационе. Вот несколько вещей, которые нужно делать дома, чтобы уменьшить отек:
- Поднимайте ноги в положении сидя или лежа.
- Носите поддерживающие чулки, если у вас отек ног. Поддерживающие чулки можно приобрести в большинстве аптек.

- Продолжайте движение. Избегайте сидеть или стоять в течение длительного времени, не двигаясь.
- Ограничьте количество соли в своем рационе.
При отсутствии лечения отек может вызвать:
- Болезненный отек с усиливающейся болью.
- Скованность и трудности при ходьбе.
- Растянутая и зудящая кожа.
- Инфекция в области отека.
- Рубец между слоями ткани.
- Плохое кровообращение.
- Потеря эластичности артерий, вен и суставов.
- Кожные язвы (язвы).
Любое основное заболевание или состояние требует лечения, чтобы предотвратить его обострение.
Центр позвоночника и боли Novus
Клиника вен в Центре позвоночника и боли Novus специализируется на лечении отеков. Используя комплексный подход и передовые методы лечения, мы работаем вместе с пациентами, чтобы восстановить функции и вернуться к активному образу жизни, сводя к минимуму потребность в опиатах.
Для вашего удобства вы можете записаться на прием онлайн, запросить обратный звонок или позвонить в наш офис по телефону 863-583-4445.


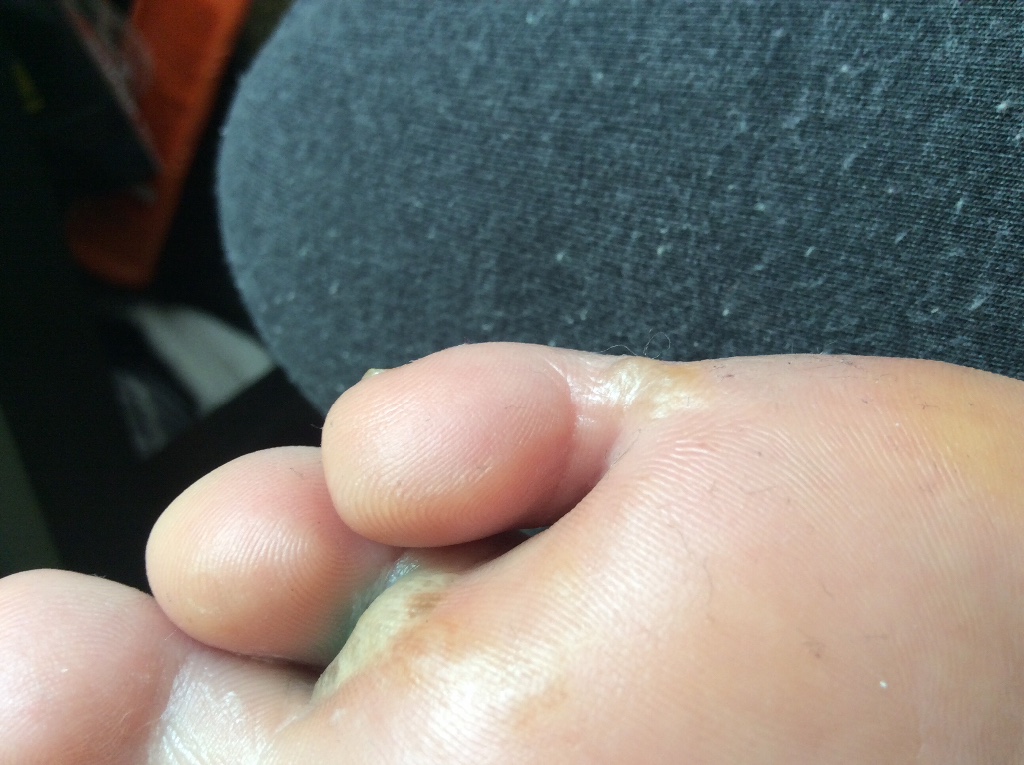
 Промытый в холодной воде лист необходимо помять до проявления сока и плотно приложить к мозоли. Через 4-5 часов аппликацию повторяют.
Промытый в холодной воде лист необходимо помять до проявления сока и плотно приложить к мозоли. Через 4-5 часов аппликацию повторяют.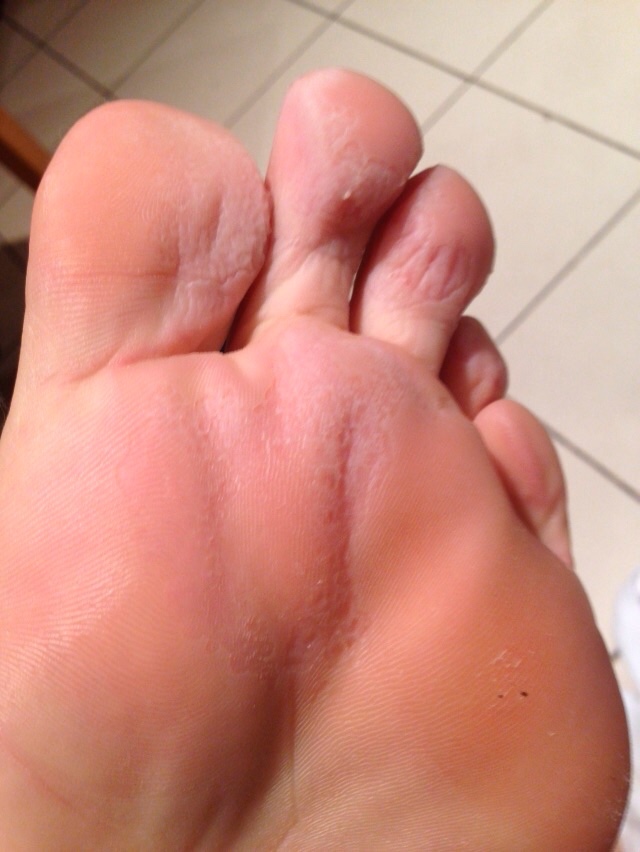
 Часто волдырь образуется при ношении новой обуви;
Часто волдырь образуется при ношении новой обуви;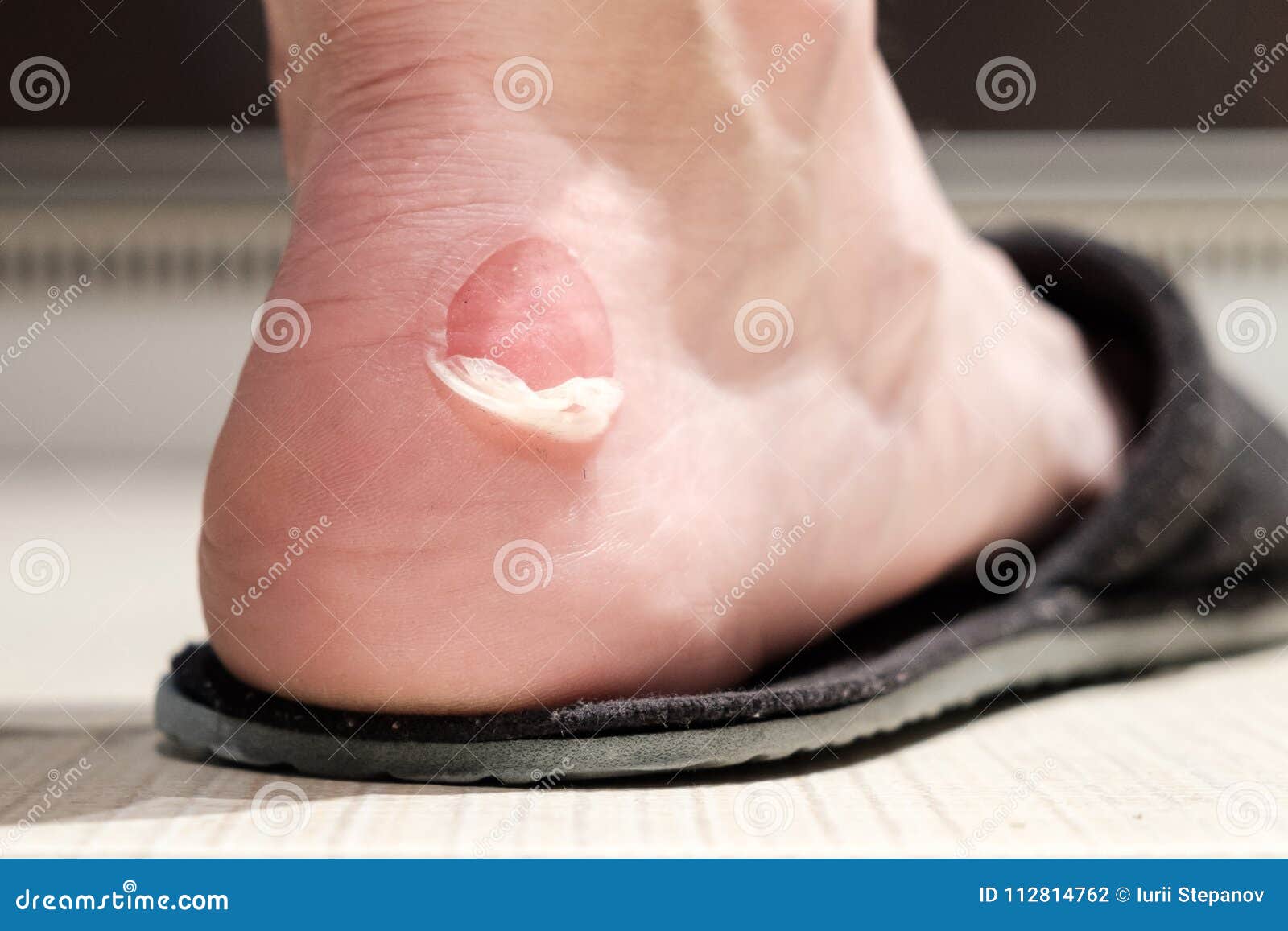
 Способ использования очень прост: со свежего листа растения снимается кожица и мякоть прикладывается к предварительно очищенному и обеззараженному больному месту. Затем листик фиксируется пластырем либо бинтом. Аппликацию меняют раз в день, пока водяная мозоль на пятке не исчезнет.
Способ использования очень прост: со свежего листа растения снимается кожица и мякоть прикладывается к предварительно очищенному и обеззараженному больному месту. Затем листик фиксируется пластырем либо бинтом. Аппликацию меняют раз в день, пока водяная мозоль на пятке не исчезнет. После процедуры ноги вытирайте насухо.
После процедуры ноги вытирайте насухо.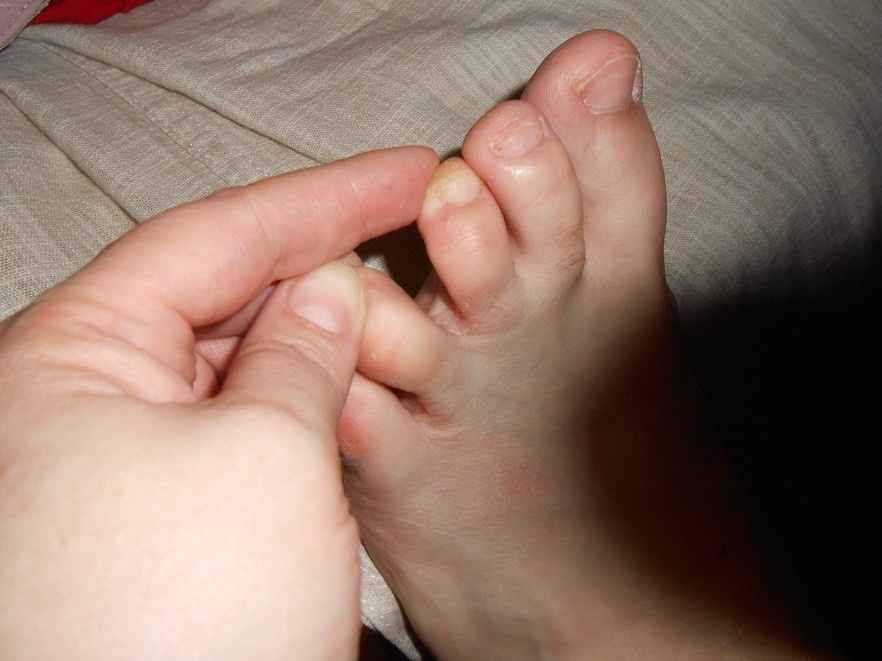

 Действовать нужно осторожно, чтобы не повредить рану и не порвать стенки волдыря.
Действовать нужно осторожно, чтобы не повредить рану и не порвать стенки волдыря.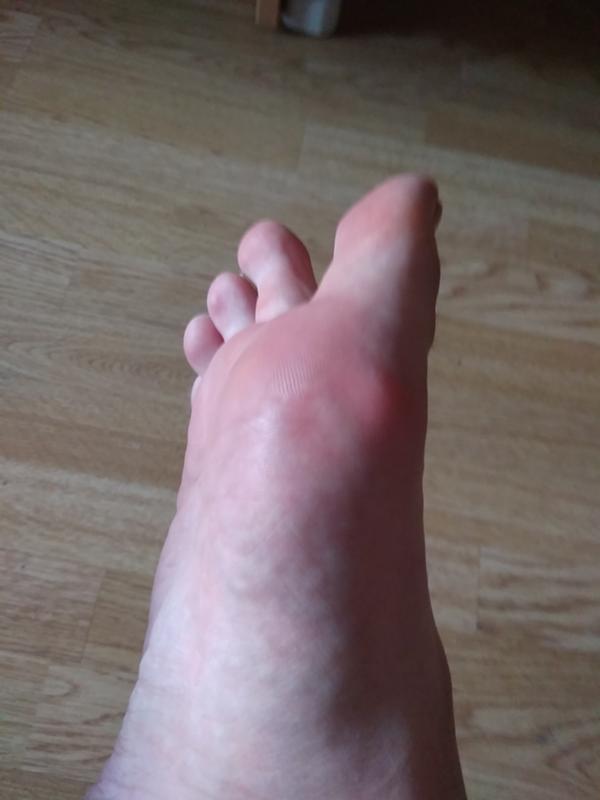 В мази находятся левомицетин и метилурацил. Средство обладает противовоспалительными и антимикробными свойствами, устраняет грамположительные и грамотрицательные бактерии, ускоряет регенерацию. Мазь наносят под стерильную повязку 2—3 раза в сутки.
В мази находятся левомицетин и метилурацил. Средство обладает противовоспалительными и антимикробными свойствами, устраняет грамположительные и грамотрицательные бактерии, ускоряет регенерацию. Мазь наносят под стерильную повязку 2—3 раза в сутки. Аккуратно приклеить к мозоли. Дождаться, пока пленка просохнет, и снять.
Аккуратно приклеить к мозоли. Дождаться, пока пленка просохнет, и снять.
 После просыхания пленку следует удалить.
После просыхания пленку следует удалить.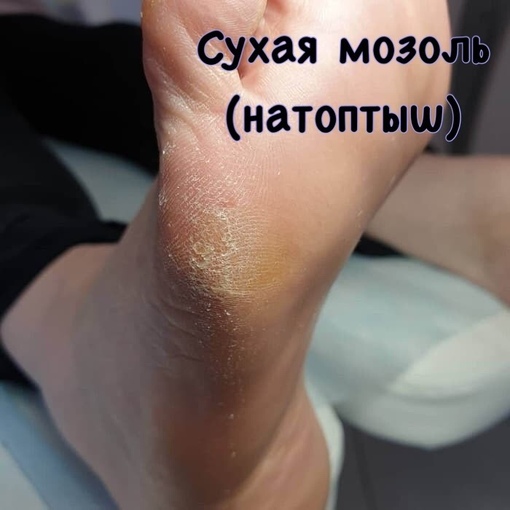 Высушить их и обработать антибактериальным гелем.
Высушить их и обработать антибактериальным гелем.


 Пара бывает как слишком тесной, так и чересчур свободной. В первом случае происходит сдавливание кожных покровов, а во втором — натирание кожи болтающейся на ноге обувью.
Пара бывает как слишком тесной, так и чересчур свободной. В первом случае происходит сдавливание кожных покровов, а во втором — натирание кожи болтающейся на ноге обувью.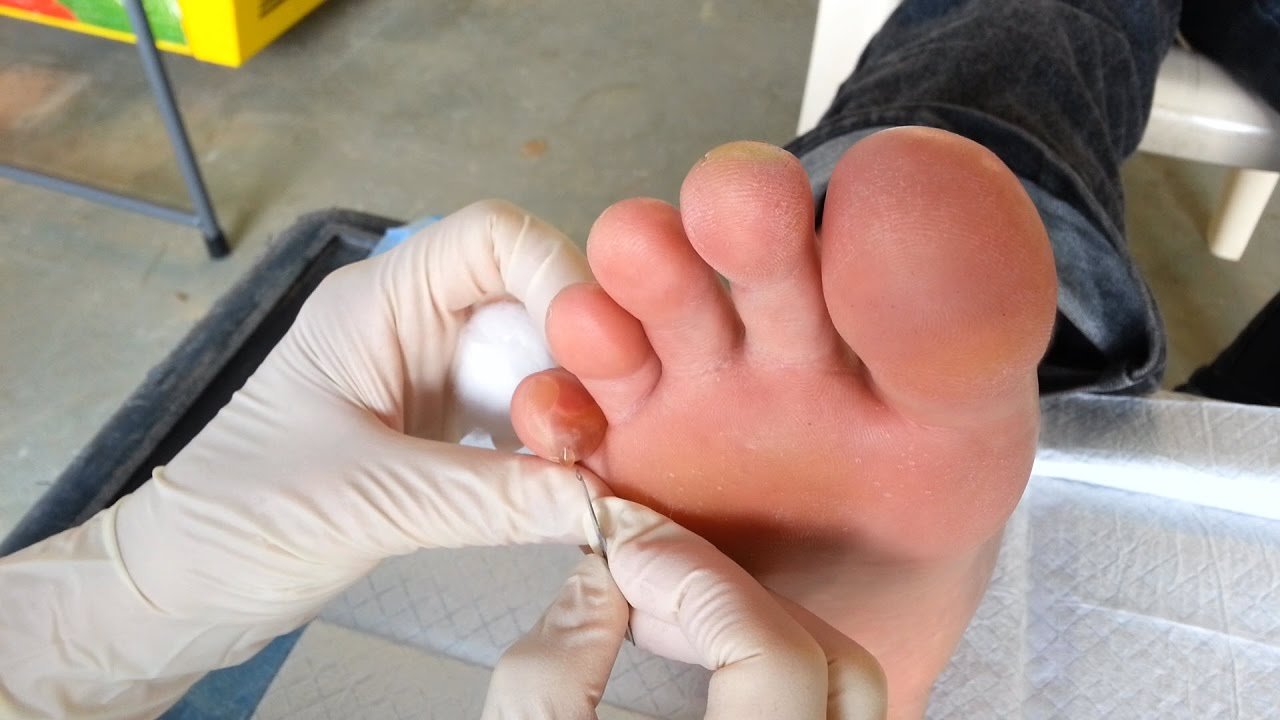
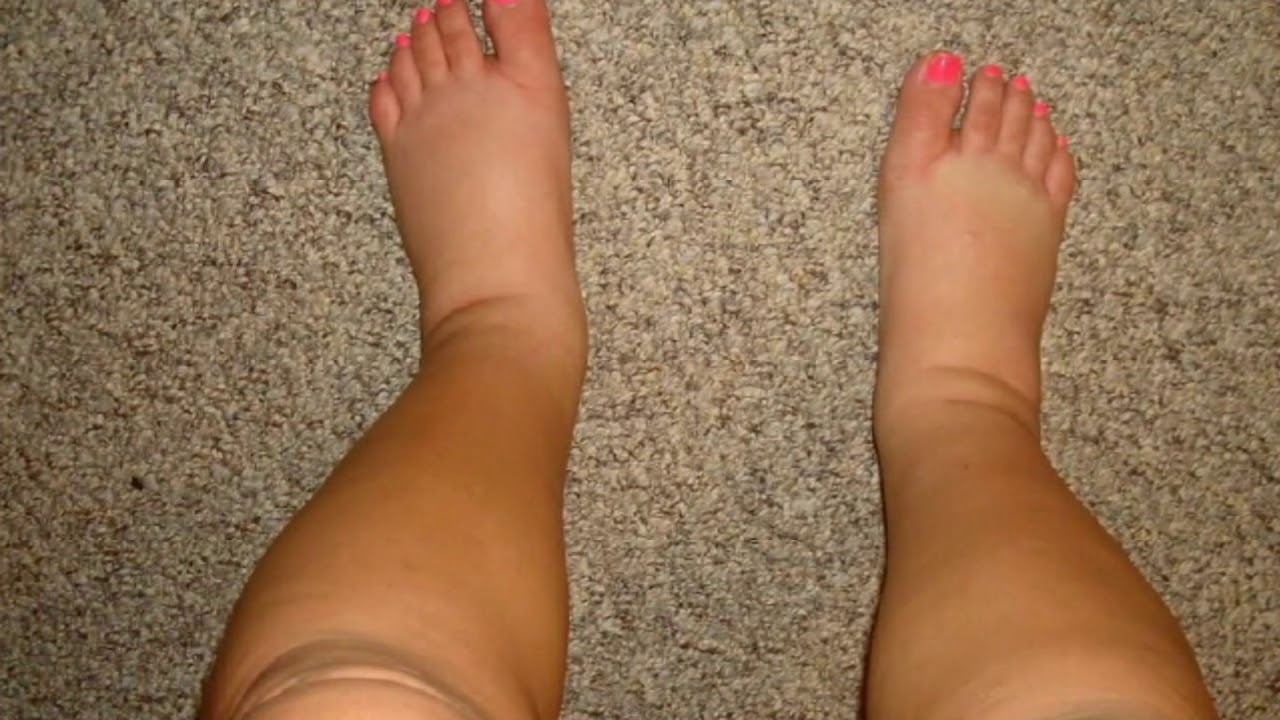 Проточный воздух позволяет подсушивать рану.
Проточный воздух позволяет подсушивать рану.
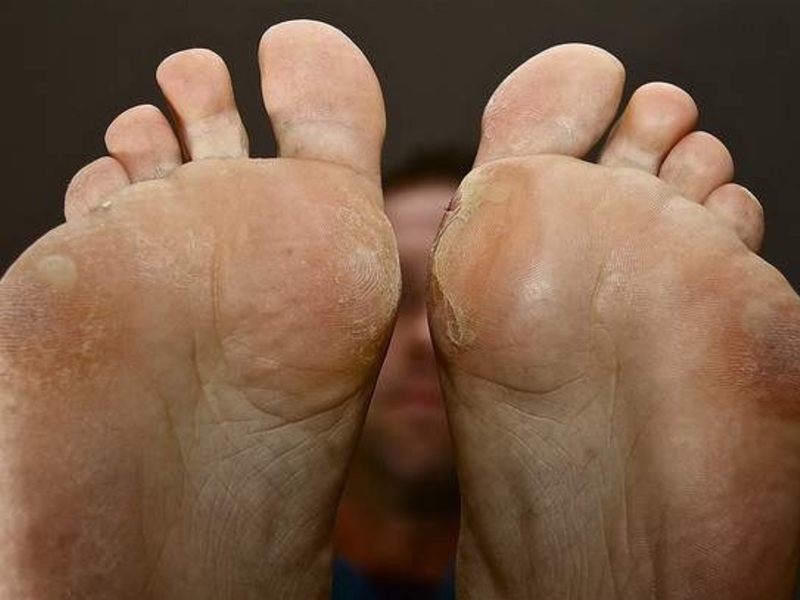 Ванну принимают в течение 10 минут перед сном.
Ванну принимают в течение 10 минут перед сном.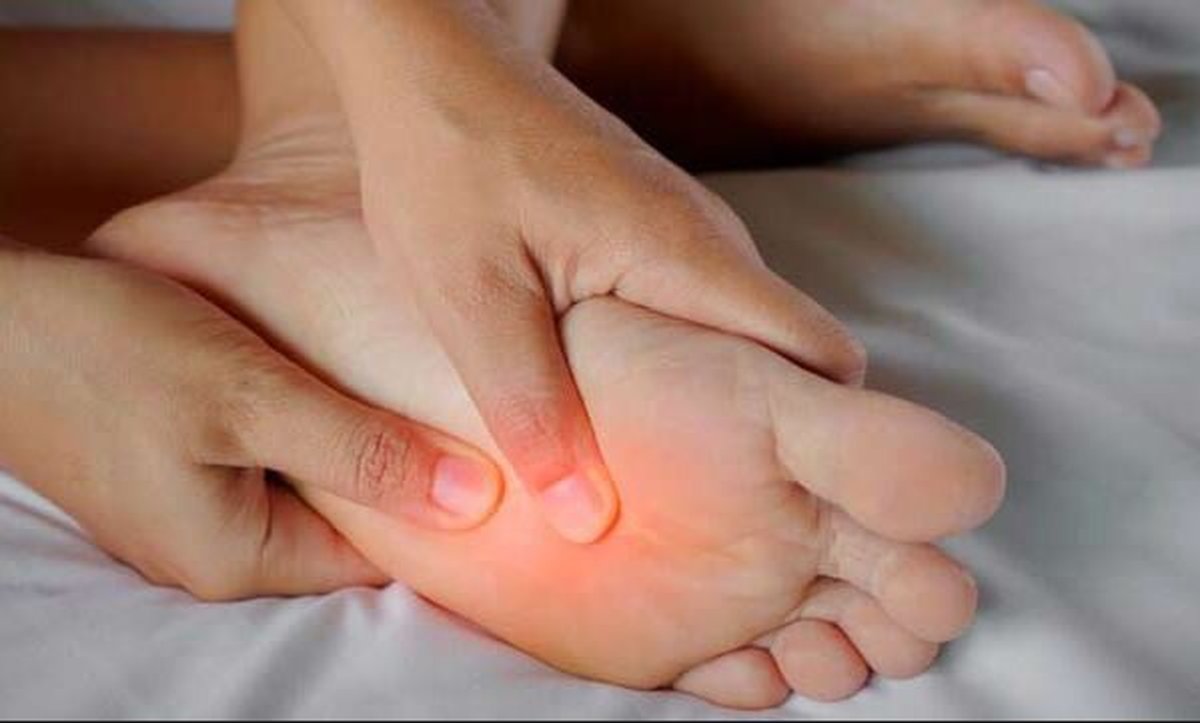


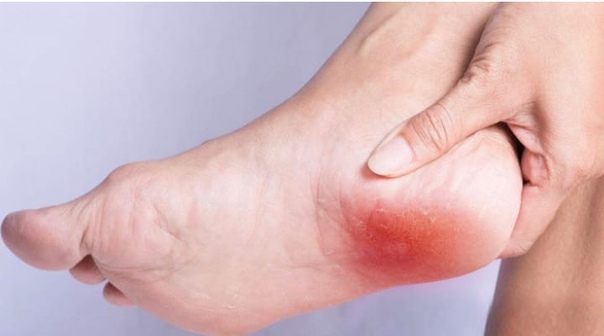
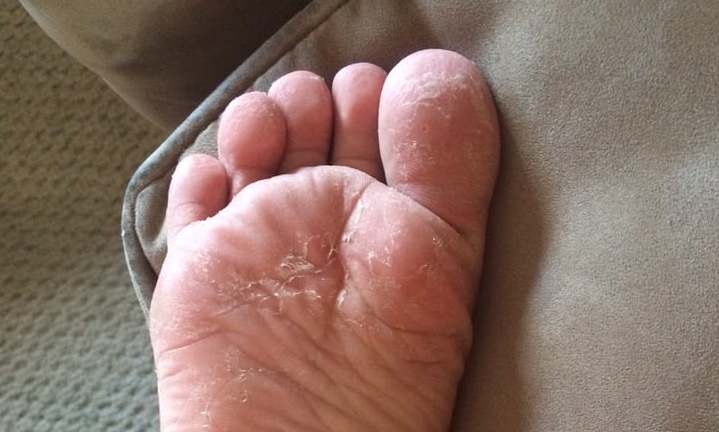 Работа, связанная с длительным сидением на корточках или на коленях — например, сбор клубники или укладка плитки на пол — может привести к падению ступни.
Работа, связанная с длительным сидением на корточках или на коленях — например, сбор клубники или укладка плитки на пол — может привести к падению ступни. https://www.gbs-cidp.org/ecomm/foot-drop/. Доступ 13 сентября 2017 г.
https://www.gbs-cidp.org/ecomm/foot-drop/. Доступ 13 сентября 2017 г. Обычно это происходит из-за травмы или аллергической реакции.
Обычно это происходит из-за травмы или аллергической реакции. Если свисание стопы необратимо, ваш врач может порекомендовать операцию по сращению стопы и голеностопного сустава.
Если свисание стопы необратимо, ваш врач может порекомендовать операцию по сращению стопы и голеностопного сустава. Эти чулки доступны в большинстве аптек и в Интернете.
Эти чулки доступны в большинстве аптек и в Интернете.

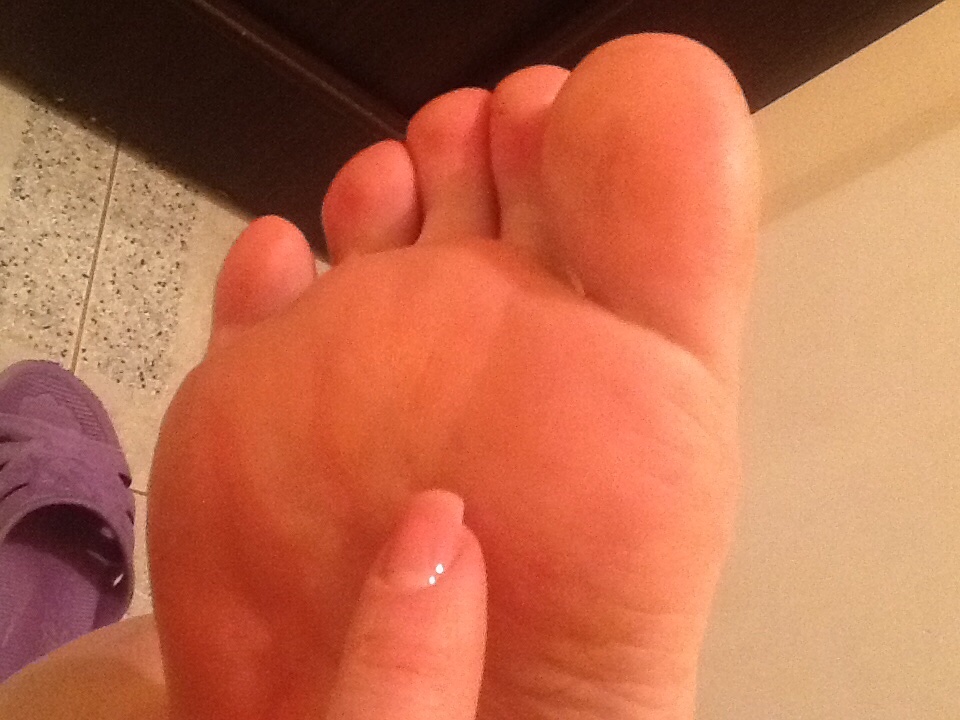

 Иногда называется гипоальбуминемией. Альбумин и другие белки крови действуют как губки, удерживая жидкость в кровеносных сосудах. Низкий уровень альбумина может способствовать возникновению отеков, но обычно это не единственная причина.
Иногда называется гипоальбуминемией. Альбумин и другие белки крови действуют как губки, удерживая жидкость в кровеносных сосудах. Низкий уровень альбумина может способствовать возникновению отеков, но обычно это не единственная причина.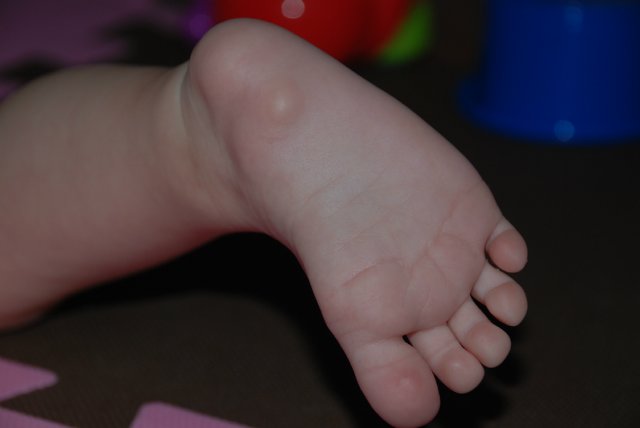 Вены, которые раздуваются в результате повреждения клапанов, увеличивают давление в вене, что увеличивает риск утечки жидкости в окружающие ткани.
Вены, которые раздуваются в результате повреждения клапанов, увеличивают давление в вене, что увеличивает риск утечки жидкости в окружающие ткани.


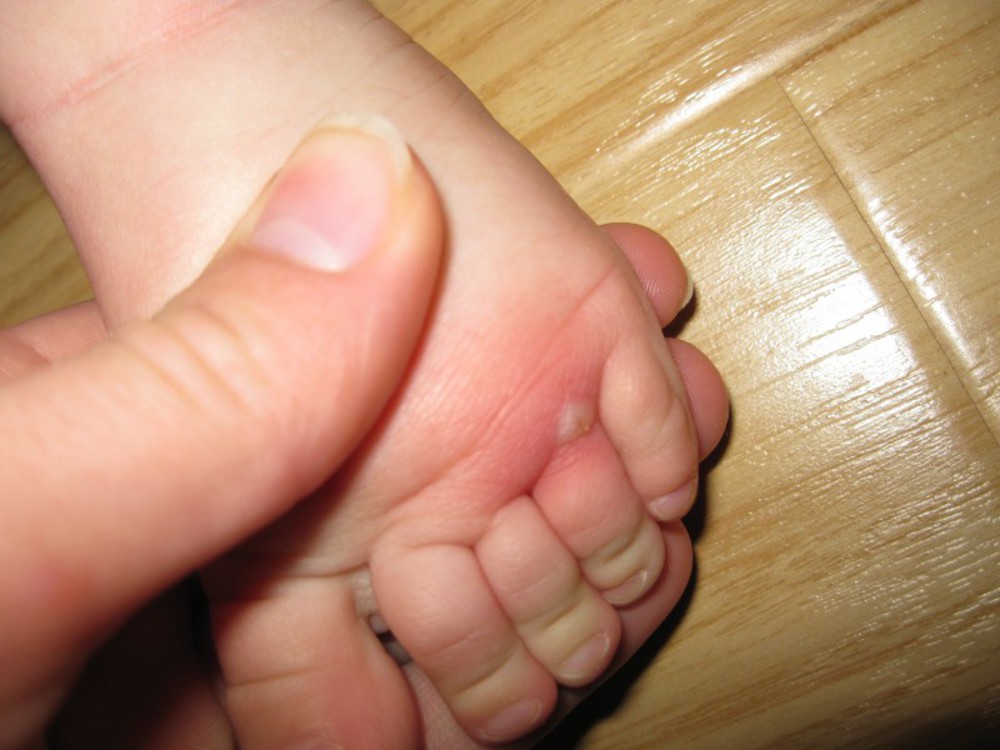 Соль может увеличить задержку жидкости и усугубить отек.
Соль может увеличить задержку жидкости и усугубить отек.