Тромбоз глубоких вен голени симптомы лечение прогноз
Тромбофлебит глубоких вен голени — диагностика и лечение
Тромбофлебит глубоких вен голени может привести к фатальным последствиям при отсутствии лечения. Для того чтобы понять как избежать негативных последствий и что делать для снижения риска патологии важно знать механизм и причину развития сосудистой патологии.
Что такое тромбофлебит
Сосудистая патология, при которой по каким-либо причинам происходит воспаление венозных стенок с образование кровяных сгустков.
Поражает стенки сосудов, находящихся под мышечным слоем, вызывая воспаление, а в результате и тромбообразования.
Вены снабжены специальными клапанами, которые пропуская кровь к сердцу, препятствуют обратному току крови. Именно эти места являются излюбленными для формирования тромба.
Причины
Одной из распространенных причин становится воспалительный процесс. Как правило появляется на фоне внешней травмы.
Еще одной причиной образования является замедление кровотока ввиду нескольких факторов:
- ожирение;
- гиподинамия;
- опухолевые процессы;
- беременность;
- вынужденное длительное горизонтальное положение;
- сердечно-сосудистые патологии.
Нарушение гемостаза, сопровождающееся повышенной свертываемостью:
- наследственная предрасположенность;
- беременность;
- родовая деятельность;
- обезвоживание организма ввиду инфекционных заболеваний;
- хирургические вмешательства;
- преобладание жирной пищи в рационе питания.
Глубокие вены голеней подвержены тромбофлебиту потому что, именно в этой части нижних конечностей формируются застойные явления.
К группе повышенного риска относятся:
- беременные женщины. Для предупреждения недуга рекомендуется носить компрессионный трикотаж;
- лица, чей возраст превысил отметку 40;
- женщины, занимающиеся стоячей работой;
- лица, страдающие варикозной болезнью;
- лица с пагубными пристрастиями: алкоголь, курение, лекарственная зависимость.

Видовая принадлежность зависит от формы течения. Различают следующие виды:
- Острый – развивается стремительно с ярко-выраженной клинической картиной, который может перейти в гнойную фазу.
- Хронический – является результатом острого течения болезни. Периодически развиваются характерные признаки недуга.
- Мигрирующий – поражению подлежат несколько сосудов одновременно, однако кровяной сгусток и воспаление стенки со временем исчезает без каких-либо неприятных следов.
Симптомы
Признаки острого тромбофлебита имеют яркое проявление в отличие от хронической формы болезни. К основным симптомам относятся:
- выраженный болевой синдром в икроножных мышцах;
- температура поврежденной конечности ниже по сравнению с здоровой;
- температура тела поднимается до 40 0С;
- покраснение участка ноги в месте где локализуется воспалительный процесс;
- отечность поврежденной конечности;
- кожные покровы натягиваются, блестят;
- появляется бледность конечности;
- резкое ухудшение общего самочувствия.

При подозрении на тромбофлебит отмечается распирание мышцы, болезненность ослабевает при поднятии вверх конечности. Стопа не поддается сгибанию.
Через некоторое время проявляется венозная сеть в уплотненными сосудами, похожими на змей синего оттенка.
Симптомы могут отсутствовать, либо иметь несколько латентный характер. И в том и другом случае симптоматика будет зависеть от тяжести поражения.
Чем опасен
Воспаление с образованием кровяного сгустка чревато следующими последствиями:
- закупорка просвета сосуда — нарушается кровообращение;
- возможный отрыв части тромба – эмбола. Чревато развитием тромбоэмболической болезни, которая может стать для человека фатальной.
Диагностика
Проблемами вен занимаются флебологи и врачи сосудистой хирургии.
Для диагностирования заболевания приемлемы следующие способы:
- Внешний осмотр пациента.
- Ультразвуковое исследование сосудов при помощи допплерографии и дуплексного сканирования.
 Диагностика проводится на обеих конечностях с целью сравнения сосудов.
Диагностика проводится на обеих конечностях с целью сравнения сосудов. - Компьютерная томография сосудов и МРТ-диагностика, позволяющая выявить не только локализацию патологического процесса, но и тяжесть воспаления, и структуру венозной стенки.
- Ангиография – не распространенный метод диагностики. В венозный кровоток вводится контрастное вещество, и с использованием рентген излучения определяется место тромбоза.
Для оценки гемостаза проводят лабораторное исследование крови. Определяется количественное содержание фибриногена, ПВ и АЧТВ.
Обязательно назначается общий анализ крови, тромбоцитограмма и биохимический анализ крови.
Прогноз в целом благоприятный. При своевременной госпитализации и оказании медицинской помощи пациент имеет все шансы на полноценное восстановление.
Длительность лечения индивидуальна и определяется тяжесть течения и характеру тромбообразования.
Лечение
Лечение сосудистой патологии осуществляется двумя способами:
- консервативным путем куда включены: фармакотерапия, гомеопатия, соблюдение режима и фиксация выступающих кровеносных каналов;
- оперативное лечение показано при неэффективности консервативного метода лечения.
 Применяется при частых рецидивах и тяжелом течении заболевания. При остром и поверхностном тромбофлебите проводят флебэктомию и тромбэктомию.
Применяется при частых рецидивах и тяжелом течении заболевания. При остром и поверхностном тромбофлебите проводят флебэктомию и тромбэктомию.
Медикаментозная терапия
Подразумевает прием лекарственных средств:
- Антикоагулянты местного и общего действия. АК предназначены для снижения вязкости крови. Из местных средств: гепариновая мазь, троксевазиновая мазь, гепатромбин. Инъекции гепарином: клексан, фраксипарин. Из непрямых антикоагулянтов – варфарин, синкумар. Эти препараты влияют на способность укорочения свертывания крови через гепатоцитарный барьер. Из пероральных препаратов – аспирин и его производные.
- Венотоники — средства для нормального поддержания тонуса венозных стенок. Самыми популярными являются: Венолайф, Флебодиа 600 и троксевазин капсулы.
- Противовоспалительные препараты: ибупрофен, диклофенак, Некст. Средства способствуют снятию болевых ощущений и устранению воспаления в очаге.
- Антибиотикотерапия для предупреждения инфекционного процесса.

- Инъекции гепарином в область нахождения тромба для его разжижения.
Кроме аптечных средств рекомендовано:
- соблюдать постельный режим при поднятой кверху конечности;
- создание покоя для пациента;
- диетическое питание, где исключена соль и душистый перец. Предпочтение отдавать продуктам с большим содержанием витамина К (зелень), пища не должна быть жареной, консервированной и копченой;
- обильное питье до 2 л ежедневно.
Компрессионное белье
Один из обязательных пунктов для лечения или предупреждения тромбофлебита – компрессионное белье. Чулки, гольфы, лосины и бандажи изготовлены из специального трикотажа, который облегает кожу ног, способствуя сжатию выступающих вен.
Белье представлено в двух оттенках: черное и бежевое. Приобрести его можно по доступной цене. Длина определяется локализацией тромбофлебита.
Например, при тромбозе вен голеней подойдут компрессионные гольфы.
Ношение лечебного белья можно заменить эластичным бинтом, которым притягивают нижние конечности.
Компрессионный трикотаж поддается стирке, не садится. Тканевая текстура позволяет коже дышать. Белье способствует снятию отека и болевого синдрома
Флебэктомия
Флебэктомия – это «выдергивание» пораженного кровеносного канала через небольшой прокол на коже. Применяется при варикозном расширении вен и тромбофлебите поверхностных сосудов.
Операция проводится поэтапно под общим наркозом.
Тромбэктомия
Операция по удалению тромба, путем вырезания кровяного сгустка, закрывающего просвет.
Проводится двумя способами: традиционным и эндоваскулярным.
Методы народной медицины
Для предупреждения недуга или его рецидивов в нетрадиционной медицине есть несколько методов:
Самым популярным является каштановая настойка: цветы конского каштана (около 100 г) заливают стольким же количеством крепкого алкоголя (спирт или водка).
Настаивают 21 день, процеживают. Настой используют как средство для растирания пару раз в сутки. В виде компресса применять нельзя, так как можно получить химический ожог.
Не меньшей популярностью пользуется алоэ вера или каланхоэ. Один лист растения перемалывают на мясорубке и заливают спиртом в том же количестве (соотношение 1:1). Через 2 недели средство готово к употреблению. Голени растирают единожды на ночь на протяжении 2-3 месяцев.
Целебная микстура для приема внутрь в целях разжижать кровь: вода 200 г + 2 ч. л. Уксуса яблочного + 2 ч. л. Жидкого меда. Тщательно перемешивают и употребляют по 25 г 4 раза в день. Курс терапии – 2 месяца.
Источник: venaprof.ru
Симптомы тромбоза глубоких вен голени, диагностирование и методы лечения
Тромбоз глубоких вен голени представляет состояние, возникающее вследствие закупорки суральных сосудов (т. е. глубоких вен голени) сгустком крови, в результате чего полностью или частично прекращается кровоток. Если тромб перекрывает кровообращение частично, то симптомы поражения развиваются медленно, но если отсутствует лечение, на сгустке постепенно оседают форменные элементы, что приводит к закупорке сосуда на большом протяжении.
Если тромб перекрывает кровообращение частично, то симптомы поражения развиваются медленно, но если отсутствует лечение, на сгустке постепенно оседают форменные элементы, что приводит к закупорке сосуда на большом протяжении.
Опасность патологии кроется в нарушении кровоснабжения мягких тканей голени, в частности мышечных волокон, что сопровождается снижением поступления питательных веществ к ним. К тому же сгустки могут отрываться и продвигаться по кровотоку. Особенно опасным является такое осложнение, как тромбоэмболия легочной артерии.
Как проявляется заболевание
Выраженность симптомов тромбоза глубоких вен голени различна у каждого пациента. У больных могут возникать такие симптомы:
- Отек одной ноги.
- Чувство онемения голени, ощущение ползания мурашек.
- Распирающая боль в голени, располагающаяся преимущественно по внутренней поверхности.
- Тяжесть в конечностях, усиливающаяся к концу дня.
- Побледнение и посинение кожи в месте поражения.

При длительном существовании глубокого тромбоза присоединяется воспаление и развивается тромбофлебит. В таком случае к вышеописанным симптомам добавляется покраснение и уплотнение кожи в очаге поражения, нарушается общее состояние, повышается температура тела до 38°С и более.
Нередко тромбоз глубоких сосудов голени возникает у лиц с сердечно-сосудистой патологией. Пациенты могут принимать отек конечности за симптомы заболеваний сердца, не обращаться к специалистам, пока тромб не нарастет и не вызовет выраженные признаки или, что гораздо опаснее, приведет к тромбоэмболии легочной артерии. Чтобы не допустить этого, человек должен помнить один главный симптом: сердечные отеки всегда локализуются с двух сторон, а поражение справа или слева сопровождает болезни кровеносных и лимфатических сосудов.
Так выглядит отек ноги.
Методы обследования
Начинается диагностика тромбоза с осмотра и опроса. Врач выявляет характерные симптомы патологии и визуально отмечает такие характерные признаки:
- Отек и глянцевость кожи голени.

- Синюшный или красный цвет пораженной голени.
- Похолодание конечности в сравнении со здоровой ногой.
- Расширение поверхностных вен голени вследствие перераспределения крови из глубоких суральных вен в большую подкожную вену (бпв).
Однако наличие всех этих симптомов еще не подтверждает диагноз на 100%. Для того чтобы определить характер, точную локализацию и протяженность тромбоза, используются различные дополнительные методы диагностики, основными из которых являются допплерография и ангиография.
Диагностика начинается с ультразвуковой допплерографии (УЗДГ) или допплероскопии (УЗДС). Методы позволяют определить характер кровотока и выявить наличие тромба. Допплерография – это неинвазивный метод диагностики, который позволяет выявить глубокий тромбоз, оценить его распространенность и состояние окружающих тканей.
Если ультразвуковая допплерография недоступна к использованию или же несет недостаточную информативность, используются другие методы диагностики, а именно ангиография или флебография, т.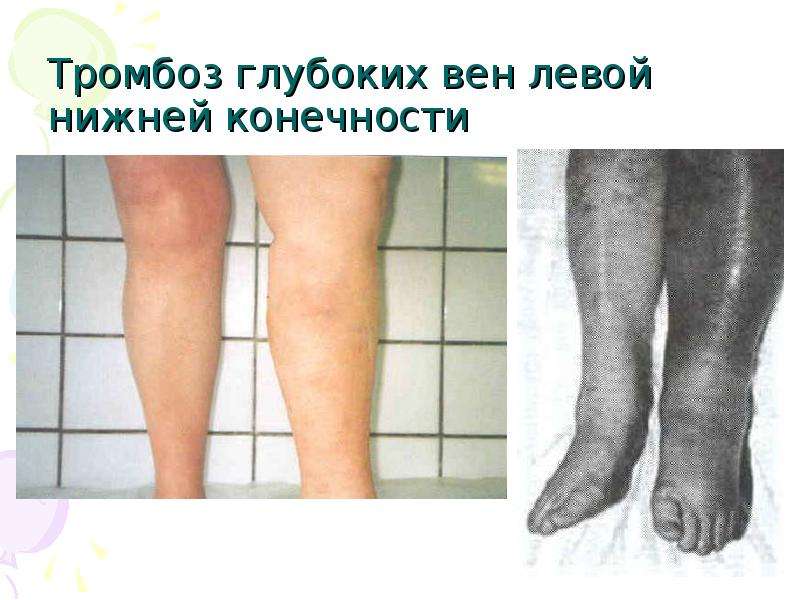 е. рентгенологическое исследование вен.
е. рентгенологическое исследование вен.
Так как сосуды не видны на рентгенограмме, для их визуализации вводится специальное контрастное вещество. Через некоторое время, необходимое для попадания контраста в глубокие сосуды, выполняется серия рентгеновских снимков. На таких фото хорошо определяются все необходимые характеристики патологии.
Для того чтобы определить характер, точную локализацию и протяженность тромбоза, используются допплерография и ангиография.
Кроме этого, обязательно берутся кровь и моча для диагностики общего состояния организма. Если есть симптомы, характерные для тромбоэмболии легочной артерии, проводится рентгенография легких.
Методы терапии патологии
Лечение тромбоза суральных вен проводится консервативным или оперативным способом, в зависимости от стадии патологии. Целью консервативной терапии является улучшение реологических свойств крови, т. е. повышение ее текучести, а также растворение тромба. Чаще всего врачи вначале пробуют провести медикаментозное лечение тромбоза, а уже при неэффективности – хирургическое вмешательство. К тому же все используемые препараты, если они не расплавляют образование полностью, то позволяют подготовить пациента к операции.
К тому же все используемые препараты, если они не расплавляют образование полностью, то позволяют подготовить пациента к операции.
Консервативное лечение тромбоза глубоких сосудов голени сводится к назначению прямых антикоагулянтов – препаратов, расплавляющих тромб. Также лечение проводится строго в стационаре под постоянным контролем специалистов для диагностики состояния жизненно важных систем организма. Через определенное время после начала приема лекарств пациенту вновь назначается УЗДС или ангиография. Сравнив прошлые диагностические фото, врач определяет, как изменился процесс и эффективно ли лечение.
В большинстве своем антикоагулянты – это высокоэффективные препараты, но они имеют достаточно много противопоказаний, что ограничивает их использование. Поэтому специалистам приходится использовать более медленные способы расплавления глубоких тромбов с назначением непрямых коагулянтов. Подобранная доза антикоагулянта должна приниматься пациентом и после купирования болезни в течение многих лет иначе высокий риск того, что симптомы тромбоза возникнут вновь.
Медикаментозное лечение тромбоза дополняется ношением компрессионных чулок, которые во время острого периода следует носить постоянно, а после купирования угрожающего состояния надевать периодически, но регулярно.
Компрессионный чулок для лечения тромбоза.
Срочное хирургическое вмешательство без проведения длительной медикаментозной подготовки показано, если по данным допплерографии или ангиографии определяется флотирующий тромб, т. е. образование, которое непрочно прикреплено к стенке и колеблется под действием кровотока. Это выполняется по той причине, что такой тромбоз чаще всего приводит к тромбоэмболии легочной артерии.
Оперативное вмешательство
Иногда консервативной терапии бывает недостаточно, и требуется операция. Хирургическое лечение поражения глубоких вен с целью реканализации может осуществляться двумя способами:
- Тромбэктомия. Данный вариант хирургии заключается в минимально-инвазивном изъятии сгустка. Хирург через прокол крупного сосудистого ствола под контролем специального оборудования вводит катетер и продвигает его к очагу.
 После врач захватывает тромб и удаляет его.
После врач захватывает тромб и удаляет его. - Установка кава-фильтра. Это приспособление представляет собой небольшой зонтик, устанавливаемый в нижнюю полую вену, по которой осуществляется отток крови из нижних конечностей. Кава-фильтр осуществляет роль ловушки для сгустков крови, не давая им попасть в легкие и мозг, и предупреждая развитие угрожающих жизни осложнений.
Установка кава-фильтра не обеспечивает реканализации пораженных глубоких вен голени, поэтому используется либо в комплексе с тромбэктомией или же при наличии небольших сгустков, которые хорошо сцеплены со стенкой.
Какое оперативное лечение подойдет конкретному человеку выбирает специалист, проанализировав все необходимые результаты диагностики. После успешно проведенного вмешательства врач дает рекомендации, которые необходимо выполнять, иначе тромбоз сосудов голени возникнет вновь.
Источник: ovenah.com
Тромбоз глубоких вен нижних конечностей
По современным представлениям тромбоз глубоких вен нижних конечностей (ТГВ) и его осложнение – тромбоэмболия лёгочной артерии (ТЭЛА) являются проявлениями одного заболевания – венозной тромбоэмболии./flebitis-5afb69cfc5542e003643f33a.jpg) Ежегодно в 25 странах Европы регистрируют более 680 000 случаев ТГВ, более 430 000 случаев ТЭЛА, более 540 000 человек погибают вследствие тромбоза глубоких вен. ТЭЛА является причиной примерно 10–12% всех смертей в стационарах. Нередко массивная ТЭЛА возникает внезапно и является первым проявлением тромбоза глубоких вен.
Ежегодно в 25 странах Европы регистрируют более 680 000 случаев ТГВ, более 430 000 случаев ТЭЛА, более 540 000 человек погибают вследствие тромбоза глубоких вен. ТЭЛА является причиной примерно 10–12% всех смертей в стационарах. Нередко массивная ТЭЛА возникает внезапно и является первым проявлением тромбоза глубоких вен.
Глубокие вены нижних конечностей располагаются между мышцами. По ним осуществляется основной отток крови, до 85-90%. По количеству их обычно шесть, и располагаются они рядом с соответствующими артериями. Глубокие вены связаны с поверхностными посредством перфорантных вен, которые по размерам небольшие, содержат клапаны. Количество клапанов в глубоких венах различно, их больше на голени, меньше на бедре. Самым узким местом является подколенная вена, так как в этой области нет других глубоких вен. Именно при ее тромбозах возникают наибольшие проблемы с венозным оттоком.
Причины тромбозов глубоких вен и факторы риска
Основная причина тромбозов глубоких вен — застой крови, травматические повреждения, склонность крови к гиперкоагуляции. Часто сгустки крови образуются в венах после переломов голени и бедра, особенно если методом их лечения является операция. Но даже и без операции можно предположить, что вены травмируются отломками костей, что вызывает воспалительные изменения стенки вены с присоединением локального тромбоза. Происходит сдавление сосудов излившейся кровью из места перелома. Известно, что при переломах костей голени в межмышечный массив может излиться до 1 литра крови, при переломах бедра до 1.5 литров.
Часто сгустки крови образуются в венах после переломов голени и бедра, особенно если методом их лечения является операция. Но даже и без операции можно предположить, что вены травмируются отломками костей, что вызывает воспалительные изменения стенки вены с присоединением локального тромбоза. Происходит сдавление сосудов излившейся кровью из места перелома. Известно, что при переломах костей голени в межмышечный массив может излиться до 1 литра крови, при переломах бедра до 1.5 литров.
После хирургического лечения других заболеваний на органах брюшной полости, грудной полости — возникают условия и причины для образования тромбов в венах.
Врождённые изменения венозной стенки сосудов или клапана, когда имеются дополнительные образования внутри сосуда, нити, хорды и т. п., которые изменяют ламинарное течение крови в этих местах. Диагностика таких причин тромбозов ещё очень редка, потому что для распознавания нужны суперсовременные УЗИ аппараты.
В группе риска развития тромбозов находятся лежачие больные, обезвоженные, переносящие большие операции, травмы, имеющие изначально хроническую венозную недостаточность, опухолевые процессы.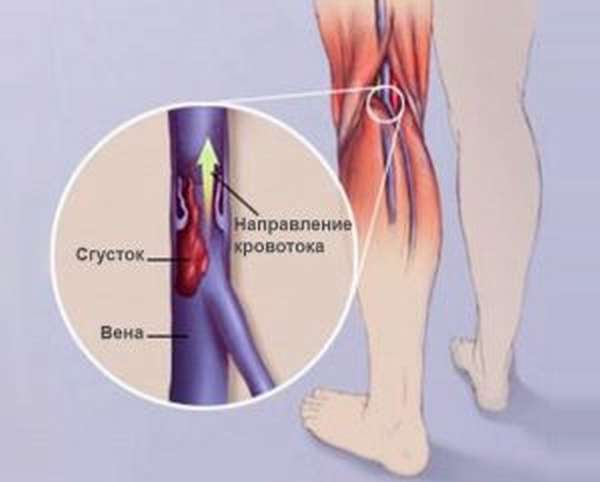
Наиболее частыми факторами риска и причинами тромбоза глубоких вен нижних конечностей являются хирургические вмешательства, травма и иммобилизация, они отмечаются у 50% всех пациентов. Примерно 20% случаев связано с онкологическими заболеваниями. Оставшиеся 30% составляют так называемые идиопатические тромбозы (с невыясненной причиной). Однако при систематическом поиске у больных с тромбозами у 25–50% из них могут определяться те или иные генетически обусловленные нарушения факторов свёртывающей системы крови – тромбофилии. Больные с наследственными и приобретёнными формами тромбофилий имеют чрезвычайно высокий риск получить тромбоз глубоких вен ног. Однако до первого венозного тромбоза тромбофилия обычно не диагностируются.
Тромбоз глубоких вен нижних конечностей (клинико-анатомические формы)
- Тромбоз глубоких вен голени
Жалобы на отёк стопы, боли и напряжение в икрах, болезненность при надавливании на икроножные мышцы. Если тромбоз не распространяется, то протекает почти бессимптомно. Иногда бывает тромбоэмболия мелких ветвей лёгочной артерии с кашлем и развитием воспаления лёгких (пневмонии). Лечение тромбоза вен голени можно проводить амбулаторно, под наблюдением флеболога с контрольными УЗИ исследованиями.
Иногда бывает тромбоэмболия мелких ветвей лёгочной артерии с кашлем и развитием воспаления лёгких (пневмонии). Лечение тромбоза вен голени можно проводить амбулаторно, под наблюдением флеболога с контрольными УЗИ исследованиями.
- Тромбоз подколенной вены
Имеет яркую клиническую картину. Сильный отёк и напряжение голени, вздутые подкожные вены, выраженная боль при ходьбе. Тромбоз подколенной вены очень опасен частыми тромбоэмболиями лёгочной артерии, поэтому лечение лучше проводить в условиях сосудистого стационара. Чаще всего проводится консервативная терапия антитромботическими препаратами (гепарин). Если у пациента была тромбоэмболия, то необходимо срочное хирургическое лечение — перевязка бедренной вены выше тромба.
- Клиника тромбоза глубоких вен бедра и подвздошно-бедренного сегмента (илеофеморальный флеботромбоз)
Отличается тяжёлым общим состоянием, выраженным отёком всей нижней конечности, сильными болями. Подкожные вены резко расширены, нога принимает синеватую окраску. При восходящем глубоком венозном тромбозе возможно тромбирование всего венозного русла с блоком венозного оттока и развитием венозной гангрены (синяя флегмазия), что сопровождается высокой летальностью. Нередко происходит тромбоэмболия лёгочной артерии с летальным исходом. Лечение илеофеморального флеботромбоза только в стационаре. При окклюзивном тромбозе возможно консервативное лечение, однако лучше тромб удалить, чтобы не развилась посттромботическая болезнь. При флотирующем тромбозе необходима срочное удаление тромба (тромбэктомия) инновационными методами. У онкологических больных можно установить кава-фильтр.
Подкожные вены резко расширены, нога принимает синеватую окраску. При восходящем глубоком венозном тромбозе возможно тромбирование всего венозного русла с блоком венозного оттока и развитием венозной гангрены (синяя флегмазия), что сопровождается высокой летальностью. Нередко происходит тромбоэмболия лёгочной артерии с летальным исходом. Лечение илеофеморального флеботромбоза только в стационаре. При окклюзивном тромбозе возможно консервативное лечение, однако лучше тромб удалить, чтобы не развилась посттромботическая болезнь. При флотирующем тромбозе необходима срочное удаление тромба (тромбэктомия) инновационными методами. У онкологических больных можно установить кава-фильтр.
- Тромбоз нижней полой вены
Наиболее опасное заболевание. Клинически проявляется тяжёлым общим состоянием, отеком обеих ног. Нередко развивается почечная недостаточность, кровь в моче. При тромбозе печёночного сегмента развивается печёночная недостаточность с исходом в синдром Бадда-киари.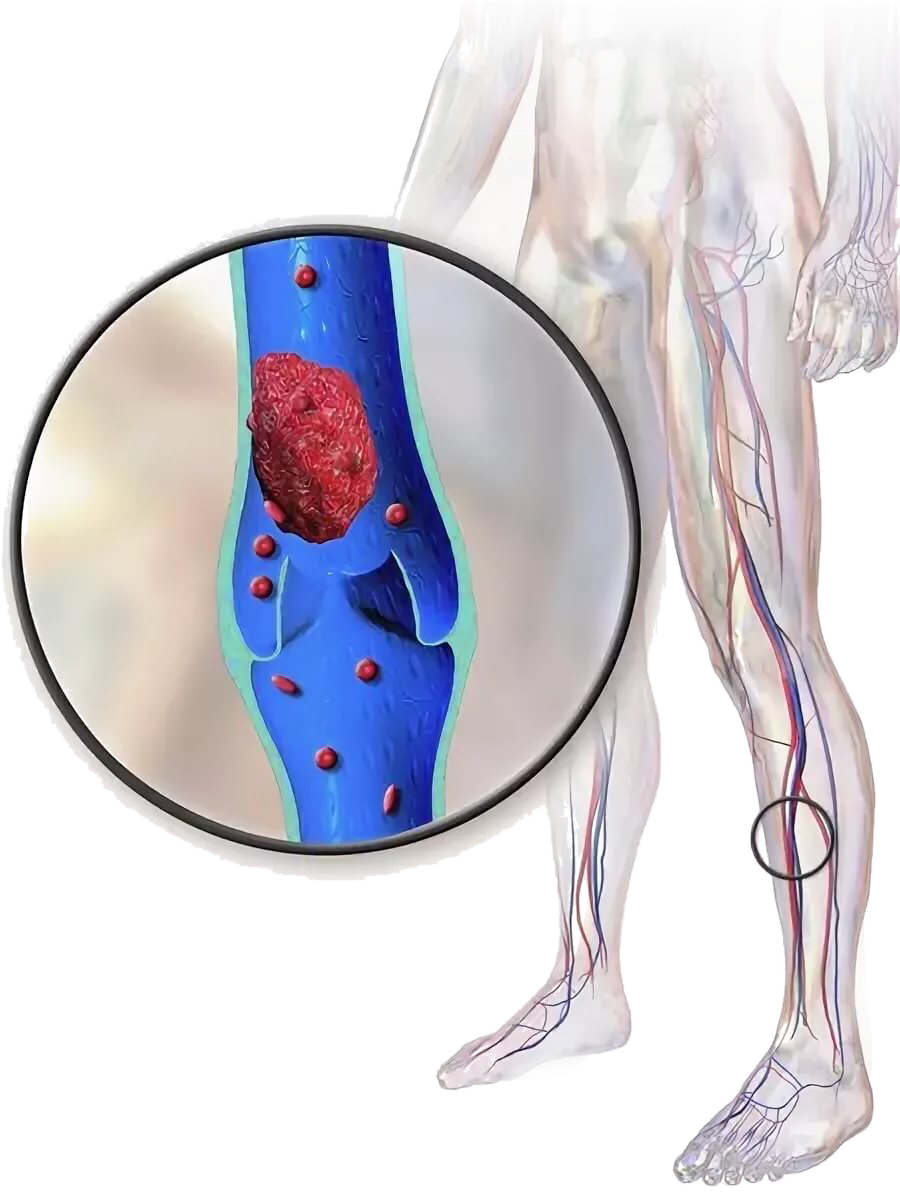 Лечение острого тромбоза нижней полой вены должно быть активным. Необходимо удалить тромботические массы, так как у выживших больных может развиться тяжёлый синдром нижней полой вены. Для этого хорошо использовать наши инновационные методы и системный тромболизис. Эффективность такого лечения
Лечение острого тромбоза нижней полой вены должно быть активным. Необходимо удалить тромботические массы, так как у выживших больных может развиться тяжёлый синдром нижней полой вены. Для этого хорошо использовать наши инновационные методы и системный тромболизис. Эффективность такого лечения
- Бессимптомные тромбозы
Следует сразу сказать, что существуют немые тромбозы, то есть совершенно бессимптомно протекающие. В этом кроется большая опасность. Проблема эта встаёт всё острее, ибо с расширением УЗИ обследования вен признаки бывшего ранее тромбоза находят всё чаще. По мнению некоторых флебологов, к пожилому возрасту большинство людей переносят такие бессимптомные тромбозы глубоких вен. По количеству они даже превышают те, которые доступны диагностике без применения ультразвуковых методов. Больной даже не чувствует проблем со здоровьем, а серьёзные осложнения наступают среди полного благополучия, в случае увеличения тромба и закрытия основных вен. Нередко, когда заболевание находят только после смерти больного от этих осложнений. С этой позиции, если нет признаков болезни, и вы находитесь в группе риска, выход один — надо направить все силы на профилактику.
Нередко, когда заболевание находят только после смерти больного от этих осложнений. С этой позиции, если нет признаков болезни, и вы находитесь в группе риска, выход один — надо направить все силы на профилактику.
Осложнения венозного тромбоза
Тромбоэмболия лёгочной артерии (ТЭЛА) — отрыв тромба из глубокой вены и перенос его в лёгкие. ТЭЛА вызывает тяжёлые осложнения в виде перегрузки сердца и сердечной недостаточности. В более простых случаях ТЭЛА вызывает гибель участка лёгкого с развитием пневмонии (инфаркт-пневмония). У больного развивается тяжёлая дыхательная недостаточность. Тромбоэмболия лёгочной артерии требует экстренной госпитализации в реанимационное отделение и проведение активного хирургического или тромболитического лечения.
Синяя или белая флегмазия — полная блокада венозного оттока из ноги, которая может привести к венозной гангрене или сердечной недостаточности из-за скопления большого количества крови в ноге с развитием циркуляторного шока. Лечение только хирургическое и очень активное. Своевременная помощь позволяет улучшить состояние у большинства больных. Нечасто после своевременного лечения тромбоза глубоких вен нижних конечностей развиваются симптомы венозной гангрены, но это осложнение нередко приводит к гибели пациентов.
Своевременная помощь позволяет улучшить состояние у большинства больных. Нечасто после своевременного лечения тромбоза глубоких вен нижних конечностей развиваются симптомы венозной гангрены, но это осложнение нередко приводит к гибели пациентов.
Восстановление после глубокого венозного тромбоза
Процесс восстановления нормальных размеров ноги длительный. Иногда отёк сохраняется на всю оставшуюся жизнь. С целью профилактики повторных тромбозов глубоких вен нижних конечностей назначается длительный приём специальных препаратов, снижающих свёртываемость крови. Это варфарин и его аналоги. При лечении варфарином необходим регулярный контроль над уровнем протромбина крови (МНО). Это доступно не всем амбулаторным больным из-за неудобств в результате постоянной необходимости ходить в поликлинику и сдавать анализ крови. В последнее время появились эффективные таблетированные препараты, не требующие такого сложного контроля, к ним можно отнести лекарство — ксарелто.
Приём непрямых антикоагулянтов может в несколько раз снизить возможность повторных тромбозов. В последнее время появилась возможность контролировать их приём с помощью аппарата для домашнего использования. Нужна лишь капля крови и анализ готов через несколько минут. При связи с лечащим врачом необходимость в частых посещениях поликлиники отпадает. Перенесённый тромбоз глубоких вен — повод для детального обследования внутренних органов на предмет онкологических заболеваний. Не следует думать, что пролежав в стационаре 3 недели, болезнь излечена. Посещения флеболога должны быть регулярными, особенно в ближайшее после выписки время.
В последнее время появилась возможность контролировать их приём с помощью аппарата для домашнего использования. Нужна лишь капля крови и анализ готов через несколько минут. При связи с лечащим врачом необходимость в частых посещениях поликлиники отпадает. Перенесённый тромбоз глубоких вен — повод для детального обследования внутренних органов на предмет онкологических заболеваний. Не следует думать, что пролежав в стационаре 3 недели, болезнь излечена. Посещения флеболога должны быть регулярными, особенно в ближайшее после выписки время.
Источник: angioclinic.ru
Тромбоз глубоких вен
Симптомы тромбоза глубоких вен проявляются комплексом признаков, которые свидетельствуют о резко возникшем нарушении венозного оттока, при этом приток артериальной крови сохраняется.
Вне зависимости от того, где именно локализируется тромбоз, у больного может наблюдаться цианоз и отек пораженной конечности, проявление распирающих болей, возрастание температуры кожи, которое проявляется локально. Человек может чувствовать, что подкожные вены переполнены, также боль может возникать по ходу сосудистого пучка.
Человек может чувствовать, что подкожные вены переполнены, также боль может возникать по ходу сосудистого пучка.
Для симптомов тромбоза глубоких вен не характерна скованность движений в суставах и изменение чувствительности. У большинства больных при тромбозе присутствуют признаки перифлебита и асептического флебита .
При поражении глубоких вен голени диагноз установить, как правило, наиболее сложно, так как клинические проявления данного заболевания особенно скудны. В общем болезнь может не вызывать опасений у больного, а иногда и у врача. Чаще всего в качестве симптома тромбоза глубоких вен голени проявляются только несильные болевые ощущения в мышцах икр, которые могут становиться более интенсивными в процессе ходьбы или при перемещении ноги в вертикальное положение. При наличии отека дистальных отделов конечности диагностирование заболевания облегчается. Как правило, отек появляется в области лодыжек. При тромбировании всех глубоких вен голени происходит сильное нарушение венозного оттока, следовательно, симптомы проявляются более выражено.
При тромбировании всех глубоких вен голени происходит сильное нарушение венозного оттока, следовательно, симптомы проявляются более выражено.
Симптомы, которые проявляются при тромбозе бедренной вены, зависят от того, насколько сужен просвет сосуда и распространены тромбы. В целом при данной форме заболевания проявляются более яркие симптомы. У больного увеличивается объем бедра и голени, появляется цианоз кожи, на голени и в дистальной части бедра имеет место расширение подкожных вен. Могут увеличиваться паховые лимфатические узлы, развивается гипертермия до 38 градусов.
Острый тромбоз глубоких вен отличается распространенностью и длительностью патологического процесса. При таком состоянии локализация тромбов наблюдается не только там, где повреждена стенка сосудов, но и в просвете сосуда. При этом отток крови блокируется.
Достаточно часто, примерно в 50% случаев, при развитии тромбоза глубоких вен кровь оттекает через коммуникантные вены в подкожные вены, следовательно, наблюдается бессимптомное течение тромбоза. О том, что человек перенес тромбоз, иногда свидетельствует наличие заметных венозных коллатералей внизу живота, на голени, бедре, в области тазобедренных суставов.
О том, что человек перенес тромбоз, иногда свидетельствует наличие заметных венозных коллатералей внизу живота, на голени, бедре, в области тазобедренных суставов.
Диагностика тромбоза глубоких вен
Диагностику тромбоза глубоких вен проводит специалист-флеболог. Изначально, после проведения опроса и осмотра пациента проводятся специальные жгутовые пробы с использованием эластичного бинта. Чтобы адекватно оценить особенности кровотока в глубоких венах, используется метод флебографии, дуплексного сканирования, а также проводится ультразвуковая диагностика вен ног. Для получения информации о состоянии микроциркуляции применяется реовазография нижних конечностей.
Лечение тромбоза глубоких вен
Проводя лечение тромбоза глубоких вен, следует обязательно учитывать его локализацию, распространенность, продолжительность болезни, а также степень тяжести заболевания.
Целью терапии тромбоза является несколько определяющих моментов. Прежде всего, важной задачей в данном случае является необходимость приостановить дальнейшее распространение тромбоза. Крайне важно при данном диагнозе предотвратить развитие тромбоэмболии легочных артерий, остановить развитие отеков, предотвращая тем самым вероятную гангрену и в дальнейшем — потерю конечности. Не менее важным моментом следует считать восстановление проходимости вен с целью избегания появления посттромбофлебитической болезни. Также важно не допустить проявление рецидивов тромбоза, сказывающихся негативно на прогнозе заболевания.
Крайне важно при данном диагнозе предотвратить развитие тромбоэмболии легочных артерий, остановить развитие отеков, предотвращая тем самым вероятную гангрену и в дальнейшем — потерю конечности. Не менее важным моментом следует считать восстановление проходимости вен с целью избегания появления посттромбофлебитической болезни. Также важно не допустить проявление рецидивов тромбоза, сказывающихся негативно на прогнозе заболевания.
Для проведения консервативного лечения тромбоза глубоких вен больного желательно помещать в специализированное отделение стационара. До проведения полного обследования он должен строго придерживаться постельного режима. При соблюдении постельного режима пораженную тромбозом конечность следует обязательно держать в возвышенном положении. Если отсутствует возможность всестороннего и полного обследования больного, ему назначают антикоагулянты, а также используют локальную гипотермию по ходу проекции сосудистого пучка.
В некоторых случаях целесообразным будет использование эластических бинтов, однако принимать решение об их применении должен только лечащий врач.
Лечение тромбоза глубоких вен медикаментозными средствами предполагает назначения трех основных групп препаратов. Во-первых, это антикоагулянты, во-вторых, фибринолитики и тромболитики, в-третьих, дезагреганты.
Для предотвращения проявления новых тромбов больному, как правило, назначается гепарин, после чего ему предписывают прием «мягких» антикоагулянтов (варфарин) на срок около шести месяцев. С целью отслеживания состояния свертываемости крови больному необходимо регулярно проводить коагулограмму.
На процесс лечения тромбоза глубоких вен с использованием варфарина может повлиять лечение другими препаратами разных сопутствующих болезней. Не следует без одобрения врача применять противовоспалительные, а также обезболивающие препараты, которые могут повлиять на свертываемость крови. Также важно согласовать с врачом прием антибиотиков, пероральных противодиабетических средств.
Также важно согласовать с врачом прием антибиотиков, пероральных противодиабетических средств.
Важно учесть и тот факт, что прием тромболитических препаратов имеет должный эффект исключительно на ранних стадиях тромбоза. На более поздних стадиях применения данного вида препаратов представляет определенную опасность ввиду вероятной фрагментации тромба и последующей тромбоэмболии легочной артерии.
Если нарушения в пораженной конечности очень яко выражены, больному назначается проведение тромбэктомии. Данный метод предполагает хирургическое удаление из вены тромба. Такую операцию проводят только тогда, когда существуют опасные для жизни пациента осложнения тромбоза глубоких вен.
Источник: medside.ru
Симптомы и лечение тромбоза глубоких и поверхностных вен голени
Вены нижних конечностей – крупные сосуды с прочной стенкой, обеспечивающие движение крови от ног к сердцу. Они имеют хорошо развитую систему клапанов. Если по каким-то причинам происходит воспаление венозной стенки, нарушается движение крови. В результате этого может развиться тромбоз глубоких вен голени, сопровождающийся выраженным болевым синдромом.
Если по каким-то причинам происходит воспаление венозной стенки, нарушается движение крови. В результате этого может развиться тромбоз глубоких вен голени, сопровождающийся выраженным болевым синдромом.
Суть патологии
Венозный тромбоз – это образование сгустков крови на внутренней поверхности сосудистой стенки. Сгустки прикрепляются к эндотелию, затрудняя кровоток. В результате развивается венозная недостаточность нижних конечностей. Если одновременно начинается воспаление сосудистой стенки, такое состояние называют тромбофлебитом.
Код патологии по МКБ-10 – I80.
Причины
Для возникновения венозного тромбоза необходима совокупность нескольких факторов, которую называют триадой Вирхова:
- Нарушение кровотока. Возникает вследствие избыточного веса, варикозного расширения вен, ношения тесной одежды и обуви;
- Воспаление венозной стенки. Это бывает при повреждении сосудов, наличии хронических очагов инфекции в организме;
- Нарушение свёртываемости крови.
 Повышенная свёртываемость наблюдается при беременности, некоторых заболеваниях сердца и печени.
Повышенная свёртываемость наблюдается при беременности, некоторых заболеваниях сердца и печени.
Повышается риск развития тромбоза глубоких вен при наличии наследственной предрасположенности, неправильного питания, гиподинамии, обезвоживания.
Вены голени подвержены тромбозу в большей степени, чем вены других участков ног. Отмечено, что левая конечность страдает чаще, чем правая. В большинстве случаев заболевают женщины – причиной этому становится влияние эстрогенов, гормональных контрацептивов, беременности.
Как развивается
Тромбоз суральных вен голени развивается под влиянием совокупности причинных факторов. На поврежденную венозную стенку оседают тромбоциты. Вследствие нарушения свертывающей системы крови происходит выпадение нитей белка фибрина. Это приводит к уплотнению сгустка крови. Так образуется тромб.
Симптомы
Тромбоз может возникать как в глубоких, так и в поверхностных сосудах конечностей. Признаки при этих двух формах будут различаться. Выделяют острое и хроническое течение тромбофлебита. Симптоматика более выражена при остром течении.
Выделяют острое и хроническое течение тромбофлебита. Симптоматика более выражена при остром течении.
Тромбоз глубоких вен
При тромбозе вен голени, расположенных глубоко, общая симптоматика преобладает над местной. Симптомы тромбоза глубоких вен голени выглядят следующим образом:
- Нарушение общего состояния – лихорадка, ломота в теле, состояние утомления;
- Интенсивные боли в ногах распирающего характера;
- Отек и покраснение кожи голеней, сопровождающиеся повышением местной температуры.
Сами измененные сосуды не видны, так как они расположены глубоко под мышцами голени. Тромбоз практически всегда сочетается с тромбофлебитом глубоких вен голени, то есть с воспалительным процессом. Он и вызывает нарушение общего состояния.
На фото человека с тромбозом вен голени видно, что нога увеличена в размере, стопа отечна, кожа бледная. Человек будет жаловаться на повышенную утомляемость, ощущение ползания мурашек, онемения конечности. При ходьбе быстро возникает усталость, боли в ногах.
Глубокий тромбоз может привести к опасному для жизни осложнению. При отрыве тромба от сосудистой стенки он с током крови быстро достигает легочной артерии. Закупорка этого сосуда может привести к смерти в течение 5-10 минут.
Тромбоз поверхностных вен
При образовании тромбов в поверхностных венах голени наблюдается их локальное уплотнение и расширение. Вены напоминают бусы или четки. Если присоединяется воспалительный процесс, венозная стенка становится болезненной, кожа вокруг краснеет и слегка отекает. Общее состояние практически не страдает.
Из субъективных симптомов отмечается повышенная утомляемость, чувство тяжести в ногах.
Диагностика
Установить диагноз глубокого тромбоза вен голени можно на основании клинической картины в сочетании с результатами инструментального обследования. Применяются следующие методы:
- Допплерография, дуплексное сканирование вен обеих голеней;
- Компьютерная или магнитно-резонансная томография;
- Ангиография.

Эти методы позволяют определить степень проходимости венозного русла, количество и расположение тромбов. Лабораторная диагностика имеет вспомогательное значение — определяет нарушение свёртываемости крови.
Методы лечения
Для лечения тромбофлебита голени применяют консервативные и хирургические методы. Поверхностный тромбоз суральных вен нижних конечностей лечат амбулаторно, при поражении глубоких вен требуется госпитализация. Пациенту рекомендуется постельный режим минимум на семь дней – это необходимо для профилактики осложнений из-за движения тромбов.
Консервативные
Основу консервативного лечения составляет приём лекарственных средств от тромбов в сосудах. Используются препараты, способствующие восстановлению сосудистой стенки и нормализующие свёртываемости крови:
- Гепарин. Это прямой антикоагулянт, который быстро понижает свёртываемость, способствуя разжижению крови, и является профилактикой образования новых тромбов. Назначают подкожно, дозировка определяется индивидуально. Во время лечения необходимо регулярно контролировать коагулограмму;
- Варфарин. Непрямой антикоагулянт, также разжижающий кровь. Принимают внутрь, дозировка определяется индивидуально;
- Стрептокиназа. Тромболитическое средство, применяемое при остром тромбозе с полной закупоркой сосуда. Препарат растворяет тромб, вводится внутривенно капельно;
- Инфузионные растворы. Реополиглюкин, Рефортан уменьшают вязкость крови, препятствуют слипанию тромбоцитов. Вводят внутривенно капельно;
- НПВС (Нестероидные противовоспалительные средства) – Диклофенак, Мелоксикам. Обладают противовоспалительным и обезболивающим действием. Назначают в таблетках для приёма внутрь.
Данные препараты показаны при остром тромбофлебите или тромбозе. В последующем человеку назначают средства с венотоническим действием – Детралекс, Флебодиа. Они способствуют восстановлению и укреплению сосудистой стенки.
Из немедикаментозных методов применяют компрессионный трикотаж. К нему относятся эластичные бинты, которыми забинтовывают ноги от ступней до колен. Вместо бинтов можно использовать специальные гольфы. Компрессионный трикотаж укрепляет стенку вен, уменьшает отеки и боли в голенях. Его нужно носить ежедневно, снимая только на ночь.
Применение народных средств при тромбозе носит вспомогательный характер. Используют растения, содержащие дубильные вещества, эфирные масла, гликозиды.
Хирургические
Оперативное вмешательство показано при остром тромбофлебите, нарастающем болевом синдроме, высоком риске отрыва тромба. Применяется несколько видов оперативного вмешательства:
- Операция Троянова-Тренделенбурга. Применяется при образовании тромбов поверхностных вен. Подкожная вена прошивается металлическими скобками — кровоток сохраняется, но тромб не проникает в глубокие вены;
- Кава-фильтр. В нижнюю полую вену устанавливается специальный фильтр, разрушающий тромбы;
- Тромбэктомия. Хирург через небольшой прокол вводит катетер в вену и извлекает тромб.
Операции противопоказаны при декомпенсированных заболеваниях сердца, острых инфекциях.
Профилактика
Прогноз болезни зависит от своевременности обращения за медицинской помощью. У большинства пациентов прогноз благоприятный. Среди осложнений наиболее опасным является тромбоз легочной артерии.
Профилактика тромбоза вен заключается в соблюдении ряда мероприятий:
- Активный образ жизни;
- Употребление достаточного количества жидкости;
- Регулярная гимнастика;
- Здоровое питание;
- Применение компрессионного трикотажа;
- Курсовой прием венотоников.
Тромбоз – заболевание непредсказуемое. Оно может длительно протекать бессимптомно, и внезапно привести к серьезным осложнениям. Поэтому необходимо выполнять профилактические мероприятия и регулярно проходить медицинское обследование.
Источник: nogivnorme.ru
Тромбоз глубоких вен нижних конечностей: симптомы, лечение и реабилитация
Тромбоз глубоких вен в нижних конечностях – весьма распространенное заболевание. Это образование тромбов в нижних конечностях в просвете глубоких вен. Опасность этой болезни в том, что она нередко встречается у абсолютно здоровых людей.
За последние десятилетия увеличилось число пациентов, страдающих тромбозом, о чем свидетельствует возрастание количества операций.
Тромбоз глубоких вен – болезнь, вследствие которой образуются тромбы в глубоких венах. Самой распространенной формой является тромбоз нижних конечностей. Развитие происходит бессимптомно, а последствия – крайне тяжелые.
Осложнения вследствие варикоза
При варикозе распространенными осложнениями считаются флебит, тромбоз и тромбофлебит.
Тромбоз является следствием развития тромбофлебита. Тромбофлебит — это образование сгустков крови в венах с их последующим воспалением.
Поскольку тромбоз возникает, в основном, в икроножной мышце, то наиболее ярко выраженными его признаками являются резко появившаяся отечность лодыжки и кажущееся расширение икроножных мышц.
Нередки случаи, когда болит одна нога при поражении тромбозом другой. По статистике тромбоз чаще поражает левую ногу.
Протекание болезни и ее опасность
Под тромбозом подразумеваются процесс, вследствие которого внутри кровеносного сосуда свертывается кровь, из-за чего нарушается кровоток. При тромбозе вен, в их полости образуются тромбы или кровяные сгустки, которые затрудняют нормальное движение крови.
Образование тромба на стенке вены вызывает воспаление, что приводит к созданию других тромбов.
Тяжелые формы тромбоза, при которых перекрываются глубокие вены и крупнейшие коллатеральные ветви приводят к флегмазии. Признаком флегмазии считается отек всей конечности с нарушением микроциркуляции в тканях.
Самым тяжелым осложнением тромбоза вен считается венозная гангрена, при ней необходима ампутация ноги.
Тромбоз нижних конечностей может протекать без каких-либо симптомов. Так бывает при частичном перекрытии тромбом просвета вены и не вызывающего внезапной проблемы с оттоком.
Эти тромбы довольно опасны, поскольку могут попасть в легкие. Это грозит тромбоэмболией легочной артерии (ТЭЛА).
Следует понимать, что при осмотре врач может только предположить у пациента тромбоз вен. А точный диагноз можно выяснить лишь после ультразвукового исследования сосудов.
Симптомы и признаки заболевания
Симптомы тромбоза вен нижних конечностей не всегда можно выявить легко и сразу. Это связано с восстановлением через перфорантные вены частично нарушенного оттока крови.
В основном симптомы болезни появляются внезапно, но бывают нечетко выраженными.
Характерна боль в нижней конечности, усиливающаяся при физической нагрузке. Позже появляется отек больной конечности, чувство распирания и тяжести. Кожные покровы чуть ниже места тромбоза бледнеют, часто кожа становиться глянцевой и приобретает синюшный оттенок.
Через 1-2 суток после появления тромбоза четко проступают увеличенные поверхностные вены под кожей.
Главные признаки тромбоза:
- отек в области поврежденной ноги;
- распирающего характера боль, сильно усиливающаяся при изменении положения или нагрузке;
- меняется цвет кожи.
Классификация болезни
Тромбозы бывают:
- тромбоз поверхностных вен нижних конечностей — измененных или не измененных варикозно;
- глубоких вен нижних конечностей.
По прикреплению тромба к стенке вены:
- При пристеночном часть тромба сростается с веночной стенкой, но есть просвет, по которому поступает кровь.
- При окклюзивном просвет сосуда полностью закрыт. Впоследствии тромб прирастет к веночной стенке.
- Смешанный вид- тромб может попасть и в восходящий, и в нисходящий сосудистые сегменты.
- При флотирующем тромбозе тромб может быть до 20см в длину. При попадании в более мелкий сосуд может случиться окклюзия.
- Мультифокальный – в организме в разных местах образуются тромбы.
Острый тромбоз нижних конечностей – это болезнь, образовывающая тромб в венозном русле, отток крови нарушается и есть асептическая воспалительная реакция.
При илеофеморальном венозном тромбозе усиливается поверхностный венозный рисунок и сглаженность паховой складки. Напряженность мягких тканей голени, блестящие кожные покровы.
Общее состояние больных значительно ухудшается. Отличительным видом подвздошно-бедренного тромбоза считается «синяя флегмазия». Пульсацию периферических артерий нельзя определить, а это чревато развитием венозной гангрены.
Причины тромбоза (триада Вирхова)
Для образования тромба в вене нужны условия, называющиеся триадой Вирхова:
- изменение кровяного состава;
- замедление кровяного тока;
- повреждение стенки сосудов.
ТГВ возникает, когда естественный процесс свёртывания крови вступает в силу не вследствие повреждения, а при нормальных условиях сосудистой стенки.
Провоцирующие факторы и неспецифические причины
Спровоцировать развитие болезни может потребность длительно не менять положения тела. В таком случае, замедляется кровоток, снижается мышечный тонус, кровь оттекает к сердцу в неадекватном режиме, что и становится причинами тромбоза.
Какие основные виды компрессионного белья при варикозе существуют и как выбрать подходящую модель в каждом конкретном случае читайте в нашей статье.
Какой массаж рекомендуют врачи при варикозном расширение вен? Что такое lpg массаж при варикозе и зачем его делают? Ответы на эти и многие другие вопросы вы можете найти здесь.
Провоцирующими факторами считают:
- возраст;
- беременность и рождение ребёнка;
- некоторые большие операции;
- сниженная активность при автомобильных путешествиях, длительном постельном режиме и т.п;
- ожирение;
- механические повреждения с разрывом кровеносных сосудов;
- специфические лекарственные препараты;
- курение.
Среди неспецифических причин, способствующих тромбозу вен, имеются системные нарушения, к примеру, шоковое состояние, ДВС синдром, венозный стаз из-за врожденных аномалий сосудов с сопровождающей их гипотонией.
Диагностические методики
Диагностика различных заболеваний сосудов проводится путем инвазивных и неинвазивных методов:
Комплекс лечебных процедур
Итак, как предлагает лечить тромбоз нижних конечностей современная медицина?
При определении диагноза проводится следующее тромбоза вен нижних конечностей:
- медикаментозная терапия с использованием антикоагулятивных препаратов, понижающих факторы сворачиваемости крови;
- введение растворяющего тромб вещества в вену;
- удаление тромба хирургическим путем;
- установка кава-фильтров в вене.
Консервативное лечение
Главными целями консервативного лечения является пресечение последующего тромбообразования, устранение воспалительного процесса и прикрепления тромба к стенкам сосуда, а также воздействия на тканевой обмен.
Врач при медикаментозном лечении назначает пациенту антикоагулирующие препараты, снижающие свертываемость крови и уменьшающие риск повторного образования тромбов. Самым распространенным препаратом является гепарин и его производные.
Хирургия
Оперативному вмешательству подлежат лишь флотирующие тромбы. При тяжелых видах венозного тромбоза нижних конечностей, провоцирующих риск возникновения некроза тканей, уместно удаление тромба операционным путем.
Эта операция — венозная тромболэктомия. В местах опасных флотирующих тромбов для этого имплантируются кава-фильтры. Такой метод выручает людей, которым нельзя применять антикоагулянты.
Вместе с тем тяжелое состояние пациентов, обусловленное характером и масштабами первичного хирургического вмешательства, позволяет пользоваться этой процедурой не в каждом случае.
Методы и техника хирургических операций у таких больных являются предметом дискуссий.
Одни врачи придерживаются бедренного доступа к магистральным венам. Другие предпочитают комбинированный доступ, т.е. сочетание бедренного и лапаротомного доступа к нижней полой вене. Степень оперативного вмешательства у пациентов с тромбозом нижних конечностей зависит от степени поражения глубоких вен, состояния больного и т.д.
Реабилитация после операции
На протяжении нескольких месяцев после болезни применяют непрямые антикоагулянты под контролем показателя свертываемости. Пациент после перенесенного тромбоза глубоких вен переходит в совсем другое патологическое состояние — посттромбофлебитическая болезнь (ПТФБ). э
Болезнь отличается развивающимися трофическими нарушениями кожи и хронической венозной недостаточностью, что требует реабилитационной программы.
Реабилитационная программа:
- социальная адаптация и сохранение привычного уровня жизни;
- профилактика повторного заболевания.
- предотвращение развития ПТФБ и компенсирование венозного оттока.
Осложнения заболевания
Редко окклюзионное ТГВ осложняется венозной гангреной.
В больной конечности скапливается до 4-5л плазмы, из-за чего резко понижается артериальное давление, наступает шоковое состояние, которое может привести к смерти пациента.
Возможны так же следующие осложнения:
- болевая белая флегмазия вследствие спазма артерий, расположенных рядом с тромбированной веной. Трудно отличить состояние от острого нарушения артериального кровообращения;
- болевая синяя флегмазия: практически весь отток крови перекрыт из-за окклюзии подвздошных и бедренной вен, может возникнуть гангрена;
- гнойное расплавление тромба: с формированием абсцесса при остром тромбофлебите;
- ТЭЛА, отличающаяся резким нарушением внешнего дыхания и кровообращения, а при перекрытии малых ветвей – симптомами развития геморрагического инфаркта лёгкого.
Профилактически меры
Меры профилактики при тромбозе вен нижних конечностей:
- здоровый образ жизни;
- отказ от табачных изделий;
- контроль уровня холестерина;
- компрессионные чулки;
- контроль сахарного диабета;
- сокращение перорального приема контрацептивов;
- отказ от высоких каблуков;
- контрастный душ.
Профилактические процедуры:
- выполнение легких физических упражнений, улучшающих тонус мышц пострадавших конечностей и кровоток в венах;
- употребление антикоагулянтов до или после операции;
- ношение компрессионных изделий;
- эластичные бинты, не допускающие в нижних конечностях нарушения кровотока.
Обращайте внимание на знаки, которые дает вам ваше собственное тело. При первых признаках болезни следует обратиться к врачу. Придерживайтесь советов врачей, так как тромбоз вен – весьма распространенное и опасное заболевание.
Видео: Как лечить тромбоз
Тромбофлебит глубоких вен нижних конечностей симптомы лечение
Тромбофлебит – это воспалительное заболевание сосудов венозной системы, возникающее из-за формирования тромба (кровяного сгустка) в просвете вены. На начальной стадии, когда воспалительные изменения выражены незначительно, заболевание называют флеботромбозом (тромбоз вен без воспаления).Тромбофлебит может развиваться как в глубоких, так и в поверхностных венах. Чаще – в поверхностных венах конечностей. Такую форму заболевания называют поверхностный тромбофлебит.
К развитию данного заболевания может привести любая травма сосуда. Так как вены не имеют собственных мышечных структур, формирующиеся в них тромбы не отрываются и продолжают развиваться в поверхностных сосудах, вызывая продолжительное нарушение кровообращения на отдельном участке конечности.
При тромбозе глубоких вен, залегающих в толще мышечной ткани, при перепадах давления тромбы могут отрываться от стенки сосуда и закупоривать мелкие сосуды в других частях тела (мозг, легкие, сердце). В этом случае тромбоз становится причиной тяжелого осложнения – эмболии, которое может стать причиной смерти больного.
Интересные статьи:Причины тромбофлебита глубоких вен нижних конечностей
Современная наука может многое. Но чтобы предотвратить развитие заболевания и лечение прошло эффективно, следует знать причины тромбофлебита глубоких вен нижних конечностей. Только установив источник можно говорить об адекватности принимаемых мер, купирующих не только последствия, но и первопричину.
Основным источником патологии является три критерия, известных как «Триада Вирохова»:
- Уровень свертываемости крови значительно выше нормы;
- Ухудшение состояния стенок сосудистой системы;
- Застойные явления и замедление кровотока.
При этом стоит отметить, что существуют категории людей, у которых риск развития подобного заболевания значительно выше:
- С возрастом вероятность сосудистой патологии возрастает;
- Сложные переломы в анамнезе;
- Период беременности и непосредственно родовспоможение. Особенно это касается женщин, прошедших через кесарево сечение;
- Частые и продолжительные поездки и перелеты, особенно со сменой климатических зон;
- Обширные полостные операции;
- Оперативное вмешательство на суставах;
- Инфекционное поражение организма;
- Вредные привычки в виде приема никотина, алкоголя, наркотиков;
- Прием ряда лекарственных средств, которые оказывают воздействие на показатель свертываемости;
- Современные продукты питания, богатые стабилизаторами, красителями, консервантами, генетически модифицированными веществами и так далее;
- Продолжительное обездвиживание, например, постельный режим;
- Проблемы в функционировании сердечно – сосудистой системы;
- Склонность организма к аллергическому ответу на внешний раздражитель;
- Если профессиональная деятельность или образ жизни предполагает продолжительное пребывание на ногах;
- Сидячая работа, когда кровеносные сосуды тыльной части бедра подвергаются длительному прессингу.
Симптомы и признаки
тромбофлебита глубоких вен нижних конечностей
В большинстве случаев болезнь начинается остро, симптомы развиваются за несколько часов. Чем выше расположен воспаленный участок вены, и чем он обширнее, тем тяжелее протекает заболевание: больше выражен отек, сильнее боли и тем выше опасность осложнений.
| Симптом | Его проявления | Механизм развития |
| Распирающие боли в ногах | Чувствуется тяжесть, ноющая боль и чувство переполнения в больной ноге. Боли в икрах усиливаются при движении ноги в голеностопном суставе. | Воспаление в вене распространяется на чувствительные нервные волокна, которые проходят вдоль сосудов. |
| Отеки нижних конечностей | Пораженная нога отекает на тыльной стороне стопы и на лодыжке. Если надавить пальцем над костью, то на коже несколько секунд остается углубление. | Кровь плохо оттекает из конечности, переполняя ее сосуды. Жидкая составляющая крови выходит сквозь стенки капилляров и скапливается в ткани, заполняя промежутки вокруг клеток. |
| Боль при прощупывании пораженной вены | Если вы будете прощупывать больной участок, то обнаружите, что неприятные ощущения возникают по ходу вены. При надавливании на нее боль усиливается. Но этот симптом появляется не у всех больных из-за глубокого расположения вены. | Воспаление распространяется по вене, охватывая окружающие ткани, богатые нервными окончаниями. |
| Синюшность кожи | Изменение цвета кожи на обширных участках, а не только по ходу вены. Появляется синюшный оттенок. | Синюшность связана с тем, что происходит застой крови в расширенных кровеносных капиллярах. Появление синеватого оттенка связано с тем, что в єритроцитах содержится много ненасыщенного кислородом гемоглобина. Кровообращение в участках кожи нарушается, что часто приводит к появлению трофических язв. |
| Местное повышение температуры | Кожа над воспаленной веной становится горячая на ощупь. На остальных участках кожа становится бледной и холодной из-за нарушения кровообращения в конечности. | Воспаление вызывает усиленный обмен веществ в клетках, и они при этом вырабатывают больше тепла. |
| Набухание поверхностных вен | Под кожей становятся хорошо видны поверхностные вены. | Из-за того, что нарушен кровоток по глубоким венам, большая часть крови перераспределяется в поверхностные. Этот дополнительный объем вызывает переполнение сосудов. |
| Повышение температуры до 38С. | Подъем температуры сопровождается ознобом | Повышение температуры тела – защитная реакция организма на воспаление. Повышенная температура активирует работу иммунитета и усиливает приток крови к больному участку. |
Диагностика при тромбозе глубоких вен нижних конечностей
Ведущим методом диагностики тромбоза является дуплексное сканирование. Рентгеноконтрастную флебографию используют при сомнениях в дуплексном исследовании и при локализации тромбов выше паховой складки. Достоверность его там выше, чем УЗИ. В вену пациента вводится специальное контрастное вещество и вены смотрят с помощью рентгена. Это позволит определить четкое место положения тромба.
В сомнительных случаях назначают МР- или КТ- ангиографию.
Уровень Д-димера крови подтверждает сам факт наличия тромбоза (он повышен).
Тромбоз в венах может быть таким, что перекрывает полностью ток крови и плотно прижимается, «прирастает» к венозной стенке, и тогда называется окклюзионным. Опасности отрыва тромба при этом нет. При свободном токе крови и наличии пристеночных наложений при дуплексном сканировании, не перекрывающих венозный просвет, говорят о пристеночном тромбозе. Он также неопасен. В случае, когда имеется головка тромба, свободно омываемая кровью с четырех сторон, тромбоз называется флотирующим, такой тромб весьма опасен развитием тромбоэмболии. Первый вид может перейти во второй, если продолжается рост тромба вверх при недостаточном лечении. Переход второго вида в первый может быть либо после отрыва флотирующей головки, либо после прирастания ее к стенке вены.
При подозрении на развитие осложнений, в частности тромбоэмболию легочной артерии, проводят рентгенологическое исследование легких, в частности сцинтиграфию с радиоактивным маркером. Только при проведении радионуклидной сцинтиграфии легких и выявлении тромбоза глубоких вен при проведении УЗДГ (ультразвуковой допплерографии) можно подтвердить диагноз тромбоэмболии легочной артерии. Также дополнительно могут быть назначены ЭКГ и ЭХОКГ. При развитии коллаптоидной реакции (выраженного снижения артериального давления ниже нормы с потерей сознания) при массивной тромбоэмболии все вышеперечисленные исследования и дальнейшее лечение проводятся только в стационаре в срочном порядке.
Методы лечения тромбофлебита глубоких вен нижних конечностей
Чтобы правильно выбрать, как лечить, необходимо выявить источник дисфункций в организме. Для тромбофлебита конечностей важно состояние сосудов, степень образования тромба и его дислокация, характер воспаления. Исследования проходят с применение рентгена, узи, дуплексное сканирование, может быть назначено ЭКГ и некоторые другие мероприятия, направленные на изучение точного состояния пациента.
Достаточно часто лечение предполагает госпитализацию и прием специальных лекарственных препаратов, проведение медицинских процедур, в ряде случае операционное вмешательство. Есть восстановительные процедуры, когда допускается воспользоваться народными средствами. Это могут быть мази, отвары, чтобы минимизировать посттромбофлебитический синдром. Обязательное условие – диета.
Так как тромб может перейти во флектирующую стадию, когда он начинает передвигаться по сосудам, то в первую очередь предотвращается вероятность этого явления. В особо запущенных случаях проводится операция, предполагающая различные действия, начиная с ликвидации сгустившей массы, перетягивания вен и заканчивая внедрением имплантата.
При своевременном обращении к специалисту избавление от тромбофлебита может пройти с применением следующих мероприятий:
- Прием антикоагулянтов, которые регулируют свертываемость крови.
- Анальгетики или другие препараты, чтобы снять болевой синдром.
- Употребление средств для снятия воспаления, предотвращения новых образований, укрепления сосудов;
- Постоянное узи для контроля расположения и состояния тромба, необходимое для предотвращения его отрыва.
- При необходимости антибиотики.
- Диета. Рацион питания очень важен не только во время основного лечения, но пос
тромб в ноге (тромбоз глубоких вен) симптомы, анализы, диагностика и лечение
Сгустки крови — это сгустки крови, которые из жидкого состояния стали твердыми. В норме тромбы в норме. Например, когда вы получаете рану, сгусток крови образует струп на месте поражения. Это останавливает кровотечение. Однако , когда в венах вашего тела образуются тромбы (называемые тромбом), это может быть очень опасно.
Когда сгусток крови образуется в области голени / бедра / паха, сгусток называется тромбозом глубоких вен или ТГВ.Этот тип сгустка может мешать кровотоку и вызывать серьезные проблемы со здоровьем, такие как легочная эмболия, когда сгусток крови перемещается в легкие, блокирует легочную артерию и предотвращает приток насыщенной кислородом крови в легкие.
Калькулятор сгустка крови (Калькулятор ТГВ)
Вы можете использовать это, если спрашиваете себя: «У меня в ноге тромб?» или «у меня ТГВ?»
Когда у кого-то подозревается тромб в ноге (ТГВ) , врач задает набор вопросов, чтобы определить вероятность ТГВ и какие анализы провести дальше.Эти вопросы основаны на шкале Wells Score для DVT , которую использует этот калькулятор сгустка крови.
Этот калькулятор свертывания крови — это то, что врачи используют для первоначальной диагностики, чтобы выяснить, какие анализы делать дальше. Используйте его сами, нажав ниже.
ЗАПУСК КАЛЬКУЛЯТОРА КРОВИМатериал
Start OverОтказ от ответственности: Следующий тест предоставляется только в качестве информационного ресурса, и на него нельзя полагаться или заменять какую-либо профессиональную диагностику или лечение.Если вы считаете, что у вас есть тромб, вам следует обратиться к врачу.
Симптомы и причины ТГВ
Если у вас есть какие-либо из перечисленных ниже симптомов, то немедленно позвоните своему врачу , чтобы ваш врач мог выполнить тесты DVT и диагностику DVT, чтобы определить, есть ли у вас DVT.
Если вам подходит какая-либо из перечисленных ниже причин, то вы по своей природе более восприимчивы к опасным тромбам, чем другие люди.
Симптомы ТГВ
- Отек одной или обеих ног
- Боль / болезненность / спазмы в одной или обеих ногах, которые могут возникать только при стоянии / ходьбе или сгибании стопы вниз / вверх
- Тепло в коже пораженной ноги
- Красная или обесцвеченная кожа пораженной ноги
- Видимые поверхностные вены (без варикозного расширения)
- Усталость в ногах
Причины ТГВ
- Вы недавно долго летали на самолете в тесноте
- Вы находитесь в гипсе, при котором нижняя часть тела остается неподвижной
- Вы долгое время сидите, не двигая ногами
- Вы курите
- Вы принимаете противозачаточные таблетки, гормональную терапию, препарат, изменяющий эстроген.
- Вы принимаете стероиды
- Вы беременны
- У вас избыточный вес
- Вы старше 60
- Вам вставили катетер «центральной линии» в вену
Болезни, вызывающие ТГВ
Диагностические тесты DVT
При диагностике ТГВ ваш врач проведет физический осмотр и изучит ваше состояние здоровья, историю болезни и симптомы. Кроме того, вам будут заданы вопросы в указанном выше калькуляторе DVT, чтобы получить оценку Уэллса.
Поскольку симптомы ТГВ характерны и для других состояний, врачу необходимо провести один или несколько тестов, чтобы исключить другие проблемы. Эти тесты включают анализы крови (например, d-димер), дуплексный ультразвуковой тест, тест венограммы и тест МРТ (магнитно-резонансная томография).
ТГВ Анализы крови
Доктор Оллер, врач скорой помощи, рассказывает об анализе крови на d-димер.
A d-Dimer Test — это анализ крови, который помогает исключить наличие активного тромба. Если результат снова окажется отрицательным, это почти исключает возможность того, что у вас активно формирующийся тромб. Но если у вас есть положительный результат (повышенный результат теста на d-димер), это означает, что вам нужен дуплексный ультразвуковой тест.
Другие анализы крови следует заказывать после того, как будет поставлен полный диагноз, чтобы узнать, есть ли у вас какие-либо заболевания, упомянутые выше в этой статье. Например, фактор V Лейдена, нарушение свертывания крови, поражает более 10 миллионов американцев и может быть подтвержден анализом крови, а также генетическим тестом.
Дуплексный ультразвуковой тест на ТГВ
Так выглядит часть дуплексного ультразвукового исследования. 12
Дуплексный ультразвуковой тест считается основным способом диагностики ТГВ и требует очень опытного радиолога или сонографа, чтобы убедиться в точности результатов.
Этот тест состоит из двух частей, поэтому в его названии есть слово «дуплекс». Это безболезненно, не требует облучения и неинвазивно, что означает, что в ваше тело ничего не попадает.
Первая часть дуплексного ультразвукового исследования
На первом этапе визуализации подвергаются внутренние ткани, в частности вены. В этой части используется ультразвук, называемый ультразвуком с модуляцией яркости, также известный как ультразвук B-режима.
Радиолог или сонограф нанесет на вашу кожу теплый гель, а затем проведет ультразвуковую волну по этой области.Эта палочка отправляет звуковые волны через ваше тело и отправляет волны, которые отражаются обратно в компьютер. Компьютер интерпретирует звуки как изображение.
Пока палочка движется, специалист пытается сжать вены. Если вену нельзя сдавить, потому что это мешает сгусток, тогда ставится диагноз ТГВ.
Способность полностью сгладить вену с помощью компрессии — это эффективный способ убедиться, что в вене нет сгустка.
Вторая часть дуплексного ультразвукового исследования
Во второй части процесса ваш кровоток является мишенью для визуализации. В этой части используется ультразвук под названием Doppler Ultrasound.
Специалист ищет отклонения в кровотоке. Специалист размахивает палочкой вокруг области, и палочка посылает на компьютер звуковые волны, которые отражаются от крови внутри вен.
Если есть что-то ненормальное в кровотоке, это подтверждает диагноз ТГВ.
Уровень успешности дуплексного ультразвукового исследования
Обычно считается, что дуплексный ультразвуковой тест отлично подходит для диагностики тромбов в крупных венах выше колена (95% чувствительность 11 ), но лишь умеренно эффективен для диагностики сгустков ниже колена (73,55% чувствительности 11 ).
Если дуплексный ультразвуковой тест оказался отрицательным, но по-прежнему есть подозрение на ТГВ, поскольку он может быть в тазу, проводится венограмма (тест венографии).Скорее всего, вам предложат тест на венограмму — это МРТ.
Венографические тесты на ТГВ
Существует два типа венографических тестов. Один с рентгеновскими снимками, другой с МРТ. МРТ предпочтительнее, потому что это безболезненно. МРТ-венографические тесты лучше, чем дуплексные ультразвуковые тесты для таза, живота и грудной клетки, потому что они не используют компрессию.
Рентгенографический тест
Рентгенографический тест проводится нечасто, потому что он болезненен и имеет дополнительный риск свертывания крови. .Тест включает в себя введение красителя в вены стопы, а затем рентгеновский снимок вен на ноге, чтобы увидеть, где была закупорка. Другими словами, где находится сгусток.
Краситель вызывает дискомфорт при введении, а в некоторых случаях может даже стимулировать свертывание крови. Вот почему венографический тест обычно используется только в клинических исследованиях или когда результат УЗИ сомнительный.
МРТ-венография для ТГВ
Этот тест эффективен при обнаружении ТГВ как в тазу, так и в бедре.Это также позволяет вашему врачу видеть обе ваши ноги одновременно. Тем не менее, МРТ-тесты часто являются последним средством диагностики ТГВ, потому что они намного дороже, чем другие тесты.
MRI использует радиоволны и магнитное поле для создания изображений вашего тела. При выполнении МРТ вы лежите неподвижно на подвижном столе и слышите громкие звуки, похожие на стук или постукивание.
Алгоритм диагностики ТГВ 11
Алгоритм диагностики DVT также называется оценкой вероятности предварительного тестирования DVT.
Этот алгоритм не используется для беременных, поскольку тест d-димера дает ложноположительный результат.
- Врач воспользуется указанным выше калькулятором ТГВ, чтобы получить оценку Уэллса.
- Если оценка меньше 2, то проводится анализ крови на d-димер.
- Если тест на d-димер окажется отрицательным, то ТГВ исключен, и врач будет искать другие причины ваших симптомов.
- Если тест на d-димер окажется положительным, вам будет проведено дуплексное ультразвуковое исследование.
Лечение ТГВ
Цели лечения ТГВ
- Убедитесь, что сгусток не растет
- Убедитесь, что сгусток не разорвался, не попал в легкие и не вызвал тромбоэмболию легочной артерии.
- Остановить отек и боль в ногах
- Предотвратить образование большего количества тромбов
Разжижение крови при ТГВ
Разжижители крови на самом деле не разжижают вашу кровь
Лечение ТГВ часто заключается в разжижении крови.Несмотря на название, разбавители крови не разжижают кровь, они просто блокируют факторы свертывания, которые позволяют вашей крови свертываться. Разжижающая кровь терапия называется антикоагулянтом, а препараты для разжижения крови — антикоагулянтами.
Также важно отметить, что сами разбавители крови не растворяют ваши сгустки.
Разжижители крови предотвращают рост или отрыв сгустка и предотвращают образование новых сгустков. Это позволяет вашему телу растворять сгусток, не беспокоясь о том, что образуются новые сгустки, или сгусток смещается и застревает где-то еще.
Различные типы разжижителей крови
Основными типами антикоагулянтов, используемых для лечения ТГВ, являются гепарин, низкомолекулярный гепарин (ловенокс), варфарин (кумадин), дабигатран (прадакса), апиксабан (Eliquis) и ривароксабан (ксарелто).
Варфарин как средство для разжижения крови
Варфарин — антикоагулянт, который чаще всего назначают в мире, и его принимают внутрь. Первоначально, когда вы начинаете терапию варфарином, она сочетается либо с гепарином, либо с гепарином с низкой молекулярной массой (НМГ).Это связано с тем, что для достижения терапевтического эффекта варфарину сначала требуется несколько дней. Как только это происходит, варфарин остается в вашем организме в течение нескольких дней, что делает его хорошим антикоагулянтом. Гепарин или НМГ вводятся и действуют мгновенно. Поэтому один из них изначально сочетается с варфарином. Кроме того, когда назначают варфарин, он может временно способствовать образованию сгустков, а гепарин / НМГ этому противодействуют. Гепарин / НМГ — чрезвычайно дорогие препараты, и это их обратная сторона.
LMWH (низкомолекулярный гепарин) так же хорош, если не лучше, чем стандартный гепарин, более удобен в использовании, имеет меньше побочных эффектов, чем стандартный гепарин, и требует меньше инъекций, потому что он дольше остается в организме, чем стандартный гепарин.НМГ не нужно вводить в вену, как стандартный гепарин, вместо этого его можно вводить в брюшную полость. С LMWH не нужно находиться в больнице, чтобы использовать его. Однако при стандартном гепарине необходимо наблюдение в больнице. Ловенокс и Иннохеп являются одобренными НМГ для лечения ТГВ или легочной эмболии.
Варфарин эффективен, но имеет недостатки. Многие лекарства взаимодействуют с ним, а также с продуктами питания. В продуктах питания особенно витамин К взаимодействует с варфарином.Кроме того, необходимо сдать анализы крови, чтобы убедиться, что доза варфарина верна, что называется международным тестом нормализованного отношения или более известным как тест МНО.
Другие разбавители крови против варфарина
Разжижителями крови, такими как Pradaxa, Xarelto и Eliquis, легче управлять, потому что они не требуют анализов крови или изменения диеты. но у них есть риск внутреннего кровотечения, и обратного эффекта нет. Итак, , если у вас есть эпизод внутреннего кровотечения, его невозможно остановить .К тому же эти препараты на намного дороже варфарина . Варфарин дешевле, и в случае эпизода внутреннего кровотечения варфарин можно отменить.
Поднятие ног и ношение компрессионных чулок
Держите ноги в приподнятом положении, чтобы уменьшить отек и болевые симптомы ТГВ. Если положить книги под передние ножки кровати, она будет приподнята.
Вам также следует носить компрессионные чулки, чтобы предотвратить образование нового тромба.Компрессионные чулки идут от свода стопы чуть выше или ниже колена.
Следите за своим витамином К, терапией варфарином и INR здесь, в INR Tracker бесплатно. Узнайте больше или зарегистрируйтесь сейчас.
Цитаты (просмотреть все)
- 1. «Краткие сведения о штатах и округах». США QuickFacts от Бюро переписи населения США. По состоянию на 22 апреля 2015 г. http://quickfacts.census.gov/qfd/states/00000.html.
- 2. «Распространенность мутации фактора V-Лейдена в четырех различных этнических группах Америки.Национальный центр биотехнологической информации. По состоянию на 22 апреля 2015 г. http://www.ncbi.nlm.nih.gov/pubmed/9415695.
- 3. «Изучение антифосфолипидного синдрома». Национальный институт исследования генома человека. По состоянию на 22 апреля 2015 г. http://www.genome.gov/17516396.
- 4. «Дефицит протеина С». Домашний справочник по генетике. По состоянию на 22 апреля 2015 г. http://ghr.nlm.nih.gov/condition/protein-c-deficiency.
- 5. «Белковая недостаточность». Домашний справочник по генетике. По состоянию на 22 апреля 2015 г.http://ghr.nlm.nih.gov/condition/protein-s-deficiency.
- 6. «Бремя клапанных болезней сердца: популяционное исследование». Национальный центр биотехнологической информации. По состоянию на 22 апреля 2015 г. http://www.ncbi.nlm.nih.gov/pubmed/16980116.
- 7. «Данные и статистика врожденных пороков сердца (ВПС)». Центры по контролю и профилактике заболеваний. 9 июля 2014 г. По состоянию на 22 апреля 2015 г. http://www.cdc.gov/ncbddd/heartdefects/data.html.
- 8. «Статистика диабета.«Американская диабетическая ассоциация. По состоянию на 22 апреля 2015 г. http://www.diabetes.org/diabetes-basics/statistics.
- 9. «Общественное здравоохранение и старение: фибрилляция предсердий как одна из причин смерти и госпитализация по программе Medicare — США, 1999 г.». Центры по контролю и профилактике заболеваний. 21 февраля 2003 г. По состоянию на 22 апреля 2015 г. http://www.cdc.gov/mmwr/preview/mmwrhtml/mm5207a2.htm.
- 10. «Информационный бюллетень о сердечной недостаточности». Центры по контролю и профилактике заболеваний. 3 декабря 2013 г.По состоянию на 22 апреля 2015 г. http://www.cdc.gov/dhdsp/data_statistics/fact_sheets/fs_heart_failure.htm.
- 11. «Тромбоз глубоких вен: клинический обзор». Журнал медицины крови. 26 апреля 2011 г. По состоянию на 22 апреля 2015 г. http://citeseerx.ist.psu.edu/viewdoc/download?doi=10.1.1.349.5069&rep=rep1&type=pdf.
- 12. «Тромбоз глубоких вен». Медицинский факультет SIU — отделение хирургии васкуальра. По состоянию на 22 апреля 2015 г. http://www.siumed.edu/surgery/vascular/dvt.html.
Статьи по теме
Обзор варфарина
Варфарин (названия торговых марок включают: Coumadin, Jantoven, Lawarin, Marevan, Waran и Warfant) является антикоа…
Сгустки крови
Сгустки крови — это сгустки крови, которые из жидкого состояния стали твердыми. Свертывание крови (также …
Компрессионные чулки
Компрессионные чулки или компрессионные носки — это специально разработанные предметы одежды, обеспечивающие пр…
Тромбоз глубоких вен верхних конечностей
тромбоз
(тромбоз) [ тромбо- + -оз ] Образование или наличие тромба в сосудистой системе. Это спасительный процесс, когда он происходит во время кровотечения. Это опасное для жизни событие, если оно происходит в любое другое время, потому что сгусток может закупорить сосуд и остановить кровоснабжение органа или части.Тромб, если он отсоединился, может перемещаться по кровотоку и закупорить сосуд, удаленный от исходного участка; например, сгусток в ноге может оторваться и вызвать тромбоэмболию легочной артерии.Этиология
Травма (особенно после операции и родов), сердечные и сосудистые нарушения, ожирение, наследственные нарушения свертывания крови, возраст старше 65 лет, избыток эритроцитов и тромбоцитов, перепроизводство фибриногена и сепсис являются предрасполагающими причинами.
Симптомы
Легкие: Закупорка более мелких сосудов в легких вызывает инфаркт, который может сопровождаться внезапной болью в грудной клетке, похожей на плеврит; также присутствуют кровохарканье, шум трения плевры и признаки уплотнения. Почки: В моче появляется кровь. Кожа: На коже могут появиться небольшие геморрагические пятна. Селезенка: Боль ощущается в левой верхней части живота. Конечности: Если крупная артерия на одной из конечностей, например, на руке, внезапно закупоривается, эта часть становится холодной, бледной, синеватой, и пульс исчезает ниже места закупорки. Может развиться гангрена пальцев или всей конечности. Такие же симптомы могут присутствовать при эмболии.
Если конечность опухла, нужно следить за пролежнями.Остерегайтесь ожогов с помощью грелки или электрической подушки. В зависимости от состояния пациента может потребоваться длительный постельный режим.
Лечение
Патологические сгустки лечат тромболитическими средствами (такими как стрептокиназа), антиагрегантами (такими как гепарин или аспирин), антикоагулянтами (такими как варфарин) или антагонистами рецепторов гликопротеинов тромбоцитов (такими как абциксимаб). Если тромб или эмбол являются большими и опасными для жизни, может быть предпринята попытка хирургического удаления.
тромбоз сердца
Коронарная окклюзия.тромбоз, связанный с катетером
Тромбоз, который образуется вокруг центрального венозного катетера или электрических проводов дефибриллятора или кардиостимулятора.
Церебральный синовенозный тромбоз
Тромбоз одной из главных вен, по которой кровь отходит от мозга, например, верхнего сагиттального синуса, бокового синуса или прямого синуса.
тромбоз коагуляции
Тромбоз из-за коагуляции фибрина в кровеносном сосуде.
коронарный тромбоз
Коронарная окклюзия.тромбоз глубоких вен
, тромбоз глубоких вен Аббревиатура: DVTТромбоз одной или нескольких глубоких вен ног (наиболее частое место) или вен рук, таза, шеи, подмышечной впадины или груди . Сгусток может повредить вену или эмболизировать другие органы, например сердце или легкие. Иногда такие эмболы приводят к летальному исходу. См .: тромбоэмболия легочной артерии
Этиология
ТГВ возникает в результате одного или нескольких из следующих состояний: застой крови, e.г., постельное белье; эндотелиальное повреждение, например, после операции или травмы; гиперкоагуляция, например, фактор V Лейдена или недостаточность антитромбина III, протеина C или протеина S; хроническая сердечная недостаточность; использование эстрогенов; злокачественность; нефротический синдром; ожирение; беременность; тромбоцитоз; или многие другие условия. ТГВ — обычное явление среди госпитализированных пациентов, многие из которых не могут ходить или имеют один или несколько других факторов риска, упомянутых выше.
Симптомы
Пациент может сообщить о тупой боли или тяжести в конечности, а также может присутствовать отек или покраснение, но так же часто у пациентов наблюдаются расплывчатые симптомы, что делает клинический диагноз недостоверным.
Диагноз
Компрессионное ультразвуковое исследование обычно используется для диагностики ТГВ (отсутствие сжатия вены свидетельствует о наличии сгустка внутри ее стенок). Другие диагностические методы включают импедансную плетизмографию и венографию.
Лечение
Нефракционированный гепарин или низкомолекулярный гепарин (НМГ) вводится вначале, после чего следует несколько месяцев терапии пероральным антикоагулянтом, таким как варфарин. Продолжительность терапии зависит от того, был ли у пациента в прошлом тромбоз и будет ли в конце указанного периода лечения повышенный уровень D-димера: пациенты с повышенным уровнем D-димеров после нескольких месяцев лечения антикоагулянтами с большей вероятностью, чем у других пациентов, будут рецидивирующие тромбы, если их режим антикоагулянта будет отменен..
Осложнения
Легочная эмболия является обычным явлением и может нарушить оксигенацию или привести к явной остановке сердца. Постфлебитический синдром, хронический отек и боль в пораженной конечности, также часто возникает.
Профилактика
Госпитализированным пациентам и другим иммобилизованным лицам для снижения риска ТГВ могут назначаться ранние передвижения, пневматические компрессионные чулки или низкие дозы нефракционированного гепарина, НМГ или варфарина.
тромбоз усилия
синдром Педжета-Шрейттераэмболический тромбоз
тромбоэмболия.Тромбоз печеночных вен
Часто фатальная тромботическая окклюзия печеночных вен, клинически проявляющаяся гепатомегалией, увеличением веса, асцитом и болью в животе. Синоним: синдром Бадда-Киариинфекционный тромбоз
Тромбоз, при котором имеется бактериальная инфекция.
маразматический тромбоз
Тромбоз, вызванный истощением.
Настенный тромбоз
Настенный тромбоз.Тромбоз плаценты
Тромбы плаценты и вен матки.
тромбоз пластины
Тромб, образованный скоплением тромбоцитов.
послеродовой тромбоз яичниковой вены
Относительно редкое, но потенциально тяжелое осложнение некоторых родов, например, кесарева сечения, и воспалительного заболевания органов малого таза, при котором одна (обычно правая) или обе яичниковые вены сгущаются и инфицируются. Общие признаки — боль в животе, лихорадка, тошнота и, часто, локализованное образование при физикальном осмотре пациента. Заболевание обычно лечат антикоагулянтами и антибиотиками, хотя иногда требуется хирургическое удаление сгустка.
послеродовой тромбоз
Коагуляция в венах после родов.
септический тромбоз
Инфицированный сгусток крови, обычно обнаруживаемый в сердце или венозных синусах головного мозга.
тромбоз синуса
Образование тромба в венозном синусе.
тромбоз стента
Сгусток крови, который образуется внутри устройства, вставленного в кровеносный сосуд, чтобы этот сосуд оставался открытым.Уход за пациентом
Стенты устанавливаются в полностью закупоренных или частично закупоренных артериях, чтобы поддерживать кровоток через них к органам, которые они снабжают.Когда этот кровоток останавливается из-за свертывания внутри стента, орган может стать ишемическим и погибнуть. Чтобы снизить риск свертывания крови внутри стента, пациенты используют антиагрегантные препараты, такие как аспирин, дипиридамол или клопидогрель, а также лекарства для снижения уровня липидов в сыворотке крови. Отказ от курения и изменение здорового образа жизни (более легкое питание, регулярные физические упражнения) также могут быть полезны.
травматический тромбоз
Тромбоз, вызванный раной или повреждением части.
венозный тромбоз
Тромбоз вены.
Медицинский словарь, © 2009 Farlex and Partners
Венозная недостаточность Язвы, симптомы и лечение
Венозные язвы, также называемые застойными, недостаточными или варикозными язвами, являются результатом неисправных венозных клапанов, вызывающих повышение давления в венах . Обычно они возникают вдоль медиальной или латеральной дистальной (голени) ноги. Возникающая в результате венозная гипертензия вызывает накопление крови, когда она не так эффективно перекачивается обратно к сердцу, что также известно как венозная недостаточность.Кроме того, повышение давления растягивает стенки вены, позволяя белкам крови и клеткам крови проникать в подкожные ткани, что приводит к отеку и возможному разрушению указанных тканей из-за недостатка кислорода и питательных веществ. В частности, отложения вокруг капилляров протеина фибрина, который обычно играет роль в свертывании, препятствуют поступлению кислорода и питательных веществ к окружающим мышцам и тканям и, в свою очередь, приводят к некрозу и изъязвлению (теория фибриновой манжеты).
Вены несут ответственность за перенос дезоксигенированной крови обратно к сердцу из различных тканей тела. Венозная система работает при относительно низком кровяном давлении, полагаясь на сокращение и расширение скелетных мышц, чтобы продвигать кровь через односторонние клапаны в венах на обратном пути к сердцу. Система кровообращения полагается на этот градиент давления, чтобы протолкнуть кровь по артериям в вены.
Симптомы язв при венозной недостаточности
Когда начинает развиваться венозная язва, может присутствовать застойный дерматит , вызывающий шелушение и эритему нижних конечностей.Также может наблюдаться окрашивание гемосидерина, вызывая появление коричневатых или желтых пятен под кожей. Другие изменения кожи могут включать появление темно-красного или пурпурного цвета в результате попадания крови в окружающие ткани. Венозные язвы будут представлены неглубокими, но большими ранами с неровными краями , которые обычно развиваются на голени или лодыжке. Основание язвы обычно красное, в зависимости от уровня инфекции может выделяться значительное количество экссудата, а при манипуляциях с ним будет сочиться венозная кровь.Обычно рана будет относительно безболезненной , с любой болью в результате последующего инфицирования или отека. Часто вся нога опухает, а кожа становится более упругой и приобретает красновато-коричневый цвет, что также называется застойным дерматитом. Поднятие конечности поможет снять дискомфорт и отек.
Рисунок 1: Венозная язва с ожирением как кофактором
Рисунок 2: Большая поверхностная венозная язва
Этиология
Любое состояние, вызывающее скопление крови в венах ног, является потенциальной причиной венозных язв, в том числе варикозного расширения вен , тромбоза глубоких вен или сердечной недостаточности .Большинство венозных язв вызывается венозными клапанами, которые не предотвращают обратный ток крови или венозный рефлюкс из глубоких вен обратно к поверхностным венам, расположенным между кожей и мышцами. Кроме того, любое состояние, приводящее к мышечной слабости в голени, может, в свою очередь, снизить эффективность скелетных мышц в продвижении крови обратно к сердцу.
Факторы риска
- Сахарный диабет
- Застойная сердечная недостаточность
- Заболевания периферических сосудов
- Тромбоз глубоких вен
- Беременность
- Ожирение
Осложнения
Одним из наиболее типичных осложнений, связанных с язвой венозной недостаточности, является инфицирование пораженной ткани.
Диагностические исследования
- Лодыжечно-плечевой индекс (ЛПИ) для определения наличия артериальной недостаточности
- Допплеровский ультрасонограф
- Доплеровское исследование двунаправленного потока
- Венография
Лечение язв при венозной недостаточности
При прямом лечении венозных язв первостепенные цели заключаются в том, чтобы защитить место язвы от инфекции во время процесса заживления и уменьшить отек этого места. Санация раны для удаления омертвевших тканей и поверхностного загрязнения может быть использована для изменения раны с хронической на острую, после чего она может пройти обычные стадии заживления.Личинки или биотерапия также могут быть предложены в качестве другого метода удаления некротической ткани из раны. Обычно пероральные антибиотики необходимы только при наличии инфекции в окружающих тканях. Окружающая среда раны обычно должна быть влажной, при этом повязки меняются как можно реже, поскольку смена повязок удаляет как здоровые клетки, так и мусор. В крайних случаях можно использовать хирургические кожные трансплантаты для правильного заживления аномально больших или болезненных венозных язв.
Помимо лечения поверхностной раны и отека вторичной целью лечения венозных язв является облегчение основного состояния. Одним из наиболее распространенных методов лечения является компрессионная терапия, которая служит для уменьшения диаметра кровеносных сосудов и давления, повышения эффективности и, в свою очередь, предотвращения венозного рефлюкса. Однако компрессию следует использовать только у пациентов без значительного артериального заболевания, так как это только тогда усугубит существующие состояния. При лечении подходящих пациентов могут быть предложены компрессионные обертки или другие компрессионные устройства.Ботинки Унна, простирающиеся от пальцев ног до уровня чуть ниже колена, также могут способствовать заживлению, уменьшению инфекции и возврату крови к сердцу. Сапоги состоят из влажной марли, пропитанной цинком или цинком и каламином, которой дают затвердеть, а затем плотно обматывают эластичной повязкой.
Следующие меры предосторожности могут помочь свести к минимуму риск развития венозных язв у пациентов из группы риска и свести к минимуму осложнения у пациентов, у которых уже проявляются симптомы:
- Ежедневно осматривайте ступни (особенно между пальцами ног) и ноги на предмет необычных изменений цвета или появления язв.
- Не сидите и не стойте в течение длительного времени.
- Не скрещивайте ноги в сидячем положении.
- Бросить курить. Курение способствует свертыванию крови в венах.
- Регулярно поднимайте ноги.
- Избегайте плотно прилегающей одежды и следите за тем, чтобы обувь была правильно подогнана, чтобы не было точек трения или давления.
- Берегите ноги и ступни от травм и инфекций.
- Избегайте экстремальных температур.
- Делайте упражнения так часто, как вам удобно.
Список литературы
Клиника Кливленда. Язвы ног и стоп. Кливлендская клиника. http://my.clevelandclinic.org/heart/disorders/vascular/legfootulcer.aspx. По состоянию на 12 июля 2017 г.
Габриэль А. Сосудистые язвы. Ссылка на Medscape. http://emedicine.medscape.com/article/1298345-overview. Обновлено 16 марта 2016 г. Проверено 12 июля 2017 г.
Healthwise, Inc. Венозная кожная язва — Обзор темы. WebMD. http://www.webmd.com/skin-problems-and-treatments/tc/venous-skin-ulcer-t…. Обновлено 21 августа 2015 г. Проверено 12 июля 2017 г.
Лондонский центр медицинских наук. Венозный застой и сравнение артериальной язвы. Лондонский центр медицинских наук. http://www.lhsc.on.ca/Health_Professionals/Wound_Care/venous.htm. Обновлено 1 февраля 2009 г. Проверено 12 июля 2017 г.
Нган В. Язвы на ногах. DermNet NZ. http://dermnetnz.org/site-age-specific/leg-ulcers.html. По состоянию на 12 июля 2017 г.
Такахаши П. Хронические ишемические, венозные и невропатические язвы при длительном лечении.Анналы длительного ухода. http://www.annalsoflongtermcare.com/article/5980. Опубликовано 5 сентября 2008 г. Проверено 12 июля 2017 г.
Права на изображения принадлежат Medetec (www.medetec.co.uk). Используется с разрешения.
Сгустков крови (тромбоз глубоких вен) и рак
Перейти к основному содержанию Мемориальный онкологический центр им. Слоана Кеттеринга- Институт Слоана Кеттеринга
- Давать
- Локации
- Врачи
- Назначения
- Связаться с нами
- Взрослые пациенты
▼
- Обзор взрослых пациентов
- Лечение рака
- Типы рака
- Оценка и скрининг рисков
- Диагностика и лечение
- Клинические испытания
- Ваш опыт
- Стать пациентом
- Поддержка пациентов
- Поддержка попечителей
- Наши офисы
- Нью-Джерси
- Город Нью-Йорк
- Штат Нью-Йорк
- Страхование и помощь
- Информация о страховании
- Финансовая помощь
- Найти врачаЗаписаться на прием Информация для посетителейMyMSK
- Пациенты-дети и подростки
▼
- Обзор пациентов-детей и подростков
- Детское онкологическое лечение
- Наше лечение в MSK Kids
- Детское онкологическое лечение
- Лечение
- Педиатрические клинические испытания
- Ваш опыт
- Наши пациенты
- Стать пациентом
- Жизнь в MSK Дети
- Поступающие в MSK Дети
- Стационарное лечение
- Амбулаторное лечение
- Размещение
- Страхование и помощь
- Страховая информация
- Финансовая помощь
Департамент Хирургия — тромбоз глубоких вен
Тромбоз глубоких вен (тром-БО-сис), или ТГВ, представляет собой сгусток крови, который образуется в вене глубоко в теле.Сгустки крови возникают, когда кровь сгущается и сгущается.
Большинство сгустков крови из глубоких вен происходит в голени или бедре. Они также могут возникать в других частях тела.
Сгусток крови в глубокой вене может оторваться и пройти по кровотоку. Рыхлый сгусток называется эмболом (ЭМ-болюс). Он может попасть в легочную артерию и заблокировать кровоток. Это состояние называется тромбоэмболией легочной артерии (PULL-mun-ary EM-bo-lizm) или PE.
PE — очень серьезное состояние.Он может повредить легкие и другие органы тела и вызвать смерть.
Сгустки крови в бедрах с большей вероятностью отламываются и вызывают ПЭ, чем сгустки крови в голенях или других частях тела. Сгустки крови также могут образовываться в венах, расположенных ближе к поверхности кожи, однако эти сгустки не отрываются и не вызывают ПЭ.
Другие названия тромбоза глубоких вен
- Сгусток крови в ноге.
- Тромбофлебит.
- Венозный тромбоз.
- Венозная тромбоэмболия (ВТЭ). Этот термин используется как для тромбоза глубоких вен, так и для тромбоэмболии легочной артерии.
Причины
Сгустки крови могут образоваться в глубоких венах вашего тела, если:
- Повреждена внутренняя оболочка вены. Травмы, вызванные физическими, химическими или биологическими факторами, могут повредить вены. К таким факторам относятся хирургическое вмешательство, серьезные травмы, воспаление и иммунные реакции.
- Кровоток вялый или медленный. Недостаток движения может вызвать вялый или замедленный кровоток.Это может произойти после операции, если вы больны и долгое время лежите в постели или если вы долго путешествуете.
- Ваша кровь гуще или с большей вероятностью свертывается, чем обычно. Некоторые наследственные заболевания (например, фактор V Лейдена) повышают риск свертывания крови. Гормональная терапия или противозачаточные таблетки также могут увеличить риск свертывания крови.
Факторы риска
Факторы риска тромбоза глубоких вен (ТГВ) включают:
- История ТГВ.
- Условия или факторы, из-за которых ваша кровь становится гуще или с большей вероятностью свертывается, чем обычно. Некоторые наследственные заболевания крови (например, фактор V Лейдена) делают это. Гормональная терапия или противозачаточные таблетки также увеличивают риск свертывания крови.
- Травма глубокой вены в результате хирургического вмешательства, перелома кости или другой травмы.
- Замедление кровотока в глубокой вене из-за отсутствия движения. Это может произойти после операции, если вы больны и долгое время лежите в постели или если вы долго путешествуете.
- Беременность и первые 6 недель после родов.
- Недавнее или текущее лечение рака.
- Центральный венозный катетер. Это трубка, помещенная в вену, чтобы обеспечить легкий доступ к кровотоку для лечения.
- Пожилой возраст. Возраст старше 60 лет является фактором риска ТГВ, хотя ТГВ может возникнуть в любом возрасте.
- Избыточный вес или ожирение.
- Курение.
Ваш риск ТГВ увеличивается, если у вас есть более одного из перечисленных выше факторов риска.
Признаки и симптомы
Признаки и симптомы тромбоза глубоких вен (ТГВ) могут быть связаны с самим ТГВ или тромбоэмболией легочной артерии (ТЭЛА). Немедленно обратитесь к врачу, если у вас есть признаки или симптомы любого из состояний. И ТГВ, и ПЭ могут вызвать серьезные, возможно, опасные для жизни проблемы, если их не лечить.
Тромбоз глубоких вен
Только около половины людей с ТГВ имеют признаки и симптомы. Эти признаки и симптомы возникают на ноге, пораженной сгустком глубоких вен.В их числе:
- Отек голени или по ходу вены голени
- Боль или болезненность в ноге, которые вы можете почувствовать только при стоянии или ходьбе
- Повышенное тепло в опухшей или болезненной области ноги
- Красная или обесцвеченная кожа на ноге
Легочная эмболия
Некоторые люди не знают о сгустке глубоких вен до тех пор, пока у них не появятся признаки и симптомы ПЭ. Признаки и симптомы ПЭ включают:
- Необъяснимая одышка
- Боль при глубоком дыхании
- Кашляет кровью
Учащенное дыхание и учащенное сердцебиение также могут быть признаками ПЭ.
Диагностика
Ваш врач диагностирует тромбоз глубоких вен (ТГВ) на основании вашей истории болезни, медицинского осмотра и результатов анализов. Он или она определит ваши факторы риска и исключит другие причины ваших симптомов.
У некоторых людей ТГВ не может быть диагностирован до тех пор, пока они не получат неотложную помощь по поводу тромбоэмболии легочной артерии (ТЭЛА).
История болезни
Чтобы узнать о вашей истории болезни, ваш врач может спросить:
- Общее состояние вашего здоровья
- Любые рецептурные лекарства, которые вы принимаете
- Любые недавние операции или травмы, которые у вас были
- Лечились ли вы от рака
Физический осмотр
Врач проверит ваши ноги на предмет признаков ТГВ, таких как отек или покраснение.Он или она также проверит ваше кровяное давление, ваше сердце и легкие.
Диагностические тесты
Ваш врач может порекомендовать тесты, чтобы узнать, есть ли у вас ТГВ.
Общие тесты
Самый распространенный тест для диагностики тромбов глубоких вен — УЗИ. В этом тесте используются звуковые волны для создания изображений крови, текущей по артериям и венам в пораженной ноге.
Ваш врач также может порекомендовать тест на D-димер или венографию (ve-NOG-rah-fee).
Тест на D-димер измеряет содержание вещества в крови, которое выделяется при растворении сгустка крови. Если тест показывает высокие уровни этого вещества, у вас может быть тромб в глубоких венах. Если ваши результаты анализов нормальные и у вас мало факторов риска, ТГВ маловероятен.
Ваш врач может предложить венографию, если ультразвуковое исследование не дает точного диагноза. Для венографии краситель вводится в вену на пораженной ноге, что делает вену видимой на рентгеновском снимке. Рентген покажет, замедлен ли кровоток в вене, что может указывать на сгусток крови.
Другие тесты
Другие тесты, используемые для диагностики ТГВ, включают магнитно-резонансную томографию (МРТ) и компьютерную томографию (to-MOG-rah-fee) или компьютерную томографию. Эти тесты создают изображения ваших органов и тканей.
Вам могут потребоваться анализы крови, чтобы проверить, есть ли у вас наследственное нарушение свертывания крови, которое может вызвать ТГВ. Это может быть так, если у вас есть повторяющиеся тромбы, не связанные с другой причиной. Сгустки крови в необычных местах (например, в печени, почках или головном мозге) также могут указывать на наследственное нарушение свертывания крови.
Если ваш врач считает, что у вас ПЭ, он или она может порекомендовать дополнительные тесты, такие как сканирование перфузии вентиляции легких (сканирование VQ). Сканирование VQ легких показывает, насколько хорошо кислород и кровь поступают во все области легких.
Для получения дополнительных сведений о диагностике ПЭ см. Статью «Легочная эмболия».
Лечение
Врачи лечат тромбоз глубоких вен (ТГВ) с помощью лекарств, других устройств и методов лечения. Основными целями лечения ТГВ являются:
- Остановить рост тромба
- Предотвратить отрыв тромба и его перемещение в легкие
- Уменьшите шанс получить еще один тромб
Лекарства
Ваш врач может назначить лекарства для профилактики или лечения ТГВ.
Антикоагулянты
Антикоагулянты (AN-te-ko-AG-u-lants) являются наиболее распространенными лекарствами для лечения ТГВ. Их также называют разжижителями крови.
Эти лекарства снижают способность крови к свертыванию. Они также предотвращают увеличение размеров существующих тромбов. Однако разбавители крови не могут разрушить уже образовавшиеся тромбы. (Со временем организм растворяет большинство тромбов.)
Разжижители крови можно принимать в виде таблеток, инъекций под кожу или через иглу или трубку, введенную в вену (так называемая внутривенная или внутривенная инъекция).
Варфарин и гепарин — два антикоагулянта, применяемые для лечения ТГВ. Варфарин назначают в форме таблеток. (Кумадин® — это распространенная торговая марка варфарина.) Гепарин вводится в виде инъекции или через внутривенную трубку. Есть разные типы гепарина; Ваш врач обсудит с вами варианты.
Ваш врач может лечить вас гепарином и варфарином одновременно. Гепарин действует быстро, а варфарин начинает действовать через 2–3 дня. Как только варфарин начинает действовать, гепарин прекращается.
Беременных женщин обычно лечат только гепарином, потому что варфарин опасен во время беременности.
Лечение ТГВ препаратами для разжижения крови обычно длится 6 месяцев. Следующие ситуации могут изменить продолжительность лечения:
- Если ваш тромб образовался после краткосрочного риска (например, хирургического вмешательства), время вашего лечения может быть короче.
- Если у вас раньше были сгустки крови, время лечения может быть больше.
- Если у вас есть другие заболевания, например рак, вам может потребоваться принимать препараты для разжижения крови на протяжении всего периода болезни.
Самый частый побочный эффект препаратов для разжижения крови — кровотечение. Кровотечение может произойти, если лекарство слишком сильно разжижает вашу кровь. Этот побочный эффект может быть опасным для жизни.
Иногда кровотечение внутреннее (внутри вашего тела). Люди, принимающие антикоагулянты, обычно сдают регулярные анализы крови, чтобы измерить способность крови к свертыванию. Эти тесты называются тестами PT и PTT.
Эти тесты также помогут вашему врачу убедиться, что вы принимаете нужное количество лекарства.Немедленно позвоните своему врачу, если у вас есть легкие синяки или кровотечения. Это могут быть признаки того, что лекарства слишком разжижили вашу кровь.
Ингибиторы тромбина
Эти лекарства нарушают процесс свертывания крови. Они используются для лечения тромбов у пациентов, которые не могут принимать гепарин.
Тромболитики
Врачи прописывают эти лекарства для быстрого растворения больших тромбов, вызывающих серьезные симптомы. Поскольку тромболитики могут вызвать внезапное кровотечение, они используются только в опасных для жизни ситуациях.
Прочие виды лечения
Кава-фильтр
Если вы не можете принимать препараты, разжижающие кровь, или они плохо работают, ваш врач может порекомендовать фильтр полой вены.
Фильтр вставлен в большую вену, называемую полой веной. Фильтр улавливает сгустки крови до того, как они попадут в легкие, что предотвращает легочную эмболию. Однако фильтр не препятствует образованию новых тромбов.
Компрессионные чулки с градуировкой
Компрессионные чулки с градуированной компрессией могут уменьшить отек ног, вызванный сгустком крови.Эти чулки носят на ногах от свода стопы до чуть выше или ниже колена.
Компрессионные чулки плотно прилегают к щиколотке и становятся более свободными по мере продвижения вверх по ноге. Это создает легкое давление на ногу. Давление не дает крови скапливаться и свертываться.
Есть три типа компрессионных чулок. Один тип — поддерживающие колготки, которые оказывают наименьшее давление.
Второй тип — безрецептурный компрессионный шланг. Эти чулки оказывают немного большее давление, чем поддерживающие колготки.Безрецептурные компрессионные шланги продаются в магазинах медицинских товаров и аптеках.
Компрессионный шланг предписанной прочности обеспечивает максимальное давление. Они также продаются в магазинах медицинских товаров и аптеках, однако специально обученный человек должен подобрать вам эти чулки.
Обсудите со своим врачом, как долго вам следует носить компрессионные чулки.
Профилактика
Вы можете принять меры для предотвращения тромбоза глубоких вен (ТГВ) и тромбоэмболии легочной артерии (ТЭЛА).Если вы находитесь в группе риска по этим состояниям:
- Регулярно посещайте врача.
- Принимайте все лекарства в соответствии с предписаниями врача.
- Встаньте с постели и передвигайтесь как можно скорее после операции или болезни (как рекомендует ваш врач). Перемещение снижает вероятность образования тромба.
- Тренируйте мышцы голени во время длительных поездок. Это помогает предотвратить образование тромбов.
Если у вас раньше был ТГВ или ТЭЛА, вы можете помочь предотвратить образование тромбов в будущем.Следуйте инструкциям выше и:
- Принимайте все лекарства, которые прописывает врач для предотвращения или лечения образования тромбов.
- Обратитесь к врачу для проведения анализов и лечения.
- Используйте компрессионные чулки в соответствии с указаниями врача, чтобы предотвратить отек ног.
Немедленно обратитесь к врачу, если у вас есть какие-либо признаки или симптомы ТГВ или ПЭ. Для получения дополнительной информации перейдите в раздел «Каковы признаки и симптомы тромбоза глубоких вен?»
Советы путешественникам
Риск развития ТГВ во время путешествий низкий.Риск увеличивается, если время в пути превышает 4 часа или если у вас есть другие факторы риска ТГВ.
В дальних поездках может помочь:
- Ходите взад и вперед по проходам автобуса, поезда или самолета. Если вы путешествуете на машине, останавливайтесь примерно каждый час и прогуляйтесь.
- Двигайте ногами, сгибайте и вытягивайте ступни, чтобы улучшить кровоток в икрах.
- Носите свободную и удобную одежду.
- Пейте много жидкости и избегайте алкоголя.
Если у вас есть факторы риска ТГВ, ваш врач может посоветовать вам носить компрессионные чулки во время путешествий или он может посоветовать вам принять разжижающее кровь лекарство перед поездкой.
Жизнь с тромбозом глубоких вен
Ресурсы NHLBI
Ресурсы, не относящиеся к NHLBI
Клинические испытания
Ссылки на другую информацию о тромбозе глубоких вен
Ресурсы NHLBI
Ресурсы, не относящиеся к NHLBI
Клинические испытания
Новости и последние обновления о тромбозе глубоких вен
В медицине тромбоз глубоких вен (также известный как тромбоз глубоких вен или тромбоз глубоких вен и обычно сокращенно ТГВ ) представляет собой образование сгустка крови («тромба») в глубокой вене.Это форма тромбофлебита (воспаление вены с образованием тромба).
Тромбоз глубоких вен обычно поражает вены ног (например, бедренную или подколенную вены) или глубокие вены таза. Иногда поражаются вены руки (если это происходит спонтанно, это известно как болезнь Педжета-Шреттера). ТГВ может протекать бессимптомно, но во многих случаях пораженная конечность будет болезненной, опухшей, красной, теплой, а поверхностные вены могут быть переполнены. Наиболее серьезным осложнением ТГВ является то, что сгусток может сместиться и попасть в легкие, что называется тромбоэмболией легочной артерии (ТЭЛА).ТГВ является неотложной медицинской помощью, он присутствует в нижней конечности, вероятность смерти пациента от ТЭЛА составляет 3%. Поздним осложнением ТГВ является постфлебитический синдром, который может проявляться в виде отека, боли или дискомфорта, а также проблем с кожей.
Согласно триаде Вирхова, венозный тромбоз возникает по трем механизмам: снижение скорости кровотока, повреждение стенки кровеносных сосудов и повышенная склонность крови к сгустку (гиперкоагуляции). Некоторые заболевания могут привести к ТГВ, например, сдавление вен, физическая травма, рак, инфекции, определенные воспалительные заболевания и особые состояния, такие как инсульт, сердечная недостаточность или нефротический синдром.Существует несколько факторов, которые могут увеличить риск ТГВ, включая хирургическое вмешательство, госпитализацию, иммобилизацию (например, при использовании ортопедических гипсовых повязок или во время дальних перелетов, приводящих к синдрому эконом-класса), курение, ожирение, возраст, некоторые лекарства. (например, эстроген или эритропоэтин) и врожденная склонность к образованию сгустков, известная как тромбофилия (например, у носителей фактора V Лейдена). У женщин повышенный риск во время беременности и в послеродовой период.
Наиболее часто используемые тесты для диагностики ТГВ — это анализ крови, называемый D-димерами, и ультразвуковая допплерография пораженных вен.Иногда требуется дальнейшее обследование, чтобы найти причину ТГВ. В определенных случаях можно попытаться разрушить сгусток (с помощью тромболитических средств). Чтобы предотвратить дальнейшее накопление и образование новых сгустков с риском тромбоэмболии легочной артерии, рекомендуется антикоагулянтная терапия (антикоагулянты) (если это невозможно, можно использовать фильтр нижней полой вены). Профилактика ТГВ рекомендуется многим медицинским и хирургическим стационарным пациентам с использованием антикоагулянтов, градуированных компрессионных чулок (также известных как чулки для сдерживания тромбоэмболии) или устройств для прерывистого пневматического сжатия.
.


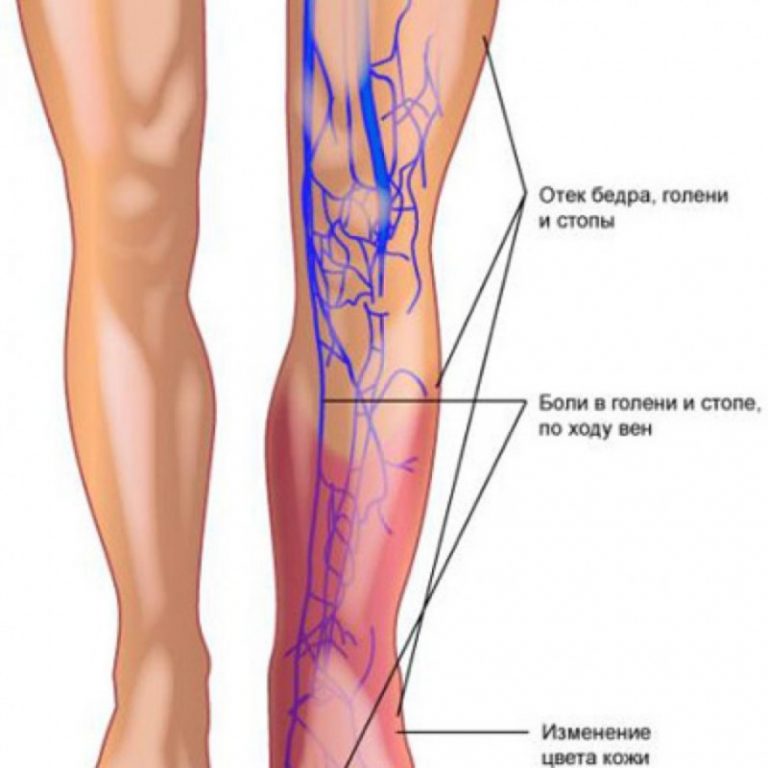 Диагностика проводится на обеих конечностях с целью сравнения сосудов.
Диагностика проводится на обеих конечностях с целью сравнения сосудов.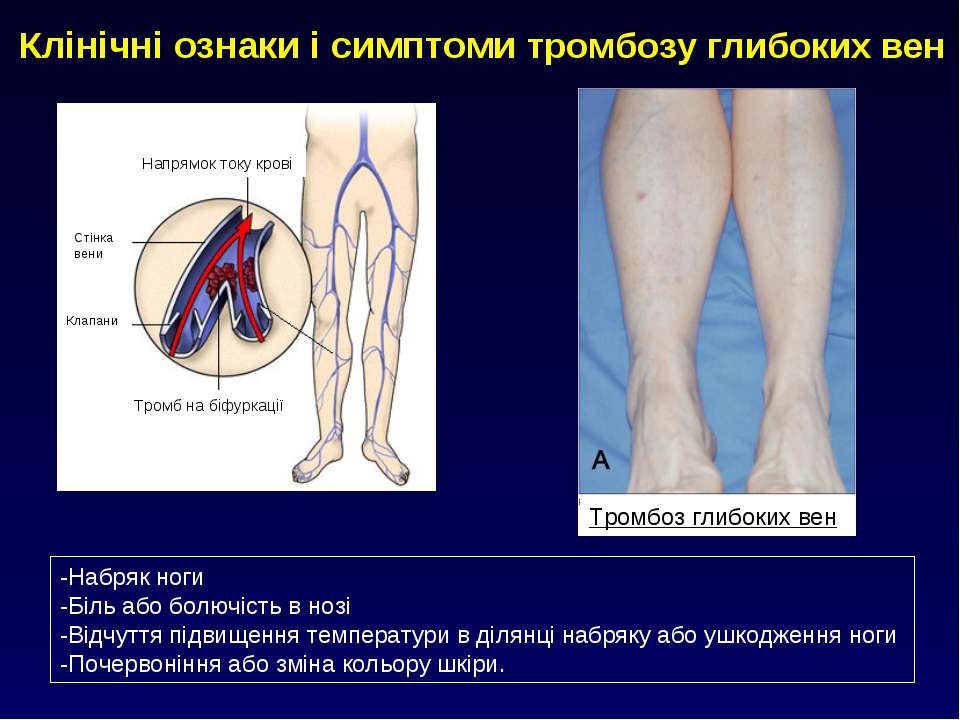 Применяется при частых рецидивах и тяжелом течении заболевания. При остром и поверхностном тромбофлебите проводят флебэктомию и тромбэктомию.
Применяется при частых рецидивах и тяжелом течении заболевания. При остром и поверхностном тромбофлебите проводят флебэктомию и тромбэктомию.


 После врач захватывает тромб и удаляет его.
После врач захватывает тромб и удаляет его. Повышенная свёртываемость наблюдается при беременности, некоторых заболеваниях сердца и печени.
Повышенная свёртываемость наблюдается при беременности, некоторых заболеваниях сердца и печени.