лечение и диагностика причин, симптомов в Москве
Общее описание
Холецистит — это воспалительное заболевания желчного пузыря, следствие осложнения желчнокаменной болезни. Воспаление возникает из-за нарушения оттока желчи из желчного пузыря и наличия патогенной микрофлоры в стенке пузыря.
Холециститом часто болеют люди старше 50 лет, но и возникают в более раннем возрасте. В научной литературе зафиксированы случаи возникновение приступа желчной колики у детей 11-15 лет. Лица пожилого возраста 60-75 лет и старческого возрастов от общего числа заболевших холециститом составляют 35-55%.
Холецистит бывает: острым (по морфологической картине делится на: катаральный, флегмонозный и гангренозный) и хроническим.
Причины возникновения
Причины развития острого холецистита:
- Нарушение оттока желчи из желчного пузыря в желчевыводящие протоки, способствующее развитию патогенной вторичной микрофлоры, нарушению кровоснабжения стенок желчного пузыря
- Закупорка пузырного протока камнем
Причины хронического холецистита:
- При наличии камня в желчном пузыре возникает периодическое воспаление, сменяющими частыми обострениями и ремиссиями, приводящее в итоге к дистрофическим изменениям стенки желчного пузыря
- Паразитарные заболевания (лямблиоз, опистархоз)
- Атеросклеротические изменения артерий, питающие стенку желчного пузыря с нарушением кровоснабжения
По этиологическому факторы холецитстит бывает:
- Калькулезным (с наличием камня или групп камней в желчном пузыре)
- Некалькулезным (бескаменный)
Симптомы
Острый холецистит:
- Характерны приступообразные боли в левом подреберье, могут иррадиировать в правое плечо, лопатку
- Тошнота, рвота
- Повышение температуры тела до 38-38,5 С с ознобом
- Появление желтушности склер, кожи, зуд
Хронический холецистит:
- Тошнота.

- Тупая ноющая боль в правом подреберье
- Горечь во рту
- Возможен длительный субфебрилитет
- Вздутие живота
- Диарея
Диагностика:
- Общий клинический анализ крови, мочи
- Общий анализ кала на копрограмму.
- Биохимический анализ крови (печенчные пробы, холестерин, щелочная фосфатаза, амилаза, глюкоза)
- УЗИ органов гепатобилиарной системы
- ЭКГ
- Холецистохолангиография
- РХПГ (эндоскопическая ретроградная холангиопанкреатография)
Лечение
- Диетотерапия (исключение продуктов, провоцирующих симптомы заболевания: газированных напитков, жирной пищи, алкоголя)
- Медикаментозные препараты:
- Спазмалитические препараты: бускопан, дицител, атропин, платифиллин, но-шпа
- Сорбенты (активированный уголь, энтеросгель, смекта)
- Препараты дезоксихолевой кислоты (урсофальк, урсосан)
- Гастроэнтерологические сборы трав
- Антибиотики: метронидазол, цефалоспорины, фторхинолоны
При остром холецистите требуется оперативное вмешательство -экстренная холецистэктомия.
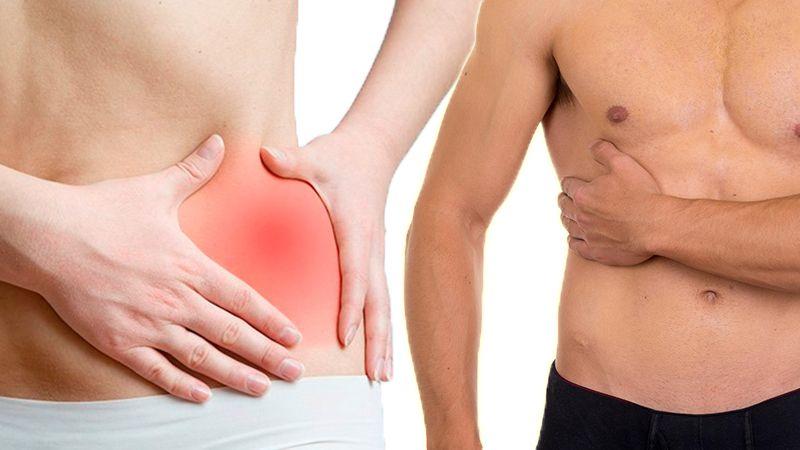
Основные причины возникновения болей в спине | | Infopro54
Спина является уязвимым местом, она предрасположена к травмам. Основными функциями позвоночника являются: опорная, двигательная и амортизирующая. Исходя из этого можно сделать вывод, что к недомоганиям приводят неправильная осанка и большие нагрузки.
Причины болей в спине
Это не всегда говорит о наличии серьезного заболевания. После больших нагрузок дискоморт может возникать даже при кашле. Правда, в некоторых случаях это может быть симптомом серьезного заболевания. Они проявляются в различных формах.
Почему возникают боли после пробуждения?
Утренние болевые ощущения возникают по следующим причинам:
- Остеохондроз;
- Неправильная поза во сне;
- Переохлаждение;
- Некачественный матрац;
- Избыточный вес.

Болезни суставов
В данном случае дискомфорт в спине указывает о наличии проблем со здоровьем. Чаще всего причиной этому является артрит. В некоторых случаях к недомоганию приводят остеомиелит, остеохондроз, межпозвоночная грыжа или болезнь Бехтерева.
Болезни мускулатуры
Вы часто замечали, что ноют именно мышцы спины? Причиной этому могут быть переохлаждение или сильная усталость. Проявляется это в виде спазмов, что приводит к снижению подвижности. Помимо этого, к мышечным болям могут привести инфекции мышечных тканей. Негативно влияет на самочувствие полимиозит, полимигалия.
Патологии спинного мозга
Спинной мозг является связующим звеном между головным мозгом и организмом человека. Она осуществляется с помощью нервов. Всего у человека их 31. Каждый отвечает за свой участок. Их заболевание характеризуется онемением, слабостью мышц и конечностей. Это серьезная патология, требующая врачебного вмешательства. Они возникают по следующим причинам:
- Травма позвоночника;
- Нарушение кровообращения;
- Возникновение абсцессов;
- ВИЧ;
- Сифилис;
- Чрезмерное накопление жидкости в полостях;
- Нехватка меди и витамина B;
- Рак;
- Кровоизлияние;
- Перелом.
Из-за психосоматики
Боли, вызванные по причине психологических проблем, официально рассматриваются медициной. Допустим, неприятности на работе или в семье на протяжении длительного периода могут привести к появлению таких симптомов.
Виды болей в спине
Боли в спине могут быть вызваны различными заболеваниями. Разберем основные из них, а также их характер.
Ноющая боль
- Ломбаго. Вызывается большими нагрузками. Проявляется в виде ноющей боли. Чаще всего прекращается спустя несколько дней;
- Резкие движения, растяжение мышц называется миозитом;
- Остеохондроз приводит к смещению межпозвоночных дисков. Появляется из-за чрезмерных нагрузок.

Острая, отдающая в конечности
- Боли, вызванные остеохондрозом, усиливаются во время кашля и напряжения;
- Радикулиту свойствена постоянная тупая боль. Чаще всего локализируется с одной стороны и отдает в бедро, ногу. Может вызвать онемение. Усиливается при движении;
- При межпозвоночной грыже боли усиливаются во время движения, наклонов, чихании. Обычно сопровождается слабостью в ноге.
Распирающая
Возникает по причине болезней сердца. Проявляется в виде болей в районе грудины и верхнего отдела спины.
По локализации
Данная глава посвящена причинам возникновения дискомфорта.
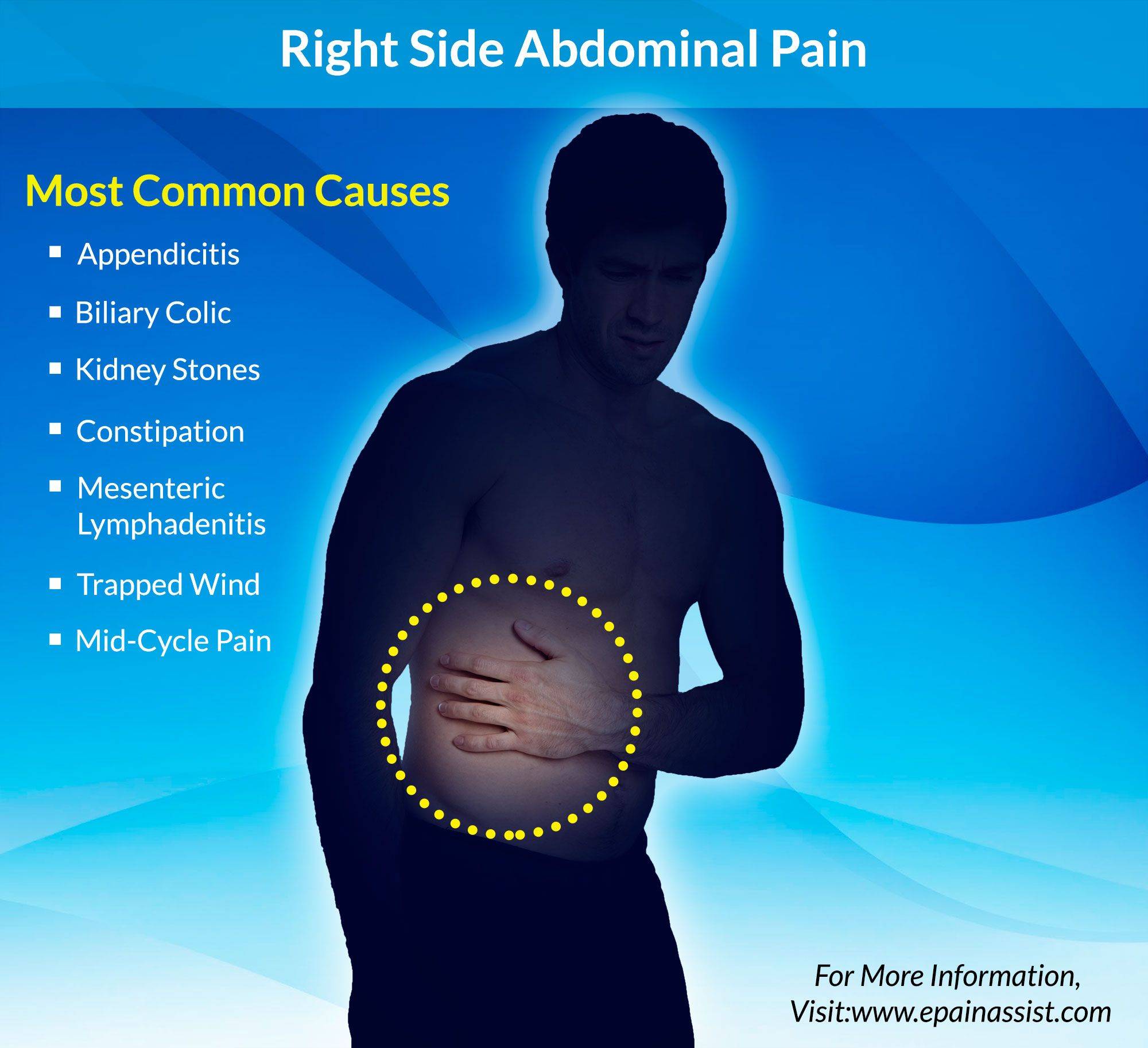
Боль в правой части
Появляется из-за проблем с почками. Помимо этого имеется ряд заболеваний, для которых характерен такой симптом:
- Лишний вес;
- Воспаление аппендикса;
- Травмы;
- Патологии органов дыхательной системы;
- Большие физические нагрузки.
Боль в левой части
Встречаются случаи возникновения недомоганий в левой части спины. Они могут быть вызваны такими факторами:
- Травмы позвоночника;
- Болезни селезенки;
- Проблемы с почками;
- Заболевания органов дыхания;
- Болезни сердца;
- Межреберная невралгия;
- Проблемы с половыми органами. Проявляются в виде тянущей боли в левом боку со стороны спины.
Боль в области поясницы
Чаще всего спина в области поясницы ноет во время грыжи, радикулита и остеохондроза. Также причинами могут быть травмы, чрезмерные нагрузки. Перечень других заболеваний, вызывающих дискомфорт:
- Артрит;
- Инфекции. Среди них туберкулез, абсцесс;
- Рак;
- Синдром Рейтера;
- Защемление нерва;
- Остеопороз.
В области лопаток
Болезненные ощущения в верхней части характерны при следующих недугах:
- Болезни печени;
- Панкреатит;
- Сколиоз;
- Различные травмы;
- Желчнокаменная болезнь;
- ВСД;
- Инфекционные заболевания.

Чаще всего дискомфорт возникает из-за компрессии нервных отростков. К этому может привести остеоартроз, радикулит, спондилез. Причиной чему могут послужить переутомление или травмы позвоночника.
воспаление поджелудочной железы.: причины, жалобы, диагностика и методы лечения на сайте клиники «Альфа-Центр Здоровья»
Воспаление поджелудочной железы, характеризуется сильной опоясывающей болью, тошнотой, рвотой, которая не приносит облегчения. Возможна механическая желтуха.Поджелудочная железа имеет два главные функции — эндокринную (в ней, в частности, образуется инсулин) и экзокринную (в ней образуются ряд ферментов, необходимых для пищеварения). Самая частая причина недостаточности экзокринной функции поджелудочной железы у взрослых — алкоголизм, а у детей — муковисцидоз (тяжелое наследственное заболевание, сопровождающееся также тяжелыми легочными инфекциями). Муковисцидоз следует подозревать у всех больных младше 40 лет с необъяснимой недостаточностью экзокринной функции поджелудочной железы.
Жалобы
Хронический панкреатит проявляется постоянной или приступообразной болью в животе, нередко в сочетании с сахарным диабетом (что проявляется повышенным уровнем глюкозы в анализах крови).
При хроническом панкреатите обострения могут сменяться периодами улучшения, либо болезнь сопровождается постоянной болью и нарушениями всасывания пищи из кишечника.
При легком и умеренном повреждении поджелудочной железы поводом для обращения к врачу служит постоянная боль. Нередко на этой стадии заболевания отклонения лабораторных показателей выявляются только при специальных исследованиях (например, при пробе с секретином). При обширном повреждении поджелудочной железы появляются понос, стеаторея (выделение избыточного количества жира с каловыми массами) и похудание.
В типичных случаях боль локализуется в середине живота («под ложечкой») и отдает в спину, но может быть более выраженной в правом или левом подреберье, в спине или иметь разлитой характер. Иногда боль локализуется за грудиной или в боку. Обычно она сильная, продолжительная, глубокая и не проходит после еды и приема антацидных средств. Часто она усиливается при употреблении алкоголя или после обильной еды, особенно жирной. Нередко боль настолько сильна, что приходится использовать наркотические анальгетики. Тошнота, рвота и метеоризм (обильное отхождение газов) отмечаются реже; обычно они обусловлены реакцией на боль или применением лекарственных препаратов (особенно наркотических анальгетиков), угнетающих деятельность желудка и кишечника.
Иногда боль локализуется за грудиной или в боку. Обычно она сильная, продолжительная, глубокая и не проходит после еды и приема антацидных средств. Часто она усиливается при употреблении алкоголя или после обильной еды, особенно жирной. Нередко боль настолько сильна, что приходится использовать наркотические анальгетики. Тошнота, рвота и метеоризм (обильное отхождение газов) отмечаются реже; обычно они обусловлены реакцией на боль или применением лекарственных препаратов (особенно наркотических анальгетиков), угнетающих деятельность желудка и кишечника.
Диагностика
При длительной боли в животе всем больным необходимы ультразвуковое исследование (УЗИ) или компьютерная томография (КТ) для исключения ложной кисты поджелудочной железы. Часто при хроническом панкреатите обнаруживают изменения протоков; взаимосвязи между силой боли и наличием сужений протоков и их расширений не выявлено, однако иногда после установки стента (металлической конструкции, не дающей протоку спадаться) боль уменьшается.
Надежный метод диагностики нарушений пищеварения — определение в кале капель нейтрального жира и кристаллов жирных кислот, а также непереваренных мышечных волокон. Большое число мышечных волокон (более пяти) в мазке кала говорит о нарушении переваривания белков.
При рентгенографии живота можно выявить кальцификаты поджелудочной железы, подтверждающие хронический панкреатит. При УЗИ можно обнаружить кальцификаты (даже те, которые еще не видны на рентгенограммах), увеличение размеров поджелудочной железы и неровность ее контуров. Для диагностики хронического панкреатита используют также КТ живота; при хроническом панкреатите помимо кальцификатов в поджелудочной железе обнаруживают расширение протока поджелудочной железы и желчных протоков, неравномерное увеличение железы, скопление жидкости, изменения в окружающих тканях. Эндоскопическая ретроградная холангиопанкреатография при хроническом панкреатите выявляет расширение протоков, а также участки их стеноза.
Лечение
Отказ от алкоголя уменьшает боль примерно у 50% больных. Также применяют ферментные препараты, например панкреатин. Ферментные препараты лучше всего помогают женщинам с неалкогольным хроническим панкреатитом. У мужчин эффективность такого лечения составляет 20—25%, у мужчин, злоупотребляющих алкоголем, — 12—15%, а при тяжелом панкреатите у больных обоего пола — 25%. Во всех случаях при постоянной боли необходимо исключить ложную кисту, поскольку дренирование кисты часто приводит к улучшению. У всех больных хроническим панкреатитом с постоянной болью довольно высок риск наркотической зависимости, поэтому следует применять только ненаркотические анальгетики. Необходимо предостеречь больных, злоупотреблявших алкоголем, от употребления даже малых доз алкоголя на фоне приема парацетамола в дозе 3 г в сутки и более.
Инфаркт легких: Боль в правом верхнем квадранте как симптом с обзором типичных функций компьютерной томографии | Военная медицина
Аннотация
Цель этого случая — обсудить боль в правом подреберье как атипичный симптом инфаркта легкого и рассмотреть типичные особенности компьютерной томографии (КТ) инфаркта легкого для повышения точности диагностики. Инфаркт легкого возникает в результате окклюзии дистальной артериальной сосудистой сети внутри паренхимы легкого, что приводит к ишемии, кровотечению и, в конечном итоге, некрозу.Пациенты с инфарктом легких обычно проявляют плевритную боль в груди и могут иметь связанные признаки или симптомы тромбоэмболии легких или тромбоза глубоких вен. В этом тематическом исследовании 34-летняя женщина, лишенная каких-либо симптомов, указывающих на тромбоэмболию легочной артерии или тромбоз глубоких вен, обратилась с жалобой на боль в правом верхнем квадранте через 1 мес после открытой репозиции внутренней фиксации перелома левой лодыжки. Многократные посещения клиники в течение примерно 7 дней были значимыми для непрозрачности правой нижней доли, наблюдаемой на КТ брюшной полости, которая, как предполагалось, представляла внебольничную пневмонию как источник боли в RUQ пациента. Пациентка обратилась в отделение неотложной помощи через 1 неделю (через 6 недель после первичной операции) с жалобой на опухоль левой нижней конечности, и впоследствии с помощью ультразвукового исследования у нее был диагностирован ТГВ левой нижней конечности. КТ легочных артерий дала отрицательный результат на ТЭЛА, но выявила помутнение правой нижней доли, которое в ретроспективе соответствовало инфаркту легкого.
Пациентка обратилась в отделение неотложной помощи через 1 неделю (через 6 недель после первичной операции) с жалобой на опухоль левой нижней конечности, и впоследствии с помощью ультразвукового исследования у нее был диагностирован ТГВ левой нижней конечности. КТ легочных артерий дала отрицательный результат на ТЭЛА, но выявила помутнение правой нижней доли, которое в ретроспективе соответствовало инфаркту легкого.
ИСТОРИЯ
Хотя ТЭЛА от тромбоза глубоких вен является наиболее частой причиной инфаркта легкого, инфаркт легкого не всегда возникает при ТЭЛА.Частично это связано с двойным сосудистым снабжением, множественными анастомозами и наличием низких концентраций насыщенной кислородом крови в окружающей венозной системе паренхимы легких. 1 RUQ Боль как первичный симптом при инфаркте легкого в клинических условиях, лишенных сердечно-легочных или периферических сосудистых признаков и симптомов, очень атипична и поэтому требует понимания типичных характеристик компьютерной томографии (КТ) в сочетании с клиническими подозрениями.Этот случай представляет собой необычное проявление инфаркта легочной артерии правой нижней доли (RLL) с обзором типичных результатов компьютерной томографии, чтобы повысить осведомленность и повысить точность диагностики.
ДЕЛО
34-летняя женщина латиноамериканского происхождения Gravida 2 Para 2 без значительного прошлого медицинского анамнеза обратилась в клинику первичной медико-санитарной помощи с болью в RUQ 12 марта 2015 года, примерно через 1 месяц после прохождения ORIF по поводу нестабильного перелома левой лодыжки. Дата первоначальной травмы — 5 февраля 2015 года, дата ORIF — 6 февраля 2015 года.Она была прикована к постели примерно в течение 2 недель после операции, и, несмотря на инструкции об обратном, она справлялась со своей болью с помощью 800 мг ибупрофена 4 раза в день (что превышает рекомендованные нормы суточного дозирования).
КЛИНИЧЕСКИЕ ВЫВОДЫ
Физический осмотр показал нормальные жизненные показатели: АД 118/78, ЧСС 62, ЧД 13, насыщение кислородом 99% в воздухе помещения. Обзор систем показал отрицательные симптомы со стороны сердца, легких или ТГВ. Умеренная болезненность RUQ была выявлена без явных признаков Мерфи и без болезненности реберно-позвоночного угла.
Рентгенограмма мочеточникового пузыря (KUB) и ультразвуковое исследование RUQ были нормальными. Полученные основные лабораторные исследования (общий анализ крови, анализ мочи, панель функции печени и панель основного метаболизма) были в пределах нормы. Пациенту был поставлен клинический диагноз дуоденита и гастроэзофагеального рефлюкса на фоне избыточного приема НПВП. Пациента лечили сукральфатом, омепразолом и заменили на ацетаминофен для обезболивания.
Четыре дня спустя, 16 марта 2015 г., пациент вернулся в клинику с усилением боли в RUQ.Результаты физического осмотра не изменились по сравнению с предыдущей встречей. 17 марта пациентка была направлена на КТ брюшной полости и таза (с пероральным и внутривенным контрастированием), которая показала помутнение при RLL с выпуклыми границами и небольшим правым плевральным выпотом (рис. 1). Пациенту был поставлен диагноз внебольничная пневмония, и он амбулаторно лечился азитромицином.
РИСУНОК 1.
КТ с контрастированием нижней части грудной клетки и верхней части живота. Осевые (вверху) и коронарные (внизу) КТ-изображения нижней части грудной клетки и верхней части живота показывают периферическое клиновидное уплотнение с выпуклыми границами и центральным просветом «пузырчатое уплотнение». ”В пределах RRL, типичного для раннего инфаркта легкого (кружок).Не показан небольшой правосторонний плевральный выпот.
РИСУНОК 1.
КТ с контрастным усилением нижней части грудной клетки и верхней части живота. Осевые (вверху) и коронарные (внизу) КТ-изображения нижней части грудной клетки и верхней части живота показывают периферическое клиновидное уплотнение с выпуклыми границами и «пузырчатым» центральным просветом. консолидация »внутри РРЛ, характерная для раннего инфаркта легкого (кружок). Не показан небольшой правосторонний плевральный выпот.
консолидация »внутри РРЛ, характерная для раннего инфаркта легкого (кружок). Не показан небольшой правосторонний плевральный выпот.
24 марта 2015 года, примерно через 7 недель после операции, она обратилась в местное отделение неотложной помощи с острым началом кровохарканья, болью в груди / ребрах справа и обострением отека левой ноги.При осмотре было установлено, что она гемодинамически стабильна, нормальная насыщенность O 2 воздухом в помещении, без недавних лихорадок / ознобов / респираторных заболеваний, а также нормальное сердечно-сосудистое и абдоминальное обследование. На левой нижней конечности обнаружен следовой отек, умеренная болезненность при пальпации, периферический пульс не поврежден. На УЗИ левой нижней конечности выявлен эхогенный несжимаемый тромб от уровня общей бедренной вены до подколенной вены.
Протокол КТ-ангиограммы / ПЭ со стоком до уровня подколенной ямки не выявил ПЭ, однако он продемонстрировал непрозрачность RLL размером 3 см × 2 см с небольшим плевральным выпотом, что в ретроспективе соответствовало инфаркту легкого.Сток через подколенную ямку снова продемонстрировал обширный окклюзионный тромб от уровня левой общей бедренной вены до левой подколенной ямки. Пациенту был поставлен диагноз LLE DVT и RLL легочного инфаркта без признаков ТЭЛА.
ЛЕЧЕБНО-КЛИНИЧЕСКИЙ КУРС
Пациенту была назначена антикоагулянтная терапия, и в течение 12 мес. Ему была выполнена серия механической тромбэктомии, ангиопластики и термолиза с минимальным уменьшением отека и боли LLE.Контрольная КТ-ангиограмма легочных артерий примерно через 6 месяцев после ее первоначального диагноза показала уменьшение размера инфаркта легкого RLL, который составлял 1 см и сохранял выпуклые края и раннюю привязку, что свидетельствует о полном инфаркте.
Через 3 года после первоначальной травмы пациентка продолжает страдать от осложнений, связанных с ее диагнозом, в частности, от хронического посттромботического синдрома LLE. Самые последние результаты КТ включают стабильную 9-миллиметровую непрозрачную плевральную непрозрачность в пределах RLL с уменьшением выпуклых краев и фиксацией, соответствующими рубцовой фиброзной ткани от полного инфаркта легкого (рис.2).
Самые последние результаты КТ включают стабильную 9-миллиметровую непрозрачную плевральную непрозрачность в пределах RLL с уменьшением выпуклых краев и фиксацией, соответствующими рубцовой фиброзной ткани от полного инфаркта легкого (рис.2).
Рис. 2.
Двенадцатимесячный контрольный КТ с контрастным усилением (окно легких) через нижнюю часть грудной клетки. По существу стабильный размер инфаркта легкого с небольшой потерей выпуклых краев и хроническим рубцеванием и фиксацией, соответствующими полному инфаркту (кружок).
Рисунок 2.
Двенадцатимесячный контрольный КТ с контрастным усилением (окно легких) через нижнюю часть грудной клетки. По существу стабильный размер инфаркта легкого с небольшой потерей выпуклых краев и хроническим рубцеванием и фиксацией, соответствующими полному инфаркту (кружок).
ОБСУЖДЕНИЕ
Во-первых, давайте погрузимся в дифференциал боли RUQ как основную жалобу. Следующий список не является исчерпывающим, но показывает, как знание того, «что там живет» будет влиять на оценку и лечение признаков и симптомов RUQ:
На основе системы органов:
Желчных:
Печеночных:
GI:
Пептическая язва
Язва двенадцатиперстной кишки
Дуоденит
Ретроцекальный аппендицит
Колит
- 00040005
- 0005
- 0005
Нефролитиаз
Поджелудочная железа:
Сердечная:
Ишемия миокарда
Перикардит
- 9000
- 0005 инома, большая клетка)
Эмпиема
Плеврит
Пневмония (RLL; полостный, некротизирующий)
Легочная эмболия
Инфаркт легкого
Инфаркт легкого может быть единичным или множественным с преобладанием в нижних зонах легких из-за относительной повышенной сосудистости. При предрасположенности к нижним зонам легких пациенты с тлеющим / развивающимся инфарктом легкого могут иметь боль плевритного типа в области RUQ или LUQ, правого или левого реберно-позвоночного угла и в некоторых случаях правого плеча (вторично по отношению к раздражению диафрагма). Они могут описывать боль как постоянную, тупую и с приступами острой односторонней боли в нижней части грудной клетки или верхнем квадранте живота на пораженной стороне. Острая плевритная боль также может быть вызвана глубоким вдохом, кашлем или позиционированием.
При предрасположенности к нижним зонам легких пациенты с тлеющим / развивающимся инфарктом легкого могут иметь боль плевритного типа в области RUQ или LUQ, правого или левого реберно-позвоночного угла и в некоторых случаях правого плеча (вторично по отношению к раздражению диафрагма). Они могут описывать боль как постоянную, тупую и с приступами острой односторонней боли в нижней части грудной клетки или верхнем квадранте живота на пораженной стороне. Острая плевритная боль также может быть вызвана глубоким вдохом, кашлем или позиционированием.
Результаты КТ, указывающие на инфаркт легкого, были названы «пузырчатой консолидацией», которая описывает очаговое просветление в периферической клиновидной консолидации 2 (Рисунок 1, Иллюстрация A в дополнительном материале). Такое появление объясняется двойным кровоснабжением легких бронхиальной и легочной артериями. Открытые бронхиальные артерии перфузируют центральные части легкого. Периферическое легкое подвергается инфаркту из-за его зависимости от легочного кровообращения, что объясняет окружающее уплотнение.
Широкое плевральное основание инфаркта возникает из-за нормального раздувания легочных артерий, когда они разветвляются на небольшие дистальные ветви. Из-за этого инфаркт наиболее обширен на периферии, в области самых маленьких, самых периферических ветвей легочной артерии. Выпуклая внешняя граница является отражением экстравазированной крови внутри инфаркта легкого. Поскольку инфаркт распространяется на плевральную поверхность, плевральный выпот может наблюдаться в 29% случаев с острой ПЭ по сравнению с 4% без ПЭ 3 , как в этом случае.
СОСТАВЛЯЕМ ВСЕ ВМЕСТЕ
Инфаркт может быть неполным или полным (рис. 3). Неполные инфаркты возникают при преходящем геморрагическом застое без повреждения паренхимы. Помутнение на КТ от неполного инфаркта может исчезнуть в течение нескольких дней. Как было показано в этом случае, полный инфаркт относится к необратимому ишемическому некрозу, развивающемуся из «пузырчатой консолидации» (рис. 3A), которая в конечном итоге заполняется некрозом центральных бронхиальных артерий, что приводит к неусилению помутнения. (Рисунок.3Б). Инфаркт продолжает уменьшаться до меньшего помутнения (рис. 3C) и в конечном итоге приводит к постоянному фиброзному рубцу (рис. 3D). Ишемический некроз в результате инфаркта легкого усиливается в сочетании с застойной сердечной недостаточностью, легочной венозной гипертензией или снижением бронхиального артериального кровотока при системной артериальной гипотензии. Диагностика инфаркта легкого зависит от времени. Более ранний диагноз инфаркта легкого и провоцирующее событие (если его можно идентифицировать) является обратимым / поддающимся лечению, тем выше вероятность предотвращения дальнейшего респираторного и сосудистого нарушения.Как и в случае мозгового кровотока, время — ткань!
3A), которая в конечном итоге заполняется некрозом центральных бронхиальных артерий, что приводит к неусилению помутнения. (Рисунок.3Б). Инфаркт продолжает уменьшаться до меньшего помутнения (рис. 3C) и в конечном итоге приводит к постоянному фиброзному рубцу (рис. 3D). Ишемический некроз в результате инфаркта легкого усиливается в сочетании с застойной сердечной недостаточностью, легочной венозной гипертензией или снижением бронхиального артериального кровотока при системной артериальной гипотензии. Диагностика инфаркта легкого зависит от времени. Более ранний диагноз инфаркта легкого и провоцирующее событие (если его можно идентифицировать) является обратимым / поддающимся лечению, тем выше вероятность предотвращения дальнейшего респираторного и сосудистого нарушения.Как и в случае мозгового кровотока, время — ткань!
РИСУНОК 3.
Внешний вид компьютерной томографии развития полного инфаркта легкого. (A) (1 нед.) Неусиливающаяся «пузырчатая консолидация», представленная выпуклыми границами и центральным просветом (B) (2 нед.) Выпуклые границы с заполнением центрального просвета, поскольку центральные бронхиальные артерии в конечном итоге закупорены и легкое остается жизнеспособным инфаркт паренхимы. (C) (6 мес.) Уменьшение размера с выпуклыми краями и умеренным периферическим связыванием и ранним рубцеванием, указывающим на полный инфаркт.(D) (12 мес.) По существу стабильный размер с небольшой потерей выпуклых краев и хроническим рубцеванием и фиксацией, характерными для полного инфаркта.
РИСУНОК 3.
Внешний вид компьютерной томографии развития полного инфаркта легкого. (A) (1 нед.) Неусиливающаяся «пузырчатая консолидация», представленная выпуклыми границами и центральным просветом (B) (2 нед.) Выпуклые границы с заполнением центрального просвета, поскольку центральные бронхиальные артерии в конечном итоге закупорены и легкое остается жизнеспособным инфаркт паренхимы.(C) (6 мес.) Уменьшение размера с выпуклыми краями и умеренным периферическим связыванием и ранним рубцеванием, указывающим на полный инфаркт. (D) (12 мес.) По существу стабильный размер с небольшой потерей выпуклых краев и хроническим рубцеванием и фиксацией, характерными для полного инфаркта.
(D) (12 мес.) По существу стабильный размер с небольшой потерей выпуклых краев и хроническим рубцеванием и фиксацией, характерными для полного инфаркта.
Факторы риска инфаркта легкого включают факторы риска ТГВ и тромбоэмболии, такие как повреждение эндотелия, застой и гиперкоагуляция. 4,5 Женщины, принимающие оральные контрацептивы (ОКП), также подвержены риску.Риск еще выше, если они курят табак. Известными факторами риска также являются предшествующая венозная тромбоэмболия, недавняя операция, рак и длительные путешествия. 6
У нашего пациента в этом случае был спровоцированный LLE DVT на фоне нескольких предрасполагающих факторов риска, включая использование OCP, недавнюю травму (возможное повреждение эндотелия или жировую эмболию в результате перелома кости / хирургического вмешательства с костью во время ORIF), недавняя операция и неподвижность.
ЗАКЛЮЧЕНИЕ
RUQ Боль как первичный симптом инфаркта легкого является атипичным и в данном случае представляет собой компонент плевритной боли в груди, которая является наиболее частым симптомом инфаркта легкого. 7 Распознавание особенностей КТ периферической клиновидной консолидации с центральной рентгенопрозрачностью «пузырчатой консолидацией» в нижних долях в сочетании с клиническим подозрением повысит диагностическую точность инфаркта легкого. Это особенно важно, поскольку 30–70% случаев инфаркта легкого являются результатом острой ПЭ 7 , при которой своевременная диагностика имеет первостепенное значение.
КОНФЛИКТ ИНТЕРЕСОВ
Нет.
ФИНАНСИРОВАНИЕ
Ничего не раскрывать.
ССЫЛКИ
1Брей
TJP
,Mortensen
KH
,Gopalan
D
:Мультимодальная визуализация инфаркта легкого
.
евро J Radiol
2014
;1
—54
. .2Ревель
MP
,Triki
R
,Chatellier
G
и др.:Можно ли распознать инфаркт легкого на многосекционных КТ-изображениях?
Радиология
2007
;244
:875
—82
,3He
H
,Stein
MW
,Zalta
B
,Haramati
LB
:Инфаркт легкого: спектр результатов на мультидетекторном спиральном CT
.J Thorac Imaging
2006
;21
:1
—7
. .4Мэлоун
ПК
,Agutter
PS
:Этиология тромбоза глубоких вен
.Q J Med
2006
;99
:581
—93
. .5Багот
CN
,Арья
R
:Вирхов и его триада: вопрос атрибуции
.Br J Haematol
2008
;143
(2
):180
—90
. .6Штейн
ПД
,Beemath
A
,Matta
F
и др. :Клиническая характеристика пациентов с острой тромбоэмболией легочной артерии: данные PIOPED II
.Am J Med
2007
;120
(10
):871
—9
..7Миниати
м
,Bottai
M
,Ciccotosto
C
,Roberto
L
,Monti
S
:Предикторы инфаркта легких
.Медицина
2015
;94
(41
):e1488
. .
.Заметки автора
Выраженные взгляды принадлежат исключительно авторам и не отражают официальную политику или позицию U.Южная армия, ВМС США, ВВС США, Министерство обороны США.
Опубликовано Oxford University Press от имени Ассоциации военных хирургов США, 2018 г.
Эта работа написана (а) государственными служащими США и находится в открытом доступе в США.
пациентов с COVID-19 с афебрильной острой абдоминальной болью
РЕЗЮМЕ
Важность С ростом числа случаев COVID-19 во всем мире медицинское сообщество должно знать об атипичных клинических проявлениях, чтобы помочь поставить правильный диагноз и принять надлежащие меры изолировать пациента и избежать заражения медицинских работников коронавирусом (SARS-CoV-2).
Цель Сообщить о том, что пациенты, у которых впоследствии положительный результат теста на COVID-19, могут проявляться острой болью в животе и отсутствием легочных симптомов, хотя у них уже есть типичные поражения легких при компьютерной томографии (КТ).
Дизайн, условия и участники В этой серии случаев речь идет о трех пациентах, поступивших в отделение неотложной помощи общественной больницы в Монпелье, Франция, с острой болью в животе.
Результаты У трех пациентов был повышен уровень С-реактивного белка.КТ-сканирование не выявило абдоминальных аномалий, но наблюдались двусторонние поражения легких в основании легких, типичные для поражений COVID-19. Тесты ОТ-ПЦР на COVID-19 у трех пациентов были положительными.
Пациенты были переведены в центр борьбы с COVID-19 при университетской больнице Монпелье. По состоянию на 29 марта 2020 года двое из этих пациентов все еще интубированы в отделении интенсивной терапии (ОИТ), а третий был выписан домой.
Заключение и актуальность Инфекции COVID-19 могут проявляться как острая боль в животе. В нашей серии случаев результаты компьютерной томографии помогли нам заподозрить правильный диагноз, который впоследствии был подтвержден тестами ОТ-ПЦР на COVID-19.
В нашей серии случаев результаты компьютерной томографии помогли нам заподозрить правильный диагноз, который впоследствии был подтвержден тестами ОТ-ПЦР на COVID-19.
Введение
Пандемия COVID-19 быстро развивается во всем мире. В отсутствие какого-либо конкретного лечения или вакцины стратегии общественного здравоохранения направлены на снижение уровня заражения, так называемая стратегия «сглаживания кривой». Чтобы должным образом снизить уровень заражения, необходимо быстро распознать пациентов с SARS-CoV-2, чтобы оказать им адаптированную помощь и изолировать их от остальных пациентов до их выздоровления.Раннее подозрение также необходимо для защиты медицинских работников, которые в таких случаях должны использовать средства индивидуальной защиты.
Примеры клинических случаев
17 марта 2020 года 56-летняя пациентка с артериальной гипертензией в анамнезе обратилась с жалобами на афебрильную эпигастралгию и тошноту, связанную с чувствительностью правого подреберьера, которая началась постепенно за 48 часов до этого. У нее не было ассоциированных легочных симптомов, особенно кашля или одышки. Анализы крови показали гемоглобин (Hb) 14.5 г / дл, лейкоциты (WBC) 5,5 × 10 9 / л (нейтрофилы 3,3 × 10 9 / л, лимфоциты 1,48 × 10 9 / л), билирубин 8,5 мкмоль / л, аспартаттрансаминаза ( АСТ) 43 Ед / л, аланинтрансаминаза (АЛТ) 95 Ед / л, липаза 147 Ед / л и С-реактивный белок 58 мг / л. При ультразвуковом исследовании брюшной полости каких-либо специфических результатов не обнаружено; желчный пузырь в норме. Была выполнена компьютерная томография брюшной полости, которая показала двусторонние субплевральные нерегулярные линии и рассеянные перибронхиальные помутнения матового стекла на обоих основаниях легких (рис. 1).Заподозрили диагноз COVID-19, и пациентку поместили в изоляцию. ОТ-ПЦР была положительной на COVID-19. Состояние легких у пациентки со временем ухудшилось, и она была переведена в отделение интенсивной терапии и интубирована.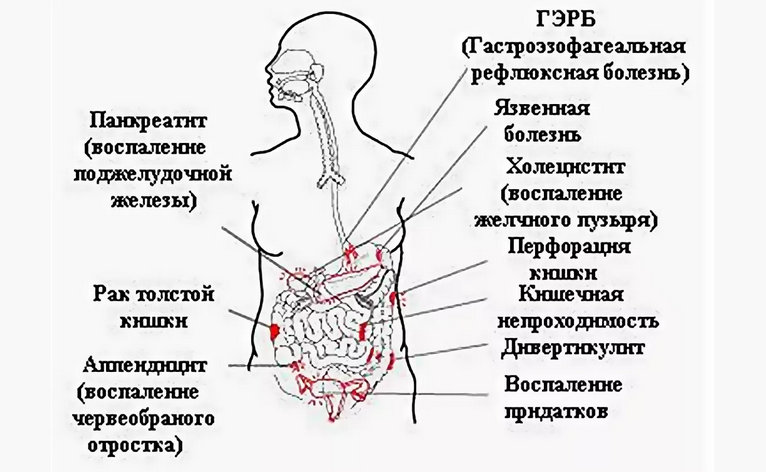
КТ грудной клетки, показывающая двусторонние субплевральные неправильные линии и рассеянные перибронхиальные помутнения матового стекла.
21 марта 2020 г. у 59-летнего пациента мужского пола с анамнезом острого панкреатита, холецистэктомии и аппендэктомии поступила острая эпигастралгия, появившаяся за несколько часов до этого и связанная с субфебрильной температурой (38.2 ° С). Анализы крови: Hb 17,5 г / дл, лейкоциты 4,04 × 10 9 / л (нейтрофилы 2,2 × 10 9 / л, лимфоциты 1,5 × 10 9 / л), тромбоциты 205 × 10 9 / л, билирубин 41 мкмоль / л и С-реактивный белок 39 мг / л. КТ не выявила аномалий брюшной полости, но продемонстрировала двусторонние субплевральные помутнения в виде матового стекла с внутрилобулярными ретикуляциями в основании легких (рис. 2). Пациент дал положительный результат на COVID-19 по результатам ОТ-ПЦР. Во время госпитализации ему потребовалась кислородная терапия.
Рис. 2.КТ брюшной полости показывает двусторонние субплевральные помутнения из матового стекла с внутрилобулярными ретикуляциями в основании легких.
22 марта 2020 года 82-летняя женщина, в анамнезе которой была артериальная гипертензия и ишемическая болезнь сердца, обратилась с жалобой на афебрильную острую боль в животе, появившуюся за 24 часа до этого, связанную с тошнотой и диареей. Физикальное обследование показало диффузную боль в животе без настороженности. Артериальное давление было нормальным — 140/90 мм рт.Анализы крови показали лимфоцитопению (0,63 × 10 9 / л) и повышенный уровень С-реактивного белка на уровне 231 мг / л. SaO 2 составила 94%. Остальные лабораторные тесты были нормальными: Hb 14,2 г / дл, WBC 4,63 × 10 9 / л, тромбоциты 141 × 10 9 / л, AST 61 МЕ / л, ALT 27 МЕ / л, билирубин 11,5 мкмоль. / Л, тропонин Т 30 нг / мл и лактат 1,6 ммоль / л. Была проведена компьютерная томография брюшной полости, которая продемонстрировала преимущественно сумасшедшее покрытие правой нижней доли, связанное с помутнением матового стекла и межлобулярной ретикуляцией (рис.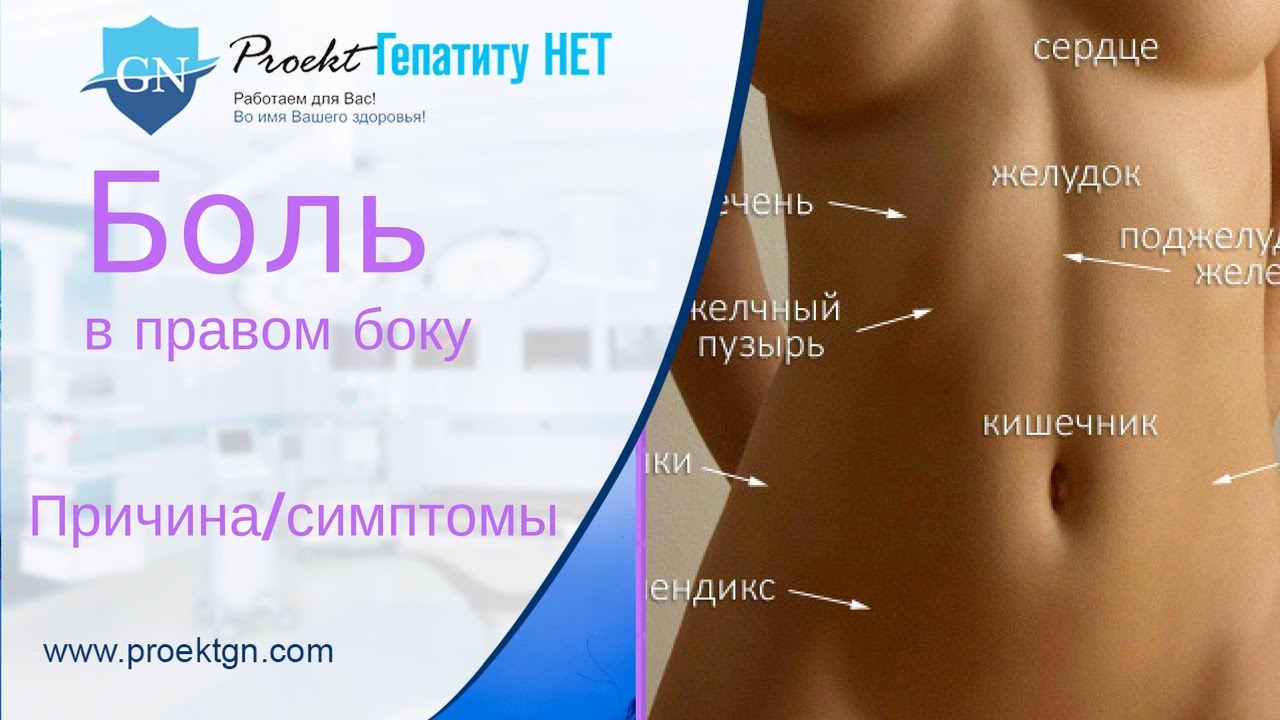 3).Пациент дал положительный результат на COVID-19 по результатам ОТ-ПЦР. Два дня спустя ее состояние легких резко ухудшилось, и она была переведена в отделение интенсивной терапии и интубирована.
3).Пациент дал положительный результат на COVID-19 по результатам ОТ-ПЦР. Два дня спустя ее состояние легких резко ухудшилось, и она была переведена в отделение интенсивной терапии и интубирована.
Компьютерная томография, показывающая преимущественно сумасшедшее покрытие правой нижней доли, связанное с матовым стеклом и межлобулярной сеткой.
Обсуждение
Согласно китайскому опыту, пневмония является наиболее частым тяжелым проявлением инфекции SARS-CoV-2. Обычно он характеризуется лихорадкой, кашлем, одышкой и двусторонними уплотнениями при визуализации грудной клетки.К сожалению, эти симптомы не всегда присутствуют на начальном этапе. Исследование, проведенное на пациентах с пневмонией COVID-19, показало, что наиболее частыми начальными признаками были лихорадка (98,6%), усталость (69,6%), сухой кашель (59,4%), анорексия (40%), миалгии (34,8%), одышка. (31,2%) и мокрота (26,8%). 1 Очень важно отметить, что другой отчет, включающий 1099 пациентов с COVID-19 из того же района, показал, что лихорадка (определяемая как температура в подмышечных впадинах> 37,5 ° C) отсутствовала у 66% пациентов при поступлении. хотя в конечном итоге это увеличилось до 89% пациентов во время госпитализации. 2 Эти расхождения могут отражать два разных момента в течении болезни.
В дополнение к этим респираторным симптомам, желудочно-кишечные симптомы также указывались в качестве основных жалоб, включая диарею (3,8–10,1%), тошноту (5–10,1%), рвоту (3,6–5%) и боль в животе (2,2%). ).
Важно отметить, что аномалии на компьютерной томографии грудной клетки и рентгенограмме грудной клетки были выявлены у 54% бессимптомных пациентов 3 и даже до обнаружения вирусной РНК в образцах из верхних дыхательных путей. 4 Об аносмии при отсутствии заложенности носа и дисгевзии, хотя и редко, но также сообщалось и в настоящее время рекомендуется рассматривать как индикаторы COVID-19, то есть требующие как минимум мер изоляции, Французским обществом головы и шеи и Санитарное управление Квебека. 5,6
5,6
Насколько нам известно, ранее не было сообщений об афебрильной острой боли в животе как первом проявлении COVID-19. Патофизиология этих болей в животе, вероятно, зависит от воспалительного процесса, такого как гастроэнтерит.Несмотря на то, что коронавирусы считаются респираторными вирусами, которые в основном передаются через дыхательные пути, первичное или вторичное оральное заражение может быть причиной этих абдоминальных симптомов.
Это имеет большое значение, потому что это означает, что, пока продолжается пандемия COVID-19, пациентов с этой симптоматикой следует рассматривать как потенциально инфицированных и проводить диагностические тесты на COVID-19.
- © Королевский колледж врачей 2020. Все права защищены.
Боль в животе — патофизиология, классификация и причины
Изображение: «Портсмут, штат Вирджиния (18 декабря 2006 г.) — Главный санитарный врач больницы Трейси Аджип проводит сонограмму пациента, пытаясь диагностировать источник боли в животе во время вызова больного на борту авианосца класса Нимиц Гарри С. Трумэн (CVN 75). Трумэн в настоящее время проводит моделируемый пятидневный быстрый круиз, приближаясь к концу периода планируемой дополнительной готовности в доке (DPIA) на верфи Norfolk Naval Shipyard (NNSY) в Портсмуте, штат Вирджиния.”Автор: ВМС США, фото специалиста по массовым коммуникациям 3-го класса Кристофера Уилсона (ВЫПУСКНО). Лицензия: Public Domain
Предпосылки и патофизиология боли в животе
Изображение: Анатомия живота. Генри Вандайк Картер — Генри Грей. Лицензия: Общественное достояние.
Брюшная полость (также известная как брюшная полость) ограничена спереди и слева мечевидным отростком и прибрежными краями, сзади позвоночником, сверху диафрагмой и снизу верхними частями тазовых костей.Он содержит множество внутренних органов и покрыт париетальным и висцеральным слоями брюшины.
Боль в животе возникает, когда механические или химические раздражители запускают болевые рецепторы в брюшной полости. Растяжение — это основной механический стимул. Другие механические стимулы, такие как расширение, сокращение, сжатие, растяжение и скручивание внутренних органов, также вызывают боль.
Растяжение — это основной механический стимул. Другие механические стимулы, такие как расширение, сокращение, сжатие, растяжение и скручивание внутренних органов, также вызывают боль.
Висцеральная боль считается расплывчатой и тупой болью , потому что большинство органов и висцеральная брюшина не имеют большого количества нервных волокон для боли.
Пациент может испытывать слабую боль , которая плохо локализована , и точное местоположение трудно определить.
Теменная больТеменная боль, или соматическая боль, возникает при раздражении париетальной брюшины, выстилающей брюшную полость. Соматическая боль резкая, постоянная, сильная, и легко локализуемая .
Отмеченная больОтнесенная боль воспринимается как удаленная от своего источника .Он плохо локализован, но обычно имеет постоянный характер. Это происходит, когда органы имеют общий нервный путь.
Например, боль из-за раздражения диафрагмального нерва относится к ипсилатеральному плечу. Диафрагмальный нерв имеет такое же нервное значение (C3 – C5), что и кожные нервы, кровоснабжающие плечо. Поэтому, когда афферентные нервы передают информацию в мозг, мозг неверно интерпретирует и локализует боль в плече, хотя на самом деле проблема заключается в диафрагмальном нерве, а не в плече.
Изображение: Взаимосвязь внутренних органов и крупных сосудов брюшной полости, если смотреть сзади. Генри Вандайк Картер — Генри Грей. Лицензия: Общественное достояние.
Другие распространенные примеры отраженной боли в теле человека:
- Отмеченная боль от камня мочеточника в паху
- Острая боль при инфаркте миокарда, относящаяся к левой руке и челюсти
Дифференциальный диагноз боли в животе варьируется от доброкачественных до опасных для жизни состояний, поэтому для определения точной причины и ее серьезности требуется поэтапный подход.
Для постановки точного диагноза необходима исчерпывающая история болезни. Локализация боли в животе сужает дифференциальный диагноз. Другая общая информация должна быть получена относительно следующего:
- Время / форма начала
- Продолжительность боли
- Сила и качество боли
- Отягчающие и смягчающие факторы
- Медицинский и хирургический анамнез
- Менструальный анамнез
После сбора анамнеза медицинский осмотр является важным компонентом оценки пациента с болью в животе.
Инспекция
Тщательный осмотр формы брюшной полости, видимых образований, шрамов и движения живота с дыханием дает ключевые ключи к диагнозу.
Например, общее растяжение указывает на возможную кишечную непроходимость, в то время как специфическое вздутие в верхнем квадранте может указывать на возможное острое расширение желудка или кисту поджелудочной железы.
Пальпация
При пальпации живота следует искать защиту живота, болезненность и пульсацию в эпигастрии.Пальпация новообразований и внутренних органов облегчает постановку точного диагноза.
Ректальное обследование следует проводить на предмет наличия скрытой или явной крови, боли или новообразований (фекальное уплотнение, опухоль, простата или тазовый абсцесс).
Тазовое обследование показано большинству женщин при болях внизу живота. Это может позволить диагностировать или исключить перекрут яичника, внематочную беременность или воспалительное заболевание органов малого таза.
Ударные
Перкуссия помогает при обнаружении асцита, больших кист и новообразований в брюшной полости.
Аускультация
Гиперактивные кишечные звуки изначально присутствуют при механической кишечной непроходимости. Также может быть слышен шум брюшной аорты и почек.
ИсследованияЛабораторные исследования
Лабораторные тесты часто неспецифичны и используются для подтверждения клинических результатов.
Обязательные тесты для пациентов с болями в животе включают следующее:
- Общий анализ периферической крови
- Анализ сывороточных электролитов, креатинина, глюкозы в крови и общий анализ мочи
- Анализ мочи на беременность для всех женщин детородного возраста
- Функциональные пробы печени и уровни амилазы в сыворотке при болях в правом верхнем квадранте живота
Рентгеновский снимок брюшной полости
Начальный, простой и недорогой тест для поиска следующего:
- Воздух под диафрагмой для перфорированной вискозы
- Уровень жидкости и воздуха на рентгеновском снимке брюшной полости в вертикальном положении при кишечной непроходимости
- Рентгеноконтрастные помутнения при камнях почек и желчного пузыря
УЗИ брюшной полости
УЗИ брюшной полости — один из наиболее часто используемых диагностических тестов для диагностики заболеваний гепатобилиарной системы, мочевыводящих путей и острого аппендицита.Ультразвуковое исследование органов малого таза у женщин помогает диагностировать подозрение на внематочную беременность и кисты / образования яичников.
Компьютерная томография (КТ) брюшной полости
КТ брюшной полости обеспечивает лучшую визуализацию внутренних органов брюшной полости. Это также исследование выбора у гемодинамически стабильных пациентов с острым животом в условиях неотложной помощи.
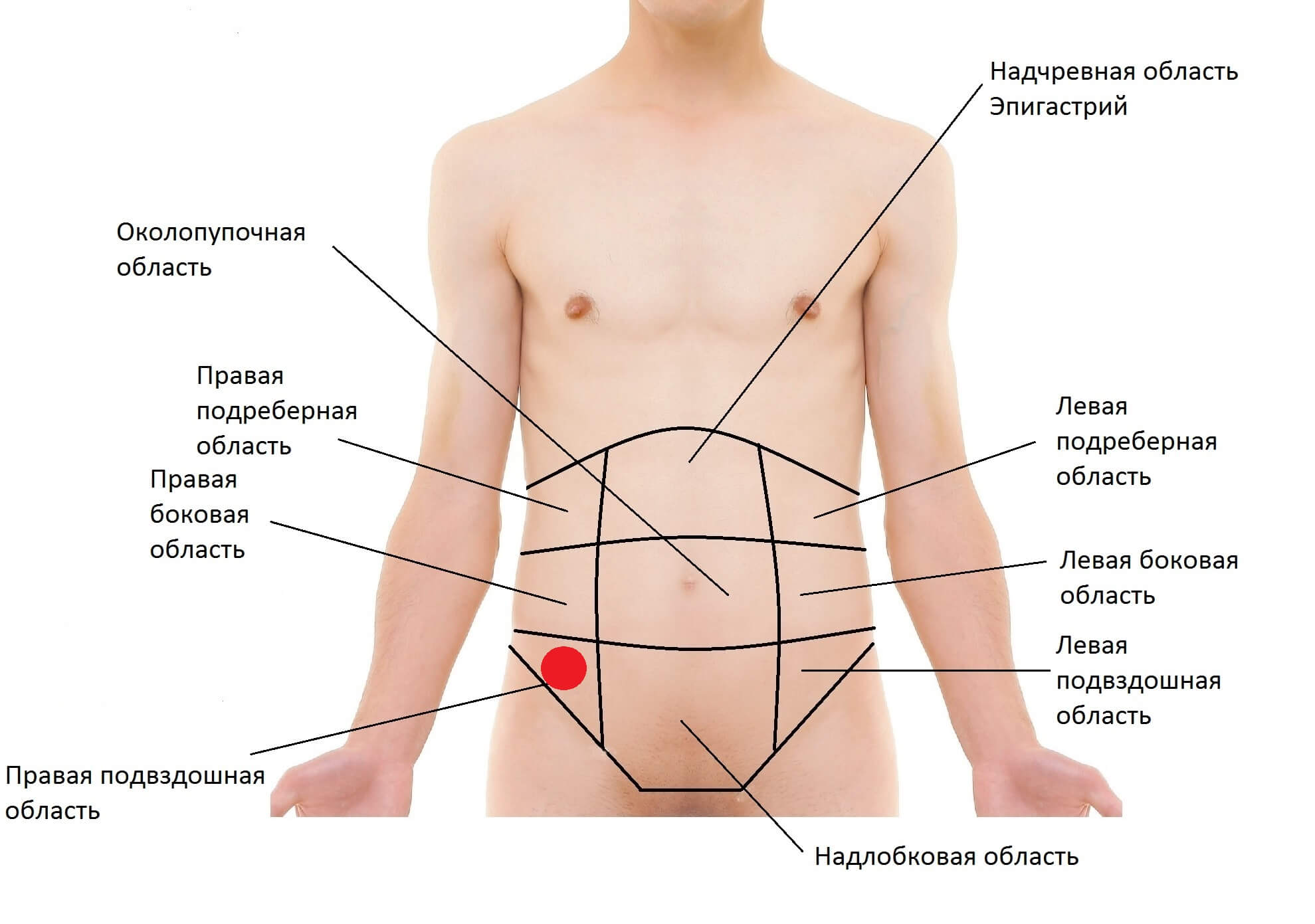
Причины боли в животе по регионамИзображение: В брюшной полости (а) девять абдоминальных областей и (б) четыре абдоминальных квадранта.Автор OpenStax. Лицензия: CC BY 3.0.
Причины боли в верхней части животаБоль в верхней части живота можно разделить на боли в правом подреберье, эпигастрии и левом подреберье.
Причины боли внизу живота Боль внизу живота можно разделить на боли в правом нижнем квадранте, гипогастрии и левом нижнем квадранте.