Как вылечить ринит во время беременности?
В осенне-зимний период насморк является одним из самых распространенных заболеваний. Но существует особая разновидность насморка – ринит беременных. От этого заболевания страдает почти каждая молодая мамочка. По статистике ринит при беременности встречается более чем у 30% женщин. Самое неприятное заключается в том, что будущим мамам очень сложно лечить ринит, так как им нельзя пить почти никакие лекарства традиционной медицины, а также прибегать к большинству народных средств.
Ринит беременных обычно начинается к концу первого триместра и может продолжаться вплоть до самых родов. Само собой, что все это перерастает в настоящее мучение. Ведь непрекращающаяся заложенность носа мешает воспринимать запахи, затрудняет дыхание, а это негативным образом сказывается на сне, приводит к кислородному голоданию.
Но при беременности плод получает кислород именно из материнского кровотока, поэтому если у вас развился ринит во время беременности, то следует, как можно быстрее принять меры и вылечить этот недуг, чтобы ребенок родился здоровым.
Но каковы причины, симптомы ринита, как его лечить? На эти и многие другие вопросы мы ответим в данной статье.
Причины развития ринита при беременности
Итак, почему же беременные страдают от этого неприятного заболевания, в чем кроются причины его развития?
На самом деле все объясняется довольно просто: во время беременности в женском организме происходят так называемые гормональные сдвиги, вследствие чего в организме в несколько раз увеличивается уровень половых гормонов, происходит увеличение объема циркулирующей крови. В результате подобных изменений развивается периферический отек тканей. Носовые раковины очень остро реагируют на подобные изменения, дыхание становится затрудненным и из носа регулярно текут сопли. Как уже было отмечено выше, привычными препаратами, лекарствами лечить ринит нельзя, но не стоит пугаться.
Кроме того, ринит может возникать из-за высокого содержания в воздухе аллергенов, которые делятся на несколько групп:
- Аэроаллергены дома — животные, насекомые, плесень, домашние растения.
- Аэроаллергены окружающей среды – пыльца растений.
- Профессиональные аллергены.
Также стоит отметить, что существуют пусковые факторы развития ринита среди беременных. К ним относится повышенная чувствительность к тем или иным неспецифическим воздействиям, которые с легкостью могут спровоцировать и способствовать развитию заболевания.
К пусковым факторам развития ринита относят следующее:
- Воздействие холода на организм.
- Употребление острой пищи.
- Стрессовые ситуации.
- Повышенные эмоциональные нагрузки, перенапряжения.

Ринит беременных: основные симптомы
Если вы ждете ребенка, то вы просто обязаны знать о симптоматике ринита. При обнаружении первых признаков этого заболевания следует немедленно обратиться к вашему лечащему врачу, который посоветует оптимальное для вас лечение.
К основным симптомам недуга относят следующее:
- Заложенность носа.
- Постоянное сопение, которое усиливается, когда вы ложитесь или при малейшей физической нагрузке. Чаще всего этот симптом проявляется во второй половине беременности, но иногда может сопровождать всю беременность с самого начала.
- Нарушение носового дыхания, что способствует резкому ухудшению настроения.
- Слизистые выделения из полости носа.
- Резкое повышение температуры тела.
- Постоянная головная боль.
- Снижение обонятельных возможностей.
- Частое чихание.
- Потеря аппетита.
- Неприятные ощущения в носу.
- Бессонница.
Данные симптомы являются общими. Но стоит отметить, что ринит беременных может иметь различную симптоматику, так как различают несколько видов этого заболевания, для каждого из которых характерны свои проявления.
Но стоит отметить, что ринит беременных может иметь различную симптоматику, так как различают несколько видов этого заболевания, для каждого из которых характерны свои проявления.
Разновидности ринита и симптоматика
Хронический
В случае если вы страдаете хроническим ринитом, то есть вас с детства беспокоит насморк, который при беременности лишь обостряется. Хронический ринит беременных в целом является неопасным. В этом случае беспокоиться за здоровье вашего будущего малыша не стоит. Вполне можно использовать для облегчения заболевания капли пиносол, дышать эвкалиптом. Симптомы этого вида ринита у беременных очень просты и проявляются в заложенности носа и ухудшении сна.
Вазомоторный
Очень распространенным видом данного заболевания является вазомоторный ринит у беременных, который является очень распространенным. Данный тип ринита оказывает на организм больше негативных последствий, чем хронический. Ко всем симптомам прибавляется общая слабость организма, ухудшение дыхания, потеря аппетита, постоянная головная боль, практически полная потеря сна. Лечение в этом случае предполагает проведение специальной операции – септопластики. Но перед тем как начать действовать вам следует проконсультироваться с лечащим врачом.
Лечение в этом случае предполагает проведение специальной операции – септопластики. Но перед тем как начать действовать вам следует проконсультироваться с лечащим врачом.
Острый
Еще одной разновидностью ринита является острый ринит во время беременности. Данная разновидность заболевания очень опасна тем, что может спровоцировать развитие инфекции или хронического синусита. К симптомам относят потерю веса, развитие мигреней, ухудшения дыхания. Лечить острый ринит не очень сложно, но чтобы повторно не заболеть следует одеваться теплее и пить больше воды.
Гормональный
Также отдельным пунктом стоит отметить гормональный ринит, который имеет менее радикальные проявления симптоматики ринита: заложенность носа, смена настроения, ухудшения сна, возможны кровотечения из носа.
Лечим ринит
Зачастую уже спустя неделю после родов ринит у беременной женщины моментально проходит, так как в организме нормализуется баланс прогестерона и эстрогенов. Все это, конечно, хорошо, но неужели придется всю беременность испытывать дискомфорт от этой болезни, терпеть все мучения? Ни в коем случае.
Первое, что стоит запомнить, начиная лечиться, не навредите себе и ребенку. Помните, что в период вынашивания плода ни в коем случае нельзя использовать сосудосуживающие средства, такие как, к примеру: Галозин, Нифтизин, Для нос, Фервекс, Називин. Они могут способствовать нарушению маточно-плацентного кровотока, что ухудшит состояние ребенка. Будущей маме вряд ли станет легче от этого.
При тяжелом рините рекомендуется использовать на ночь, чтобы лучше уснуть детские сосудосуживающие капли, но в небольших дозах. Но самостоятельно делать это ни в коем случае нельзя, назначить такое лечение вам может только ваш лечащий врач акушер-гинеколог.
Помните, никакая самодеятельность здесь недопустима, так как на кону здоровье вашего малыша.
Обычно лечение ринита включает себя использование безопасных солевых растворов, которые снимают оттек слизистой оболочки носа. Можно применять такие препараты как Меример, Аквамарис, Салин, Хьюмер, Долфин. Солевой раствор можно приготовить дома самостоятельно. Для его приготовления возьмите 1 чайную ложку соли и разведите ее в 500 мл воды. Очень помогают при рините у беременных ингаляции. Не противопоказаны при беременности капли Пиносол на основе эфирных масел.
Солевой раствор можно приготовить дома самостоятельно. Для его приготовления возьмите 1 чайную ложку соли и разведите ее в 500 мл воды. Очень помогают при рините у беременных ингаляции. Не противопоказаны при беременности капли Пиносол на основе эфирных масел.
Если никакие вышеперечисленные средства вам не помогают, у вас поднимается температура, усиливаются боли в голове, то обратитесь к врачу.
Видеоприложение
Узнайте немного больше о рините во время беременности, его причинах, симптомах и лечении из короткого видеоролика. Возможно вас заинтересует препарат, о котором идет речь:
Лечение насморка у беременных | Насморк у беременных
Есть ли способ избежать медикаментов при лечении насморка у беременных, как освободить дыхание и помочь заложенному носу? И каким образом беременной женщине защититься от этой неприятной болезни?
Насморк (ринит) – одно из самых распространенных заболеваний, которое может доставлять немало неприятных ощущений будущей маме.
Причины насморка
Вирусная инфекция – самая распространенная причина насморка у беременных. Особенно часто вирусный ринит встречается в осенне-зимний период, на который приходится пик острых респираторных заболеваний. Болезнь проявляется отеком слизистой оболочки носа, жидкими слизистыми прозрачными выделениями. Часто вирусный ринит является одним из симптомов острой респираторной вирусной инфекции (ОРВИ), сопровождающейся повышением температуры тела, головными болями, слабостью.
Бактериальная инфекция, как правило, развивается на фоне длительной вялотекущей вирусной инфекции, из-за которой в полости носа снижается местный иммунитет, нарушается баланс естественной микрофлоры, начинается активное размножение таких условно-патогенных микроорганизмов, как стрептококки, стафилококки.
Насморк у беременных аллергического происхождения беспокоит многих будущих мам в весенне-летний период. Когда начинают цвести растения, в воздухе оказывается множество микроскопических частиц пыльцы, которые, оседая на слизистой оболочке носа, вызывают ее раздражение и запускают аллергические процессы. В результате этого нарастает отек слизистой носа, появляются прозрачные, жидкие слизистые выделения, заболевание может также сопровождаться отеком слизистой оболочки глаз, слезотечением.
Проявления ринита приносят немало дискомфорта беременной женщине.
Отек слизистой препятствует нормальному свободному носовому дыханию, что становится нередкой причиной нарушения сна, раздражительности и усталости, а постоянные выделения из носа доставляют массу неудобств будущей маме.
К счастью, на сегодняшний день в аптеках имеется достаточный ассортимент средств от насморка, которые подходят и для беременных женщин.
Чем лечить насморк у беременных
Средства для очищения носа. Эффективное очищение полости носа от выделений способствует более быстрому выздоровлению и спаданию отека, препятствует присоединению бактериальной инфекции.
Для этой цели идеально подходит любой солевой раствор. Например, обычный физиологический раствор, т.е. 0,9?% раствор обыкновенной соли. Эффективно вымывая выделения, он мягко и благотворно влияет на слизистую носа, в некоторой степени снимает отек слизистой.
Спрей или капли АКВАМАРИС – это очищенная морская вода из Адриатического моря. Не имеет противопоказаний к применению, кроме индивидуальной непереносимости компонентов препарата. Это прекрасное средство, которое можно использовать для очищения носа без ограничений по частоте и продолжительности процедур.
Также для промывания прекрасно подходит АКВАЛОР. Это спрей, содержащий натуральную морскую воду, обогащенную минеральными солями. Он безопасен для беременных, детей и даже новорожденных.
Он безопасен для беременных, детей и даже новорожденных.
Комплекс для промывания носа ДОЛФИН представляет собой набор, состоящий из флакона с насадкой для промывания носа и комплекта растворимых порошков, содержащих не только соль, но и минеральные вещества и экстракты лекарственных трав. Растворите порошок из одного пакетика в теплой воде во флаконе, плотно закройте насадкой для промывания, слегка взболтайте для полного растворения порошка.
Приложите насадку к одной ноздре, слегка наклоните голову в сторону, противоположную промываемой ноздре, задержите дыхание. Слегка нажмите на стенки флакона – раствор поступит в полость носа, эффективно промывая все участки слизистой оболочки. Повторите процедуру с противоположной стороны.
Благодаря мягкому раствору и способу промывания слизистая оболочка носа эффективно очищается, из полости носа вымываются вирусные и бактериальные частицы, аллергены, спадает отек.
Противопоказаниями к применению ДОЛФИНА являются индивидуальная непереносимость раствора, а также острый и хронический отиты. Использовать ДОЛФИН можно без ограничений по частоте и длительности применения.
Использовать ДОЛФИН можно без ограничений по частоте и длительности применения.
Средства для смягчения слизистой оболочки носа и повышения местного иммунитета. Капли ПИНОСОЛ содержат рапсовое масло, масло сосны, эвкалипта и мяты перечной. Благодаря этому сочетанию ПИНОСОЛ обладает смягчающим воздействием на слизистую оболочку носа, способствует снятию отека, повышает местный иммунитет. Противопоказаниями к применению ПИНОСОЛА является индивидуальная непереносимость компонентов препарата, насморк у беременных аллергического происхождения.
Капли ГРИППФЕРОН содержат вещество, которое стимулирует местный иммунитет, повышает сопротивление организма к инфекции. ГРИППФЕРОН можно применять на любом сроке беременности, он противопоказан при индивидуальной непереносимости и выраженных аллергических реакциях.
Средства от заложенности носа. Для того чтобы снять неприятный симптом заложенности носа, можно применять сосудосуживающие средства. Воздействуя на слизистую оболочку, эти препараты способствуют уменьшению отека и восстановлению свободного носового дыхания. Однако перед тем как применять лекарства этой группы, следует очистить полость носа от выделений, чтобы сосудосуживающее средство направленно подействовало на очищенную слизистую оболочку.
Для того чтобы снять неприятный симптом заложенности носа, можно применять сосудосуживающие средства. Воздействуя на слизистую оболочку, эти препараты способствуют уменьшению отека и восстановлению свободного носового дыхания. Однако перед тем как применять лекарства этой группы, следует очистить полость носа от выделений, чтобы сосудосуживающее средство направленно подействовало на очищенную слизистую оболочку.
Для беременных женщин разрешено использовать сосудосуживающее средство САНОРИН на любом сроке. Это лекарство выпускается в виде капель или спрея. Противопоказаниями к применению являются учащенное сердцебиение, повышение артериального давления, глаукома, непереносимость компонентов препарата. Важно помнить, что длительное использование (более 3–4 дней) сосудосуживающего средства может привести к атрофии (истощению) слизистой оболочки носа и как следствие – временной потере обоняния и повторному отеку слизистой.
Средства при аллергическом насморке у беременных. Механизмы развития аллергического ринита и инфекционного различны. При воздействии аллергена на слизистую оболочку носа в ней начинают происходить аллергические реакции, из-за которых в носу развивается отек и появляются обильные слизисто-жидкие прозрачные выделения. Устранить эти симптомы помогут лекарства с противоаллергическим эффектом. Перед применением противоаллергических назальных средств необходимо проконсультироваться с врачом.
Механизмы развития аллергического ринита и инфекционного различны. При воздействии аллергена на слизистую оболочку носа в ней начинают происходить аллергические реакции, из-за которых в носу развивается отек и появляются обильные слизисто-жидкие прозрачные выделения. Устранить эти симптомы помогут лекарства с противоаллергическим эффектом. Перед применением противоаллергических назальных средств необходимо проконсультироваться с врачом.
ФЛИКСОНАЗЕ – это спрей, основным действующим веществом которого является глюкокортикостероидный гормон, представляющий собой высокоэффективное противоаллергическое средство. ФЛИКСОНАЗЕ оказывает только местное действие на слизистую оболочку носа и не влияет на организм в целом. Противопоказан при индивидуальной непереносимости компонентов препарата.
ВИБРОЦИЛ – назальные капли, сочетающие в себе противоаллергическое и сосудосуживающее действие. Также ВИБРОЦИЛ выпускается в форме геля, в этом случае препарат закладывается как можно глубже в полость носа. Проведение этой процедуры перед сном обеспечит отсутствие заложенности носа на всю ночь. ВИБРОЦИЛ противопоказан при глаукоме, тахикардии, повышении артериального давления, непереносимости компонентов препарата. Лекарство можно применять на любых сроках беременности, с осторожностью и под контролем врача.
Проведение этой процедуры перед сном обеспечит отсутствие заложенности носа на всю ночь. ВИБРОЦИЛ противопоказан при глаукоме, тахикардии, повышении артериального давления, непереносимости компонентов препарата. Лекарство можно применять на любых сроках беременности, с осторожностью и под контролем врача.
Перед использованием любого лечебного средства (противоаллергического, сосудосуживающего, иммуномодулирующего) обязательно следует очистить полость носа от выделений, например, при помощи таких средств как АКВАМАРИС или ДОЛФИН, и только после этого можно применять другие препараты. В этом случае действие лекарств будет направлено непосредственно на слизистую оболочку носа. Без предшествующего промывания носа лечение насморка у беременных неэффективно, так как лекарство покинет полость носа вместе с выделениями.
Возможно, вам будет интересна статья «ОРВИ при беременности» на сайте mamaexpert.ru
Как лечить медикаментозный ринит при беременности?
Беременная женщина, также как и все остальные, подвергается различным недугам. Однако в период, когда она вынашивает малыша, важно чтобы болезни как можно скорее проходили или их вообще не было. Но, если уж так получилось, что женщина заболела, то нужно знать, как вылечиться от болезни.
Однако в период, когда она вынашивает малыша, важно чтобы болезни как можно скорее проходили или их вообще не было. Но, если уж так получилось, что женщина заболела, то нужно знать, как вылечиться от болезни.
Узнать о том, как лечить медикаментозный ринит можно и с помощью интернета. Однако, учитывая то обстоятельство, что женщина находится в положении, самостоятельно принимать решение о приеме того или иного средства нельзя. Необходимо проконсультироваться с врачом.
Медикаментозный ринит — специфическое заболевание, выражающееся в отеке слизистой носа и ее воспалении по причине длительного, бесконтрольного и/или частого приема лекарственных препаратов.
Самой частая причина возникновения подобной формы заболевания — злоупотребление средствами против насморка, например, сосудосужающими каплями типа «Нафтизин». Такие препараты коварны и имеют одну особенность, которую часто не принимают в расчет больные. В первые дни применения эти средства выполняют свою функцию — сужают сосуды в носу, благодаря чему отек слизистой спадает, а выделения сокращаются.
Но через 4 — 5 суток происходит так называемый «эффект бумеранга» — после приема препарата сосуды сужаются, а потом резко расширяются, в результате чего отек усиливается. Больной, видя ухудшение своего состояния, снова прибегает к препарату, сосуды вновь сужаются, а потом расширяются. Со временем происходит привыкание к препарату.
Клинические проявления
- затруднение дыхания;
- возможная потеря чувствительности к запахам;
- носовые кровотечения из-за чрезмерного расширения сосудов;
- частое чихание без видимых причин с увеличением образования слизи (именно поэтому медикаментозный ринит путают с аллергическим) и как следствие — головная боль;
- неприятные ощущения, зуд и жжение в носовых пазухах.
Не обязательно наличия всех проявлений.
В этом случае лечение заключается в разрыве цепочки «сужение — расширение — сужение — расширение». Обычно бывает достаточно не применять традиционное сосудосужающее средство, а заменить его либо другим препаратом с иным механизмом действия, либо применять его коротким курсом (не более 3 суток) в «детской» дозировке, либо воспользоваться рецептами народной медицины.
Лечение, если имеет место медикаментозный ринит при беременности, проводится по общим для всех больных методикам, естественно, с учетом влияния препаратов и способов на плод.
Во-первых, запрет на использование сосудосужающих средств, даже в случаях сильной заложенности носа, ведущей к проблемам со сном. Хорошим заменителем могут стать промывания носа препаратами типа «Аква-марис» и/или народными способами. Один из самых популярных — водно-солевой раствор слабой концентрации. Им закапывают по 5 10 капель в каждую ноздрю, в случае вытекания раствора процедуру повторяют.
Можно использовать «грушу»-спринцовку. Для этого нужно наклониться над раковиной, выдохнуть воздух, задержать дыхание и вбрызнуть содержимое спринцовки в ноздрю, потом в другую. Перед любой подобной процедурой следует максимально возможно освободить носовые проходы от слизи.
Во-вторых, хороший эффект оказывают гормональные спреи типа «Авамис». Применение многих из них прямо не запрещено во время беременности, но использовать или нет — решает врач в зависимости от тяжести состояния будущей мамы. При легкой и средней степени заболевания рекомендовано отказаться от таких средств ввиду слабой изученности их влияния на плод.
При легкой и средней степени заболевания рекомендовано отказаться от таких средств ввиду слабой изученности их влияния на плод.
В-третьих, полезным будет вдыхание паров ароматических масел, лучше всего хвойных. Нужно на ватку капнуть 2 — 3 капли масла, поднести на расстояние 5 — 10 см от носа, и по возможности глубоко втянуть носом воздух. Процедура проводится 5 — 7 минут 3 — 4 раза в день. Категорически противопоказана при аллергии на ароматические масла! Помогает закапывание в нос сока алоэ, чистого или в смеси с любым растительным маслом. По 2 — 3 капли в каждую ноздрю не больше 4 раз в день. Курс такого лечения не должен превышать недели. После небольшого перерыва курс можно повторить.
В-четвертых, показаны к применению интраназальные ингаляции. Средства для них может подобрать только доктор, так как некоторые ограничены в применении во время беременности и нужно точно рассчитать дозировку препарата для минимизации возможных последствий для ребенка.
В-пятых, во время беременности широко применяется использование хирургических способов лечения. Подобные операции хорошо изучены, не оказывают негативного влияния на плод, так как не травматичные и проводятся без использования противопоказанных при беременности препаратов. К таким оперативным способам относятся, например, лазерное прижигание слизистой носа, сенопластика.
Подобные операции хорошо изучены, не оказывают негативного влияния на плод, так как не травматичные и проводятся без использования противопоказанных при беременности препаратов. К таким оперативным способам относятся, например, лазерное прижигание слизистой носа, сенопластика.
Какой бы ни был выбран способ лечения — медикаментозный, хирургический или альтернативный — нужно помнить, что во время беременности категорически недопустимо любое самолечение. Все лечение должно проводиться строго под наблюдением и по рекомендации врача.
Возникшие неприятные ощущения нужно просто перетерпеть. И если сначала возникнет чувство абсолютной заложенности носа, страх от невозможности нормально дышать, то спустя 1 — 2 дня состояние улучшится. И даже быстрее, чем при применении сосудосужающих средств.
Будущая мамочка отвечает не только за свое здоровье, но и за маленького малыша, который находится у нее внутри. Любое заболевание может негативно на нем отразиться. Поэтому при любом недуге нужно правильно начать лечение и сделать это как можно скорее.
Поэтому при любом недуге нужно правильно начать лечение и сделать это как можно скорее.
Советуем к прочтению
Бактериальный ринит у беременных лечение
Как лечить гнойный насморк?
В официальной медицине нет такого термина, как «гнойный насморк», хотя в обиходе оно активно используется, особенно когда дело касается лечения детей. Обычно под этим заболеванием понимается воспаление слизистой оболочки, выстилающее носовую раковину и сопровождающееся повышенным выделением секрета, который позже приобретает гнойный характер.
Гнойный ринит, как у детей, так и у взрослых, лечится широким набором средств, начиная от антибиотиков и заканчивая препаратами народной медицины. Их выбор зависит от стадии и формы заболевания.
Следуя официальной классификации этого недуга, гнойные выделения могут наблюдаться при двух формах, характеризующих инфекционный ринит. хронической и острой. В числе их возбудителей можно выделить:
хронической и острой. В числе их возбудителей можно выделить:
- бактериальную или вирусную инфекции;
- нарушение кровообращения;
- переохлаждение;
- плохие условия труда (запыленность, загазованность воздуха).
При этом спутниками острого ринита могут быть такие заболевания, как: гонорея, дифтерит, корь, скарлатина, грипп. А хронический насморк часто является исходом острой его стадии.
Симптомы и причины заболевания
Хронический ринит обычно сопровождают такие симптомы, как заложенность носа и снижение обоняния. Слизистая оболочка носовой раковины под воздействием инфекции или других внешних неблагоприятных факторов утолщается, человека начинают беспокоить слизистые густые выделения, в которых, со временем, появляется гнойное содержимое. При хроническом атрофическом рините слизистая становится блестящей и сухой, на ней появляются сухие корки. При этом в носовых ходах все равно можно заметить слизисто-гнойный экссудат.
При остром рините наблюдается слезотечение, общее недомогание, частое чихание, появление обильных серозно-слизистых выделений, которые впоследствии приобретают гнойный характер. При этом виде насморка возможно и повышение температуры, особенно, если он появился на фоне инфекционного заболевания, или когда лечение ринита производилось в корне неправильно.
При этом виде насморка возможно и повышение температуры, особенно, если он появился на фоне инфекционного заболевания, или когда лечение ринита производилось в корне неправильно.
Очень часто провоцирующим фактором, способствующим возникновению гнойного ринита, является переохлаждение организма (что, в первую очередь, касается маленьких детей). Оно создает благоприятные условия для размножения условно-патогенных организмов, обитающих внутри носовой полости. В обычном состоянии, при хорошем иммунитете у взрослого и ребенка, эти микробы находятся в «спящем» состоянии и не причиняют вреда своему «хозяину». Но в случае респираторно-вирусной инфекции, к ним присоединяется бактериальная микрофлора, что и вызывает истечение гнойного содержимого из носа.
Затяжное течение болезни и неправильное ее лечение способствуют атрофии (усыханию) слизистой оболочки, выстилающей носовые ходы, и развитию атрофического хронического ринита. Помимо инфекции, этому могут поспособствовать и внешние неблагоприятные факторы (профессиональные и бытовые): химикаты, пыль, привычка дышать ртом у детей и т. д.
д.
При запущенной стадии болезни наблюдаются более грозные ее симптомы -атрофия не только слизистой оболочки, но и подлежащих под ней тканей, а гнойные выделения приобретают неприятный запах. Развивается, так называемый, зловонный ринит – озена, которому требуется специфическое лечение.
Терапия гнойного насморка
Первые симптомы гнойного ринита -это повод для немедленного обращения к врачу. Важно не запустить заболевание и не допустить его перехода в более тяжелую форму, особенно у ребенка. Часто для того, чтобы постановить правильный диагноз и назначить адекватное лечение, необходимо провести рентгенологическое обследование, сдать некоторые анализы и даже пройти компьютерную томографию, что невозможно при самостоятельных попытках избавиться от этой болезни.
Нередко при гнойном рините назначаются антибиотики, особенно если насморк сопровождается бактериальной инфекцией. Помните, что назначение антибиотиков при лечении насморка у детей – это исключительно прерогатива педиатра! Часто мамы, пытаясь вылечить своего ребенка, дают ему антибиотик при первых же признаках недомогания, «на всякий случай». Это в корне недопустимо, так как не каждый антибактериальный препарат может справиться с той или иной инфекцией. Помимо этого, начальные стадии этой болезни не всегда требуют применения таких сильнодействующих средств.
Это в корне недопустимо, так как не каждый антибактериальный препарат может справиться с той или иной инфекцией. Помимо этого, начальные стадии этой болезни не всегда требуют применения таких сильнодействующих средств.
Также при терапии гнойного насморка показано применение сосудосуживающих и масляных капель в нос («Нафтизин», «Санорин», «Пиносол»), гомеопатических средств, физиопроцедур (точечный массаж, магнитотерапия), промывание носа морской или подсоленной водой. Все они призваны значительно облегчить неприятные и мучительные симптомы этого недуга.
Ни в коем случае нельзя прогревать нос при гнойных выделениях, что нередко делают родители, пытаясь вылечить насморк у ребенка. Это приведет к распространению инфекции на близлежащие органы, например, на уши (отит). Сосудосуживающие капли можно применять в течение 5-7 дней, не больше, чтобы не развилась резистентность (привыкание) слизистой носа к компонентам раствора.
Лечение с дополнительными сеансами точечного массажа является самым безобидным и действенным методом, облегчающим симптомы ринита. Для этого на лице необходимо найти две точки -справа и слева от крыльев носа. Их нужно массировать на протяжении одной минуты.
Для этого на лице необходимо найти две точки -справа и слева от крыльев носа. Их нужно массировать на протяжении одной минуты.
Мед также является эффективным немедикаментозным средством, помогающим победить ринит:
- Нужно взять 2 кусочка засахаренного меда, размером с фасолину.
- Заложить их в каждую ноздрю.
- Лечь, запрокинуть голову назад и подождать пока мед растает (он должен попасть в носоглотку).
- Наиболее оптимальное время для процедуры – час до сна.
Такое лечение способствует очищению полости носа от слизи и гноя. Проводить медовую терапию можно довольно длительное время, пока не наступит значительное облегчение носового дыхания. Противопоказан этот метод только тем, у кого есть аллергия на продукты пчеловодства или поставлен диагноз «аллергический ринит» (поллиноз). Также после процедуры нельзя сразу выходить на мороз. Применение меда при лечении насморка у ребенка требует учитывать его возраст. Этот метод больше всего подходит старшим детям (школьникам).
Особое внимание необходимо обратить родителям на симптомы и лечение ринита у совсем маленьких детей (новорожденных и грудничков). Известно, что продолжительный гнойный насморк у ребенка до трех месяцев очень опасен! Часто его расценивают, как заболевание, опасное не только для здоровья, но и для жизни младенца. Поэтому при первых признаках, позволяющих констатировать гнойный ринит у маленьких детей (даже дошкольного возраста), немедленно обратитесь к врачу. Не занимайтесь самолечением!
В большинстве случаев продолжительность этой болезни у ребенка равна 1-2 неделям.
Бактериальный ринит
Ринит относится к самым распространенным заболеваниям. Основной фактор, предрасполагающий развитие неприятного симптома, является переохлаждение, в результате чего происходит в организме происходит нарушение защитных функций. Воспалительный процесс в слизистой оболочке представляет целый ряд заболеваний, для которых заложенность носа является свойственным признаком. Бактериальный ринит — это заболевание носоглотки, вызванное бактериальной средой.
Бактериальный ринит симптомы
Симптомы заболевания отличаются от других его форм. Воспаление сопровождается зеленовато-желтыми выделениями. Это результат гибели размножающихся в слизи лейкоцитов и бактерий. Если цвет отделяемой слизи насыщенный зеленый, значит, присоединилась и вирусная инфекция. К основным симптомам начавшегося воспаления относятся:
- обильные выделения из носа, которые со временем приобретают желтый цвет;
- заложенность в носу;
- повышенная температура, недомогание и озноб;
- головная боль;
- отек носовых раковин
В заболевание есть три стадии:
- рефлекторная, сопровождающаяся жжением, сухостью в носу и постоянным чиханием;
- катаральная, когда все симптомы проявляются в полной мере: множественные и частые выделения из носа, потеря обоняния, слезотечение, общее недомогание. Улучшение может не наступать в течение трех-четырех дней;
- завершающая стадия, при которой начинается бактериальное воспаление.
 Наблюдается улучшение самочувствия на фоне нормализации дыхания и обоняния. Выделения приобретают темно — желтый цвет. Для лечения назначаются антибиотики.
Наблюдается улучшение самочувствия на фоне нормализации дыхания и обоняния. Выделения приобретают темно — желтый цвет. Для лечения назначаются антибиотики.
Причины возникновения бактериального ринита
На фоне ослабленной иммунной системы в организме человека неспецифический бактериальный ринит вызывается патогенной и условно-патогенной микрофлорой. Причинами специфического бактериального ринита является бактерии туберкулеза, сифилиса, гонореи.
Лечение бактериального ринита
В лечении используют местную и антибактериальную терапию. Особое внимание нужно уделить грудничкам, для которых воспаление может быть очень опасным. Для лечения используют методы:
- промывание носа солевым душем, из расчета половина чайной ложки соли на стакан воды;
- орошение физиологическим раствором;
- назначение приема антибиотиков;
- прием витаминно-минеральных комплексов для защитных сил организма;
- хорошим дополнением будет точечный массаж
Бактериальный ринит — лечение народными средствами
Используете проверенные рецепты народной медицины:
Закапывайте травяные настои из календулы и тысячелистника. Столовую ложку трав заливайте стаканом кипятка, настаивайте один час и капайте несколько раз в день.
Столовую ложку трав заливайте стаканом кипятка, настаивайте один час и капайте несколько раз в день.
Сок свеклы. моркови и картофеля помогает справиться с зелеными выделениями и приостанавливает воспалительный процесс. Детям приготовленный сок разводите в равных пропорциях с водой.
Сок петрушки закапывайте каждые два часа.
Мед, разведенный с водой хорошее антибактериальное и лечебное средство.
Смешайте и закапывайте сок алоэ, герани и каланхоэ. Можно закапывать соки по отдельности.
При отсутствии температуры сделайте ванночки с горчицей.
Хорошо помогают ватные тампоны из меда или сока свеклы или алоэ. Держите их в носу пятнадцать минут.
В целях профилактики избегайте переохлаждения, соблюдайте правила гигиены, исключите контакты с заболевшими людьми. Для выздоровления необходимо обеспечить заболевшего обильным теплым питьем, полноценным и сбалансированным питанием. Соблюдайте постельный режим. Регулярно очищайте носовые раковины.
Бактериальный ринит у ребенка
В детском возрасте риниты протекают намного острее, чем у взрослых. Из-за анатомических особенностей строения носа и при слабом иммунитете, воспаление может перейти в другие области.
Из-за анатомических особенностей строения носа и при слабом иммунитете, воспаление может перейти в другие области.
Различают специфический и неспецифический бактериальный ринит. Специфический с выделениями зеленоватого цвета лечится антибактериальными средствами, солевыми растворами или назначаются антибиотики. Неспецифический проявляется в форме гонорейного, менингококкового, дифтерийного, скарлатинозного или ринита при кори.
Ринит при дифтерии вызван дифтерийной палочкой. Он поражает глотку, гортань и голосовые связки. Заболевают им в основном дети, которым не сделали профилактическую прививку. Образующийся в местах воспаления налет очень плотный, что крайне затруднят дыхание. При отделении пленок, остаются ранки, которые длительное время кровоточат. Заболевание дает осложнения на сердце. Проникновение дифтерийных токсинов вызывает интоксикация организма и может привести к тяжелым последствиям.
Особенностями ринита при скарлатине являются:
- интоксикация, которая проявляется высокой температурой, головной болью, повышенным потоотделением, ознобом;
- увеличение околоушных, подчелюстных и заднешейных лимфатических узлов;
- ярко-красный язык;
- появление сыпи на третий — четвертый день
Скарлатинозный ринит встречается довольно редко, так как в лечении воспалений верхних дыхательных путей активно используются антибиотики.
Бактериальный ринит при кори встречается часто у маленьких детей. Коревый насморк похож на воспаление слизистой носа при аллергической реакции. Малыш начинает чихать, появляется воспаление конъюнктивы и слезотечение. Слизистая носа отекает, а глаза краснеют. Появляется сыпь на внутренней поверхности щек, в носу и на губах. Повышается температура, болит голова.
Чем лечить зеленые сопли у ребенка?
Насморк -процесс отторжения слизи, происходящий в ответ на попадание в организм вирусов и бактерий с последующим воспалением. Насморк бывает вирусным, бактериальным и аллергическим. Прозрачная слизь характерна для вирусного и аллергического насморка, зеленая слизь -признак бактериального насморка, она появляется на более поздней стадии заболевания, когда защитные силы организма снижены. При активации условно-патогенных бактерий в носоглотке и ограниченном пребывании на свежем воздухе. когда полное выздоровление еще не наступило, слизь приобретает зеленый цвет. Во избежание хронического гайморита требуется безотлагательное лечение, поэтому следует поспешить на прием к врачу, чтобы получить р
Причины, симптомы и лечение ринита у беременных
Ринит беременных — состояние, связанное с гормональными изменениями в организме женщины, ожидающей ребенка. В нашей статье вы можете найти причины, симптомы, терапию, а также информацию о том, как не спутать это проявление с простудой и аллергией.
В нашей статье вы можете найти причины, симптомы, терапию, а также информацию о том, как не спутать это проявление с простудой и аллергией.
- Причины развития и симптомы заболевания
- Хронический ринит
- Аллергический ринит
- Особенности лечения любого типа ринита у беременных
- Народные методы и массаж
- Лечение медикаментами
- Солевые растворы Профилактика различных видов ринита
Причины и симптомы
Избыточное выделение слизи при беременности появляется по нескольким причинам:
- гестоз — состояние, при котором меняется состав крови и появляются отеки на слизистых оболочках;
- изменение гормонального фона;
- сбои в иммунной системе.
Необходимо понимать важность дыхательного процесса беременной женщины. Плод получает кислород из кровотока матери.
Поэтому как можно скорее примите меры по устранению симптомов и восстановлению нормального дыхания.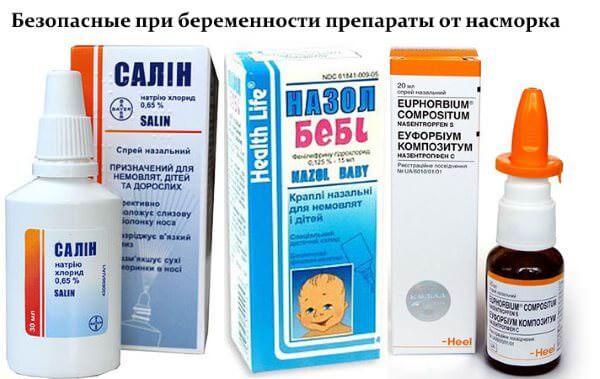 Это сказывается на здоровье ребенка. Кроме того, при заложенности носа дыхание осуществляется через рот. Воздух не проходит очистку и беременная более подвержена негативному воздействию окружающей среды.
Это сказывается на здоровье ребенка. Кроме того, при заложенности носа дыхание осуществляется через рот. Воздух не проходит очистку и беременная более подвержена негативному воздействию окружающей среды.Эти выделения из носа характеризуются резко увеличенными выделениями из носа.Однако других признаков катарального характера нет. Ринит беременных имеет симптомы, схожие с хроническим проявлением этого заболевания: заложенность с обилием выделений и как следствие — нарушение в дыхательном процессе.
Кроме того, беременная чувствует:
- избыток слизи в носу;
- в отдельных случаях — недостаточное увлажнение носовых ходов и ощущение жжения;
- из-за крошения, корок и трещин за пределами основания носовых ходов;
- затруднение дыхания на воздухе, особенно ночью в горизонтальном положении тела;
- увеличение слизи с силой;
- плохой аппетит из-за недостатка кислорода;
- частое чихание;
- возможно — регулярные головные боли.

При повышении температуры необходимо исключить простудные заболевания, чтобы не ошибиться с терапией.
Многие наши читатели для лечения простуды, гайморита (синусита) активно применяют монастырский сбор отца Георгия. В его состав входят 16 лекарственных растений, которые обладают чрезвычайно высокой эффективностью при лечении хронического кашля, бронхита и кашля, вызванного курением.
Подробнее. ..
Другой вид ринита называется вазомоторным.Его провокатор — гормональная перестройка в организме. Чаще всего возникает на поздних сроках беременности, в последнем триместре. В этом случае необходимо внимательно рассмотреть другие симптомы, возможно, это простуда, аллергия или грипп.
На практике доказано, что гормональный ринит проходит сам по себе, после появления ребенка (в течение двух недель). Это время, за которое гормональный фон приходит в норму. Но как уже было отмечено выше, ждать этого момента не только глупо, но и опасно для здоровья плода. Приступать к устранению симптомов следует немедленно.
Приступать к устранению симптомов следует немедленно.
Хронический ринит
Хронический ринит беременных не может иметь серьезных негативных последствий. Но проявляется он затруднением дыхания, поэтому его необходимо устранить как можно скорее.
Для терапии подходят ингаляционные, умывательные и паровые процедуры с использованием эфирных масел. Но применять последнее следует осторожно, чтобы не вызвать аллергическую реакцию. Острый ринит при беременности.Возникает в результате заболеваний вирусной или бактериальной природы. Беременная женщина может заразиться воздушно-капельным путем или контактировать с носителем вируса. Поэтому женщине в положении следует избегать большого скопления людей, а входить в медицинские учреждения только в маске.
Отзыв нашей читательницы — Анисимовой Натальи Недавно я прочитала статью, в которой рассказывается о средствах Intoxic для вывода ПАРАЗИТОВ из организма человека. С помощью этого препарата можно НАВСЕГДА избавиться от простуды, простуды, хронической усталости, мигрени, стресса, постоянной раздражительности, патологии ЖКТ и многих других проблем.
Не привык доверять какой-либо информации, но решил проверить и заказал упаковку. За неделю заметил изменения: буквально начали вылетать черви. Я почувствовал прилив сил, перестал кашлять, прошел насморк, у меня постоянно болели голова, и через 2 недели я полностью исчез. Я чувствую, как мое тело восстанавливается от изнуряющих паразитов. Попробуйте и вы, а если интересно, то ссылка ниже — это статья.
Прочитать статью — & gt;Основное отличие острого ринита от гормонального — внезапное появление симптомов:
- общая слабость и боли в теле;
- температура выше нормы;
- сильные выделения из носа;
- покалывание в горле;
- боль в височно-затылочной области головы.
В этом случае следует немедленно обратиться за помощью к медицинскому персоналу. Возможно сильное повышение температуры, а это особая опасность при беременности. Самолечение может обострить болезнь и момент раннего лечения болезни будет упущен.
Помимо лекарств, которые пишет терапевт, можно дополнить терапию народными средствами. Например, в качестве капель в нос используют соки — моркови, свеклы, каланхоэ, алоэ.
Например, в качестве капель в нос используют соки — моркови, свеклы, каланхоэ, алоэ.
Для повышения сопротивляемости организма можно пить чай с лимоном, шиповником, боярышником, медом, компоты из сухофруктов и сушеных ягод.С осторожностью нужно прибегать к лечению травами. Обязательно проконсультируйтесь с врачом-акушером или терапевтом.
к содержанию ↑Аллергический ринит
Гормональные перестройки могут повредить иммунную систему. Обретает чувствительность к некоторым веществам. Впоследствии развивается аллергия и ее проявление — выделения слизи из носа.
Иммунитет может враждебно реагировать на пыльцу, собственный пот, шерсть, пыль, пищевые добавки, некоторые фрукты, бытовую химию.Список можно продолжать еще долго. В последнее время количество аллергенов только растет, и не только у беременных.
Аллергия может вызвать такие реакции:
- сыпь любого вида;
- покраснение и шелушение кожи;
- воспаление слизистых оболочек;
- нарушение дыхания;
- отек, в том числе в носовом ходу.

Определить конкретное вещество, вызывающее такие симптомы, можно с помощью анализа крови.Диагноз — аллергический ринит может поставить только врач после проведения необходимых исследований.
Основное визуальное отличие аллергического проявления, исключающего гормональный ринит беременных — покраснение белков глаз, плаксивость, иногда кашель и астматические синдромы.
Как лечить такое заболевание? Чтобы не спровоцировать развитие аллергического ринита, необходимо исключить контакт беременной с обнаруженным отрицательным веществом.Специальные антигистаминные препараты и
Нефропатия беременных | Симптомы и лечение нефропатии у беременных
Основные изменения нефропатии у беременных происходят в сосудистом русле плаценты и почек. Отмечаются они постоянно, вне зависимости от вовлечения в процесс других органов и систем.
Патология маточно-плацентарного ложа
При нормальной беременности формирование сосудистой системы плаценты происходит, когда трофобласт взаимодействует (внешний слой клеток эмбриона) со спиральными артериями матки. Трофобласт обладает способностью к инвазивному росту глубоко в матке и образованию ворсинок. Постепенно ворсинки разрастаются, образуя собственную сосудистую систему, соединенную через пуповину с кровеносной системой плода. Одновременно с проникновением трофобласта в спиральные артерии матки развиваются структурные изменения этих сосудов, выражающиеся в потере их эндотелиального и мышечного слоев, внутренней эластической мембраны, в результате чего они практически трансформируются из мышечного типа. артерии в зияющие синусоиды.В процессе такой трансформации спиральные артерии укорачиваются, расширяются и выпрямляются, теряя способность реагировать на прессорные воздействия. Эти изменения, которым подвергается каждая спиральная артерия, являются адаптивным механизмом, обеспечивающим приток материнской крови в межворсинчатое пространство в соответствии с потребностями плода. Трансформация спиральных артерий матки и формирование сосудистой системы плаценты и плода завершаются к 18-22 неделе беременности.
Трофобласт обладает способностью к инвазивному росту глубоко в матке и образованию ворсинок. Постепенно ворсинки разрастаются, образуя собственную сосудистую систему, соединенную через пуповину с кровеносной системой плода. Одновременно с проникновением трофобласта в спиральные артерии матки развиваются структурные изменения этих сосудов, выражающиеся в потере их эндотелиального и мышечного слоев, внутренней эластической мембраны, в результате чего они практически трансформируются из мышечного типа. артерии в зияющие синусоиды.В процессе такой трансформации спиральные артерии укорачиваются, расширяются и выпрямляются, теряя способность реагировать на прессорные воздействия. Эти изменения, которым подвергается каждая спиральная артерия, являются адаптивным механизмом, обеспечивающим приток материнской крови в межворсинчатое пространство в соответствии с потребностями плода. Трансформация спиральных артерий матки и формирование сосудистой системы плаценты и плода завершаются к 18-22 неделе беременности. Именно с этого времени возможно развитие преэклампсии (эклампсии).
Именно с этого времени возможно развитие преэклампсии (эклампсии).
При нефропатии беременных от половины до двух третей спиральных артерий претерпевают адаптивные изменения, и в них не завершается структурная перестройка, так как в сосудах частично или полностью сохраняется мышечный слой. Эта качественная и количественная неполноценность физиологической перестройки приводит к снижению плацентарного кровотока, который увеличивается по мере развития беременности. Кроме того, оставшийся в сосудах мышечный слой сохраняет чувствительность к вазомоторным раздражителям и, как следствие, способность к сужению сосудов.
Еще один типичный, хотя и неспецифический, признак патологии сосудов плацентарного ложа при нефропатии беременных — «острый атероз». Этот термин называется некротической артериопатией, характеризующейся фибриноидным некрозом стенки сосуда, накоплением пенистых клеток (макрофагов, содержащих липиды) в поврежденной сосудистой стенке, пролиферацией фибробластов и периваскулярной инфильтрацией мононуклеарных клеток.
Эти изменения способствуют усилению ишемии плаценты, приводя в наиболее тяжелых случаях к ее сердечным приступам и поражению плода: вероятность задержки внутриутробного развития и гибели плода при преэклампсии увеличивается в 2-10 раз.
[20], [21], [22], [23], [24], [25], [26], [27], [28], [29]
Патоморфология почек
Типичным морфологическим признаком нефропатии у беременных является эндотелиоз гломерулярных капилляров — гломерулярные изменения, вызванные патологией эндотелия. Клубочки увеличены в размерах, просвет капиллярных петель резко сужен за счет набухания эндотелиальных клеток. В большинстве случаев также отмечается увеличение мезангиального матрикса, взаиморасположение отростков мезангиоцитов между базальной мембраной и эндотелием с накоплением матрикса в этой зоне, что можно принять за утолщение базальной мембраны.Иногда в клубочках обнаруживаются отложения фибрина и IgM. Выраженность морфологических изменений коррелирует с выраженностью клинических проявлений нефропатии у беременных. Гломеруло-капиллярный эндотелиоз полностью обратим и исчезает в течение нескольких недель после родов.
Гломеруло-капиллярный эндотелиоз полностью обратим и исчезает в течение нескольких недель после родов.
Редким морфологическим признаком преэклампсии (характерным для случаев с ранним началом и тяжелым течением) считается очаговый сегментарный гломерулярный гиалиноз, который выявляют при биопсии почки в послеродовом периоде.Его развитие связано с гломерулярным эндотелиозом и внутриглалярным свертыванием крови, что приводит к ишемии почек. Еще одним редким морфологическим признаком тяжелой нефропатии у беременных является фибриноидный некроз и склероз межпозвонковых артерий, который развивается в результате прямого повреждающего действия острой и высокой артериальной гипертензии. У женщин с очаговым сегментарным гломерулярным гиалинозом и склерозом внутрипочечных сосудов впоследствии сохраняется гипертензия, иногда со злокачественным течением.
Анатомо-функциональные изменения мочевыделительной системы
При нормальной беременности размер почек увеличивается: их длина увеличивается на 1,5-2 см. Основные анатомические изменения затрагивают чашечно-лоханочную систему: на ранних сроках беременности отмечается увеличение почечной лоханки, чашечки и мочеточника, вызванное гиперпрогестинемией. Как правило, расширение системы чашечка-таз более выражено справа. Во второй половине беременности изменения мочевыводящих путей сохраняются не только из-за гормональных факторов, но и из-за механического воздействия увеличившейся матки.Эти изменения, приводящие к нарушению уродинамики и застою мочи, являются фактором риска инфицирования мочевыводящих путей (от бессимптомной бактериурии до острого пиелонефрита) у беременных.
Основные анатомические изменения затрагивают чашечно-лоханочную систему: на ранних сроках беременности отмечается увеличение почечной лоханки, чашечки и мочеточника, вызванное гиперпрогестинемией. Как правило, расширение системы чашечка-таз более выражено справа. Во второй половине беременности изменения мочевыводящих путей сохраняются не только из-за гормональных факторов, но и из-за механического воздействия увеличившейся матки.Эти изменения, приводящие к нарушению уродинамики и застою мочи, являются фактором риска инфицирования мочевыводящих путей (от бессимптомной бактериурии до острого пиелонефрита) у беременных.
[30], [31]
Изменения почечной гемодинамики и функции почек
Физиологическая беременность характеризуется значительным системным расширением сосудов, которое развивается с наступлением срока беременности. При беременности увеличивается кровоток почек и СКФ: максимальные значения этих показателей регистрируются уже в первом триместре и в среднем на 35-50% превышают таковые у небеременных. Увеличение почечного кровотока и СКФ связано с дилатацией почечных сосудов и увеличением клубочковой плазмы, что было установлено микропункцией на экспериментальных моделях беременности у крыс.
Увеличение почечного кровотока и СКФ связано с дилатацией почечных сосудов и увеличением клубочковой плазмы, что было установлено микропункцией на экспериментальных моделях беременности у крыс.
- Во время беременности не происходит увеличения выработки креатинина, поэтому повышенная СКФ приводит к снижению концентрации в крови креатинина, а также других продуктов азотистого обмена. Нормальный уровень креатинина при беременности не превышает 1 мг / дл, мочевой кислоты 4.5 мг / дл, азот мочевины 12 мг / дл.
- Повышенная СКФ при канальцевой реабсорбции, которая не изменилась во время беременности, является причиной повышенной экскреции с мочой глюкозы, мочевой кислоты, кальция, аминокислот, бикарбоната. Бикарбонатурия рассматривается как компенсаторная реакция в ответ на развитие гипокапнии (респираторный алкалоз развивается у беременных из-за физиологической гипервентиляции). Постоянная щелочная реакция мочи, характерная для беременности, — еще один фактор риска развития инфекции мочевыводящих путей.

- Вследствие увеличения СКФ у беременных также развивается физиологическая протеинурия. Суточная экскреция белка при беременности составляет 150-300 мг.
[32], [33], [34], [35], [36], [37], [38], [39]
Изменения водно-солевого баланса
При физиологической беременности наблюдаются значительные изменения водно-солевого баланса. В результате гиперпродукции минералокортикоидов происходит значительная задержка ионов натрия и воды.К концу беременности в организме беременной накапливается около 900 мг-экв натрия, что соответствует 6-8 л жидкости, что приводит к увеличению объема циркулирующей плазмы при гестации на 40-50%, с максимальным увеличением происходящие во второй половине беременности. Около двух третей накопленного натрия (или его объемного эквивалента) содержится в тканях плода, одна треть — в организме матери, равномерно распределяясь между сосудистым руслом и интерстицией. Вследствие этого наряду с увеличением внутрисосудистого объема крови повышается гидрофильность тканей и развивается физиологический отек, выявляемый на разных сроках беременности у 80% женщин. Эти отеки нестабильны, не сочетаются с протеинурией и / или повышением артериального давления и в этой связи не требуют лечения.
Эти отеки нестабильны, не сочетаются с протеинурией и / или повышением артериального давления и в этой связи не требуют лечения.
Из-за задержки ионов натрия и воды развивается явление разжижения крови. Его можно диагностировать на основании снижения гематокрита до 35-36%, концентрации гемоглобина до 120-100 г / л и снижения концентрации общего белка и альбумина в крови в среднем на 10 г / л.
[40], [41], [42], [43], [44], [45], [46]
Регулировка артериального давления при беременности
Во время беременности наблюдается снижение артериального давления, которое достигает минимальных значений к концу первого триместра.У беременных систолическое артериальное давление в среднем составляет 10-15 мм рт. Ст., А диастолическое артериальное давление — 5-15 мм рт. Ниже, чем до беременности. С начала второго триместра артериальное давление постепенно очень медленно повышается и к концу беременности может достичь уровня, наблюдавшегося до зачатия. Снижение артериального давления происходит, несмотря на увеличение объема циркулирующей крови и минутного объема кровообращения, характерного для беременности. Основная причина снижения артериального давления — это развитие вазодилатации, что, в свою очередь, приводит к действию плацентарных гормонов на эндотелий сосудов.При физиологическом течении беременности плацента вырабатывает значительное количество простациклина 1 2 и фактора релаксации эндотелия (оксид азота), которые обладают сосудорасширяющими и антиагрегантными свойствами. При действии простациклина и оксида азота при беременности, помимо вазодилатации, сосудистая стенка также невосприимчива к действию прессорных факторов, что в конечном итоге приводит к снижению артериального давления. В ответ на вазодилатацию и снижение артериального давления во время беременности происходит активация РААС.
Основная причина снижения артериального давления — это развитие вазодилатации, что, в свою очередь, приводит к действию плацентарных гормонов на эндотелий сосудов.При физиологическом течении беременности плацента вырабатывает значительное количество простациклина 1 2 и фактора релаксации эндотелия (оксид азота), которые обладают сосудорасширяющими и антиагрегантными свойствами. При действии простациклина и оксида азота при беременности, помимо вазодилатации, сосудистая стенка также невосприимчива к действию прессорных факторов, что в конечном итоге приводит к снижению артериального давления. В ответ на вазодилатацию и снижение артериального давления во время беременности происходит активация РААС.
С самого начала беременности наблюдается отчетливое повышение активности ренина в плазме крови, достигающее максимальных (в среднем в 4 раза больше, чем до беременности) значений для второй половины беременности.
- Повышение уровня ренина в крови сопровождается увеличением секреции альдостерона.

- Состояние продукции ангиотензина II у беременных изучено недостаточно, но, по-видимому, его уровень также повышен, поскольку у беременных с нормальным артериальным давлением диагностируется чрезмерная реакция на острую блокаду АПФ.
Таким образом, можно предположить, что активация РААС во время беременности является важным механизмом предотвращения гипотонии, поскольку артериальное давление остается нормальным.
Широко применяемое лечение малярии для профилактики малярии у беременных
Кредит: CC0 Public DomainГлобальная группа исследователей, возглавляемая группой исследователей из Ливерпульской школы тропической медицины (LSTM), призывает к пересмотру лекарственных стратегий, используемых для предотвращения заражения малярией у беременных женщин в районах, где широко распространена резистентность к существующие противомалярийные препараты.
Профессор Фейко тер Куиле, эксперт по малярии у беременных, недавно работала с многопрофильной группой, включая Центры США по контролю и профилактике заболеваний, Всемирную сеть противомалярийной устойчивости (WWARN) и Университет Дьюка, чтобы завершить наиболее полное исследование Дата влияния лекарственной устойчивости сульфадоксин-пириметамин (SP) на эффективность периодического профилактического лечения (IPTp).
Опубликованные сегодня в журнале Lancet Infectious Diseases , результаты демонстрируют, что клиническая эффективность SP в защите беременных женщин от малярии в определенных областях снижена. Эксперты призывают к дальнейшему безотлагательному исследованию альтернативных стратегий или лекарств, чтобы подготовиться к дальнейшему растущему сопротивлению этой опоре профилактической терапии.
ВОЗ рекомендует периодическое профилактическое лечение (IPTp) в эндемичных по малярии районах. Единственным противомалярийным средством, рекомендованным в настоящее время для IPTp, является SP; на сегодняшний день IPTp с SP эффективно привел к снижению материнской анемии, низкой массы тела при рождении и неонатальной смертности.Однако в связи с растущей угрозой появления или распространения лекарственной устойчивости в странах Африки к югу от Сахары эта защита в настоящее время находится под угрозой.
По оценкам, без защиты во время беременности 45% из 32 миллионов беременностей в эндемичных по малярии странах Африки к югу от Сахары подвержены воздействию малярии Plasmodium falciparum, что приводит к 900 000 родов с низкой массой тела, связанных с малярией. Низкий вес при рождении, анемия и другие серьезные неблагоприятные исходы родов приводят к многочисленным долгосрочным проблемам со здоровьем у младенцев.
Низкий вес при рождении, анемия и другие серьезные неблагоприятные исходы родов приводят к многочисленным долгосрочным проблемам со здоровьем у младенцев.
Профтер Куиле из LSTM комментирует: «Мы изучили более 100 000 исходов родов в странах Африки к югу от Сахары, наши результаты показывают, что широко применяемый противомалярийный СП для профилактической терапии остается очень эффективным во многих частях Африки, но есть четкая тенденция. в сторону снижения эффективности с увеличением уровня устойчивости малярийных паразитов к SP. В районах с наивысшей степенью устойчивости, где более 37% паразитов несут шесть мутаций в так называемых генах pfdhfr и pfdhps, эффективность SP, по-видимому, ниже полностью скомпрометирован.Ясно, что в этих условиях с высокой резистентностью срочно необходимы альтернативные подходы к профилактике малярии во время беременности для достижения лучших исходов родов у беременных «.
Кэрол Сибли, старший научный советник WWARN из Вашингтонского университета, добавляет: «Этот крупномасштабный анализ дал нам мощный сигнал: растущая распространенность молекулярных маркеров SP коррелирует со снижением эффективности SP для снижения рождаемости с низким уровнем рождаемости вес и инфекции малярии.
У нас также есть четкая рекомендация о том, что молекулярный мониторинг паразитов у людей является ценным инструментом для политиков для мониторинга распространения противомалярийной устойчивости и оценки воздействия на эту ценную стратегию профилактики малярии во время беременности и, следовательно, на жизнь новорожденных в низком состоянии. настройки доходов по всей Африке «.
Поскольку устойчивость развивается в результате серии мутаций паразита, молекулярный мониторинг паразитов у людей может помочь лицам, определяющим политику, и специалистам здравоохранения принять важные решения о необходимости альтернативных вариантов профилактики.
Анна Мария ван Эйк, первый автор, заключает: «Мы также призываем к дальнейшему анализу потенциальных дополнительных преимуществ, которые SP может продолжать иметь даже в тех областях, где он больше не может уничтожать малярийных паразитов. Например, с помощью средств борьбы с малярией. микробные эффекты или, возможно, SP обладает некоторыми противовоспалительными и иммуномодулирующими эффектами, аналогичными тем, которые были обнаружены для широко используемого антибиотика котримоксазола. Это важно, поскольку SP может не работать так же хорошо, как другие противомалярийные средства в областях с высокой устойчивостью к SP, но все же может быть в состоянии помочь снизить неблагоприятные исходы родов, такие как низкий вес при рождении, с помощью этих других механизмов.
Мы надеемся, что, изучив риски, результаты и доступные альтернативные стратегии, мы обеспечим, чтобы уязвимые дети, рожденные в условиях ограниченных ресурсов, имели наилучшие шансы на хорошее здоровье, получая наиболее эффективные подходы к противомалярийной профилактике и лекарства, доступные нам сегодня, и в будущем ».
В последнем исследовании рассматриваются альтернативные методы лечения малярии во время беременности
Предоставлено Ливерпульская школа тропической медицины
Ссылка : Широко применяемое лечение малярии для профилактики малярии у беременных (2019, 26 марта) получено 20 ноября 2020 из https: // medicalxpress.


 Наблюдается улучшение самочувствия на фоне нормализации дыхания и обоняния. Выделения приобретают темно — желтый цвет. Для лечения назначаются антибиотики.
Наблюдается улучшение самочувствия на фоне нормализации дыхания и обоняния. Выделения приобретают темно — желтый цвет. Для лечения назначаются антибиотики.


