кровяные без боли, красные и алые – кровавые, сукровичные со сгустками у беременных, можно ли сохранить плод
Появление крови из половых путей может испугать практически каждую беременную женщину. Паниковать сразу же не стоит. Эта статья поможет разобраться в том, почему возникают кровянистые выделения во время беременности, а также что делать в этой ситуации.
Причины появления
Развитию кровяных выделений из половых путей могут способствовать различные состояния. Каждый период беременности имеет ряд уникальных физиологических особенностей. Как правило, и причины, ведущие к появлению крови из половых путей у беременных женщин, при этом различаются.
На ранних сроках
Появление небольших или умеренных кровяных выделений на маленьком сроке беременности часто связано с особенностями внутриутробного развития малыша.
Во время имплантации
В первые недели с момента осуществления зачатия происходит огромное количество важных биологических процессов в формирующемся детском организме. Так, оплодотворенная яйцеклетка довольно быстро начинает делиться и превращается в маленький эмбрион. Появление кровянистых выделений из половых путей на раннем сроке беременности часто встречается на 6-8 сутки с момента оплодотворения. Развитие данного симптома в этой ситуации имеет вполне физиологическую особенность и обусловлено имплантацией – прикреплением плодного яйца к маточной стенке.
Для того чтобы обеспечить себе прочную фиксацию, плодное яйцо должно крепко «присоединиться» к стенке матки. Во время имплантации происходит небольшое физиологическое повреждение эндометрия (внутренней маточной оболочки), что и проявляется появлением кровянистых выделений. Как правило, этот симптом довольно быстро исчезает.
Многие женщины часто даже не замечают этого или не уделяют данному событию какого-то особого внимания. Бывает и так, что они просто не догадываются о том, что в организме происходит имплантация плодного яйца.
 Сильное имплантационное кровотечение также может быть и проявлением аномального прикрепления плодного яйца.
Сильное имплантационное кровотечение также может быть и проявлением аномального прикрепления плодного яйца.При наличии ряда хронических заболеваний стенок матки (эндометрит, эндометриоз) кровянистые выделения могут быть более выраженными и обильными по количеству. Обычно в таком случае у беременной женщины появляются сопутствующие симптомы: появление болезненности в нижних отделах живота, небольшая слабость, а порой и головокружение.
При развитии многоплодной беременности
Бывает и так, что во время зачатия происходит оплодотворение сразу нескольких яйцеклеток. Таким образом происходит зачатие двойни. Во время имплантации может произойти так, что одно плодное яйцо прикрепится, а второе нет. В этом случае у беременной женщины также могут появиться кровянистые выделения или даже возникнет небольшое кровотечение. Нужно отметить, что гибель одного из эмбрионов может произойти и после имплантации.
В этом случае у беременной женщины также могут появиться кровянистые выделения или даже возникнет небольшое кровотечение. Нужно отметить, что гибель одного из эмбрионов может произойти и после имплантации.В таком случае у женщины также могут появиться кровяные выделения из половых путей. Обычно они появляются внезапно. Определить гибель одного из эмбрионов в этом случае можно посредством проведения УЗИ.
Дисгормональные нарушения
Во время беременности гормональный фон будущей мамы практически постоянно изменяется. В крови нарастает концентрация то одних гормонов, то других. Такая постоянная гормональная перестройка необходима для того, чтобы эмбрион мог полноценно развиваться.
Нехватка некоторых гормонов во время беременности может привести к развитию опасных патологий. Так, к появлению специфических выделений может привести существенный дефицит прогестерона в крови.
Дисгормональные нарушения, протекающие с развитием неблагоприятных симптомов, могут существенно ухудшить прогноз течения беременности.
На поздних сроках
Появление красных выделений из половых путей во второй половине беременности довольно часто является неблагоприятным признаком. При появлении мажущих или кровяных выделений очень важно установить причину, которая привела к их возникновению. Они могут быть самыми разнообразными.
Отслойка плаценты
Это состояние характеризуется отслоением плаценты от стенки матки. В норме плацентарная ткань достаточно прочно фиксируется к маточной стенке. Это необходимо для того, что малыш, который «живет» в материнской утробе во время своей внутриутробной жизни, мог получать все необходимые питательные компоненты для своего развития. Через плаценту проходит много кровеносных сосудов, по которым переносится растворенный в крови кислород.
Через плаценту проходит много кровеносных сосудов, по которым переносится растворенный в крови кислород.
Отслоение плаценты от маточных стенок происходит вследствие различных причин. Самым ярким признаком этой патологии обычно является кровотечение. Чаще всего оно развивается внезапно.
Отслойке плаценты могут предшествовать какие-то механические воздействия. Так, отслоение плацентарной ткани может начаться после интенсивных занятий спортом или поднятия слишком тяжелых предметов. В некоторых случаях патология развивается стремительно и даже может сопровождаться развитием массивной кровопотери.
Предлежание плаценты
Низкое расположение плаценты относительно внутреннего маточного зева также может привести к появлению кровяных выделений во время беременности.
Наиболее часто кровянистые выделения при предлежании плаценты развиваются в третьем триместре беременности. В это время плод имеет уже достаточно большие размеры и сильно давит на шейку матки. Это способствует тому, что в области нежной слизистой оболочки могут появиться небольшие повреждения и дефекты, которые будут кровоточить. Капельки крови при этом смешиваются с влагалищным секретом, приводя к его окрашиванию. Это и приводит к тому, что беременная женщина замечает у себя появление красных мажущих выделений.
Предлежание плаценты – довольно опасное состояние. Оно требует от будущей мамы соблюдения ряда рекомендаций, которые составляются для нее врачами для того, чтобы максимально пролонгировать течение беременности.
Самопроизвольный аборт
Неблагоприятные исходы беременности, к сожалению, тоже встречаются в акушерской практике. Отторжение плода из матки и его внутриутробная гибель могут произойти по различным причинам. Одним из возможных симптомов, которые могут развиться при данной патологии, является появление кровотечения. Обычно оно довольно сильное, сопровождающееся выраженной кровопотерей.
Отторжение плода из матки и его внутриутробная гибель могут произойти по различным причинам. Одним из возможных симптомов, которые могут развиться при данной патологии, является появление кровотечения. Обычно оно довольно сильное, сопровождающееся выраженной кровопотерей.
Помимо появления кровотечения, у женщины также существенно нарушается самочувствие. Еще одним характерным симптомом данного состояния является появление сильного болевого синдрома в животе. Массивная кровопотеря сопровождается обычно помутнением или даже потерей сознания. Женщина находится в критическом состоянии, поэтому ее необходимо срочно госпитализировать в стационар.
При несвоевременном оказании медицинской помощи риск угрозы жизни женщины довольно высокий.
Пузырный занос
Эта патология в акушерской практике встречается относительно нечасто. Данное патологическое состояние связано с излишним разрастанием плацентарной ткани. На самых ранних сроках беременности женщина может не ощущать у себя практически никаких неблагоприятных признаков. Опасные симптомы проявляют себя гораздо позже.
Данное патологическое состояние связано с излишним разрастанием плацентарной ткани. На самых ранних сроках беременности женщина может не ощущать у себя практически никаких неблагоприятных признаков. Опасные симптомы проявляют себя гораздо позже.
Одним из клинических признаков этого состояния является появление специфических красных выделений. Обычно они довольно обильные. Прогноз развития данной патологии обычно неблагоприятный.
Обострение эрозии шейки матки
Наличие эрозированного участка на шейке матки также может привести к появлению кровяных мажущих выделений из половых путей. Во время беременности в организме постоянно меняется гормональный фон. Некоторые гормоны воздействуют на клеточные слои шейки матки, что может привести и к обострению эрозии. Окраска влагалищных выделений при этом может быть различной – от красной до коричневой. Обычно выделения бывают скудными или незначительными.
Обычно выделения бывают скудными или незначительными.
Опасность при обострении эрозии шейки матки заключается в другом – постоянные кровопотери. Даже небольшие, но систематические потери крови могут привести к развитию анемического состояния, которое является неблагоприятным как для будущей мамы, так и для ее малыша.
Травмирование полипов
На стенках матки может нарастать полипозная ткань. В практике часто встречаются случаи, когда беременные женщины, страдающие этой патологией, даже и не подозревали о ней до наступления беременности. Рост полипов в матке обычно не сопровождается никакими дискомфортными симптомами. Часто первые неблагоприятные признаки проявляются именно в периоде беременности. Этому во многом способствует активный рост малыша.
По мере роста плода может произойти повреждение определенного участка матки, где находится полип. Это приводит к его травматизации, а значит и появлению небольшого кровотечения.
Это приводит к его травматизации, а значит и появлению небольшого кровотечения.
Если полип имеет довольно маленький размер, то выраженного кровотечения женщина не заметит. В этом случае у нее могут появиться лишь небольшие кровавые выделения из половых путей.
На любом сроке
Некоторые причины, способствующие возникновению кровянистых выделений из половых путей, могут привести к появлению неблагоприятных симптомов в любое время беременности. Они в основном связаны с травматическим повреждением нежных слизистых оболочек женских половых путей. Как правило, установить их достаточно просто. Многим из них предшествует какое-то механическое воздействие, которое и способствует повреждению.
После полового акта
Появление кровянистых выделений может возникнуть и после занятий сексом. В первые недели беременности слизистые оболочки, выстилающие половые пути, немного «разрыхляются». Это задумано природой, чтобы успешно произошел процесс имплантации плодного яйца к матке. Половой акт в этом случае может привести к травмированию и небольшому повреждению ранимых слизистых. Это также может способствовать тому, что женщина заметит появление кровяных капель или красноватых выделений на своем нижнем белье.
В первые недели беременности слизистые оболочки, выстилающие половые пути, немного «разрыхляются». Это задумано природой, чтобы успешно произошел процесс имплантации плодного яйца к матке. Половой акт в этом случае может привести к травмированию и небольшому повреждению ранимых слизистых. Это также может способствовать тому, что женщина заметит появление кровяных капель или красноватых выделений на своем нижнем белье.
Половой акт может способствовать повреждению слизистой и на поздних сроках беременности. Для того чтобы этого избежать, паре следует выбирать наиболее щадящие позы.
После проведения трансвагинального УЗИ
Ультразвуковые обследования во время беременности проводятся несколько раз. Впервые УЗИ назначается для верификации факта наступления беременности, а также для определения места локализации прикрепления плодного яйца к маточной стенке. Также во время проведения такой диагностики доктор оценивает и состояние репродуктивных органов будущей мамы.
Также во время проведения такой диагностики доктор оценивает и состояние репродуктивных органов будущей мамы.
Трансвагинальное УЗИ проводится посредством введения датчика прибора во влагалище. При таком введении также возможны микроповреждения слизистой оболочки. В этом случае, как правило, у женщины возникают незначительные влагалищные выделения, имеющие красноватый оттенок.
Обычно они появляются без боли. Такие влагалищные выделения, как правило, проходят самостоятельно.
После выполнения гинекологического обследования
В ряде случаев кровянистые выделения из половых путей могут появиться и после осмотра гинеколога. К появлению этого симптома приводит введение в половые пути инструментов, предназначенных для осмотра. В этом случае беременная женщина может заметить также появление капель крови на своем нижнем белье. Этот симптом, как правило, самостоятельно проходит через пару дней с момента проведения гинекологического осмотра.
Этот симптом, как правило, самостоятельно проходит через пару дней с момента проведения гинекологического осмотра.
После неудачно выполненного спринцевания
Нарушение техники проведения данной процедуры может способствовать повреждению слизистых оболочек половых путей. Это способствует тому, что у женщины может развиться кровотечение или появятся сукровичные выделения. Обычно они возникают практически сразу же после неудачного проведения спринцевания. Стоит отметить, что прибегать к проведению спринцевания во время беременности стоит только после консультации с врачом.
Самостоятельное использование лекарственных препаратов может оказать неблагоприятное воздействие на плод. Перед введением любых средств во влагалище следует обязательно обсудить целесообразность их применения со своим акушером-гинекологом.
При обострении хронических заболеваний половых органов
У многих беременных женщин еще до наступления беременности присутствуют определенные патологии. Это подтверждает и гинекологическая статистика. Врачи отмечают, что здоровых женщин репродуктивного возраста довольно мало. Обострению заболеваний репродуктивных органов способствуют различные факторы. Одним из них является физиологическое снижение иммунитета. Изменения в работе иммунной системы во время беременности встречаются у каждой беременной женщины и являются абсолютно нормальным явлением.
Риск обострения хронического сальпингита, цервицита, эндометрита и других заболеваний во время беременности довольно высокий. В некоторых ситуациях при таких патологиях могут появиться и мажущие кровянистые выделения. Обострение хронических заболеваний интимных органов может развиться в любое время беременности. Обычно они сопровождаются появлением болевого синдрома в животе, а также могут протекать с повышением температуры тела.
Обычно они сопровождаются появлением болевого синдрома в животе, а также могут протекать с повышением температуры тела.
Как могут выглядеть?
Кровянистые выделения могут иметь разный внешний вид. Так, они могут быть жидкими и однородными или со сгустками. Окраска также различается. Она может быть от розоватой до темно-коричневой. При развитии маточного кровотечения кровь не успевает «сворачиваться», что приводит к тому, что выделения из половых путей приобретают ярко-красную и даже малиновую окраску.
Количество отделяемого является очень важным клиническим показателем. Этот признак обязательно оценивают врачи при установлении диагноза и проведении дифференциальной диагностики. Так, например, при обострении эрозии шейки матки количество выделений обычно незначительное. При предлежании плаценты выделяется уже больше крови. Полная отслойка плаценты характеризуется развитием массивного кровотечения.
Чем может быть опасно?
Появление кровянистых выделений из половых путей означает то, что происходит кровопотеря. Выраженность ее бывает разной и зависит от исходной причины, которая привела к ее развитию. Осложнения в этом случае зависят от того, как часто и долго будущая мама теряет кровь.
Если кровянистые выделения беспокоят будущую маму несколько раз за весь период беременности, то в этом случае довольно высок риск анемии. При анемическом состоянии в крови уменьшается количество гемоглобина и (или) эритроцитов. Такое снижение красных кровяных клеток, которые ответственны за перенос растворенного кислорода, приводит к развитию опасного состояния – гипоксии (кислородного голодания) внутренних органов.
Важно отметить, что гипоксия при таком состоянии развивается как у самой беременной женщины, так и у ее малыша.
Ребенок, который находится в материнской утробе, обязательно прореагирует на возникший кислородный дефицит. Обычно это проявляется тем, что у плода значительно усиливается частота сердечных сокращений, а также возрастает двигательная активность. Эти характерные изменения определяются также на кардиотокограмме.
Для компенсации возникших функциональных нарушений врачи прибегают обычно к назначению железосодержащих препаратов. Систематический прием данных средств помогает нормализовать уровень эритроцитов в крови. Положительный эффект от такой терапии существенно выше, если она проводится при условии прекращения потери крови. Если же беременная женщина продолжает терять кровь вследствие частых кровянистых выделений, но получает железосодержащие препараты, то эффект от их применения будет намного ниже.
Массивная кровопотеря, например, при самопроизвольном аборте, опасна даже для жизни женщины. В этой ситуации происходит резкое снижение объема циркулирующей крови, а, значит, и общего содержания жидкости в организме. В такой ситуации резко ухудшается работа жизненно важных органов – головного мозга и сердца. При массивной кровопотере женщина, вынашивающая малыша, может даже потерять сознание. В этом случае очень важно своевременное оказание медицинской помощи, в том числе с назначением при необходимости противошоковых препаратов.
Помимо неблагоприятных последствий для организма будущей мамы, пострадать может и плод.
Патологии, которые сопровождаются развитием кровянистых выделений, могут приводить к формированию различных дефектов внутриутробного развития и у плода. Этому во многом способствует нарушение маточно-плацентарного кровотока, которое может развиться при ряде патологий.
Можно ли сохранить беременность при развитии кровотечения?
Появление крови из половых путей может быть крайне опасным признаком. Однако не всегда это означает печальный исход беременности. Прогноз в этой ситуации может быть самым разным и во многом зависит от причины, повлиявшей на развитие сильного кровотечения, а также от исходного состояния организмы будущей мамы. Обильное, прорывное кровотечение может быть опасно развитием массивной кровопотери. В этом случае очень важно своевременное оказание специализированной медицинской помощи.
Если у беременной женщины открылось кровотечение, то медлить с вызовом бригады скорой помощи не стоит. Бывает так, что каждая минута промедления может стать решающей.
Как проводится диагностика?
Стоит сразу же отметить, что определить тяжесть возникших нарушений может только врач. Беременная женщина может предположить, почему у нее появились кровянистые выделения из половых путей, но окончательно определить патологию может только доктор. Для этого ему прежде всего необходимо провести клинический осмотр. Во время такого простого исследования врач определяет состояние слизистых оболочек, оценивает самочувствие плода, а также забирает мазки для проведения анализа.
Беременная женщина может предположить, почему у нее появились кровянистые выделения из половых путей, но окончательно определить патологию может только доктор. Для этого ему прежде всего необходимо провести клинический осмотр. Во время такого простого исследования врач определяет состояние слизистых оболочек, оценивает самочувствие плода, а также забирает мазки для проведения анализа.
Осмотр на гинекологическом кресле проводится в этом случае довольно аккуратно и бережно. Неаккуратное проведение осмотра может способствовать усилению кровотечения.
Женщине, у которой во время беременности появились кровянистые влагалищные выделения, врач назначит сдать анализы. Самым простым, но достаточно информативным является общий анализ крови. С помощью этого рутинного лабораторного теста можно определить наличие воспаления, а также оценить степень кровопотери по снижению количества эритроцитов и гемоглобина.
В некоторых случаях доктор также назначает и биохимическое исследование. Оно позволяет определить показатели свертываемости крови. Такой анализ помогает врачу разобраться в том, есть ли какие-то патологии гемостаза и при необходимости назначить соответствующую терапию.
Еще одним методом исследования, который назначается женщинам, страдающим появлением кровянистых выделений из половых путей, является проведение УЗИ. Проводится такое обследование в основном трансабдоминальным способом. В этом случае специалист изучает состояние матки и находящегося в ней малыша специальным датчиком, которым проводит по передней брюшной стенке. Трансвагинальное УЗИ может привести к дополнительной травматизации слизистых, что лишь спровоцирует повторное кровотечение.
Важно помнить, что прежде чем пытаться справиться с возникшими выделениями, следует установить причину, приведшую к их появлению.
Это возможно делать только посредством различных обследований, которые проводятся в медицинских учреждениях.
Лечение
Нередко бывает так, что женщина, которая сталкивается с появлением кровянистых выделений во время вынашивания своего малыша, боится обращаться к врачу. Это часто приводит к тому, что диагностика различных патологий проводится несвоевременно. При такой отсрочке прогноз течения беременности может измениться и стать уже неблагоприятным.
Акушер-гинеколог, к которому обращается на прием женщина, страдающая появлением кровянистых выделений, прежде всего устанавливает диагноз и причину развившихся нарушений. Затем он выбирает тактику дальнейшего наблюдения беременности. При необходимости доктор направляет будущую маму на госпитализацию в стационар.
Выбор врачебной тактики
Главной задачей при появлении кровянистых выделений из половых путей является проведение мер, направленных на то, чтобы остановить возникшее кровотечение. Для этого могут использоваться различные методики. Их выбор во многом определяется исходной причиной, которая привела к развитию неблагоприятных симптомов. Если состояние будущей мамы довольно тяжелое и есть угроза жизни плода, то в такой ситуации может потребоваться даже проведение экстренного родовспоможения. Кесарево сечение в этой ситуации проводится по жизненным показаниям.
Для этого могут использоваться различные методики. Их выбор во многом определяется исходной причиной, которая привела к развитию неблагоприятных симптомов. Если состояние будущей мамы довольно тяжелое и есть угроза жизни плода, то в такой ситуации может потребоваться даже проведение экстренного родовспоможения. Кесарево сечение в этой ситуации проводится по жизненным показаниям.
Лекарственная терапия
Медикаментозное лечение патологий беременности, сопровождающихся развитием кровянистых выделений, обычно сложное и многокомпонентное. В некоторых случаях с целью остановки кровотечения врачи могут прибегнуть к назначению кровоостанавливающих средств. Одним из таких препаратов является «Транексам». Он помогает справиться с возникшим кровотечением и улучшить самочувствие беременной женщины. Назначается данное средство врачом, так как имеет ряд противопоказаний.
При патологиях, сопровождающихся развитием сильного кровотечения, может понадобиться введение растворов через капельницы. Такое лечение направлено на то, чтобы восполнить объем циркулирующей жидкости в организме. Вместе с раствором могут вводиться и препараты, влияющие на свертываемость крови.
Такое лечение направлено на то, чтобы восполнить объем циркулирующей жидкости в организме. Вместе с раствором могут вводиться и препараты, влияющие на свертываемость крови.
При нарушениях, связанных с дисгормональными нарушениями, могут назначаться препараты, которые влияют на уровень определенных гормонов в крови. Одним из таких средств является «Дюфастон». Использование данного средства позволяет нормализовать пониженный уровень в крови одного из важных гормонов беременности – прогестерона.
Выписывается средство лечащим врачом. Важно помнить, что самостоятельный прием гормональных средств может быть опасен развитием грозных осложнений. Длительность приема и курсовая дозировка подбираются индивидуально.
Хирургическое родовспоможение
При сильном кровотечении, особенно протекающем с развитием выраженной гипоксии плода, врачи могут прибегнуть к проведению кесарева сечения. В ряде случаев такой способ родовспоможения позволяет сохранить жизнь женщине и ее малышу.
В ряде случаев такой способ родовспоможения позволяет сохранить жизнь женщине и ее малышу.
Перед проведением кесарева сечения доктора обязательно оценивают состояние матери и плода. Если общее состояние беременной женщины критическое, то медлить с проведением кесарева сечения нельзя. Если же состояние допускает возможность проведения консервативной терапии, то сначала проводится она. Если на фоне проводимой лекарственной терапии общее состояние беременной женщины не улучшается, то в таком случае врачи будут вынуждены прибегнуть к экстренному проведению родовспоможения.
О том, что означают кровянистые выделения при беременности и что необходимо сделать беременной женщине, чтобы выносить и родить здорового малыша, смотрите далее.
Выделения на ранних сроках беременности — когда норма, когда патология
Выделения из влагалища сопутствуют женщин всю жизнь и являются своеобразным индикатором состояния органов женской половой сферы. Влагалищные выделения изменяются во время вынашивания плода, поэтому любую женщину интересует вопрос: «Какие выделения на ранних сроках беременности должны быть?». Причины подозрительных выделений могут быть самыми различными, как и их внешняя характеристика.
Влагалищные выделения изменяются во время вынашивания плода, поэтому любую женщину интересует вопрос: «Какие выделения на ранних сроках беременности должны быть?». Причины подозрительных выделений могут быть самыми различными, как и их внешняя характеристика.
Что считается нормальными выделениями на ранних сроках?
Влагалищный секрет представляет собой сложный по составу продукт, который содержит слизь, выделяемую железами цервикального канала, слущенные клетки многослойного плоского эпителия, располагающегося на стенках влагалища и микроорганизмов (преобладают молочнокислые бактерии).
Вагинальные выделения выполняют важнейшие функции: защита от патологической микрофлоры, увлажнение во время полового контакта и самоочищение влагалища. Выделениям присущи различный цвет и густота, что зависит от стадии менструального цикла (действия половых гормонов). Например, накануне и в фазу овуляции выделения слизистые, прозрачные, хорошо тянутся и напоминают яичный белок (см. слизистые прозрачные тянущиеся выделения).
слизистые прозрачные тянущиеся выделения).
Через некоторое время после зачатия (примерно через 10 – 14 дней) изменяются внешние показатели выделений из влагалища. Связано это с «гормональной бурей», происходящей в организме будущей матери. Действием прогестерона – гормона беременности объясняется появление густых, непрозрачных и скудных выделений.
Белые выделения на ранних сроках беременности, обычно их называют молочными — это физиологическое явление. Сгущение выделений из влагалища происходит с целью образования слизистой пробки в шеечном канале, чья задача заключается в предупреждении эмбриона/плода от инфицирования все 40 недель беременности.
Когда следует обратиться к гинекологу?
Беременная должна тщательно следить за своим здоровьем, замечать все тревожные признаки и сообщать о них своему лечащему врачу. Особенно это касается изменения цвета влагалищных белей и/или возникновения других симптомов. Не стоит откладывать посещение женской консультации при возникновении:
- зуда и жжения в области промежности
- изменении цвета вагинальных выделений (кровянистые, коричневые, зеленые и прочие)
- появлении болей
- чувства дискомфорта внизу живота
Важно осознавать, что самолечение подозрительных по цвету выделений, к тому же с неприятным запахом, может негативно отразиться и на здоровье будущей матери, и на здоровье будущего ребенка.
О чем «говорят» кровянистые выделения в начале беременности?
- Угроза прерывания беременности
Кровяные выделения на ранних сроках беременности возникают вследствие различных причин. В первую очередь следует исключить начавшийся выкидыш в малом сроке. Кровянистые выделения в подобной ситуации яркие, алые (свежая отслойка плодного яйца), сопровождаются тянущими, ноющими болями внизу живота и/или в крестце и пояснице.
Если вовремя не начать сохраняющую терапию, начавшийся самопроизвольный аборт перетекает в фазу аборта в ходу, когда процесс уже невозможно остановить. При этом изменяется характер болезненных ощущений, женщина чувствует схваткообразные боли, что свидетельствует о мощных сокращениях матки. Выделения становятся обильными, в некоторых случаях приводят к профузному кровотечению, угрожающему жизни.
- Псевдоэрозия шейки матки
Также причиной выделений с кровью является: псевдоэрозия шейки матки. В этом случае кровянистые выделения возникают после коитуса, гигиенических процедур (см. спринцевание — опасно при беременности) или после гинекологического осмотра, и называются контактными.
спринцевание — опасно при беременности) или после гинекологического осмотра, и называются контактными.
- Пузырный занос
Влагалищные выделения с кровью являются признаком пузырного заноса (заболевание встречается достаточно редко). Пузырный занос – это перерождение ворсин хориона в кисты и гибель плодного яйца. Лечение заключается в скорейшем удалении пузырного заноса, то есть выполняется выскабливание полости матки. Заболевание опасно не только угрожающим жизнью кровотечением, но и переходом в злокачественную опухоль — хорионэпителиома (подробнее о пузырном заносе).
Другими причинами, которые вызывают кровянистые выделения в первые 4 недели беременности могут быть:
- миоматозные узлы (в случае имплантации плодного яйца на их поверхности)
- полип цервикального канала
- заболевания свертывающей системы крови
- травмы живота
Почему появились коричневые выделения – это опасно?
Выделения коричневого цвета тоже могут быть обусловлены рядом причин.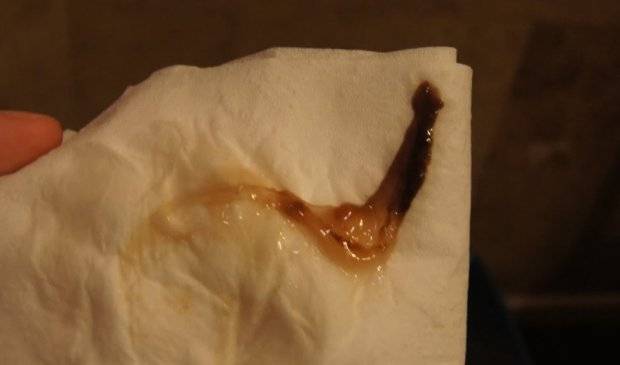 Одним из этиологических факторов является кровотечение в период прикрепления плодного яйца к эндометрию матки. Такое кровотечение носит название имплантационное и не таит угрозы для беременности.
Одним из этиологических факторов является кровотечение в период прикрепления плодного яйца к эндометрию матки. Такое кровотечение носит название имплантационное и не таит угрозы для беременности.
- Имплантационное кровотечение
Темные коричневые выделения при ранней беременности появляются через 7 – 13 дней поле оплодотворения яйцеклетки, именно столько времени требуется яйцеклетке для преодоления пути «фаллопиева труба – полость матки». Обычно данные выделения кратковременные, продолжаются всего пару часов (крайне редко 2 суток) и скудные.
Женщина может подобные выделения и не заметить, так как размеры пятен на белье не больше горошины или фасолины. В стадию имплантации беременная женщина может ощущать легкий дискомфорт внизу живота. Цвет выделений при имплантационном кровотечении варьирует, не исключается появление и светлых коричневых выделений.
- Отслойка хориона
Коричневые выделения являются и признаком «старой» отслойки хориона (будущей плаценты). По каким-либо причинам плодное яйцо отслоилось в одном месте от маточной стенки, в результате чего между хорионом и стенкой скопилась кровь (ретроплацентарная гематома). При дальнейшей отслойке гематома опорожняется, а ее содержимое изливается наружу. Подобное состояние требует терапии, цель которой состоит в сохранении беременности (см. калькулятор расчета срока беременности).
По каким-либо причинам плодное яйцо отслоилось в одном месте от маточной стенки, в результате чего между хорионом и стенкой скопилась кровь (ретроплацентарная гематома). При дальнейшей отслойке гематома опорожняется, а ее содержимое изливается наружу. Подобное состояние требует терапии, цель которой состоит в сохранении беременности (см. калькулятор расчета срока беременности).
- Внематочная беременность
Однократное или периодическое появление коричневых выделений в начале беременности может говорить о внематочной беременности, которая протекает по типу трубного аборта (см. внематочная беременность: симптомы). Как правило, выделения возникают после приступа умеренных или сильных болей в подвздошных областях и объясняются десквамацией (отторжением) децидуальной оболочки в матке.
- Неразвивающаяся беременность
Замершая (неразвивающаяся) беременность также характеризуется появление коричневых выделений из половых путей. При замершей беременности эмбрион погибает, но плодное яйцо некоторое время находится в полости матки, постепенно отслаиваясь от ее стенок, что и провоцирует возникновение темных выделений. Лечение замершей беременности только хирургическое (удаление плодного яйца).
Лечение замершей беременности только хирургическое (удаление плодного яйца).
Что означают желтые выделения на малых сроках?
Бели желтого цвета сигнализируют о неполадках в репродуктивной системе женщины. Обильные желтые выделения при ранней беременности, как правило, сопутствуют воспалительному процессу в органах половой сферы (см. желтые выделения при беременности).
Часто такие выделения говорят о наличии инфекций, передающихся половым путем, но протекают стерто или бессимптомно в «добеременное время», а в период беременности обостряются. Возбудителями генитальной инфекции могут быть хламидии (см. хламидиоз у женщин: симптомы, лечение), уреаплазмы, цитомегаловирус (см. цитомегаловирус и беременность) и другие бактерии.
Урогенитальные инфекции опасны для развивающегося плодного яйца, так как возрастает риск самопроизвольного прерывания беременности. Подобные выделения сопровождаются неприятным запахом (см. выделения с запахом рыбы).
Вероятность появления желтых белей возрастает при воздействии раздражающих факторов в области промежности и вульвы:
- аллергическая реакция на ежедневные прокладки
- частое использование мыла во время интимной гигиены
- ношение синтетического белья
Небольшие светло-коричневые выделения – это один из вариантов имплантационного кровотечения.
Что означают белые, творожистые, обильные выделения?
Зачастую будущие матери страдают молочницей (урогенитальным кандидозом, см. как лечить молочницу у женщин, свечи от молочницы при беременности). Заболевание может развиться на любом сроке беременности, часто рецидивирует, но дебют молочницы наблюдается в первые недели после произошедшего зачатия. Высокая частота урогенитального кандидоза во время вынашивания плода объясняется двумя факторами.
- Во-первых, сразу после обоснования оплодотворенной яйцеклетки в матке в организме женщины ослабевают защитные силы, происходит так называемая иммуносупрессия (подавление иммунитета), что необходимо для предупреждения отторжения плода как чужеродного агента.
- Во-вторых, с началом беременности возрастает продукция эстрогенов, которые увеличивают секрецию влагалищных белей, что нужно для удаления из влагалища патогенных микробов.
Но наряду с патологическими бактериями вымываются и нормальные, молочнокислые бактерии, что провоцирует рост грибов. Вагинальные выделения приобретают характер творожистых белых комочков, становятся обильными и сопровождаются кислым запахом.
Вагинальные выделения приобретают характер творожистых белых комочков, становятся обильными и сопровождаются кислым запахом.
Что значат зеленоватые или пенистые выделения?
Нередко причиной патологических влагалищных белей в ранних сроках вынашивания плода может явиться трихомониаз. Возбудителем инфекции является трихомонада, которая «чувствуют себя как дома» во влагалище (см. трихомониаз у женщин: симптомы, лечение).
Выделения при трихомонадном кольпите зеленоватые или желтовато-зеленые, пенятся, имеют специфический неприятный запах, а количество их значительное. Кроме патогенных белей будущая мать отмечает резкий зуд, жжение и даже боли во влагалище и вульве.
Трихомониаз в ранних сроках очень опасен для беременности, и может быть причиной выкидыша или несостоявшегося аборта. Лечение данной инфекции назначается только гинекологом, ни в коем разе не следует пытаться самой избавиться от заболевания, так как все противотрихомонадные средства для приема внутрь токсичны для эмбриона.
Выделения на поздних сроках беременности :: Polismed.com
Сайт предоставляет справочную информацию. Адекватная диагностика и лечение болезни возможны под наблюдением добросовестного врача. У любых препаратов есть противопоказания. Необходима консультация специалиста, а также подробное изучение инструкции!
Выделения на поздних сроках беременности часто вызывают у женщин тревогу. В ряде случаев они просто отражают гормональные изменения, происходящие в организме при подготовке к родам. Под действием гормонов беременности изменяется количество, цвет и консистенция выделений. Однако в ряде случаев необычные выделения указывают на необходимость дополнительного обследования и медицинской помощи.
Поводом для обращения к врачу должны стать влагалищные выделения любого цвета или консистенции, сопровождающиеся неприятными ощущениями (резями, зудом), повышением тонуса матки, ломотой в пояснице, болезненностью при мочеиспускании, а также кровянистые или жидкие, как вода, выделения.
Нормальные выделения на поздних сроках беременности
Нормальные выделения на поздних сроках не вызывают жжения или раздражения, не имеют неприятного запаха, не приводят к покраснению или отеку слизистых. Для беременных нормой считаются выделения двух типов:
- прозрачные слизистые выделения – бесцветная однородная слизь;
- бели – однородные белые выделения, напоминающие крем.
Консистенция выделений может быть различная. Густые, тянущиеся, желейные или киселеобразные выделения – это норма. Не должно быть гнойных, творожистых или пенистых белей, которые возникают при воспалительных и инфекционных заболеваниях. Появление кровянистых или абсолютно жидких, как вода, выделений – также повод для срочного обращения к врачу.
Обильные выделения при беременности на поздних сроках
С увеличением срока беременности выделения становятся все обильнее. На 7-9 месяце каждую минуту через матку и другие половые органы женщины проходит 500-700 мл крови. В связи с этим усиливается выработка слизи железами шейки матки и слизистой оболочкой влагалища. Количество выделений может достигнуть 10 мл, в связи с этим некоторые женщины переходят от ежедневных к гигиеническим прокладкам. Обильные бели могут стать причиной определенного дискомфорта и ощущения повышенной влажности. Это состояние можно облегчить, соблюдая правила гигиены.
Норма
- Индивидуальная особенность организма. Для некоторых женщин обильные жидкие слизистые выделения – норма. В этом случае небольшое количество жидкости выделяется после утреннего подъема и равномерно в течение всего дня. При физической нагрузке (напряжении пресса, приседании) выделения не усиливаются. Однако утверждать, что такое состояние является физиологической особенностью, можно после того, как врач проведет тест на отсутствие околоплодных вод в выделениях.
- При половом возбуждении. Дополнительный приток крови к половым органам вызывает усиленное образование выделений. Их количество уменьшается через 2-3 часа после полового контакта.
Патология
- Подтекание околоплодных вод. Обильные водянистые выделения, которые усиливаются при натуживании, подъеме тяжестей, приседании. По консистенции они напоминают воду и практически не содержат слизи. Выделения могут быть прозрачные, розоватые или светло-бурые. У одних женщин при подтекании возникает гипертонус матки, у других этого симптома может не быть. Женщина может заметить, что после смены ежедневная прокладка быстро становится мокрой в течении 15-20 минут, а после лежания на спине на постели образуется мокрое пятно. В случае подозрения на подтекание требуется без промедления обратиться в больницу, там проведут специальный тест для определения амниотической жидкости. Существуют и домашние методы определения, они будут описаны ниже.
- Молочница (вагинальный кандидоз). Обильные беловатые выделения, сопровождающиеся зудом. При молочнице выделения содержат крупинки, напоминающие по консистенции творог, и имеют кислый или хлебный запах.
- Бактериальный вагиноз на начальной стадии. Изменение состава микрофлоры в первые дни проявляется обильными прозрачными выделениями слизистого характера. Со временем может развиться воспалительный процесс в слизистой оболочке влагалища. Тогда выделения приобретают желтоватый или зеленоватый оттенок. Появляется тянущая боль в промежности, зуд и болезненность при мочеиспускании.
Коричневые выделения на поздних сроках беременности
Бели приобретают коричневатый оттенок под воздействием лекарств или из-за присутствия разрушающихся клеток крови – эритроцитов.
Норма
- Применение свечей или таблеток. Некоторые лекарственные средства, вводимые во влагалище, могут придать выделениям светло-коричневый цвет.
- Подмывание лекарственными травами. Обмывание половых органов отварами трав или сидячие ванночки могут стать причиной временного окрашивания выделений в желто-коричневый цвет. Такими свойствами обладают: кора дуба, череда, лекарственный сбор Элекасол.
Патология
- Преждевременная отслойка плаценты. Частичная отслойка плаценты может сопровождаться небольшим кровотечением, которое проявляется буро-коричневыми выделениями. Женщины испытывают напряженность в матке и тянущие боли в нижней части живота. Необходимо срочно обратиться к врачу, чтобы остановить прогрессирование патологии.
- Воспаление придатков – аднексит и сальпингит. Воспалительный процесс в яичниках или маточных трубах сопровождается коричневатыми выделениями, болью в пояснице и нижней части живота, повышением температуры.
- Бактериальный вагиноз. Воспалительный процесс, вызванный размножением бактерий во влагалище. Белесые со светло-коричневым оттенком выделения имеют неприятный запах и могут вызывать раздражение у входа во влагалище. Если воспаление распространилось на уретру, то возникает болезненность при мочеиспускании.
- Заболевания, передающиеся половым путем – гонорея, трихомониаз, хламидиоз. Желтовато-коричневый оттенок вызван небольшим количеством крови, вступившей в контакт с воздухом. Выделения могут иметь слизистую пенящуюся консистенцию и рыбный запах. Заболевания могут протекать бессимптомно или проявляться болью внизу живота и при мочеиспускании, общей слабостью, незначительным повышением температуры.
Коричневые выделения, особенно сопровождающиеся болью в животе или раздражением половых органов – повод срочно обратиться к гинекологу.
Белые выделения на поздних сроках беременности
Белые выделения при беременности – абсолютно нормальное явление, их еще принято называть бели или лейкорея. Они являются обычным спутником беременности, и будут сопровождать женщину до родов. Однако белые выделения в сочетании с зудом и неприятными ощущениями в промежности или нижней части живота – признак заболевания.
Норма
- Гормональные изменения. В конце беременности повышается уровень эстрогенов и пролактина, что изменяет характер работы желез, находящихся в половых органах. Это отражается на характере отделяемого влагалища.
- Реакция на новые прокладки или синтетическое нижнее белье. В этом случае прослеживается связь между тем, что прозрачные выделения приобрели белый цвет. Объем белей уменьшается через 1-2 дня после отмены раздражителя.
Патология
- Молочница. Белые выделения, содержащие крупинки или хлопья, напоминающие свернувшееся молоко – признак развития грибковой инфекции во влагалище. Характерный симптом – зуд и раздражение, усиливающиеся после мочеиспускания.
- Дисбактериоз влагалища. Пограничное состояние между здоровьем и болезнью, которое характеризуется снижением количества лакто- и бифидобактерий и усиленным ростом условно-патогенных бактерий. Оно сопровождается появлением зуда, жжения, раздражения, болезненными ощущениями внутри влагалища и наружных половых органах.
- Заболевание мочеполовой системы. Переохлаждение или занос инфекции могут вызвать воспаление слизистой оболочки мочевого пузыря, уретры и влагалища. Это вызывает резкое увеличение объема выделений, сопровождающееся частым болезненным мочеиспусканием, неприятными ощущениями в нижней части живота и промежности.
- Патология шейки матки – цервицит, эрозия. Выявить воспаление влагалищного сегмента шейки матки или эрозии может гинеколог во время осмотра на кресле. Эти патологии протекают скрытно, и их единственным проявлением может быть изменение характера выделений.
Розовые выделения на поздних сроках беременности
Розовые выделения на последнем триместре могут указывать на небольшую примесь крови во влагалищном отделяемом. В норме такого быть не должно, однако такая ситуация не должна стать поводом для паники.
- Повреждение слизистой влагалища или шейки матки. Такое может случиться во время медицинского осмотра или полового контакта. Причиной появления участков, которые легко кровоточат, может стать эрозия или эктопия шейки матки, перенесенная молочница. У некоторых беременных слизистая рыхлая и полнокровная, поэтому микроповреждения могут возникать во время полового акта, гинекологического осмотра или трансвагинального УЗИ.
- Молочница. На поздних стадиях вагинального кандидоза на слизистой влагалища и преддверья могут образоваться микроэрозии, из которых выделяется сукровица. На этом этапе появляются неоднородные бледно-розовые выделения, сопровождающиеся сильным зудом.
- Патологии плаценты. Отслойка или предлежание плаценты может проявляться незначительной примесью крови в выделениях. Поскольку это состояние несет угрозу для плода и здоровья матери, то требует экстренной помощи.
- Эндометриоз. Разрастание эндометрия за пределами матки может стать причиной розовых выделений.
Кровянистые выделения на поздних сроках беременности
Кровянистые выделения при беременности могут быть двух видов:
- Скудные мажущие выделения (в разговорной речи — мазня) могут быть признаком подготовки организма к родам или проблем с плацентой. Скудные кровянистые выделения не должны стать поводом для паники, но стоит посетить врача при первой возможности.
- Интенсивные выделения — кровотечение, когда выделения полностью состоят из яркой или темной крови, всегда повод вызвать скорую.
Норма
- Отхождение слизистой пробки, закрывающей вход в канал шейки матки, происходит при размягчении шейки во время подготовки к родам. Начало родовой деятельности может сопровождаться незначительным выделением крови.
- Разрыв сосуда. Прожилки крови в выделениях после гинекологического осмотра и взятия мазка, скорее всего, результат повреждения стенки сосуда.
Патология
- Эрозия шейки матки. Поверхность эрозии легко повреждается. Незначительное выделение яркой крови (мазня) может возникнуть после подъема тяжести или другой физической нагрузки, секса, гинекологического осмотра.
- Полип шейки матки. Если полип находится в шейке матки, то женщина замечает скудные кровянистые ярко-красные выделения после врачебного осмотра или полового акта. Полипы эндометрия на внутренней поверхности матки могут вызывать мажущее кровотечение независимо от физической активности.
Выделения во время беременности. Безобидные и опасные
В ожидании малыша женщина особенно чутко реагирует на изменения, происходящие в организме. Перемен происходит немало, некоторые могут по-настоящему напугать.Особенно это касается выделений во время беременности.
Менструальный цикл и выделения
У здоровой женщины шейка матки всегда вырабатывает слизь, природа которой меняется в зависимости от периода менструального цикла. До овуляции цикл регулируется женским половым гормоном эстрогеном, после нее – прогестероном. Действие этих гормонов различается. Цель первой половины цикла – обеспечить выход яйцеклетки из яичников и соединение ее со сперматозоидом. В этот период выделения имеют обильный характер и жидкую консистенцию для того, чтобы доставить мужские половые клетки к цели. Вторая половина менструального цикла регулируется прогестероном и характеризуется более вязкими выделениями. В это время организм готовится к введению оплодотворенной (в идеале) яйцеклетки в матку, закрывая вход в нее густой слизью для предохранения от возможных инфекций.
Нормальные выделения во время беременности
В первые 12 недель беременности работа матки регулируется так же прогестероном. В пятом триместре в крови вновь появляется большое количество эстрогена, выделений становится больше, а сами они – более жидкими. Нормальные выделения во время беременности бывают прозрачные, либо с беловатым оттенком ине имеют резкого запаха. Обычно они не являются раздражителем, но для уменьшения возможного дискомфортабудущим мамам допустимо использовать специальные гигиенические прокладки. Тампоны в этом случае не рекомендуются в связи с высоким риском попадания инфекции в родовые пути.
Изменения выделений во время беременности
Следует насторожиться, если во время беременности выделения вдруг изменили цвет или стали неприятно пахнуть. Такие явления могут быть симптомами какой-либо инфекции. Обычно в таких случаях врач назначает мазок, чтобы определить причину подобных перемен в организме беременной. Чаще всего в таких случаях диагностируются два заболевания: кандидоз и бактериальный вагинозис.
Возможные бактериальные и грибковые инфекции.
Вагинальный кандидоз, более известный как молочница, вызывает обильные беловатые или сероватые выделения с пивным запахом и «творожистой» структурой.Его возбудитель – грибок типа Candida – присутствует на коже и слизистых большинства здоровых людей, но при определенных изменениях в организме (как, например, беременность) начинает взаимодействовать с другими споровыми микроорганизмами, что и приводит к молочнице. Для ее лечения вполне успешно применяются как народные средства, как например, ванночки с био-кефиром, так и медикаментозные. Следует учесть, что самостоятельное лечение молочницы может привести к ее хронической форме, поэтому для будущей мамы будет лучше, если схему лечения выберет доктор. Против заболевания обыкновенно назначаются такие препараты как нистатин (практически безопасен для беременных), клотримазол (не тестировался на беременных женщинах, но никаких негативных эффектов на подопытных беременных животных замечено не было), а так же флюконазол и кетоконазол.Другие лекарственные средства используются в более серьезных случаях и назначаются только врачом.
При бактериальном вагинозисе появляются водянистые выделения с неприятным запахом. Эта инфекция так же связана с балансом и жизнедеятельностью микроорганизмов во влагалище. Заболевание увеличивает риск преждевременных родов и при проявлении симптомов должна быть вылечена как можно скорее. Против бактериального вагинозиса назначают противомикробные препараты и антибиотики, такие как метронидазол, аназол и элизол.
Помимо бактериальных инфекций причиной необычных выделений могут быть и неинфекционные раздражения. Симптомы – зуд, раздражение, выделения – могут быть реакцией на туалетные принадлежности, на различные неудобные предметы одежды, вызывающие потливость, или на чрезмерную сексуальную активность. Поэтому во избежание таких вещей будущим мамам следует носить свободное нижнее белье и пользоваться гипоаллергенными средствами гигиены.
Кровянистые выделения во время беременности
Особое внимание во время заветных 9 месяцев следует уделить кровянистым или коричневатым выделениям. Это – тревожный признак, необходимо срочное обращение за медицинской помощью. Существует много причин кровянистых выделений из родовых путей. Известным фактом остается то, что на ранних стадиях беременности, примерно в то время, когда должны придти месячные, у беременной могут наблюдаться кровотечения. В некоторых случаях это может продолжаться во время всей беременности. Кровотечение может возникать и позже – в то время, когда плацента внедряется во внутренние слои матки.
Возможные причины кровянистых выделений во время беременности.
Другие причины кровотечения во время беременности – опасность выкидыша и внематочная беременность. В случае выкидыша кровотечение может быть темным, с примесью выделений или светло-красным, сопровождаемым сильной болью внизу живота.Самый большой риск выкидыша – в период сразу после оплодотворения. Считается, что около половины оплодотворенных яйцеклеток не в состоянии удержаться в матке в правильном положении, и 80% выкидышей происходят во время первых 12 недель беременности.
Внематочная беременность – это редкий патологический процесс развития плода вне матки, чаще всего в маточных трубах. Такая беременность представляет собой угрозу для жизни женщины, так как сопровождается риском разрыва тканей и сильного кровотечения. Кровотечение сопровождается сильными болями в маточной трубе, снижением артериального давления и потерей сознания. При появлении таких симптомов необходимо немедленно обращаться к врачу.
Вполне обычным делом во время беременности считается эрозия шейки матки. Гормональный взрыв влияет на мембраны в области шейки матки, которые содержат слизь, необходимую для нормальной влагалищной секреции. Эрозия может привести к обильным выделениям и даже к небольшому безболезненному кровотечению. Как правило, лечение заболевания откладывают на после родов, так как во время лечения может сформироваться рубец, мешающий прохождению плода.
Любое кровотечение, появляющееся после 28 недели беременности, называется предродовым, и может быть вызвано сильными осложнениями. Например, предлежанием плаценты – неправильным ее расположением, когда она блокирует вход в шейку матки. В первую очередь предлежанию плаценты подвержены женщины, рожавшие раньше с помощью кесарева сечения или делавшие аборт. Так же возможно отторжение плаценты, во время которого она отделяется от стенки матки. В большинстве случаев отторжение может быть вызвано повышенным кровяным давлением у матери.
Беременность требует особо внимательного отношения женщины к своему организму. Выделения могут сигнализировать о том или ином неблагополучии, разобраться в котором может только врач. Особенно это касается кровянистых выделений.
Выделения при беременности. Угроза прерывания или норма?
Кровянистые выделения при беременности, особенно в первом триместре, бывают довольно часто, однако при этом 80% женщин, у которых они отмечались, донашивают беременность. Следовательно, не стоит впадать в панику при любом появлении выделений – маленьких пятнышек крови (часто именно так и происходит). Но необходимо обратить на это внимание и строго контролировать ситуацию. Итак, какие выделения должны быть при беременности?
Что должно насторожить, если появились выделения при беременности?
Такое увеличение интенсивности выделений, что менять прокладку приходится каждый час. Это в любом случае говорит об угрозе прерывания беременности, причем серьезной угрозе. Поэтому нужно срочно посетить врача или хотя бы проконсультироваться по телефону.
Что может вызывать кровянистые выделения при беременности?
Небольшие отслойки плаценты, под которыми скапливается кровь и впоследствии выделяется наружу. Если выделения продолжались недолго и исчезли – нет повода опасаться за сохранение беременности.
Незначительные выделения коричневого (мазня) могут быть в те дни, когда до беременности у вас была менструация, это носит гормональный характер и неопасно. Обычно в таких случаях выделения сопровождаются тянущими болями в пояснице и внизу живота.
Выделения могут исходить вообще не из матки, а из влагалища и нижних половых путей – это бывает в случае травмирования слизистой при половом контакте, особенно если есть полип влагалища или эрозия. Хотя эрозии часто исчезают сами при беременности – это гормональное заболевание – но не у всех.
Бывают выделения при некоторых половых инфекциях – для исключения необходим мазок.
И самым частым случаем кровянистых выделений на ранних сроках бывает угроза прерывания беременности. Определяется это довольно просто, иногда – при обычном осмотре гинеколога, и в этом случае надо педантично выполнять все назначения, включая госпитализацию. Возможности медицины в отношении сохранения беременности большие.
И под конец – о печальном. Как это не грустно, но 20% тех, кому диагностировали угрозу прерывания из-за выделений во время беременности, всё-таки потеряли малыша. Смириться с этим тяжело, особенно, если далась она нелегко. Я знаю беременных, которые категорически отказались от прерывания беременности и до срока жизнеспособности плода – до 28 недель – лежали пластом и даже периодически стояли на голове. И некоторым удалось родить жизнеспособного ребенка. Но этот героизм имеет смысл только в ситуации, когда беременность развивается – узнать это можно по динамике гормона ХГЧ, а позже – по УЗИ и сердцебиениям плода. В противном случае организм избавляется от ставшего инородным тела, и противостоять этому – не только ненужный труд, но и опасность для жизни матери.
Выделения из грудных желез при беременности
Ожидая появления малыша на свет, мама печется о многих моментах. Чтобы роды прошли благополучно, чтобы, не дай Бог, не было никаких осложнений, чтобы малыш родился здоровеньким и в положенный срок. А также, чтобы у мамы было достаточно молочка. Каждая нормальная беременная женщина стремится приложить младенца к груди в первые часы и дни после родов. Ведь нет ничего лучшего для него, чем молозиво.
Однако появление молозива еще до родов, во время вынашивания ребенка, может сильно напугать будущую маму. Нормально ли это? Что это может быть? Ведь рожать еще не пора, а молозиво уже выделяется?
Молозиво у беременных — нормальное явление
Спешим вас успокоить: выделение молозива во время беременности — абсолютно нормальное явление точно так же, как и его отсутствие. Обычно оно начинает вырабатываться уже во втором триместре беременности, даже если и не вытекает. Грудь начинает подготовку к предстоящему вскармливанию новорожденного. Вначале молозиво густое, желтое и липкое, а ближе к родам становится более жидким и прозрачным.
При этом вы можете ощущать некий зуд или пощипывание в груди, даже «движение». Это также является нормой: мышцы проталкивают молозиво к соску.
Еще раз хотим отметить, что если у вас не выделяется молозиво вплоть до самих родов — это так же нормально. Выделение молозива до родоразрешения вовсе не обязательно, это один из вариантов нормально протекающей беременности. И если у вас оно не выделяется, не думайте, что ваша грудь «немолочная» и что у вас будет мало молока – это не связано одно с другим. Часто молозиво начинает выделяться во время родов или сразу после них. Не имеет также значения, сколько молозива выделяется в период беременности и после нее – его количество очень индивидуально для каждой женщины.
Бывают также случаи, когда молозиво выделяется еще на ранних сроках беременности. В таком случае это может быть одним из ее признаков наряду с увеличением груди и набуханием молочных желез.
Чаще всего молозиво во время беременности может выделяться во время массажа, сексуальной стимуляции груди, в результате перенесенного стресса, в условиях сильно повышенной температуры воздуха, из-за чего протоки расширяются.
Что делать, если выделяется молозиво?
Если молозиво подтекает сильно, то непременно нужно пользоваться одноразовыми прокладками для груди, которые необходимо своевременно сменять: молозиво — идеальная среда для размножения бактерий. В связи с этим не забывайте омывать грудь теплой водой (но без мыла).
Ни в коем случае нельзя надавливать на грудь или еще хуже – сцеживать молозиво. Любая стимуляция груди влечет за собой выброс гормона окситоцина, вызывающего сократительную деятельность матки. То есть, как вы понимаете, может возникнуть выкидыш.
Когда молозиво — опасный предвестник
Однако не всегда появление молозива во время беременности столь безопасно. Поскольку оно выделяется из груди, а ее стимуляция напрямую связана с состоянием матки (когда ребенок сосет грудь, матка сокращается), выделение молозива может сигнализировать об угрозе прерывания беременности. Если вы находитесь на сохранении и наряду с другими признаками угрозы выкидыша (тянущими болями внизу живота и пояснице, кровянистыми выделениями из влагалища) у вас резко набухает грудь и начинает вытекать молозиво – непременно скажите об этом врачу! А если вы не лежите в стационаре, то необходимо госпитализироваться.
Выделения из молочных желез при беременности
Изменения в груди начинают происходить уже с первых дней беременности. Это является одним из ее ранних признаков. Очень часто грудь становится болезненной и сверхчувствительной, она заметно увеличивается в размерах, соски и ареолы могут поменять цвет на более темный, а на самой груди нередко проступает венная сетка. Помимо прочих симптомов, касающихся именно груди, возможны также выделения из сосков молозива. Это считается вполне естественным.
Молозиво — первое материнское «молоко». Оно представляет собой жидкость желтоватого оттенка, водянистую по структуре и сладкую на вкус. Вначале молозиво густое и желтое, но ближе к родам редеет и обесцвечивается.
Выработка молозива обычно начинается со второго триместра беременности. Но жидкость из груди может выделяться и раньше. Особенно часто это наблюдается во время массажа или стимуляции груди во время секса. У кого-то вообще не происходит ничего подобного на протяжении всей беременности. Но после рождения малыша молозиво непременно будет — не переживайт
Чем опасна беременность?
Опасные сроки беременности
Каждая женщина должна иметь представление о том, что опасно при беременности. За девять месяцев ожидания женщину посещает множество мыслей, и не все из них приятны. Переживания за здоровье малыша, предстоящие роды и т. Д. Во многих случаях оказываются напрасными. Однако в ожидании малыша существует несколько опасных этапов, о которых следует знать женщине, чтобы вовремя разобраться и предотвратить неприятности.
При беременности первые опасные периоды могут развиться на второй или третьей неделе. Это время, когда женщина не может догадаться о своем интересном положении. Оплодотворенная яйцеклетка после попадания в матку фиксируется на слизистой оболочке. По ряду причин может быть нарушен процесс закрепления плодного яйца в матке, затем беременность прерывается и у женщины начинается ранний выкидыш, который сложно диагностировать (в некоторых случаях менструация может быть очень обильной).Для нормальной фиксации плодного яйца крайне важно состояние эндометрия. Различные аномалии матки, повреждение внутреннего слоя (эндомерии) в результате воспаления, множественные аборты могут привести к нарушению фиксации. Кроме того, нормальное прикрепление яйцеклетки может предотвратить сокращение матки после воспаления, соскоба или каких-либо заболеваний (миома, эндометриоз и т. Д.). Кроме того, хромосомные изменения у плода также могут привести к прерыванию беременности на ранних сроках, так как организм самостоятельно избавляется от «нездорового» плода.
Второй опасный период — 8-12 недель, когда начинает формироваться плацента. В этот период одной из основных причин прерывания беременности являются гормональные нарушения, которые могут возникнуть из-за сбоев в работе яичников, щитовидной железы, а также из-за повышенной выработки организмом мужских половых гормонов беременной. В этом случае врач должен правильно подобрать лечение, при этом важно своевременно выявить и предотвратить патологию.
В этот период для дальнейшего развития эмбриона большое значение имеют факторы окружающей среды: радиация (включая производственные колебания или упражнения), химические вещества (курение, пестициды, фенолы, наркотики, алкоголь и т. Д.)), вирусы и инфекции.
В течение первого триместра беременности организм женщины адаптируется к новому состоянию, женщина подвергается колоссальной умственной и физической нагрузке, поэтому в первые месяцы беременности нужно максимально тщательно заботиться о своем здоровье.
Третий опасный срок беременности наступает на 18 — 22 неделе. В этот период увеличивается риск патологии плаценты (предлежание, неправильное расположение, отслойка и т. Д.).
Кроме того, наиболее частой причиной выкидыша в этот период является исмико-цервикальная недостаточность, т.е.е. Состояние, при котором шейка матки не справляется со своей основной функцией — задержкой плода в матке. Высокий уровень мужских половых гормонов, травмы, врожденные аномалии, деформации после предыдущих родов — все это может стать причиной размягчения и раскрытия шейки матки. Чтобы предотвратить выкидыш, врач может наложить швы.
Также в этот период вероятность патологического состояния плаценты, оболочек, преждевременного подтекания воды в результате невылеченных инфекционных заболеваний (хламидиоз, уреаплазма и др.) увеличивается.
Четвертый опасный период может быть на 28 — 32 неделе. В это время увеличивается риск развития гестоза, отслойки плаценты, плацентарной недостаточности, что может привести к преждевременным родам.
Женщине при приближении опасного периода беременности следует исключить тяжелые физические нагрузки, нервные потрясения, секс. Если вероятность прерывания беременности достаточно высока, лучше всего обратиться в больницу под наблюдением специалистов, чтобы при необходимости была оказана своевременная помощь.
[1], [2]
Опасные дни при беременности
Во время беременности могут развиваться различные патологические процессы, угрожающие дальнейшему вынашиванию ребенка. Самым уязвимым периодом считается весь первый триместр, так как любые лекарства, нервные потрясения, заболевания и т. Д. Именно это и опасно при беременности. Однако есть и другие дни, которые могут угрожать нормальному воспитанию.
Но в каждом случае беременность протекает индивидуально, и не обязательно, что вышеупомянутые критические периоды развиваются в определенные дни беременности.Опасность прерывания беременности может возникнуть у каждой женщины индивидуально. Например, если у женщины была предыдущая беременность с выкидышем, вероятность того, что опасность может повториться одновременно, довольно высока, при этом большую роль играют физиологические и психологические характеристики женского организма. Конечно, заботиться о своем здоровье нужно не только в определенные дни беременности (в эти дни рекомендуется обращать особое внимание, учитывая индивидуальные особенности организма), которые могут угрожать дальнейшему вынашиванию, но и на протяжении всего периода. беременности.
[3], [4], [5], [6], [7]
Опасные недели беременности
Во время беременности будущая мама склоняется к различным переживаниям по поводу здоровья будущего малыша, предстоящих родов и т. Д. Довольно часто такие переживания оказываются напрасными, но в разное время могут быть опасные периоды, которые могут осложнить дальнейшую беременность. Среди медиков такие периоды обычно называют опасными или критическими неделями.
В первые недели беременности, когда женщина обычно не знает своего состояния, любой внешний фактор может нарушить процесс прикрепления плода.При различных заболеваниях внутреннего слоя матки (послеоперационные повреждения, воспаления, миома) прикрепление плода затрудняется, увеличивается вероятность выкидыша. Также выкидыш бывает при различных хромосомных патологиях, когда организм отторгает заведомо нежизнеспособный плод.
На 8-12 неделе из-за гормональных сбоев в организме женщины может быть нарушение развития плаценты, что опасно при беременности и может стать причиной гибели плода.
Во втором триместре при активном увеличении матки (18-22 недели) также повышается риск преждевременного прерывания беременности. При инфекциях, ослабленных шейкой матки, неправильное расположение плаценты может серьезно осложнить течение беременности. В этот период женщине назначается повторное плановое ультразвуковое исследование, чтобы как можно раньше рассмотреть патологии и принять меры.
В третьем триместре (28-32 недели) возможна отслойка плаценты.Во время УЗИ состояние и целостность плаценты тщательно изучается специалистом. Это осложнение может вызвать гестоз (поздний токсикоз), смерть малыша в утробе матери, преждевременные роды. Рожденные в этот период дети могут выжить, но им нужен особый уход.
[8], [9], [10]
Опасен ли оргазм при беременности?
С первых дней беременности в женском организме начинаются огромные гормональные изменения. У некоторых женщин усиливается половое влечение, обостряются чувства во время секса, становятся более интенсивными.Во время беременности матка разрастается, кровообращение в малом тазу усиливается, что вызывает усиление желания и появление более ярких ощущений. Некоторые женщины меняют свои сексуальные предпочтения, им хочется более ласковых, нежных отношений.
Оргазм, который испытывает будущая мама, доставляет приятные ощущения не только женщине, но и ребенку в ее утробе. При оргазме усиленное кровообращение способствует лучшему поступлению питательных веществ и кислорода к плоду.При сокращениях матки во время оргазма есть некоторая тренировка родов. Гормоны, выделяемые при оргазме, хорошо действуют как на женщину, так и на ребенка.
Иногда очень необходим оргазм беременной. Когда срок родов уже подошел, но ребенок не спешит появляться, оргазм может подтолкнуть процесс родов.
Однако при определенных условиях оргазм представляет опасность для здоровья женщин и детей. Оргазм приводит к сильным сокращениям матки, что опасно во время беременности, когда есть риск выкидыша (повышенный тонус).Также оргазм женщине противопоказан в последние дни беременности, потому что в этом случае увеличивается вероятность преждевременных родов.
Опасные инфекции при беременности
Все опасные инфекции, угрожающие беременной, условно делятся на два типа:
- , представляющие опасность до беременности;
- , которые опасны при беременности.
Ветряная оспа или ветряная оспа считается болезнью, которую лучше всего переносят в детстве, потому что детская болезнь практически безобидна, а для взрослого человека, особенно беременной, заражение представляет серьезную опасность.Наибольшую опасность представляет заражение на сроке до 20 недель, до родов и после родов.
Краснуха также относится к детским болезням. У ребенка заболевание протекает с менее тяжелыми симптомами, чем у взрослого. Если девочка переболела краснухой в детстве, то во взрослом состоянии ее защищают антитела, выработанные при заболевании. Если нет иммунитета к инфекции, то беременной следует быть максимально осторожной, чтобы не заразиться. Наибольшая опасность заболевания находится на ранних стадиях, так как в этом случае очень высок риск травмы или гибели плода.
Токсоплазмоз — очень опасная инфекция, и врачи уделяют этому заболеванию особое внимание. Заражение представляет серьезную опасность для ребенка и может протекать в организме без каких-либо симптомов.
Специалисты рекомендуют перед беременностью сдать все необходимые анализы, чтобы исключить возможность развития скрытых инфекций. Если по результатам анализа в организме женщины обнаружены антитела, значит, она уже страдала токсоплазмозом. При отсутствии антител следует проявлять максимальную осторожность, чтобы не допустить заражения этими инфекциями во время беременности.Переносчиками заболевания в основном являются кошки, поэтому беременной женщине, не имеющей антител к инфекции, следует минимизировать общение с ними. Кроме того, следует следить за качеством еды: мясо должно быть хорошо приготовлено, овощи, фрукты, зелень и т. Д. Следует тщательно мыть.
Цитомегаловирус опасен не только до беременности, но и непосредственно во время беременности. О заражении женщина может даже не знать, но болезнь может представлять серьезную опасность для будущего ребенка.Принято считать, что первичное инфицирование представляет большую опасность для плода, обострение заболевания при беременности не представляет такой угрозы. Цитомегаловирус передается через слюну, сперму, кровь. Если заболевание выявлено до наступления беременности, то следует уделить важное внимание укреплению иммунитета, чтобы не допустить обострения при беременности.
Генитальный герпес на ранних сроках беременности приводит к выкидышу или жесткой беременности, во второй половине срока — к врожденным аномалиям у ребенка.Заражение ребенка может быть во время прохождения родовых путей или еще в утробе матери через плаценту. В некоторых случаях женщине рекомендуется сделать кесарево сечение, чтобы предотвратить заражение малыша.
Всем без исключения специалистам рекомендуется пройти полное обследование на этапе планирования беременности, сдать все анализы, вылечить все имеющиеся заболевания, включая молочницу, хламидиоз, микоплазмоз и другие инфекции.
Однако не все женщины на этапе планирования проходят обследование и почти все анализы сдают с начала беременности.Если анализы выявляют инфекцию, которая опасна во время беременности и может иметь серьезные последствия, то следует соблюдать все рекомендации врача и пройти курс лечения, чтобы минимизировать риск возможных осложнений.
[11], [12], [13], [14]
Опасные болезни при беременности
Практически любое заболевание во время беременности может вызвать негативные последствия, включая пороки развития, выкидыши и т. Д.
Корь — самое заразное заболевание, которое легко подхватывается в детстве, симптомы заболевания напоминают ОРЗ, но на третьи сутки появляется характерная сыпь.У беременной, не переболевшей корью, инфицирование в первые три месяца может вызвать выкидыш или пороки развития (олигофрения, поражение ЦНС и т. Д.). На ранних сроках беременности возможные пороки развития плода диагностировать крайне сложно. Обычно женщине, переболевшей корью в первые недели беременности, предлагают аборт, чтобы полностью исключить риск заболеть ребенком.
Эпидемический паротит или паротит не так заразен, как ветряная оспа или корь, но не менее опасен для беременной.Среди беременных часто встречается эпидемический паротит, поэтому следует избегать заболевания, ведь при беременности опасно заразиться в первом триместре беременности, когда развиваются все основные органы и функции будущего ребенка. Вирус паротита легко проникает к плоду. Принято считать, что вирус поражает яичники, что приводит к выкидышу (обычно через 10-14 дней после заражения). Если после заболевания беременность продолжает нормально развиваться, то поводов для беспокойства нет, так как свинка не приводит к аномальному развитию плода.Заражение ребенка может произойти, если мать заболела на последних неделях беременности, но в этом случае все проходит с минимальными последствиями.
Грипп, особенно в первые недели беременности, может привести к внутриутробной гибели плода, на более поздних сроках повышается риск преждевременных родов, но болезнь не провоцирует аномалии плода.
Хламидиоз, может вызвать выкидыш, часто ребенок заражается при прохождении родовых путей, что впоследствии может вызвать конъюнктивит, пневмонию.
Желтуха не представляет угрозы для будущего ребенка, но риск заражения во время родов чрезвычайно высок.
Боррелиоз в основном передается клещами, болезнь редко поражает плод, но есть риск неврологических отклонений, порока сердца.
Чем опасна беременность, должна знать каждая женщина, которая готовится стать мамой. В этот период крайне важно тщательно заботиться о своем здоровье, так как будущее здоровье ребенка во многом зависит от состояния здоровья матери.
[15], [16], [17], [18], [19]
Могут ли быть опасны домашние дела во время беременности?
Это зависит от того, чем вы занимаетесь.В целом, работа по дому — это хороший способ оставаться активным и заниматься спортом во время беременности, не тратя на это перерыв.
Однако некоторые домашние дела небезопасны для будущих мам. Вам нужно остановить некоторые из них и внести некоторые коррективы в то, как вы справляетесь с другими. Вот некоторые из них, которых следует избегать во время беременности:
Работа по дому, связанная с подъемом, переноской или перемещением тяжелых грузов
Хотя то, что считается тяжелым, может отличаться от человека к человеку, эксперты советуют избегать ношения тяжелых предметов во время беременности.Поэтому, прежде чем поднимать тяжелые предметы во время беременности, лучше проконсультироваться с врачом. Ваш врач может помочь вам определить, какой вес вам можно поднять.
Гормональные изменения, происходящие во время беременности, ослабляют жесткие ткани (связки) в суставах и тазовом дне, делая их более уязвимыми для стресса. Напряжение при поднятии чего-либо может вызвать проблемы со спиной и тазом.
Кроме того, по мере развития беременности вес вашего тела и смещение центра тяжести могут нарушить ваше равновесие.Эти изменения усложняют поднятие тяжестей, повышая вероятность травм.
Также будьте осторожны, поднимая старшего ребенка, ведро с водой, газовый баллон, чемодан или мешок с продуктами.
Если вам действительно нужно что-то поднять или нести, держите это близко к себе. Сгибайте ноги в коленях, а не в спине. По возможности используйте рюкзак вместо того, чтобы носить что-либо тяжелое в руках. Если вам нужно носить с собой продукты, разделите груз между двумя руками, а не держите все в одной руке.
Не поднимайте предметы над головой, особенно в третьем триместре, старайтесь не поднимать предметы с пола.
Фактически, даже скольжение предмета мебели по полу может вызвать напряжение в спине во время беременности. Так что пока позвольте кому-то другому делать тяжелую работу и переставлять мебель.
Некоторые врачи также рекомендуют не поднимать очень тяжелые веса, поскольку, по их мнению, это может спровоцировать преждевременные роды, кровотечение или разрыв амниотического мешка в некоторых случаях.Поэтому всегда следуйте советам врача о том, что лучше для вас.
Узнайте больше о мерах предосторожности, которые необходимо соблюдать при подъеме или перемещении тяжелых предметов во время беременности.
Использование химических чистящих средств и пестицидов
Сведите к минимуму использование чистящих средств на химической основе с обширными предупреждениями.Вы можете искать натуральные, а не химические чистящие средства, не содержащие агрессивных и токсичных веществ.
Всегда надевайте перчатки и строго соблюдайте инструкции по использованию продуктов. Хорошо проветривайте комнату и не используйте аэрозольные чистящие средства. Они выделяют химические вещества в воздух в виде мелкого тумана, которым вы с большей вероятностью дышите.
Независимо от того, беременны вы или нет, важно никогда не смешивать различные химические вещества, такие как аммиак и отбеливатель.Образующиеся пары, выделяемые такой комбинацией, могут быть очень опасны для любого, кто их вдыхает.
Если вас тошнит от запаха или запаха, не стесняйтесь попросить кого-нибудь сделать уборку.
Узнайте, почему вам следует избегать контакта с пестицидами, инсектицидами или фунгицидами.
Работа с наполнителем для кошачьего туалета
Не меняйте кошачий туалетный туалет во время беременности. Обеспокоенность здесь вызывает токсоплазмоз — паразитарная инфекция, которая может передаваться через кошачий помет.
Токсоплазмоз не представляет опасности для вас, но он может представлять опасность для вашего развивающегося ребенка, если вы заразитесь им незадолго до или во время беременности.
Может нанести вред вашему ребенку и вызвать выкидыш или мертворождение. Так что лучше поручить эту работу кому-то другому.
Кстати, кошачьи фекалии — не единственный способ заразиться токсоплазмозом: употребление сырого или недоваренного мяса или фруктов и овощей, которые не были должным образом вымыты, очищены или приготовлены, также подвергает вас риску. Будьте особенно осторожны, чтобы тщательно мыть и готовить пищу.
Узнайте, как снизить вероятность заражения токсоплазмозом во время беременности.
Задания, требующие слишком долгого стояния
Как долго будет зависеть от того, насколько хорошо вы себя чувствуете, от того, справляетесь ли вы с усталостью или утренним недомоганием.
Чтобы сократить время, которое вы проводите стоя:
- Нарезайте овощи и фрукты за обеденным столом, чтобы вы могли сидеть, а не стоять у кухонной стойки. Или вы можете посидеть перед телевизором, насладиться развлечениями, а также поработать вместе.
- Делайте перерывы во время готовки, чтобы не стоять надолго. Старайтесь готовить блюда, которые не требуют длительного пребывания у плиты.
- Отрегулируйте высоту гладильного стола, чтобы вы могли сидеть, пока гладите.
Работа, связанная с балансировкой и лазанием
Держитесь подальше от ситуаций с повышенным риском падения — например, взбираться по лестнице, стоять на стуле или табурете.
Вы несете больший вес, чем привыкли, и это может повлиять на вашу общую координацию.Смещение центра тяжести может вывести вас из равновесия; повышение вероятности падений. Серьезное падение опасно не только для вас, но и для ребенка, что может привести к преждевременным родам или преждевременному отделению плаценты.
Не пытайтесь менять грязные шторы, чистить потолочные вентиляторы или оконные стекла. Вместо этого заручитесь помощью вашего мужа, помощи по дому или желающего члена семьи.
Если что-то требует интенсивной очистки, например, плесени в вашем доме, вы можете подумать о профессиональных домашних чистящих средствах.Обычно у них есть специальное оборудование и опыт глубокой очистки.
Знание того, что вы не так скоординированы, как обычно, может напомнить вам, что нужно сбавить скорость. При ходьбе следите за влажными, скользкими или неровными поверхностями. Попросите помочь с покупками или выведите малыша на улицу, если под ногами скользко.
Старайтесь проявлять осторожность в ситуациях, когда есть риск падения. Например, всегда используйте поручень, если собираетесь подниматься или спускаться по лестнице.
Поговорите со своим мужем и другими членами семьи о разделении домашних обязанностей.Это поможет, когда у вас появится ребенок, и вы освоитесь в своей новой роли родителей.
Ваш врач может также порекомендовать вам избегать определенных видов деятельности и работы по дому, если у вас есть какие-либо осложнения во время беременности. Так что не стесняйтесь звонить ей, если у вас есть вопросы или проблемы.
Отзыв проведен доктором Дипти Гупта, экспертом-акушером и гинекологом BabyCenter в Индии.
यह लेख हिंदी में पढ़ें!
Подробнее:
Последние отзывы:
сентябрь 2020 г.Список литературы
Bonzinii M et al.2009. Профессиональная физическая активность, рабочее время и исход беременности: результаты обследования женщин в Саутгемптоне. Медицина окружающей среды, 66: 685-690Кэмпбелл К.М., Моттола М. 2001. Развлекательные упражнения и производственная деятельность во время беременности и веса при рождении: исследование случай-контроль. Американский журнал акушерства и гинекологии . 184 (3): 403-408
Ferraro ZM et al, 2012. Потенциальное влияние физической активности во время беременности на исходы матери и новорожденного.
Маджумдар А. и др., 2013. Влияние больших физических нагрузок на развитие пролапса тазовых органов. Журнал акушерства и гинекологии, Vol. 33, № 2, страницы 115-119. DOI: 10.3109 / 01443615.2012.721408
NHS Choices. 2013 Физические упражнения при беременности.
Szymanski LM, Satin AJ. 2012. Физические упражнения во время беременности: реакция плода на текущие рекомендации общественного здравоохранения.
Герпес при беременности чем опасен и чем лечить
Долгожданная наступающая беременность — это счастье.Но счастливую беременность могут испортить разные обстоятельства, в том числе положительные на вирус герпеса. На самом деле вирусом герпеса заразилось около 90 процентов людей во всем мире. Этот вирус может нормально существовать в нашем организме, не причиняя вреда, за исключением случаев, когда организм ослабевает и инфекция переходит в активную фазу. Какие бывают типы герпеса? Что такое герпес при беременности? Опасный герпес при беременности? Как лечить герпес при беременности? Ответы на эти вопросы обсуждаются ниже.
Общие понятия, связанные с инфекциями
ВПГ-1 герпеса (встречается в основном на губах) — вирус, способный размножаться в клетках человеческого тела. Заражение выражается в характерных высыпаниях в области рта, губ. Поражения представляют собой сгруппированные вместе прозрачные пузырьки. Со временем пузыри лопаются с образованием корок. После обострения проходят бесследно.
Herpes HSV-2 ( генитальный) — аналогичен вирусу первого типа, только язвы образуются преимущественно ниже талии в области гениталий, прямой кишки.Заживление продолжается от 2 до 4 недель. Несмотря на то, что язвочки заживают, вирус остается в организме. Часто люди даже не подозревают о существовании болезни, поскольку протекает бессимптомно. Этот вирус передается половым путем, при незащищенном половом акте.
Опоясывающий лишай — Вирус, вызывающий следующие заболевания:
- Ветряная оспа (первичная инфекция).
- Битумная черепица. Реактивация, которая выражается в виде высыпания на любом участке тела по ходу нервных стволов.
Есть две стадии заражения:
- Первичная стадия инфекции — , характеризующаяся острой реакцией на низкий иммунитет. Выражается в виде повышения температуры, общего недомогания, высыпания пузыря.
- Вторичная стадия вируса (рецидивирующая) характеризуется латентным течением с рецидивами в период снижения иммунной системы. Как только иммунная система приходит в норму, симптомы исчезают.
Цитомегаловирусная (ЦМВ) инфекция семейства вирусов герпеса. Передается половым путем, в повседневной жизни, через слюну, во время беременности через плаценту, через грудное молоко. Этим заболеванием болеют практически все люди, оно находится в состоянии покоя, ослабленный иммунитет, активизируется в виде катаральных симптомов. Угрожает ребенку первичным заражением матери во время беременности.
Эпштейн-Бар — скрытая инфекция вирусов семейства герпесных, способствующая развитию мононуклеоза и другим серьезным последствиям, проявляющаяся на фоне пониженного иммунитета.Инфекция передается тремя путями: контактно-домашний, контакт с кровью, воздушно-капельным путем.
Беременность отмечена по вирусу герпеса
При беременности герпес рецидивирует из-за низкого физиологического иммунитета. Эта мера со стороны иммунной системы не позволяет отторгнуть ребенка от материнского организма. Не секрет, что в этот период обострились все хронические заболевания женщин, и герпес не исключение.
Определить вирус и его тип помогает кровь или соскоб с инфицированной ткани язвы.Генитальный герпес может быть опасен для развития и рождения ребенка. Насколько опасен герпес при беременности?
Симптомы и последствия генитального герпеса при беременности
Характерные признаки генитального герпеса при беременности:
- Кожные язвы на половых губах, наружной коже половых органов, язвочки на стенках влагалища, шейке матки.
- Жидкие водянистые выделения из влагалища.
- Общая слабость, мышечная, головная боль.
- Повышенная температура до 39 градусов.
- Жжение, зуд в области половых органов.
- Болезненное мочеиспускание.
- Увеличение лимфатических узлов в области паха.
Рецидив герпеса может длиться десять дней. Чтобы болезнь могла проявиться до 2 раз в год в лучшем случае и 1 раз в месяц в худшем.
Генитальный герпес — более коварный вирус, который передается ему в пятидесяти процентах случаев у ребенка. Выявить рецидив герпеса можно за две недели до родов — беременной нужно сдать анализы на наличие вируса.
Ребенок заражается во время родов, поэтому часто роды заканчиваются кесаревым сечением. Но также возможны естественные роды при условии антисептической обработки родовых путей. Но в этом случае нельзя исключить заражение, так как заражение могло произойти в утробе матери при контакте с околоплодными водами.
Для устранения этой угрозы и снижения рисков после подтверждения диагноза врачи назначают медикаментозную терапию.
Опасности полового герпеса:
- Повышенный риск самопроизвольного аборта: выкидыш, замершая беременность.
- Скорее всего, нарушение развития ребенка: психические и физические отклонения, патологии головного мозга (микроцефалия, гидроцефалия), зрительной и слуховой систем. В зависимости от того, как далеко по течению возникла инфекция, зависит исход беременности.
- Возможные заболевания ребенка: пороки сердца, вирусная пневмония, эпилепсия, детский церебральный паралич, глухота, слепота, гепатоспленомегалия.
- Смерть в момент и сразу после рождения.
Ситуация, когда женщина является носителем вируса, для ребенка не так страшна.Риск в этом случае составляет 5-7 процентов. Антитела матери защищают ребенка.
Важный момент: опасность для ребенка в первую очередь генитальный герпес. Сыпь на губах обычно не влияет на беременность и плод.
Лечение герпеса
Наличие высыпаний в области рта или герпеса на половых губах при беременности дает основание сообщить об этом врачу. Вылечить герпетическую инфекцию невозможно, остается только отправить его спать. Лечение герпеса сводится к медикаментозной терапии.Использование лекарств для подавления активной фазы вируса, укрепления иммунной системы. Для этих целей врачи практикуют: витамины, растительные препараты эхинацеи, элеутерококка, женьшеня.
Противогерпетические препараты Ацикловир, Фамвир, необходима терапия валтрексом, Денавиром. Активно используются противогерпетические мази и кремы.
Принимать лекарства без консультации с врачом нельзя.
Народная медицина в качестве дополнения к основному лечению предлагает лечить язвочки маслом шиповника, облепихи, пихты.Польза от горячего чая с медом, калиной: они укрепляют иммунитет.
Профилактика болезни
Все профилактические действия, связанные с укреплением сил организма, не могут гарантировать 100% результат. К ним относятся:
- Здоровый образ жизни, отказ от вредных привычек.
- Легкие упражнения, закаливание, прогулки на свежем воздухе.
- Полноценное сбалансированное питание.
- Прием витаминов.
- До беременности сдать кровь на наличие вируса герпеса и подготовиться.
- До беременности провести терапию противовирусными препаратами и иммуномодуляторами (при выявлении инфекций в стадии обострения).
- Исключение контакта с инфицированными людьми.
Лечение инфицированного ребенка
Симптомы инфекции у младенца проявляются через две недели после родов. Они выражаются в виде высыпаний на коже, слизистых оболочках. Часто герпетическая инфекция поражает мозг. Своевременное лечение может спасти жизнь в пятидесяти процентах случаев.
Для лечения детей грудного возраста применяют препарат Ацикловир, применяют его в течение трех недель. При лечении глаз прописанный идоксуридин с иммуностимуляторами повышает сопротивляемость организма вирусу.
Герпес — это не приговор
Беспокойство за жизнь малыша преодолевает мать с момента зачатия. Подтверждение диагноза — это не конец счастливого материнства. Женщины с таким диагнозом вполне способны выносить и родить здорового ребенка. Полная информация об этом заболевании и точное выполнение рекомендаций врача помогут справиться с проблемой и избежать осложнений.
Опасна ли малярия во время беременности? |
Практически по любой причине у любой женщины, которая испытывает ненормальное поведение, потерю сознания, симптомы дистресса плода, лихорадку, преждевременные роды или кризис вежливости, всегда возникает вопрос: «У нее малярия?»
Что такое малярия?
Малярия представляет собой инфекционное заболевание, которое характерно для тропических регионов — чаще всего в Центральной Америке, Южной Америке, Африке и Юго-Восточной Азии, — которое может представлять опасность для жизни пациентов.Эта инфекция относится к классу паразитозов, который включает заболевания, вызываемые паразитами, а именно простейшими. Малярия — это заболевание, вызываемое простейшими Plasmodium, которые передаются через насекомых-переносчиков, самок москитов anophele.
В чем разница между бактериями и простейшими?
Бактерии и простейшие тут не связаны! Бактерии классифицируются как прокариоты, а простейшие — как эукариоты, что означает, что простейшие больше связаны с людьми, чем с бактериями.Эти 2 организма отличаются со структурной точки зрения. Бактериальные клетки не имеют ядра, а простейшие содержат органеллы, как митохондрии.
Простейшие обычно крупнее бактерий и часто питаются бактериями. Все простейшие «питаются», окутывая жертву вакуолями, которые представляют собой небольшие карманы. Бактерии поглощают питательные вещества через клеточные стенки. Бактерии почти все время размножаются посредством простого бинарного деления. В то время как этот конкретный метод используется некоторыми простейшими, другие разделяются более чем на 2 потомков, в то время как другие воспроизводятся половым путем.
Признаки и симптомы
Комар может заразить человека, если он простейший переносчик. Однако люди могут заразиться, хотя и реже, просто при контакте с инфицированной кровью. Передача этой болезни также может быть вертикальной, то есть от инфицированной беременной женщины к ее ребенку. Эту болезнь нельзя принять, если мы будем сидеть только с инфицированным человеком. Пациенты с этим заболеванием винят различные симптомы, такие как:
В тяжелых случаях малярии состояние пациента может быть осложнено различными нарушениями функций печени, сердца, почек, головного мозга и легких.
Опасна ли малярия во время беременности?
Малярия может быть опасной во время беременности, поскольку связана с серьезными осложнениями, которые чаще возникают у лиц без иммунитета. В некоторых регионах, например в Таиланде, малярия является основной причиной материнской смертности. Смертность от церебральной малярии во время беременности составляет 50%. Аутотрансфузия плаценты, которая происходит в 3 rd периоде родов, может привести к фатальному отеку легких. Гипогликемия может быть признаком малярии во время беременности (независимо от того, вводят ли хинин или нет).
Может ли малярия повлиять на плод?
Малярия во время беременности представляет возможный риск для жизни будущего ребенка.
Во время беременности | CDC
Поздравляю, вы беременны! Беременность — это волнующее время, но она также может вызывать стресс. Знание того, что вы делаете все возможное, чтобы оставаться здоровым во время беременности и дать своему ребенку начало здоровой жизни, поможет вам обрести душевное спокойствие.
Предотвращение проблем
Преждевременные роды: Важный рост и развитие происходят на протяжении всей беременности — на протяжении последних месяцев и недель.Младенцы, родившиеся на три или более недель раньше положенного срока, имеют больший риск серьезной инвалидности или даже смерти. Узнайте о предупреждающих знаках и о том, как предотвратить преждевременные роды.
Фолиевая кислота: фолиевая кислота — это витамин B, который помогает предотвратить серьезные врожденные дефекты. Принимайте витамин с 400 микрограммами (мкг) фолиевой кислоты каждый день до и во время беременности.
Курение во время беременности — самая предотвратимая причина болезней и смерти матерей и младенцев. Узнайте больше об опасности курения и найдите помощь, чтобы бросить курить.
Алкоголь: Когда вы употребляете алкоголь, ваш развивающийся ребенок тоже. Безопасное количество алкоголя для употребления во время беременности неизвестно.
Использование марихуаны: Употребление марихуаны во время беременности может нанести вред здоровью вашего ребенка. Химические вещества в марихуане (в частности, тетрагидроканнабинол или ТГК) проходят через ваш организм к ребенку и могут нанести вред его развитию.
Вакцинация: Своевременная вакцинация в детстве необходима, поскольку она помогает обеспечить иммунитет до того, как дети столкнутся с потенциально опасными для жизни заболеваниями.Вакцины проходят испытания, чтобы убедиться, что они безопасны и эффективны для детей в рекомендованном возрасте.
Инфекции : Вы не всегда узнаете, есть ли у вас инфекция — иногда вы даже не чувствуете себя больным. Узнайте, как предотвратить инфекции, которые могут нанести вред вашему развивающемуся ребенку.
ВИЧ: Если вы беременны или думаете о беременности, как можно скорее пройдите тест на ВИЧ и предложите своему партнеру пройти тестирование. Если у вас ВИЧ и вы беременны, вы можете многое сделать, чтобы сохранить свое здоровье и не передать ВИЧ своему ребенку.
Вирус Западного Нила: Примите меры для снижения вашего ри
Высокое кровяное давление во время беременности
У некоторых женщин во время беременности повышенное артериальное давление. может подвергнуть мать и ее ребенка риску возникновения проблем во время беременности. Высокое кровяное давление также может вызывать проблемы во время и после родов. 1,2 Хорошая новость в том, что высокое кровяное давление можно предотвратить и вылечить .
Высокое кровяное давление, также называемое гипертонией, очень распространено.В Соединенных Штатах высокое кровяное давление возникает в каждой из 12-17 беременностей у женщин в возрасте от 20 до 44 лет. 3
Повышенное артериальное давление во время беременности стало более распространенным явлением. Однако при хорошем контроле артериального давления вы и ваш ребенок с большей вероятностью останетесь здоровыми.
Самое важное, что нужно сделать, — это поговорить со своим лечащим врачом о любых проблемах с кровяным давлением, чтобы вы могли получить правильное лечение и контролировать свое кровяное давление — до вы забеременеете.Лечение высокого кровяного давления важно до, во время и после беременности.
Какие осложнения при повышенном артериальном давлении возникают во время беременности?
Осложнения высокого кровяного давления для матери и ребенка могут включать следующее:
- Для матери: внешний значок преэклампсии, внешний значок эклампсии, инсульт, необходимость в индукции родов (введение лекарства для начала родов) и отслойка плаценты (отделение плаценты от стенки матки). 1,4,5
- Для ребенка: преждевременные роды (роды, которые происходят до 37 недель беременности) и низкий вес при рождении (когда ребенок рождается с массой тела менее 5 фунтов 8 унций). 1,6 Высокое кровяное давление у матери затрудняет получение ребенком достаточного количества кислорода и питательных веществ для роста, поэтому матери, возможно, придется рано рожать.
Обсудите проблемы артериального давления со своим лечащим врачом до, во время и после беременности.
Узнайте, что делать, если у вас высокое кровяное давление до, во время или после беременности.
Что мне делать, если у меня высокое кровяное давление до, во время или после беременности?
До беременности
- Составьте план беременности и поговорите со своим врачом или медицинским работником о следующем:
- Любые проблемы со здоровьем, которые у вас были или были, и любые лекарства, которые вы принимаете. Если вы планируете забеременеть, поговорите со своим врачом. 7 Ваш врач или медицинская бригада могут помочь вам найти лекарства, которые можно безопасно принимать во время беременности.
- Способы поддержания здорового веса за счет здорового питания и регулярной физической активности. 1,7
Во время беременности
- Получите ранний и регулярный пренатальный значок внешнего вида. Посещайте каждый прием к врачу или медицинскому работнику.
- Поговорите со своим врачом о любых лекарствах, которые вы принимаете, и о том, какие из них безопасны. Не прекращайте и не начинайте принимать какие-либо лекарства, включая лекарства, отпускаемые без рецепта, без предварительной консультации с врачом. 7
- Следите за своим кровяным давлением дома с помощью внешнего значка домашнего прибора для измерения кровяного давления. Обратитесь к врачу, если ваше кровяное давление выше обычного или если у вас есть симптомы преэклампсии. Поговорите со своим врачом или в страховой компании о приобретении домашнего монитора.
- Продолжайте выбирать здоровую пищу и поддерживать здоровый вес. 8
После беременности
- Обратите внимание на то, как вы себя чувствуете после родов. Если во время беременности у вас было высокое кровяное давление, у вас повышенный риск инсульта и других проблем после родов.Сообщите своему врачу или позвоните по телефону 9-1-1 сразу же, если после родов у вас появятся симптомы преэклампсии. Вам может потребоваться неотложная медицинская помощь. 9,10
Каковы типы состояний высокого кровяного давления до, во время и после беременности?
Ваш врач или медсестра должны следить за этими состояниями до, во время и после беременности: 1,11
Хроническая гипертония
Хроническая гипертензия означает высокое кровяное давление * до беременности или до 20 недель беременности. 1 Женщины с хронической гипертонией также могут заболеть преэклампсией во втором или третьем триместре беременности. 1
Гестационная гипертензия
Это состояние возникает, когда у вас повышенное артериальное давление * только во время беременности и при отсутствии белка в моче или при других проблемах с сердцем или почками. Обычно это диагностируется после 20 недель беременности или перед родами. Гестационная гипертензия обычно проходит после родов. Однако некоторые женщины с гестационной гипертензией имеют более высокий риск развития хронической гипертензии в будущем. 1,12
Преэклампсия / эклампсия
Преэклампсия возникает, когда у женщины, у которой ранее было нормальное кровяное давление, внезапно развивается высокое кровяное давление * и белок в моче или другие проблемы после 20 недель беременности. Женщины с хронической гипертонией также могут получить преэклампсию.
Преэклампсия случается примерно у 1 из 25 беременностей в США. 1,13 У некоторых женщин с преэклампсией могут развиться судороги. Это называется эклампсией , что требует неотложной медицинской помощи. 1,11
Симптомы преэклампсии включают:
- Головная боль, которая не проходит
- Изменения зрения, включая нечеткость зрения, пятна или изменения зрения
- Боль в верхней части живота
- Тошнота или рвота
- Отек лица или рук
- Резкое увеличение веса
- Проблемы с дыханием
У некоторых женщин нет симптомов преэклампсии, поэтому важно регулярно посещать медицинский персонал, особенно во время беременности.
Вы более подвержены риску преэклампсии, если: 1
- Вы впервые родили.
- У вас была преэклампсия во время предыдущей беременности.
- У вас хроническое (длительное) высокое кровяное давление, хроническая болезнь почек или и то, и другое.
- У вас в анамнезе есть тромбофилия (состояние, повышающее риск образования тромбов).




 Это возможно делать только посредством различных обследований, которые проводятся в медицинских учреждениях.
Это возможно делать только посредством различных обследований, которые проводятся в медицинских учреждениях.