Хронический тонзиллит — болезнь любого возраста
Воспалительные процессы в горле — большая проблема как для детей, так и для взрослых. О наиболее частой их причине — хроническом воспалении небных миндалин — рассказывает врач-оториноларинголог консультативно-диагностического отделения ГКБ № 52 Жуков Григорий Александрович.
Разбираемся в терминах.
Наиболее часто причиной воспаления в глотке является именно воспаление миндалин, или гланд (это одно и тоже на самом деле) — скоплений лимфоидной ткани в глотке. Миндалинами называют эти образования из-за внешней схожести с ядрами ореха миндаля, а гландами — потому что гланды в переводе — «маленький жёлудь». По-латыни мы назовем их tonsillae — отсюда название воспаления органа — тонзиллит.
Зачем нужны миндалины?
Небные миндалины — это органы иммунной системы организма человека. Они участвуют в формировании иммунного ответа при попадании в организм возбудителей различных инфекций.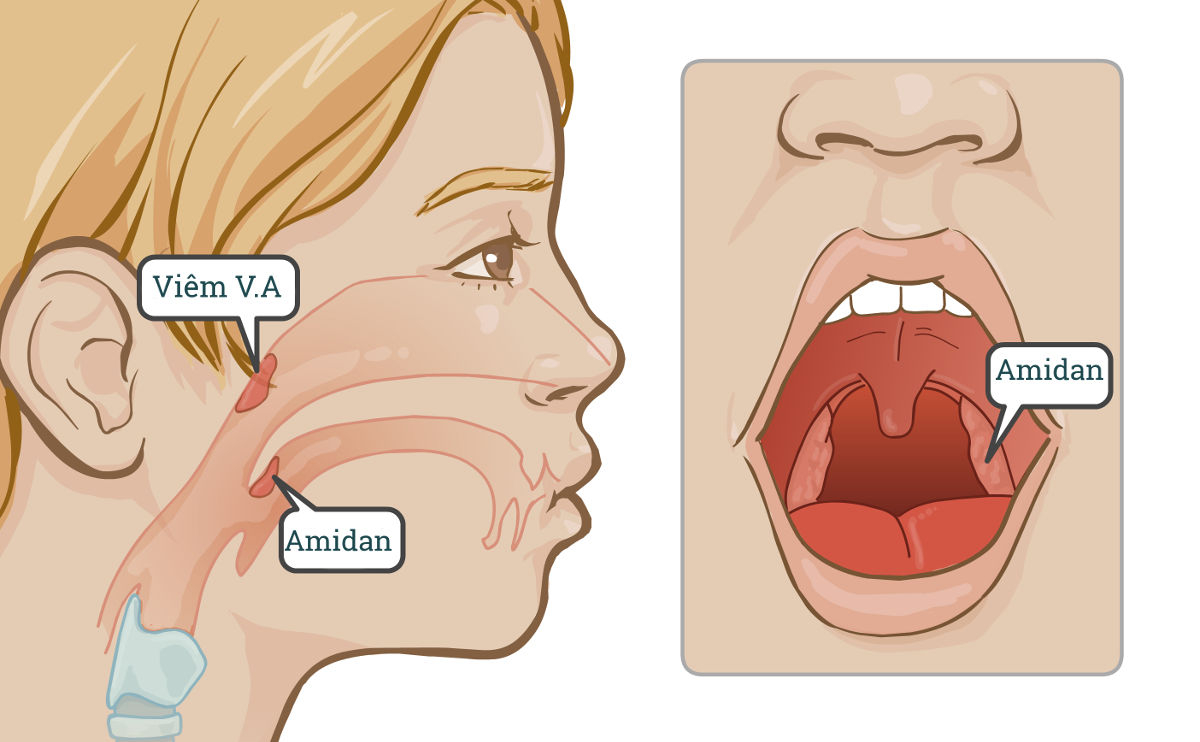
Почему развивается воспаление небных миндалин?
Если лимфоидная ткань не успевает или не в силах обезвредить «врага», возникает воспаление самих миндалин — ангина. Хроническое воспаление (хронический тонзиллит), как правило, возникает в результате перенесенной ангины, когда в миндалинах сохраняется вялотекущий воспалительный процесс.
Итак, хронический тонзиллит — затяжной воспалительный процесс в тканях небных миндалин. Он может быть как у детей, так и у взрослых.
Что чувствует человек?
Пациенты на протяжении долгого времени чувствуют дискомфорт и боли в горле, могут откашливаться так называемые «пробки», наблюдается повышение температуры до субфебрильных цифр, общая слабость, что заставляет обратиться к врачу.
Что видит врач при осмотре?
При осмотре глотки врач обнаруживает отек и покраснение небных дужек, увеличение и покраснение миндалин, ткань их рыхлая, в лакунах миндалин образуются пробки .
Что может назначить врач при обострении хронического тонзиллита?
Лечение комплексное: медикаментозное (антибиотики), местное (полоскания горла растворами антисептиков и орошения спреями), а также старые добрые физиотерапевтические процедуры, после стихания обострения можно промыть лакуны миндалин от пробок (это делает ЛОР-врач). НО: самолечением заниматься мы не советуем, особенно не следует самостоятельно принимать антибиотики. «Неправильные» назначения могут привести к формированию устойчивости возбудителя к антибиотику, и в дальнейшем этот препарат не будет эффективен.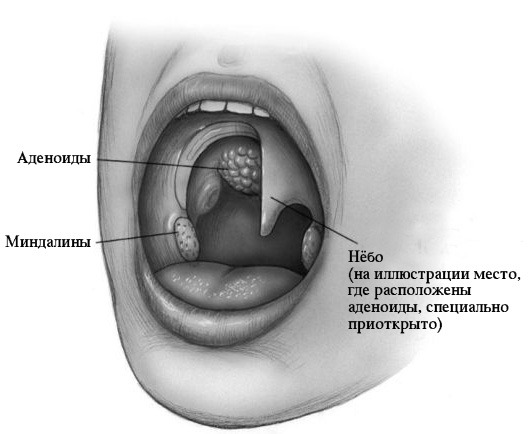
Чем опасен хронический тонзиллит?
Заболевание протекает с периодическими обострениями в виде ангин. В состоянии хронического воспаления миндалины не способны выполнять свою работу и становятся очагом инфекции. Постоянное присутствие инфекции в организме обусловливает снижение иммунитета, а потому — склонность к частым респираторным заболеваниям. А если присоединяются боли в суставах, боли и перебои в работе сердца — это признаки серьезных осложнений. Именно поэтому хронический тонзиллит в запущенных случаях является показанием к удалению небных миндалин. Операция проводится только по назначению ЛОР-врача.
Удаление миндалин: где и как?
Операция тонзилэктомия требует госпитализации в ЛОР-стационар на несколько дней. Она выполняется под местной или общей анестезией. В нашем отделении мы удаляем миндалины хирургическим методом — скальпелем, петлей.
Поскольку в результате операции образуется довольно большая рана, которая требует в некоторых случаях наложения швов, мы можем оставить пациента под наблюдением до 5 дней — в послеоперационном периоде высок риск кровотечений.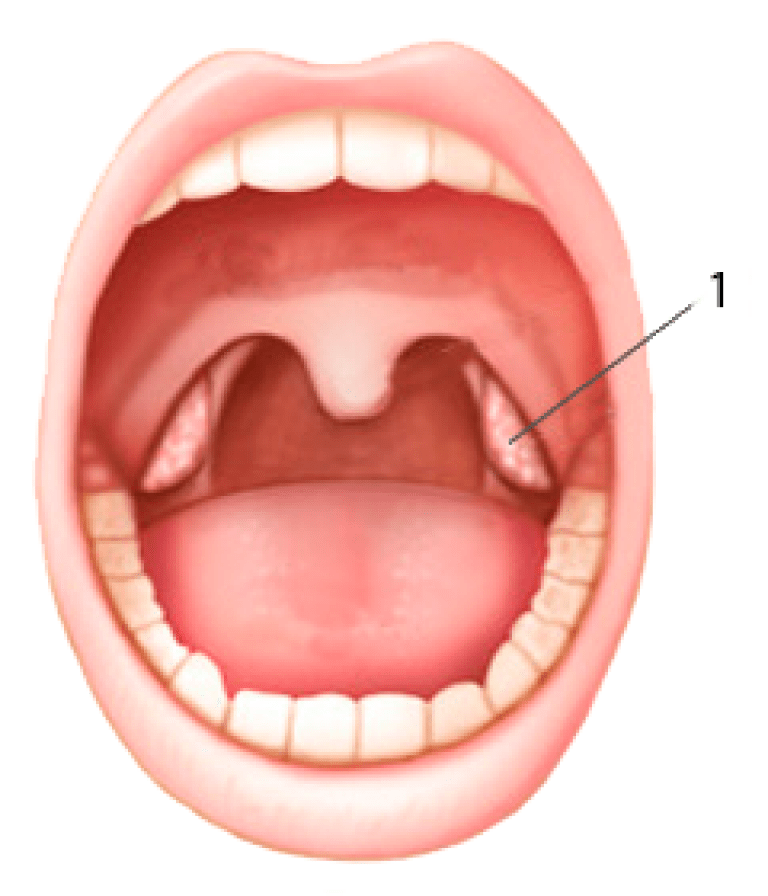 Потребуются некоторые ограничения — такие, как диета (жидкая негорячая пища), отсутствие нагрузок в течение 3-4 недель и постельный режим.
Потребуются некоторые ограничения — такие, как диета (жидкая негорячая пища), отсутствие нагрузок в течение 3-4 недель и постельный режим.
А как насчет мороженого после операции?
Это известная история из детства. Можно рассасывать кусочки люда, можно есть мороженое, но главное — бережно относиться к себе в течение некоторого времени после операции и идеально — с вниманием и заботой в дальнейшем.
Чем отличаются аденоиды от миндалин, и нужно ли их удалять
Аденоиды для многих поколений россиян ассоциировались с операцией. Сегодня взгляд на эту проблему меняется. Из-за чего увеличиваются аденоиды и почему не надо спешить их удалять, рассказала главный научный сотрудник отделения детской ЛОР патологии Научно-клинического центра оториноларингологии ФМБА, профессор Галина Тарасова
Аденоиды – патологически увеличенные носоглоточные миндалины – очень распространенное заболевание, в том числе, у детей. Аденоиды всегда ассоциировались с их удалением, и это было кошмаром для многих поколений россиян.
Аденоиды всегда ассоциировались с их удалением, и это было кошмаром для многих поколений россиян.
К счастью, времена меняются и меняется взгляд на эту проблему. Из-за чего увеличиваются аденоиды и почему не надо спешить их удалять, рассказала МедНовостям главный научный сотрудник отделения детской ЛОР патологии Научно-клинического центра оториноларингологии ФМБА, профессор Российской медицинской академии непрерывного профессионального образования Галина Тарасова.
{#vrez.59901}
Галина Дмитриевна, еще тридцать лет назад аденоиды удаляли чуть ли не всем подряд, даже младенцам младше года. Сегодня что-то изменилось?
— Действительно, одна из моих преподавателей, которая учила меня оперировать аденоиды, рассказывала, что оперировала как-то даже семимесячного ребенка. Сейчас такого, слава богу, нет. И есть такое положение, что до пяти лет все-таки лучше глоточную миндалину не удалять. Дело в том, что раньше часто болеющим считали ребенока, у которого за год случалось 4-6 эпизодов ОРЗ. Была даже такая классификация Баранова-Альбицкого в зависимости от возраста. Сейчас аллергологи и иммунологи объясняют, что нормой, особенно для ребенка до пяти лет, может считаться до 12 эпизодов ОРЗ в год. Это его адаптация к внешнему миру, к встрече с новыми бактериальными агентами, с новой средой, таким образом происходит становление иммунной системы.
Была даже такая классификация Баранова-Альбицкого в зависимости от возраста. Сейчас аллергологи и иммунологи объясняют, что нормой, особенно для ребенка до пяти лет, может считаться до 12 эпизодов ОРЗ в год. Это его адаптация к внешнему миру, к встрече с новыми бактериальными агентами, с новой средой, таким образом происходит становление иммунной системы.
Но отношение к этому двоякое, и по-прежнему есть сторонники удаления аденоидов, которых немало. Хотя все-таки мировая тенденция такова, что лучше лечить их консервативно. В организме нет ничего лишнего, и глоточная миндалина – важный иммунный орган. Кроме того, как правило, увеличение глоточной миндалины происходит не само по себе, а за счет воспалительного процесса (аллергического или вызванного бактериальной инфекцией). Значит надо найти возбудителя, который поддерживает это воспаление и «убрать» его, как это делают в другом месте. То есть вылечить, а не просто отрезать воспаленный орган.
Тем более, если проблема заключается в аллергии.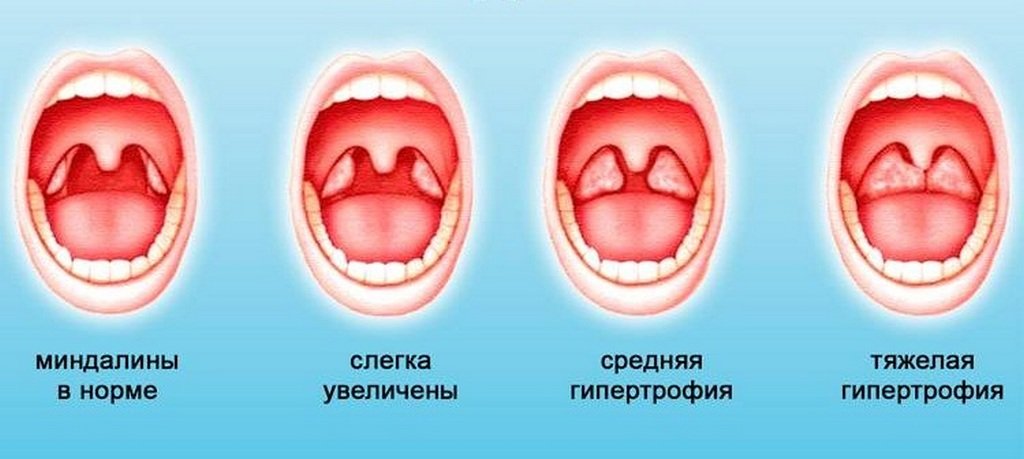
— Конечно. Аденоиды могут развиться за счет аллергического процесса. В аллергическое воспаление вовлекается не только слизистая оболочка полости носа, лимфоидная ткань носоглотки, но и глоточная миндалина. Уберите это обострение аллергического процесса, и она тоже уменьшится. И, самое главное, не придется ее удалять, достаточно будет консервативного лечения.
Отолорингология – одновременно и хирургическая, и терапевтическая специальность. И по выбору методов лечения нас можно условно делить на «хирургов» и «консерваторов». Хирурги всегда настроены на удаление, но я в таком случае сравниваю воспаленную миндалину с миокардитом. Это ведь тоже воспалительный процесс, но там почему-то речь об удалении органа не идет.Но у нас врач, видя, что ребенок либо часто болеет, либо у него резко затруднено носовое дыхание, все-таки рекомендует аденомотомию. На какое-то время после операции, действительно, наступает облегчение, но очень быстро все возвращается на круги своя.
Несколько поколений родителей пугали тем, что, если вовремя не удалить у ребенка аденоиды, будет осложнение на уши, и он может потерять слух.
— Было такое. Да и сейчас хирургически настроенная часть ЛОР-врачей пугает родителей тем, что будут развиваться отиты, а за ними тугоухость и глухота. Напугать можно, это проще всего, а вот лечить у нас любят не все. Потому что это достаточно длительный процесс, ребенком нужно заниматься, а у врачей, особенно в поликлинике, времени на это нет – продолжительность приема пациента ограничена несколькими минутами.
Но это не значит, что консервативный подход к этому заболеванию невозможен. Конечно, это достаточно тяжело, но если правильно лечить воспалительный процесс в глоточной миндалине или уже при наличии аденоидов, то отит у ребенка не разовьется, и тугоухости не будет. И саму тугоухость тоже сейчас лечят достаточно эффективно: есть специальные приспособления, для того чтобы восстановить проходимость слуховой трубы, есть ингаляционные кортикостероиды, которые снимают воспалительные процессы в глоточной миндалине, и тем самым уменьшается размер аденоидов и ликвидируется воспалительный процесс.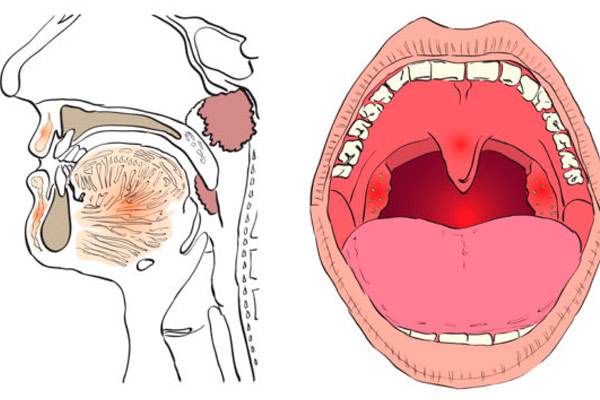
А бывают ситуации, когда без операции все-таки не обойтись?
— В редких случаях, которые, к тому же, связаны с тем, что родители долгое время вообще не обращались ни к каким врачам, ребенок совершенно не может дышать носом. И тогда нужна экстренная помощь. Есть еще такая проблема, когда глоточная миндалина очень велика по размерам, и возникает ситуация ночного апноэ, то есть остановки дыхания у ребенка. Причины этого до конца еще не изучены, но все-таки апное в детском возрасте чаще связывают с увеличением глоточной миндалины и рекомендуют аденотомию. Я думаю, этот вопрос еще ждет своего решения и, возможно, будет найдена другая причина, но пока здесь у нас еще белое пятно.
Кроме глоточной миндалины есть еще небные (гланды). Их сейчас тоже реже стали удалять?
— Конечно, хирургическая активность сегодня снижена и в отношении небных миндалин, воспаление которых называется тонзиллит – острый, либо хронический (синоним острого тонзиллита – ангина). Разработано много лекарственных препаратов, которые воздействуют на воспалительный процесс в миндалинах, и прекращают рецидивы заболеваний у пациента.
Разработано много лекарственных препаратов, которые воздействуют на воспалительный процесс в миндалинах, и прекращают рецидивы заболеваний у пациента.
Кроме того, появилась более тонкая и точная диагностика. Сейчас показанием к удалению небных миндалин являются сопряженные заболевания типа ревматизма, болезней почек и других. И лишь проводимая (в основном, за рубежом) на уровне антител иммунологическая диагностика позволяет определить, есть ли взаимосвязь между этими заболеваниями и воспалением миндалин. Только тогда решают вопрос об их удалении. У нас такого пока не внедрено в широкую практику. И врач принимает это решение по своему субъективному ощущению, изменены миндалины клинически или не изменены.
Хронический тонзиллит
Вашему ребенку предстоит хирургическое вмешательство. Мы хотели бы дать Вам и Вашему ребенку информацию о необходимости данного вмешательства. Мы заботимся о том, чтобы Вы не чувствовали себя беспомощными в этой ситуации. Нам хотелось бы ознакомить Вас с существенными моментами самой операции, факторами риска в случае ее невыполнения. Для этого служит предлагаемая Вам письменная информация. Прочтите ее внимательно, чтобы обсудить с врачом все непонятные моменты.
Нам хотелось бы ознакомить Вас с существенными моментами самой операции, факторами риска в случае ее невыполнения. Для этого служит предлагаемая Вам письменная информация. Прочтите ее внимательно, чтобы обсудить с врачом все непонятные моменты.
У каждого здорового ребенка в глотке имеется лимфоидная ткань, которая объединяется в так называемое лимфоаденоидное глоточное кольцо. Оно включает небные миндалины — «гланды» — их можно увидеть при осмотре рта — они выглядят как шарики, выступающие по бокам от языка, глоточную миндалину – ее увидеть при прямом осмотре полости рта нельзя, она прячется в носоглотке, за небом, язычная миндалина – располагается в корне языка, и множество лимфоидных фолликулов, рассыпанных по задней стенке глотки, у входа в гортань (см. рис. 18). Эти образования помогают ребенку победить болезнетворные бактерии, попадающие в глотку при дыхании и приеме пищи, способствуют формированию местного иммунитета – защиты от возбудителей заболеваний. Кстати, в этих органах нет клеток, влияющих на половое развитие ребенка, они не вырабатывают половых гормонов, поэтому их заболевания не влияют на половое развитие ребенка, и при их удалении в случае необходимости (об этом далее) половое развитие не нарушается.
В раннем детском возрасте – обычно с 2 до 5-7 лет – описанные органы работают очень напряженно, так как ребенок расширяет сферу контактов со сверстниками, посещая детский сад, и неизбежно часто инфицируется, заболевает респираторными заболеваниями. При этом, если иммунные силы ребенка недостаточно сильны в связи с врожденными особенностями, экологическими факторами и другими причинами, лимфоидные органы увеличиваются в объеме. Такое увеличение небных миндалин называется «гипертрофия небных миндалин», они могут воспаляться — воспаление миндалин называется тонзиллит. Тонзиллит может быть острым и хроническим. У детей хронический тонзиллит и аденоиды – увеличенная глоточная миндалина – часто сочетаются.
Миндалины глотки оказывают значительное влияние на состояние здоровья, развитие органов, находящихся рядом. Какое же это влияние? Ощутимое препятствие для прохождения воздушной струи через нос приводит к дыханию через рот. Следствие очевидно — в дыхательные пути попадает необработанный воздух — не очищенный, не согретый и не увлажненный. Хронический воспалительный процесс, постоянно тлеющий в ткани миндалин и аденоидов, периодически обостряясь, способствует затяжным, рецидивирующим заболеваниям трахеи и бронхов (бронхит, обструктивный бронхит, трахеит, фарингит), может вызвать самостоятельно или усугубить течение аллергии, в тяжелых случаях проявляющейся в виде бронхиальной астмы, аллергической ринопатии, атопического дерматита. Аденоиды и увеличенные небные миндалины, заполняя глотку, ухудшают работу слуховых труб, которые не могут в достаточном объеме доставлять воздух в среднее ухо, вследствие чего развивается секреторный отит, что может привести к снижению слуха, а при проникновении инфекции в ухо, к его острому воспалению – острому гнойному среднему отиту. Плохое дыхание через нос способствует неправильному развитию челюстно-лицевой области – нарушается прикус зубов, изменяется форма лица (так называемое «аденоидное лицо»).
Хронический воспалительный процесс, постоянно тлеющий в ткани миндалин и аденоидов, периодически обостряясь, способствует затяжным, рецидивирующим заболеваниям трахеи и бронхов (бронхит, обструктивный бронхит, трахеит, фарингит), может вызвать самостоятельно или усугубить течение аллергии, в тяжелых случаях проявляющейся в виде бронхиальной астмы, аллергической ринопатии, атопического дерматита. Аденоиды и увеличенные небные миндалины, заполняя глотку, ухудшают работу слуховых труб, которые не могут в достаточном объеме доставлять воздух в среднее ухо, вследствие чего развивается секреторный отит, что может привести к снижению слуха, а при проникновении инфекции в ухо, к его острому воспалению – острому гнойному среднему отиту. Плохое дыхание через нос способствует неправильному развитию челюстно-лицевой области – нарушается прикус зубов, изменяется форма лица (так называемое «аденоидное лицо»).
Возбудители инфекционных заболеваний дыхательных путей (чаще всего стрептококки) после перенесенной ангины остаются в небных миндалинах, развивается хроническое их воспаление – хронический тонзиллит.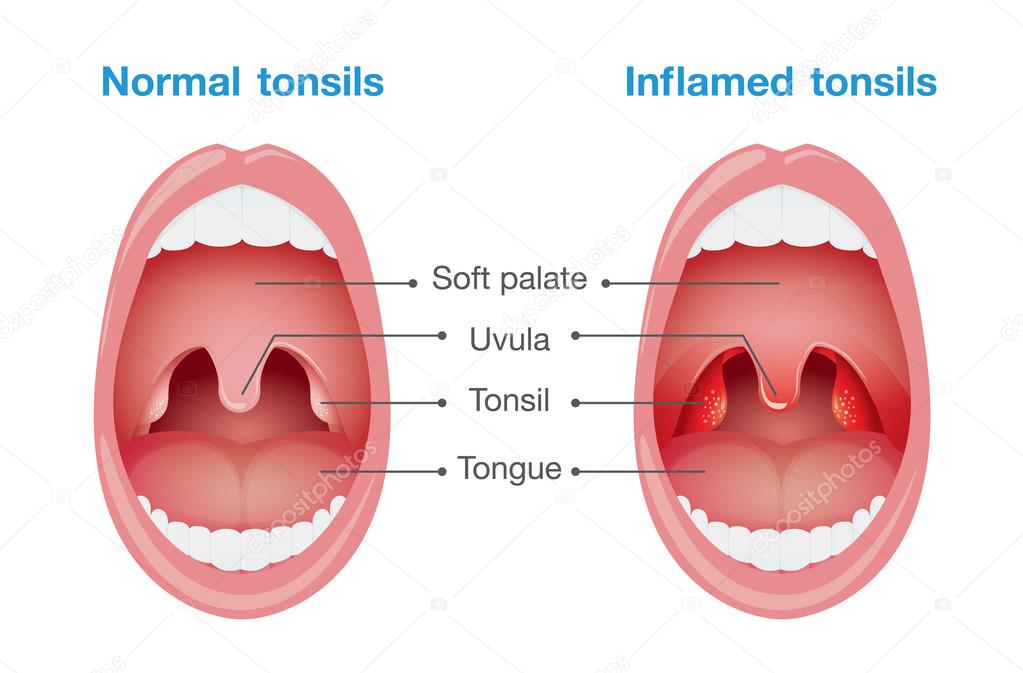 При стечении неблагоприятных обстоятельств (переохлаждение, стресс, вирусная инфекция), процесс в миндалинах активируется. Это протекает в виде очередной ангины с налетами на миндалинах или гнойными пробками. Что очень опасно, каждое обострение тонзиллита может вызвать осложнения в виде заболеваний других органов и систем организма ребенка, чаще всего – ревматических заболеваний сердца и суставов, заболеваний почек (пиелита, пиелонефрита, гломерулонефрита). Кроме того, обострение тонзилиллита или ангина порой вызывают осложнения в виде абсцесса (гнойника) в глотке. Это осложнение называется паратонзиллярный абсцесс. Паратонзиллярный абсцесс свидетельствует, что небная миндалина не справляется со своей функцией, он может в любое время рецидивировать.
При стечении неблагоприятных обстоятельств (переохлаждение, стресс, вирусная инфекция), процесс в миндалинах активируется. Это протекает в виде очередной ангины с налетами на миндалинах или гнойными пробками. Что очень опасно, каждое обострение тонзиллита может вызвать осложнения в виде заболеваний других органов и систем организма ребенка, чаще всего – ревматических заболеваний сердца и суставов, заболеваний почек (пиелита, пиелонефрита, гломерулонефрита). Кроме того, обострение тонзилиллита или ангина порой вызывают осложнения в виде абсцесса (гнойника) в глотке. Это осложнение называется паратонзиллярный абсцесс. Паратонзиллярный абсцесс свидетельствует, что небная миндалина не справляется со своей функцией, он может в любое время рецидивировать.
Какие факторы способствуют увеличению миндалин глотки, развитию хронического тонзиллита?
- Наследственность, — по крайней мере, если родители страдали аденоидами, тонзиллитом, ребенок в той или иной степени тоже с этой проблемой столкнется.

- Воспалительные заболевания носа, горла, глотки — и респираторные вирусные инфекции, и корь, и коклюш, и скарлатина, и ангины и т.д.
- Нарушения питания — особенно перекармливание.
- Склонность к аллергическим реакциям, врожденная и приобретенная недостаточность иммунитета.
- Нарушения оптимальных свойств воздуха, которым дышит ребенок — очень тепло, очень сухо, много пыли, примесь вредных веществ (экологическая обстановка, избыток бытовой химии).
- Неадекватное (неправильное) лечение острого тонзиллита (ангины). Наиболее частыми ошибками является неполный курс лечения антибиотиком, неправильное его дозирование, нарушение лечебно-охранительного режима (ранний подъем с постели, прогулки на улице ранее 7-10 суток от начала лечения).
Таким образом, действия родителей, направленные на профилактику хронического тонзиллита, сводятся к коррекции, а еще лучше, к изначальной организации образа жизни, способствующего нормальному функционированию системы иммунитета — кормление по аппетиту, физические нагрузки, закаливание, ограничение контактов с пылью и бытовой химией.
Чем отличается хронический тонзиллит от гипертрофии миндалин?
Гипертрофия миндалин – это увеличение их в размерах в возрасте ребенка до 9-10 лет. При хроническом же тонзиллите миндалины могут быть любого размера, отличительной его особенностью является развитие в миндалинах хронического воспалительного процесса.
Если у ребенка наряду с хроническим тонзиллитом или увеличенными небными миндалинами есть аденоиды?
Наличие аденоидов, затрудненного носового дыхания в значительной степени влияют на развитие болезни миндалин. В этом случае отоларингологи предлагают при компенсированной форме тонзиллита, сохраняя небные миндалины, обязательно удалить аденоиды, а при декомпенсированной форме включить в объем операции по удалению небных миндалин и аденотомию, что незначительно удлиняет операцию и практически незаметно для пациента, но сильно влияет на результат операции. Если этого не сделать, у ребенка появляется высокая вероятность прогрессирования тонзиллита или аденоидита, что сведет на нет результаты тонзиллэктомии – сохранится затрудненное носовое дыхание, вновь ребенок станет часто болеть, не пройдет или усугубится храп.
Когда тонзиллит лечат, а когда делают операцию?
Существуют две формы хронического тонзиллита: компенсированная и декомпенсированная. При декомпенсированной форме без оперативного лечения на обойтись – миндалины надо удалять. Этот диагноз выставляют тогда, когда тонзиллит часто обостряется (2-3 ангины в год), процесс выходит за пределы миндалин, если развиваются заболевания отдаленных органов и систем, например, нефрит, ревматические заболевания сердца и суставов. Миндалины необходимо удалять при развитии паратонзиллярного абсцесса.
Можно и нужно ли лечить хронический тонзиллит?
Подчеркнем, что лечить не только можно, но и необходимо. Пока у ребенка не развились изменения, о которых говорилось ранее, каждые полгода следует проводить как местное лечение в виде орошений слизистой оболочки глотки водными растворами, обладающими противовоспалительными, антиаллергическими и антимикробными свойствами, так и общие методы лечения, включая витаминные препараты, средства, влияющие на иммунную систему, местно действующие вакцинные препараты, физиотерапевтические методы (магнито-, лазеротерапия, ингаляции).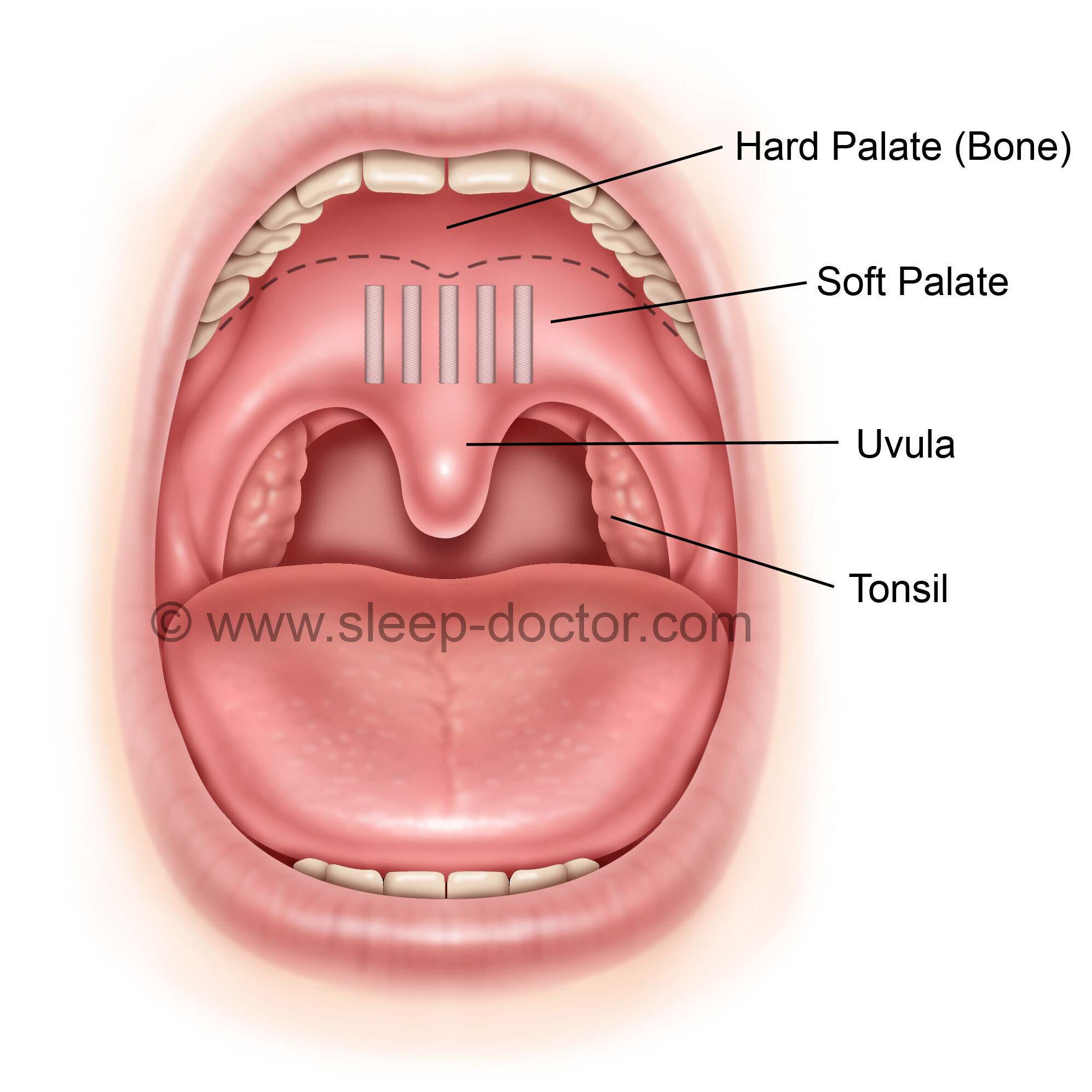 Особенно важным отоларингологи считают при лечении тонзиллита проведение курса промывания лакун небных миндалин (7-10 процедур на курс лечения).
Особенно важным отоларингологи считают при лечении тонзиллита проведение курса промывания лакун небных миндалин (7-10 процедур на курс лечения).
Как срочно следует выполнить операцию?
Операция по удалению миндалин – тонзиллэктомия – является плановой, то есть выполняется при полном здоровье ребенка или ремиссии хронических заболеваний. Ее нельзя выполнять во время острых заболеваний (ОРИ) и 3-4 недели после выздоровления. Таким образом, всегда есть возможность выполнить данную операцию в благоприятный для ребенка период, что сведет к минимуму риск послеоперационных осложнений.
Вырастают ли небные миндалины вновь, возможны ли рецидивы?
Нет, полностью удаленные небные миндалины вырасти вновь не могут.
Как удаляют миндалины?
Эта операция выполняется с использованием местной или общей анестезии (наркоза). Длится она 25-30 минут и при правильной психологической подготовке ребенка переносится удовлетворительно.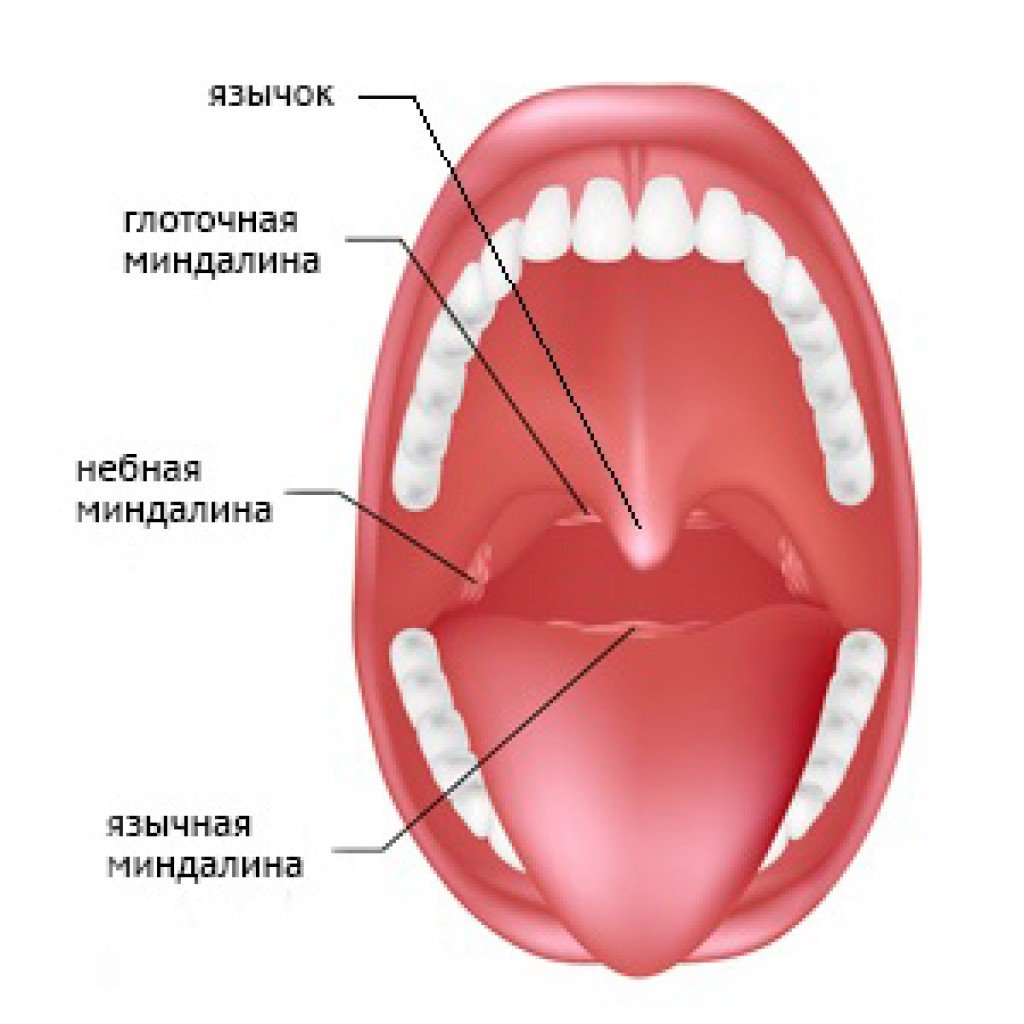 Несложность операции не является свидетельством ее безопасности. Возможны и осложнения в связи с наркозом, и кровотечения, и повреждения неба. Но все это бывает не часто.
Несложность операции не является свидетельством ее безопасности. Возможны и осложнения в связи с наркозом, и кровотечения, и повреждения неба. Но все это бывает не часто.
От удаления миндалин ультразвуком и лазером хирурги давно отказались в связи с огромным риском осложнений.
Сколько времени ребенок находится в больнице после операции?
В связи с высоким риском развития кровотечения в послеоперационном периоде ребенок находится в стационаре в течение 6 суток после операции.
Что следует делать после выписки ребенка?
Ребенок выписывается из больницы под наблюдение ЛОР врача или педиатра в поликлинике по месту жительства. Обычно рекомендуется домашний режим в течение 1-2 недель. При этом следует ограничить физические нагрузки, однако, в постели ребенка держать не нужно. При приеме пищи первые дни нельзя употреблять горячую, острую пищу, кислые соки и фрукты, газированные напитки, мороженое. Через 5-7 дней режим питания становится обычным. На 10-14 сутки после выписки при удовлетворительном общем состоянии ребенка, отсутствии повышенной температуры тела, гладком заживлении раны в глотке, можно посещать детский коллектив, выходить на улицу. Нельзя лишь заниматься спортивными упражнениями, посещать бассейн. Полностью рана в глотке заживает через 3-4 недели. Через месяц после операции никаких ограничений в образе жизни и в режиме питания нет.
На 10-14 сутки после выписки при удовлетворительном общем состоянии ребенка, отсутствии повышенной температуры тела, гладком заживлении раны в глотке, можно посещать детский коллектив, выходить на улицу. Нельзя лишь заниматься спортивными упражнениями, посещать бассейн. Полностью рана в глотке заживает через 3-4 недели. Через месяц после операции никаких ограничений в образе жизни и в режиме питания нет.
Как удалить миндалины в Детском городском ЛОР Центре?
Для установления диагноза, при отсутствии ЛОР врача в поликлинике, можно записаться на прием в городской консультативный ЛОР кабинет по телефону 2-78-49-00 (справочная).
Прием осуществляется по будним дням, с 8.00. до 20.00.
Если диагноз «хронический тонзиллит» установлен и решение оперировать ребенка Вами принято, с направлением на оперативное лечение, выданным в поликлинике, Вам следует подойти в приемное отделение 3-й детской клинической больницы в любое удобное для Вас время.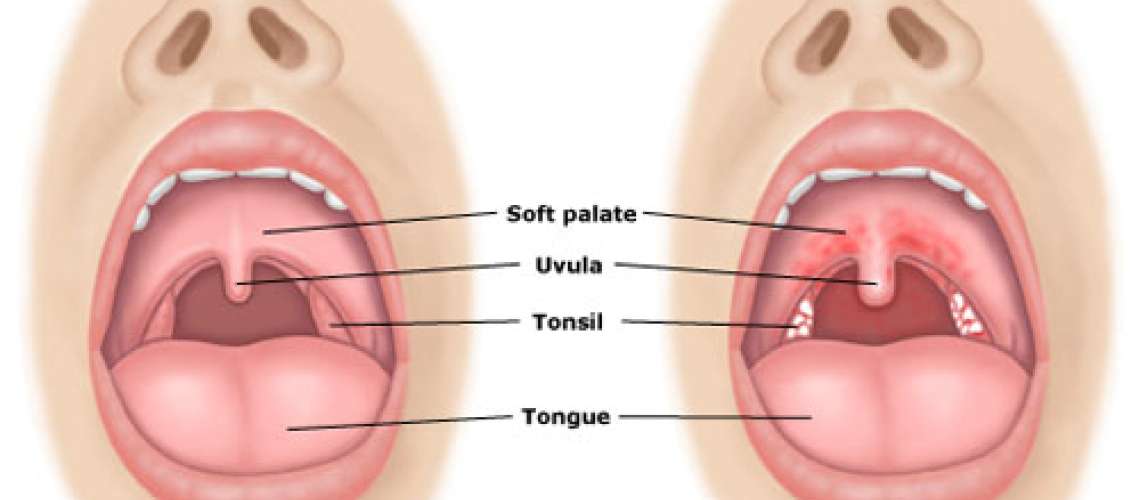 Вашего ребенка запишут на госпитализацию в выбранный Вами день и выдадут план обследования (список необходимых для выполнения операции анализов). Госпитализация проводится во вторник и четверг, с 13.00. до 15.00. и в воскресенье с 16.00. до 18.00. Операция осуществляется на следующий день.
Вашего ребенка запишут на госпитализацию в выбранный Вами день и выдадут план обследования (список необходимых для выполнения операции анализов). Госпитализация проводится во вторник и четверг, с 13.00. до 15.00. и в воскресенье с 16.00. до 18.00. Операция осуществляется на следующий день.
Нужно ли удалять аденоиды и гланды у взрослого человека?
Обычный человек, которому храп мешает высыпаться, даже не может подумать, что это связано с разросшимися нёбными миндалинами. Еще менее принято считать, что ухудшение слуха у взрослого человека – результат гипертрофии аденоидов. По-другому и быть не может, ведь многие уверены, что эти болезни характерны только для детского возраста. С оториноларингологом Медицинского центра диагностики и лечения Римвидасом Толочка спешим развенчать укоренившиеся в обществе мифы и выясним, могут ли аденоиды, а также тонзиллы, носящие более расхожее название – гланды, отравлять жизнь взрослому человеку?
– Люди очень часто даже не представляют, насколько эти миндалины влияют на здоровье людей уже сформировавшихся.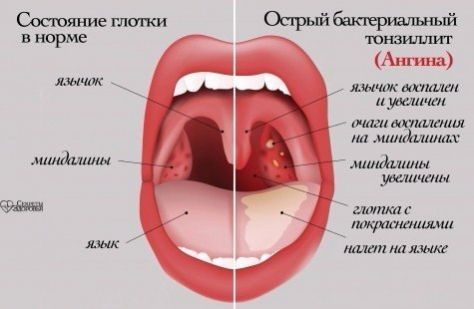 Гипертрофия аденоидов и нёбных миндалин не исключительно «детские» болезни, как полагают многие.
Гипертрофия аденоидов и нёбных миндалин не исключительно «детские» болезни, как полагают многие.
При разговоре об аденоидах такое видение вопроса не удивительно, ведь считалось, что к 16 годам аденоиды, даже если они были в детстве, пропадают. Однако аденоидная ткань никуда не исчезает и может разрастаться в любом возрасте. Появление аденоидов после полового созревания – это иммунная реакция. Возникает она чаще всего при насморке. Когда слизь стекает в носоглотку, глоточная миндалина реагирует, аденоиды немного увеличиваются. Насморк прошёл за неделю – хорошо, если затянулся, стал хроническим, или перешел в гайморит, то аденоидам ничего другого не остаётся, как увеличиваться в размерах. Поэтому всем, кто перенёс гайморит, страдает хроническим или аллергическим насморком я настоятельно рекомендую показаться врачу.
Миф, что аденоиды – это исключительно детское заболевание укоренился, в том числе, по причине плохой диагностики. Раньше у взрослых их выявляли реже, поскольку врачи до недавнего времени располагали весьма скудным набором инструментов для обследования. Та часть носоглотки, где располагаются аденоиды у взрослых, из-за иного строения по сравнению с детьми, менее доступна. Поэтому проблема и оставалась незамеченной. Не так давно стали применяться новые, эндоскопические, методы исследования. Врач вводит в полость носа трубку-эндоскоп и тщательно осмотривает носоглотку, благодаря чему может поставить более правильный диагноз. Именно так у взрослых людей и стали обнаруживать аденоиды.
Та часть носоглотки, где располагаются аденоиды у взрослых, из-за иного строения по сравнению с детьми, менее доступна. Поэтому проблема и оставалась незамеченной. Не так давно стали применяться новые, эндоскопические, методы исследования. Врач вводит в полость носа трубку-эндоскоп и тщательно осмотривает носоглотку, благодаря чему может поставить более правильный диагноз. Именно так у взрослых людей и стали обнаруживать аденоиды.
К счастью, клинические проявления гипертрофии аденоидов говорят сами за себя – это постоянно заложенный нос, ощущение нехватки воздуха, пациент часто дышит через рот. Большие аденоиды ведут к снижению слуха. Однако, чтобы подтвердить диагноз, нужно попасть в медицинский центр высокого уровня, сравни Медицинскому центру диагностики и лечения в Вильнюсе, где врач располагает достаточно дорогостоящим эндоскопическим оборудованием и может с уверенностью сказать: «Да, это аденоиды, а не полип, например, или опухоль».
Консервативное лечение гипертрофии аденоидов бессмысленно. Не существует медикаментов или физиопроцедур, которые могли бы уменьшить или предупредить их появление. Избавиться от них можно только хирургическим путем.
Надежды на то, что разросшиеся аденоиды у взрослого человека через какое-то время исчезнут, нет, а жить они отравляют сполна, особенно по ночам, когда человек принимает горизонтальное положение и кровь приливает к голове, способствуя увеличению отечности. Нередко от этого появляются храп и апноэ , которые могут спровоцировать проблемы с давлением и сердцем, не дают человеку полноценно отдыхать, из-за чего появляются ощущения усталости, разбитости, возникают головные боли.
С гландами не всё так однозначно. Люди привыкли считать, что если болит, воспалилось или возник отёк – есть заболевание, не болит или нет видимых изменений – гланды в порядке. В каких случаях мы, врачи оториноларингологи, настаиваем на операции?
Гланды – это органы имунной системы, состоящие из лимфоидной ткани. Все их функции в организме человека до конца не ясны, основная же роль – защита организма от болезнетворной микрофлоры и выделяемых токсинов, создание местного иммунитета. Увеличение размеров этих лимфоидных образований чаще выявляется в детском возрасте, но нельзя исключать вероятность развития гипертрофических процессов у взрослых пациентов.
Все их функции в организме человека до конца не ясны, основная же роль – защита организма от болезнетворной микрофлоры и выделяемых токсинов, создание местного иммунитета. Увеличение размеров этих лимфоидных образований чаще выявляется в детском возрасте, но нельзя исключать вероятность развития гипертрофических процессов у взрослых пациентов.
Точная причина набухания нёбных миндалин, также как аденоидов, полностью не изучена. Их увеличение чаще всего связано с хроническим тонзиллитом или с воспалением гланд и их окружающих тканей. В тот момент, когда организм не справляется с чрезмерной нагрузкой инфекциями, будь то бактерии или вирусы, а часто и их сочетание, лимфоидная ткань, пронизывающая все эти органы, не в силах справиться с постоянными «атаками» вирусов и бактерий начинает увеличиваться в размерах. Иногда увеличение миндалин вызывают вторичные факторы, такие как курение и загрязнение или пересушенность воздуха. Манифестировать подобные воспаления могут, практически у каждого. Однако это в большей степени проблема наследственности и снижения иммунитета.
Однако это в большей степени проблема наследственности и снижения иммунитета.
Гипертрофированные миндалины иногда обнаруживаются случайно, при простом профилактическом осмотре, при этом пациент может совсем не испытывать болевых ощущений, как при ангине. Увеличенные гланды формируют неправильное носовое дыхание, которое приводит к каскаду патологических изменений: отечности и заложенности носа (вазомоторный ринит), сопутствующему поражению слуховой трубы, среднего уха, пересыханию слизистой (из-за дыхания через рот). Во время сна возникает храп, апноэ, что в свою очередь влияет на качество жизни, так как мешает полноценному отдыху.
Выраженная гипертрофия миндалин у взрослых является показанием для хирургического вмешательства. Однако в медицинской практике встречаются случаи, когда миндалины не увеличены, но врачи также настаивают на их удалении.
Такие «просьбы» мы получаем, например, от кардиологов. Дело в том, что гланды, как органы иммунной системы, в борьбе с вирусами и бактериями вырабатывают антитела. К сожалению, антитела не всегда правильно распознают «врага», иногда они атакуют клетки собственного организма, это могут быть сердечная мышца или, например, суставы.
К сожалению, антитела не всегда правильно распознают «врага», иногда они атакуют клетки собственного организма, это могут быть сердечная мышца или, например, суставы.
Операция по удалению миндалин – это крайняя мера, однако она просто необходима в том числе при хроническом тонзиллите, когда в миндалинах можно обнаружить до нескольких десятков (обычно около 30) видов микроорганизмов – грибов и бактерий, чаще всего стрептококковые штаммы. При хроническом тонзиллите воспаленные миндалины – это рассадник инфекции. Продукты жизнедеятельности микробов из миндалин могут попадать в кровь, вызывая интоксикацию.
Она проявляется утомляемостью, болями в мышцах и суставах, головными болями, снижением настроения, субфебрильной температурой. Недавно удалось доказать влияние хронического тонзиллита на репродуктивную функцию у женщин.
Чтобы установить, поражены ли миндалины, мы в Медицинском центре диагностики и лечения берем мазок из горла на посев – бактериальный анализ, проводимый для выявления типа бактерий. Причем, такой анализ я советую проводить не один раз. Поскольку вырастить микроб в лабораторных условиях достаточно сложно, первый отрицательный результат не может служить 100-процентной гарнтией достоверности при диагностике.
Причем, такой анализ я советую проводить не один раз. Поскольку вырастить микроб в лабораторных условиях достаточно сложно, первый отрицательный результат не может служить 100-процентной гарнтией достоверности при диагностике.
Сам пациент не может решить, надо ли удалять миндалины и аденоиды. Каждая ситуация требует детального скрупулезного обследования. Если подитожить мой рассказ, то основное, что влияет на решение врача, – это наличие осложнений при гипертрофии, либо присутствие постоянного очага инфекции. Операции по удалению аденоидов называется аденотомия, нёбных миндалин – тонзиллэктомия. Техника проведения операций для взрослых не отличается от операций у детей. Они проводятся под общим наркозом, чтобы избежать эффекта «присутсвия» пациента за операционным столом. Самая надженая, на мой взгляд, – классическая хирургия. В настоящее время практикуется также удаление с помощью лазера, но я не приветсвую этот метод, поскольку он не дает необходимого результата – избавиться от источника инфекции навсегда.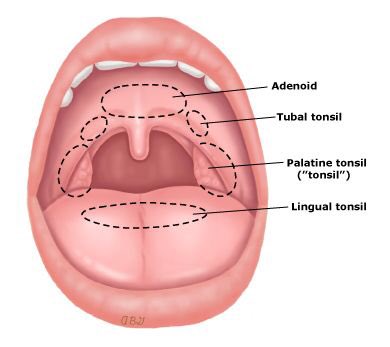 После операций по удалению гланд и аденоидов пациенты, соблюдающие все рекомендации врачей, достаточно быстро восстанавливаются.
После операций по удалению гланд и аденоидов пациенты, соблюдающие все рекомендации врачей, достаточно быстро восстанавливаются.
Несмотря на современное, качественное оборудование, немало людей боятся и пытаются отложить операцию на неопределённый срок, вероятно, надеясь на «само пройдет». К сожалению, любая хроническая инфекция, так же, как хронический тонзиллит, не только не проходят, но без лечения могут приводить к компликациям и снижению иммунитета.
После разговора с пациентом выясняется, что чаще всего страх подпитывается ещё одним мифом, что после удаления миндалин пропадет иммунитет. Нёбные миндалины входят в лимфоидно-глоточное кольцо наряду с подъязычными и глоточными — всего шесть миндалин. Если убрать из этой цепочки две из них, которые все равно уже изменены и сами являются источником инфекции, то другие миндалины активизируются, берут на себя их иммунозащитные функции и всё компенсируют. Всем, кто после постановки диагноза, отказывается оперироваться, мы детально разъясняем последствия позднего удаления пораженных нёбных миндалин. Например, боль в суставах у таких пациентов может лишь уменьшиться, но не пройти совсем. Большинство пациентов с пониманием относится ко всем нашим рекомендациям и доверяют нашему опыту и профессионализму, благодаря чему быстро возвращаются к полноценной здоровой жизни.
Например, боль в суставах у таких пациентов может лишь уменьшиться, но не пройти совсем. Большинство пациентов с пониманием относится ко всем нашим рекомендациям и доверяют нашему опыту и профессионализму, благодаря чему быстро возвращаются к полноценной здоровой жизни.
Для пациентов из Даугавпилса регистрация и информация по телефонам
в Латвии: +371 271 81 895,
в Литве: +370 5 247 63 69,
+370 618 05 337
или по электронной почте
аденоиды. Хронический тонзиллит у ребенка
Ваш ребенок стал вялым и капризным, спит с открытым ртом, часто болеет и быстро утомляется? В чем же причина плохого самочувствия малыша? Возможно, что виной всему – аденоиды, о которых порой вспоминают, когда их уже надо удалять. Между тем, миндалины защищают организм от инфекции и состоят на службе у иммунитета.
Во всем мире за последние десятилетия отмечена тенденция к увеличению частоты встречаемости гипертрофии аденоидных вегетаций у детей. Клинически эти изменения могут проявляться нарушением дыхания через полость носа, снижением слуховой функции, развитием заболеваний околоносовых пазух и уха. О том, что же такое аденоиды, нужно ли их всё-таки удалять, и к чему может привести длительное воспаление миндалин, ответила врач-отоларинголог Красноярского краевого клинического центра охраны материнства и детства Ирина Викторовна Чихачёва
Клинически эти изменения могут проявляться нарушением дыхания через полость носа, снижением слуховой функции, развитием заболеваний околоносовых пазух и уха. О том, что же такое аденоиды, нужно ли их всё-таки удалять, и к чему может привести длительное воспаление миндалин, ответила врач-отоларинголог Красноярского краевого клинического центра охраны материнства и детства Ирина Викторовна Чихачёва
— Ирина Викторовна, аденоиды – что это такое?
— Аденоиды – это глоточная миндалина, расположенная в своде носоглотки. Состоит из лимфоидной ткани, которая имеет складчатую поверхность. Максимальное физиологическое увеличение объема глоточной миндалины происходит в третьем (1-3 года) и четвертом (5-7 лет) критических периодах дискретного созревания иммунной системы. Инволюция обычно происходит с 8-9 лет.
— Аденоидит – это воспаление глоточной миндалины. Различают острый, до 1 месяца, и хронический аденоидит. Хронический аденоидит занимает одно из первых мест в структуре детской заболеваемости и наблюдается примерно у 35% детского населения.
— Чаще всего основными жалобами родителей у детей с хроническим аденоидитом становятся частые эпизоды простудных заболеваний, особенно в холодное время года, эпизоды продуктивного ночного и утреннего кашля, затруднение носового дыхания, которое может быть нестойким, так и стойким, изменение тембра голоса, храп во время сна, часто с остановками дыхания во время сна (синдром обструктивного апноэ сна), нарушение слуха, неоднократные отиты, увеличение лимфоузлов в шейной и подчелюстной областях, нарушение формирования лицевого скелета («аденоидное» лицо), нарушения со стороны нервной, сердечно-сосудистой системы
Любой из этих симптомов является показанием для консультации врача оториноларинголога, для диагностики используется стандартный оториноларингологический осмотр, эндоскопическое исследование полости носа и носоглотки. При необходимости для уточнения диагноза и для определения .дальнейшей тактики ведения назначается консультация сурдолога (аудиометрия, акустическая импедансометрия), невролога, гастроэнтеролога, лабораторные методы диагностики.
— Как правильно лечить, какие лечебные манипуляции возможны при лечении с применением современного оборудования?
— В последнее время, учитывая важную роль миндалин в формировании местного иммунитета верхнего отдела дыхательных путей в организме ребенка, предпочтение отдают консервативному лечению, например, противовоспалительная, антимикробная, иммунокорригирующая терапия, физиотерапия и др.
— Нужно ли удалять?
— Показаниями к хирургическому лечению являются: синдром обструктивного апноэ сна; хронический гнойный средний отит; отсутствие эффекта от пролонгированного (не менее 3 месяцев) медикаментозного лечения, 1-2 курсов консервативного лечения; рецидивирующий экссудативный средний отит.
— Профилактика, что необходимо знать и применять?
В основе профилактики острых и обострения хронических аденоидитов у детей лежат здоровый образ жизни ребенка и устранение действия агрессивных факторов среды, регулярные непрофессиональные занятия спортом, кроме плавания с гиперхлорированной водой; длительное пребывание на свежем воздухе и т. д. Так же, не мало важно соблюдать ежедневные гигиенические процедуры (промывание полости носа стерильными изотоническими соляными растворами с последующим туалетом полости носа, чистка зубов, полоскание горла после приема пищи), и, конечно же, соблюдать профилактику ОРВИ.
д. Так же, не мало важно соблюдать ежедневные гигиенические процедуры (промывание полости носа стерильными изотоническими соляными растворами с последующим туалетом полости носа, чистка зубов, полоскание горла после приема пищи), и, конечно же, соблюдать профилактику ОРВИ.
— Какие методы лечения используются у нас в Центре, их преимущества?
— В условиях нашей больницы мы можем предложить полный перечень обследований и диагностики заболевания: стандартный оториноларингологический осмотр, с эндоскопическим исследованием, лабораторные исследования. И дальнейшее лечение маленького пациента: назначение терапии, «носовой» душ, перемещение по Проетцу и др.
— Хронический тонзиллит — это какое-то длительное воспаление миндалин? Как он развивается?
— Да, это как раз длительное воспаление глоточных и нёбных миндалин. Развивается он после перенесённой ангины и других инфекционных болезней, сопровождающихся воспалением слизистой оболочки зева, например, скарлатина, корь, дифтерия. Или без предшествующего острого заболевания.
Или без предшествующего острого заболевания.
— Какие основные симптомы тонзилита?
— К основным симптомам хронического тонзиллита относятся: постоянная боль в горле, от умеренной до очень сильной, боли в гландах, отёчность в области носоглотки, пробки в горле, воспалительные реакции в горле на продукты питания и холодную жидкость, температура тела не снижается на протяжении долгого времени, запах изо рта, слабость и быстрая утомляемость. Также симптомом хронического тонзиллита может быть появление тянущих болей и ломоты в коленном и лучезапястном суставе, в определённых случаях может быть одышка.
Все эти симптомы считаются признаком начала для обострения хронического тонзиллита и требуют неотложного обследования у врачей-специалистов. Одним из симптомов хронического тонзиллита является першение в горле.
— А что способствует развитию этого заболевания?
— Развитию заболевания способствуют наличие хронических очагов воспаления в полости рта, носа, околоносовых пазух, затруднение носового дыхания, интоксикация; неблагоприятные климатические условия, условия труда и быта (запыленность, загазованность воздуха, общее и местное охлаждение или нерациональное питание.
— Какие способы лечения существуют?
— Опять же, консервативное и хирургическое лечение.
— Как проходит консервативное лечение?
— Курсы консервативного лечения обычно проводят 2 раза в год, лучше весной и осенью. При частых рецидивах ангин число курсов консервативного лечения может быть доведено до четырех в год. Консервативное лечение с сохранением самой лимфоидной ткани миндалин как иммунного органа, предполагает промывание миндалин и орошение горла растворами антисептиков, ингаляции, системную антибактериальную терапию и иммуностимуляцию.
В каком случае необходимо прибегнуть к хирургическому лечению?
Радикальным методом лечения хронического тонзиллита является полное или частичное удаление миндалин, которое назначается в случае неэффективности консервативного лечения либо при наличии серьезных осложнений со стороны внутренних органов либо при переходе тонзиллита в декомпенсированную форму, когда миндалины перестают выполнять свои функции и превращаются исключительно в хронический очаг инфекции.
— Что важно знать перед принятием решения о радикальном методе лечения?
— Осторожность в принятии решения о хирургическом лечении объясняется тем, что миндалины выполняют важную функцию в организме: они являются барьером на пути бактерий в дыхательные пути и желудочно-кишечный тракт. Кроме того, миндалины являются одним из органов кроветворения.
— Профилактика, что необходимо знать и применять?
— Профилактика обострений хронического тонзиллита – это общегигиенические мероприятия, закаливание, рациональное питание, соблюдение правил гигиены жилища и рабочих помещений, и, конечно же, санационные мероприятия: выявление и лечение заболеваний дёсен и зубов, синуситов, отитов, нарушений носового дыхания.
Дополнительно:
Следует отметить, что даже выполнение всех вышеперечисленных мероприятий совершенно не гарантирует исключения рецидивов. Кроме того в условиях ритма современной жизни не всегда удаётся своевременно лечить сопутствующие заболевания и/или менять условия труда, что может спровоцировать внезапные обострения.
Эффективным методом лечения хронического тонзиллита является промывание лакун миндалин в сочетании с фонофорезом. Промывание способствует удалению патологического содержимого миндалин, уменьшению воспаления в лакунах. Фонофороез представляет собой инъекцию лекарственного вещества при помощи ультразвуковой терапии. Промывание лакун миндалин на аппарате «Тонзиллор-ММ» в несколько раз эффективнее классического (при помощи специального шприца).
Для полной диагностики, профилактики и лечения Вы можете записаться на прием к врачу-оториноларингологу, получить необходимые рекомендации и курсы профилактической терапии – санация лакун миндалин у нас проводится как классическим методом, так и промывание при помощи аппарата Тонзиллор-ММ. На курс необходимо от 5 до 10 процедур.
Записаться на прием к специалисту без направления можно в отделе платных услуг по тел.: 222-02-86. г. Красноярск, ул. Академика Киренского, д. 2 «А» — Корпус детской больницы, центральный вход, первый этаж, каб. 103 (сразу за пунктом охраны)
103 (сразу за пунктом охраны)
Забота о горле. Что вы не знали о миндалинах
Большинство из нас вспоминают о миндалинах, только когда они нас беспокоят. Воспалительные процессы в горле — большая проблема как для детей, так и для взрослых. Наиболее часто причиной воспаления в глотке является именно воспаление миндалин (гланд) — скоплений лимфоидной ткани в глотке. WoMo решил разобраться, где находятся миндалины, от чего они воспаляются и в какой момент требуется хирургическое вмешательство.
Зачем нужны миндалины?Миндалинами называют эти образования из-за внешней схожести с ядрами ореха миндаля, а гландами — потому что гланды в переводе — «маленький жёлудь». По-латыни они называются tonsillae — отсюда название воспаления органа — тонзиллит.
Небные миндалины — это органы иммунной системы организма человека. Они участвуют в формировании иммунного ответа при попадании в организм возбудителей различных инфекций.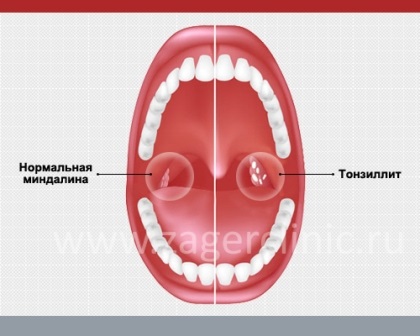 В норме инфекционный агент должен попасть в миндалины, где его распознают клетки иммунной системы и разовьются реакции, направленные на борьбу с возбудителем инфекции.
В норме инфекционный агент должен попасть в миндалины, где его распознают клетки иммунной системы и разовьются реакции, направленные на борьбу с возбудителем инфекции.
Интересно, что гланды влияют на тон речи и тембр голоса.
До конца миндалины еще не изучены, но механизм их работы хорошо понятен. Миндалины первыми встают на пути к микробам и вирусам. Это своеобразные стражи нашего организма. Как только происходит контакт с бактериями, миндалины начинают активно вырабатывать иммунные клетки, с помощью которых они убивают непрошеных «гостей». Параллельно всем органам иммунной системы посылают предупреждение об атаке, и организм приводится в полную боевую готовность. Когда гланды борются с микробами, они увеличиваются в размерах, сразу становится заметным их покраснение и отёчность. Все это свидетельствует о начале воспаления. Гланды «сражаются», чтобы не пропустить вирусы дальше в организм и кровеносную систему.
Свежие новости
Строение миндалин и их количествоМиндалины (гланды) состоят из лимфоэпителиальной пористой ткани. Располагаются в области носоглотки по кругу, входят в состав кольца Пирогова-Вальдейера (глоточно-лимфатического). Подразделяются на парные и непарные, всего их 6.
Располагаются в области носоглотки по кругу, входят в состав кольца Пирогова-Вальдейера (глоточно-лимфатического). Подразделяются на парные и непарные, всего их 6.
К первой группе относят:
Небные. Находятся с двух сторон глотки в углублении, образованном языком и мягким небом.
Трубные. Располагаются рядом со слуховой трубой.
Непарные образования:
Глоточная или носоглоточная. Находится на заднем своде глотки.
Язычная. Место локализации – задняя часть корня языка.
Насколько опасно воспаление миндалин?Воспаление небных миндалин называется ангиной или тонзиллитом. Пока что неизвестны причины, почему некоторые люди болеют ангиной часто и сильно. Тонзиллит бывает острым и хроническим. Именно острый тонзиллит называют ангиной. Наиболее значимым бактериальным возбудителем ангины является гемолитический стрептококк группы А.
Реже острый тонзиллит вызывают вирусы и другие стрептококки, крайне редко – микоплазмы и хламидии. Возбудитель болезни передается воздушно-капельным путем, источники инфекции – больные, а в некоторых случаях – носители болезни, у которых нет явных симптомов.
Возбудитель болезни передается воздушно-капельным путем, источники инфекции – больные, а в некоторых случаях – носители болезни, у которых нет явных симптомов.
Тонзиллит, как правило, проходит через пять-семь дней и без лечения, но это не значит, что заболевание можно пустить на самотек. Важно держать болезнь под контролем (своим и врача) и не допустить осложнений.
В каких случаях аденоиды нужно удалять?Если аденоидные миндалины опухли, они могут заблокировать дыхание и засорить ваш синусовый дренаж, что может вызвать инфекции пазух и ушей. Если аденоиды слишком велики, это заставляет человека дышать через рот. У детей частое дыхание через рот может привести к деформации лица, если они напрягают развивающиеся кости лица. Верхняя челюсть становится более глубокой и выдается вперед, а нижняя развивается хуже. У таких детей как правило „французское“ произношение, потому что звуки образуются исключительно в носоглотке. Это должно насторожить родителей и стать поводом для посещения ЛОР-врача. Самое серьезное, чем может грозить несвоевременное решение данной проблемы — развитие у ребенка глухоты и задержка нервно-психического развития.
Самое серьезное, чем может грозить несвоевременное решение данной проблемы — развитие у ребенка глухоты и задержка нервно-психического развития.
В случае постоянно повторяющихся простуд врач не назначит операцию сразу. Сначала будут лечить консервативно, то есть с помощью таблеток, капель и других препаратов.
Когда удаляют миндалины?И аденоиды, и миндалины — это родственные органы из лимфоидной ткани, которая одинаково реагирует на воспаления. Если миндалины чрезмерно увеличатся, их нужно частично резецировать (полностью миндалины не удаляют никогда). Иногда хирург проводит эту операцию вместе с аденотомией — иначе есть вероятность, что миндалины, в случае, если их не трогать, возьмут на себя функцию аденоидов и через полгода увеличатся так, что придется делать новую операцию.
Раньше широко практиковалось удаление миндалин (тонзиллэктомия). Сегодня к этому вопросу подходят очень осторожно – это является крайней мерой.
Подобное решение принимается на основании совокупности диагнозов и заключений оториноларинголога, хирурга, терапевта, гематолога и других, поскольку принцип «нет миндалин – нет ангин» может привести к новым проблемам.
Рекомендацией к проведению операции может ревматические осложнения. Врачи говорят о ней, когда консервативные методы лечения не приносят результата. Консервативный метод подразумевает использование антибиотиков или антисептической терапии. Они назначаются пациенту в случае, если ангина вызвана гнойным стрептококком. Строение клеточной стенки стрептококка, который вызывает ангину, схоже с соединительной тканью организма человека. Когда человек заболевает, его организм может вовлечь себя в аутоиммунное воспаление. Таким образом ангина может оказывать негативное влияние на сердце, почки и суставы.
Когда врач понимает, что ревматические осложнения возможны, миндалины рекомендуется удалять. Кроме того, если через неделю после ангины начинают болеть суставы и сердце, это повод обратиться к врачу.
Ещё одним показанием для удаления миндалин являются паратонзиллярные абсцессы. Они представляют собой возникновение гнойника за миндалиной в результате ангины. Человек при этом не может глотать, есть и даже открывать рот.
Американские врачи рекомендуют удалять миндалины, если человек более трёх раз в год болеет ангиной, и при неподдающемся лечению неприятном запахе изо рта. Проводить операцию по удалению гланд рекомендуется пациентам в возрасте до 30 лет. У более зрелых пациентов повышен риск возникновения обильного кровотечения.
У перенесших удаление миндалин нередко развивается вторичный местный иммунодефицит, они чаще страдают воспалительными заболеваниями носа и околоносовых пазух, аллергическими заболеваниями, полипозным синуситом, хроническим фарингитом, бронхитом, нередко нарушением менструального цикла, гормональными проблемами. В организме, как известно, нет лишних деталей.
Удаление небных миндалин не гарантирует отсутствие ангины в будущем. Это можно объяснить тем, что при проведении операции может остаться небольшое количество лимфоидной ткани. Она способна постепенно разрастаться, способствуя восстановлению удаленных органов. Кроме того, воспаляться могут не только небные, но и другие виды миндалин, формирующие лимфоидное кольцо.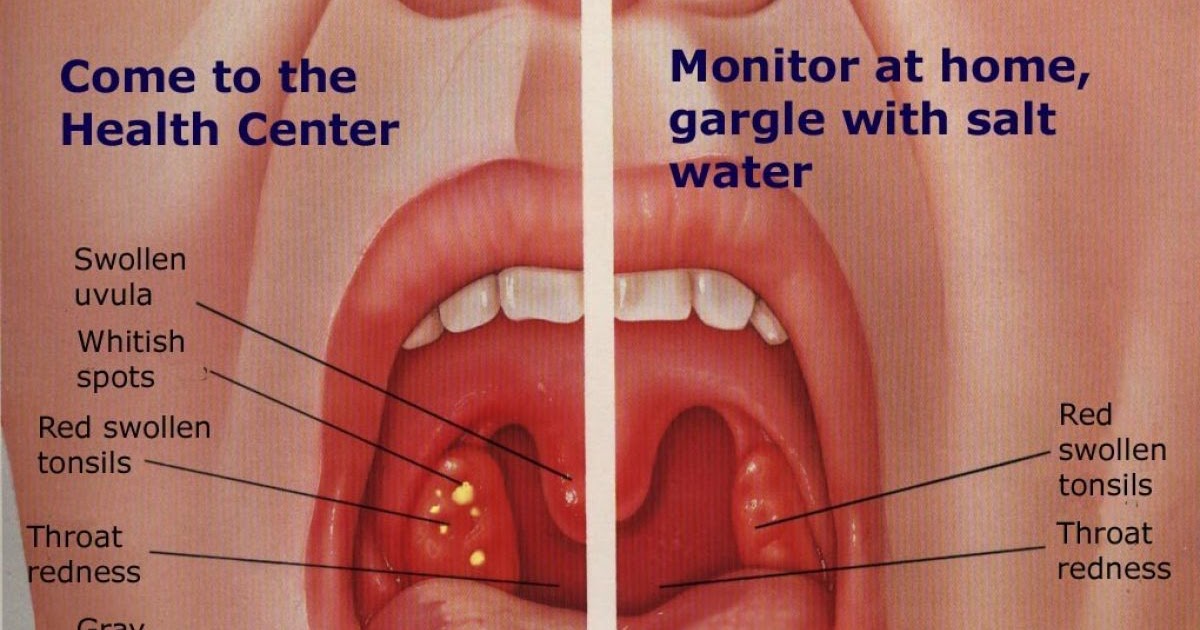
Существует огромное количество профилактических мер, предупреждающих патологии миндалин.
Средствами профилактики болезней гланд являются:
- надлежащая личная гигиена;
- активные физические нагрузки на свежем воздухе;
- закаливающие мероприятия;
- постоянный мониторинг состояния гланд у отоларинголога;
- разнообразное правильное питание;
- исключение вредных привычек;
- защита от переохлаждения;
- отказ от слишком холодных, а тем более ледяных продуктов питания и напитков.
Профилактика заболеваний гланд является трудоемким процессом, позволяющим уберечь их, как нужный орган иммунитета и избежать хирургического вмешательства.
Читайте также: «Ни минутой меньше! Почему прелюдия важна для отношений»
Почему хронический тонзиллит не безопасная болезнь?
Андрей Челомбитько
врач-оториноларинголог первой квалификационной категории медицинского центра «АрсВалео»
Статья опубликована на портале 103.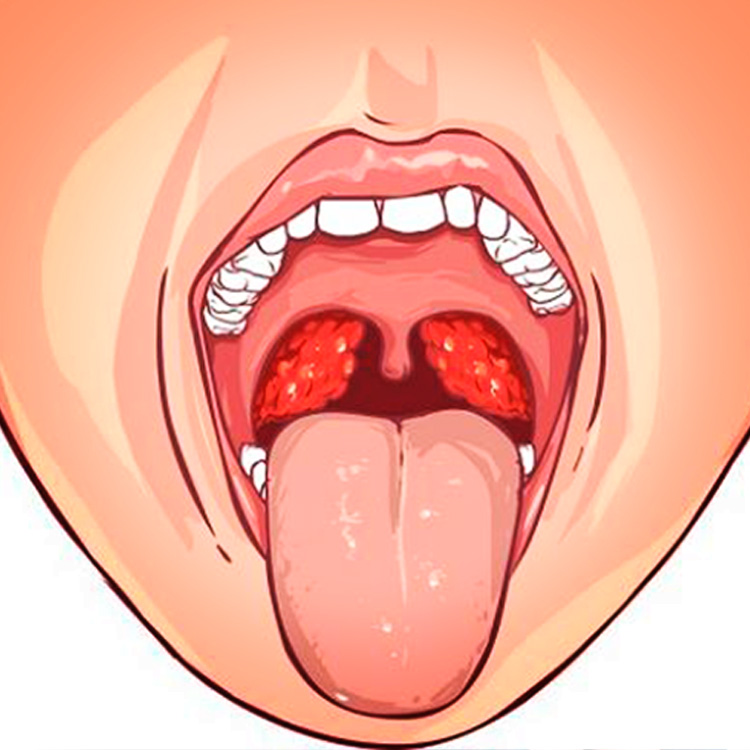 by
by
Почему хронический тонзиллит не такая безопасная болезнь, как может показаться? Чем отличается недуг у детей и взрослых, и что делать, чтобы не заболеть? Как распознать болезнь и что делать, чтобы ее вылечить.
Что такое хронический тонзиллит?
— Хронический тонзиллит — активный, с периодическими обострениями хронический воспалительный очаг инфекции в небных миндалинах.
Частота встречаемости заболевания у детей — около 60-65%. У взрослых — до 40%. Получается, хроническим тонзиллитом болеет каждый третий белорус.
Какие факторы способствуют образованию хронического тонзиллита?
Снижение сопротивляемости организма приводит к частым простудным заболеваниям, ангинам, а так как небные миндалины задерживают практически всю инфекцию и препятствуют ее распространению в организме, то она скапливается именно там. Со временем небные миндалины утрачивают свою защитную функцию и сами становятся очагом инфекции, так как теряют способность к самоочищению. В лакунах (выводных протоках) скапливаются продукты распада (погибшие нейтрофилы, остатки пищи).
В лакунах (выводных протоках) скапливаются продукты распада (погибшие нейтрофилы, остатки пищи).
Также к факторам развития тонзиллита можно отнести: снижение иммунитета, недостаток витаминов, особенно витамина С и витаминов группы В, частые простудные заболевания, частые ангины (4-5 в год), недолеченные зубы (кариес), хронический синусит, наличие смещенной носовой перегородки.
У детей, в большей степени, это патология со стороны носоглотки (гипертрофия аденоидов). При сильном увеличении аденоидов ребенок практически постоянно дышит ртом, небные миндалины переохлаждаются, увеличиваются в размере и не приходят в норму, в результате чего снижается сопротивляемость к инфекции извне.
Какие симптомы и анализы могут указывать на то, что это действительно хронический тонзиллит, а не другие заболевания?
- Частые ангины (4-5 раз в год), отиты, простудные заболевания. Сохранение повышенной температуры тела (в районе 37,3-37,5 градуса) на протяжении до 2 месяцев.

- Длительный дискомфорт в горле, увеличенные поднижнечелюстные лимфоузлы длительное время.
- Нужно сдать анализ крови на определенные показатели (в частности, антистрептолизин-О, рективный белок, и другие), чтобы понять развитие заболевания.
- Сдать мазок на микрофлору из ротоглотки и чувствительность к антибиотикам.
Правда ли, что, если в семье болеет хроническим тонзиллитом один из членов семьи, то будут болеть дети?
В 90% случаев именно так и происходит. Если у одного члена семьи есть хронический тонзиллит и не принимаются меры по его лечению, ребенок тоже будет болеть. Один из родителей является источником инфекции, так сказать, носителем: в семье происходит постоянный контакт с ребенком (игры, поцелуи) — инфекция передается малышу.
Всегда ли белые казеозные пробки в небных миндалинах свидетельствуют о том, что есть хронический тонзиллит?
Нет. Не всегда. Если человека беспокоят в горле только белые казеозные пробки в лакунах небных миндалин, неприятный запах изо рта, но у него все показатели крови в норме, стоит выполнить фиброгастродуоденоскопию (зонд, — прим. И.Р.). Образованию пробок в горле может предшествовать патология со стороны ЖКТ, в частности, гастроэзофагальная или ларингоэзофагальная рефлюксная болезнь (заброс пищи и кислого содержимого из желудка в пищевод и гортань). Причина заболевания — со стороны пищеварительной системы, а как следствие болит горло. Не устраните причину — не исчезнет и следствие.
И.Р.). Образованию пробок в горле может предшествовать патология со стороны ЖКТ, в частности, гастроэзофагальная или ларингоэзофагальная рефлюксная болезнь (заброс пищи и кислого содержимого из желудка в пищевод и гортань). Причина заболевания — со стороны пищеварительной системы, а как следствие болит горло. Не устраните причину — не исчезнет и следствие.
Удалять или не удалять небные миндалины?
По результатам обследования будет четко видно, каковы дальнейшие действия: если показатели в крови в норме, не выделена патогенная микрофлора из ротоглотки (а именно B-гемолитический стрептококк), нет патологических изменений со стороны сердечно-сосудистой системы, то назначается консервативная терапия в виде курса промывания небных миндалин, лекарственных препаратов, после чего делается контроль обследования.
Паратонзиллярные абсцессы в анамнезе, заглоточные абсцессы, показатели АСЛ-О на фоне лечения выше нормы, осложнения в виде миокардитов, гломерулонефрита, пиелонефрита, ревматизма, подозрение на злокачественное образование (выраженное увеличение одной из двух миндалин) — прямые показатели к удалению небных миндалин.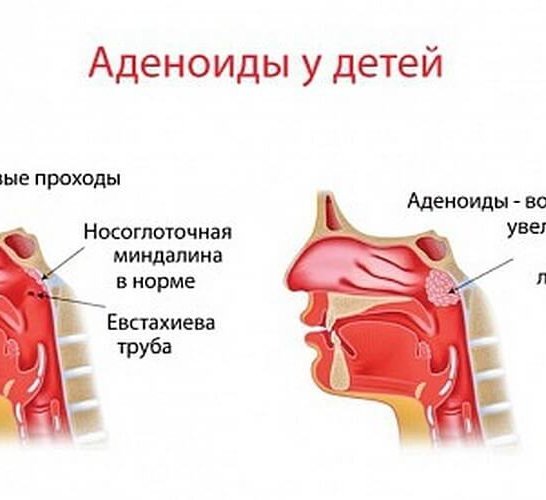
Удаление небных миндалин (тонзиллэктомия) необходимо и после 2-3 безуспешных курсов консервативной терапии.
Методы лечения хронического тонзиллита
- Консервативное лечение — это промывание лакун небных миндалин. Вымывание казеозных пробок бывает механическое (при помощи шприца) и вакуумное. По последним данным, вакуумная аспирация хороша только на первом этапе. Она вытягивает все пробки. Однако через некоторое время лакуны миндалин «разбиваются». В результате, в будущем пробки образуются еще больше и чаще. Механическое промывание лакуны не «разбивает». Курс длится от 3 до 5 процедур. Предпочтительно делать его после результата мазка на микрофлору.
- Введение антисептических препаратов в небные миндалины.
- Антисептические препараты.
- Иммуномодулирующая терапия.
- Физиотерапевтическое лечение.
Ранее практиковалось введение парафиновых препаратов (запечатывание), сейчас от этого отошли.
— Еще один метод лечения — криптолиз лакун небных миндалин (лакунотомия) при помощи радиоволнового аппарата.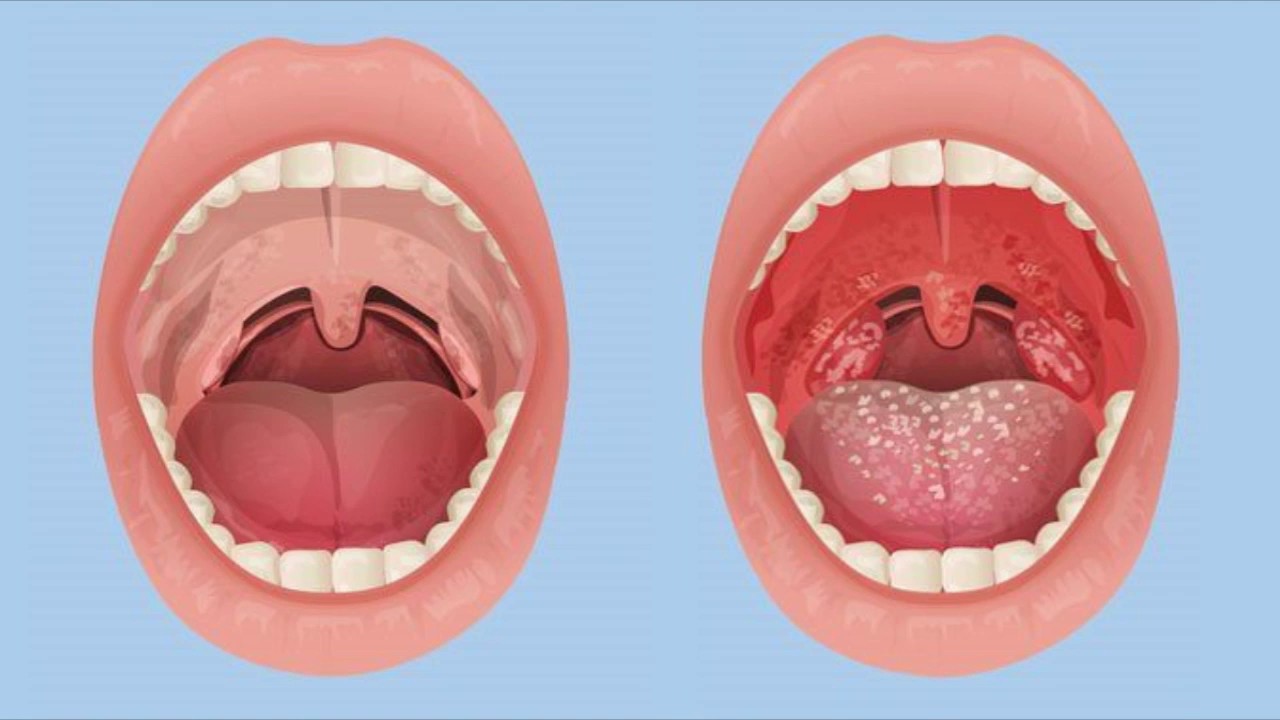 Выполняется после курса промывания. Миндалины при этом не удаляются. При криптолизе происходит выпаривание тканей небных миндалин, их стерилизация и запаивание. Увеличенные и рыхлые небные миндалины уменьшаются в размерах, и белые казеозные пробки не образуются, в среднем, 5 лет. Процедура безболезненна и не сопровождается дискомфортом для пациента. Манипуляция выполняется один раз в 3 недели, их количество — до 5 процедур.
Выполняется после курса промывания. Миндалины при этом не удаляются. При криптолизе происходит выпаривание тканей небных миндалин, их стерилизация и запаивание. Увеличенные и рыхлые небные миндалины уменьшаются в размерах, и белые казеозные пробки не образуются, в среднем, 5 лет. Процедура безболезненна и не сопровождается дискомфортом для пациента. Манипуляция выполняется один раз в 3 недели, их количество — до 5 процедур.
Хирургическое лечение (удаление миндалин) назначается пациенту в тех случаях, когда миндалины не выполняют свою функцию. Это можно понять лишь по результатам анализов, которые описаны чуть выше.
Меры профилактики
Здоровый образ жизни, своевременная санация полости носа и рта. Не следует также пренебрегать занятиями спортом и правильным питанием с введением в рацион витаминов. Будьте здоровы!
Записывайтесь на УЗИ лимфатических узлов шеи.
Будем рады видеть Вас у нас на приеме!
Сотрудники инфоцентра медицинского центра «АРС ВАЛЕО» всегда с готовностью ответят на ваши вопросы и помогут подобрать наиболее удобное для Вас время визита.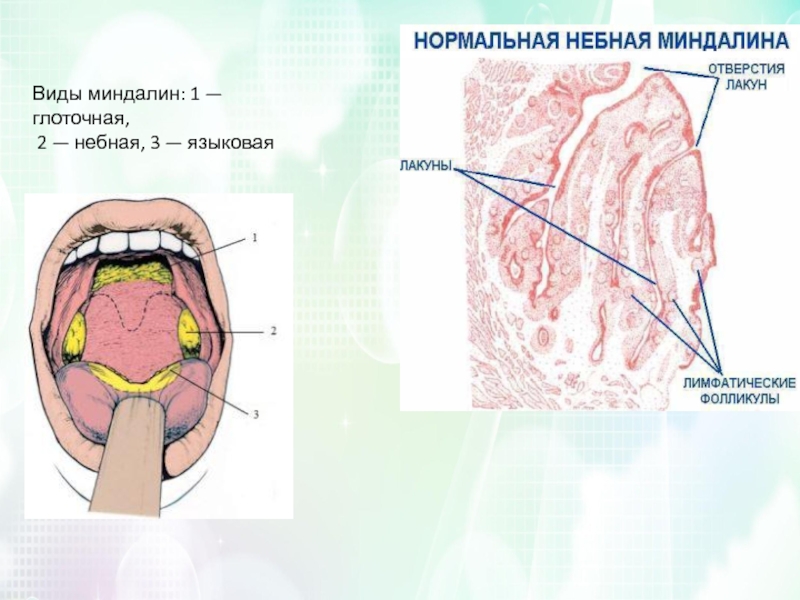
Записаться на прием, а также получить подробную информацию о услугах нашего медицинского центра, Вы всегда можете по указанным номерам телефонов:
+375 17 328-38-83 (город)
+375 29 660-38-83 (Velcom)
+375 29 766-38-83 (МТС)
Изображение, определение, расположение и проблемы
Источник изображения
© 2015 WebMD, LLC. Все права защищены.
Миндалины (небные миндалины) представляют собой пару образований мягких тканей, расположенных в задней части глотки (глотки). Каждая миндалина состоит из ткани, похожей на лимфатические узлы, покрытой розовой слизистой оболочкой (как на прилегающей слизистой оболочке рта). Через слизистую оболочку каждой миндалины проходят ямки, называемые криптами.
Миндалины являются частью лимфатической системы, которая помогает бороться с инфекциями.Однако удаление миндалин не увеличивает восприимчивость к инфекции. Миндалины сильно различаются по размеру и опухают в ответ на инфекцию.
Состояние миндалин
- Острый тонзиллит: бактерии или вирус поражают миндалины, вызывая отек и боль в горле. На миндалинах может появиться серый или белый налет (экссудат).
- Хронический тонзиллит: стойкая инфекция миндалин, иногда в результате повторяющихся эпизодов острого тонзиллита.
- Перитонзиллярный абсцесс: инфекция создает гнойный карман рядом с миндалиной, выталкивая его в противоположную сторону.Перитонзиллярные абсцессы необходимо срочно дренировать.
- Острый мононуклеоз: обычно вызываемый вирусом Эпштейна-Барра, «мононуклеоз» вызывает сильную опухоль миндалин, жар, боль в горле, сыпь и усталость.
- Стрептококковая инфекция в горле: Streptococcus , бактерия, поражает миндалины и горло. Лихорадка и боль в шее часто сопровождают боль в горле.
- Увеличенные (гипертрофические) миндалины: большие миндалины уменьшают размер дыхательных путей, повышая вероятность храпа или апноэ во сне.
- Тонзилолиты (камни миндалин).
 Камни миндалин или тонзилолиты образуются, когда захваченный мусор затвердевает или кальцифицируется.
Камни миндалин или тонзилолиты образуются, когда захваченный мусор затвердевает или кальцифицируется.
Тесты на миндалинах
- Мазок из горла (глотки): врач протирает ватным тампоном миндалины и горло и отправляет тампон на анализы. Обычно это делается для проверки на наличие таких бактерий, как стрептококк .
- Тест с моноспотом: анализ крови может обнаружить определенные антитела, что может помочь подтвердить, что симптомы у человека вызваны мононуклеозом.
- Антитела к вирусу Эпштейна-Барра: Если тест на моноспотом дает отрицательный результат, антитела против EBV могут помочь диагностировать мононуклеоз.
Лечение миндалин
В чем разница между миндалинами и лимфатическими узлами
Основное отличие между миндалинами и лимфатическими узлами заключается в том, что миндалин представляют собой большие массы лимфоидной ткани, обнаруженные в стенках глотки и носоглотки, а также у основания языка, тогда как лимфатические узлы представляют собой небольшие образования сливных лимфоидных фолликулов.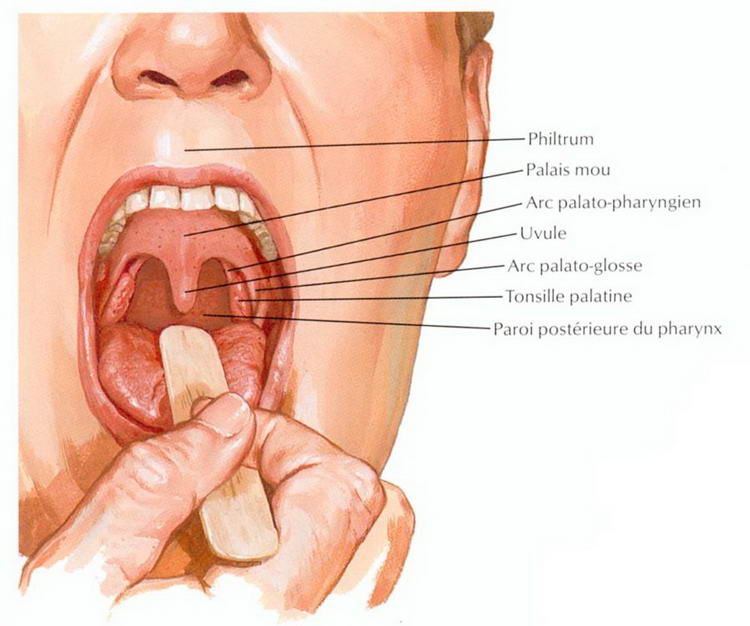 по лимфатическим сосудам. Кроме того, миндалины обычно представляют собой неинкапсулированную лимфоидную ткань, тогда как лимфатические узлы представляют собой инкапсулированную лимфоидную ткань.
по лимфатическим сосудам. Кроме того, миндалины обычно представляют собой неинкапсулированную лимфоидную ткань, тогда как лимфатические узлы представляют собой инкапсулированную лимфоидную ткань.
Миндалины и лимфатические узлы — это два типа вторичных лимфоидных органов, которые обеспечивают функциональную специализацию лимфоцитов.
Основные зоны покрытия
1. Что такое миндалины
— Определение, структура, функция
2. Что такое лимфатические узлы
— Определение, структура, функция
3. Каковы сходства между миндалинами и лимфатическими узлами
— Обзор общих характеристик
4.В чем разница между миндалинами и лимфатическими узлами
— Сравнение основных различий
Ключевые термины
Антигены, лимфатические узлы, лимфоидная ткань, связанная со слизистой оболочкой (MALT), вторичные лимфоидные органы, T- и B-лимфоциты, миндалины
Что такое миндалины
Миндалины представляют собой большие неинкапсулированные или частично инкапсулированные образования вторичной лимфоидной ткани. Они лежат в стенках глотки и носоглотки и у основания языка.Это один из трех типов лимфоидной ткани, связанной со слизистой оболочкой (MALT), в то время как два других типа представляют собой пятна Пейера и аппендикс. Здесь MATL представляет собой небольшую концентрацию лимфоидной ткани, обнаруженную в подслизистых оболочках, включая слюнные железы, оральный проход, желудочно-кишечный тракт, носоглоточный тракт, легкие, щитовидную железу, грудь, глаза и кожу
Они лежат в стенках глотки и носоглотки и у основания языка.Это один из трех типов лимфоидной ткани, связанной со слизистой оболочкой (MALT), в то время как два других типа представляют собой пятна Пейера и аппендикс. Здесь MATL представляет собой небольшую концентрацию лимфоидной ткани, обнаруженную в подслизистых оболочках, включая слюнные железы, оральный проход, желудочно-кишечный тракт, носоглоточный тракт, легкие, щитовидную железу, грудь, глаза и кожу
Рисунок 1: Миндалины
Кроме того, основная функция миндалин — фильтровать тканевую жидкость для захвата антигенов.Кроме того, многослойный плоский эпителий выстилает просветную поверхность миндалин. Под эпителием находится множество лимфоидных фолликулов с зародышевыми центрами, как в лимфатических узлах. Здесь макрофаги получают фагоцитируемые патогены эпителиальными клетками. Макрофаги представляют антигены патогенов неспециализированным лимфоцитам, активируя их. Эти активированные клетки также локально секретируют антитела IgA.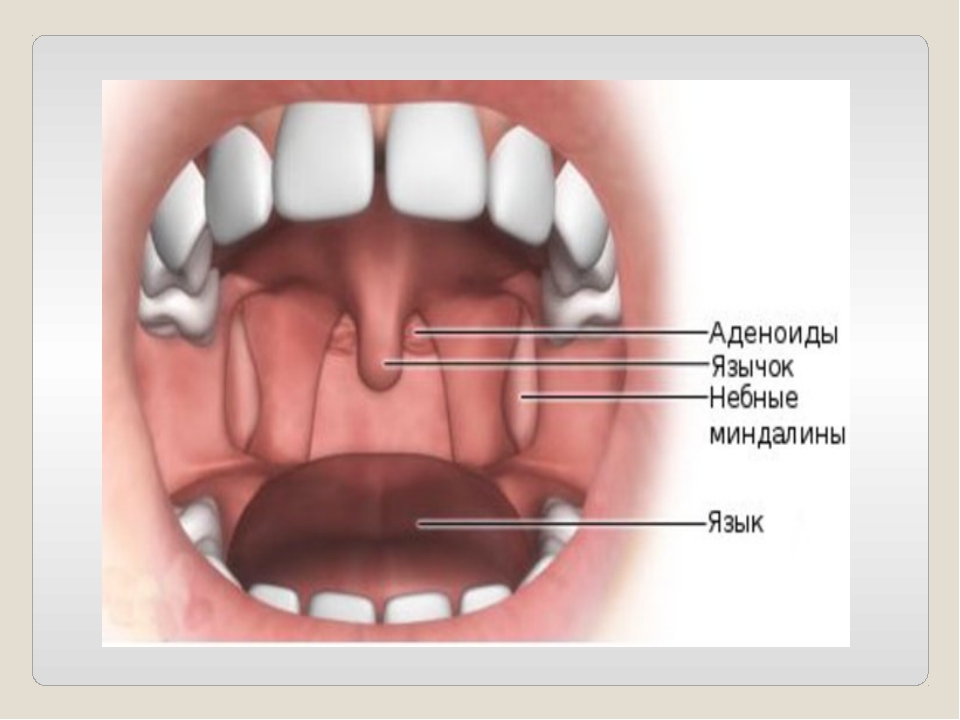
Что такое лимфатические узлы
Лимфатические узлы — это бобовидные органы, расположенные вдоль лимфатических сосудов.В организме человека встречается около 100-200 лимфатических узлов. Большинство лимфатических узлов находятся в области шеи, грудной клетки, брюшной полости и таза. Кроме того, это разновидность небольшого СОЛА диаметром около 1 мм. Примечательно, что лимфатические узлы — это инкапсулированные органы, покрытые плотной соединительной тканью. Эти органы также содержат капсульные отростки соединительной ткани, называемые трабекулами, которые поддерживают кровеносные сосуды, входящие в лимфатический узел.
Рисунок 2: Структура лимфатического узла
Кроме того, лимфа входит в лимфатический узел через афферентные лимфатические сосуды, а покидает лимфатический узел через эфферентные лимфатические сосуды.Основная функция лимфатических узлов заключается в фильтрации патогенов, антигенпрезентирующих клеток, растворимых антигенов и небольшого количества В-клеток из лимфы. Также лимфатические узлы содержат Т- и В-лимфоциты, плазматические клетки, макрофаги и антитела. Здесь Т- и В-лимфоциты контактируют с антигенами и становятся функционально специализированными, чтобы вызывать иммунный ответ, специфичный к антигену.
Также лимфатические узлы содержат Т- и В-лимфоциты, плазматические клетки, макрофаги и антитела. Здесь Т- и В-лимфоциты контактируют с антигенами и становятся функционально специализированными, чтобы вызывать иммунный ответ, специфичный к антигену.
Сходства между миндалинами и лимфатическими узлами
- Миндалины и лимфатические узлы — это два типа вторичных лимфоидных органов.
- Кроме того, оба являются двумя типами лимфоидной ткани, связанной со слизистой оболочкой (MALT).
- Более того, они содержат макрофаги.
- Более того, оба позволяют функциональную специализацию как Т-, так и В-лимфоцитов, вступая в контакт с антигенами.
- Кроме того, оба органа позволяют лимфоцитам контактировать с антигенами, фильтруя внеклеточные жидкости.
Разница между миндалинами и лимфатическими узлами
Определение
Миндалины относятся к любому из двух образований лимфоидной ткани в горле, по одному на каждой стороне корня языка, в то время как лимфатические узлы относятся к каждому из множества небольших опухолей в лимфатической системе, где лимфоидная фильтрация и лимфоциты сформирован.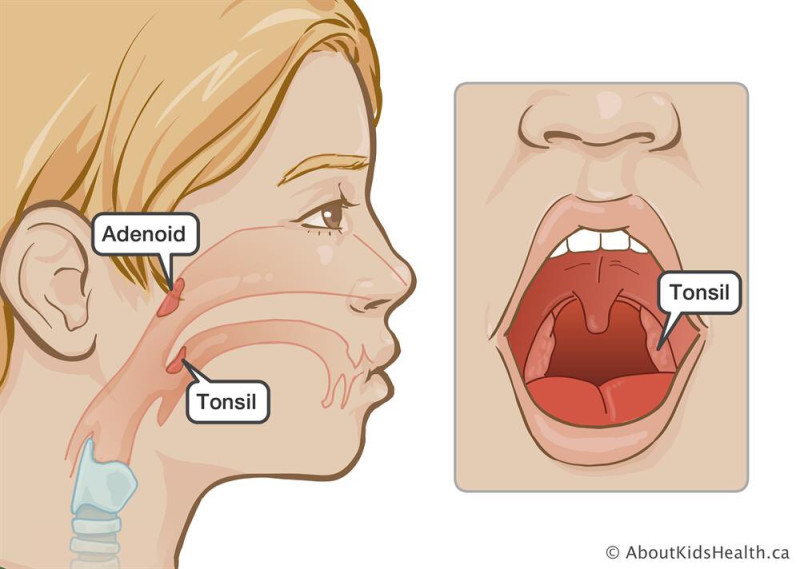 В этом главное отличие миндалин от лимфатических узлов.
В этом главное отличие миндалин от лимфатических узлов.
Тип СОЛОВА
Кроме того, еще одно различие между миндалинами и лимфатическими узлами состоит в том, что миндалины представляют собой большие массы MALT, а лимфатические узлы — это небольшие массы MALT, диаметр которых меньше 1 мм.
происхождение
Кроме того, миндалины располагаются в стенках глотки и носоглотки и у основания языка, а лимфатические узлы расположены вдоль лимфатических сосудов.
Инкапсуляция
Также миндалины представляют собой неинкапсулированную или частично инкапсулированную лимфоидную ткань, тогда как лимфатические узлы представляют собой инкапсулированную лимфоидную ткань.Это еще одно различие между миндалинами и лимфатическими узлами.
Тип фильтруемой внеклеточной жидкости
Наконец, миндалины фильтруют тканевую жидкость, а лимфатические узлы фильтруют лимфу.
Заключение
Миндалины — это большие массы СЛАВА, которые лежат в стенках глотки и носоглотки, а также у основания языка. Они фильтруют тканевую жидкость для сбора антигенов. Для сравнения, лимфатические узлы — это небольшие образования MALT, которые возникают вдоль лимфатической системы. Следовательно, они фильтруют лимфу для сбора антигенов.И миндалины, и лимфатические узлы представляют собой два типа вторичной лимфоидной ткани, которые позволяют функциональную специализацию лимфоцитов, заставляя их контактировать с фильтрованными антигенами. Однако основное различие между миндалинами и лимфатическими узлами заключается в размере, расположении и типе внеклеточной жидкости, которую они фильтруют для захвата антигенов.
Они фильтруют тканевую жидкость для сбора антигенов. Для сравнения, лимфатические узлы — это небольшие образования MALT, которые возникают вдоль лимфатической системы. Следовательно, они фильтруют лимфу для сбора антигенов.И миндалины, и лимфатические узлы представляют собой два типа вторичной лимфоидной ткани, которые позволяют функциональную специализацию лимфоцитов, заставляя их контактировать с фильтрованными антигенами. Однако основное различие между миндалинами и лимфатическими узлами заключается в размере, расположении и типе внеклеточной жидкости, которую они фильтруют для захвата антигенов.
Ссылки:
1. Peckham, Michelle, et al. «Руководство по гистологии Лидса». Руководство по гистологии, 1 января 1970 г., доступно здесь
2. Peckham, Michelle, et al.«Руководство по гистологии Лидса». Руководство по гистологии, 1 января 1970 г., доступно здесь
Изображение предоставлено:
1. «Blausen 0859 Миндалины и аденоиды» Брюс Блаус. При использовании этого изображения во внешних источниках его можно цитировать как: Blausen.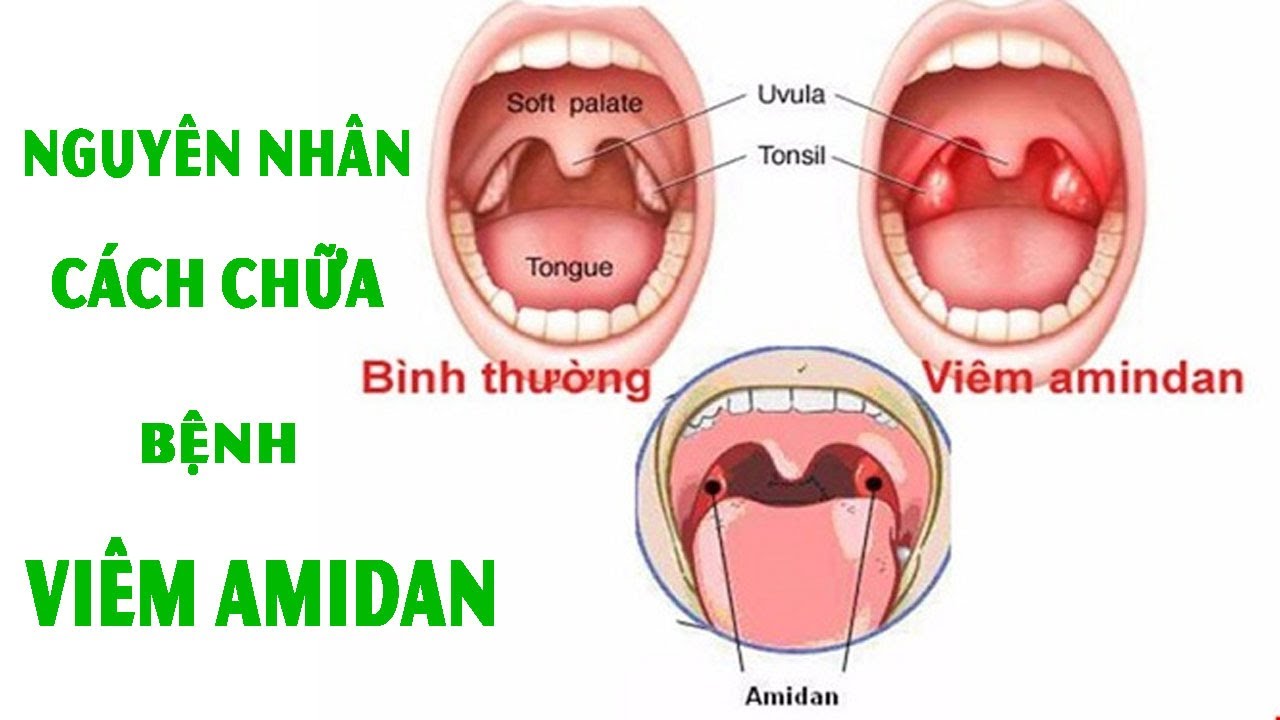 com staff (2014). «Медицинская галерея Blausen Medical 2014». WikiJournal of Medicine 1 (2). DOI: 10.15347 / wjm / 2014.010. ISSN 2002-4436. — Собственная работа (CC BY 3.0) через Commons Wikimedia
com staff (2014). «Медицинская галерея Blausen Medical 2014». WikiJournal of Medicine 1 (2). DOI: 10.15347 / wjm / 2014.010. ISSN 2002-4436. — Собственная работа (CC BY 3.0) через Commons Wikimedia
2. «Лимфатический узел» Автор Garland Science 2008 — Imuunobiology, 7-е (CC BY-SA 4.0) через Commons Wikimedia
Другие лимфоидные органы | Безграничная анатомия и физиология
Тимус
Тимус — это специализированный орган, который «обучает» Т-клетки или Т-лимфоциты, которые являются частью адаптивной иммунной системы.
Цели обучения
Опишите структуру, расположение и роль тимуса в иммунной системе.
Основные выводы
Ключевые моменты
- Каждая Т-клетка специализируется на атаке разных антигенов, но те, которые атакуют аутоантигены, разрушаются тимусом во время процессов отбора при пролиферации и созревании лимфоцитов.
- Орган увеличивается в размерах в детстве, атрофируется в период полового созревания и обычно замещается жиром.
 Остаточный Т-лимфопоэз продолжается и в зрелом возрасте.
Остаточный Т-лимфопоэз продолжается и в зрелом возрасте. - Тимус состоит из двух идентичных долей в верхней части грудной клетки. Его основными компонентами являются кора, которая является местом созревания лимфоцитов, и продолговатый мозг, соединяющий вилочковую железу с венозным кровообращением.
- Одна из наиболее важных функций вилочковой железы — поддержание центральной толерантности, которая предотвращает возникновение аутоиммунных заболеваний.
- Т-клетки образуются в костном мозге и перемещаются в тимус для созревания.
Ключевые термины
- тимус : Железа без протока, состоящая в основном из первичной лимфатической ткани. Он играет важную роль в развитии иммунной системы и производит лимфоциты.
- Центральная толерантность : способность Т-клеток избегать восприятия нормальных молекул хозяина как чужеродных антигенов.
- Т-лимфоциты : Эти клетки, также называемые Т-лимфоцитами, принадлежат к группе белых кровяных телец, известных как лимфоциты, и играют центральную роль в клеточном иммунитете.

Примеры
Тимэктомия, хирургическое удаление вилочковой железы, чаще всего выполняется для доступа к сердцу при операциях по исправлению врожденных пороков сердца, выполняемых в неонатальном периоде. У новорожденных относительный размер вилочковой железы затрудняет хирургический доступ к сердцу. Удивительно, но удаление тимуса не приводит к иммунодефициту Т-клеток. Это связано с тем, что достаточное количество Т-клеток генерируется во время жизни плода до его рождения. Эти Т-клетки являются долгоживущими и могут размножаться путем гомеостатической пролиферации на протяжении всей жизни пациента.Однако есть данные о преждевременном старении иммунной системы у пациентов, перенесших тимэктомию в раннем детстве.
Тимус — это специализированный орган иммунной системы. Он состоит из первичной лимфоидной ткани, которая обеспечивает место для образования и созревания Т-лимфоцитов, критических клеток адаптивной иммунной системы.
Строение тимуса
Тимус розовато-серого цвета, мягкий, на поверхности дольчатый. Этот орган увеличивается в размерах в детстве и в подростковом возрасте и начинает атрофироваться в период полового созревания из-за гормональных изменений.После полового созревания вилочковая железа с возрастом быстро сжимается, в конечном итоге становится почти неотличимой от окружающей жировой ткани.
Этот орган увеличивается в размерах в детстве и в подростковом возрасте и начинает атрофироваться в период полового созревания из-за гормональных изменений.После полового созревания вилочковая железа с возрастом быстро сжимается, в конечном итоге становится почти неотличимой от окружающей жировой ткани.
Тимус состоит из двух боковых долей, расположенных в тесном контакте по средней линии, расположенных частично в грудной клетке и лежащих в груди под шеей. Две доли немного отличаются по размеру, могут быть объединены или разделены, а также могут быть разбиты на более мелкие доли. Он покрыт капсулой из соединительной ткани, которая обеспечивает структурную поддержку.
Гистологически тимус содержит зрелые лимфоциты, незрелые лимфоциты и строму, а ткани долек состоят из внутреннего мозгового вещества и внешней коры.Кора и продолговатый мозг играют разные роли в развитии Т-клеток. Кора головного мозга является местом генерации и пролиферации Т-клеток, в то время как мозговое вещество соединяется с венозным кровотоком и позволяет транспортировать зрелые неактивные Т-клетки к лимфатическим узлам и незрелые Т-клетки из ткани костного мозга в кору тимуса для пролиферации и созревание.
Функция тимуса
Тимус : Тимус является местом генерации и созревания Т-клеток.
Тимус обеспечивает среду для созревания и размножения Т-клеток, этот процесс называется лимфопоэзом. Во-первых, незрелые Т-клетки, образующиеся в костном мозге, перемещаются в ткани коры тимуса через кровоток. Затем незрелые Т-клетки подвергаются пролиферативной экспансии, при которой они подвергаются воздействию факторов роста и образуются рецепторы антигенов. Затем Т-клетки сортируются по вилочковой железе, так что выживают только Т-клетки, которые экспрессируют Т-клеточные рецепторы (TcR) и могут связываться с чужеродными молекулами MHC.Выжившие клетки не будут принимать собственные молекулы за антигены. Только 2-4% Т-клеток выживают при таком процессе сортировки. Тимус наиболее активен в раннем возрасте для создания большого резервуара Т-клеток. Хотя удаление вилочковой железы в детстве вызывает тяжелый иммунодефицит, в более позднем возрасте это не проблема из-за увеличения активности вилочковой железы в раннем возрасте.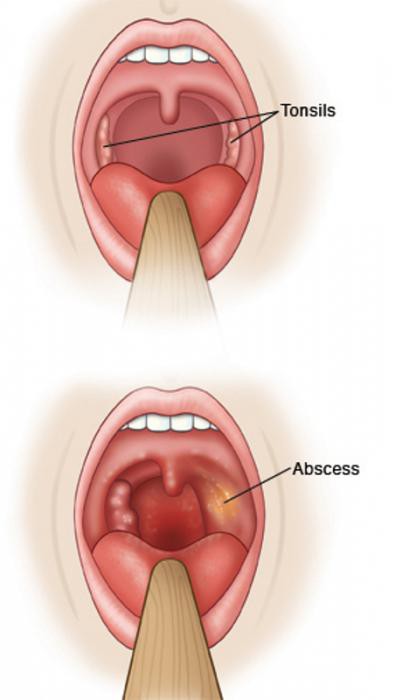
Центральная толерантность — еще одна функция тимуса. Аутоиммунные заболевания возникают, когда теряется центральная толерантность, что заставляет лимфоциты распознавать молекулы хозяина как антигены и атаковать их, даже если в остальном эти ткани функционируют нормально.Тимус сортирует Т-клетки, так что они будут неактивны по отношению к молекулам хозяина, хотя иногда некоторые Т-клетки уклоняются от этого процесса сортировки и могут инициировать аутоиммунное заболевание. Хотя вилочковая железа в основном эффективна для предотвращения этого явления, люди с определенными генетическими характеристиками (такими как измененные комплексы MHC) могут иметь больше шансов на развитие аутоиммунных заболеваний с небольшим количеством Т-клеток, которые не отбираются должным образом вилочковой железой.
Селезенка
Селезенка, как и большой лимфатический узел, действует прежде всего как фильтр крови в системе мононуклеарных фагоцитов иммунной системы.
Цели обучения
Опишите роль селезенки в фильтрации и хранении красных кровяных телец
Основные выводы
Ключевые моменты
- Основная функция селезенки — отфильтровывать старые клетки крови из кровотока.

- Структурно селезенка похожа на массивный лимфатический узел; однако он фильтрует кровь, а не лимфу, и поэтому содержит только эфферентные лимфатические сосуды.
- Красная пульпа механически фильтрует старую кровь, используя активность макрофагов.Белая мякоть отвечает за активный иммунный ответ, синтезируя антитела.
- Селезенка удаляет некоторые бактерии из кровотока, особенно те, которые вызывают пневмонию.
- Селезенка содержит лишнюю кровь, которая может помочь при гиповолемическом шоке.
- Выживание возможно при удалении селезенки, поскольку лимфатические узлы и печень могут выполнять большинство одинаковых функций.
Ключевые термины
- селезенка : Сосудистая железа без протока, которая разрушает старые эритроциты, удаляет мусор из кровотока, действует как резервуар крови и производит лимфоциты.
- белая пульпа : Часть селезенки, в которой лимфоциты поддерживаются так же, как и в лимфатических узлах.

- красная пульпа : участок фильтрации крови в селезенке.
Примеры
Выживание возможно без селезенки. Однако ретроспективные эпидемиологические исследования ветеранов Второй мировой войны показали, что те, кому удалили селезенку на поле боя, продемонстрировали значительный риск смертности от пневмонии и значительное превышение смертности от ишемической болезни сердца, но не от других состояний.
Селезенка — это самый крупный отдельный орган лимфатической системы. По своей структуре он похож на крупный лимфатический узел, но действует в первую очередь как фильтр крови. Несмотря на эту важную функцию, после удаления возможен здоровый образ жизни. Селезенка играет важную роль в отношении красных кровяных телец и иммунной системы.
Структура селезенки
Селезенка расположена в левом верхнем квадранте живота. Он похож на увеличенный лимфатический узел, но немного сложнее.Селезенка состоит из двух различных типов тканей:
- Красная пульпа — это место фильтрации крови в селезенке.
 Он состоит из соединительной ткани, называемой пуповиной Бильрота, которая может наполняться кровью и содержит множество макрофагов.
Он состоит из соединительной ткани, называемой пуповиной Бильрота, которая может наполняться кровью и содержит множество макрофагов. - Белая пульпа — это вторичная лимфоидная ткань, похожая на ткань аденоидных миндалин. Они содержат большое количество лимфоцитов и антигенпредставляющих клеток.
В отличие от лимфатических узлов, селезенка имеет только эфферентные лимфатические сосуды, потому что она фильтрует только кровь, а не лимфатическую жидкость.Селезеночная артерия формирует основное кровоснабжение. Селезенка уникальна в том, что касается ее развития в кишечнике, потому что она происходит из мезенхимальной ткани, а не из ткани энтодермы во время эмбрионального развития. Тем не менее, он по-прежнему имеет такое же кровоснабжение, что и органы передней кишки в брюшной полости.
Функция селезенки
Селезенка : На этой диаграмме селезенки показаны вена, артерия, белая пульпа, красная пульпа и капсула.
Основная функция селезенки — фильтрация крови. Клетки крови имеют продолжительность жизни примерно 120 дней. Когда кровь проходит через красную пульпу селезенки, здоровые клетки крови легко проходят, в то время как более старые эритроциты улавливаются фагоцитируемыми макрофагами внутри. Макрофаги также удаляют патогены, денатурированный гемоглобин и другие клеточные остатки. Железо из старого или поврежденного гемоглобина в крови отфильтровывается и отправляется в печень для создания новых красных кровяных телец. Антигены также фильтруются красной пульпой, которая может быть представлена наивным лимфоцитам в белой пульпе селезенки.Это стимулирует тот же тип адаптивного иммунного ответа, который возникает в лимфатических узлах.
Клетки крови имеют продолжительность жизни примерно 120 дней. Когда кровь проходит через красную пульпу селезенки, здоровые клетки крови легко проходят, в то время как более старые эритроциты улавливаются фагоцитируемыми макрофагами внутри. Макрофаги также удаляют патогены, денатурированный гемоглобин и другие клеточные остатки. Железо из старого или поврежденного гемоглобина в крови отфильтровывается и отправляется в печень для создания новых красных кровяных телец. Антигены также фильтруются красной пульпой, которая может быть представлена наивным лимфоцитам в белой пульпе селезенки.Это стимулирует тот же тип адаптивного иммунного ответа, который возникает в лимфатических узлах.
Селезенка также важна для образования новых красных кровяных телец на ранних этапах эмбрионального развития, но эта функция прекращается после рождения. Селезенка также может функционировать как резервуар крови и тромбоцитов во время гиповолемического шока, который возникает, когда общая перфузия тканей падает из-за сильного обезвоживания или сильного кровотечения или кровоизлияния. Во время гиповолемического шока селезенка может выделять до чашки лишней крови, чтобы облегчить осложнения потери жидкости.
Во время гиповолемического шока селезенка может выделять до чашки лишней крови, чтобы облегчить осложнения потери жидкости.
Селезенка часто удаляется хирургическим путем, если она повреждена или инфицирована. Это вызывает умеренное увеличение количества циркулирующих лейкоцитов и тромбоцитов, снижение чувствительности к некоторым вакцинам и повышение восприимчивости к инфекции, вызываемой бактериями и простейшими. В частности, существует повышенный риск заражения грамотрицательными бактериями, вызывающими пневмонию. Помимо этих повышенных рисков, потеря селезенки не вызывает серьезного нарушения иммунной системы, и большинство людей по-прежнему будут жить нормальной и здоровой жизнью, потому что лимфатические узлы и печень выполняют те же функции, что и селезенка.В частности, людям со спленомегалией (увеличенная селезенка, которая может разорваться) или раком селезенки, как правило, лучше жить без селезенки, чем жить с риском сильного кровотечения из разорванной селезенки или множества симптомов, вызванных раком селезенки и его метастазами.
Миндалины
Миндалины являются одной из первых линий защиты иммунной системы от попадания внутрь или вдыхания чужеродных патогенов.
Цели обучения
Опишите роль миндалин в иммунной системе
Основные выводы
Ключевые моменты
- Четыре набора миндалин — это аденоиды, небные миндалины, трубные миндалины и язычные миндалины.
- Миндалины состоят из эпителиальной ткани с узкими складками, называемыми криптами, вторичной лимфоидной ткани, содержащей лимфоциты, и М-клеток, которые захватывают антигены в дыхательных путях.
- Миндалины имеют тенденцию к достижению наибольшего размера в период полового созревания, а затем постепенно атрофируются.
- Миндалины могут увеличиваться или воспаляться, и их можно удалить хирургическим путем при тонзиллэктомии. Хроническое воспаление миндалин может привести к увеличению их клеток (гипертрофии).
- Увеличенные миндалины могут затруднять дыхание и препятствовать оттоку слизи из глотки.

- Пациенты, перенесшие тонзиллэктомию, не демонстрируют значительных долгосрочных различий в функции иммунной системы, хотя незначительные изменения в уровнях иммунных клеток и антител все же происходят.
Ключевые термины
- тонзиллит : Воспаление миндалин.
- тонзиллэктомия : хирургическое удаление миндалин, особенно небных миндалин. Часто сопровождается аденоидэктомией.
- плоскоклеточный рак : рак плоскоклеточной эпителиальной ткани.
- Миндалины : Парные образования вторичной лимфоидной ткани и эпителиальной ткани, обнаруженные в глотке.
Миндалины — это небольшие образования вторичной лимфоидной ткани, расположенные в глотке. Они функционируют аналогично другим типам вторичных лимфоидных органов, а также захватывают антигены патогенов дыхательных путей.
Расположение и структура миндалин
Внутри глотки расположены четыре пары миндалин.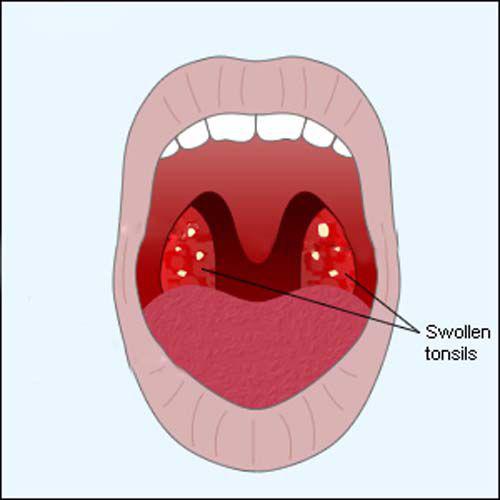 Они функционируют аналогично, но имеют несколько структурных отличий.
Они функционируют аналогично, но имеют несколько структурных отличий.
- Аденоиды расположены в стенке носоглотки.
- Небные миндалины расположены по бокам ротоглотки.
- Трубные миндалины расположены в стенке носоглотки возле входа в каждую евстахиеву трубу.
- Язычные миндалины расположены за языком.
Миндалины состоят из вторичной лимфоидной ткани и покрыты эпителием, характерным для той части тела, где они расположены.Например, аденоиды и трубные миндалины покрыты реснитчатым псевдостратифицированным столбчатым эпителием носоглотки, в то время как небные и язычные миндалины состоят из некератинизированного многослойного плоского эпителия ротоглотки. Миндалины также содержат очень глубокие и узкие складки в тканях, называемые криптами. Как и вилочковая железа, миндалины достигают наибольшего размера в период полового созревания, а затем постепенно атрофируются.
Функция миндалин
Миндалины : Небные миндалины видны слева и справа в задней части глотки.
Миндалины в первую очередь способствуют адаптивным иммунным ответам в верхних дыхательных путях, что является одним из наиболее распространенных путей проникновения патогенов в организм. В некотором смысле миндалины — это «первая линия защиты» от потенциальных респираторных патогенов. Они содержат специализированные М-клетки, которые собирают антигены, вырабатываемые патогенами дыхательных путей. Вторичная лимфоидная ткань в миндалинах функционирует так же, как и ткань того же типа в лимфатических узлах. Захваченные антигены представляются В- и Т-клеткам в миндалинах, затем В-клетки мигрируют к зародышевым центрам в миндалинах, когда инициируется адаптивный иммунный ответ.Кроме того, существуют данные, свидетельствующие о том, что миндалины могут играть роль в созревании и развитии Т-клеток, как и вилочковая железа, но необходимы дополнительные исследования.
Удаление миндалин (тонзиллэктомия) — обычная процедура для лечения опухших и инфицированных лимфатических узлов (тонзиллита).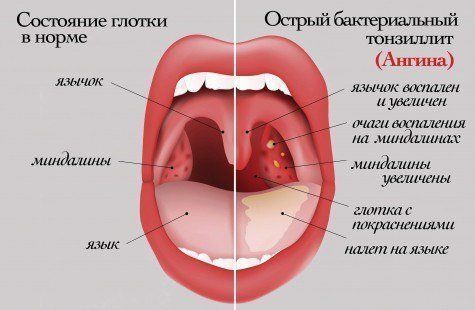 Это не вызывает ослабления иммунной функции. Хроническая инфекция аденоидов может вызвать гипертрофию аденоидов, увеличение размера клеток в результате повторного повреждения. Увеличенные миндалины могут затруднить дыхание и нарушить нормальный дренаж слизи из глотки, поэтому в таких случаях рекомендуется их удаление.Плоскоклеточная карцинома (эпителиальная опухоль) и лимфома (опухоль лимфоцитов) также могут развиваться в ткани миндалин, и их удаление является ключевым методом лечения. Эпидемиологические исследования не показывают значительного изменения функции иммунной системы у тех, у кого была удалена тонзиллэктомия, но наблюдались незначительные увеличения уровней вспомогательных Т-клеток и незначительное снижение уровней IgA (антител, продуцируемых В-клетками).
Это не вызывает ослабления иммунной функции. Хроническая инфекция аденоидов может вызвать гипертрофию аденоидов, увеличение размера клеток в результате повторного повреждения. Увеличенные миндалины могут затруднить дыхание и нарушить нормальный дренаж слизи из глотки, поэтому в таких случаях рекомендуется их удаление.Плоскоклеточная карцинома (эпителиальная опухоль) и лимфома (опухоль лимфоцитов) также могут развиваться в ткани миндалин, и их удаление является ключевым методом лечения. Эпидемиологические исследования не показывают значительного изменения функции иммунной системы у тех, у кого была удалена тонзиллэктомия, но наблюдались незначительные увеличения уровней вспомогательных Т-клеток и незначительное снижение уровней IgA (антител, продуцируемых В-клетками).
Миндалины и аденоиды — Fairbanks ENT
Миндалины и аденоиды являются первой линией защиты организма как частью иммунной системы.Они «пробуют» бактерии и вирусы, которые попадают в организм через рот или нос, но иногда заражаются.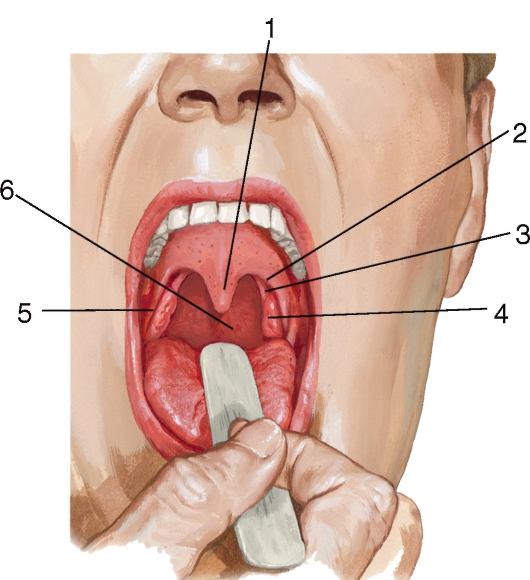 Иногда они становятся скорее обузой, чем активом, и даже могут вызывать обструкцию дыхательных путей или повторные бактериальные инфекции. Ваш специалист по уху, носу и горлу (ЛОР) может предложить лучшие варианты лечения.
Иногда они становятся скорее обузой, чем активом, и даже могут вызывать обструкцию дыхательных путей или повторные бактериальные инфекции. Ваш специалист по уху, носу и горлу (ЛОР) может предложить лучшие варианты лечения.
Что такое миндалины и аденоиды?
Миндалины и аденоиды похожи на лимфатические узлы или «железы» в области шеи, паха и подмышек. Миндалины — это две круглые шишки в задней части горла.Аденоиды расположены высоко в горле за носом и у неба (мягкое небо) и не видны через рот или нос без специальных инструментов.
Что влияет на миндалины и аденоиды?
Двумя наиболее частыми проблемами, поражающими миндалины и аденоиды, являются повторяющиеся инфекции носа и горла и значительное увеличение, вызывающее заложенность носа и / или проблемы с дыханием, глотанием и сном.
Абсцессы вокруг миндалин, хронический тонзиллит и инфекции небольших карманов в миндалинах, которые производят белые отложения с неприятным запахом, также могут поражать миндалины и аденоиды, вызывая их болезненность и опухоль.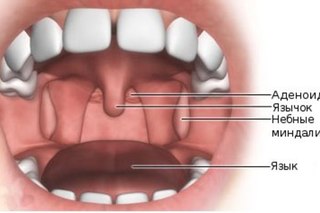 Рак миндалин встречается редко, но требует ранней диагностики и активного лечения.
Рак миндалин встречается редко, но требует ранней диагностики и активного лечения.
Когда мне следует обратиться к врачу?
Вам следует обратиться к врачу, если вы или ваш ребенок испытываете общие симптомы инфицированных или увеличенных миндалин или аденоидов.
Ваш врач спросит о проблемах с ухом, носом и горлом, а также осмотрит голову и шею. Он или она может использовать небольшое зеркало или приспособление с гибкой подсветкой, чтобы увидеть эти области.
Другие методы, используемые для проверки миндалин и аденоидов:
- История болезни
- Медицинский осмотр
- Посев из горла / тесты на стрептококк — полезны для определения инфекций в горле
- Рентгеновские снимки — помогают определить размер и форму аденоидов
- Анализы крови — полезны при диагностике таких инфекций, как мононуклеоз
- Исследование сна или полисомнограмма, полезная для определения того, возникает ли нарушение сна из-за больших миндалин и аденоидов.

Тонзиллит и его симптомы
Тонзиллит — это инфекция миндалин. Один из признаков — отек миндалин. Другие симптомы:
- Миндалины красные, чем обычно
- Белый или желтый налет на миндалинах
- Незначительное изменение голоса из-за отека
- Боль в горле, иногда сопровождающаяся болью в ушах.
- Дискомфортное или болезненное глотание
- Увеличение лимфатических узлов (желез) на шее
- Лихорадка
- Неприятный запах изо рта
Увеличенные миндалины и / или аденоиды и их симптомы
Если у вас или вашего ребенка увеличены аденоиды, может быть трудно дышать через нос.Если миндалины и аденоиды увеличены, дыхание во время сна может быть нарушено. Другие признаки увеличения аденоидов или миндалин:
- Чаще всего дышит ртом, а не носом
- Нос звучит «заблокированным», когда человек говорит
- Хронический насморк
- Шумное дыхание днем
- Рецидивирующие ушные инфекции
- Храп ночью
- Беспокойство во время сна, пауза в дыхании на несколько секунд ночью (может указывать на апноэ во сне).

Как лечат заболевания миндалин и аденоидов?
Бактериальные инфекции миндалин, особенно вызванные стрептококком, сначала лечат антибиотиками. Удаление миндалин (тонзиллэктомия) и / или аденоидов (аденоидэктомия) может быть рекомендовано, если есть рецидивирующие инфекции, несмотря на терапию антибиотиками, и / или затрудненное дыхание из-за увеличения миндалин и / или аденоидов. Такое затруднение дыхания вызывает храп и нарушение сна, что приводит к дневной сонливости и может даже вызывать поведенческие или школьные проблемы у некоторых детей.
Хронические инфекции аденоидов могут поражать другие области, такие как евстахиева труба — проход между задней частью носа и внутренней частью уха. Это может привести к частым инфекциям уха и скоплению жидкости в среднем ухе, что может вызвать временную потерю слуха. Исследования также показывают, что удаление аденоидов может помочь некоторым детям с хронической болью в ухе, сопровождающейся жидкостью в среднем ухе (средний отит с выпотом).
У взрослых возможность рака или опухоли может быть еще одной причиной удаления миндалин и аденоидов.У некоторых пациентов, особенно с инфекционным мононуклеозом, сильное увеличение может препятствовать прохождению дыхательных путей. Этим пациентам иногда помогает лечение стероидами (например, преднизоном).
Тонзиллит против стрептококковой инфекции горла: в чем разница?
Мы включаем продукты, которые мы считаем полезными для наших читателей. Если вы покупаете по ссылкам на этой странице, мы можем заработать небольшую комиссию. Вот наш процесс.
Обзор
Возможно, вы слышали, что термины тонзиллит и стрептококковая ангина используются как синонимы, но это не совсем точно.У вас может быть тонзиллит без ангины. Тонзиллит может быть вызван бактериями группы A Streptococcus , которые вызывают фарингит, но вы также можете заразиться тонзиллитом от других бактерий и вирусов.
Продолжайте читать, чтобы узнать больше о тонзиллите и фарингите.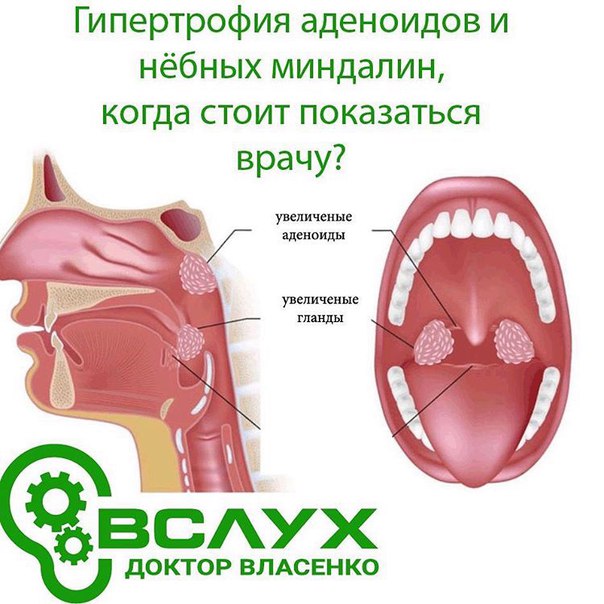
Тонзиллит и ангина имеют много схожих симптомов. Это потому, что ангина может считаться разновидностью тонзиллита. Но у людей, страдающих стрептококковой ангиой, появляются дополнительные уникальные симптомы.
Тонзиллит может быть вызван различными микробами, включая вирусы и бактерии. Однако чаще всего он вызывается вирусами, такими как:
- грипп
- коронавирус
- аденовирус
- Вирус Эпштейна-Барра
- вирус простого герпеса
- ВИЧ
Тонзиллит является лишь одним из симптомов этих вирусов. Вашему врачу необходимо будет провести тесты и изучить все ваши симптомы, чтобы определить, какой вирус, если таковой имеется, является причиной вашего тонзиллита.
Тонзиллит также может быть вызван бактериями. По оценкам, 15–30 процентов тонзиллита вызываются бактериями. Наиболее распространенными инфекционными бактериями являются стрептококки группы A , вызывающие ангины. Другие виды стрептококковых бактерий также могут вызывать тонзиллит, в том числе:
- Staphylococcus aureus (MRSA)
- Chlamydia pneumoniae (хламидиоз)
- Neisseria gonorrhoeae (гонорея)
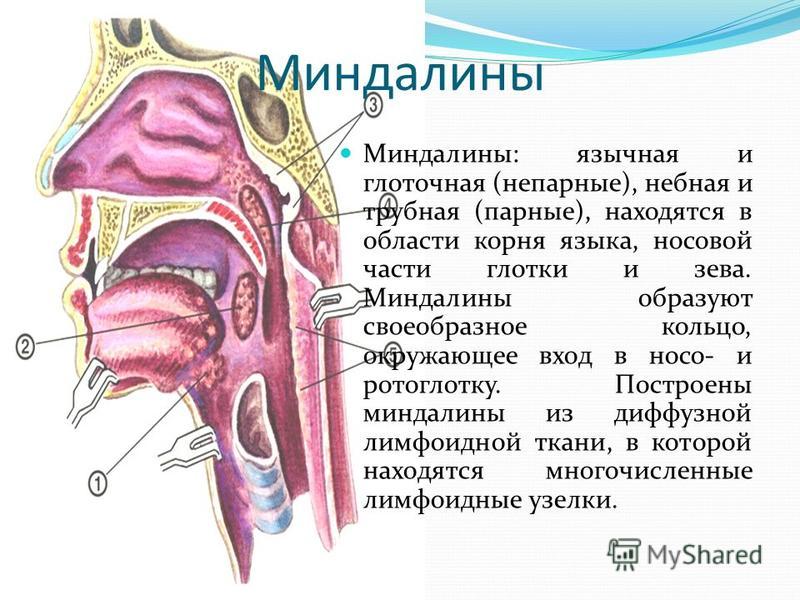 бактерии группы A Streptococcus .Никакая другая группа бактерий или вирусов не вызывает его.
бактерии группы A Streptococcus .Никакая другая группа бактерий или вирусов не вызывает его.Факторы риска тонзиллита и ангины включают:
- Молодой возраст. Тонзиллит, вызванный бактериями, чаще всего встречается у детей в возрасте от 5 до 15 лет.
- Частое общение с другими людьми. Маленькие дети в школе или детском саду часто подвергаются воздействию микробов. Точно так же люди, которые живут или работают в городах или пользуются общественным транспортом, могут быть более подвержены заражению микробами тонзиллита.
- Время года. Стрептококковая ангина чаще всего встречается осенью и ранней весной.
У вас может быть тонзиллит, только если у вас миндалины.
В крайних случаях ангина и ангина могут привести к следующим осложнениям:
- скарлатина
- воспаление почек
- ревматическая лихорадка
Возможно, вам не потребуется обращаться к врачу при тонзиллите или ангины. В большинстве случаев симптомы проходят в течение нескольких дней после домашнего ухода, такого как отдых, употребление теплых жидкостей или сосание леденцов для горла.
Вам может потребоваться обратиться к врачу, если:
- симптомы длятся дольше четырех дней и не показывают признаков улучшения или ухудшились
- у вас серьезные симптомы, например, температура выше 102.6 ° F (39,2 ° C) или затрудненное дыхание или питье
- сильная боль, которая не проходит
- у вас было несколько случаев тонзиллита или ангины за последний год
Ваш врач спросит вас о симптомах и поможет физический осмотр. Во время медицинского осмотра они осмотрят ваше горло на предмет увеличения лимфатических узлов и проверит ваш нос и уши на наличие признаков инфекции.
Если ваш врач подозревает тонзиллит или фарингит, он возьмет мазок с задней стенки вашего горла, чтобы взять образец.Они могут использовать быстрый стрептококковый тест, чтобы определить, инфицированы ли вы стрептококковыми бактериями. Они могут получить результаты в течение нескольких минут. Если результат теста на стрептококк отрицательный, врач проведет посев из горла для выявления других потенциальных бактерий. Результаты этого теста обычно занимают 24 часа.
Результаты этого теста обычно занимают 24 часа.
Подробнее: Скрининг на стрептококки »
На основании результатов ваших анализов и симптомов ваш врач сможет поставить вам диагноз.
Большинство методов лечения облегчат ваши симптомы, а не вылечат ваше состояние.Например, вы можете использовать противовоспалительные препараты, чтобы облегчить боль от лихорадки и воспаления, такие как ацетаминофен (Тайленол) или ибупрофен (Адвил и Мотрин).
Чтобы облегчить симптомы боли в горле, вы можете попробовать следующие домашние средства:
- отдых
- пить много воды
- пить теплые жидкости, такие как бульон, чай с медом и лимоном или теплый суп
- полоскать горло соленым теплая вода
- сосать леденцы или леденцы для горла
- повысить влажность в вашем доме или офисе с помощью увлажнителя.
Тонзиллит
Если у вас тонзиллит, вызванный вирусом, ваш врач не сможет лечить его напрямую.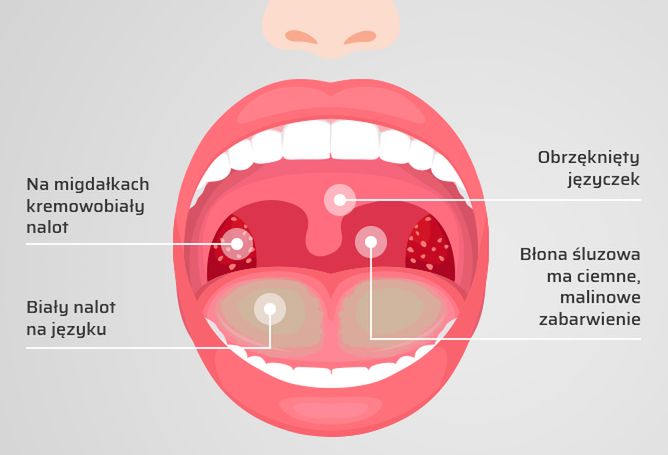 Если тонзиллит вызван бактериями, врач может назначить антибиотики для лечения инфекции. Обязательно принимайте антибиотики в соответствии с указаниями врача.
Если тонзиллит вызван бактериями, врач может назначить антибиотики для лечения инфекции. Обязательно принимайте антибиотики в соответствии с указаниями врача.
Прием антибиотиков также поможет вам снизить риск заражения других людей. Исследование, в котором участвовало 2835 случаев боли в горле, показало, что антибиотики сокращают продолжительность симптомов в среднем на 16 часов.
В более тяжелых случаях миндалины могут быть настолько опухшими, что вы не сможете дышать. Ваш врач назначит стероиды для уменьшения воспаления. Если это не поможет, вам порекомендуют операцию по удалению миндалин, называемую тонзиллэктомией. Этот вариант используется только в редких случаях. Недавние исследования также ставят под сомнение его эффективность: в одном исследовании отмечается, что тонзиллэктомия приносит лишь умеренную пользу.
Стрептококковая ангина
Стрептококковая ангина вызывается бактериями, поэтому ваш врач назначит пероральный антибиотик в течение 48 часов после начала заболевания. Это уменьшит продолжительность и серьезность ваших симптомов, а также уменьшит количество осложнений и риск заражения других людей. Вы также можете использовать домашние средства для облегчения симптомов воспаленных миндалин и боли в горле.
Это уменьшит продолжительность и серьезность ваших симптомов, а также уменьшит количество осложнений и риск заражения других людей. Вы также можете использовать домашние средства для облегчения симптомов воспаленных миндалин и боли в горле.
Тонзиллит и фарингит заразны, поэтому по возможности избегайте находиться рядом с другими людьми, пока вы больны. С домашними средствами и частым отдыхом боль в горле исчезнет через несколько дней. Обратитесь к врачу, если ваши симптомы сильны или сохраняются в течение длительного времени.
Duke Гистология — лимфатическая система
Обзор:
Цель этой лаборатории — изучить организацию основных органов лимфатической системы.К концу лабораторной работы вы должны будете уметь описывать и различать лимфатические узлы, миндалины, лимфатические узлы, тимус и селезенку, используя критерии, приведенные в таблице ниже. Обратите внимание, что большинство из этих отличительных критериев можно наблюдать при небольшом увеличении.
Ткань / орган | Капсула? | Cortex-Medulla? | Зародышевые центры? | Лобуляция? | Банкноты |
Лимфатический узел | № | № | Первичная — № | № | Присутствует в лимфатических узлах, селезенке, миндалинах и других областях тела, таких как желудочно-кишечный тракт и дыхательные пути |
Миндалины | Покрыт с одной стороны слоем. | № | Есть | Завязки SSE и нижележащей CT образуют склепы миндалин | В просветах крипт миндалин могут накапливаться микроорганизмы, что иногда приводит к воспалению. |
Лимфатический узел | Есть | Есть | Есть | Нет — | Субкапсулярный синус |
Тимус | Есть | Есть | № | Да — | Тельца Хассалла в мозговом веществе |
Селезенка | Да, также покрыты серозной оболочкой и мезотелием * | № | Есть | Нет — | Венозные синусоиды в красной пульпе |
* В зависимости от подготовки образца серозная оболочка и мезотелий, покрывающие селезенку, могут быть или не быть видимыми.
I. Лимфатические узлы
Веб-слайд 0060A_E : Подвздошная кишка человека, H&E [DigitalScope]
Изучите этот слайд, используя объектив с низким увеличением.Обратите внимание, что собственная пластинка этой кишечной ткани содержит много мелких лимфоцитов в диффузной и узловой лимфоидной ткани. Здесь нет соединительнотканной капсулы, изолирующей лимфоидную ткань, как в лимфоидных органах (миндалины, селезенка и лимфатический узел). В самом верхнем разделе веб-слайда 60 показана серия узелков (называемых пейеровыми пятнами), у которых есть зародышевые центры.
II. Миндалины
Webslide 0034_E: Tonsil, H&E [DigitalScope]
Миндалины содержат скопления лимфатических узлов, встроенных в стенку глотки. Обратите внимание на лимфатические узелки, которые находятся между частичной соединительнотканной капсулой и эпителием, покрывающим миндалины, который является продолжением эпителия глотки. Этот многослойный плоский эпителий проникает в подлежащую ткань, образуя крипты миндалин.
Обратите внимание на лимфатические узелки, которые находятся между частичной соединительнотканной капсулой и эпителием, покрывающим миндалины, который является продолжением эпителия глотки. Этот многослойный плоский эпителий проникает в подлежащую ткань, образуя крипты миндалин.
III. Лимфатические узлы
Веб-слайд 0077_E: Лимфатический узел, биопсия человека, окраска по Массону [DigitalScope]
Сначала исследуйте толстую секцию на малой мощности.Здесь разительно различие между периферической корой и более светлым центральным мозговым веществом . По внешнему периметру узла находится капсула из плотной соединительной ткани. Капсула пронизана несколькими лимфатическими сосудами. Соединительнотканные (СТ) трабекулы отходят от капсулы и проникают в орган радиально. Непосредственно под капсулой находится субкапсулярный синус . Этот синус следует за трабекулами в узел и теперь называется трабекулярным синусом .
Этот синус следует за трабекулами в узел и теперь называется трабекулярным синусом .
Веб-слайд 0029_E: Лимфатический узел, loris, 1,5 мкм, GMA, AF и TB [DigitalScope]
В этом тонком срезе исследуют субкапсулярные и трабекулярные синусы на предмет ретикулярных клеток (больших, бледно окрашенных клеток) и свободных макрофагов (больших круглых клеток с ядрами в форме подковообразных подковообразных ядер). Макрофаги будет легче наблюдать на слайде 73 (см. Ниже), на котором они фагоцитировали трипановый синий.
Кора головного мозга характеризуется плотно упакованными лимфоцитами, в которых преобладают ядра, окрашенные в синий цвет, и выступающими узелками (называемыми фолликулами) с более светлыми окрашиваемыми областями, называемыми зародышевыми центрами. Осмотрите один из плотных лимфоидных фолликулов коры на при низком увеличении . Внутри зародышевого центра находятся многочисленные клетки с большими бледно окрашенными ядрами. В первую очередь это лимфоциты, которые делятся и дифференцируются в лимфобласты.Можете ли вы идентифицировать какие-либо плазматические клетки в зародышевых центрах фолликулов? Вы видите какие-либо митотические фигуры в зародышевых центрах?
Внутри зародышевого центра находятся многочисленные клетки с большими бледно окрашенными ядрами. В первую очередь это лимфоциты, которые делятся и дифференцируются в лимфобласты.Можете ли вы идентифицировать какие-либо плазматические клетки в зародышевых центрах фолликулов? Вы видите какие-либо митотические фигуры в зародышевых центрах?
Мозговое вещество — центральная область узла, в которой видны многие мелкие лимфатические сосуды. Стенки этих лимфатических сосудов образованы открытой сеткой ретикулярных клеток. Эти клетки постепенно сливаются, образуя непрерывный эндотелий единственного эфферентного сосуда, который выходит из узла на воротах (утолщенная область C.Т. капсула).
Хилус также является местом, где кровеносные сосуды входят в узел и выходят из него, и его можно увидеть в нижнем левом углу веб-слайда 29. По мере того, как артерия входит в узел, она разделяет ветви, отправляя в кору для перфузии фолликулов и другие для перемещения внутри капсула и трабекулы. Капилляры внутри коры стекают в посткапиллярные венулы (паракортикальная область), которые стекают в вены. Единственная жилка выходит из узла на воротах.
Капилляры внутри коры стекают в посткапиллярные венулы (паракортикальная область), которые стекают в вены. Единственная жилка выходит из узла на воротах.
Эндотелиальные клетки кровеносных сосудов четко показаны на слайде 29.Вы видите лимфоциты, пересекающие эндотелий с высокими стенками посткапиллярных венул в паракортикальной области? Пример клетки, пересекающей HEV, отмечен стрелкой.
UMich Slide 027: Лимфатический узел, человек, H&E [DigitalScope]
На этом слайде представлен превосходный «классический» вид лимфатического узла, поскольку это сагиттальный разрез, позволяющий визуализировать капсулу, кору, продолговатый мозг и даже ворот лимфатического узла.Используйте этот слайд, чтобы просмотреть все функции, обсуждаемые в описаниях выше.
IV. Тимус
UMich Slide 140 (любезно предоставлено U.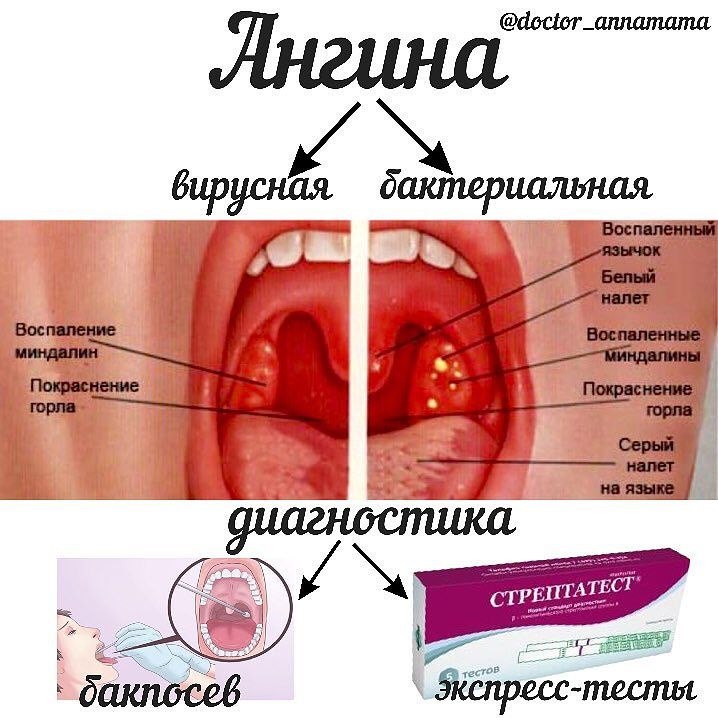 Mich.) : Тимус, неонатальный, H&E [DigitalScope]
Mich.) : Тимус, неонатальный, H&E [DigitalScope]
Обратите внимание на C.T. капсула и перегородки , которые проходят в паренхиму органа, разделяя его на частичные дольки.Поскольку поверхность двудольчатого тимуса сильно извилистая, орган может выглядеть так, как будто он имеет «многодолевое» расположение. Изучите одну из более крупных, очевидных «долек», и вы сможете легко отличить базофильную кору, в которой преобладают ядра лимфоцитов, и мозговой слой, более светлый по окраске (содержащий меньше ядер). Этот разрез взят у новорожденного, поэтому тимус не инвертирован. В мозговом веществе можно найти многочисленные тимуса или тельца Хассалла , которые состоят из изолированных эозинофильных масс концентрически расположенных ретикулярных эпителиальных клеток.
Веб-слайд 0076_E: Тимус, взрослый человек, H&E [DigitalScope]
Тимус человека находится в процессе инволюции. Большая часть лимфоцитов в коре головного мозга заменена жировой тканью, и остались только ретикулярно-эпителиальные клетки продолговатого мозга. Есть много хорошо развитых эозинофильных телец Хассалла.
Большая часть лимфоцитов в коре головного мозга заменена жировой тканью, и остались только ретикулярно-эпителиальные клетки продолговатого мозга. Есть много хорошо развитых эозинофильных телец Хассалла.
В. Селезенка
Webslide 0003_E: Селезенка, человек, H&E [DigitalScope]
Изучите этот слайд при малом увеличении. Обратите внимание на плотную соединительнотканную (СТ) капсулу на одной поверхности. C.T. трабекулы видны по всему разрезу. Артерии и вены находятся внутри трабекул.Внешний вид мозгового вещества отсутствует. Вместо этого паренхима делится на белую пульпу и красную пульпу .
Белая пульпа содержит узелки лимфоцитов (многие с заметными зародышевыми центрами) и диффузную лимфатическую ткань, окружающую артерию (центральную артерию с периартериальной лимфатической оболочкой — БАС). Красная пульпа содержит синусоиды (крупные кровеносные сосуды), артерии (пульпарные артерии), вены и тяжи клеток, называемые шнурами Бильрота .Эти шнуры выглядят как переплетенные красные нити из-за красных кровяных телец, захваченных в них во время перфузионной фиксации. Постарайтесь найти большинство гистологических признаков, описанных в тексте. Обязательно сравните эндотелиальные клетки ( литора, , клеток, ), выстилающие синусоиды, с простым плоским эндотелием артерий и вен.
Красная пульпа содержит синусоиды (крупные кровеносные сосуды), артерии (пульпарные артерии), вены и тяжи клеток, называемые шнурами Бильрота .Эти шнуры выглядят как переплетенные красные нити из-за красных кровяных телец, захваченных в них во время перфузионной фиксации. Постарайтесь найти большинство гистологических признаков, описанных в тексте. Обязательно сравните эндотелиальные клетки ( литора, , клеток, ), выстилающие синусоиды, с простым плоским эндотелием артерий и вен.
Webslide 0025_E: Селезенка обезьяны, 7.5 мкм, AF и TB-FG [DigitalScope]
Продолжите наблюдение за белой и красной мякотью на этом слайде. Обратите особое внимание на структуру синусоид и литоральных клеток, выстилающих его стенки. Снова обязательно сравните литора, , клеток, , выстилающих синусоиды, с простым плоским эндотелием артерий и вен.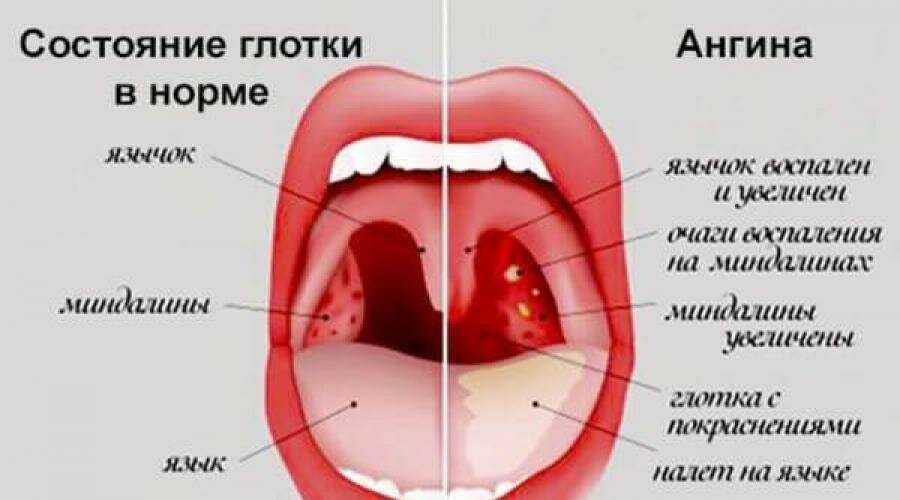
ДОПОЛНИТЕЛЬНЫЕ СЛАЙДЫ
Веб-слайд 0073L_E: Лимфатический узел, кролик, инфузия трипанового синего [DigitalScope]
Веб-слайд 0073S_E: Селезенка кролика, инфузия трипанового синего [DigitalScope]
Используйте эти слайды для визуализации макрофагов в этих участках лимфатического узла и селезенки.Эти срезы получены от кролика, которому инъецировали трипановый синий, который был фагоцитирован макрофагами.
UMich Slide 147B: Селезенка, человек, H&E [DigitalScope]
На этом слайде представлен другой вид селезенки человека с ее фиброзно-мышечной капсулой (и даже в некоторых местах с неповрежденным мезотелием), трабекулами, красной пульпой и белой пульпой.
Разница между тонзиллитом и аденоидитом
Ваш ребенок и раньше жаловался на боль в горле, но никогда так не было. Кажется, что этот не уходит, как обычно, а лимфатические узлы в области шеи действительно опухли.
Кажется, что этот не уходит, как обычно, а лимфатические узлы в области шеи действительно опухли.
Если это звучит знакомо, ваш ребенок может страдать тонзиллитом и / или аденоидитом, распространенными заболеваниями ЛОР-органов, поражающими ткани задней стенки глотки. Оба состояния болезненны, и их следует лечить как можно скорее у ЛОР-специалиста. Ниже вы найдете краткие объяснения каждого из них. Если они похожи на то, что чувствует ваш ребенок, следующее, что нужно сделать, — это записаться на прием к нам в Westwood Ear, Nose & Throat P.С.
Тонзиллит
Встаньте перед зеркалом и широко откройте рот. Вы видите два участка ткани овальной формы в задней части горла? Это твои миндалины. Когда у вас тонзиллит, ваши миндалины воспаляются. Другие симптомы включают затрудненное глотание, а также боль в горле и болезненность лимфатических узлов.
Если заболевание вызвано вирусной инфекцией, вы можете вылечить его дома, и оно должно пройти примерно через неделю. Однако, если это бактериальная инфекция, антибиотик необходим.А поскольку самостоятельно определить причину воспаления невозможно, лучше всего обратиться к одному из наших экспертов в Westwood Ear, Nose & Throat P.C.
Однако, если это бактериальная инфекция, антибиотик необходим.А поскольку самостоятельно определить причину воспаления невозможно, лучше всего обратиться к одному из наших экспертов в Westwood Ear, Nose & Throat P.C.
Хорошая новость заключается в том, что эти инфекции обычно поддаются лечению, а операция по удалению миндалин — «тонзиллэктомия» — проводится только в повторяющихся случаях или когда лекарства не работают. Даже в этом случае его в основном проводят с детьми. Сама процедура амбулаторная и проводится под общим наркозом. Для получения дополнительной информации о тонзиллэктомии посетите наш веб-сайт или позвоните нам по телефону (203) 574-5997.
Аденоидит
Когда вы смотрели на свои миндалины, вы не могли видеть свои аденоиды — массы ткани в задней части глотки, которые вырабатывают антитела для борьбы с инфекциями и улавливают вредные микробы, попадающие через нос и рот. Когда они здоровы, вы их не чувствуете, но если вы страдаете аденоидитом, вы определенно можете. Аденоидит чаще всего встречается у детей, и помимо боли в горле и опухших желез, симптомы часто включают заложенность носа, боль в ушах, храп и / или проблемы со сном.
Аденоидит чаще всего встречается у детей, и помимо боли в горле и опухших желез, симптомы часто включают заложенность носа, боль в ушах, храп и / или проблемы со сном.
В большинстве случаев лечат антибиотиками, но тем, кто страдает хроническими инфекциями или затрудненным дыханием, аденоиды можно удалить с помощью процедуры, называемой аденоидэктомией. Подобно тонзиллэктомии, эта процедура является амбулаторной, и на самом деле они могут выполняться вместе, что называется T&A. Процедура T&A длится от 30 до 45 минут. Щелкните здесь, чтобы получить дополнительную информацию о T&A
Хотя никто не любит видеть своего ребенка страдающим от боли, тонзиллит и аденоидит — распространенные заболевания, которые легко поддаются лечению.Важно отметить, что, хотя они чаще всего встречаются у детей, взрослые также могут испытывать их. Поэтому, если вы подозреваете, что вы или ваш ребенок страдаете ЛОР-заболеванием, свяжитесь с нами по телефону (203) 574-5997. Облегчение — это всего лишь один телефонный звонок!
.


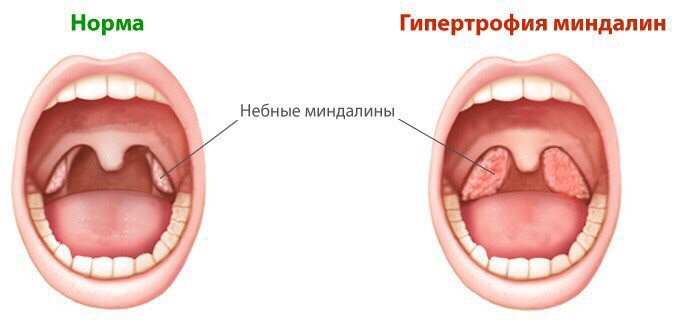
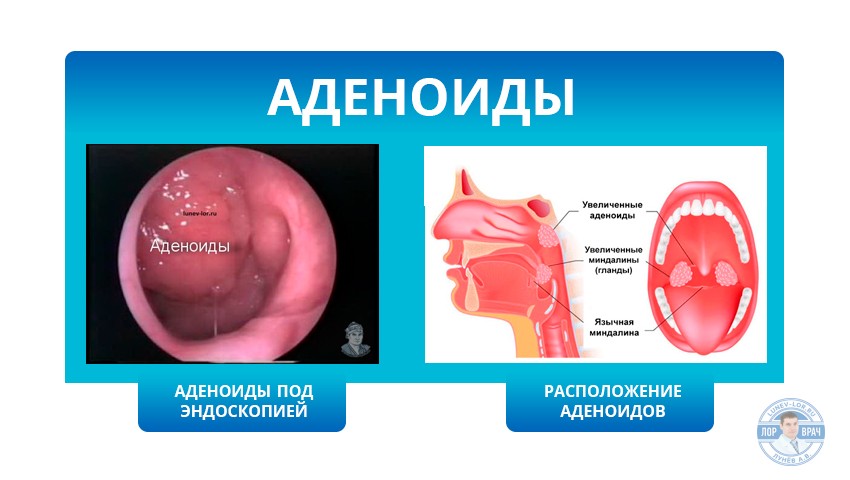 Камни миндалин или тонзилолиты образуются, когда захваченный мусор затвердевает или кальцифицируется.
Камни миндалин или тонзилолиты образуются, когда захваченный мусор затвердевает или кальцифицируется. Остаточный Т-лимфопоэз продолжается и в зрелом возрасте.
Остаточный Т-лимфопоэз продолжается и в зрелом возрасте.
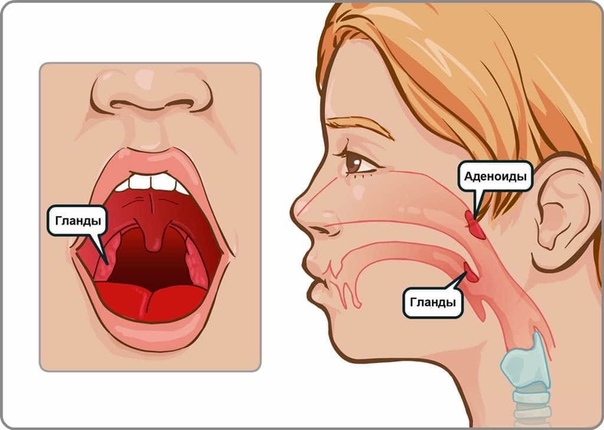

 Он состоит из соединительной ткани, называемой пуповиной Бильрота, которая может наполняться кровью и содержит множество макрофагов.
Он состоит из соединительной ткани, называемой пуповиной Бильрота, которая может наполняться кровью и содержит множество макрофагов.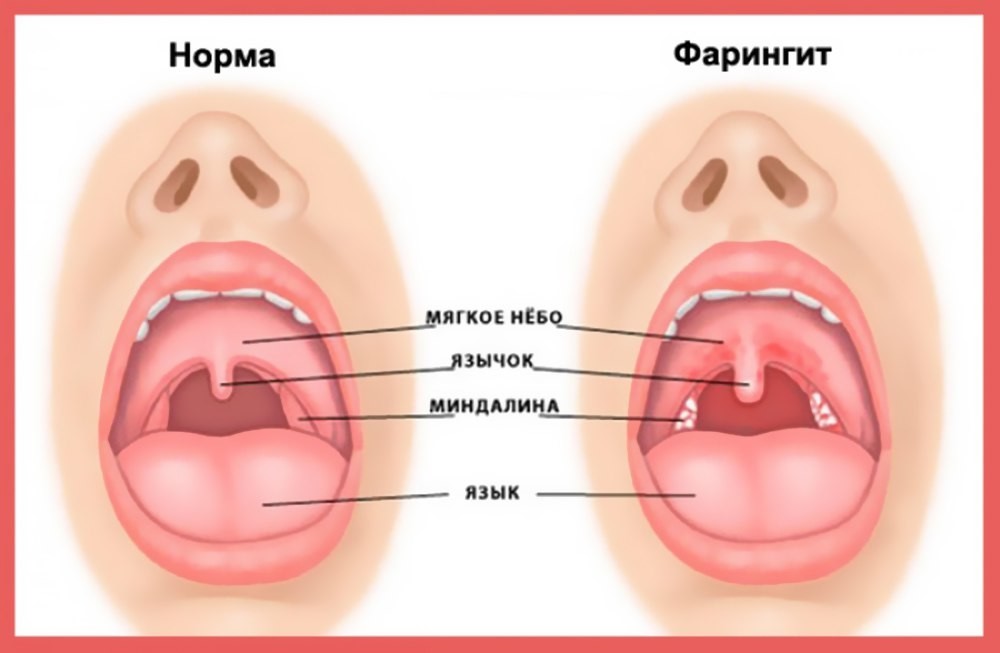
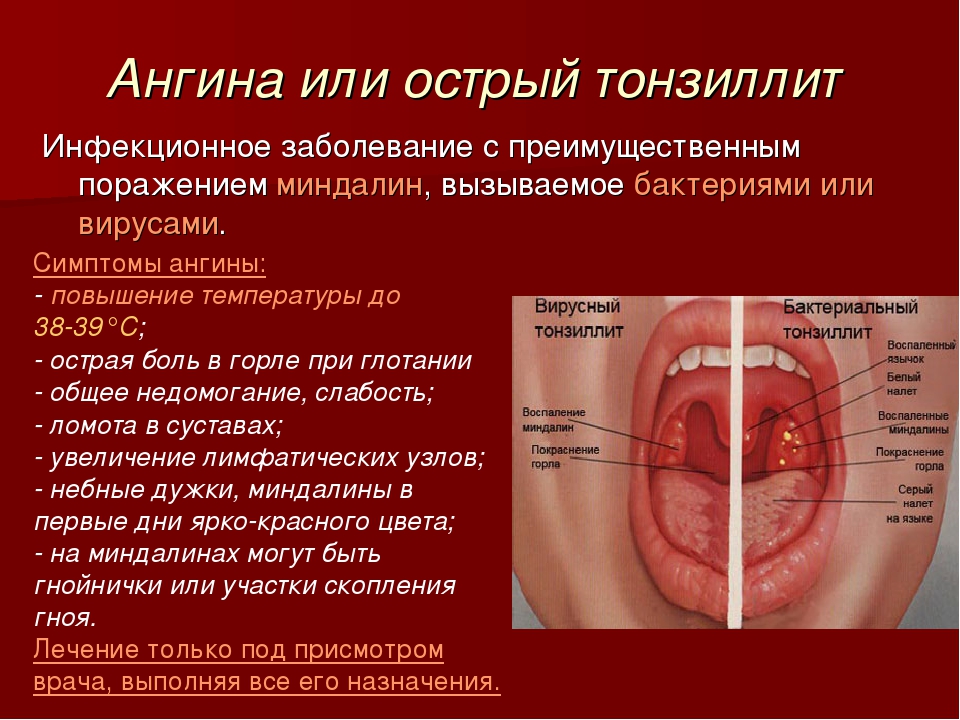
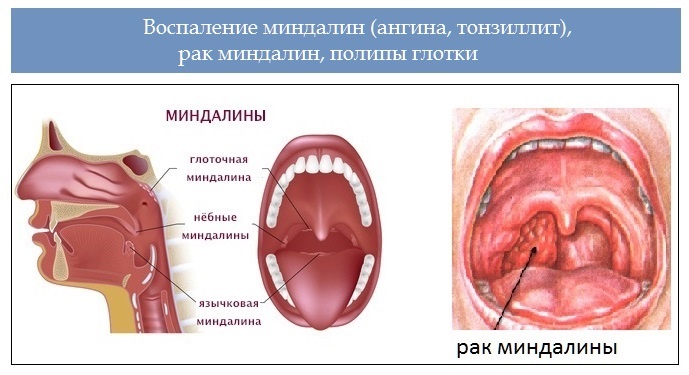
 сква. эпителий (SSE)
сква. эпителий (SSE)