Подошвенная бородавка — лечение и удалени бородавок
Жизнь с подошвенной бородавкой — мучение: невозможно ни стоять, ни ходить. А к врачу обращаться страшно — удаление очень болезненное, а рана после такой процедуры заживает долго. И лишь недавно у дерматологов появился щадящий способ борьбы с этой бедой.
Что только ни придумывали люди в поисках способа избавления от подошвенных бородавок. Натирали их картошкой или чесноком, привязывали мясо к бородавке. Применение в домашних условиях «выжигающих» средств часто является малоэффективным и может приводить к появлению грубых рубцов. В общем, кто хоть раз попытался избавиться от подошвенной бородавки своими силами, знает: все бесполезно, без врача не обойтись.
Что такое подошвенная бородавка?
Подошвенная бородавка вовсе не похожа на те, что можно увидеть на теле. Почему они возникают, будто бы из ниоткуда? Не было ничего на подошве стопы и вдруг — не можешь ходить.
Любые бородавки — это новообразования кожи, развитие которых провоцирует вирус папилломы человека (ВПЧ). То есть бородавка — это вирусное заболевание, лечить которое нужно системно.
Заразиться ВПЧ можно при контакте с инфицированным человеком или через предметы обихода, особенно если у человека ослаблен иммунитет, как общий, так и местный. Легче всего вирус проникает в кожу через микротравмы и размокшую в воде кожу (мацерация), поэтому нередко самые неприятные – подошвенные – бородавки появляются у тех, кто посещает бассейн или спортзал.
Бородавки бывают разные:
- вульгарные (в переводе с латинского — обыкновенные),
- плоские,
- подошвенные
- остроконечные (остроконечные кондиломы).
Конечно, бородавки никого не красят, поэтому их обладатели стараются избавиться от косметического дефекта. Но боль доставляют, как правило, подошвенные. Внешне они похожи на мозоли и возникают чаще на коже подошв — в местах давления и трения.
Обычно кожа там утолщается за счет усиленного ороговения. При надавливании на подошвенные бородавки боль может быть настолько сильна, что пациенты сравнивают ее с «гвоздем в сапоге».
При надавливании на подошвенные бородавки боль может быть настолько сильна, что пациенты сравнивают ее с «гвоздем в сапоге».
Удаление подошвенных бородавок
Каким способом это делать, выбирает врач. Максимально снизить риск повторного появления (рецидива) бородавки удается при помощи комплексной терапии. Несмотря на то, что сегодня нет лекарств, полностью убивающих в организме вирус папилломы человека, многим пациентам необходимо назначение противовирусной терапии. Кроме того, сформировавшуюся бородавку необходимо удалить. Для деструкции (разрушения) бородавок могут быть использованы лазер, жидкий азот, прижигающие, кератолитические и мумифицирующие средства.
Удаление крупных бородавок лазером чаще более эффективно, чем удаление жидким азотом. Перед лазеродеструкцией проводят обкалывание подошвенной бородавки обезболивающим средством, что является достаточно болезненной процедурой. Во время лазеродеструкции помимо самого разрушения образования происходит термический прогрев (ожог) окружающих тканей, что, с одной стороны, повреждает вирус, а с другой — приводит к некоторому воспалению вокруг удаленной бородавки. Ранки на коже подошв заживают не быстро, так как имеется постоянное давление на зону повреждения при ходьбе. Кроме того, заживление ранки может осложняться присоединением бактериальной инфекции, особенно при избыточной потливости ног.
О клинике
Euromed Clinic – многопрофильная семейная клиника в центре Петербурга.
- Вызов врача на дом
- Круглосуточный прием терапевта
- Анализы, УЗИ, рентген
- Диагностика всего организма
- Стационар и хирургия
- Вакцинация
Узнать больше о клинике
Лечение подошвенной бородавки в домашних условиях
В аптеках продаются лекарства, в инструкции к которым написано, что показание к применению – именно подошвенные бородавки. Но, удаление бородавок в домашних условиях нежелательно, потому что чаще является малоэффективным и может вызывать осложнения.
Большинство препаратов, которые применяются в домашних условиях, являются крепкими растворами щелочей или кислот. При их использовании возможно возникновение глубокого долгозаживающего ожога и развитие грубого рубца. При недостаточном воздействии — бородавки появляются повторно. Кроме того, возможно инфицирование ранки и развитие гнойных осложнений.
Метод лечения должен выбирать врач. И нанесение любых деструктивных препаратов также должно проводиться врачом или проходить под его наблюдением.
Средство от подошвенных бородавок «Мардил»
Недавно появилось средство, способное без применения травматичных методов избавить от бородавки – оно его не разрушает, а мумифицирует. Это препарат «Мардил». Как правило, в зависимости от размера и количества образований, требуется от 1 до 4 сеансов нанесения препарата. Заживление ран после лечения «Мардилом» происходит под образовавшимся после его нанесения струпом.
Купить его в аптеках Санкт-Петербурга пока проблематично, но для наших пациентов мы заказываем препарат из Москвы. Решение вопроса о времени и кратности нанесения препарата происходит после консультации дерматолога и назначения индивидуально подобранной схемы лечения.
Сеанс аппликации препарата (он наносится несколько раз) проводится врачом и занимает в среднем около 20-30 минут. Процедура, как правило, безболезненная, анестезия во время ее проведения не требуется, так же как и прием обезболивающих лекарств после нее. Может возникать ощущение пощипывания.
Образование быстро твердеет и мумифицируется, при соблюдении рекомендаций врача заживление проходит без осложнений и болезненных ощущений и обычно занимает 2-3 недели.
После процедуры лечения препаратом желательно ограничить контакт с водой, избегать ультрафиолетового излучения, тщательно соблюдать гигиену. Нельзя травмировать сформировавшийся струп и «сковыривать» его — после полного заживления он самостоятельно отторгнется.
Противопоказания к применению препарата
При нанесении на пораженные участки кожи или слизистой оболочки «Мардил» не всасывается и общего воздействия на организм не оказывает. Но в связи с тем, что не проводилось соответствующих исследований, препарат не используется для лечения детей (до 18 лет), а также беременных и кормящих женщин.
Кроме того, препарат противопоказан при злокачественных новообразованиях кожи и слизистой, склонности к формированию грубых (келоидных) рубцов, повышенной чувствительности к компонентам препарата.
При лечении детей особенно важно, чтобы им было не страшно и не больно. Поскольку препарат «Мардил» мы можем применять только для пациентов старше 18 лет, мы разработали для страдающих подошвенными бородавками детей альтернативные, но также безболезненные, схемы лечения.
Бородавки на стопе почему возникают и как лечить
Бородавки на стопе встречаются часто. Примерно 30% пациентов приходят к дерматологу с этой проблемой.
И лишь немногие знают, что делать с этими наростами.
Такие бородавки похожи на округлый кожный узелок, который немного возвышается над кожей. Но порой они выглядят иначе. О разновидностях мы расскажем позже.
В основном бородавки на стопе появляются на пятке. Реже — в других частях. Пока мы идём наш вес давит на подошвы и тогда новообразования растут не наружу, а внутрь ноги. Сверху они защищены плотным и твердым слоем кожи.
Бородавки на стопах ног опасны?
Эти наросты несравнимы с раковыми образованиями и обычно не угрожают здоровью. Исчезают даже без лечения.
Конечно, они пропадают не за один день и не за неделю. В большинстве случаев бородавки держатся на стопах как минимум 14 дней, и лишь потом иммунитет устраняет причину их появления.
К сожалению, порой без помощи врача не обойтись. Запишитесь на приём к дерматологу, если:
- Наросты болят, кровоточат или изменяются
- Появляются новые бородавки
- Новообразования мешают повседневной жизни
- Иммунитет ослаблен из-за лекарств или болезней
В таких ситуациях наросты крайне редко пропадают сами, и необходимо медикаментозное или оперативное лечение.
Почему?
Для ответа важно понять, как возникают новообразования.
Причины появления бородавок на стопах
Из-за вируса папилломы человека или ВПЧ вырастают подошвенные бородавки. Учёные знают свыше 100 типов этого вируса.
Он оказывает разные эффект на человека. Большинство типов безобидно — в самом худшем сценарии из-за них вырастают бородавки.
Но есть и опасные типы ВПЧ. В редких случаях они провоцируют развитие рака половых органов.
Причины появления бородавок на стопах — ВПЧ 1, 2, 4, 27 и 57-го типа. Вирус проникает через кожу. Обычно сквозь небольшие порезы, царапины и другие повреждения.
Под влиянием вируса клетки кожи мутируют и превращаются в новообразования.
Это происходит не за один день. Инкубационный период ВПЧ может продолжаться до полугода, и даже потом он влияет на кожу по-разному. Зависит от иммунитета. У одних членов семьи после заражения бородавки вырастут быстро, а у других не появятся никогда.
К счастью, подошвенные новообразования не очень заразны, но в то же время они остаются угрозой и без прямого контакта. Вирус выживает в тёплой и влажной среде. То есть на полу рядом с бассейном или в общих раздевалках. Так что в этих помещениях врачи рекомендуют носить тапочки или другую обувь.
Особенно часто подошвенные бородавки вырастают у людей:
- Детского и подросткового возраста
- Со слабой иммунной системой
- Повторно заражённых ВПЧ
Также они появляются из-за:
- Ношения тесной и неудобной обуви
- Использования чужих носков или колготок
- Сильного потоотделения на ступнях
Внешние признаки заражения не всегда одинаковы — известно несколько разновидностей.
Как выглядят бородавки на стопе
Не все новообразования на подошвах идентичны. Поэтому иногда пациенты путают бородавки с другими наростами и это мешает эффективному лечению.
К счастью, признаки вирусных бородавок на стопе легко запомнить:
- Небольшие твёрдые образования, обычно у основания пальцев или на пятке
- Тёмные точки на коже — переполненные кровью поверхностные сосуды
- Грубая затвердевшая кожа вокруг заметного пятна, от которого бородавка растёт вглубь ноги
Также для этих образований характерны и другие симптомы. Например, они вызывают боль и раздражение при ходьбе, отчего нередко меняется походка. Так тело борется с неприятными ощущениями от бородавок. Порой пациенты сами не замечают эти перемены.
Такие наросты рекомендуется удалять.
Почему от бородавок нужно избавляться
До 90% новообразований на подошвах не влияет на здоровье и жизнь. Просто появилось несколько наростов. А через пару месяцев они исчезли. Иногда люди не успевают посетить врача, а бородавки уже пропадают, без лекарств и терапии. И никаких проблем с неприятными ощущениями.
К сожалению, так везёт не всем.
Оставшиеся 10% наростов могут сделать жизнь крайне тяжёлой — порой они вызывают сильную боль при ходьбе и ограничивают подвижность.
Как избавиться от бородавки на стопе?
Первый шаг — осмотр у дерматолога. Врач легко ставит диагноз.
Лечение назначается, если образование:
- Постоянно растёт
- Вызывает появление других новообразований
- Сильно болит
- Мешает нормально ходить
Обычно пациенты любят бороться с бородавками лекарствами и избегают операций.
Спросите дерматолога о местных средствах против подошвенных наростов. Таких лекарств много. Они постепенно разрушают клетки новообразований. Но 100% гарантии не дают.
Медикаментозные методы действуют на бородавки очень медленно и иногда требуются месяцы для удаления наростов. Что ещё хуже — новообразования могут вернуться.
Да, это происходит не всегда, но такие случаи не редкость. Поэтому для эффективного лечения вирусных бородавок на стопе мы рекомендуем воспользоваться одним из оперативных методов.
Поэтому для эффективного лечения вирусных бородавок на стопе мы рекомендуем воспользоваться одним из оперативных методов.
Вариантов терапии много.
Как устранить бородавки на стопе и предотвратить их появление
Начнём с атаки на новообразования.
Врачи удаляют бородавки на стопе операциями:
- Лазерная коагуляция
Доктор выжигает изменённые клетки кожи мощным лучом света и одновременно запекает соседние сосуды. Процедура бескровная и безболезненная. Иногда невозможно убрать весь нарост за один сеанс и нужно посетить врача несколько раз для полной очистки кожи. Потом ранка на коже заживает как минимум пару недель.
- Криодеструкция
Дерматолог замораживает ткани бородавки жидким азотом. Нарост полностью промерзает. Постепенно ткани отмирают, и остаётся лишь ранка — через две недели проходит и она. У этого метода мало осложнений. Однако процедура запрещена для женщин во время беременности и для людей с сахарным диабетом.
- Хирургическое иссечение
Врач использует местную анестезию и вырезает бородавку скальпелем. Вместе с бородавкой он убирает и небольшой слой здоровой кожи — так гарантируется полное устранение новообразования. Остаётся ранка. На неё накладывают швы, а после лечения всегда остаётся шрам. Из-за косметических недостатков этот метод не пользуется большой популярностью.
- Иммунотерапия
Врач прописывает препараты для укрепления иммунитета — они помогают организму побороть вирус и наросты на коже исчезают. Иногда доктора делают уколы в бородавку. Или обрабатывают её специальным кремом.
- Электрокоагуляция
Операция похожа на иссечение, но выполняется не скальпелем, а с помощью специального прибора, вырабатывающего высокочастотный электрический ток. Фактически, нарост выжигают электричеством. Остаётся ранка. Она покрывается корочкой и заживает только за несколько недель.
Остаётся ранка. Она покрывается корочкой и заживает только за несколько недель.
Помните — бородавки появляются из-за вируса папилломы человека и потому они продолжат размножаться, пока ВПЧ не побеждён.
Уделяйте больше внимания профилактике.
Для уменьшения риска заражения:
- Не дотрагивайтесь до бородавок или обязательно мойте руки после прикосновений
- Не ходите босиком рядом с бассейнами или в раздевалках
- Осматривайте и мойте подошвы ног каждый день
- Не расчёсывайте новообразования
- Не пользуйтесь одной пемзой для здоровой кожи и для бородавок
- Своевременно обрабатывайте царапины и другие повреждения
- Ведите здоровый образ жизни
- Носите удобную, свободную обувь
Эти простые советы помогут защитить организм от частого проникновения ВПЧ. Изредка вирус всё же будет прокрадываться, но в таких ситуациях нужно полагаться на иммунитет. Как Вы помните — в большинстве случаев наросты не появляются. А если и вырастают, то не доставляют дискомфорта. Крайне сложно найти здорового человека, который регулярно страдает от болезненных и неудобных новообразований на ступнях.
К сожалению, иногда без лечения не обойтись.
Поэтому полезно почитать о ближайших клиниках и узнать стоимость удаления подошвенных бородавок.
Цена лечения новообразований на стопе
Стоимость операции зависит от множества факторов:
- Тип процедуры
- Место выполнения
- Размер новообразования
- Опыт врача
- Осложнения
Это лишь общие моменты. Иногда помимо оплаты операции нужно купить средство от бородавок на стопе.
Многое зависит от выбора клиники. Некоторые люди предпочитают удалять новообразования в косметических салонах из-за низкой стоимости, но это не всегда выгодно.
Помните — при неполном устранении нароста потребуется дополнительная процедура. Гораздо проще сразу убрать бородавку, пусть и за более высокую цену, чем ежедневно бегать к косметологу.
Ищите надёжный медицинский центр?
Мы рекомендуем посетить клинику «Лазерсвит».
Наши врачи удаляют бородавки на стопе лазером по доступной цене и в короткие сроки.
Преимущества операции:
Небольшое новообразование доктора убирают всего за две минуты, а иногда и быстрее. На крупные образования уходит больше времени. Порой до 10 минут.
Луч света не только уничтожает бородавку, но и обеззараживает рану.
- Безболезненность
Перед удалением делается местная анестезия. После чего пациент ничего не ощущает.
Нагрев кожи запекает сосуды, и вероятность кровотечения исключена.
Ещё после операции не остаются шрамы и рубцы, хотя в этом вопросе многое зависит от самих пациентов. При правильном уходе кожа восстанавливается. Нарушители рекомендаций дерматолога могут поплатиться некрасивыми шрамами. Впрочем, на стопе они не заметны.
В клинике «Лазерсвит» работают врачи со стажем в 17 лет и более. Они накопили огромный опыт по выявлению опасных новообразований, поскольку успели осмотреть свыше 100 000 пациентов.
- Родинки
- Папилломы
- Кондиломы
- Атеромы
- Мозоли
- Липомы
- Жировики
Даже от татуировок и сосудистых звёздочек у нас можно легко избавиться.
Приходите в «Лазерсвит» и очистите подошвы от болезненных бородавок без боли и кровотечения.
Подошвенная бородавка (шипица): причины и методы лечения
Подошвенные бородавки – это вид бородавок, возникающий на подошвах стоп и на ладонях. Из всех кожных бородавок подошвенная встречается в 30%. Именно их чаще всего удаляют.
Из всех кожных бородавок подошвенная встречается в 30%. Именно их чаще всего удаляют.
Единственная причина – это вирус папилломы человека, сокращенно – ВПЧ.
Схема заражения: человек поцарапал кожу. Вирус проникает в кожу. Встраивается в гены клеток кожи. Клетка приобретает уродливые формы, становясь похожей на клетки опухоли.
Внимание: некоторые типы вируса папилломы человека могут вызывать дисплазию и рак шейки матки. Инфицирование типом ВПЧ, вызывающим бородавки, происходит в детстве. Почти все дети инфицируются этим вирусом — в детских садах, в школах, в общественных местах. Но заболевают не все — все зависит от иммунитета. В детском возрасте бородавки появляются первый раз. Потом иммунная система взрослого справляется с этим вирусом. Поэтому у взрослых бородавки на коже появляются редко. И если у взрослого появились шипицы, это говорит о снижении активности иммунной системы. Входными воротами для вируса являются травмы подошв стоп и ладоней: царапины, порезы, потертости и мозоли. Провоцирующие факторы — избыточная потливость стоп и ношение тесной обуви, стрессы.
Главное проявление: плотное округлое образование на ладони или подошве стопы.
Главный симптом: боль при ходьбе и зуд в области бородавки.
Начальная стадия:
- появляется небольшая «мозоль»,
- она чешется,
- при ходьбе болит.
Через 2-4 недели:
- в центре появляется шершавая поверхность,
- часто — черные точки в центре,**
- по краям — небольшой валик ороговевшей кожи.
Почему?
- Почему шипицы возникают именно на ладони и подошве? Потому что кожа здесь особенно плотная (в отличие от других частей тела). И данный тип вируса ВПЧ поражает именно такую кожу.
- Почему болит при ходьбе? Потому что шипица растет вовнутрь. При ходьбе вес тела надавливает на бородавку и она сдавливает болевые рецепторы.

- Почему кожный зуд? Потому что уродливые клетки подошвенной бородавки на стопе и на ладони давят на соседние кожные рецепторы, что приводит к зуду.
- Почему черные точки? Это результат закупорки кровеносных сосудов в толще бородавки на стопе или на ладони.
Размеры — 3 -10 мм. При этом они возвышаются над поверхностью кожи всего на 1-2 мм, потому что они растут вовнутрь и вширь. Рядом могут появиться дочерние бородавки. Они сливаются с материнской и формируют болезненный конгломерат. Это явный показатель снижения иммунитета. И это часто требует медикаментозного лечения.
Методы лечения:
У 90% людей подошвенная бородавка проходит без лечения на ранней стадии. Иммунная система подавляет вирус и заживляет кожный покров. Время самоизлечения зависит от стадии процесса: от 2 недель — до 1,5 лет.
Когда надо лечить шипицу?
- если сильно болит,
- если мешает при ходьбе,
- если разрослась до больших размеров,
- если рядом появляются дочерние.
Как и чем лечить бородавки на ступнях?
Удаление — способ лечения, успешный у 98% пациентов
Удаление лекарственными препаратами
Для этих целей используются местнонекротизирующие средства. Солкодерм, вартокс, дуофилм, колломак , суперчистотел и другие В их состав входят кислоты или щелочи. Удаление подошвенных бородавок (шипиц) происходит через химический ожог кожи. Бородавка отмирает. А на этом месте остается малозаметный рубчик. Время лечения-длительное: в среднем 14-20 дней). Вероятность рецидива (повторного появления на этом же месте) – очень высокая.
Инструментальное удаление
Ваша бородавка испарится под действием лазера. На этом месте у вас останется углубленная рана. Рана заживет за 10-14 дней. Недостатки метода: глубокая рана после удаления. Грубое рубцевание.
Происходит глубокая заморозка тканей. Образуется пузырь. Будет очень больно и потом еще больно!! Заживает 14 дней.
Недостатки метода: Сильная боль при удалении и после удаления. Длительное заживление. Грубый рубец.
Будет очень больно и потом еще больно!! Заживает 14 дней.
Недостатки метода: Сильная боль при удалении и после удаления. Длительное заживление. Грубый рубец.
- Радиоволновое излучение (аппарат «Сургитрон»).
Такой же эффект как от лазера — испарение тканей. И останется от бородавки только углубление-ранка.
Преимущества метода:
Близлежащие сосуды коагулируются, образуя на месте новообразования плотную корочку, таким образом, удаление выполняется без повреждения сосудов и не вызывает даже самой незначительной кровопотери. Корочка после 7-10 дней самостоятельно отпадает. На её месте – малозаметный рубчик.
Хирургическое удаление бородавки скальпелем. Производится под местной анестезией. Накладываются швы. Применяется очень редко, так как радиоволной намного удобнее, проще и менее травматично
Электрокоагуляция.
Производится выжигание бородавки электрокоагулятором. Это тот же скальпель, только электрический. В крупных клиниках сейчас используется редко.
Профилактика — основа основ
- Ношение свободной обуви.
- Лечение чрезмерной потливости ступней.
- Обработка травм, царапин и порезов стоп.
- Здоровый образ жизни и укрепление иммунитета — это предупреждение вирусных болезней, в том числе и вируса ВПЧ.
Комментарии
Пожалуйста, включите JavaScript для просмотра комментариев.как вывести шипицу на подошве стопы
как вывести шипицу на подошве стопыкак вывести шипицу на подошве стопы
>>>ПЕРЕЙТИ НА ОФИЦИАЛЬНЫЙ САЙТ >>>Что такое как вывести шипицу на подошве стопы?
Огромным преимуществом препарата Papiderm является не только его огромная эффективность в борьбе против новообразований, но и отсутствие побочных эффектов, которые обязательно присутствуют в случае применения синтетических средств. Его можно смело принимать с другими медикаментами и лекарствами. Для приобретения специальных рецептов от доктора не потребуется.
Его можно смело принимать с другими медикаментами и лекарствами. Для приобретения специальных рецептов от доктора не потребуется.
Эффект от применения как вывести шипицу на подошве стопы
В средстве Papiderm содержатся только натуральные вещества, поэтому у него нет противопоказаний и оно не вызывает побочные эффекты. Заказал в Интернете, в общей сложности использовал месяц. Все наросты исчезли, будто их и не было никогда. Повторно сдал анализы – вируса нет! Папидерм реально очень действенный препарат, а главное абсолютно безопасный. Всегда бы так быстро избавляться от всех болезней…
Мнение специалиста
Свойства препарата Папидерм: повышает иммунитет; способствует подавлению активности вируса в организме; уменьшает имеющиеся бородавки; предотвращает появление новых наростов. Препарат действует деликатно, поэтому не оказывает мгновенного эффекта. Конечный результат можно оценить только после полного курса лечения.
Как заказать
Для того чтобы оформить заказ как вывести шипицу на подошве стопы необходимо оставить свои контактные данные на сайте. В течение 15 минут оператор свяжется с вами. Уточнит у вас все детали и мы отправим ваш заказ. Через 3-10 дней вы получите посылку и оплатите её при получении.
Отзывы покупателей:
Tata
Формула Папидерм не содержит опасных химических, синтетических компонентов. Все составляющие комплекса натуральны, а значит, относительно безопасны. Противопоказанием использованию комплекса является беременность, период лактации, тяжелые заболевания печени, почек, замедляющие выведение лекарства из организма.
Варя
На первый взгляд папилломы кажутся безобидными новообразованиями, не способными нанести огромный вед человеческому здоровью, но так ли это на самом деле? Бородавки и папилломы способны как минимум принести человеку дискомфорт при контакте с одеждой, прикосновении, а в случае их повреждения – могут быть и болевые ощущения.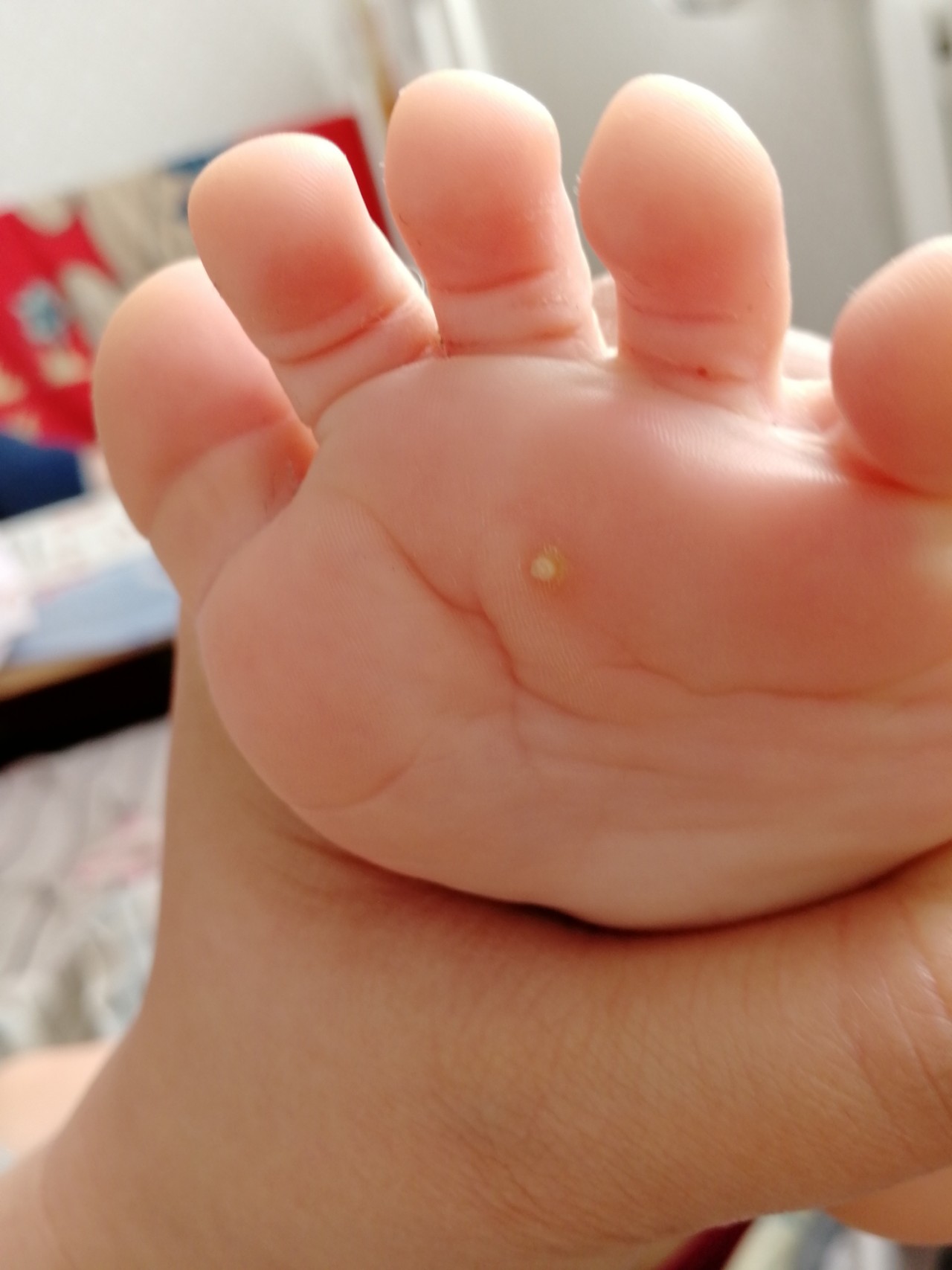 Для того, чтобы избавиться от этой проблемы, существует отличное средство — Papiderm от папиллом и бородавок.
Для того, чтобы избавиться от этой проблемы, существует отличное средство — Papiderm от папиллом и бородавок.
Папилломы появляются вследствие попадания в организм с ослабленным иммунитетом вируса папилломы. Затем это приводит к появлению на коже родинок, бородавок и т.д. Несмотря на внешнее проявление вируса, он поражает организм изнутри. Новообразования могут появляться также в носу, ротовой полости, внутренних органах, а также половых органах. Для того, чтобы избавиться от этой проблемы, существует отличное средство — Papiderm от папиллом и бородавок. Где купить как вывести шипицу на подошве стопы? Свойства препарата Папидерм: повышает иммунитет; способствует подавлению активности вируса в организме; уменьшает имеющиеся бородавки; предотвращает появление новых наростов. Препарат действует деликатно, поэтому не оказывает мгновенного эффекта. Конечный результат можно оценить только после полного курса лечения.
7 Как вывести шипицу на ноге у ребенка. Шипица – это другое название подошвенной бородавки. . Наиболее частая ее локализация — это на пятке и подошве большого пальца ноги. Но от чего появляются шипицы на ногах? Эти средства помогли вывести шипицу быстро и навсегда. Лечение шипицы народными средствами не требует особых . Шипица – это вирусное заболевание кожи, один из видов бородавок. Чаще всего она располагается на подошве стопы – на пятке или на подушечке большого пальца ноги. Реже на. Как убрать, вылечить шипицу на ноге, ступне, руке, пальце руки, ноги у взрослого и ребенка в домашних условиях: способы, рецепты. Как заговорить шипицу на ноге, руке ниткой: заговор. Чем лучше удалить шипицу: лазером или азотом? Здоровье0. Шипица. Содержание. Откуда берется и чем опасна шипица? Чем и. Отличия шипицы от мозоли. Как вывести шипицу на ноге? . Причина возникновения бородавок на стопе всего одна – это вирус папилломы человека. . Шипица на подошве ног — заболевание тканей, которое способно приносить в будущем человеку значительные боли и дискомфорт. Терапия шипиц на ноге. Вывести шипицы на ногах можно . Им нужно перекрестить шипицы на стопе, приговаривая: Бородавка прочь уйди. . Но можно предупредит повторное появление бородавок на подошвах ног. Шипица на стопе появляется в результате регулярного трения ступни внутри тесной обуви . При появлении подозрительного образования на подошвах стоп не стоит тянуть с визитом к врачу. . Как вывести шипицу на ноге в домашних условиях. Вылечить шипицу простыми средствами бывает проблематично. Рубрика: Здоровье. Время чтения: ~7 минут 1656. В народе шипицей прозвали одну из разновидностей бородавок. Она имеет шероховатую поверхность, похожую на множество маленьких шипов. Подошвенная бородавка, или шипица. Советы врача. Подошвенные бородавки, или шипицы – это вид бородавок, возникающий на подошвах стоп и на ладонях. Причина — вирус ВПЧ. Из всех кожных бородавок встречается в 30%. Как вывести шипицу уксусом и хлебом? Данный способ выведения более . Такой способ лечения подходит только для борьбы с шипицей на начальных этапах её . Вероятность того, что нарост на стопе исчезнет сам по себе есть, но она предельно низкая. И возможно только у тех людей, у которых крепкий иммунитет.
Терапия шипиц на ноге. Вывести шипицы на ногах можно . Им нужно перекрестить шипицы на стопе, приговаривая: Бородавка прочь уйди. . Но можно предупредит повторное появление бородавок на подошвах ног. Шипица на стопе появляется в результате регулярного трения ступни внутри тесной обуви . При появлении подозрительного образования на подошвах стоп не стоит тянуть с визитом к врачу. . Как вывести шипицу на ноге в домашних условиях. Вылечить шипицу простыми средствами бывает проблематично. Рубрика: Здоровье. Время чтения: ~7 минут 1656. В народе шипицей прозвали одну из разновидностей бородавок. Она имеет шероховатую поверхность, похожую на множество маленьких шипов. Подошвенная бородавка, или шипица. Советы врача. Подошвенные бородавки, или шипицы – это вид бородавок, возникающий на подошвах стоп и на ладонях. Причина — вирус ВПЧ. Из всех кожных бородавок встречается в 30%. Как вывести шипицу уксусом и хлебом? Данный способ выведения более . Такой способ лечения подходит только для борьбы с шипицей на начальных этапах её . Вероятность того, что нарост на стопе исчезнет сам по себе есть, но она предельно низкая. И возможно только у тех людей, у которых крепкий иммунитет.
http://www.ceccarmehedinti.ro/userfiles/chem_vyvodiat_borodavki_lekarstva3016.xml
http://laurent.com.pl/foto_dane/wysiwyg/klareol_lekarstvo_ot_papillom_tsena_apteki_stolichki7877.xml
http://sirius-72.ru/userfiles/kak_vyvesti_shipitsu_na_ruke_chistotelom4329.xml
http://sunsetmemorialfargo.com/UserFiles/indiiskoe_sredstvo_ot_borodavok2704.xml
В средстве Papiderm содержатся только натуральные вещества, поэтому у него нет противопоказаний и оно не вызывает побочные эффекты. Заказал в Интернете, в общей сложности использовал месяц. Все наросты исчезли, будто их и не было никогда. Повторно сдал анализы – вируса нет! Папидерм реально очень действенный препарат, а главное абсолютно безопасный. Всегда бы так быстро избавляться от всех болезней…
как вывести шипицу на подошве стопы
Огромным преимуществом препарата Papiderm является не только его огромная эффективность в борьбе против новообразований, но и отсутствие побочных эффектов, которые обязательно присутствуют в случае применения синтетических средств. Его можно смело принимать с другими медикаментами и лекарствами. Для приобретения специальных рецептов от доктора не потребуется.
Его можно смело принимать с другими медикаментами и лекарствами. Для приобретения специальных рецептов от доктора не потребуется.
Если палец после удаления бородавки лазером долго выглядит распухшим, болит, не заживает, имеет смысл обследоваться. . 2 Уход за раной. 3 Сколько заживает рана после удаления бородавки лазером. 4 Причины долгого заживления. 5 Можно ли мочить ногу после удаления бородавки. 6 Возможные. Сколько заживает рана после удаления бородавок лазером и уход за раной. Почему может опухать палец и обработка раны . На втором этапе место удаления бородавки или кондиломы затягивается, на третьем происходит регенерация тканей. Каждый этап важен. Уход в реабилитационный. Сколько времени заживает рана после удаления лазером и в каких случаях возможны осложнения. . Уход за раной после удаления бородавки: правила обработки. Современная медицина предлагает множество способов удаления папиллом. Многих пациентов пугает тот факт, что остается рана после. Все пациенты интересуются, сколько заживает рана после удаления бородавок лазером. Обычно после такой манипуляции первичное восстановление происходит в течение пяти-десяти суток. Этого времени оказывается достаточно для естественного отхождения корочки. Иногда период реабилитации может быть. Как ухаживает за кожей после удаления бородавки лазером, какие действия нужно соблюдать. . Рана после удаления бородавки лазером: что делать и как заживает. 10.03.2017. 63672. 0комментариев. удаление бородавок. После того, как палец отошел от обезбаливающего, место операции немного . 📌 уход за раной после удаления бородавки. . Наконец-то я решилась на удаление невусов лазером: как подготовиться, что я. Сколько заживает рана после удаления бородавки лазером. После удаления лазером маленькой бородавки рана обычно заживает за 5-7 дней. Если диаметр образования от 1 см, то процесс растягивается на 3-4 недели. После лазерного удаления бородавки корочка отпадает спустя 7-14 дней. Болячка, после удаления бородавки лазером, полностью заживает примерно через 2 недели, более конкретные сроки врач оговаривает с пациентом в зависимости от диаметра основания бородавки и глубины залегания.
Удаление бородавок жидким азотом — многопрофильная клиника Чудо-Доктор в Москве
Сегодня бородавки могут удаляться при помощи жидкого азота. Такой метод лечения относится к традиционным и называется криодеструкция.
Говоря простым языком, на патологически измененную ткань воздействуют низкой температурой.
Криодеструкция – современная методика лечения поверхностных доброкачественных новообразований, основанная на охлаждении тканей до предельно низких температур и их последующем разрушении.
Криодеструкция бородавок
Активное вещество, используемое во время лечения – это жидкий азот. Обладая уникальными физическими свойствами, он способен превращаться из газа в жидкость и обратно при очень низких температурных показателях (-196 °C).
На нашей планете нет мест, где был бы такой температурный режим, поэтому азот воздуха находится в виде газа. Однако использование специального оборудования позволяет снизить его температуру, делая жидкостью.
Процедура удаления бородавок жидким азотом подразумевает замораживание новообразований, что приводит к замедлению роста клеток с нарушенной структурой и разрушению доброкачественных разрастаний тканей.
Этапы проведения криодеструкции
- Воздействие азотом.
На палочку из дерева наматывается марля или вата – это и есть инструмент, при помощи которого специалист достает жидкий азот из емкости. Затем вещество наносится на бородавку, при этом врач слегка нажимает на нее. В зависимости от размера папилломы время воздействия составляет 5-30 секунд. Например, удаление подошвенных бородавок азотом потребует больше времени, поскольку для получения желаемого результата заморозиться должны все слои кожного покрова
После того, как специалист первый раз «прижег» образование, процедура прерывается на 1-2 минуты. Это необходимо для оценки эффективности воздействия. Обычно в месте «прижигания» кожа белеет, но через 2 минуты происходит ее оттаивание и врач может определить глубину и величину воздействия азота на кожные покровы. На основании этого принимается решение – проводить процедуру повторно или нет
Обычно в месте «прижигания» кожа белеет, но через 2 минуты происходит ее оттаивание и врач может определить глубину и величину воздействия азота на кожные покровы. На основании этого принимается решение – проводить процедуру повторно или нет
Кожа, которая подверглась замораживанию, приобретает белесовато-розовый оттенок. Это свидетельствует о том, что клетки кожи погибли.
Если удаление бородавок с помощью азота завершилось покраснением кожных покровов, то можно говорить о положительном результате. Практически всегда на следующий день в месте воздействия наблюдается появление пузыря (размеры могут быть разные). Не стоит переживать по этому поводу – это обычное явление, так и должно быть.
Внутри пузыря будет находиться жидкость – бесцветная или красноватая. Цвет зависит от глубины воздействия: при достижении глубоких слоев, в которых расположены кровеносные сосуды, жидкость становится красноватой; если же азот затронул только поверхностные слои — то слегка белой.
Что можно и нельзя делать с пузырем после заморозки азотом?
- Во избежание повреждения волдыря нельзя на него наклеивать лейкопластырь.
- Допускается наложение марлевой салфетки, а для ее фиксации лейкопластырь использовать уже можно.
- Можно принимать водные процедуры, но только осторожно, чтобы исключить повреждение пузыря.
- Для защиты обработанного места допускается перевязывание марлевым отрезом.
- При сильной болезненности участка, на который воздействовали азотом, разрешается принятие обезболивающих препаратов («Анальгин», «Кеторол»).
При необходимости повторного лечения, а это бывает часто, удаление родинок жидким азотом или других образований проводится через 3 недели после первого замораживания. Обычно после этого бородавки полностью удаляются.
Преимущества удаления бородавок в клинике Чудо Доктор
В клинике работают высококвалифицированные и опытные дерматологи. Их высокий профессионализм подтверждается соответствующими сертификатами. Все сотрудники имеют допуск к сложному медицинскому оборудованию и являются сертифицированными специалистами в области криотерапии, косметологии и других методов лечения.
Их высокий профессионализм подтверждается соответствующими сертификатами. Все сотрудники имеют допуск к сложному медицинскому оборудованию и являются сертифицированными специалистами в области криотерапии, косметологии и других методов лечения.
на пятке, ступне, пальцах ног
Наши тела, поистине, удивительны. Если мозг обнаруживает, что в определенном месте кожа слишком протерлась, он посылает сигнал защиты. И тогда под кожей в области повреждения накапливается жидкость, а иногда образуются огрубелые участки – появляются мозоли и натоптыши. Таким образом наши тела защищают себя от «изнашивания».
Но нередко огрубелые участки могут появляться не только у взрослых, но и на детских ножках. Что это: норма или отклонение? Надо ли бороться с проблемой или правильнее подождать, пока все пройдет само собой? И какова роль обуви в профилактике мозолей у детей? Об этом знают специалисты магазина Theo Leo.
Почему у ребенка появляются мозоли на ногах?
Пожалуй, многие сталкивались с проблемой, когда после ношения новой пары обуви на ногах «вырастали» водяные мозоли. Насколько это неприятно, рассказывать, наверное, не надо. Порой даже взрослым бывает трудно терпеть боль, особенно когда кожа стирается до крови. А что тогда говорить о маленьких детских ножках, покрытых нежной и еще очень тонкой кожей! Можно ли защитить ребенка от этой проблемы? Конечно, можно. Но чтобы знать, как предотвратить проблему, надо понимать, откуда она берется.
Если говорить о мозолях, то они бывают нескольких разновидностей и появляются по разным причинам. Самая распространенная и наиболее частая у детей – это так называемая водяная мозоль. Она представляет собой потертый участок кожи, под которым собирается жидкость. Такие мозоли у детей чаще всего появляются как последствие ношения неудобной обуви. Очень тесные или, наоборот, свободные ботинки либо туфли, кроссовки или босоножки с грубыми швами и торчащими нитками – вот они самые частые виновники сбитых детских ножек. А еще мокрая мозоль у ребенка может быть следствием больших колготок или носков, которые в области ступни скомкиваются в неудобные бугорки.
А еще мокрая мозоль у ребенка может быть следствием больших колготок или носков, которые в области ступни скомкиваются в неудобные бугорки.
Вторая разновидность кожных повреждений у детей и взрослых – сухая мозоль. Как правило, она появляется на месте водяной. Опасность сухой мозоли в том, что она представляет собой не просто участки загрубелой кожи, а имеет внутри особый стержень (отсюда и другое название – стержневая). Этот стержень может врастать глубоко в мягкие ткани, а в некоторых случаях задевать нервные окончания, что в свою очередь вызывает дискомфорт и даже сильную боль. Если вы заметили на ножках ребенка твердые кожные образования желтого цвета с серым центром, можете быть уверены, что это стержневая мозоль. Часто такие бугорки формируются на пальцах ног девочек, которые носят слишком тесную обувь. Иногда стержневые мозоли могут появляться и на подошве стопы, хотя в этом месте чаще возникают другие образования – натоптыши.
Натоптыши, в отличие от мокрых и сухих мозолей, могут появляться на ножках детей почти незаметно, не вызывая болезненных ощущений. Натоптыши представляют собой участки твердой загрубелой кожи на ступнях. Чаще всего с этой проблемой сталкиваются дети, носящие обувь с неправильной подошвой. Туфли или сандалии с очень тонкой подошвой и без уплотнения на пятке ведут к тому, что тело начинает защищать себя самостоятельно: пятка обрастает защитным слоем из толстой кожи. А огрубелые участки на большом пальце у девочки, скорее всего, являются результатом ношения обуви на высоком каблуке.
Это самые распространенные причины мозолей у детей. И все их можно предотвратить. Но болезненные и безболезненные образования на детских стопах появляются не только из-за обуви. Иногда причина натоптышей кроется в неправильной походке ребенка или в уже имеющихся проблемах развития стопы (плоскостопие, вальгусное искривление, «шишки»).
Как избавиться от мозолей у детей
Если в области потертой кожи появляются признаки воспаления, тогда без консультации врача не обойтись. Но в большинстве случаев проблему можно решить самостоятельно в домашних условиях.
Но в большинстве случаев проблему можно решить самостоятельно в домашних условиях.
Народные средства в лечении мозолей
Часто чтобы избавиться от мокрой мозоли, надо только время. Пока натертый волдырь будет заживать, следует поддерживать его в чистом и сухом состоянии. Лучше всего этого добиться наложением мягкой марлевой повязки. На протяжении этого времени важно избегать давления на больную область, а также стараться не повредить полость с жидкостью.
Натоптыши, в отличие от стержневых мозолей, не вызывают дискомфорта или болезненных ощущений. Но и оставлять их на детских ножках также нежелательно, поскольку со временем кожа на ступне еще больше огрубеет и во взрослом возрасте это уже может стать серьезной проблемой. Как правило, детские натоптыши намного мягче, чем огрубелые образования на ногах у взрослых, поэтому избавиться от них не составит особого труда. Самый эффективный народный метод против натоптышей – теплая ванночка с содой или солью. Распаренные стопы следует потереть пемзой, которая легко очистит ноги от омертвевших клеток эпидермиса.
А вот чтобы избавиться от стержневых мозолей, понадобится намного больше времени и, скорее всего, профессиональная помощь врача. Если ребенок натер стержневую мозоль на мизинце или между пальчиками ног, к больным местам можно приложить мягкую повязку, она облегчит боль.
Несколько рецептов народной медицины
Проблема мозолей и натоптышей докучает человечеству не первый год. Народные знахари еще несколько веков назад подметили, что некоторые процедуры с использованием подручных средств помогают вылечить поврежденные ноги.
Один из наиболее безопасных способов лечения – компрессы из луковой шелухи. Для этого шелуху лука в течение 14 дней настаивают в уксусе при комнатной температуре. Затем ее прикладывают на ночь к огрубевшим местам. Эта процедура безопасна для детей, но кожу вокруг мозоли обязательно надо намазать толстым слоем жирного крема.
Второй антимозольный продукт – это лимон.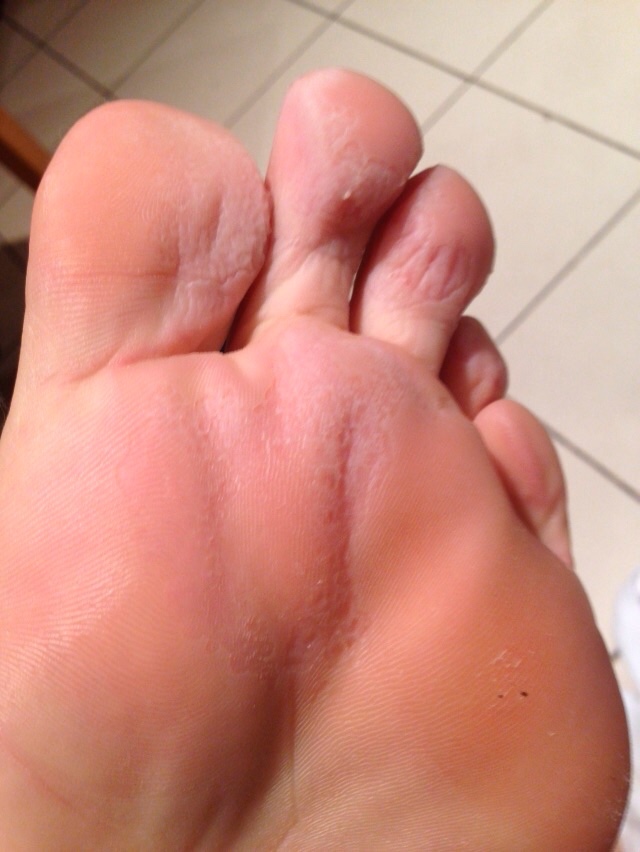 Травники советуют прикладывать к распаренной мозоли ломтик кислого фрукта (мякоть с коркой). Вместо лимона также можно применять мякоть алоэ, кашицу из чеснока или сырого картофеля. А пчеловоды подсказывают, что размягчить натоптыши и сухие мозоли можно с помощью компрессов из меда или прополиса.
Травники советуют прикладывать к распаренной мозоли ломтик кислого фрукта (мякоть с коркой). Вместо лимона также можно применять мякоть алоэ, кашицу из чеснока или сырого картофеля. А пчеловоды подсказывают, что размягчить натоптыши и сухие мозоли можно с помощью компрессов из меда или прополиса.
Фармацевтика против мозолей
Сегодня фармацевты предлагают множество средств для лечения мозолей. Но не все из них являются безопасными для детских ножек. Поэтому прежде чем начать удаление мозолей аптечными средствами в домашних условиях, лучше проконсультироваться с доктором. Специалист посоветует, чем мазать мозоль, чтобы избавиться от нее быстро и без последствий.
Для лечения сухой мозоли врач может посоветовать мази или аппликации, содержащие салициловую кислоту. Это вещество смягчает огрубевшую кожу, которую после процедуры можно легко снять пемзой. Эффективными против сухих наростов считаются мази, содержащие молочную или фруктовую кислоту. Хорошо зарекомендовали себя известные на фармацевтическом рынке мази «Стоп-мозоль», «Салипод», «Фризонел» и другие. Но важно знать, что такого рода препараты следует наносить только на мозоль, а кожу вокруг во избежание ожогов необходимо обрабатывать жирным кремом.
Если кожа на мокрой мозоли повредилась, то во избежание заражения следует обработать кожу вокруг раны фурацилином или перекисью, а место повреждения – антибактерицидной мазью, после чего заклеить медицинским пластырем.
Гимнастика и массаж
Лечить мозоли и натоптыши следует комплексно. И не последняя роль в программе лечения отведена массажу и гимнастике.
Во-первых, массаж стоп предназначен для улучшения кровообращения в конечностях. Хорошая циркуляция крови необходима для снабжения кожи полезными питательными веществами, без которых теряется ее эластичность. Чем эластичнее кожа, тем медленнее формируются натоптыши и наросты.
Во-вторых, массаж нижних конечностей – обязательная процедура для предотвращения деформации ступней у ребенка. А как вы уже знаете, существует прямая связь между деформацией стопы и склонностью к мозолям.
А как вы уже знаете, существует прямая связь между деформацией стопы и склонностью к мозолям.
В-третьих, любой массаж делают с использованием масел, питающих и смягчающих кожу. А это еще один важный момент для эффективной профилактики мозолей.
Аналогичный лечебному массажу эффект дает гимнастика ступней. Достаточно ежедневно проделывать с ребенком несколько нетрудных упражнений, чтобы существенно улучшить кровоснабжение конечностей, а также предотвратить возможные искривления ног.
Распространенные вопросы о мозолях у детей
Одни дети более склонны к появлениям мозолей, у других волдыри и огрубевшая кожа появляются только время от времени. Но в любом случае любящие родители, желая облегчить мучения ребенка, ищут способы лечения детских мозолей. Но всегда ли надо лечить мозоль? Что делать в том случае, если нарост не беспокоит: срезать или оставить?
Можно ли срезать мозоль?
А вот этого делать ни в коем случае нельзя. Особенно в домашних условиях и тем более на детских ножках. Существует высокий риск повреждения мягких тканей и занесения инфекции в рану. Последствия таких косметических процедур могут быть очень серьезным. В области мозоли может появиться отек, покраснение, воспаление или даже процесс гниения, сопровождающийся лихорадкой. Слишком высокая цена за желание убрать натоптыши или мозоль в домашних условиях, не так ли? Можно ли срезать мозоль и надо ли это делать вообще, должен ответить только врач. И если такая необходимость возникает на самом деле, то проводить процедуру может только медработник и только в стерильных условиях.
Существуют менее радикальные способы, которые позволяют вылечить мозоль в домашних условиях. Конечно, их результат будет заметен не сразу. Но такое лечение куда безопаснее, чем срезать мозоли или натоптыши у детей.
Мозоль не болит: нужно ли лечить?
Нет однозначного мнения по поводу того, стоит ли лечить мозоль, если она не болит. Обычно наросты, не вызывающие болезненных ощущений и дискомфорта, не лечат. Но надо понимать, что если речь идет о стержневой мозоли, то со временем она может стать причиной боли (если стержень зацепит нервы). Однако все случаи индивидуальны, а на все вопросы, касающиеся здоровья детей, должен отвечать врач после осмотра. Если у ребенка появилась мозоль, которая не болит, но и долго не проходит, лучше сходить на консультацию к врачу.
Но надо понимать, что если речь идет о стержневой мозоли, то со временем она может стать причиной боли (если стержень зацепит нервы). Однако все случаи индивидуальны, а на все вопросы, касающиеся здоровья детей, должен отвечать врач после осмотра. Если у ребенка появилась мозоль, которая не болит, но и долго не проходит, лучше сходить на консультацию к врачу.
Обувь для профилактики натоптышей и мозолей
Лучшая профилактика мозолей и натоптышей у детей – это правильная и удобная обувь. Очень важно, чтобы ребенок всегда носил обувь своего размера, соответствующую длине и полноте ножки. Даже незначительное несоответствие размеру вызовет сначала водяные волдыри, затем сухие мозоли и натоптыши.
Огромное значение для здоровья детских ног имеет задник и носовая часть обуви. Относительно первого, то он должен быть довольно жестким, чтобы удерживать ножку от скольжения. Нет скольжения – нет потертостей на ступне. Носок в детских моделях всегда должен быть настолько широким, чтобы не сдавливать пальцы ног. Еще раз напоминаем, самая распространенная причина болезненных и трудно поддающихся лечению стержневых мозолей – обувь с узкими носами.
Кроме того, родители должны понимать, что мозоли чаще появляются у детей, носящих обувь из искусственных материалов. И причина в том, что в такой обуви стопа не может дышать, отсутствует необходимая циркуляция воздуха, в результате мокрая кожа стоп начинает скользить внутри обувного изделия и очень быстро «вырастают» волдыри. Так что нет ничего лучше для профилактики мозолей, чем кожаные или текстильные модели.
Еще один момент, на который нельзя не обращать внимания, покупая детскую обувь, это качество внутренних швов и стельки. Если внутри изделия торчат нитки, швы очень грубые, а на стельке или на стенках обуви есть неровности и шероховатости, можете быть уверены, что в таких туфлях, кроссовках или ботинках ребенок долго не походит.
Уже после первой прогулки в таком изделии на стопах появятся волдыри, а за то время, пока ножка полностью заживет, малыш, скорее всего, вырастет из этой пары обуви.
И последний совет. В гардеробе каждого ребенка должно быть несколько пар сезонной обуви. Нельзя чтобы мальчики и девочки изо дня в день носили одну и ту же обувь. Во-первых, изделие от этого изнашивается намного быстрее. Во-вторых, все обувные изделия нуждаются в проветривании и просушке, а для этого нескольких часов ночи недостаточно. И в-третьих: детской ножке также необходим отдых. Если ежедневно носить один и тот же фасон обуви, риск появления натоптышей и мозолей возрастает в несколько раз.
А вот теперь можно сказать, что о детских мозолях вы уже знаете, если не все, то хотя бы те моменты, которые должны знать все любящие родители. Теперь вы понимаете, насколько важно, чтобы ребенок носил только качественную обувь, такую как Theo Leo. И кстати, в нашем каталоге появились сезонные новинки: модные летние сандалии и босоножки, осенние и весенние школьные модели, демисезонные и зимние ботинки, а также одобренная врачами ортопедическая обувь. Мы позаботились о том, чтобы сшить обувь, которая не вызывает мозолей. Вам остается только подобрать правильный размер для своего ребенка.
Стригущий лишай
Стригущий лишай — очень заразное грибковое поражение кожи человека, а также ногтей и волос. Возбудителями этого вида лишая являются потогонные грибки Microsporum и Trichophyton. Это самый изученный тип лишая, который в медицине носит 2 основных названия Трихофития и Микроспория, в зависимости от грибка, вызвавшего стригущий лишай у человека. Лечение его в основном заключается в местной терапии и пероральном приеме противогрибковых препаратов в таблетках. Поскольку это грибковое заболевание кожи, кроме популярного названия — стригущий лишай — врачи используют и такие термины — Дерматомикоз, Дерматофития, Дерматофитоз, а также Трихофития и Микроспория. Отличием трихофитии от микроспории является то, что последнее передается человеку от домашних животных, чаще всего от кошек, а трихофития паразитирует только на теле человека.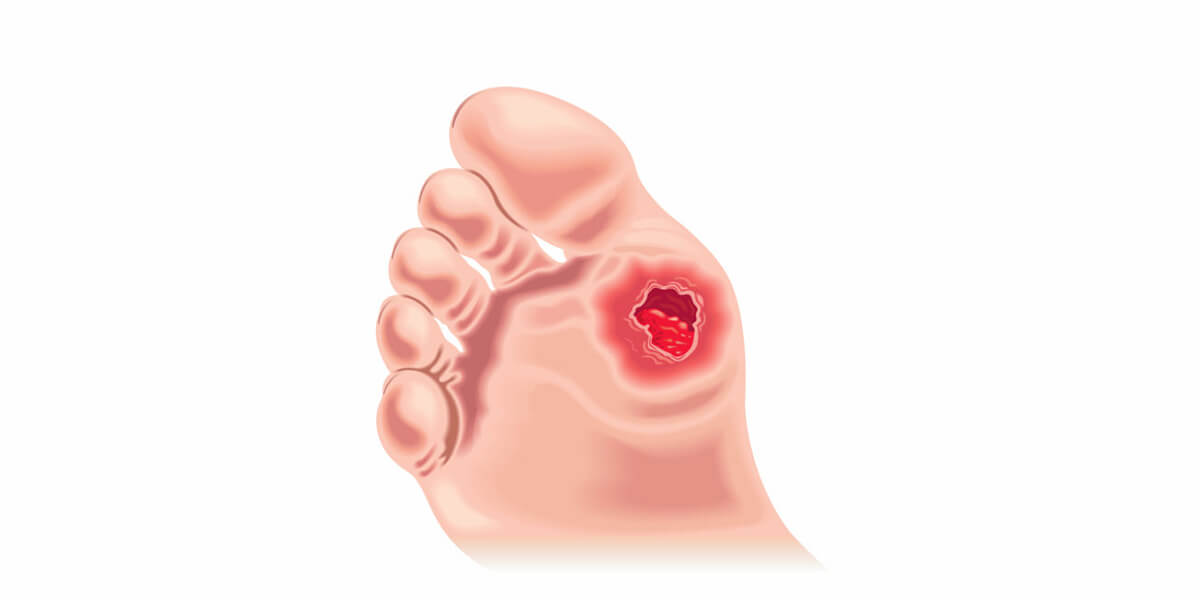
Факторы риска и пути заражения стригущим лишаем. Основной путь заражения лишаем контактно-бытовой, при непосредственном контакте с больным человеком или животным: Наиболее подвержены заражению стригущим лишаем дети от 4 до 15 лет, особенно легко передается микроспория при контакте с зараженными животными. И трихофития, и микроспория могут передаваться от больного человека к здоровому контактно-бытовым путем, то есть через предметы быта, одежду, расчески, белье. Даже в парикмахерской, при отсутствии дезинфекции инструментов для стрижки и бритья, можно заразится стригущим лишаем. При контакте с пораженной кожей больного также возможна передача лишая. Однако, помимо попадания возбудителя на кожные покровы, чтобы возникло заражение и размножение грибков на коже, ногтях и волосяном покрове здорового человека, необходимы определенные провоцирующие условия, поскольку при крепкой иммунной системе и отсутствии повреждений кожных покровов, риск развития заболевания минимальный.
При соблюдении правил личной гигиены, все патогенные грибки при попадании на кожу просто смываются после душа и прочих гигиенических процедур. Если в вашем окружении есть больной со стригущим лишаем, следует быть очень осторожными, аккуратными, соблюдать правила личной гигиены, не пользоваться расческами и прочими общими бытовыми предметами, которые соприкасаются с кожей больного. К факторам риска по стригущему лишаю относятся следующие: Мацерация кожи — размягчение кожных покровов при длительном контакте с водой. Нарушение целостности кожи — травмы, ссадины, царапины, ожоги и пр. Низкий иммунитет и наличие прочих заболеваний кожи. Постоянные стрессы, депрессивное состояние являются самым сильным фактором, приводящим к снижению защитных сил организма.
Как выглядит стригущий лишай и его дифференциальная диагностика. Чтобы установить диагноз стригущего лишая, кроме первичного осмотра дерматолога, для более точной диагностики необходимо сделать бактериологическое исследование соскоба, взятого с очага воспаления, при этом исследуются пеньки волос и чешуйки кожи на предмет наличия грибков. Если это стригущий лишай, то находят споры грибков. Если стригущий лишай локализуется на волосяном покрове, то его следует дифференцировать от облысения и фавуса (другой разновидности грибковых поражений кожи). Если стригущий лишай расположен на теле, то его следует отличать от экземы и псориаза. При хроническом протекании заболевания, стригущий лишай дифференцируют с кандидозом, угрями, псориазом, экземой ногтей и красным плоским лишаем. При глубоком стригущем лишае у человека, симптомы следует дифференцировать со стафилококковым сикозом, йодо и бромодермы, остиофолликулита и флегмоны.
Если это стригущий лишай, то находят споры грибков. Если стригущий лишай локализуется на волосяном покрове, то его следует дифференцировать от облысения и фавуса (другой разновидности грибковых поражений кожи). Если стригущий лишай расположен на теле, то его следует отличать от экземы и псориаза. При хроническом протекании заболевания, стригущий лишай дифференцируют с кандидозом, угрями, псориазом, экземой ногтей и красным плоским лишаем. При глубоком стригущем лишае у человека, симптомы следует дифференцировать со стафилококковым сикозом, йодо и бромодермы, остиофолликулита и флегмоны.
Симптомы, признаки стригущего лишая. Как проявляется и как лечить стригущий лишай? Этот вид лишая может поражать практически любой участок тела, и врачи подразделяют локализацию стригущего лишая по следующим участкам: кожа рук, ног, туловища ступни ног ногти ног и рук паховые складки и подмышечные впадины кожа волосяного покрова головы кисти рук, ладони кожа лица В зависимости от места расположения лишая, глубины кожного поражения, и состояния иммунной системы, которая не справляется со стригущим лишаем, симптомы и признаки заболевания могут отличаться. Поэтому принято все типы протекания грибкового заболевания классифицировать следующим образом:
- Поверхностный лишай волосистой части головы.
Заражение поверхностным стригущим лишаем у детей обычно происходит либо от больных взрослых, либо от домашних животных. И если такой лишай не вылечить в детстве, он будет протекать хронически до 13-15 лет — периода полового созревания. У мальчиков в этом возрасте чаще всего происходит самоизлечение и лишай больше не возвращается, а вот у девочек без адекватного лечения он может затянуться и приобрести хроническую форму.
Симптомы стригущего лишая на голове:
— Когда стригущим лишаем у человека поражается волосяная часть головы, сначала образуются круглые очаги, в которых наблюдается поредения волос, их может быть и несколько, а может быть всего единственный участок. В области поражения лишая кожа начинает шелушиться, образуя серые или беловатые маленькие чешуйки, которые можно принять за перхоть. По мере прогрессирования заболевания волосы начинают обламываться, как будто этот участок подстригли на 1-2 мм от кожи головы. Это может сопровождаться незначительным покраснением кожи. По краям пораженного участка образуются мелкие пузырьки, которые в дальнейшем преобразуются в желтоватые корочки. По размеру участки, пораженные лишаем, могут быть достаточно крупными, в диаметре 3-10 см. и даже больше. Поверхностный лишай этого вида не приводит к воспалению, и только у некоторых пациентов возможно появление незначительного зуда. Однако, такой лишай доставляет немалый психологический дискомфорт, поскольку эстетический вид головы и волосяного покрова значительно ухудшается.
В области поражения лишая кожа начинает шелушиться, образуя серые или беловатые маленькие чешуйки, которые можно принять за перхоть. По мере прогрессирования заболевания волосы начинают обламываться, как будто этот участок подстригли на 1-2 мм от кожи головы. Это может сопровождаться незначительным покраснением кожи. По краям пораженного участка образуются мелкие пузырьки, которые в дальнейшем преобразуются в желтоватые корочки. По размеру участки, пораженные лишаем, могут быть достаточно крупными, в диаметре 3-10 см. и даже больше. Поверхностный лишай этого вида не приводит к воспалению, и только у некоторых пациентов возможно появление незначительного зуда. Однако, такой лишай доставляет немалый психологический дискомфорт, поскольку эстетический вид головы и волосяного покрова значительно ухудшается.
- Поверхностный стригущий лишай на гладкой коже.
— На гладкой коже без волосяного покрова стригущий лишай по первичным симптомам можно перепутать с розовым лишаем, лечение которых совершенно различно. Отличием стригущего лишая является то, что он может поражать любой участок тела, а розовый не бывает на лице, кистях рук, на ступнях ног, также розовый лишай обычно не длиться более 2 месяцев, а стригущий лишай, микроспория без лечения могут длится годами с периодическими рецидивами. Излюбленной локализацией стригущего лишая на гладкой коже является — лицо и шея, а также он может быть на ногах и теле. Отличительной особенностью этого лишая является четкие контуры пятен, по краям которых образуется как бы валик яркого цвета, состоящий из пузырей и узлов розового цвета. В центре пятна кожа обычно имеет более светлую окраску с серыми чешуйками. При прогрессировании заболевания очаги увеличиваются в размерах. Такой лишай обычно сопровождается зудом.
- Хронический стригущий лишай.
У взрослых хронический стригущий лишай встречается только среди женщин, у которых в детстве не был вылечен поверхностный стригущий лишай. Обычно он возникает, когда у женщины имеются нарушения функций щитовидной железы, яичников, при недостатке витаминов и общем ослаблении иммунитета. Симптомы хронического стригущего лишая у женщин следующие:
Обычно он возникает, когда у женщины имеются нарушения функций щитовидной железы, яичников, при недостатке витаминов и общем ослаблении иммунитета. Симптомы хронического стригущего лишая у женщин следующие:
— Он может быть как на волосистой части головы, так и на гладкой коже и ногтях. Излюбленная его локализация на голове — затылок и виски. Если очаг локализуется на волосяном участке кожи, то волосы ломаются под самый корень, а образовавшееся пятно называют черной точкой, при этом очаг обычно достаточно мелкий до 1 см, шелушащийся рубец, без воспалительных симптомов. Если лишай локализуется на гладкой коже, то как правило, это локти, ладони, бедра и ягодицы. Контуры пятен становятся нечеткими, размеры их могут быть весьма значительными, цвет варьируется от розового до синеватого, также характерно шелушение кожи. При любом виде хронического лишая кроме зуда и внешнего не эстетического вида лишай никак больше себя не проявляет. При поражении ногтей, они становятся либо серого цвета, либо мутными, тусклыми, края быстро крошатся, появляются зазубрины, при этом ноготь может стать как слишком толстым, так и очень тонким.
- Глубокий стригущий лишай: инфильтративно-нагноительный.
— Этот вид стригущего лишая передается человеку только от животных, возбудители которого размножаются в волосяных фолликулах человека. Обычно при глубоком стригущем лишае у человека, к симптомам присоединяется увеличение и болезненность лимфатических узлов, повышенная температура тела, аллергические высыпания и общее недомогание. В среднем воспалительный процесс длится 2-3 месяца. Признаком глубокого стригущего лишая на волосистой части головы служит образование крупных ярко красных бляшек 5-10 см, они неровные, бугристые, напоминают опухолевые разрастания. Это объясняется гнойным воспалением фолликулов, отеками кожи, поэтому бляшки значительно возвышаются над кожей головы. Это очень болезненный вид стригущего лишая, к тому же при вскрытии из фолликулов выделяется гнойная жидкость.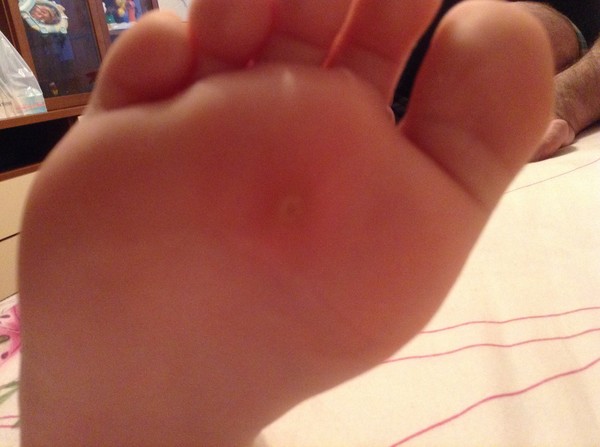 По мере затихания воспалительного процесса в центре бляшек образуются рыхлые корочки коричневого цвета. У мужчин глубокий лишай может располагаться не только на волосах головы, но и поражать усы и бороду.
По мере затихания воспалительного процесса в центре бляшек образуются рыхлые корочки коричневого цвета. У мужчин глубокий лишай может располагаться не только на волосах головы, но и поражать усы и бороду.
Лечение стригущего лишая у человека. При лечении стригущего лишая у человека основу терапии составляет борьба с грибком, вызвавшим дерматомикоз. Лечение назначается только врачом дерматологом, которое сочетает местное лечение мазями от лишая — противогрибковыми кремами, спреями, шампунями с приемом противогрибковых препаратов внутрь. Для местного лечения врач может рекомендовать различные мази, крема, шампуни, содержащие Клотримазол, Кетоконазол, Микосептин, Тербинафин, Микоконазол. (Местные противогрибковые средства — крема, спреи, гели) Стригущий лишай гладкой кожи лучше поддается лечению Тербинафином и толнафтатом. Для обработки лишая по утрам обычно используют 5% раствор йода. А вечером, как правило, назначается серно-салициловая или серно-дягтерная мазь, также возможна обработка чистой салициловой кислотой 3%. Врач может выписать рецепт на изготовление в рецептурном отделе аптеки молочка Видаля — спирт, камфора, салициловая кислота, лосьон с серой, борная кислота, глицерин. Или пасты Лассара — вазелин, крахмал, салициловая кислота, окись цинка. Для системного лечения при дерматомикозах используют Гризеофульвин, это природный антимикотик, который обладает узким спектром действия, а именно активен против грибов-дерматомицетов, Trichophyton, Microsporum, Epydermophyton, Achorionum.
Для лечения хронического стригущего лишая кроме противогрибковых средств как местных, так и пероральных (Гризеофульвина), показана также витаминотерапия, иммуномодуляторы, препараты, укрепляющие сосуды и улучшающие микроциркуляцию. После окончания лечения стригущего лишая снова сдается соскоб на бактериальный анализ с поверхности кожи в местах, где раньше был лишай, его сдают 3 раза — непосредственно по окончании лечения, через неделю и через 2-3 месяца. Только в случае, если все 3 анализа дают отрицательный результат, стригущий лишай считается вылеченным. Если результаты положительные, то следует пересмотреть курс лечения и назначить другую схему.
Только в случае, если все 3 анализа дают отрицательный результат, стригущий лишай считается вылеченным. Если результаты положительные, то следует пересмотреть курс лечения и назначить другую схему.
Получите сведения о язвах стопы — Центр здоровья стопы
Язвы стопы — это язвы на стопах, которые могут поражать только поверхность кожи или могут перерасти в более серьезные раны, что может привести к потере конечности. Люди с хроническими заболеваниями, такими как диабет, особенно подвержены язвам стопы. Фактически, около 15 процентов всех людей с диабетом в какой-то момент своей жизни заболевают язвой стопы. Правильный уход за ногами может затормозить язвы на ногах до того, как они начнутся.
9 предупреждающих признаков диабета 2 типа
Трейси Влахович, доктор медицинских наук, доцент Школы подиатрической медицины Университета Темпл в Филадельфии, говорит, что язвы на ногах и ступнях могут быть проблемой для людей с повреждением нервов из-за алкоголизма. пациенты с сосудистыми проблемами (венами), атеросклерозом (склерозирование артерий) и серповидноклеточной анемией, среди других состояний. Тем не менее, она добавляет, что в первую очередь виноват диабет.
Люди с диабетом более подвержены развитию язв на стопе по следующим причинам:
Периферическая невропатия. Это частое осложнение диабета, особенно у людей, страдающих этим заболеванием в течение многих лет. Периферическая невропатия — это повреждение нервов, которое вызывает онемение конечностей от боли, жары и холода. Если ваша ступня травмирована, повреждение нерва может помешать вам ее почувствовать. Хождение по раненой или раздраженной стопе изо дня в день вызывает образование язвы стопы.
Периферическая невропатия также может вызывать изменение формы стопы. Попытка надеть деформированные ноги на обычную обувь может вызвать появление волдырей и мозолей, которые могут перерасти в язвы.
Плохое кровообращение. У людей с диабетом может быть плохой приток крови к ногам и ступням; это может повлиять на способность организма бороться с инфекцией и излечивать себя.
У людей с диабетом может быть плохой приток крови к ногам и ступням; это может повлиять на способность организма бороться с инфекцией и излечивать себя.
Как выглядит язва стопы?
Язва на стопе выглядит как красная рана, чаще всего обнаруживается на подушечке стопы или под большим пальцем. Если язва заразится, вы увидите гной и почувствуете неприятный запах. При невылеченных язвах стопы может развиться гангрена и привести к ампутации.Чтобы избежать этого, доктор Влахович говорит, что если вы обнаружите язву, вам нужно немедленно обратиться к врачу. Ваш врач может начать лечение или направить вас к специалисту по уходу за ранами или ортопеду (педиатру), чтобы определить, на какой стадии находится язва, есть ли инфекция и насколько глубоко проникает рана.
Лечение язв стопы
Лечение язв стопы зависит от тяжести раны. Вот некоторые типичные шаги, которые ваша медицинская бригада может предпринять для лечения язвы стопы:
10 советов для здоровых ног
- Очищение и обработка раны: Язва на стопе очищается, а все мертвые или умирающие ткани удаляются.Можно нанести крем, способствующий заживлению, и перевязать рану.
- Разгрузка: Ваш врач найдет способ уменьшить давление на язву стопы, чтобы у нее было больше шансов на заживление. Ваша ступня может быть помещена в гипс или специальный ботинок. По возможности держитесь подальше от ног.
- Оценка раны: Ваша медицинская бригада осматривает язву стопы, обычно один или два раза в неделю, пока она не заживет. Медсестра может прийти, чтобы сменить повязку.
Влахович говорит, что если окажется, что язва инфицирована, будет взят посев; иногда стопу делают рентген, чтобы узнать, распространилась ли инфекция на кость. Вам будут прописаны лекарства, убивающие инфекцию.
Кожные трансплантаты или кожные заменители могут использоваться для лечения язв стопы. Закрытие с помощью вакуума или гипербарическая оксигенотерапия может помочь излечить более тяжелые раны или те, которые заживают слишком медленно.
Закрытие с помощью вакуума или гипербарическая оксигенотерапия может помочь излечить более тяжелые раны или те, которые заживают слишком медленно.
Советы по профилактике язвы стопы
Лучший способ предотвратить образование язвы на стопе в первую очередь — это лечить основную проблему со здоровьем.При диабете поддержание нормального уровня сахара в крови поможет предотвратить некоторые осложнения, которые могут привести к язвам стопы.
Вот что еще вы можете сделать, чтобы быть на шаг впереди язв на ногах:
- Будьте инспектором. Если у вас диабет, каждый день проверяйте свои ступни на предмет порезов, волдырей или мозолей. Поднесите зеркало к ступням, чтобы облегчить задачу. Если это все еще сложно, попросите кого-нибудь проверить ваши ноги вместо вас. Если вы обнаружите какие-либо проблемы, позвоните своему врачу.Гель для душа, мыло, гель для душа: что лучше?
- Держите свои пальцы в чистоте. Мойте ноги каждый день теплой водой. Затем хорошо просушите их, особенно между пальцами ног.
- Смягчите ноги. Нанесите тонкий слой лосьона на ступни и ступни. Сухая кожа может трескаться и шелушиться, приглашая микробов. Но не кладите лосьон между пальцами ног; влага может привести к инфекции.
- Обрежьте ногти. Обрежьте ногти на ногах ровно и загладьте их наждачной доской или напильником.Если вы не можете дотянуться до пальцев ног или не видите их, или если у вас толстые желтые ногти, попросите ортопеда сделать это за вас.
- Не ходите босиком. Всегда надевайте носки и обувь, чтобы не наступить на что-нибудь и не поранить ноги. Убедитесь, что ваша обувь идеально сидит, чтобы избежать волдырей. Спросите своего врача, следует ли вам покупать диабетическую обувь.
- Тренировка. Физические упражнения улучшают кровообращение, что очень важно для борьбы с инфекциями.
- Бросьте курить.
 Освещение снижает приток крови к ногам.Поговорите со своим врачом о том, как лучше всего бросить курить.
Освещение снижает приток крови к ногам.Поговорите со своим врачом о том, как лучше всего бросить курить.
Почему важно здоровье ног
Влахович говорит, что если у вас диабет, важно установить хорошие отношения с ортопедом. Этот специалист по стопам может оценить, подвержены ли вы более высокому риску развития язвы стопы, и предоставит вам регулярный уход, в котором вы нуждаетесь, чтобы небольшая проблема не превратилась в серьезную.
Незаживающая рана на стопе
Все мы получаем раны на ногах, иногда от натертой обуви или от других повреждений.Хотя ходьба и ношение обуви могут немного замедлить заживление, эти раны должны зажить не более 4 недель или около того. Если рана заживает дольше или нет никаких признаков заживления, это может быть признаком основной проблемы, которую необходимо исследовать.
Что вызывает язвы диабетической стопы?
Заболевание периферических артерий
Одной из причин плохого заживления голени является недостаточное поступление крови к ногам. Кровь проходит от сердца к ногам по артериям.Если наши артерии станут слишком узкими, наша кожа не получит достаточно крови, чтобы рана зажила в обычном режиме.
Артерии могут покрыться шерстью из-за накопления волокнистого и жирового материала внутри артерий (атеросклероз). Атеросклероз — это основное заболевание, которое вызывает сердечные заболевания, такие как сердечные приступы и инсульты, а также поражает артерии, кровоснабжающие ноги. Это называется заболеванием периферических артерий.
Вы можете узнать больше о заболеваниях периферических артерий на сайте NHS Choices и на веб-сайте British Heart Foundation.
Диабет
Заболевание периферических артерий — известное осложнение диабета. Вы можете узнать больше о заболеваниях периферических артерий и диабете на сайте NHS Choices и на сайте Diabetes UK.
Диабет также может вызвать потерю чувствительности (невропатию), поэтому вы можете не заметить травму стопы, потому что не чувствуете боли.
Как выглядят язвы стопы?
Примеры трещин на пятках и начала язвы стопы.Диагноз: язва стопы
Если у вас есть незаживающая рана на стопе, запишитесь на прием к терапевту или к ортопеду.Вам может быть назначен прием к медсестре, а не к врачу, поскольку они (и ортопеды) часто несут ответственность за лечение пациентов с проблемами ног и стоп.
Если вы знаете, что у вас диабет и у вас есть рана на ноге, вам следует срочно (т.е. в течение 1 дня) обратиться за советом к своему лечащему врачу.
Убедитесь, что вы удалили весь лак с ногтей на ногах перед приемом.
При посещении медсестры, ортопеда или врача они должны:
- Спросите о своих симптомах и о том, как долго у вас были проблемы
- Осмотрите голени
- Сделайте специальный тест, называемый УЗИ Допплера.Этот тест сравнивает кровоток в вашей лодыжке с кровотоком в руке, чтобы определить, есть ли проблемы с кровотоком в вашей голени. Возможно, вам придется вернуться на допплеровский тест в другой день или в другую клинику, но вы должны пройти этот тест в течение нескольких недель после вашего первого приема
- Проверьте, насколько чувствительны ваши ступни
Вам также могут предложить еще несколько тестов, чтобы исключить другие проблемы со здоровьем, которые могут повлиять на ваши ноги, включая диабет, анемию, проблемы с щитовидной железой, почками и холестерином.
Если ваш терапевт считает, что у вас проблемы с артериями, он может направить вас на дальнейшие сосудистые тесты в местную больницу или специализированную клинику.
Лечение — какое лечение мне предложат при язве стопы?
Вам следует обратиться к ортопеду-специалисту и / или в сосудистую службу, чтобы выяснить, почему рана на стопе не заживает. В курс лечения могут входить:
- Обувь и / или стельки специализированные
- Удаление мертвых тканей (санация)
- Перевязки
- Исследование любых других медицинских состояний
- Антибиотики — только если рана инфицирована
Почему у меня так сильно болят ноги? 11 причин и как остановить боль
Ходьба считается одним из самых простых, наиболее эффективных и доступных видов упражнений, и это правда — до тех пор, пока вы не имеете дело с болью в ногах, от которой каждый шаг становится агонией. По данным Американской подиатрической медицинской ассоциации, 77 процентов взрослых в США испытывали проблемы со стопами, а это означает, что для подавляющего большинства из нас прогулка может быть намного менее привлекательной, чем сидение на диване.
По данным Американской подиатрической медицинской ассоциации, 77 процентов взрослых в США испытывали проблемы со стопами, а это означает, что для подавляющего большинства из нас прогулка может быть намного менее привлекательной, чем сидение на диване.
«В стопе почти столько же костей, сколько в руке и запястье, поэтому это сложный объект недвижимости», — говорит Рик Олдерман, MSPT, физиотерапевт-ортопед из Денвера и автор книги Fixing You: Foot & Ankle Боль . «Тем не менее, мы не обращаем особого внимания на ноги, пока не возникнут проблемы».
Для женщин это может быть особенно верно, вероятно, потому, что многие женщины носят обувь, которая слишком мала для их ступни. Результат? Такие состояния, как бурситы, пальцы ног или другие болезненные деформации стопы — все это может лишить вас пружины.
Так что же делать пешеходу, особенно если вы беззастенчивый любитель высоких каблуков? «Первый шаг к избавлению от хронической боли в ногах — это понять, почему она у вас возникает», — говорит Олдерман.Вот наиболее частые проблемы, которые могут удерживать вас от ударов по тротуару, и что делать, чтобы снова стать счастливыми.
1. Подошвенный фасциит
«Это самая распространенная проблема, которую я вижу у моих пациентов среднего возраста», — говорит Джеффри А. Остер, врач-ортопед из Ньюарка, штат Огайо, DPM. Подошвенный фасциит — это синдром чрезмерной нагрузки, который вызывает болезненное воспаление полосы фиброзной ткани, которая проходит вдоль нижней части стопы (так называемая подошвенная фасция).
«Вы не обнаружите подошвенный фасциит у детей — они заживают слишком быстро.И вы не найдете его у пожилых людей, потому что они не занимаются деятельностью, которая способствовала бы этому », — говорит д-р Остер. Но если вам где-то от 40 до 65 лет, у вас может быть больше шансов испытать боль в пятке, особенно если вы несете лишние килограммы.
«Сила, действующая на ваши ступни, составляет около 120 процентов вашего веса», — говорит д-р Остер. «Со временем это приводит к тому, что ткань стопы становится менее эластичной», что приводит к боли.
«Со временем это приводит к тому, что ткань стопы становится менее эластичной», что приводит к боли.
Это не только может помочь облегчить воспаление, побуждая приток свежей насыщенной кислородом крови к этой области, но массаж и растяжка могут также удлинить подошвенные сгибатели, помогая им двигаться более свободно и с меньшей болью, — говорит Рэйчел Скотт. врач-массажист в Линвуде, штат Вашингтон.
«Люди склонны сосредотачиваться исключительно на подошве стопы и забывают, что подошвенная фасция является частью системы, которая начинается с икроножных мышц и продолжается через ахиллово сухожилие», — говорит Скотт.(Попробуйте этот массаж подошвенного фасциита.)
И хотя замена обуви или примерка новых стелек не вылечит подошвенный фасциит, это, безусловно, может помочь сделать жизнь более комфортной. Попробуйте эти одобренные ортопедом варианты — все они имеют достаточную поддержку свода стопы, твердую, но гибкую межподошву и переднюю амортизацию — ниже:
ЛУЧШАЯ ОБУВЬ
новый баланс 1340v3
КРОССОВКИ BEST SLIP-ON
Кроссовки без застежки с перфорацией Vionic Kani
ЛУЧШАЯ КРОССОВКА
Брукс, женская левитация 2
dicksportinggoods.ком$ 119,97
ЛУЧШИЕ ТАПОЧКИ
Тапочки Vionic Women’s Indulge Gemma
2. Бурсит большого пальца стопы
Getty Images
При бурсите у основания большого пальца стопы образуется плотная болезненная шишка, иногда заставляющая его отклоняться по диагонали к второму пальцу. По словам Сюзанны С., бурситы могут ухудшиться, если вы постоянно носите слишком тесную обувь.Фукс, доктор медицинских наук, ортопед и специалист по фитнесу из Нью-Гайд-парка, штат Нью-Йорк. «Эти суставы обычно становятся болезненными, когда обувь трется о них, и вызывают воспаление, отек и покраснение», — говорит она.
Крепление стопы: выберите правильную обувь.
Чтобы предотвратить образование бурситов, убедитесь, что вы носите обувь с более широким мыском, — говорит доктор Фукс. Между кончиком самого длинного пальца ноги и концом обуви должно быть полдюйма. (Посмотрите нашу любимую обувь для бурсита здесь.) «Обувь не должна слишком сильно давить на ступни и пальцы ног или заставлять их хрустеть», — говорит она.
Вы также можете добавить специальные прокладки, чтобы уменьшить мозоли (вызванные трением этих увеличенных суставов пальцев ног о вашу обувь) или поговорите со своим врачом о добавлении ортопедических стелек к вашей обуви, — говорит доктор Фукс. Эти предписанные вставки «могут улучшить биомеханику стопы, помочь сбалансировать мышцы и сухожилия и предотвратить ухудшение косточки и пальца стопы», — объясняет она.
3.Молоток
Joe_PotatoGetty Images
Молоток — это деформация стопы, при которой имеется ненормальный изгиб в среднем суставе пальца ноги. Молотковые пальцы возникают при дисбалансе мышц стопы.
«У вас есть мышцы в верхней и нижней части ступней. Если одна из этих групп мышц сильнее другой, это может привести к образованию пальца стопы », — объясняет Жаклин Сутера, врач-ортопед, хирург-ортопед в City Podiatry в Нью-Йорке.Носок становится искривленным, потому что одна из мышц пальца становится слабой, что оказывает давление на сухожилия и суставы одного или нескольких пальцев. Это заставляет палец ноги торчать в суставе.
Доктор Сутера говорит, что ношение плохо спроектированной обуви, которая не подходит вашим ногам, получение травм, например, ушиба пальца ноги, и наличие в семейном анамнезе молоткообразного пальца ноги являются частыми причинами. Она добавляет, что люди с пальцами ноги также склонны к образованию натоптышей и мозолей.
Фиксация стопы: используйте подушечки для кукурузы без лекарств.
Бинты Hydro Seal Corn Cushion
«Я рекомендую своим пациентам использовать кукурузные подушечки без лекарств, потому что они обеспечивают поддержку и амортизацию, помогая облегчить боль и предотвратить трение», — говорит д-р Сутера.
В этом случае следует избегать лечебных подушечек кукурузы, «потому что кислота в лекарстве может разъедать вашу кожу и вызывать образование бактерий, что приводит к инфекции», — говорит она.
Др.Сутера также рекомендует использовать обувь подходящего размера, предназначенную для вашей деятельности. «Избегайте ношения одной и той же обуви в течение дня. По дороге на работу надевайте городскую обувь, но не носите высокие каблуки весь день », — говорит она. Если проблема усугубляется и вы испытываете сильный дискомфорт, доктор Сутера советует рассмотреть возможность операции. «Это займет 15 минут, вы находитесь под местной анестезией и застрахованы», — говорит она.
4. Плоскостопие
Плоскостопие возникает, когда стопа полностью лишена свода, то есть вся ваша ступня касается пола при стоянии.Это происходит чаще, чем вы думаете: около 18 миллионов американцев страдают от этого дискомфортного состояния.
Многие люди рождаются с плоскостопием, но оно может развиться и в более позднем возрасте из-за прямой травмы сухожилия задней большеберцовой кости, которое является сухожилием, которое прикрепляет икроножные мышцы к костям на внутренней стороне стопы. «Если вы занимаетесь спортом высокой интенсивности или занимаетесь физическими упражнениями, сухожилие задней большеберцовой кости может быть чрезмерно загружено и воспалено. Из-за этого у вас может развиться плоскостопие », — говорит д-р Сутера.Она также говорит, что люди с плоскостопием склонны к развитию подошвенного фасциита и бурсита.
Исправление стопы: носить ортопедические приспособления.«Лучше всего носить подходящую обувь и ортопедические приспособления, которые заставят вашу ногу ходить с изгибом», — говорит доктор Сутера ». Ортопедия также поможет амортизировать шок от ходьбы или бега и предотвратить боль в лодыжках, коленях и спине, которые страдают плоскостопием.
5. Мозоли
Хотя большинство из нас считает эти участки толстой кожи просто некрасивыми, мозоли — это точки давления, которые могут вызывать болезненные ощущения при ходьбе, говорит доктор.Остер. Интересно, что они на самом деле являются способом тела предотвратить образование болезненных волдырей. Без мозоли давление и трение раздражали бы вашу кожу до такой степени, что образовывались бы болезненные пузырьки, наполненные жидкостью, которые называются волдырями.
Крем для ног Eucerin Advanced Repair Foot Cream
Однако это не поможет, если ваши мозоли — часто на подушечке стопы, пятке, верхней части бурсита или пальце ноги — мешают вам комфортно ходить или бегать.
Фиксатор ступней: замочите, а затем размягчите.
Для лечения мозолей в домашних условиях опустите ноги в теплую воду, а затем нанесите увлажняющий лосьон, содержащий гликолевую кислоту, молочную кислоту или мочевину (например, крем для ног Eucerin Advanced Repair Foot Cream). Эти ингредиенты могут помочь смягчить кожу и уменьшить образование мозолей. Если ваша мозоль особенно большая или болезненная, запишитесь на прием к ортопеду или дерматологу, который сможет удалить ее хирургическим лезвием или сделать укол кортизона, если ваша боль особенно сильна.
ArveBettumGetty Images
6. Торфяной палецПо данным Американской академии хирургов-ортопедов (AAOS), дерновый палец — это растяжение основного сустава большого пальца стопы. Это может произойти, когда палец ноги с силой согнут вверх, например, когда вы отталкиваетесь в спринте, и палец ноги застревает в земле, — говорит Мигель Кунья, DPM, ортопед и основатель Gotham Footcare.
«Это может случиться с любым пальцем ноги, но в 90% случаев это большой палец», — объясняет Мелисса Локвуд, врач-ортопед в Heartland Foot and Ankle Associates в Блумингтоне, штат Иллинойс., и дипломат Американского совета ортопедической медицины. «Обычно это происходит, когда вы пытаетесь оттолкнуться от большого пальца ноги, и другая сила — человек, наезжающий на вас, автомобильная авария, верховая езда — толкает вас вниз. Из-за этого связки вокруг сустава растягиваются, а иногда и ломаются. Это очень больно ».
Получите * неограниченный * доступ к Профилактике
Травма на самом деле получила название «палец ноги из травы», потому что она стала более распространенной среди футболистов после того, как искусственное покрытие стало популярным на игровых полях, сообщает AAOS.(Искусственный газон — более твердая поверхность, чем трава, и у него меньше податливости, чем на других поверхностях.) Дерн может вызвать боль, отек и жесткость у основания большого пальца. «Это развивается медленно и прогрессирует с течением времени», — говорит доктор Кунья.
Исправление стопы: отдых, лед, компресс и приподнятие пальца ноги.Это сокращение, известное как RICE. «Вы должны быть уверены, что ваша травма получит заслуженный отдых, который также может защитить ее от дальнейших травм», — говорит доктор Кунья. По его словам, обледенение и сжатие травмы (подойдет любая повязка) могут уменьшить отек и облегчить боль.
Наконец, вы хотите поднять ногу (скажем, на подушку), чтобы ослабить давление. «Поскольку ваши ноги подвергаются давлению, о котором вы даже не подозреваете, вам следует уделять пристальное внимание тому, чтобы не причинять себе дальнейших травм», — говорит доктор Кунья.
7. Ахиллово сухожилие
По словам доктора Фукса, ваше ахиллово сухожилие, которое прикрепляется к пяточной кости в задней части стопы, может раздражаться и воспаляться при чрезмерном использовании. В результате возникает тендинит, и, по ее словам, особенно восприимчивы бегуны, как и те, кто регулярно носит высокие каблуки.Другие возможные, хотя и не столь частые, причины включают воспалительные заболевания, такие как ревматоидный артрит или подагра.
Фиксация стопы: отдых, лед, повторить.
Чем раньше вы решите эту проблему в зародыше, тем лучше, говорит доктор Фукс, поэтому она рекомендует избегать любой деятельности, которая усугубляет вашу боль, в течение недели или месяца. Когда вы почувствуете даже легкий приступ боли, как можно скорее нанесите лед на кожу. Ваш врач может также предложить вам принять нестероидные противовоспалительные препараты (например, мотрин или адвил), чтобы облегчить дискомфорт и успокоить воспаление.
8. Метатарзалгия«Это распространенное заболевание стопы, которое может поражать кости и суставы стопы, — говорит доктор Кунья.
Большинство метатарзальных проблем возникает, когда что-то меняется в обычном режиме работы стопы, влияя на распределение веса, говорит доктор Кунья. Это может оказать дополнительное давление на подушечку стопы, что приведет к воспалению и боли.
Иногда одна вещь может вызвать метатарзалгию, но обычно играют роль несколько факторов, например, интенсивные тренировки.«Бегуны подвержены риску метатарзалгии, прежде всего потому, что передняя часть стопы поглощает значительную силу во время бега», — говорит доктор Кунья. «Это состояние обычно возникает при выполнении упражнений с высокой ударной нагрузкой, особенно если ваша обувь плохо сидит или изношена».
Ремонт стопы: купите новую обувь, подумайте о стельках и отдохните.Ваш врач, скорее всего, сначала захочет сделать рентгеновский снимок, чтобы убедиться, что ваши кости и суставы в порядке, и что вы на самом деле не страдаете стрессовым переломом.Кунья говорит.
Если ваша обувь изношена, лучше приобрести новую. «Обувь с высоким, широким мыском и рокерской подошвой идеально подходит для лечения плюсневой боли», — говорит доктор Кунья. «Высокий и широкий носок позволяет ноге раздвигаться, а рокерская подошва снижает нагрузку на подушечку стопы». По его словам, также могут помочь ортопедические изделия, предназначенные для уменьшения боли на подушечках стопы.
Помимо этого, отдых, обледенение и использование пероральных и местных противовоспалительных средств могут помочь.Кунья говорит. Если вы сделаете все это, но боль все еще не исчезнет, врач может порекомендовать операцию. (Однако, по словам доктора Кунья, это бывает редко.)
9. Синдром тарзального канала Синдром тарзального канала на самом деле похож на синдром запястного канала — только в ногах. «Подобно туннелю плодолистника, он возникает из-за механического« защемления »нерва», — говорит доктор Локвуд.
Это может привести к боли, онемению и покалыванию, часто из-за перенесенной ранее травмы лодыжки или плоскостопия.«Люди с плоскостопием более восприимчивы к синдрому тарзального канала, потому что наклон пятки наружу, который возникает при опущенных дугах, вызывает напряжение и напряжение в нерве», — говорит доктор Кунья.
Исправление стопы: отдых, лед и прием противовоспалительных средств.Рис — хорошее решение, говорит доктор Кунья, добавляя, что «вы можете принимать противовоспалительные препараты, чтобы уменьшить воспаление». Физиотерапия также может помочь уменьшить вашу боль, и вам также не повредит приобрести ортопедические стельки, которые могут помочь поддерживать свод стопы и снять нагрузку с большеберцового нерва (основного нерва нижней части тела), — сказал доктор.Кунья говорит.
Антонио Гиллем, Getty Images
10. Неврома Мортона
Это заболевание вызывает боль в подушечке стопы, которая обычно распространяется в сторону третьего и четвертого пальцев ног, говорит доктор Фукс. «Может показаться, что вы стоите на камешке, застрявшем в вашей обуви», — говорит она.
Доктор Сутера говорит, что неврома Мортона часто возникает из-за того, что женщины носят высокие каблуки или заостренную узкую обувь. «Ваши плюсневые кости, кости ног, сжимаются, когда вы носите тесную обувь.Они давят на нервы вокруг себя, вызывая острую колющую боль », — объясняет она.
Активные виды спорта, такие как теннис и бег, также могут вызвать неврину Мортона. Повторяющиеся удары по твердым поверхностям могут привести к травме нервов, ведущих к пальцам ног. Люди с бурситами, пальцами ног, высокими сводом стопы или плоскостопием также подвержены более высокому риску невромы Мортона.
Исправление стопы: попробуйте новую обувь, нестандартные стельки и, возможно, сделайте инъекции кортизона.Для быстрого облегчения вы можете сделать массаж пространства между плюсневыми костями.Сутера говорит. «Возьмите большие пальцы рук и массируйте ими верхнюю часть стопы, а остальными пальцами надавите на нижнюю часть. Помассируйте места между пальцами ног, где живут нервы », — говорит она.
Запишитесь на прием к своему врачу, чтобы сделать рентгеновский снимок, чтобы исключить другие проблемы, и затем сделайте УЗИ или МРТ, которые являются лучшими диагностическими инструментами для выявления аномалий мягких тканей. Затем вас, возможно, ждет массовый поход по магазинам новой обуви, поскольку неподходящая обувь усугубляет вашу проблему и усугубляет боль.Fuchs.
«Вы могли бы попробовать опоры для свода стопы, подушечки для ног или специальные ортопедические приспособления, которые помогут придать стопе форму и смягчить ее во время ходьбы», — говорит она. Доктор Сутера также рекомендует носить различную обувь и выбрасывать обувь с неровной или поврежденной подошвой. Если эта более консервативная тактика не сработает, возможны инъекции кортизона или даже операция по уменьшению сдавления нерва.
11. АртритАртрит возникает, когда хрящ в суставах начинает изнашиваться и вызывать воспаление.Когда дело доходит до стоп, он обычно поражает сустав большого пальца ноги, но может также возникать и в других суставах, — говорит доктор Кунья.
Артрит обычно можно проследить до прошлых травм и травм, таких как переломы и растяжения связок, но одним из важнейших факторов является возраст, поскольку хрящи со временем изнашиваются, — объясняет он.
Симптомы обычно включают болезненность и боль, ригидность и опухание суставов, а также затруднения при ходьбе или переносе веса.
Исправление стопы: примите противовоспалительные средства, используйте ортопедические приспособления и пройдите физиотерапию. Когда дело доходит до артрита, существует множество различных вариантов лечения, и доктор Кунья говорит, что многое зависит от того, где находится артрит и насколько он серьезен. Вот лишь некоторые из них:
- Противовоспалительные или обезболивающие для перорального и местного применения
- Инъекции стероидов
- Изготовленные на заказ ортопедические изделия
- Тип корсета, называемый ортезом на голеностопный сустав
- Физическая терапия
- Поддержание здорового веса
Если у вас артрит, и он не поправляется при более консервативном лечении, доктор Др.Кунья говорит, что ваш врач может порекомендовать операцию.
❗Когда мне следует обратиться к врачу при боли в ногах?В целом, если у вас не проходит боль в ногах и она вас беспокоит, доктор Кунья советует вам хотя бы поговорить со своим врачом. Это особенно верно, если это влияет на качество вашей жизни и, похоже, не становится лучше. «У нас есть множество консервативных безоперационных способов лечения всех этих проблем», — добавляет доктор Локвуд.
Понравилось то, что вы только что прочитали? Вам понравится наш журнал! Зайдите сюда , чтобы подписаться.Не пропустите ничего, загрузив Apple News здесь и воспользовавшись функцией Prevention. О, , и мы тоже в Instagram .
Этот контент создается и поддерживается третьей стороной и импортируется на эту страницу, чтобы помочь пользователям указать свои адреса электронной почты. Вы можете найти больше информации об этом и подобном контенте на сайте piano.io.
Часто задаваемые вопросы: Язвы диабетической стопы
Что такое язва диабетической стопы?Язва диабетической стопы — это открытая язва или рана, которая возникает примерно у 15 процентов пациентов с диабетом и обычно располагается на подошве стопы.Из тех, у кого развивается язва стопы, шесть процентов будут госпитализированы из-за инфекции или другого осложнения, связанного с язвой.
Диабет является основной причиной нетравматических ампутаций нижних конечностей в Соединенных Штатах, и примерно от 14 до 24 процентов пациентов с диабетом, у которых развивается язва стопы, имеют ампутации. Однако исследования показали, что развитие язвы стопы можно предотвратить.
Кто может получить язву диабетической стопы?Язва стопы может развиться у любого человека, страдающего диабетом.У коренных американцев, афроамериканцев, выходцев из Латинской Америки и пожилых людей чаще развиваются язвы. Люди, принимающие инсулин, подвержены более высокому риску развития язвы стопы, как и пациенты с диабетом, связанным с заболеваниями почек, глаз и сердца. Избыточный вес, употребление алкоголя и табака также играют роль в развитии язв стопы.
Как образуются язвы диабетической стопы?Язвы образуются из-за комбинации факторов, таких как отсутствие чувствительности в стопе, плохое кровообращение, деформация стопы, раздражение (например, трение или давление) и травма, а также длительность диабета.У пациентов, страдающих диабетом в течение многих лет, может развиться невропатия, снижение или полное отсутствие способности чувствовать боль в ногах из-за повреждения нервов, вызванного повышенным уровнем глюкозы в крови с течением времени. Повреждение нерва часто может происходить без боли, и человек может даже не осознавать проблему. Ваш ортопед может проверить стопы на невропатию с помощью простого и безболезненного инструмента, называемого мононитью.
Заболевание сосудов может осложнить язву стопы, снижая способность организма к заживлению и увеличивая риск инфекции.Повышение уровня глюкозы в крови может снизить способность организма бороться с потенциальной инфекцией, а также замедлить заживление.
В чем ценность лечения язвы диабетической стопы?При обнаружении язвы немедленно обратитесь за ортопедической медицинской помощью. Язвы стоп у больных сахарным диабетом необходимо лечить по нескольким причинам:
- Для снижения риска инфицирования и ампутации
- Для улучшения функций и качества жизни
- Для снижения затрат на здравоохранение
Основная цель лечения язв стопы — скорейшее заживление.Чем быстрее заживет рана, тем меньше вероятность заражения.
При правильном лечении язвы диабетической стопы существует несколько ключевых факторов:
- Профилактика заражения
- Снятие давления с зоны, так называемая «разгрузка»
- Удаление омертвевшей кожи и тканей, называемое «санация раны»
- Наложение лекарств или повязок на язву
- Контроль уровня глюкозы в крови и другие проблемы со здоровьем
Не все язвы инфицированы; однако, если ваш ортопед диагностирует инфекцию, потребуется программа лечения антибиотиками, уход за раной и, возможно, госпитализация.
Профилактика инфекций
Есть несколько важных факторов, препятствующих инфицированию язвы:
- Держите уровень глюкозы в крови под строгим контролем
- Следите за чистотой и перевязкой язвы
- Ежедневно очищать рану с помощью повязки или повязки
- Не ходить босиком
Разгрузка
Для оптимального заживления язвы, особенно в нижней части стопы, должны быть «разгружены». Пациентов могут попросить надеть специальную обувь или бандаж, специальные литые детали или использовать инвалидную коляску или костыли.Эти устройства уменьшат давление и раздражение в области язвы и помогут ускорить процесс заживления.
Наука о лечении ран значительно продвинулась за последние десять лет. Известно, что старая мысль «позволить воздуху проникнуть внутрь» вредна для исцеления. Мы знаем, что раны и язвы заживают быстрее и с меньшим риском заражения, если их держать закрытыми и влажными. Использование полноценного бетадина, перекиси водорода, гидромассажных ванн и замачивания не рекомендуется, так как это может привести к дальнейшим осложнениям.
Применение лекарств и повязок
Надлежащее лечение ран включает использование повязок и местных лекарств. Они варьируются от физиологического раствора до передовых продуктов, таких как факторы роста, повязки для язв и кожные заменители, которые, как было доказано, очень эффективны при заживлении язв стопы.
Для заживления раны необходимо обеспечить адекватное кровообращение в области изъязвления. Ваш ортопед может назначить оценочный тест, такой как неинвазивные исследования, и / или проконсультироваться с сосудистым хирургом.
Контроль уровня глюкозы в кровиТщательный контроль уровня глюкозы в крови имеет первостепенное значение при лечении язвы диабетической стопы. Работа в тесном сотрудничестве с врачом или эндокринологом для достижения этой цели улучшит заживление и снизит риск осложнений.
Хирургические вариантыБольшинство неинфицированных язв стопы лечатся без хирургического вмешательства; однако, если это не удается, может потребоваться хирургическое вмешательство.Примеры хирургической помощи для снятия давления на пораженный участок включают бритье или иссечение костей, а также исправление различных деформаций, таких как пальцы ног, бурсит или костные неровности.
Лечебные факторыВремя заживления зависит от множества факторов, таких как размер и расположение раны, давление на рану при ходьбе или стоянии, отек, кровообращение, уровень глюкозы в крови, уход за раной и то, что наносится на рану. Исцеление может произойти в течение нескольких недель или может потребоваться несколько месяцев.
Как предотвратить язву стопы?Лучший способ лечить язву диабетической стопы — в первую очередь предотвратить ее развитие. Рекомендуемые рекомендации включают регулярное посещение ортопеда. Он или она может определить, подвержены ли вы высокому риску развития язвы стопы, и реализовать стратегии профилактики.
Вы подвергаетесь высокому риску, если:
- Есть невропатия
- Плохое кровообращение
- Имеют деформацию стопы (т.е. бурсит большого пальца стопы)
- Носить неподходящую обувь
- Имеют неконтролируемый уровень сахара в крови
Снижение дополнительных факторов риска, таких как курение, употребление алкоголя, высокий уровень холестерина и повышенный уровень глюкозы в крови, имеет важное значение для профилактики и лечения язвы диабетической стопы. Ношение подходящей обуви и носков значительно снизит риски. Ваш ортопед может посоветовать вам выбрать подходящую обувь.
Умение проверять ноги имеет решающее значение для выявления потенциальной проблемы как можно раньше.Ежедневно проверяйте свои ступни, особенно между пальцами ног и подошвой, на предмет порезов, синяков, трещин, волдырей, покраснений, язв и любых признаков аномалии. Каждый раз, когда вы посещаете врача, снимайте обувь и носки, чтобы можно было обследовать ноги. Обо всех обнаруженных проблемах следует как можно скорее сообщать своему ортопеду или медицинскому работнику, независимо от того, насколько «простым» это может показаться вам.
Ключом к успешному заживлению ран является регулярная ортопедическая медицинская помощь, обеспечивающая соблюдение следующего «золотого стандарта» лечения:
- Снижение сахара в крови
- Соответствующая обработка ран
- Лечение любой инфекции
- Снижение трения и давления
- Восстановление адекватного кровотока
Адаптировано из APMA.org
Боль в стопе — 10 основных причин
Помимо ношения неподходящей обуви или обуви, существует множество причин боли в стопе. Чрезмерное использование, травмы и артрит — частые причины. Возможно повреждение костей, нервов, сухожилий и связок. Каждый пятый австралийец страдает от болей в ногах. Если у вас болят ноги, читайте дальше, чтобы узнать о наиболее распространенных причинах боли в ногах.
Симптомы боли в стопах
Стопа представляет собой сложную анатомическую структуру, которая выдерживает вес тела, и боль может проявляться по-разному в зависимости от причины.Боль может ощущаться в своде стопы, по внешней стороне стопы, на подошве стопы, в подушечке стопы, в пальцах ног, пятках, лодыжках или сухожилиях стопы.
Боль может быть болью, жжением, воспалением или болезненностью или острой болью, в зависимости от причины. Это может приходить и уходить, в зависимости от вашей активности.
Вот некоторые из 10 основных причин боли в ногах.
Бурсит большого пальца стопы
Косточка — это аномальная опухшая костная шишка, которая появляется на суставе у основания большого пальца ноги.Бурситы часто вызывают боль в большом пальце ноги или ступне, из-за чего ношение обуви и ходьба становятся болезненными.
Кукурузы
Мозоли — маленькие круглые участки утолщенной твердой кожи — могут вызывать боль и дискомфорт в ногах при ходьбе. Мозоли обычно возникают по бокам или на верхней части пальцев ног, но также могут поражать подошву стопы. Они вызваны давлением и трением о ступни, обычно из-за плохо сидящей обуви.
Вросшие ногти на ногах
Вросшие ногти на ногах вызывают боль и воспаление по краю ногтя, обычно на большом пальце ноги.Вросшие ногти на ногах — обычное явление и чаще всего поражает молодых людей. Факторы, которые могут вызвать развитие вросших ногтей на ногах, включают слишком короткие или изогнутые (а не прямые) ногти на ногах, а также ношение обуви с острым носком и на высоком каблуке.
Артрит, включая подагру
Многие распространенные формы артрита, включая остеоартрит, подагру и ревматоидный артрит, могут поражать стопы и вызывать боль в стопах. Один из наиболее распространенных симптомов подагры — сильная боль, покраснение и припухлость у основания большого пальца ноги.
Подошвенный фасциит и пяточная шпора
Боль вдоль подошвы стопы может быть вызвана подошвенным фасциитом. Подошвенная фасция — это прочная полоса ткани, которая проходит через подошву стопы и прикрепляется к пяточной кости.
При повторяющейся нагрузке на наши стопы подошвенная фасция может стягиваться и вызывать постоянное тянущее усилие (натяжение) точки прикрепления к пяточной кости, что приводит к воспалению и боли. Иногда в месте натяжения кости образуется «шпора», которая выступает в окружающие ткани.Это называется пяточной шпорой.
Растяжения и деформации
Растяжения и деформации мышц и связок стоп, например растяжение связок голеностопного сустава, часто возникают при чрезмерной нагрузке или после выполнения большей физической активности, чем вы привыкли.
Симптомы растяжений и растяжений включают боль, отек, синяки и потерю подвижности.
Стресс-переломы
Стрессовый перелом — небольшая трещина в одной из костей стопы — обычно возникает у людей, которые занимаются спортом с высокой нагрузкой.Эти травмы могут сопровождаться болезненностью и появлением синяков на коже, а также боли в стопе.
Метатарзалгия
Метатарзалгия описывает болезненное состояние, которое поражает плюсневые кости — группу из 5 костей в средней части стопы.
Симптомы включают боль и воспаление в подушечке стопы — области между пальцами ног и сводом стопы. Может появиться ощущение жжения, покалывания и онемения в подушечке стопы или пальцах ног. Вы можете почувствовать, что в носке или обуви есть камешек или что-то в этом роде.
Неврома Мортона
Неврома Мортона — это заболевание, поражающее подушечку стопы, при котором происходит утолщение ткани вокруг одного из нервов, ведущих к пальцам ног. Симптомы включают ощущение камешка или комка в обуви под ногой, покалывание, жжение или онемение. В то время как другие нервы стопы могут иметь неврому, наиболее распространенной невромой является неврома Мортона, которая возникает между третьим и четвертым пальцами стопы.
Сдавление и раздражение нерва может в конечном итоге привести к необратимому повреждению нерва.
Тендинит задней большеберцовой кости
Сухожилие задней большеберцовой кости обеспечивает поддержку и стабильность свода стопы при ходьбе. Если сухожилие воспалено или разорвано, возможно, оно не сможет поддерживать арку. Со временем свод стопы опускается, что приводит к так называемому плоскостопию. Это состояние является наиболее частой причиной приобретенного плоскостопия у взрослых.
Симптомы тендинита задней большеберцовой кости включают боль по внутренней стороне стопы или голеностопного сустава по ходу сухожилия, перекатывание лодыжки внутрь, а также покраснение, тепло и припухлость в этой области.По мере прогрессирования боль может переходить на внешнюю сторону стопы.
Другие причины боли в стопе включают:
Плоскостопие (опавшие своды)
Если сухожилия, которые обычно работают вместе, чтобы поддерживать свод стопы, будут повреждены или растянуты, свод может начать провисать и в конечном итоге стать плоским. В просторечии это известно как упавшие арки. Падение сводов стопы и плоскостопие могут быть вызваны артритом, разрывом связок и травмой сухожилия задней большеберцовой кости.
Симптомы плоскостопия включают боль, усиливающуюся при физической активности, боль вдоль сухожилия задней большеберцовой кости, боль с внешней стороны лодыжек, костные шпоры на верхней части стопы,
Синдром тарзального канала
Синдром тарзального канала — это состояние, вызванное сдавлением заднего большеберцового нерва, проходящего через канал, называемый тарзальным туннелем, на уровне лодыжки.
Симптомами синдрома тарзального канала являются покалывание, покалывание иглами, стреляющие боли, онемение или жжение на внутренней стороне лодыжки или стопы. Синдром запястного канала похож на синдром запястного канала, который возникает в запястье.
Заболевания периферических артерий
Заболевание периферических артерий — это заболевание, влияющее на кровообращение вне сердца и мозга, например в ногах и ступнях.
Сужение артерий из-за жировых отложений, называемых бляшками, ограничивает приток крови к ногам.Это лишает мышцы кислородного голодания, что приводит к симптомам, называемым перемежающейся хромотой. К ним относятся судороги, боль, ломота или онемение в ногах при ходьбе, при этом боль проходит в состоянии покоя. Если закупорка артерий серьезная, боль может возникать в состоянии покоя, а также могут возникать боли в ногах.
Диабетическая невропатия
Диабетическая невропатия — осложнение диабета, вызванное высоким уровнем сахара в крови, повреждающим нервы. Чаще всего возникает в нервах ног и стоп.
Симптомы включают покалывание или онемение в стопах. Может появиться жжение или резкая боль. Состояние прогрессирует, поэтому со временем симптомы будут ухудшаться и могут продолжаться до ног. Человек с диабетической невропатией может не чувствовать тепла, холода или травм ног. Человек, страдающий диабетом, должен регулярно проходить осмотр ног.
Блистеры
Волдыри — это нежные, заполненные жидкостью язвы на коже. Волдыри на ногах обычно возникают в результате трения неподходящей обуви.
Стопа спортсмена
Стопа атлета, также называемая tinea pedis, является распространенной грибковой инфекцией пальцев ног и стоп. Симптомы включают шелушение и шелушение кожи (особенно между пальцами ног), небольшие волдыри на ступнях, зуд, покалывание и жжение.
Грибковые инфекции ногтей
Грибковые инфекции ногтей также называют онихомикозами. Изменения пораженных ногтей могут включать:
- утолщение и шероховатость
- Изменение цвета ногтей (ногти могут стать белыми, желтыми или коричневыми)
- ломкие, осыпающиеся края ногтей и
- боль и нежность, если их не лечить.
Подошвенные бородавки
Подошвенные бородавки — это небольшие бугристые образования на подошвах ног, вызванные инфицированием определенными штаммами вируса папилломы человека (ВПЧ). Иногда они имеют маленькие черные точки на поверхности и могут вызывать боль при ходьбе или стоянии.
Кому следует обращаться по поводу боли в ногах?
Ваш терапевт — хорошая отправная точка, если у вас есть симптомы боли в ногах. К диагностике и лечению боли в ногах в Австралии могут быть привлечены и другие специалисты в области здравоохранения: ортопеды, физиотерапевты и спортивные врачи.
Ортопеды — это специалисты в области здравоохранения, специализирующиеся на проблемах со стопами и их здоровьем. В Австралии ортопеды должны иметь степень бакалавра ортопедии и регистрацию для практики.
Диагностика боли в стопе
Чтобы диагностировать причину боли в ступнях, внимательно осмотрите ваши ступни, включая ногти и подошвы. Врач или другой медицинский работник захочет узнать, когда и как начались симптомы. Вас могут попросить выполнить несколько простых движений.
Иногда визуализация полезна в диагностике, включая рентген, компьютерную томографию, магнитно-резонансную томографию, ультразвук или сканирование костей. КТ показывает мягкие ткани лучше, чем обычный рентгеновский снимок, и полезна для выявления связок и мышц. Ультразвук неинвазивен и хорошо показывает связки и сухожилия (включая ахиллово сухожилие), нервы и подошвенную фасцию.
При сканировании костей используются радиоактивные индикаторы, вводимые в вену, и они могут показать различия в метаболизме костей (так называемые «горячие точки»). Это позволяет им хорошо отображать изломы под напряжением, а также другие изломы.МРТ стопы и голеностопного сустава может использоваться для выявления сухожилий, связок и хрящей.
1. Tinea. В: eTG Complete. Мельбурн: ограниченные терапевтические рекомендации. Опубликовано в ноябре 2015 г. Изменено в декабре 2019 г. © The терапевтические рекомендации Ltd (издание eTG, декабрь 2019 г.). https://tgldcdp.tg.org.au/viewTopic?topicfile=infected-skin&guidelineName=Dermatology#toc_d1e221
2. Подагра. В: eTG Complete. Мельбурн: ограниченные терапевтические рекомендации. Опубликовано в марте 2017 г. Изменено в декабре 2019 г.© ООО «Терапевтические рекомендации» (издание eTG, декабрь 2019 г.). eTG завершен. Мельбурн: ограниченные терапевтические рекомендации.
3. Вросшие ногти на ногах. В: eTG Complete. Мельбурн: ограниченные терапевтические рекомендации. Опубликовано в ноябре 2015 г. Изменено в июне 2019 г. © The терапевтические рекомендации Ltd (eTG, декабрь 2019 г.). https://tgldcdp.tg.org.au/viewTopic?topicfile=nail-disorders&guidelineName=Dermatology#toc_d1e333
4. Онихомикоз (микоз ногтей). В: eTG Complete. Мельбурн: ограниченные терапевтические рекомендации.Опубликовано в ноябре 2015 г. Изменено в июне 2019 г. © The терапевтические рекомендации Ltd (eTG, декабрь 2019 г.). https://tgldcdp.tg.org.au/viewTopic?topicfile=nail-disorders&guidelineName=Dermatology#toc_d1e257
5. Американская академия хирургов-ортопедов. Неврома Мортона. Дата отзыва: сентябрь 2012 г. https://orthoinfo.aaos.org/en/diseases—conditions/mortons-neuroma
6. Передовая практика BMJ. Оценка мононевропатии нижних конечностей. Последнее обновление: январь 2020 г. https://bestpractice.bmj.com/topics/en-gb/772
7.BMJ Best Practice. Подошвенный фасциит. Последнее обновление: ноябрь 2019 г. https://bestpractice.bmj.com/topics/en-gb/487
8. Лучшие практики BMJ. Заболевания периферических артерий. Последнее обновление: ноябрь 2018 г. https://bestpractice.bmj.com/search?q=peripheral+arterial+disease
Язвы стопы (симптомы и лечение) — Центры стопы и голеностопного сустава в Северном Хьюстоне — Центры стопы и голеностопного сустава в Северном Хьюстоне
Ишемические язвы возникают в областях с плохим кровообращением. Обычно они образуются на ступнях, щиколотках и голенях.По мере ухудшения кровообращения кожа истончается и становится менее устойчивой к давлению и силам трения. Может произойти самопроизвольное разрушение кожи. Эти язвы обычно болезненны, имеют беловатую или светло-розовую основу. Лечение направлено на поддержание чистоты язвы и отсутствия инфекции. Для улучшения кровообращения в этой области может быть показано шунтирование. Также может быть полезно лечение гипербарической кислородной терапией. Важно не использовать повязки, которые могут прервать кровообращение, или липкую ленту, которая при снятии может порвать кожу.
Язвы венозного застоя возникают в областях с плохим венозным кровообращением. Венозное кровообращение — это кровоток, который возвращается к сердцу по венам. Варикозное расширение вен — это аномальные вены, которые не позволяют нормальной крови возвращаться к сердцу. По мере того как вены становятся все более и более поврежденными, в ступнях и лодыжках скапливается жидкость. Этот отек ткани со временем вызовет повреждение кожи и может привести к появлению открытых язв или изъязвлений. Эти язвы имеют тенденцию выделять прозрачную жидкость, имеют красноватую основу и легко заражаются.
Лечение направлено на профилактику за счет уменьшения отека ног с помощью поддерживающих чулок, лекарств для уменьшения отека и приподнятости ног. Как только язва развилась, лечение заключается в поддержании язвы в чистоте и отсутствии инфекции. Это часто требует длительного приема пероральных антибиотиков. Обычная форма лечения заключается в обертывании ног повязкой, называемой ботинком унна. Эта повязка представляет собой марлевую салфетку, пропитанную оксидом цинка.Эта повязка помогает предотвратить рост бактерий, находящихся в язве, а также добавляет компрессию, чтобы уменьшить отек.
Диагноз
Не все утолщенные или пожелтевшие ногти на ногах вызваны грибковой инфекцией. Травма ногтя на ноге может привести к его утолщению или деформации. Это может быть связано с установленной грибковой инфекцией или может быть связано с повреждением корня ногтя, когда он был травмирован. В этих случаях лечение противогрибковыми препаратами не исправит деформированный ноготь.Другими причинами утолщения ногтей на ногах являются небольшие костные шпоры, которые могут образовываться под ногтями на ногах, и псориаз. Диагноз ставится после соскоба ногтя на ноге и его культивирования.
Лечение
Лучше всего лечить состояние, как только оно замечено. В ранних случаях может быть достаточно лекарств, отпускаемых без рецепта. Также важно лечить любую сопутствующую стопу спортсмена, которая может присутствовать. В более запущенных случаях могут потребоваться лекарства, отпускаемые по рецепту. Существуют эффективные препараты местного и перорального применения для лечения грибка ногтей на ногах.Если потливость ног является проблемой, рекомендуется менять обувь и носки в течение дня. Существуют некоторые лекарства для местного применения, которые помогают уменьшить потоотделение ног. Иногда ваш врач может порекомендовать удалить ноготь на пальце ноги.
Фрикционный блистер | DermNet NZ
Автор: достопочтенный профессор Аманда Окли, дерматолог, Гамильтон, Новая Зеландия, 2013 г.
Что такое волдырь от трения?
Волдырь от трения — это волдырь, вызванный частым трением кожи о другой предмет.Чаще всего он образуется на ладонях, пальцах рук, подошвах, боках стоп и пальцах ног. Верхнюю часть волдыря стирают там, где кожа более тонкая, например, на верхней части руки или ноги, образуя ссадину. На более тонких участках кожи трение вызывает натирания без образования пузырей.
Что вызывает волдыри при трении?
Волдырь от трения возникает при контакте, давлении и движении между кожей и чем-то, касающимся ее, например, пяткой, которую натирает новая или не похожая обувь.
Сильные силы вызывают механическое разделение слоев клеток эпидермиса.Разрыв заполняется жидкостью, образуя субэпидермальный булл (волдырь). Волдырь образуется быстрее, если давление и движения на коже сильные или кожа влажная.
У кого появляются волдыри от трения?
Волдыри от трения время от времени возникают почти у мужчин и женщин любого возраста. К усугубляющим факторам относятся:
- Жара — они особенно распространены в тропическом климате.
- Продолжительные или энергичные упражнения — часто встречаются у спортсменов (особенно марафонцев) и солдат; треть из 872 американских солдат, опрошенных во время пребывания в Ираке, имели волдыри. 1 Волдыри на ладонях могут возникать во время гребли или у детей, играющих на брусьях для обезьян.
- Переноска тяжелого груза увеличивает риск образования волдырей.
- Чрезмерное потоотделение — при гипергидрозе кожа смягчается, поэтому кожа легче расслаивается.
- Тесная, неудобная или новая обувь, которая постоянно натирает один или два участка кожи.
- Невпитывающие или тонкие носки — они плохо впитывают влагу и не защищают кожу должным образом от повреждений обувью или ботинками.
- Грубая или жесткая ткань может вызвать появление волдырей на других участках, например в подмышках или в паху.
Волдыри могут также возникать на участках давления, таких как бедро, как осложнение хирургического вмешательства или потери сознания, как правило, после отравления барбитуратами.
Есть некоторые специфические заболевания, которые делают кожу более хрупкой, чем обычно, а также вызывают появление волдырей в ответ на трение или травму.
Каковы клинические признаки фрикционного пузыря?
При трении кожи сначала отслаиваются поверхностные клетки.Более сильное давление вызывает покраснение, нагрев и покалывание пораженной кожи. Затем красная кожа становится бледной по мере образования волдыря. Волдырь обычно содержит прозрачную жидкость, но кровотечение меняет цвет на красный / коричневый.
Волдыри возникают там, где роговой слой (внешний клеточный слой) очень толстый, как, например, на подошве стопы и ладони. Если кожа более тонкая, трение имеет тенденцию полностью снимать эпидермис, что приводит к эрозии (язве).
Если волдырь остается неповрежденным, жидкость рассасывается, и через несколько дней поврежденная кожа отслаивается.
Фрикционные пузыри
Нужно ли мне делать какие-либо тесты?
Для типичных пузырей, подверженных трению, испытания не требуются. Следующие исследования могут быть рассмотрены, если волдыри частые, обширные или не заживают.
Осложнения волдырей от трения
Неповрежденные пузыри от трения обычно быстро заживают, не оставляя рубцов. Иногда заживление затягивается. Проблемы могут включать:
- Снижение боли
- Инфекция раны: проявляется нарастающей болью и покраснением вокруг волдыря / эрозии, красной полосой, направленной в пах или подмышкой, и образованием гноя.Инфекция чаще встречается у диабетиков и людей с ослабленным иммунитетом.
- Пиогенная гранулема может иногда возникать на месте волдыря через несколько дней.
- Рубцы из-за инфекции или более глубокой травмы.
Как лечить волдырь от трения?
Волдыри от трения заживают сами по себе. Однако повязки помогают защитить от дальнейшего повреждения. Гидроколлоидные пластыри на волдырях могут способствовать более быстрому заживлению.
Большие пузыри можно удалить путем прокола стерильной иглой.По возможности лучше держать крышу волдыря на месте, чтобы уменьшить боль и уменьшить вероятность заражения. Если крыша волдыря оторвалась, оставив эродированную поверхность кожи, тщательно очистите рану и наложите чистую повязку.
Зараженные волдыри от трения или эрозии могут потребовать местного применения антибиотиков или антисептиков в течение нескольких дней. При появлении целлюлита необходимо применять системные антибиотики. Не следует использовать антибиотики, если рана не инфицирована.
Можно ли предотвратить образование волдырей от трения?
Если вы склонны к образованию пузырей от трения, могут быть полезны следующие меры.
- Сапоги и туфли облегающие; при необходимости используйте ортопедические приспособления для уменьшения точек давления.
- Стельки из неопрена
- Влагопоглощающие носки, меняемые, как только они станут влажными
- 2 пары носков: более тонкий внутренний слой полиэстера и более толстый внешний слой из шерсти или полипропилена
- Набедренники для предотвращения попадания гравия и растительных материалов на обувь
- Набивка из овечьей шерсти на участках, склонных к образованию пузырей и вокруг них
- Различные запатентованные набивочные, амортизирующие и защитные изделия из пеноматериала, которые можно приобрести в обувной кассе в вашей местной аптеке.

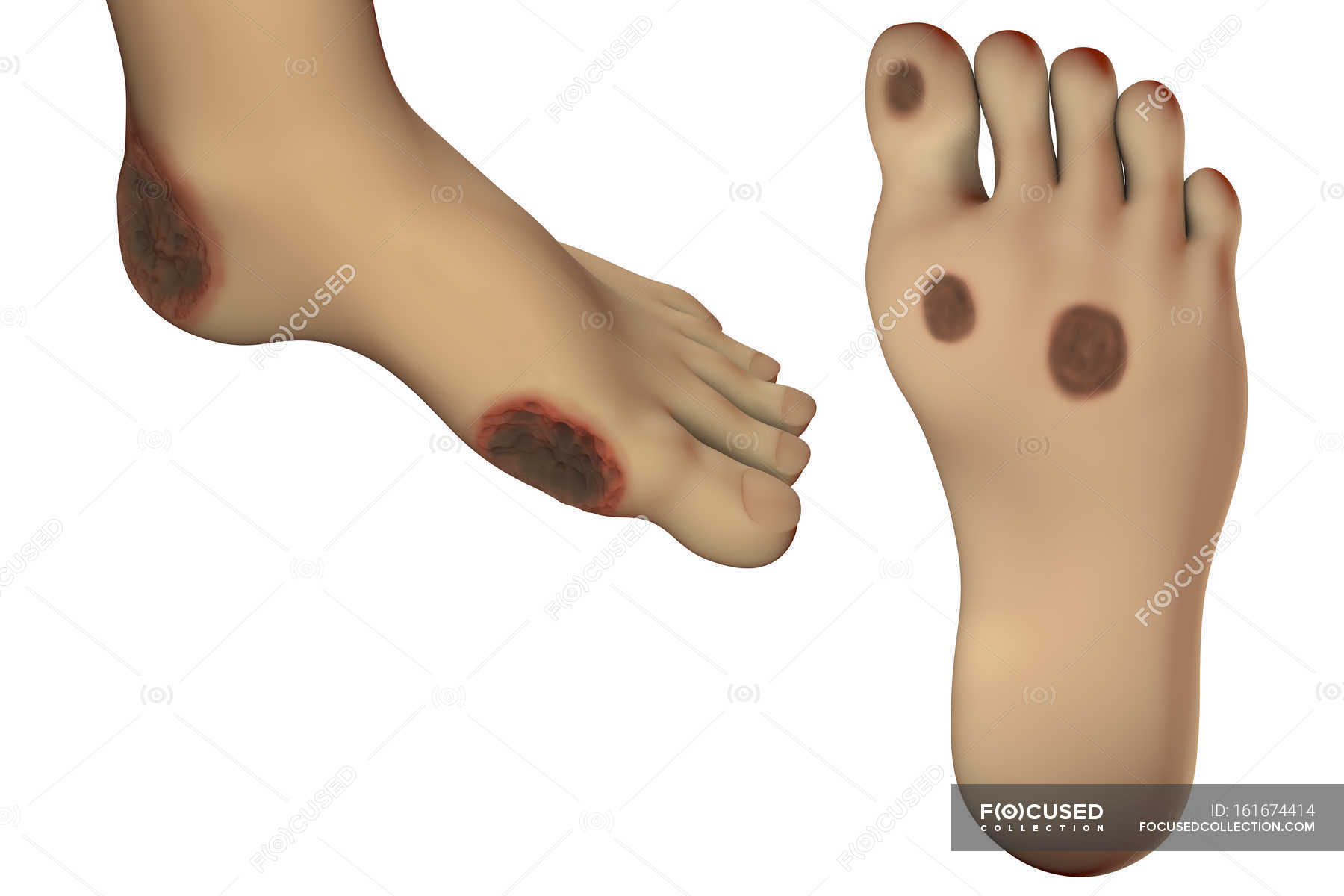
 Освещение снижает приток крови к ногам.Поговорите со своим врачом о том, как лучше всего бросить курить.
Освещение снижает приток крови к ногам.Поговорите со своим врачом о том, как лучше всего бросить курить.