Сифилис — КВД №2
Что такое сифилис?
Сифилис — это инфекция, передаваемая половым путем (ИППП). Заболевание вызывается спиралевидной бактерией – бледной трепонемой (Treponema pallidum). Сифилис часто называют «великим иммитатором», поскольку он имеет множество проявлений и его сложно отличить от других болезней.
Пути заражения сифилисом
Возбудитель передается при прямых половых контактах (вагинальный, оральный или анальный секс) от зараженных партнеров. Бактерия проникает через слизистые оболочки или поврежденную кожу при контакте с сифилитическими язвочками. Язвочки, вызванные болезнью, могут находиться на наружных гениталиях, во влагалище, на анусе и в прямой кишке. Также язвочки могут быть на губах и во рту. Беременные женщины могут заразить своего ребенка внутриутробно. Сифилис не передается через туалеты, дверные ручки, бассейны, ванны, одежду и посуду.
Проявления сифилиса
Часть зараженных могут не иметь проявлений сифилиса годами, однако это не снижает риска поздних серьезных осложнений, если они не получали лечения.
Первичный сифилис
Первичная стадия сифилиса обычно проявляется одной или несколькими язвочками (так называемые шанкры). Период от заражения до появления клинических симптомов от 10 до 90 дней (в среднем 21 день). Обычно, шанкр бывает небольших размеров, округлым, плотным, красного цвета и безболезненным. Шанкр появляется в месте, где возбудитель сифилиса проникает в организм человека. Он может перейти в язвочку, которая выделяет прозрачную жидкость. Чаще шанкры находятся на половом члене, на анусе и в прямой кишке – у мужчин; во влагалище, на шейке матки, перианальной области – у женщин. Гораздо реже – на губах, во рту, на руках. Шанкры во влагалище и в прямой кишке могут не обнаруживаться при осмотрах врачом. Происходит увеличение (уплотнение) лимфатических узлов на внутренней стороне бедра и в паху.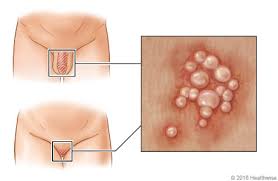
Вторичный сифилис
Вторичный сифилис проявляется в основном сыпью на теле или на видимых слизистых оболочках. Как правило, высыпания не сопровождаются зудом. Высыпания при вторичном сифилисе могут появиться во время заживления шанкра или через несколько недель после него. Высыпания обычно красные или красно-коричневые и появляются на ладонях рук и стопах. Однако, сыпь может проявлятся и на других частях тела, высыпания бывают похожи на сыпь, вызванную другими заболеваниями. Высыпания проходят без лечения через 2 — 6 недели. Кроме высыпаний, клинические проявления следующие — незначительное повышение температуры, увеличение лимфатических узлов, гнездное (частичное) облысение, боли в горле, головные боли, потеря веса, мышечные боли, боли в суставах и слабость. На этой стадии заболевание высокозаразно. Проявления вторичного сифилиса могут пройти и без лечения, но при этом заболевание переходит в поздний и скрытый сифилис.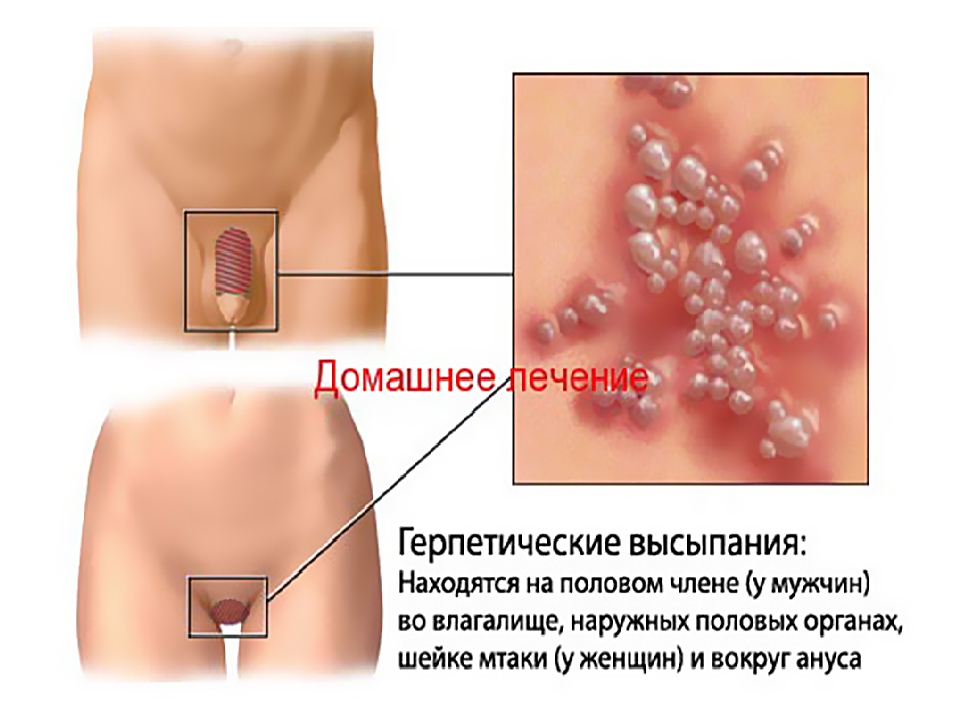
Поздний сифилис
Поздняя (скрытая) стадия сифилиса начинается после проявлений вторичного сифилиса (через 1 – 2 года после заражения). Без лечения инфицированные лица остаются носителями заболевания, даже если у них нет проявлений болезни. На поздней стадии поражаются внутренние органы: головной мозг, нервы, глаза, сердце, кровеносные сосуды, печень, кости и суставы. Эти повреждения могут провится через много лет. Проявления включают – затруднения в координации движений, паралич, отсутствие чувствительности, постепенная слепота и слабоумие. Эти проявления чаще всего не излечимы. Описанные осложнения могут привести к смерти.
Действие сифилиса на беременную женщину и ее ребенка
Бледная трепонема может инфицировать плод во время беременности. В зависимости от того как долго беременная женщина была инфицирована сифилисом, беременность может привести к мертворождению («замершая беременность») в 25% случаев или к смерти новорожденного сразу после родов – 25 – 30% случаев. Инфицированные новорожденные могут родиться без признаков заболевания. Однако, без немедленного лечения новорожденные могут серьезно пострадать отсифилиса через несколько недель. Без лечения младенцы задерживаются в развитии или умирают.
Инфицированные новорожденные могут родиться без признаков заболевания. Однако, без немедленного лечения новорожденные могут серьезно пострадать отсифилиса через несколько недель. Без лечения младенцы задерживаются в развитии или умирают.
Диагностика сифилиса
Диагноз первичного сифилиса ставится, если обнаруживается шанкр на половых органах, также проводится тщательный опрос пациента о его сексуальных контактах. Однако, часто больные не имеют никаких проявлений болезни.
Диагностика на ранней стадии может проводиться с использованием так называемой темнопольной микроскопии, в этом случае материал берется с шанкров и где и обнаруживается бледная трепонема.
Чаще всего диагностику сифилиса проводят с помощью специальных точных, безопасных тестов , материалом для исследования служит венозная кровь больного. В крови больного обнаруживаются антитела против бледной трепонемы, которые продуцирует иммунная система больного. Такие тесты называют также серологическими.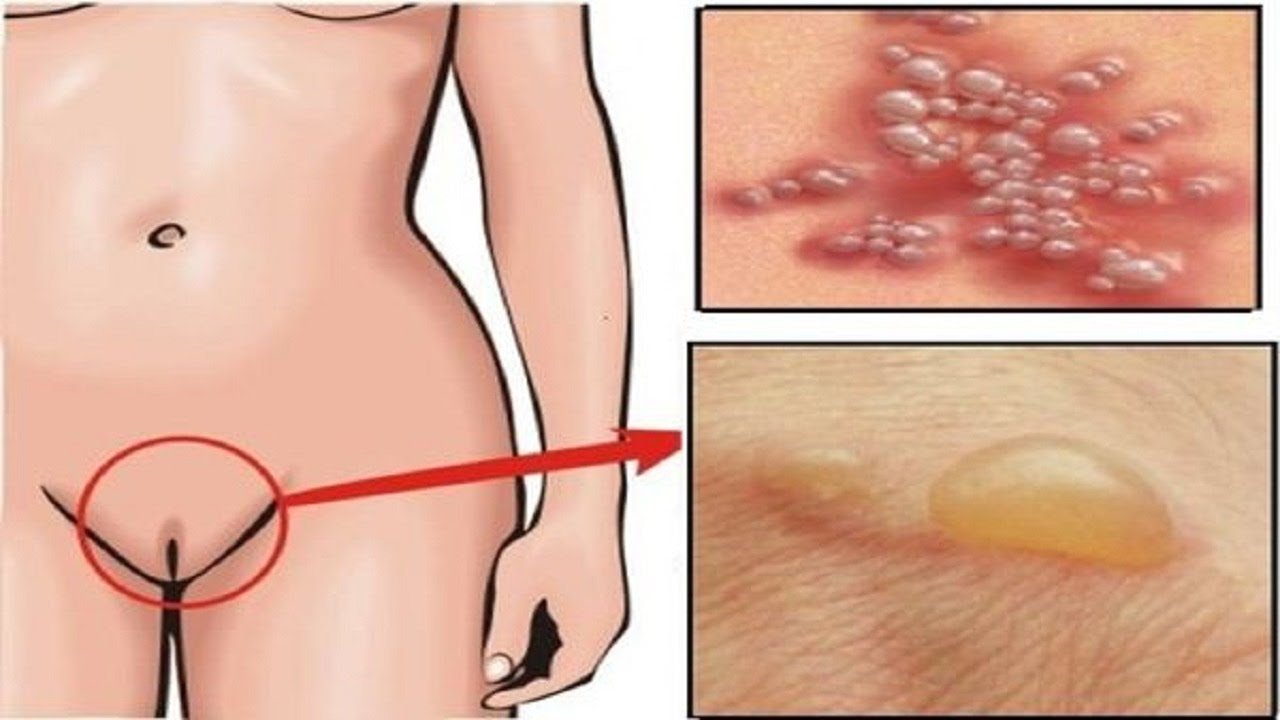 Антитела появляются не ранее чем через 1 – 4 недели после появления шанкра. Низкий уровень антител может обнаруживаться в крови через месяцы и годы после успешно проведенного лечения. Поскольку нелеченый сифилис у беременных может привести к гибели плода, обследованию на сифилис подвергаются все беременные женщины.
Антитела появляются не ранее чем через 1 – 4 недели после появления шанкра. Низкий уровень антител может обнаруживаться в крови через месяцы и годы после успешно проведенного лечения. Поскольку нелеченый сифилис у беременных может привести к гибели плода, обследованию на сифилис подвергаются все беременные женщины.
Какая связь между сифилисом и ВИЧ – инфекцией?
Генитальные шанкры могут легко передавать ВИЧ-инфекцию (если больной инфицирован) здоровому человеку, а также быть «входными воротами» для вируса иммунодефицита человека в организм. Риск заражения ВИЧ увеличивается от 2 до 5 раз.
Лечение сифилиса
Сифилис легко излечим на ранних стадиях. Обычно применяется курс пенициллина, применяемого внутримышечно в иньекциях. Больных имеющим аллергию на пенициллин, лечат другими препаратами. Нет домашних средств или неоффициальных препаратов эффективных при сифилисе. Антибиотик убивает бледную трепонему и предотвращает развитие грозных осложнений, но не может восстановить ущерб, вызванный осложнениями. Поскольку эффективное лечение сифилиса на ранних стадиях существует, очень важно проводить обследование на сифилис лицам, имеющим частые беспорядочные половые контакты.
Поскольку эффективное лечение сифилиса на ранних стадиях существует, очень важно проводить обследование на сифилис лицам, имеющим частые беспорядочные половые контакты.
Больные, получающие лечение по поводу сифилиса, должны воздерживаться от незащищенных половых контактов пока шанкры и другие кожные повреждения полностью не заживут. Если у больного обнаружен сифилис, он должен сообщить об этом своим половым партнерам, для того чтобы они прошли полное обследование и соответствующее лечение.
Возможно ли повторное заражение?
Излечившиеся от сифилиса не защищены от повторного заражения. Поскольку шанкры могут быть скрыты во влагалище, в прямой кишке или во рту, без лабораторных тестов половые партнеры не могут быть уверены в здоровье друг друга.
Профилактика сифилиса
Наилучший путь профилактики инфекций, передаваемых половым путем (включая сифилис) – это долговременные половые контакты с одним здоровым половым партнером.
Уход от приема алкоголя и наркотиков, предотвращает заражение сифилисом, поскольку это уменьшает рискованое сексуальное поведение.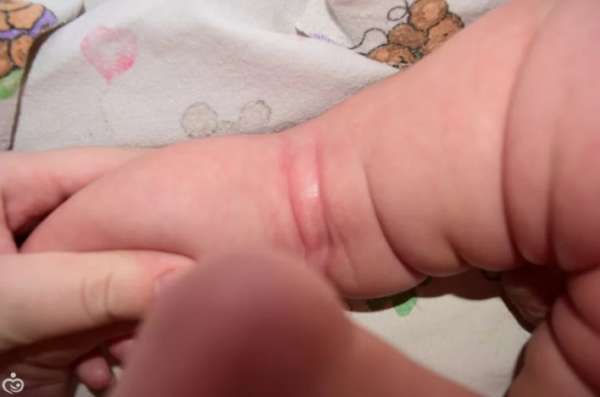 Мужские презервативы из латекса, при условии защиты от генитальных язв и шанкров, снижают риск передачи сифилиса. Презервативы со смазкой, содержащей спермицид (ноноксинол -9) менее эфективны в плане защиты от ИППП. Последние научные исследования показали, что нонокснол-9 вызывает повреждение слизистых оболочек и облегчает проникновение ВИЧ и других ИППП, в том числе и бледной трепонемы. Центр по Контролю за заболеваемостью в г. Атланте (США) с июня 2001 года не рекомендует использование ноноксинола-9 в качестве спермицида или смазки во время анальных контактов.
Мужские презервативы из латекса, при условии защиты от генитальных язв и шанкров, снижают риск передачи сифилиса. Презервативы со смазкой, содержащей спермицид (ноноксинол -9) менее эфективны в плане защиты от ИППП. Последние научные исследования показали, что нонокснол-9 вызывает повреждение слизистых оболочек и облегчает проникновение ВИЧ и других ИППП, в том числе и бледной трепонемы. Центр по Контролю за заболеваемостью в г. Атланте (США) с июня 2001 года не рекомендует использование ноноксинола-9 в качестве спермицида или смазки во время анальных контактов.
Передача ИППП, включая сифилис, не может предотвращена мытьем половых органов, мочеиспусканием или принятием душа после секса.
Любые проявления, такие как выделения или необычная сыпь, особенно в паховой области являются сигналом для прекращения половых контактов и немедленного обследования в условиях специализированной клиники – КВД. Это снизит риск развития серьезных осложнений и предотвратит возможность повторного заражения.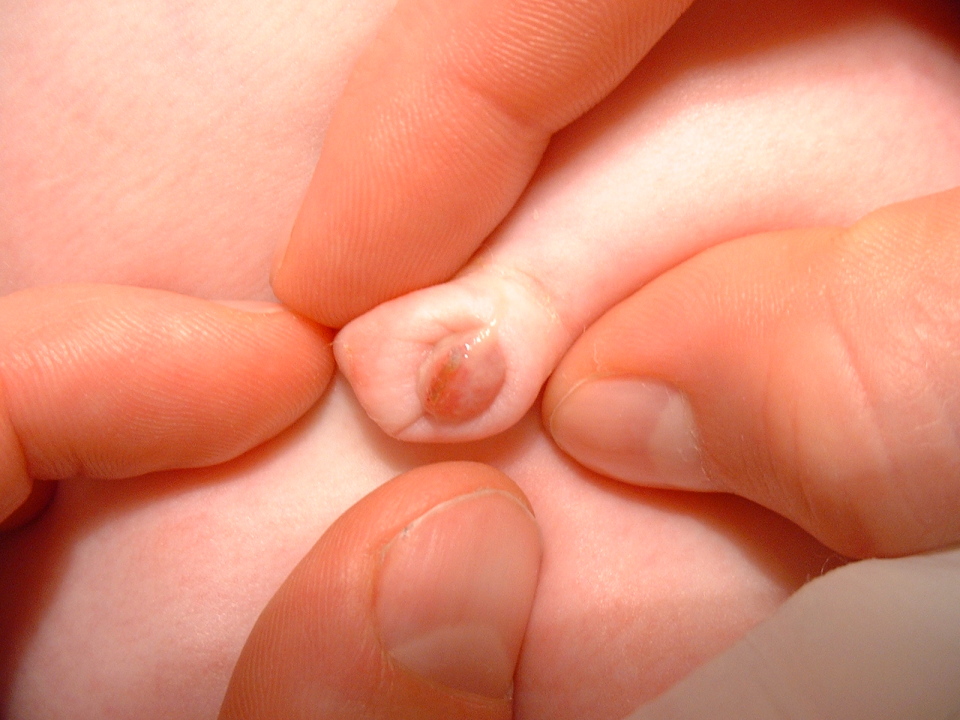
Опрелости у новорожденных: как выглядят и чем лечить
- Как выглядят опрелости у малышей?
- Почему возникают опрелости у детей?
- Где обычно образуются опрелости? Под подгузником?
- Потница и опрелости у новорожденных — это одно и то же?
- Как избежать опрелостей?
- Как вылечить опрелости у малыша?
Содержание:
Опрелость — это воспалительное поражение кожи, которое чаще всего встречается у грудных детей. Многие родители сталкиваются с этой неприятностью в первые недели жизни ребенка и нередко оказываются не готовы к ней. Чем обработать опрелости у новорожденных? Как лечить опрелости у младенца на попе, на шее, в паховой области?
Ответы на эти вопросы желательно выучить заранее, чтобы они не застали вас врасплох. Сегодня мы расскажем о причинах проблем с кожей и дадим несколько советов, как избежать их.
Как выглядят опрелости у малышей?
Специалисты различают три степени опрелости у новорожденных.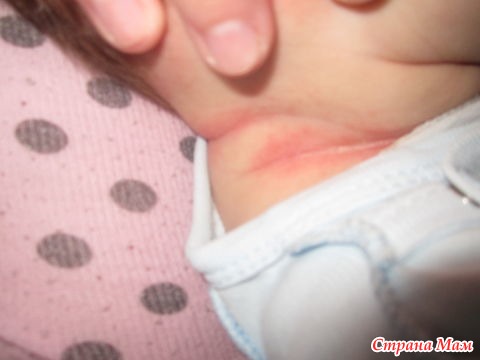
1 степень.
Начальная стадия опрелостей у детей характеризуется небольшим покраснением. Такие опрелости чаще всего возникают в складках кожи. Обычно ребенок не обращает внимания на этот незначительный дискомфорт, но родители должны отнестись к симптомам весьма серьезно. Как правило, избавиться от опрелостей у новорожденных на первой стадии довольно просто, но, если упустить момент, дальше будет сложнее.
2 степень.
На следующей стадии у малыша возникают сильные опрелости — их цвет становится более интенсивным, появляются повреждения поверхностного слоя кожи (эрозии). Опрелости второй степени вызывают у младенца беспокойство. Он может тянуться к ним ручками и нервно реагировать при прикосновении к воспаленным местам, например, при смене подгузника. Эта стадия уже требует специальных средств, но перед тем, как лечить опрелости у младенцев, родителям обязательно нужно проконсультироваться с врачом.
3 степень.
Яркое покраснение, интенсивная эрозия, мокрые трещинки на коже, гнойники и мелкие язвочки — вот как выглядит опрелость у новорожденного на самой серьезной стадии. Ребенок чувствует постоянный зуд, и это влияет на его поведение. У малыша ухудшается сон и аппетит, он часто капризничает и плачет. Настолько сильная опрелость у новорожденного требует незамедлительно обратиться к врачу и начать лечение как можно быстрее.
Ребенок чувствует постоянный зуд, и это влияет на его поведение. У малыша ухудшается сон и аппетит, он часто капризничает и плачет. Настолько сильная опрелость у новорожденного требует незамедлительно обратиться к врачу и начать лечение как можно быстрее.
Мы надеемся, что наше описание помогло вам разобраться. Но при желании вы можете найти опрелости у девочек и мальчиков на фото в интернете и рассмотреть, как выглядит это заболевание на разных стадиях.
Почему возникают опрелости у детей?
Чтобы понять, как избавиться от опрелостей, сначала надо разобраться, из-за чего они возникают. Ведь на первой стадии часто достаточно просто убрать раздражители, чтобы опрелости у младенца исчезли.
Влага
Влага — основная причина опрелостей у новорожденного. Стремясь обезопасить малыша от простуды, нередко родители излишне прогревают комнату или слишком сильно укутывают кроху, в результате чего ребенок потеет. Опрелость от пота у новорожденных в первую очередь появляется подмышками, в складках кожи и других местах повышенного потоотделения.
Регулярные водные процедуры смывают с кожных покровов выделения тела и значительное количество бактерий. Однако то, что помогает от опрелостей у новорожденных, одновременно может стать их причиной. Оставшаяся на коже после купания вода — еще один источник лишней влаги. Чтобы она не попадала под одежду, малыша рекомендуется тщательно обтереть и дать его телу подышать 10–15 минут перед одеванием.
И, конечно, опрелости у новорожденных могут появляться от влаги из подгузников. Обращайте внимание на сигналы малыша и своевременно проводите гигиенические процедуры. Помните: подгузники способны снизить риск опрелостей у новорожденных на попе, но только если их регулярно менять.
Трение
Опрелости могут возникать из-за механического воздействия на кожу. Чтобы этого не происходило, не пеленайте малыша слишком туго, не надевайте на него обтягивающую одежду, избегайте синтетических тканей. Из-за трения опрелости могут появиться и под поясом подгузника у новорожденного. Обычно это случается, если пояс слишком сильно затянут, или были куплены подгузники сомнительного качества.
Обычно это случается, если пояс слишком сильно затянут, или были куплены подгузники сомнительного качества.
Химические раздражители
Еще одной причиной, по которой у новорожденного ребенка могут появиться опрелости, является чувствительность малыша к определенным химическим веществам. Они могут попасть на кожу с одежды, подгузника, из косметических средств. Что помогает от «химических» опрелостей у новорожденных? Ответ прост: покупать для ребенка товары только тех производителей, в которых вы уверены на 100%.
Другие факторы
Существует ряд факторов, которые способны увеличить риск появления этого заболевания — лишний вес, склонность к аллергии, расположение сосудов близко к поверхности кожи. Есть и гендерная зависимость: опрелости у новорожденных девочек случаются чаще, чем у мальчиков.
Где обычно образуются опрелости? Под подгузником?
Обычно проблемы появляются в складках кожи, т.е. в местах, где испарение влаги затруднено. Комфортнее всего опрелости у новорожденного чувствуют себя между ног — в паховой области и между ягодицами, под мышками.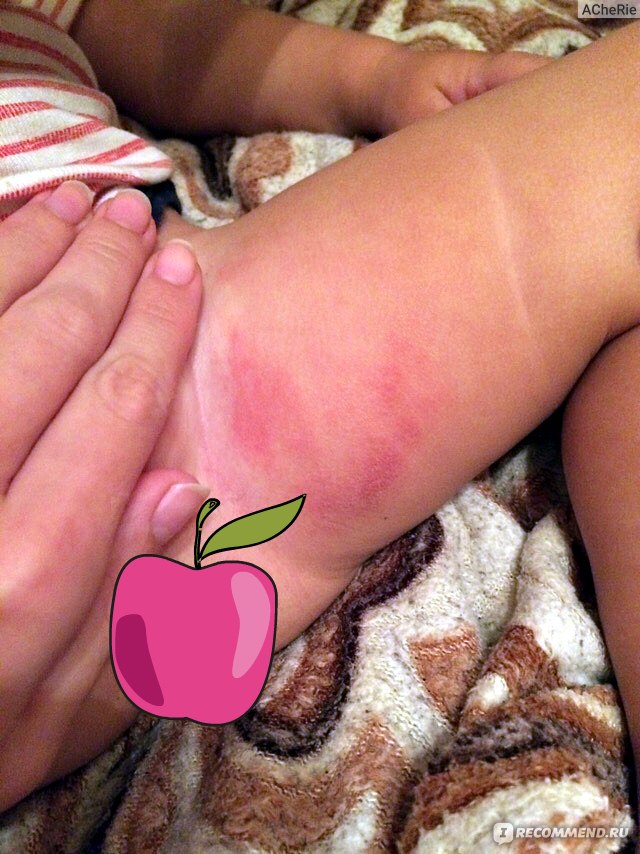 Также опрелости у младенца могут образоваться на шее и между пальчиками на ногах.
Также опрелости у младенца могут образоваться на шее и между пальчиками на ногах.
Как видите, это заболевание проявляется не только на попе в подгузнике. Оно может неожиданно выскочить в любом месте. Опрелости бывают даже за ушами, особенно у новорожденных, на которых родители надевают слишком толстые и тугие головные уборы.
Потница и опрелости у новорожденных — это одно и то же?
Нет, это разные заболевания. Опрелости у новорожденных возникают из-за разных причин, а потница, как и следует из названия, — только от излишнего потоотделения. На начальной стадии потница проявляется похожим образом — как легкое покраснение кожи, но затем перерастает в мелкие пузырьки с прозрачным или мутным содержимым.
Для лучшего понимания найдите фото потницы и, например, опрелости у новорожденного на попе — как вы убедитесь, выглядят они совершенно по-разному.
Хорошие новости состоят в том, что лечить потницу не надо, достаточно лишь устранить ее причины — перегрев малыша и закупоривание пор. Традиционные методы профилактики опрелостей у новорожденных, включающие поддержание правильной температуры в комнате, водные и воздушные ванны, обычно уничтожают и потницу.
Традиционные методы профилактики опрелостей у новорожденных, включающие поддержание правильной температуры в комнате, водные и воздушные ванны, обычно уничтожают и потницу.
Как избежать опрелостей?
Многие заболевания проще предотвратить, чем вылечить, и опрелости у новорожденного — не исключение. Что делать, чтобы оградить малыша от этой напасти? Ничего сложного!
Не допускайте ситуаций, когда ребенок потеет:
Следите за температурой в комнате. Желательно, чтобы столбик термометра не поднимался выше 18–20 градусов. Это значительно повысит шансы как избежать опрелостей, так и уберечь кроху от потницы.
Откажитесь от синтетики в пользу натуральных тканей (хлопок, лен).
Постарайтесь не кутать малыша.
Сведите к минимуму риск трения:
Соблюдайте правила гигиены:
Ежедневно купайте малыша.

Обрабатывайте складки кожи защитным кремом или детским маслом. Обратите особое на проблемные места — под мышками, на шее, в паху, между ягодицами.
После купания промокните тело малыша полотенцем, но не растирайте его. Кроме обычных текстильных можно использовать и бумажные полотенца.
Чтобы избежать опрелостей от подгузника, используйте только товары надежных производителей.
Регулярно меняйте подгузники и не забывайте о пользе воздушных ванн продолжительностью около 10–15 минут.
Как вылечить опрелости у малыша?
На первой стадии лучшим лечением является правильный уход. При появлении опрелостей у новорожденного главное — не допустить развития заболевания и перехода на следующую стадию. Еще раз прочитайте правила профилактики и следуйте им, без исключений.
Вы соблюдали гигиену, но вопрос, как убрать опрелости у новорожденного на попе или в другом месте, все же встал? Присмотритесь внимательно к одежде малыша, его косметике, средству для стирки. Если что-то вызывает у вас сомнения в качестве — меняйте.
Если что-то вызывает у вас сомнения в качестве — меняйте.
Для обработки опрелостей у новорожденных на первой стадии используйте присыпку. Йод, зеленку и другие похожие средства не рекомендуется применять для этих целей без консультации с врачом — они могут привести к ожогам.
В начале второй стадии, когда появляются небольшие мокнущие трещинки, для лечения опрелостей у малышей можно применять растительные отвары с подсушивающим эффектом, такие как ромашка, череда, кора дуба. Отвары добавляются в ванночку при купании, но только после того, как вы убедитесь, что у малыша нет аллергии на это растение. Для этого нанесите раствор на небольшой кусочек кожи и подождите несколько часов.
Если дело зашло дальше, и вы наблюдаете сильную опрелость на попе у новорожденного или в другом месте, обращайтесь к педиатру. Он осмотрит маленького пациента и расскажет, чем его лечить.
Читай нас на Яндекс Дзен
Противогрибковое средство Glenmark Кандид для полости рта 1% раствор для местного применения — «🆘️ Язвочки на попе у ребенка! Медсестра усугубила заболевание.
 Месяц без подгузников, гора одноразовых пеленок, стресс и слезы… 💡 Советы как не допустить ситуации как у нас»
Месяц без подгузников, гора одноразовых пеленок, стресс и слезы… 💡 Советы как не допустить ситуации как у нас»Привет всем!🖐
Два месяца назад я родила прекрасную малышку. По приезду домой начались прекрасные будни молодой мамы и малыша) Сейчас я понимаю какая же я была дура, что так халатно относилась к смене подгузника. Сейчас мой уход за попой новорожденного правильный и такого ужаса, какой с нами случился я больше никогда не допущу.
Я подмывала дочку перед заменой подгузника не каждый раз, а периодически пользовалась влажными салфетками 0+, когда кала было очень мало или если дочь только пописала. Салфетками я протирала тщательно и везде-включая слизистую кожи на попочке…
После я не всегда дожидалась полного высыхания кожи и сразу надевала чистый подгузник.
Однажды я заметила около ануса у дочки красные точечки. Будто маленькие открытые раночки. При чем это буквально произошло за ночь. Я подумала, что не достаточно тщательно протираю кожу после жидкого стула и стала обрабатывать и подмывать малышку с детским мылом еще тщательней. Ситуация усугубилась.
Я подумала, что не достаточно тщательно протираю кожу после жидкого стула и стала обрабатывать и подмывать малышку с детским мылом еще тщательней. Ситуация усугубилась.
Пришла медсестра на плановый осмотр и увидев нашу ситуацию сказала купить бепантен и мазать эти ранки... и всё. Больше рекомендаций не было. Я так и сделала. Я мазала бепантеном после подмывания/обработки салфетками. Но ранки на слизистой переросли на ягодицы за пару дней! Это был просто ужас и я была на грани срыва.
Противогрибковое средство Glenmark Кандид для полости рта 1% раствор для местного применения — отзыв
Такой ужас происходил и я не знала что мне делать.
Я позвонила и попросила медсестру придти снова. Она, увидев эту картину ужасов заявляет: «Отменяйте Бепантен! Сыпьте присыпкой после каждого подмывания!».
Я говорю: «А на таких ранках от присыпки не образуются корочки???»
Она: «Нам надо подсушить обязательно! Могут образоваться корочки, но обязательно их надо высушить».
И я стала использовать активно присыпку. И по интуиции использовала подгузники только днем.
За 4 дня ситуация с язвочками стала еще кошмарнее!
Противогрибковое средство Glenmark Кандид для полости рта 1% раствор для местного применения — отзыв
Хотя я каждый день думала, что вот вот, вроде улучшается и понятно, что на слизистой ранки заживают очень долго, но мне казалось я вижу улучшения. Когда сравнила фото, то поняла-никаких улучшений нет и язвы распространяются дальше. Я проревела весь вечер…
Бепантен и присыпка только усугубили наше заболевание😓
Противогрибковое средство Glenmark Кандид для полости рта 1% раствор для местного применения — отзыв
Муж не выдержал и написал нашему участковому педиатру. Мы отправили ей фото и получили от нее такую взбучку! Она нас обвинила, что мы запустили болезнь! Что попа в ужасном состоянии! Что это просто кошмар!
Но я ей объяснила, что их же медсестра нам говорила что делать.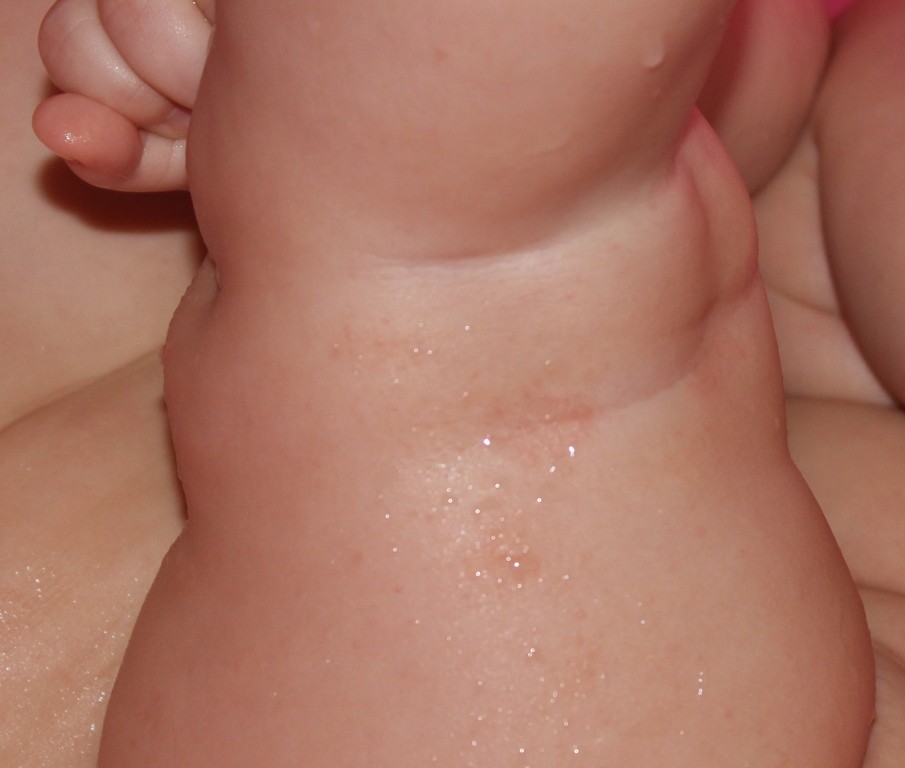 Она сидит с педиатром в одном кабинете и я надеялась она компетентна в таких проблемах. К тому же сказала писать и звонить по любым вопросам.
Она сидит с педиатром в одном кабинете и я надеялась она компетентна в таких проблемах. К тому же сказала писать и звонить по любым вопросам.
Я чувствовала себя ужасной матерью! Твой ребенок мучается, а ты чувствуешь, будто земля из под ног уходит, потому что ситуация с каждым днем всё хуже…
🔻🔻🔻
Педиатр сказала нам поступить так:
✔ Полностью убрать подгузники
✔ Исключительно подмывать под проточной водой
✔ Купить раствор Метиленовый синий и обрабатывать ранки дважды в день
Противогрибковое средство Glenmark Кандид для полости рта 1% раствор для местного применения — отзыв
Противогрибковое средство Glenmark Кандид для полости рта 1% раствор для местного применения — отзыв
Оказывается Метиленовый синий раствор известен со времен динозавтра. Я обрабатывала все ранки по указанию врача неделю дней, но улучшения были на столько ничтожны, что я подумала, что будем мы его мазать еще год и без подгузников сойдем с ума. Синька красила кожу и ранки и быстро смывалась
Я обрабатывала все ранки по указанию врача неделю дней, но улучшения были на столько ничтожны, что я подумала, что будем мы его мазать еще год и без подгузников сойдем с ума. Синька красила кожу и ранки и быстро смывалась
Противогрибковое средство Glenmark Кандид для полости рта 1% раствор для местного применения — отзыв
На шестой день я просто в истерике позвонила педиатру и умоляла помочь, потому что уже не знала как бороться дальше! Открытые ранки были такими ужасными и они распространялись как язвочки по всей слизистой и заходили на ягодицы. Да, немного ситуация улучшилась, но до излечения было ой как далеко!
И тут педиатр мне сказала купить противогрибковое средство Кандид. И капать на ранки дважды в день после того, как синька подсохнет. Курс применения 5 дней!
Противогрибковое средство Glenmark Кандид для полости рта 1% раствор для местного применения — отзыв
Она уточнила, что средство идет для полости рта и идеально подходит новорожденным.
Честно, я была в шоке, что требуется противогрибковое средство. Это значит наша проблема приобрела совсем другой поворот… но еще я была в шоке, что неужели нельзя было прописать этот препарат раньше, чтобы ребенок не мучался так долго… но врачу виднее и наверное она надеялась, что синька поможет всё вылечить.
Противогрибковое средство Glenmark Кандид для полости рта 1% раствор для местного применения — отзыв
Главное действующее вещество у кандида — Клотримазол.
Клотримазол — производное имидазола, противогрибковое средство широкого спектра действия.
Противогрибковое средство Glenmark Кандид для полости рта 1% раствор для местного применения — отзыв
У нас дома где-то валялся крем клотримазол, но что он бывает в жидком виде я даже не знала. К клотримазолу чувствительны следующие бактерии:
К клотримазолу чувствительны дерматофиты, дрожжеподобные грибы (рода Candida, Torulopsis glabrata, Rhodotorula), плесневые грибы, а также возбудитель разноцветного лишая Pityriasis versicolor и возбудитель эритразмы
Оказывает антимикробное действие в отношении грамположительных (стафилококки и стрептококки) и грамотрицательных бактерий (Bacteroides, Gardnerella vaginalis), а также в отношении Trichomonas vaginalis.

Просто жуть! Читаешь и понимаешь, что одна из этих бактерий была на попе моей малышки… а у многих это находится во рту, так как Кандид применяется первоначально для полости рта.
✔ Применение при беременности и кормлении грудью
Применение препарата во время беременности или в период лактации допускается в тех случаях, когда предполагаемая польза для матери превышает риск для плода или младенца.
Противогрибковое средство Glenmark Кандид для полости рта 1% раствор для местного применения — отзыв
Флакончик маленький и компактный. Дозатор достаточно удобный.
✔✔✔Способ применения и дозы
Местно, 10–20 капель (1/2–1 мл) наносят на пораженные участки полости рта с помощью ватной палочки 3–4 раза в день. Улучшение состояния наступает обычно на 3–5-й день лечения, однако лечения необходимо продолжить до полного устранения клинических проявлений заболевания.
Противогрибковое средство Glenmark Кандид для полости рта 1% раствор для местного применения — отзыв
Я применяла Кандид по 2-3 капли на слизистую попы малышки и сжимала ягодички, чтобы средство распределилось равномерно.
Я не поняла в итоге щиплет Кандид или нет. Были дни, когда дочка ревела после того, как я капала ей на ранки. А бывало всё происходило в полном спокойствии. Я попробовала его на вкус — горький! Но щиплет или нет я не знаю — у меня открытых ранок не было, чтобы проверить.
💡 Главное, что необходимо при лечении — содержать в чистоте половые органы. Но если грудничок находится без подгузника, то кал не впитывается как нужно в пеленку и нужно постоянно подмывать или использовать салфетки. Естественно салфетки под запретом у нас, а подмывать нужно. Ребенок часто пукает ис жидким стулом и что постоянно тоскать ее в ванную-это не вариант. Я нашла прекрасную альтернативу!
Противогрибковое средство Glenmark Кандид для полости рта 1% раствор для местного применения — отзыв
Я набираю теплую воду в клизму и из нее поливаю на попочку и писю малышки. Бывает даже как только ее подмоешь в ванной, кладешь на пеленку, а она писает. Клизма прекрасно выручает-в ней не так много воды и раз пеленку всё равно выбрасывать, то я быстренько подмываю дочку из нее..
Бывает даже как только ее подмоешь в ванной, кладешь на пеленку, а она писает. Клизма прекрасно выручает-в ней не так много воды и раз пеленку всё равно выбрасывать, то я быстренько подмываю дочку из нее..
6 дней по два раза в день я применяла Кандид и вот каких результатов мы добились. Просто шок как быстро Кандид справился и как быстро ранки затянулись без следа
Противогрибковое средство Glenmark Кандид для полости рта 1% раствор для местного применения — отзыв
Краснота у дырочки осталась, но ее мы пролдолжали мазать синькой и медленно, но верно и она ушла. Ребенок весь месяц спала и спит сейчас без подгузника и я ночью меняю под ней пеленки по необходимости. Пеленок уходит просто гора! Они мало впитывают и улетают пачками просто
Противогрибковое средство Glenmark Кандид для полости рта 1% раствор для местного применения — отзыв
Конечно это очень не удобно для нас с мужем, но ради здоровья малышки я готова на всё.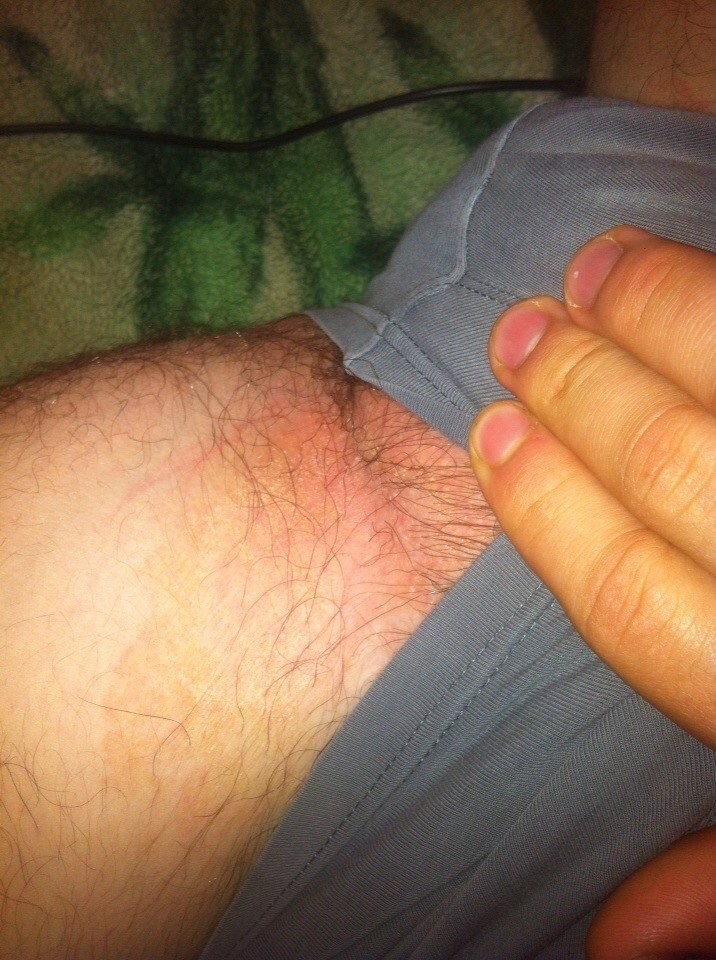
🔻🔻🔻 Хочу дать советы как предупредить такую ситуацию по своему неудачному опыту и вообще как желательно обращаться с такой нежной кожей на попе грудничка:
⛔ Не тереть слизистую салфетками. И вообще салфетки — на крайний случай, например сходить в больницу или где нет возможности подмыть грудничка
✔ Использовать крем под подгузник с цинком. Читайте составы — цинк должен стоять на втором месте!
⛔ Подмывать с детским мылом не каждый покак и попис, чтобы не пересушить кожу. После пописа вообще советуют всегда подмывать водичкой.
✔ Использовать клизмочку, чтобы смыть кал или оперативно смыть мочу -это очень удобно! Не знаю, додумался ли хоть кто-то делать так же😂
✔ Синька реально помогает от открытых ранок — стоит 40р! Очень хорошее средство, но эффект не быстрый
✔ Выбирать качественные подгузники.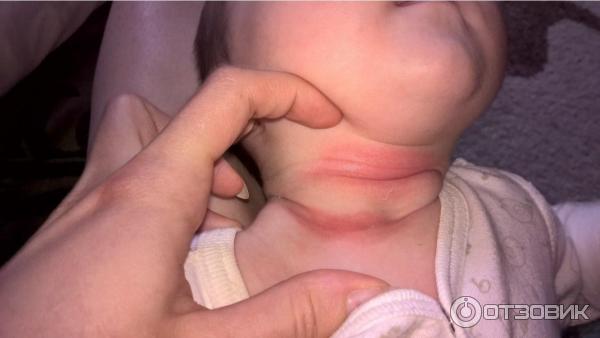
✔ Больше времени голопопить — в идеале спать без подгузника
✔✔✔ Кандид от язвочек на попе идеально помогает! Но применяйте его по назначению педиатра. Я лично в восторге как можно было быстро вылечить язвочки на попе у грудничка.
▫️Противогрибковое средство Glenmark Кандид получает от меня заслуженные 5* и я однозначно его рекомендую к применению!
Спасибо за внимание!
🔻🔻🔻 Другие мои отзывы:
Карта желаний-она работает!
Кокосовое масло-чищу зубы и брею ноги
ВАГИНАЛЬНЫЕ ШАРИКИ-нужны всем!
-7,5 кг за 2 месяца переход на ПП
Шугаринг глубокого бикини сама себе
Массаж сухой щеткой от целлюлита
Духи с феромонами работают ли?
Моя история родов — 4 года бесплодия
|
Анастасия
15 марта 2017
Добрый день! Подскажите, пожалуйста, такая ситуация. |
Ответ специалиста
Добрый день. Вы делаете доброе дело, вы большие молодцы! Врач верно сказал, что все зависит от силы и состояния здоровья животного. Если врач рекомендует сдать анализы, необходимо это сделать и продолжать назначенное лечение. |
Красный плоский лишай | #09/03
Красный плоский лишай (Lichen ruber planus) — это хроническое воспалительное, часто встречающееся заболевание кожи. На красный плоский лишай приходится от 0,78 до 2,4% всех заболеваний кожи и от 7 до 10% заболеваний слизистой оболочки полости рта.
Согласно сообщениям отечественных авторов, в последние годы увеличилась
частота рецидивирования этого заболевания, отмечается рост числа
больных, страдающих атрофической, веррукозной, эрозивно-язвенной
формами красного плоского лишая. Описано злокачественное перерождение красного плоского лишая. Это послужило поводом для причисления его к преканкрозным заболеваниям с частотой малигнизации 10—12%.
Описано злокачественное перерождение красного плоского лишая. Это послужило поводом для причисления его к преканкрозным заболеваниям с частотой малигнизации 10—12%.
Термин «красный плоский лишай» ввел Ф. Гебра в 1860 г. Английский дерматолог Е. Вильсон в 1869 г. впервые дал клиническое описание этого заболевания. Первое сообщение о нем в отечественной литературе сделали В. М. Бехтерев и А. Г. Полотебнов в 1881 г.
Несмотря на то что история изучения этого заболевания насчитывает
более 100 лет, единой, нашедшей всеобщее признание гипотезы этиологии и
патогенеза красного плоского лишая пока не существует. В настоящее время красный плоский лишай
принято рассматривать как мультифакторное заболевание, при котором
эндогенные и экзогенные факторы, наряду с генетическими дефектами,
могут играть определенную роль в формировании и характере течения
патологического процесса. В развитии дерматоза большая роль отводится
инфекционным факторам (вирусам), неврогенным нарушениям,
токсико-аллергическим воздействиям (в том числе лекарственным), а также
иммунным нарушениям.
В развитии дерматоза большая роль отводится
инфекционным факторам (вирусам), неврогенным нарушениям,
токсико-аллергическим воздействиям (в том числе лекарственным), а также
иммунным нарушениям.
При красном плоском лишае чаще страдает кожа, хотя в 3—26,5% случаев встречается изолированное поражение слизистых оболочек полости рта. Могут отмечаться поражения вульвы, мочевого пузыря и мочеиспускательного канала, прямой кишки, пищеварительного тракта. В 1—13% наблюдается изолированное поражение ногтевых пластинок.
Характерными признаками поражения кожи при красном плоском лишае являются неравномерный гранулез и полосовидная лимфоцитарная инфильтрация сосочкового слоя дермы.
Типичная форма красного плоского лишая
характеризуется мономорфной сыпью в виде мелких плоских, блестящих
(особенно при боковом освещении), полигональных папул, не склонных к
периферическому росту. Элементы имеют красновато-розовую окраску с
характерным сиреневатым или фиолетовым оттенком. В центре папул, как
правило, отмечается небольшое пупкообразное вдавление. На поверхности
сформировавшихся относительно крупных (0,5 мм в диаметре) узелков можно
обнаружить патогномоничную для заболевания сетку Уикхема,
характеризующуюся опаловидными белыми или сероватыми точками и
полосками. Сетка становится более заметной, если смочить поверхность
папул водой или маслом, ее формирование объясняют неравномерным
гранулезом. Высыпания могут группироваться с образованием небольших
бляшек, покрытых чешуйками, по периферии которых возникают новые,
изолированно расположенные мелкие папулы, что объясняется
«толчкообразным» характером появления высыпаний при данном дерматозе. В
прогрессирующей стадии заболевания отмечается положительный феномен
Кебнера (появление высыпаний в зоне даже незначительной травматизации
кожи), пациентов беспокоит интенсивный зуд.
Элементы имеют красновато-розовую окраску с
характерным сиреневатым или фиолетовым оттенком. В центре папул, как
правило, отмечается небольшое пупкообразное вдавление. На поверхности
сформировавшихся относительно крупных (0,5 мм в диаметре) узелков можно
обнаружить патогномоничную для заболевания сетку Уикхема,
характеризующуюся опаловидными белыми или сероватыми точками и
полосками. Сетка становится более заметной, если смочить поверхность
папул водой или маслом, ее формирование объясняют неравномерным
гранулезом. Высыпания могут группироваться с образованием небольших
бляшек, покрытых чешуйками, по периферии которых возникают новые,
изолированно расположенные мелкие папулы, что объясняется
«толчкообразным» характером появления высыпаний при данном дерматозе. В
прогрессирующей стадии заболевания отмечается положительный феномен
Кебнера (появление высыпаний в зоне даже незначительной травматизации
кожи), пациентов беспокоит интенсивный зуд. При регрессе процесса на
месте папулы обычно остается вторичная гиперпигментация.
При регрессе процесса на
месте папулы обычно остается вторичная гиперпигментация.
Как правило, высыпания красного плоского лишая локализуются на сгибательных поверхностях лучезапястных суставов и предплечий, передних поверхностях голеней, в области крестца, у мужчин — на половом члене. Сыпь может быть весьма распространенной, вплоть до эритродермии.
Слизистые оболочки чаще поражаются в полости рта (внутренняя
поверхность щек, язык, десны, небо, миндалины), реже — половых органов.
Вначале появляются мелкие (милиарные) папулы серовато-белого цвета,
отчетливо выделяющиеся на розовом фоне слизистой оболочки; затем папулы
образуют бляшки. Не восковидный, а белесоватый или серовато-белый цвет
бляшки приобретают вследствие постоянной мацерации в полости рта.
Папулы, располагающиеся на слизистых оболочках, не имеют характерного
блеска, инфильтрат бывает выражен незначительно, и элементы почти не
возвышаются над поверхностью слизистой.
Изменение ногтевых пластинок при красном плоском лишае характеризуются образованием борозд, углублений, участков помутнения; ногти могут истончаться либо даже частично или полностью разрушаться, в связи с чем выделяют два типа изменений ногтей при этом дерматозе — онихорексис и онихолизис.
К атипичным формам заболевания относятся: кольцевидный, эритематозный, бородавчатый, пемфигоидный, атрофический, эрозивно-язвенный красный плоский лишай.
Кольцевидная (цирцинарная) форма красного плоского лишая характеризуется наличием высыпаний в форме колец. Эта разновидность дерматоза чаще встречается на половых органах (головка полового члена, мошонка и др.).
Эритематозная форма красного плоского лишая
характеризуется внезапным появлением на значительной части кожного
покрова (в основном на туловище и конечностях), диффузного покраснения
малинового цвета, отечности и шелушения. Узелки при этой форме
отличаются мягкостью. Типичные для дерматоза элементы в небольшом
количестве можно обнаружить после уменьшения общей эритемы.
Узелки при этой форме
отличаются мягкостью. Типичные для дерматоза элементы в небольшом
количестве можно обнаружить после уменьшения общей эритемы.
Бородавчатая (веррукозная) форма красного плоского лишая диагностируется при образовании (обычно на нижних конечностях) уплощенных, бородавчатых, как бы исколотых булавкой, ноздреватых, с ячеистой поверхностью, розовато-красных (в отдельных случаях с лиловым оттенком) папул и бляшек, покрытых небольшим количеством чешуек. Очаги округлые или овальные, с четкими границами. По их периферии нередко просматриваются отдельные мелкие папулы. Отличительными особенностями этой формы заболевания являются мучительный зуд, весьма длительное существование высыпаний и необычайная резистентность их к терапии.
Для пемфигоидной формы красного плоского лишая характерно появление пузырей на папулах и бляшках красного плоского лишая,
а также на эритематозных участках и неизмененной коже. При этой форме
заболевания нередко нарушается общее состояние больного. При разрешении
высыпаний могут оставаться атрофия и гиперпигментация. При локализации
элементов на волосистой части головы возможно развитие рубцовой
алопеции. В ряде случаев эта форма представляет собой проявление
токсикодермии или паранеоплазии.
При этой форме
заболевания нередко нарушается общее состояние больного. При разрешении
высыпаний могут оставаться атрофия и гиперпигментация. При локализации
элементов на волосистой части головы возможно развитие рубцовой
алопеции. В ряде случаев эта форма представляет собой проявление
токсикодермии или паранеоплазии.
Атрофическая форма красного плоского лишая может
быть первичной либо вторичной. Первичную атрофическую форму
рассматривают как разновидность поверхностной склеродермии или как
самостоятельное заболевание. Для клинической картины заболевания
характерно появление белых пятен размером с чечевицу, цвета слоновой
кости или серого, с перламутровым блеском. Пятна локализуются на шее,
верхней части груди, плечах, половых органах, реже — на спине, животе,
бедрах. Кожный рисунок в их пределах сглажен, они несколько западают
относительно незатронутого заболеванием кожного покрова. В некоторых
случаях по периферии пятен виден лиловый венчик. При вторичной
атрофической форме атрофия остается после регресса типичных для
заболеваний высыпаний.
В некоторых
случаях по периферии пятен виден лиловый венчик. При вторичной
атрофической форме атрофия остается после регресса типичных для
заболеваний высыпаний.
К редким формам относится эрозивно-язвенный красный плоский лишай,
для которого характерно образование на слизистой оболочке рта (щеки,
десны, красной кайме губ) либо на коже голеней эрозий или мелких язв
неправильных или округлых очертаний с розовато-красным бархатистым
дном. В основании и по периферии очагов поражения могут довольно
длительно сохраняться резко отграниченный бляшечный инфильтрат
причудливых очертаний или характерные для типичного лихена высыпания,
дающие на слизистых оболочках рисунок кружева. Эрозивно-язвенные очаги
обычно сочетаются с типичными высыпаниями на близлежащих и отдаленных
участках кожных покровов и слизистых оболочек. Высыпания на слизистых
оболочках отличаются выраженной болезненностью. Эта форма дерматоза
может быть одним из компонентов синдрома Потекаева-Гриншпана (сочетание
эрозивно-язвенного красного плоского лишая с сахарным диабетом и артериальной гипертензией).
Эта форма дерматоза
может быть одним из компонентов синдрома Потекаева-Гриншпана (сочетание
эрозивно-язвенного красного плоского лишая с сахарным диабетом и артериальной гипертензией).
Очень часто при стихании процесса изменения кожи регрессируют не везде, сохраняясь чаще на голенях, половых органах. Особенным «упорством» отличаются бородавчатая, эрозивно-язвенная и кольцевидная формы. У ряда больных процесс может начинаться остро. При остром течении отмечаются лихорадка, быстрая генерализация высыпаний, возможны отек кожи, эритема, может развиться эритродермия с мелкопластинчатым шелушением (в отличие от псориатической). Острый красный плоский лишай способен относительно быстро регрессировать, но чаще он переходит в хроническую форму. Локализованные формы дерматоза обычно с самого начала имеют многолетнее хроническое течение с периодическими обострениями.
Диагноз ставится на основании клинических и гистологических данных. Дифференциальный диагноз проводят с псориазом, токсикодермией,
нейродермитом, плоскими бородавками, папулезным сифилисом.
Дифференциальный диагноз проводят с псориазом, токсикодермией,
нейродермитом, плоскими бородавками, папулезным сифилисом.
Лечение назначают в зависимости от степени выраженности процесса. При сильно выраженном зуде показаны снотворные, седативные и антигистаминные препараты.
При выявлении у больных очагов хронической инфекции применяют антибиотикотерапию (пенициллин, эритромицин в средних терапевтических дозах).
При распространенном процессе используют также препараты хинолинового ряда — делагил, плаквенил. Препарат назначают по одной таблетке два раза в сутки в течение, как правило, трех недель.
При острых и распространенных случаях проводят системную кортикостероидную терапию преднизолоном в таблетках или пролонгированным кортикостероидом дипроспаном, внутримышечно, по 1-2 мл один раз в неделю в течение двух-трех недель.
Высоким терапевтическим эффектом при распространенных формах обладает фотохимиотерапия — ПУВА-терапия.
Определенное положительное воздействие оказывают витамины групп А, В, Д, Е, никотиновая кислота, иммуномодуляторы (декарис, неовир).
При лечении красного плоского лишая применяют иглорефлексотерапию, санаторно-курортное лечение, электросон.
При всех формах красного плоского лишая применяется местная терапия, причем основной упор делается на использование разнообразных кортикостероидных мазей (целестодерм, адвантан, элоком и др.). Также показаны мази, обладающие редуцирующим (рассасывающим) действием, которые содержат ихтиол, нафталан, серу, деготь, салициловую кислоту.
В качестве профилактических мер рекомендуется нормализация режима труда и отдыха.
К. М. Ломоносов, доктор медицинских наук, профессор
ММА им. И. М. Сеченова, Москва
Педиатр: вопрос-ответ | Центр здоровья ребенка
Вопрос: / 17-07-2014 16:44
Здравствуйте,помогите, пожалуйста, советом. Ситуация следующая.Дочке моей сейчас 2,5 месяца, полностью на ГВ, вес при выписке 3120, прибавка 1 мес — 1 кг, 2мес — 1200.В возрасте 18 дней ,был очень жидкий стул до 12 раз, я испугалась и вызвала скорую, забрали, была терапия цефтриаксон 3 дня(с 18.05. по 20.05),на третий день ушла под расписку,т.к. анализы были в норме, и мне никто не объяснил от чего же нас лечат.В 14 дней появилась сыпь в виде прыщей на лице, в больнице сказали, что это аллергия на молочку.Сыпь потом превратилась в мелкие постоянно мигрирующие красные прыщики, еще были желтоватые пятнышки суховатые, красные прыщики были и на теле, диагнозы от потницы до атопического дерматита, полностью лицо практически очистилось только к двум месяцам.Сразу после первого укола антибиотика стул стал зеленым, после опять желтым. Где-то в месяц в стуле стали появляться коричневые прожилки, много слизи, стул жидкий, пенистый, желтый, иногда может быть одна слизь, зеленоватая. Ребенок в целом спокойный,присутствует метеоризм, но газы отходят хорошо, есть срыгивания, фонтаном всего раза три, иногда створоженным молочком, вздутие животика.
Ситуация следующая.Дочке моей сейчас 2,5 месяца, полностью на ГВ, вес при выписке 3120, прибавка 1 мес — 1 кг, 2мес — 1200.В возрасте 18 дней ,был очень жидкий стул до 12 раз, я испугалась и вызвала скорую, забрали, была терапия цефтриаксон 3 дня(с 18.05. по 20.05),на третий день ушла под расписку,т.к. анализы были в норме, и мне никто не объяснил от чего же нас лечат.В 14 дней появилась сыпь в виде прыщей на лице, в больнице сказали, что это аллергия на молочку.Сыпь потом превратилась в мелкие постоянно мигрирующие красные прыщики, еще были желтоватые пятнышки суховатые, красные прыщики были и на теле, диагнозы от потницы до атопического дерматита, полностью лицо практически очистилось только к двум месяцам.Сразу после первого укола антибиотика стул стал зеленым, после опять желтым. Где-то в месяц в стуле стали появляться коричневые прожилки, много слизи, стул жидкий, пенистый, желтый, иногда может быть одна слизь, зеленоватая. Ребенок в целом спокойный,присутствует метеоризм, но газы отходят хорошо, есть срыгивания, фонтаном всего раза три, иногда створоженным молочком, вздутие животика. Я испугалась, что коричневые прожилки могут быть кровью, и сдали анализ от 07.06.14- стул жидкий,кашицеобразный,желтый, большое количество нейтрального жира, мыла,значительное количество слизи, эозинофильные лейкоциты 5-7-8, лейкоциты 6-8-10,эритроциты 2-3-4, бактерии ++, положительная реакция на гемоглобин.Я с 20 июня полностью на безмолочной диете. Периодически стала наблюдать красные маленькие прожилки крови, иногда, когда отходят газы, только слизь с прожилками красной крови.Повторили копрограмму 05.07.14г. — стул жидкий,кашицеобразный,желтый,мыла незначительное количество, реакция рн кислая,значительное количество слизи,лейкоциты 4-6-5,эритроциты 3-5-4, бактерии +++, положительная реакция на гемоглобин. Копрограмма в др. месте от 09.07.14 — стул жидкий желтый, нейтральный жир ++, жирные кислоты +, крахмал +, лейкоциты 1-2 в пз, эритроциты нет. Прожилки красной крови в кале наблюдала уже после 09.07 несколько раз, иногда несколько, заметно в слизи. Стул у ребенка от 1 до 5 раз в день.
Я испугалась, что коричневые прожилки могут быть кровью, и сдали анализ от 07.06.14- стул жидкий,кашицеобразный,желтый, большое количество нейтрального жира, мыла,значительное количество слизи, эозинофильные лейкоциты 5-7-8, лейкоциты 6-8-10,эритроциты 2-3-4, бактерии ++, положительная реакция на гемоглобин.Я с 20 июня полностью на безмолочной диете. Периодически стала наблюдать красные маленькие прожилки крови, иногда, когда отходят газы, только слизь с прожилками красной крови.Повторили копрограмму 05.07.14г. — стул жидкий,кашицеобразный,желтый,мыла незначительное количество, реакция рн кислая,значительное количество слизи,лейкоциты 4-6-5,эритроциты 3-5-4, бактерии +++, положительная реакция на гемоглобин. Копрограмма в др. месте от 09.07.14 — стул жидкий желтый, нейтральный жир ++, жирные кислоты +, крахмал +, лейкоциты 1-2 в пз, эритроциты нет. Прожилки красной крови в кале наблюдала уже после 09.07 несколько раз, иногда несколько, заметно в слизи. Стул у ребенка от 1 до 5 раз в день.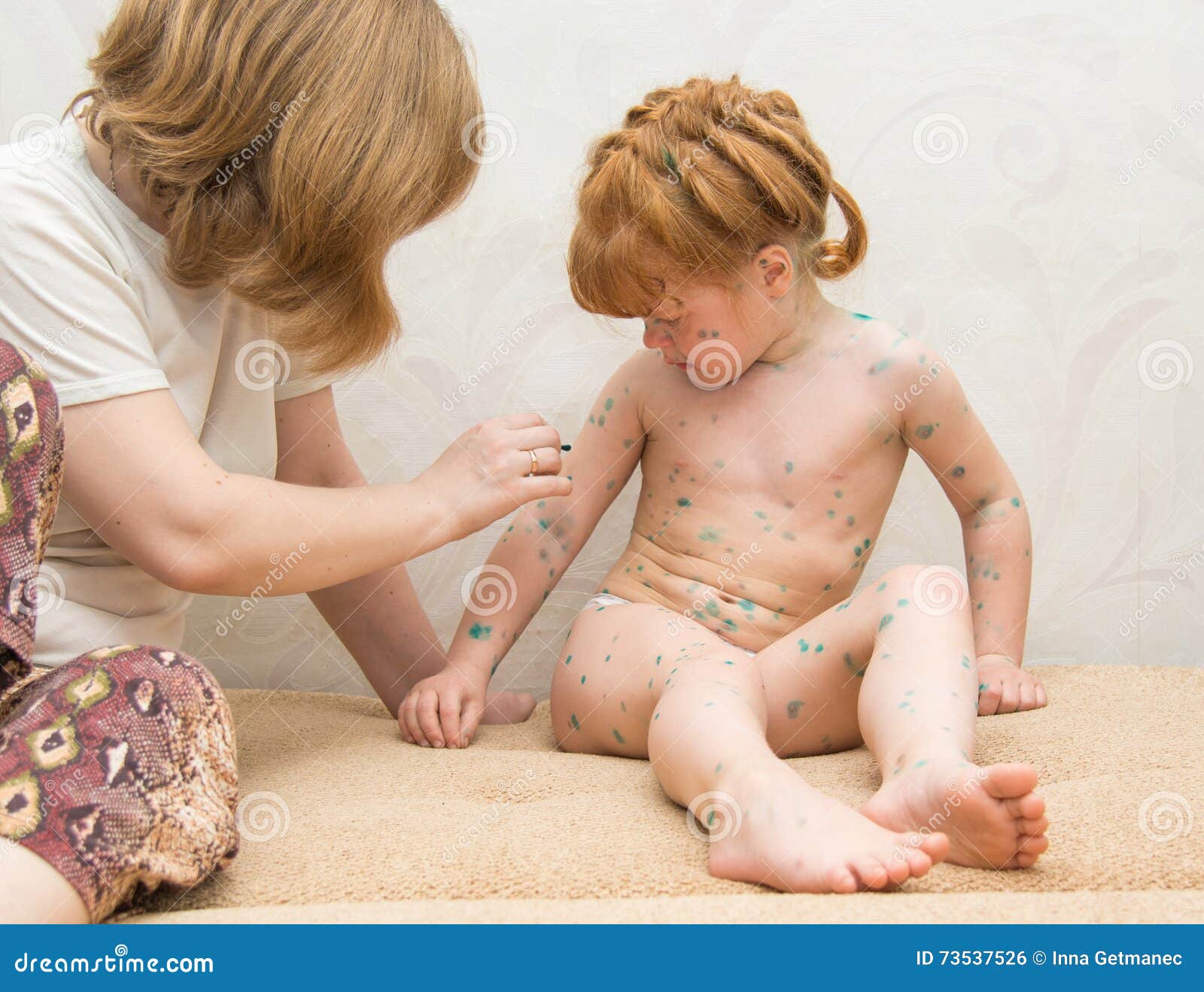 Кровь от 09.07 — гемоглобин 122, лейкоциты 12.6,соэ 4.ОТ педиаторов получала такие назначения- сдать на дисбактериоз и молоко на стерильность, давать креон, т.к. нейтрального жира в копрограмме быть не должно. Я сомневаюсь, т.к. много читала, втч Ваш сайт, не хочется зря пичкать ребенка лекарствами и вмешиваться в природное развитие, но с другой стороны боюсь, что могу пропустить что-то опасное. Пожалуйста, ответьте, есть ли повод для беспокойства. Спасибо большое, буду очень благодарна.
Кровь от 09.07 — гемоглобин 122, лейкоциты 12.6,соэ 4.ОТ педиаторов получала такие назначения- сдать на дисбактериоз и молоко на стерильность, давать креон, т.к. нейтрального жира в копрограмме быть не должно. Я сомневаюсь, т.к. много читала, втч Ваш сайт, не хочется зря пичкать ребенка лекарствами и вмешиваться в природное развитие, но с другой стороны боюсь, что могу пропустить что-то опасное. Пожалуйста, ответьте, есть ли повод для беспокойства. Спасибо большое, буду очень благодарна.Сыпь на попе и на ладошках что это
Любой человек хотя бы раз в жизни страдал от появления сыпи. Красная сыпь на руках может возникать от многих факторов: биохимических, физиологических и анатомических, отличаться разной степенью болевой чувствительности.
Надо понимать, что появление высыпаний на коже является не только эстетической проблемой, от которой надо избавляться по причине неприятного вида, но часто организм, таким образом, пытается сказать своему хозяину о наличии весьма серьезных сбоев.
При первых признаках появления сыпи нужно немедленно обратиться к врачу, чтобы он поставил диагноз и причины распространения красной сыпи по рукам и порекомендовал способы лечения.
Разновидности красной сыпи на руках
Нормальный вид кожи отражает внутреннее здоровье человека, но как только в организме происходят сбои, то они появляются первым делом именно на дерме. Шелушение, красная сыпь, и многие другие симптомы могут говорить о внутренних нарушениях организма.
Именно поэтому существует ряд разнообразных видов красной сыпи, отличающихся по внешнему виду и причинам возникновения:
- Пузырек – небольшая полость, наполненная внутри серозной жидкостью, имеет размер не более 1 сантиметра. Подразделяются на одно и многокамерные. После их открытия на дерме остаются язвочки и эрозии;
- Гнойники делятся на ряд видов: глубокие, фолликулярные, поверхностные, но всех их отличает одна природа – в полости пустулы находится гной;
- Папулы или узлы могут иметь размер от 1 мл до 3 см.
 Их наличие изменяет цвет и консистенцию кожи;
Их наличие изменяет цвет и консистенцию кожи; - Волдыри — представляют собой небольшие образования на коже. Их цвет розовый, а жизненный промежуток достаточно мал. Очень часто не требуют лечебного вмешательства и исчезают спустя несколько часов;
- Пятнышки — изменяют цвет кожи, при этом поврежденная дерма продолжает находиться на одном уровне со здоровой.
Пузырьки Гнойники Папулы Волдырь Пятнышки
Причины высыпаний на ладонях и руках
Красная сыпь на ладошках и руках может появиться по целому ряду причин. Они могут быть достаточно безопасными вроде холода, так и быть симптомом ряда серьезных заболеваний.
Аллергический дерматит
Аллергический дерматит — дерматологическое заболевание, несет аллергическую природу. Возникает красная сыпь в качестве ответной реакции организма на внешний раздражитель, то есть аллерген.
Появляется он только в случае, если организм изначально предрасположен и чувствителен к данной аллергической реакции. Проблема имеет замедленное действие, то есть для полного проявления требуется время на протекание реакции и развития аллергии на провоцирующий фактор.
Проблема имеет замедленное действие, то есть для полного проявления требуется время на протекание реакции и развития аллергии на провоцирующий фактор.
Аллергия на холод
Такая аллергия является одним из подвидов крапивницы, поэтому требует вмешательства врача и лечение.
Проявления и причины аллергии на холод на руках:
- Является атипичной реакцией организма на морозную погоду;
- Достаточно часто протекает с рядом осложнений, проявляющихся в виде воспалений;
- Красные пятна отличаются шелушением и сильным зудом, воспаления часто трескаются;
- Руки покрываются красными мелкими волдырями, отчего становятся припухлыми.
Аллергия на антибиотики
Антибиотики – сами по себе данные лекарства являются сильными аллергенами, самую сильную реакцию вызывают пенициллиновая группа и сульфаниламиды.
Проявления аллергии на антибиотики на руках:
- Проявляется в виде крапивницы, иначе красных волдырей разного размера (временами достигают размера в 10 см) и небольшими пятнами;
- Может распространяться по всему телу, но наиболее часто подвержены конечности;
- После отказа от лечения сыпь должна сойти через пару дней без следов в виде пигментных пятен.

Аллергическая крапивница
Аллергическая крапивница представляет собой реакцию тела на аллерген.
Проявления и причины аллергической крапивницы на руках:
- Самый главный симптом – большие волдыри, напоминающие укусы или крапивные ожоги;
- Красная сыпь обычно сопровождается неприятным зудом;
- Диагностировать данную болезнь очень трудно, к делу подключается аллерголог;
- Провоцирующим фактором становится не только холод или тепло, но и ряд лекарственных средств (кофеин, аспирин), пищевых красителей и консервантов;
- Особой группой риска являются дети до 13 лет, когда аллергии только устанавливаются.
Аллергическая сыпь на руках у ребенка
Аллергическая сыпь на руках у ребенка может появиться в любом возрасте.
Проявления и причины аллергической сыпи у детей на руках:
- Зачастую как реакция организма на неподходящую пищу;
- Может носить хронический или наследственный характер;
- Обусловлен сбоями в иммунной системе, которая является весьма нестабильной;
- В местах появления красной сыпи кожа шелушится и огрубевает;
- Отличается сильным зудом, доставляющим ребенку много неприятных ощущений.

Контактный дерматит
Контактный дерматит также называют аллергическим, поскольку возникает он из-за постоянного воздействия на руки раздражающих веществ и аллергенов.
Проявления и причины контактного дерматита нам руках:
- Достаточно часто такая красная сыпь появляется, как симптом других кожных заболеваний;
- При контакте с агрессивными веществами без использования перчаток;
- Проявляется сыпь в виде красных пузырчатых, водяных прыщиков, которые сильно чешутся и постоянно лопаются, оставляя ранки и трещины;
- Помимо аллергена, на появление контактного дерматита могут повлиять проблемы с желудочно-кишечной и сердечно-сосудистой системой, инфекции и болезни крови.
Атопический дерматит
Обычный дерматит, постепенно развиваясь, в последующие годы начинает иметь свою природу.
Атопическая сыпь появляется из-за воспалений на кожном покрове зачастую появляется даже у младенцев и детей, а во взрослом возрасте распространена не так часто.
Симптомами проблемы на руках является:
- Мелкая красная сыпь, не имеющая собственных границ;
- Постепенно сливающаяся в один большой участок;
- Сильный зуд;
- Шелушение.
Чтобы вылечить данную болезнь требуется тщательный контроль со стороны дерматолога и аллерголога с назначением ряда мощных препаратов на гормональной основе и антигистаминов.
Энтеровирусная инфекция
Красная сыпь при такой болезни поражает в основном детей до 5 лет, у взрослых она является весьма редким явлением.
Проявления энтеровирусной инфекции на руках:
- Размножается инфекция в ЖКТ, поэтому требует комплексного лечения для кишечника и иммунитета;
- Передается воздушно-капельным или фекально-оральным путем от вирусоносителей или больных людей;
- Появляется в виде красной сыпи, напоминающей симптомы краснухи или кори;
- Имеет сыпь вид мелких пятен или папул;
- Сопровождается повышенной температурой, рвотой и болью в голове.

Экзема
Хроническое заболевание, носящее нервно-аллергическую природу.
Проявления экземы на руках:
- Первоначально красная сыпь появляется в виде серозных зудящих пузырьков, которые после вскрытия постепенно становятся гнойничками;
- Дерма рук постепенно становится все суше, лопающиеся пузырьки покрываются трещинками и корочками;
- Все протекание болезни сопровождается постоянными рецидивами с сильным зудом;
- Временами экзема с красной сыпью сопровождается наличием инфекции бактериального типа, что приводит к гнойным осложнениям.
Чесотка
Проявления и причины чесотки на руках:
- Причиной появления данного заболевания и красной сыпи как симптома является чесоточный клещ;
- Сильный зуд, воспаления в виде папул и пузырьков, чаще на сгибах, могут поражать не только руки, но и все остальное тело;
- Часто бывают осложнения в виде гнойничков, поскольку болезнь отличается полиморфностью;
- Отличается высокой степенью заразности;
- Однако возможность рецидива крайне мала, поскольку во время проявления болезни первый раз организм усиленно вырабатывает антитела для укрепления иммунитета;
- Обычно сыпь появляется между пальцев или на запястье.

Сифилис
Венерическое заболевание, для которого характерно поражение кожи, слизистых оболочек и внутренних органов человека.
Проявления сифилиса на руках:
- Одним из симптомов является наличие на ладонях и руках красных пятен;
- Болезнь отличается своим рядом характерных признаков вроде отеков половых органов, слабость, зудом.
При появлении подобного рода проблем следует немедленно обратиться к врачу, чтобы не допустить появления гниения тела. Сифилис весьма заразен, поэтому следует полностью исключить половую жизнь до полного излечения.
Гонорея
Проявления гонореи на руках:
- Сыпь при гонорее является редким симптомом, обычно появляющемся на половых путях;
- Появляется на кистях рук и между пальцами;
- На руках имеет вид папул или пустул небольшого размера, стандартно не превышающего полутора сантиметров;
- Однако красная сыпь появляется только в острой стадии, когда бактерий очень много и они проникают на кожный покров с гнойными выделениями;
- Стандартно не сопровождаются зудом, а только высокой температурой и общей слабостью.

Кишечный иерсиниоз
Проявления и причины кишечного иерсиниоза на руках:
- Болезнь является острой кишечной инфекцией, которой человек заражается от животного;
- Сопровождается рядом аллергических реакций, одной из которых является красная сыпь на тыльной стороне ладони;
- На ладонях и руках появляется при генерализованной форме болезни;
- Совместно появляются насморк, кашель и повышенная температура.
Псориаз
Проявления и причины псориаза на руках:
- Не имея инфекционного характера, является болезнью, поражающим дерму и имеющим хронический характер;
- На руках самая подверженная область является ладони;
- Красная сыпь проявляется в виде небольших красных пятен, отличающихся сухостью;
- Они весьма сильно зудят, а из-за расчесывания перерождаются в бляшки;
- Болезнь не имеет смертельного окончания, но считается опасной для психологического состояния болеющего человека.

Васкулит
Проявления и причины васкулита на руках:
- Заболеванию в основном подвержены молодые люди;
- Красная сыпь при нем имеет свои отличительные особенности:
- небольшое возвышение над здоровой дермой;
- слияние нескольких пораженных участков между собой;
- практически пурпурный цвет;
- На руках появляется достаточно редко;
- Сопровождается отеками и болями в желудке, рвотой и лихорадкой;
- Пятна разного размера появляются в самом начале болезни практически у всех больных, постепенно становясь хроническими.
Менингококк
Менингококковая инфекция невероятно опасная болезнь, во многих случаях, оказывающаяся смертельной или приковывает человека к инвалидному креслу.
Проявления и причины менингококка на руках:
- Передается воздушно-капельным путем;
- Не всегда сопровождается характерной сыпью;
- Кожа приобретает бледный цвет с сероватым оттенком;
- Сыпь вначале является бледно-розовой, но постепенно маленькие красные пятна становятся одним большим пятном багрового цвета;
- Очень похожа на аллергическую реакцию организма на прием ряда лекарственных средств;
- Постепенно сыпь исчезает, на их месте появляются геморрагии с некрозами;
- Подвергаемыми участками являются руки и ноги, но на поздних стадиях все участки кожи.

Нельзя допускать появления на лице.
Корь
В детстве дети очень часто болеют корью, хотя многие родители ставят детям прививки.
Проявления и причины кори на руках:
- Болезнь имеет вирусный характер;
- Сыпь появляется только после наступления острой стадии болезни;
- Сыпь имеет белый цвет, отличается очень малыми размерами;
- После оставляет небольшие пигментные пятна, которые исчезают через малый промежуток времени;
- Обычно проходит через неделю после появления;
- У взрослых корь протекает намного более тяжело, но характер сыпи не меняется;
- Отмечается боль в горле.
Краснуха
Еще одна детская болезнь вирусного характера. Для детей она достаточно неопасна, исключая случаев болезни матери во время беременности.
Проявления краснухи на руках:
- Сыпь имеет розовый или красный оттенок, малый размер;
- Первым делом появляется она на лице, а после переходит на остальные участки тела;
- Через 4 дня после появления она обычно сходит;
- Пятна постепенно белеют, хотя болезнь все еще развивается в организме.

Для предотвращения краснухи можно сделать прививку.
Ветряная оспа
Ветряной оспой можно заболеть в любом возрасте, но для детей она менее опасна.
Проявления и причины ветряной оспы на руках:
- Передается воздушно-капельным путем и очень заразна;
- Проявляется в виде малых красных пятнышек практически по всему телу;
- Уже через несколько часов они перерождаются в папулы, а через день – в пузырьки с серозной жидкостью;
- Как только подобный пузырек прокалывается, то он отпадает, а на его месте возникает сухая корка;
- Из-за этого на одном и том же участке кожи можно наблюдать сразу все стадии сыпи.
Чувствительность к простудам
Когда в организме нарушена проницаемость сосудов, то на коже появляются маленькие и крупные кровоизлияния.
Однако просто так они не проявляются, а провоцируются рядом других факторов, в частности, обычным повышением температуры при простуде.
Так что подобную чувствительность можно отнести к болезням кровеносной системы.
Герпес
Спровоцировать появление симптомов герпеса на руках могут следующие факторы:
- Сниженный иммунитет, в особенности после операций и тяжелых заболеваний;
- Сильное переохлаждение рук;
- Травмы пальцев и рук;
- Бытовое заражение — вирус можно перенести при обработке простуды губ или в области гениталий, если пузырь лопнул и при этом на руках присутствуют раны или трещины;
- Авитаминоз.
Герпетические высыпания на ладонях и тыльной стороне кисти встречается редко. Но это самая неприятная область для пациента, ведь ладони чаще всего используются в повседневной жизни.
Способы диагностирования источника сыпи
Диагностирование источника сыпи достаточно сложный вопрос. Делается такой диагноз только дерматологом.
Диагностика для взрослых:
- Визуальный осмотр – сыпь проверяется на характерные особенности, достаточно часто они индивидуальны для многих болезней;
- Для исключения сыпи как симптома инфекционного заболевания назначается ряд анализов:
- изучение секрета гнойников;
- анализ крови – эта дополнительная информация помогает для получения дополнительной информации для постановки диагноза.

Дифференциальная диагностика сыпи у детей:
- Первичный осмотр ребенка и ощупывание сыпи на предмет характерных особенностей;
- Сопоставление клинического осмотра с иными методами исследования вроде первичного элемента сыпи и характера его распределения. К примеру, если сыпь появилась в первый день болезни, то это вирусная инфекция. Существует сводная таблица подобных сопоставлений, помогающая врачу вычислить источник сыпи.
Методы лечения
Лечение красной сыпи на руках целиком зависит от поставленного диагноза. Если она является лишь следствием другого заболевания, то назначаются лекарства, предназначаемые для излечения основной болезни, а не симптома.
Для простого снятия зуда и жжения:
- Можно просто обработать сыпь зеленкой или антисептиком для подсушивания пузырьков, они предотвращают травмирование сыпи;
- Воспользоваться специальной мазью, например, Скин-Кап или Пантенол.
Для лечения чесотки обычно применяется:
- Серная мазь;
- Для избавления от сильного зуда на период лечения можно использовать лед или мазь на основе кортикостероидов.

При аллергическом дерматите требуется:
- Выяснить аллерген и убрать его из своей жизни;
- Понадобится пересмотреть питание, косметику, животных, цветочные растения и многие другие вещества;
- Для лечения помогут антигистаминные мази, направленные на снижение отеков и покраснений, вроде Фенистила и Адвантана.
Диагностикой и назначением лечения красной сыпи должен заниматься врач, поскольку используемые средства, продолжительность и курс целиком зависят от причины появления.
Профилактические меры
Чтобы предотвратить появление красной сыпи можно воспользоваться следующими правилами:
- Постоянно придерживаться правил гигиены, мыть руки перед едой и после посещения общественных мест теплой водой и мылом;
- В холодное время года надевать перчатки или варежки, а в теплое не подвергать их прямым солнечным лучам длительное время;
- Использовать резиновые перчатки во время уборки, чтобы минимизировать воздействие сильных химических веществ;
- Нормализовать питание, убрав из него любые аллергены;
- Не прикасаться на улице к незнакомым животным;
- У каждого члена семьи в доме должны быть свои предметы гигиены, пользоваться чужими нельзя;
- Использовать увлажняющий крем для рук.

Заключение
Наиболее часто красная сыпь на руках появляется из-за аллергической реакции организма на внешние раздражители. Избежать их достаточно просто, как и вылечиться.
Другое дело если сыпь является симптомом иного заболевания. Именно поэтому после обнаружения воспалений требуется сразу же обратиться к врачу для постановки диагноза и последующего лечения, а не просто прятать руки.
Врач-дерматолог высшей категории и автор сайта dermgid.com. Более 15 лет помогаю людям, страдающим от кожных заболеваний различного генеза.
Можно ли заразиться пальцами или оральным сексом? (для подростков)
Мне 14 лет, и я все еще девственница, но мой парень трогает меня пальцами и дает мне оральный секс.
Пару недель у меня влагалище чесалось и краснело, и при прикосновении к нему болит
Это. Мне неудобно говорить об этом с мамой. Что я должен делать?
– Элли *
Трение и давление при пальцах или оральном сексе могут вызвать раздражение чувствительных
область гениталий. Но зуд и покраснение, которое держится пару недель, также могут
быть признаком инфекции, которая может ухудшиться, если ее не лечить. Так что тебе следует
обратитесь к врачу или
Но зуд и покраснение, которое держится пару недель, также могут
быть признаком инфекции, которая может ухудшиться, если ее не лечить. Так что тебе следует
обратитесь к врачу или
Не хотите вдаваться в подробности с мамой? Просто скажи ей, что у тебя зуд и дискомфорт «там внизу» и хотелось бы, чтобы вас выписали. Девушки могут иметь вагинальные инфекции по разным причинам, к которым не имеют никакого отношения при половом контакте — например, при стрессе.
Даже если у вас нет полового акта, пальцами и оральным сексом может стать инфекция.
Попросите парня вымыть руки, прежде чем прикасаться к вашим гениталиям. И если либо
у вас герпес, не занимайтесь оральным сексом. Вирус, вызывающий простуду
язвы могут перейти на гениталии и стать генитальными
герпес.
Поскольку другие венерические заболевания (ЗППП) также могут передаваться при оральном сексе, использовать дентальную дамбу, когда девушка получает оральный секс или презерватив когда парень занимается оральным сексом для защиты от инфекции.
* Имена изменены для защиты конфиденциальности пользователей.
Дата пересмотра: октябрь 2018 г.
Почему болит влагалище? 11 причин боли во влагалище
Боль во влагалище может серьезно ухудшить ситуацию (подумайте: секс, поход в туалет). И, честно говоря, «почему у меня болит влагалище?» — не самый простой вопрос, который многие женщины могут поднять в разговоре, даже с врачом.
К сожалению, вы не можете выбирать свои недуги. Но вы можете узнать себя (и отстаивать свои интересы!) О том, что может быть причиной вашей вагинальной боли, что значительно упростит поиск лекарства от нее.
Для начала важно различать болевые точки. «Некоторые женщины описывают область внизу как свое влагалище», — объясняет Мелисса А. Саймон, доктор медицины, профессор клинической гинекологии Джорджа Х. Гарднера в Северо-Западном университете. Но на самом деле вы можете говорить о вульве, матке, грыже или сильных спазмах в области таза или живота.
Не знаете, откуда исходит ваш дискомфорт? «Ведите журнал боли, чтобы вы могли лучше охарактеризовать боль своему врачу, если симптомы не исчезнут», — предлагает Кендра Сегура, доктор медицины, акушер-гинеколог из Калифорнии и член актерского состава Married To Medicine . «Ваше влагалище не должно болеть. Всегда есть причина». И вам следует как можно скорее обратиться за помощью к врачу, особенно если боль мешает вам выполнять повседневные действия.
До вашего приема, если вы хотите лучше понять, что вы можете испытывать ниже, ознакомьтесь с этим списком распространенных причин вагинальной боли, по мнению экспертов.
1. Дрожжевые инфекции
Наиболее частые симптомы дрожжевых инфекций больше связаны с зудом и жжением, — говорит Гохан Анил, доктор медицины, акушер-гинеколог из системы здравоохранения клиники Мэйо. Но они также могут быть болезненными (не говоря уже о чертовски раздражающих). «Дрожжи могут воздействовать на внутреннюю часть влагалища или непосредственно вне влагалища, что может вызвать отек и покраснение», — говорит доктор Анил. Также могут наблюдаться выделения из влагалища. «Он белый, и его обычно описывают как творог», — сказал доктор.Саймон объясняет.
Этот контент импортирован из {embed-name}. Вы можете найти то же содержимое в другом формате или найти дополнительную информацию на их веб-сайте.
Как лечить: Хотя вы можете лечить дрожжевую инфекцию с помощью безрецептурных лекарств (и можете выбрать это, если вы уже сталкивались с этим типом инфекции раньше), лучше всего проконсультироваться с врачом, если вы впервые имеете дело с условие. Ваш акушер-гинеколог проведет осмотр органов малого таза и пропишет вам противогрибковый крем, который вы будете использовать до тех пор, пока симптомы не исчезнут.И если вы все же решите пойти безрецептурным препаратом, обязательно обратитесь к врачу, если ваши симптомы не исчезнут в течение недели.
Ваш акушер-гинеколог проведет осмотр органов малого таза и пропишет вам противогрибковый крем, который вы будете использовать до тех пор, пока симптомы не исчезнут.И если вы все же решите пойти безрецептурным препаратом, обязательно обратитесь к врачу, если ваши симптомы не исчезнут в течение недели.
2. Бактериальный вагиноз (БВ)
Бактериальный вагиноз также может вызывать зуд и дискомфорт во влагалище, но любые выделения, которые у вас могут быть, будут более водянистыми и будут сопровождаться рыбным запахом. Состояние вызвано чрезмерным ростом бактерий во влагалище.
«Обычно влагалище населено хорошими бактериями, которые поддерживают баланс pH вашего влагалища», — сказала ранее WH медицинский директор Северо-западного медицинского центра сексуальной медицины и менопаузы Лорен Штрейхер, доктор медицинских наук.Но когда количество хороших бактерий превосходит количество «плохих», это и есть случай БВ. Доктора не уверены, что именно вызывает это, но секс и менструация могут снизить pH влагалища.
Как это лечить: Если у вас бактериальный вагиноз, ваш врач может быстро избавиться от него и избавиться от любых симптомов с помощью быстрого приема антибиотиков (обычно таблеток или крема).
3. Инфекции, передающиеся половым путем
Герпес, хламидиоз, гонорея — как правило, любой вид инфекции, передаваемой половым путем (ИППП), может вызывать боль внизу, говорит доктор.Анил.
В частности, с герпесом, которым страдает примерно каждый шестой американец, кстати, по данным Центров по контролю и профилактике заболеваний, обычно он связан с нервными окончаниями или воспалениями, говорит доктор Анил. «У герпеса есть определенные поражения, которые вы можете увидеть, и они довольно нежные на ощупь», — добавляет он.
«Ведите журнал боли, чтобы вы могли лучше охарактеризовать боль своему врачу, если симптомы не исчезнут». —Кендра Сегура, Мэриленд
Боль от других ИППП обычно возникает из-за общего воспаления. «Они имеют тенденцию к увеличению отека влагалищной ткани, которая чувствительна к боли и дискомфорту, а также к жжению и зуду», — говорит доктор Анил. В любом случае вам понадобится врач, который проверит вас, испытываете ли вы боль и воспаление любого рода в области влагалища, чтобы все было под контролем.
«Они имеют тенденцию к увеличению отека влагалищной ткани, которая чувствительна к боли и дискомфорту, а также к жжению и зуду», — говорит доктор Анил. В любом случае вам понадобится врач, который проверит вас, испытываете ли вы боль и воспаление любого рода в области влагалища, чтобы все было под контролем.
Как лечить: К счастью, по словам доктора Сегуры, ИППП являются одними из самых простых для лечения в этом списке. «Есть четкий способ лечения с помощью антибиотиков, и есть четкий метод профилактики — воздержание или использование презервативов», — объясняет она.Хламидиоз, гонорею и другие ИППП обычно можно вылечить с помощью лекарств; и герпес, хотя и не излечим, можно управлять, чтобы уменьшить будущие вспышки и боль.
4. Сухость влагалища
Сухость влагалища — это все из-за гормона эстрогена, а именно его недостатка. (К вашему сведению: проблема возникает не только у женщин в постменопаузе.)
«В конце концов, эстроген сам по себе является гормоном роста, который улучшает приток крови к влагалищу, толщину стенки влагалища, а также эластичность и смазывание влагалища », — говорит д-р. Анил. А когда по вашему телу проходит недостаточно эстрогена — будь то противозачаточные таблетки, кормление грудью или, да, менопауза — это может сделать вещи довольно болезненными.
Анил. А когда по вашему телу проходит недостаточно эстрогена — будь то противозачаточные таблетки, кормление грудью или, да, менопауза — это может сделать вещи довольно болезненными.
Как лечить: Если вы чувствуете, что ваше влагалище не смазывается так, как раньше, возможно, пора посоветоваться с врачом, — говорит доктор Анил. Они смогут угостить вас чем-то актуальным или даже изменить метод контрацепции, чтобы вам было немного комфортнее.
5.Пенис вашего партнера
Хотя вы, возможно, склонны винить во всем свою анатомию, возможно, вам также захочется взглянуть на своего партнера. «Это действительно боль во влагалище, которую вы испытываете, или это боль во время проникновения — что-то, что вы чувствуете внутри своего живота?» говорит Мэри Джейн Минкин, доктор медицины, акушер-гинеколог и основательница MadameOvary.com. «Это может быть очень сложно отличить».
По сути, эта «боль в животе» может на самом деле исходить от члена, проникающего в вас с дискомфортом (возможно, потому, что он велик для вашей анатомии). Если секс доставляет вам дискомфорт — и вы подозреваете, что во всем виноват размер вашего партнера — попробуйте сменить позу, особенно такую, которая не позволяет сверхглубокое проникновение, например, обратная наездница. И обязательно используйте смазку … много смазки.
Если секс доставляет вам дискомфорт — и вы подозреваете, что во всем виноват размер вашего партнера — попробуйте сменить позу, особенно такую, которая не позволяет сверхглубокое проникновение, например, обратная наездница. И обязательно используйте смазку … много смазки.
И если дело не в размере, возможно, дело в том, что у вашего партнера на половом члене. У них есть пирсинг? У тебя есть пирсинг? Оба могут вызвать дискомфорт во время секса. Также важно учитывать, какие презервативы вы используете, — добавляет доктор Саймон. У вас может быть аллергия на латекс, что может вызвать зуд и боль во влагалище.
Как это лечить: Ваш семейный врач или гинеколог сможет разобраться с этим с помощью осмотра и честной беседы с вами. Они могут предложить заменить презервативы или попробовать смазку.
6. Вульводиния
Вульводиния — это хроническая вагинальная боль без установленной причины (то есть не из-за инфекции или другого заболевания), согласно Американскому колледжу акушеров и гинекологов (ACOG). «Примерно 9 процентов женщин будут испытывать такую боль в своей жизни», — говорит д-р.Минкин, описывая дискомфорт как возникающий во время проникновения или даже когда вы вводите тампон.
«Примерно 9 процентов женщин будут испытывать такую боль в своей жизни», — говорит д-р.Минкин, описывая дискомфорт как возникающий во время проникновения или даже когда вы вводите тампон.
У некоторых женщин, однако, боли возникают спонтанно и не связаны с сексом или каким-либо прикосновением к этой области. «Это загадочно, потому что оно может приходить и уходить», — говорит доктор Минкин.
Вульводиния не совсем понятна, но врачи полагают, что боль возникает из-за дополнительных нервных волокон во внешней части влагалища и вульвы. «Это самая напряженная часть влагалища», — говорит доктор.Анил.
Как лечить: Врачи, диагностирующие вульводинию, часто лечат ее местными лекарствами, такими как лидокаин, который также используется при фибромиалгии, другом хроническом болевом состоянии без известной причины.
7. Эндометриоз
Эндометриоз — это своего рода запутанное заболевание, и врачи тоже довольно сложно диагностировать. Эндометриоз — это когда ткань матки разрастается за пределами матки (например, в области таза, брюшной полости или даже в других местах, например, в легких).
Эндометриоз — это когда ткань матки разрастается за пределами матки (например, в области таза, брюшной полости или даже в других местах, например, в легких).
Состояние также невероятно болезненное. «Это вызывает хроническое воспаление и рубцы вокруг тканей, которые могут вызывать боль», — говорит доктор Анил.
Как лечить: Эндометриоз обычно лечат гормональной терапией или хирургическим вмешательством для удаления любых тканей, вызывающих боль.
8. Воспалительное заболевание органов малого таза (ВЗОМТ)
Воспалительное заболевание органов малого таза — инфекция матки, фаллопиевых труб или яичников — еще одно воспалительное заболевание, которое может вызывать боль во влагалище.«Это может привести к образованию рубцов внутри органов малого таза или к прикреплению [органов малого таза] друг к другу, вызывая хронический дискомфорт и боль», — говорит доктор Анил.
Как лечить: После осмотра органов малого таза и УЗИ, чтобы определить, страдаете ли вы этим заболеванием (которое может развиться в результате отсутствия лечения ИППП, к вашему сведению), ваш врач, скорее всего, назначит вам курс антибиотиков, чтобы избавиться от инфекции.
9. Вульвовагинальная атрофия
Вульвовагинальная атрофия — это истончение, высыхание и воспаление стенок влагалища, которое может произойти, когда ваш организм вырабатывает меньше эстрогена, поэтому, по данным Mayo Clinic, чаще всего после менопаузы.Это состояние может вызвать дискомфорт при сексе и мочеиспускании.
Как лечить: После постановки диагноза акушером-гинекологом это состояние обычно лечат с помощью лубрикантов и гормональной терапии.
10. Рак шейки матки
Боль в области таза (наряду с болью в спине, аномальным кровотечением, коричневыми выделениями, усталостью, тошнотой и потерей веса) является симптомом рака шейки матки. Если вы испытываете эти симптомы и за последний год не делали мазок Папаниколау, поговорите со своим врачом.
11.Trauma
Если вы обратились к своему лечащему врачу, и он определил, что ничего не происходит, вы также можете подумать о событиях прошлой жизни, которые могли вызвать у вас боль.
«Вы рассказывали о своей истории жестокого обращения с детьми, сексуального насилия или травм, полученных в результате вагинальных родов?» — спрашивает доктор Саймон. Она объясняет, что все эти неочевидные факторы могут привести к вагинальной боли.
Если вы пережили сексуальное насилие или операции, которые привели к травматическому исцелению, раскрытие этого вашему врачу может помочь им порекомендовать правильное лечение — будь то терапия, лекарства и т. Д.И врачам, и пациентам важно помнить, что психическое здоровье является такой же важной частью проверки здоровья, как и все остальное.
В конечном счете, вам не придется иметь дело с вагинальной болью или дискомфортом в окружающей его области, поэтому обращайтесь к врачу с любыми проблемами.
Эй, говорить о вагинальной боли может быть совершенно нелепо (хотя этого и не должно быть!). Но поговорить с врачом — это ключ к поиску облегчения и исключению любого основного состояния, требующего специального лечения.
Если вы уже сообщили о своих симптомах и чувствуете, что их отмахнул или поставил неправильный диагноз конкретный поставщик, знайте, что это не редкость, особенно для женщин и цветных людей, говорит доктор Саймон. Когда дело доходит до неравенства в медицинском обслуживании, следует задать большой вопрос: «Чувствует ли пациент свободу действий, задавая вопросы своему врачу?» — указывает доктор Саймон.
Не могли бы вы спросить своего врача, «что еще это может быть док?» и они ответили бы чем-нибудь кроме увольнения? Если ответ на этот вопрос отрицательный, и вы не чувствуете, что вас слышат, знайте, что эти профессионалы могут и поощряют вас найти второе мнение.
Этот контент создается и поддерживается третьей стороной и импортируется на эту страницу, чтобы помочь пользователям указать свои адреса электронной почты. Вы можете найти дополнительную информацию об этом и подобном контенте на сайте piano.io.
Причины, лечение и когда обратиться к врачу
Поделиться на PinterestЧеловек может испытывать болезненные ощущения во влагалище после секса по разным причинам.
В следующих разделах более подробно рассматриваются некоторые возможные причины болезненности влагалища после секса.
1. Недостаток смазки
Распространенной причиной боли во время или после полового акта является недостаток смазки. Влагалище естественным образом создает смазку, как для самоочистки, так и при возбуждении человека.
Однако, хотя сухость влагалища является обычным явлением после менопаузы, низкий уровень эстрогена может вызвать ее в любом возрасте.
Использование презервативов со смазкой и безмасляных смазок может помочь уменьшить боль во время и после секса.
2. Общее отсутствие возбуждения
В некоторых случаях человек может не чувствовать себя в настроении или быть не полностью готовым к сексу со своим партнером.
По данным Американского колледжа акушеров и гинекологов (ACOG), занятие проникновением, когда оно не возбуждено или не готово, может сделать секс неудобным или болезненным как во время, так и после полового акта.
3. Низкий уровень эстрогена
Уровень эстрогена значительно колеблется в течение жизни человека, например, в период полового созревания, менопаузы и беременности.
Эти колебания могут привести к низкому уровню эстрогена, который может вызывать такие симптомы, как боль во время секса, приливы, усталость или смена настроения.
Варианты лечения различаются, но могут включать гормональную терапию.
4. Менопауза
Североамериканское общество менопаузы (NAMS) утверждает, что менопауза приводит к сухости влагалища, сужению влагалища и истончению стенок влагалища. Отсутствие смазки и гибкости может вызвать болезненные сексуальные контакты.
Человек должен поговорить со своим врачом о возможных вариантах лечения и использовать презервативы со смазкой или смазку во время секса.
5. Предыдущая травма
Получение травм влагалища может сделать секс болезненным или неудобным.
Например, рождение большого ребенка может привести к разрыву влагалища и образованию рубцовой ткани, что приведет к боли во время полового акта. Человек должен поговорить со своим врачом о возможных методах лечения рубцовой ткани во влагалище.
Человек должен поговорить со своим врачом о возможных методах лечения рубцовой ткани во влагалище.
6. Аллергия на латекс
Аллергия на латекс может вызвать жжение, зуд и боль, если партнер использует латексный презерватив.
Если человек страдает аллергией, ему следует попытаться использовать альтернативные латексным презервативам, например, полиизопреновые презервативы, внутренние презервативы или полиуретановые презервативы.
7. Кожные заболевания
Согласно ACOG, определенные кожные заболевания, такие как контактный дерматит, могут вызывать растрескивание кожи или язвы около вульвы.
Это растрескивание может вызвать боль во время или после полового акта. Человеку нужно избегать определенных раздражителей, чтобы кожа не реагировала.
Это может включать отказ от некоторых продуктов по уходу за кожей, одежды и даже некоторых смазок.
8. Вульводиния
Вульводиния — это состояние, при котором возникает боль в вульве. Согласно ACOG, боль, как правило, возникает у входа во влагалище.
Согласно ACOG, боль, как правило, возникает у входа во влагалище.
Для лечения этого состояния могут потребоваться лекарства или хирургическое вмешательство.
9. Кисты яичников
Кисты яичников представляют собой заполненные жидкостью мешочки, которые растут на яичниках. Они могут вызывать несколько симптомов, включая боль в области таза, боль во время секса и затрудненное мочеиспускание.
Управление по охране здоровья женщин (OWH) поясняет, что врач может прописать болеутоляющие или гормональные противозачаточные средства, чтобы облегчить симптомы вызывающей проблемы кисты яичников.
В более тяжелых случаях, когда киста вызывает сильную боль и не проходит, может потребоваться операция.
10. Вагинизм
Вагинизм вызывает непроизвольный спазм мышцы между отверстием влагалища и отверстием заднего прохода.
NAMS поясняет, что вагинизм может затруднить проникновение и вызвать боль во время или после секса.
Некоторые варианты лечения этого состояния включают:
- физиотерапию
- биологическую обратную связь
- вагинальные расширители
- когнитивно-поведенческую психотерапию
- упражнения на расслабление
- определенные лекарства
11.
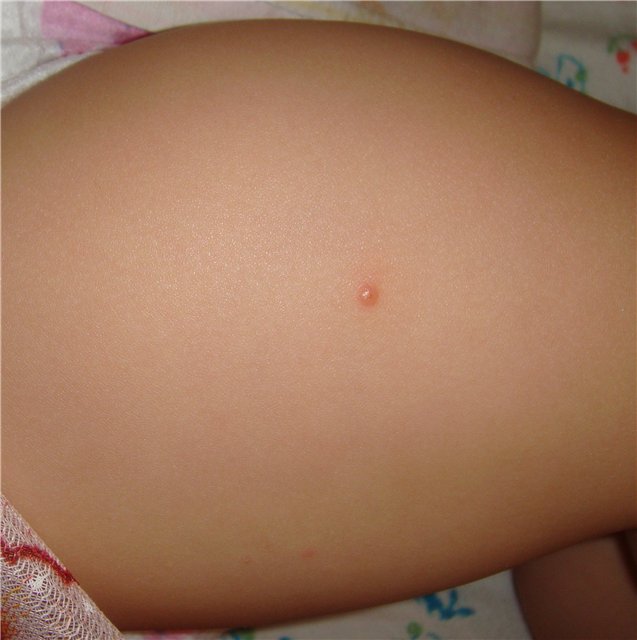 Вагинит
ВагинитВагинит — это бактериальная или грибковая инфекция, которая вызывает воспаление во влагалище. Симптомы могут включать выделения с запахом, зуд и боль.
При бактериальной инфекции врач, скорее всего, пропишет антибиотики, а при грибковой инфекции — противогрибковые препараты.
У многих женщин симптомы вагинита отсутствуют. В некоторых случаях они узнают, что у них инфекция, только во время обычного гинекологического осмотра.
12.Инфекции мочевыводящих путей
Инфекция мочевыводящих путей (ИМП) возникает, когда бактерии из заднего прохода или кожи перемещаются вверх по уретре в мочевой пузырь или почки.
По данным Центров по контролю и профилактике заболеваний (CDC), ИМП имеют симптомы, аналогичные симптомам некоторых инфекций, передаваемых половым путем (ИППП). Поэтому человеку следует поговорить со своим врачом, если он думает, что у него ИМП или у него есть такие симптомы, как:
- частое мочеиспускание
- боль или жжение при мочеиспускании
- кровь в моче
Врач лечит ИМП с помощью антибиотики после проведения анализа мочи и физического осмотра.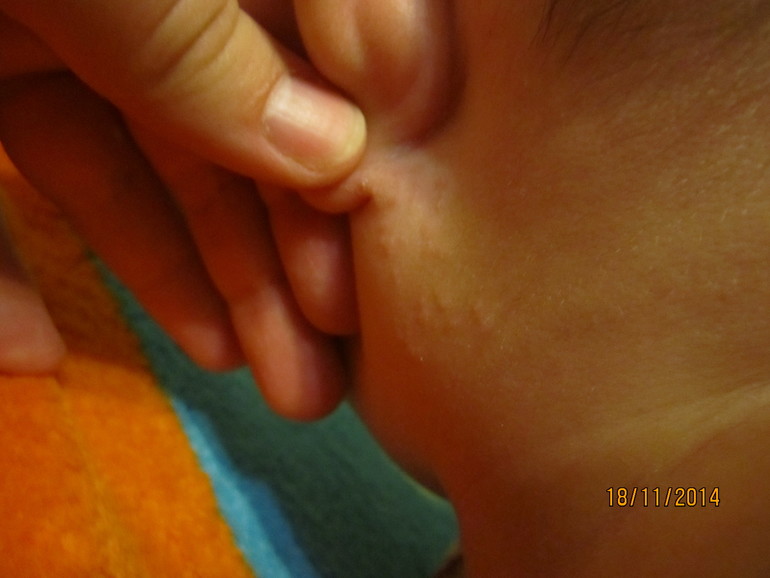
13. Воспаление мочевого пузыря
Воспаление мочевого пузыря или интерстициальный цистит — это хроническое заболевание, которое вызывает раздражение или воспаление стенки мочевого пузыря.
Некоторые общие симптомы включают чувство давления или боли в области мочевого пузыря или таза, частые позывы к мочеиспусканию и боль во время секса.
Лечение не излечивает состояние, но может принести некоторое облегчение. Некоторые варианты включают прием лекарств, тренировку мочевого пузыря и операцию.
14. Выпадение мочевого пузыря
Мышцы и ткани тазового дна поддерживают мочевой пузырь.Со временем или из-за травмы эта опора может ослабнуть, что приведет к проталкиванию мочевого пузыря во влагалище.
Хотя некоторые люди могут не испытывать симптомов, некоторые из наиболее распространенных, по данным Фонда помощи урологии, включают боль во влагалище, частые ИМП и боль во время секса.
Лечение может включать хирургическое вмешательство, терапию для укрепления тазового дна и прием лекарств.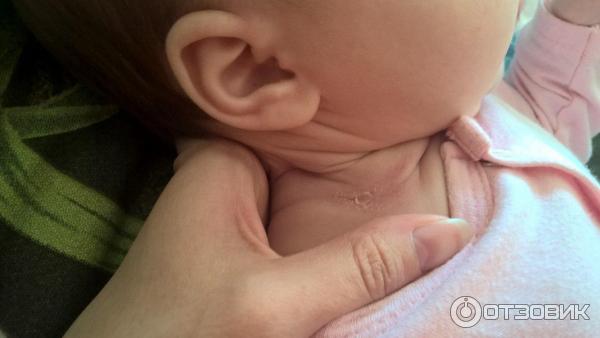
15. Хламидиоз
Хламидиоз — это ИППП, которое может остаться незамеченным для некоторых людей. Тем не менее, CDC указывают, что другие люди могут испытывать жжение во время мочеиспускания, аномальные выделения из влагалища или боль во время полового акта.
Врачи обычно лечат хламидиоз антибиотиками.
16. Герпес
Герпес — это ИППП, вызывающая образование открытых язв на гениталиях.
По данным CDC, в настоящее время лекарства от герпеса не существует, но лекарства могут помочь уменьшить количество и тяжесть вспышек, с которыми сталкивается человек.
17. Гонорея
Гонорея также является ИППП. Он не всегда проявляется симптомами, но без лечения может вызвать серьезные осложнения, такие как бесплодие.
По данным CDC, некоторые общие симптомы гонореи включают:
- увеличение выделений из влагалища
- жжение или боль во время мочеиспускания
- кровотечение между периодами
- боль во время секса
Врачи могут лечить гонорею с помощью лекарств, но это не может исправить такое повреждение, как воспалительное заболевание органов малого таза (PID). ВЗОМТ может развиться, если человек не обращается за лечением от гонореи.
ВЗОМТ может развиться, если человек не обращается за лечением от гонореи.
Лекарственно-устойчивые штаммы гонореи сейчас более распространены, поэтому лечить эту инфекцию становится все труднее.Если инфекция плохо поддается лечению или если симптомы пациента не улучшаются, важно обратиться к врачу.
18. Склерозирующий лишай
Склерозирующий лишай — это редкое хроническое заболевание, которое вызывает воспаление кожи вокруг внешних областей половых органов. Обычно это происходит до полового созревания или после менопаузы.
По данным Национальной организации по редким заболеваниям, склеротический лишай может вызывать боль, жжение и зуд. Часто требуется агрессивное лечение с использованием местных стероидов, чтобы минимизировать рубцы.
В настоящее время лекарства нет, поэтому лечение будет продолжаться в течение всей жизни человека.
19. Эндометриоз
Эндометриоз возникает, когда ткань, похожая на внутреннюю оболочку матки, вырастает за пределы матки.
OWH перечисляет несколько возможных симптомов эндометриоза, в том числе:
- боль во время и после полового акта
- бесплодие
- общая боль в области таза
- проблемы с пищеварением
- кровотечение или кровянистые выделения
лечение может включать обезболивающие , гормональная терапия или операция по удалению новообразований.
20. Предыдущее сексуальное насилие
У переживших сексуальное насилие секс может ассоциироваться с болью, что может вызвать стягивание влагалища и напряжение во время полового акта.
В этом случае человек может пожелать поговорить со своим врачом. Они могут направить их к психиатру или физиотерапевту тазового дна, который поможет пациенту снять напряжение в мышцах тазового дна.
Подробнее о травмах читайте здесь.
Вагинальная боль: причины, симптомы и лечение
Вагинальная боль может быть временным симптомом инфекции или травмы.Однако в некоторых случаях это может быть хронический симптом без известной причины.
Стойкая вагинальная боль без ясной причины называется вульводинией. Это распространенное гинекологическое заболевание, которым страдают до 16% женщин в США.
Страх или смущение могут удерживать человека от обращения за профессиональным лечением вагинальной боли. Неофициальные данные свидетельствуют о том, что некоторые врачи могут быстро игнорировать этот симптом.
Тем не менее, правильный поставщик медицинских услуг будет старательно диагностировать и лечить проблему.
Прочтите, чтобы узнать о симптомах и причинах вагинальной боли, а также о вариантах лечения.
Боль во влагалище может быть вызвана целым рядом состояний, но наиболее частыми являются следующие:
Инфекция
Дрожжевые инфекции являются одной из наиболее частых причин вагинальной боли. Примерно у 75% женщин на каком-то этапе жизни развивается вагинальная дрожжевая инфекция.
Грибковая инфекция может вызывать зуд, жжение, а иногда и творожистые выделения из влагалища.
Эти инфекции обычно не передаются при половом акте, и большинство экспертов не рекомендуют лечить половых партнеров.
Бактериальный вагиноз (БВ) также является распространенной инфекцией, особенно среди людей, ведущих половую жизнь.
Хотя БВ не всегда вызывает симптомы, некоторые люди могут испытывать следующие симптомы во влагалище:
- боль
- зуд
- жжение
- рыбный запах
- дискомфорт во время секса
Многие люди ошибочно принимают симптомы BV для пациентов с дрожжевой инфекцией.Однако у этих двух заболеваний разные причины, и они требуют разного лечения.
Некоторые другие инфекции, особенно хламидиоз и гонорея, которые являются инфекциями, передающимися половым путем (ИППП), также могут вызывать боль и необычные выделения.
Физическая травма
Физическая травма влагалища или вульвы может вызвать вагинальную боль. Иногда причиной могут быть относительно легкие травмы, такие как порезы от бритья, но одной из наиболее частых причин травм и боли являются роды.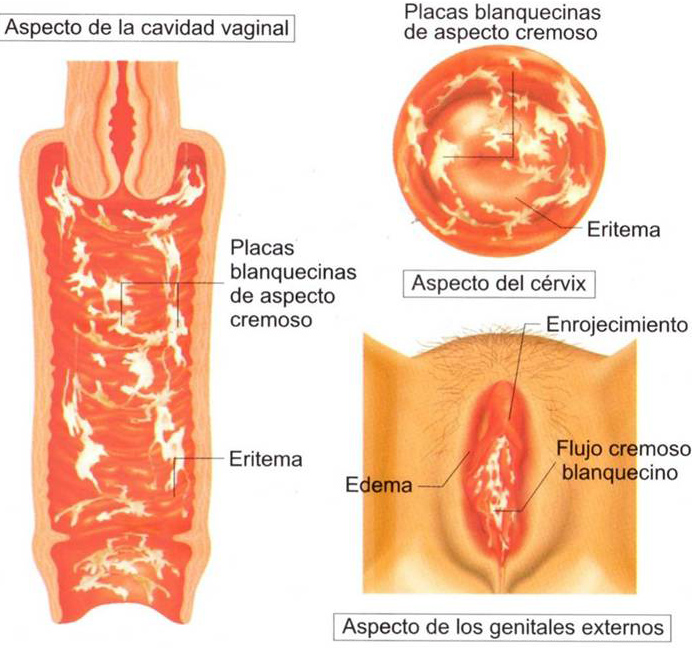
Роды вызывают у большинства людей разрыв влагалища во время первых родов через естественные родовые пути. Разрыв обычно распространяется на промежность, которая является областью между влагалищем и анусом. Врачи называют это разрывом промежности. Также возможен разрыв клитора или половых губ во время родов.
Врачу или акушерке может потребоваться зашить серьезные слезы. Швы, которые они используют, со временем рассосутся, и их не нужно снимать.
Дисфункция или травма тазового дна
Повреждение мышц тазового дна может вызвать боль во влагалище, животе и спине, а также затронуть мышцы в других областях.
Некоторые факторы, которые могут увеличить риск проблем с тазовым дном, включают:
- возраст
- беременность
- травма во время родов
- эпизиотомия, которая представляет собой хирургический разрез для увеличения влагалищного отверстия в промежности во время родов
Некоторые люди с дисфункцией тазового дна также испытывают недержание мочи, особенно при чихании или прыжках.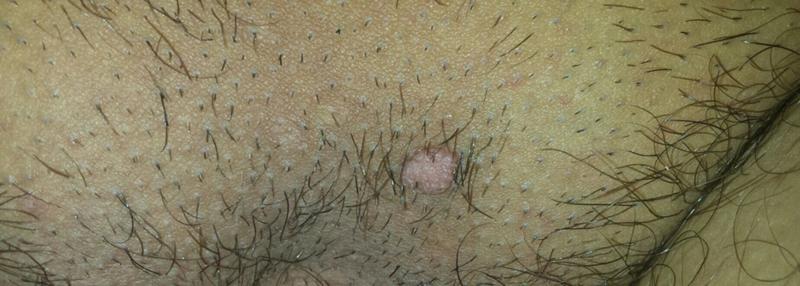 Человек также может испытывать недержание кала, боль при дефекации или оба симптома.
Человек также может испытывать недержание кала, боль при дефекации или оба симптома.
Вульводиния
Вульводиния — это тип хронической боли в вульве, влагалище или в обоих местах. Боль варьируется от человека к человеку, но многие сообщают о довольно продолжительной жгучей боли, хотя половой акт может вызвать или усугубить ее.
Доктора не до конца понимают, почему вульводиния возникает. Диагностический процесс может быть длительным, поскольку он предполагает исключение других причин вагинальной боли.
Всем, кто подозревает, что у них вульводиния, следует обратиться к врачу, так как доступны различные методы лечения.
Бартолиновая киста
Бартолиновые железы располагаются по обе стороны от входа во влагалище и помогают смазывать его.
Закупорка одной из этих желез может привести к образованию кисты, которая может ощущаться как твердое уплотнение или выглядеть как прыщик. Киста может вызывать боль, обычно с одной стороны влагалища.
Кисты бартолиновой кислоты могут увеличиваться в размерах за несколько дней, прежде чем исчезнуть или разорваться. Иногда они заражаются, вызывая сильную боль.
Иногда они заражаются, вызывая сильную боль.
Боль во влагалище может иметь множество различных характеристик.Подробное описание боли может помочь врачу правильно диагностировать проблему.
Ниже приведены наиболее распространенные типы вагинальной боли:
Жжение
Вагинальные дрожжевые инфекции, БВ и другие типы инфекций часто вызывают жжение, особенно во время или после полового акта.
Вульводиния также часто вызывает жгучую боль, хотя обычно она возникает вместе с другими симптомами.
Зуд
Зуд — классический признак инфекции, например, дрожжевой инфекции, БВ или ИППП.
Реже травма тазового дна вызывает дисфункцию нерва, которая проявляется в виде зуда или другого необычного ощущения.
Некоторые люди испытывают вагинальный зуд именно во время полового акта. Вот некоторые возможные причины:
- вульводиния
- разрыв кисты бартолиновой железы
- заживление после физической травмы
Напряжение или мышечные спазмы
Стеснение, болезненность и мышечные спазмы во влагалище могут указывать на нарушение функции тазового дна. .Некоторые люди также испытывают боль с другими характеристиками или в других областях — например, у них может быть боль в пояснице или дискомфорт в бедрах.
.Некоторые люди также испытывают боль с другими характеристиками или в других областях — например, у них может быть боль в пояснице или дискомфорт в бедрах.
Вульводиния может вызывать напряжение мышц влагалища до или во время полового акта. Некоторые люди сообщают, что их мышцы напрягаются так сильно, что они не могут иметь половой акт.
Болезненность или чувствительность
Если кожа вокруг влагалища и вульвы кажется болезненной, нежной или чувствительной, это может быть симптомом бартолиновой кисты.
Область также может измениться в цвете, может появиться твердое уплотнение или видимая опухоль. Если развивается инфекция, боль может стать интенсивной.
Травма влагалища или вульвы также может вызвать болезненность и чувствительность. Многие люди сообщают о болезненных ощущениях после родов, особенно после разрыва промежности.
Боль во время полового акта
Половой акт может усилить любой тип вагинальной боли, поскольку трение вызывает раздражение.
Однако, если человек испытывает вагинальную боль только во время полового акта, причиной может быть вульводиния.
Если после болезненного полового акта появляется рыбный запах, это может указывать на BV.
Врач обычно может диагностировать вагинальную дрожжевую инфекцию только на основании симптомов человека, хотя ему может потребоваться анализировать образец выделений. Этот тест поможет врачу исключить бактериальные инфекции и ИППП, такие как гонорея и хламидиоз.
В диагностическом процессе может также участвовать врач:
- , который проводит физический осмотр области на предмет недавних травм
- проводит внутренний вагинальный осмотр для проверки мышечных аномалий, отека и раздражения
- , проходя комплексный медицинский осмотр анамнез, во время которого они могут спросить о факторах риска конкретных проблем со здоровьем влагалища
У людей с вульводинией обычно не обнаруживаются симптомы физического расстройства.Таким образом, чтобы поставить этот диагноз, врачу необходимо исключить другие причины вагинальной боли.
Причина боли определит варианты лечения.
Антибиотиками можно лечить гонорею, БВ, хламидиоз и некоторые другие бактериальные инфекции. При физических травмах, таких как глубокие или инфицированные раны, также могут потребоваться антибиотики.
Поскольку дрожжи — это грибок, а не бактерия, антибиотики не лечат дрожжевую инфекцию и могут усугубить ее. Вместо этого врач может порекомендовать лечение без рецепта или назначить пероральные противогрибковые препараты.
Кисты бартолиновой кислоты обычно проходят сами по себе, хотя теплые компрессы могут ускорить этот процесс. Если киста становится очень большой, врач может удалить ее хирургическим путем. Если киста инфицирована, ей могут потребоваться антибиотики.
Физиотерапия может помочь при травмах тазового дна, и физиотерапевт может вместе с пациентом разработать план укрепления тазового дна в домашних условиях. Физическая терапия также может помочь при вульводинии.
Вульводиния, как известно, плохо поддается лечению. Правильное лечение варьируется от человека к человеку, но часто оно включает комбинацию:
Правильное лечение варьируется от человека к человеку, но часто оно включает комбинацию:
- пероральных и местных обезболивающих
- стимуляции нервов
- лекарств, называемых нервными блоками
- упражнений для тазового дна
- секс-терапии
- во избежание известных триггеров, где возможно
Домашние средства не могут вылечить бактериальные вагинальные инфекции, и использование этих методов может дать инфекции время ухудшиться.
Любой, кто подозревает, что у него бактериальная инфекция, должен обратиться к врачу для диагностики и лечения.
Однако некоторые домашние средства могут помочь при симптомах других заболеваний. Люди могут обнаружить, что применение теплых компрессов к кисте бартолиновой кислоты несколько раз в день сокращает время, необходимое для ее рассасывания.
Те, у кого есть разрыв влагалища, часто могут облегчить боль с помощью сидячей ванны, пакетов со льдом, обезболивающих спреев или комбинации этих средств.
Стратегии предотвращения некоторых форм вагинальной боли включают:
- ношение презерватива во время секса
- прохождение регулярного тестирования на ИППП и опрос всех партнеров об их статусе ИППП
- как можно скорее переодеться, если они намокли или вспотели , поскольку влага обеспечивает идеальную среду для дрожжей
- Спросите врача или акушерку о методах предотвращения слез во время родов, если беременны
Боль во влагалище может быть временной или хронической, и она может варьироваться от легкого раздражения до сильной изнурительной боли.Ощущение может быть результатом инфекции, травмы или неустановленной причины.
Любой человек, страдающий вагинальной болью, должен обратиться к врачу или другому поставщику медицинских услуг для постановки диагноза. Чаще всего вагинальная боль проходит, когда человек находит правильное лечение.
Причину хронической вагинальной боли бывает сложно диагностировать. Как правило, врач диагностирует вульводинию только после того, как исключит другие возможные причины боли. Хотя эксперты мало знают о причинах вульводинии, существует множество методов лечения.
Хотя эксперты мало знают о причинах вульводинии, существует множество методов лечения.
Некоторые люди сообщают, что медицинские работники могут не сочувствовать вагинальной боли и быть бесполезными. В этом случае важно узнать мнение другого человека, специализирующегося на этом типе боли.
Язвы вульвы
Язвы вульвы у девочек и молодых женщин встречаются редко. Большинство язв вульвы у молодых девушек не являются инфекциями, передаваемыми половым путем (ИППП).
Пациентов могут осмотреть специалисты Texas Children’s по детской и подростковой гинекологии.
Причины и факторы риска
Возможные причины:
- Язвы язвы
- Инфекции
- Аутоиммунные заболевания, такие как болезнь Крона, LUPUS или болезнь Бехчета
- Реакции на некоторые лекарства
- Кожные заболевания, аллергия или раздражители, такие как склероз лишайников, контактный дерматит или раздражители, вызывающие удаление волос
Симптомы и типы
Симптомы могут включать:
- Группы волдырей или красных пятен на гениталиях или ягодицах
- Одиночная глубокая болезненная язва
- Язвы, которые легко кровоточат при контакте
- Гриппоподобные симптомы, включая жар, головную боль, боль в горле, рвоту, диарею, кашель или утомляемость
- Сыпь на ладонях и подошвах стоп
Диагностика и тесты
Диагностика начинается с тщательного изучения истории болезни и физического осмотра, включая область гениталий.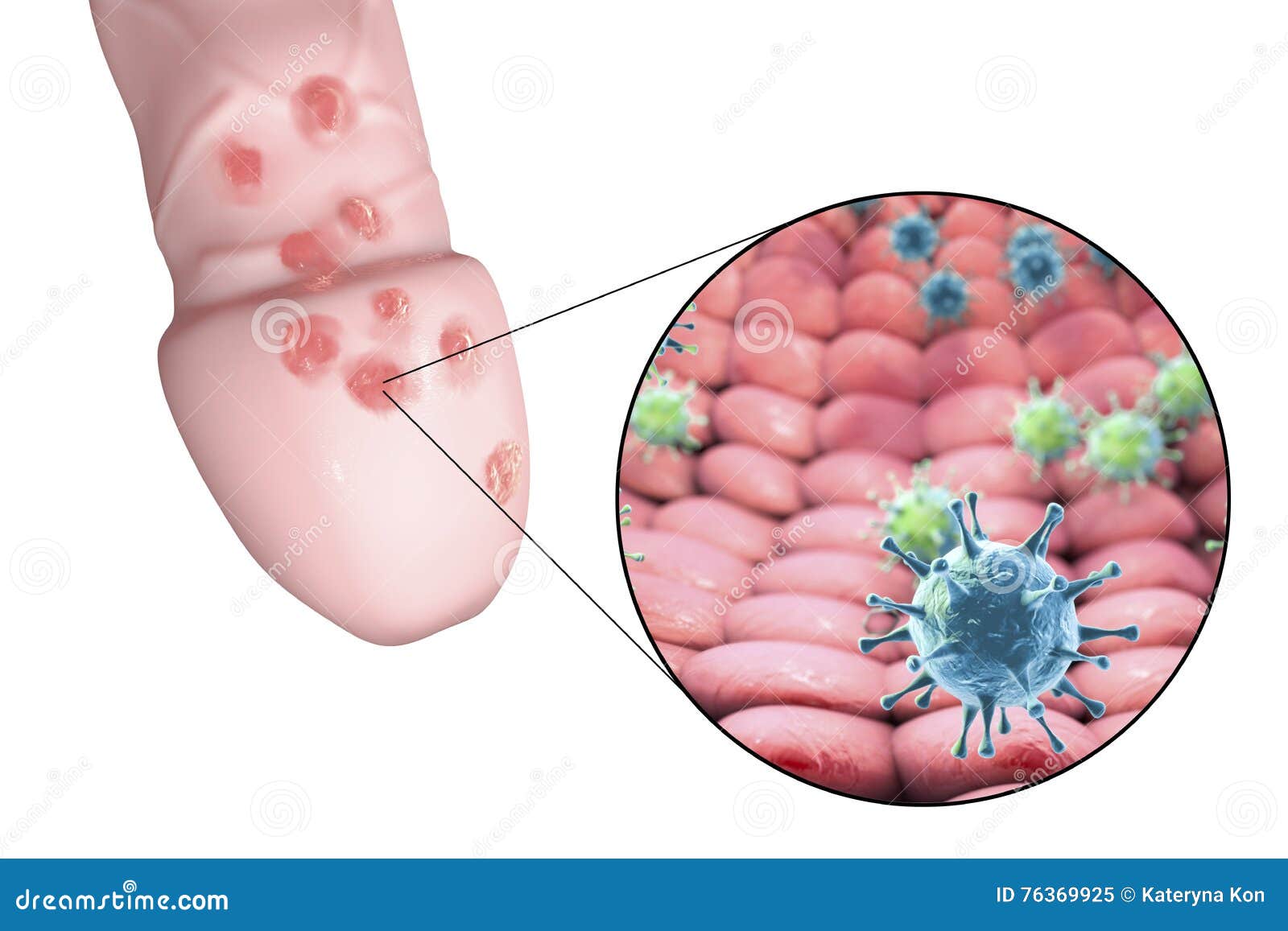
Дополнительное тестирование может включать:
- Гинекологический осмотр и мазок Папаниколау
- Анализ крови
- Тестирование на стрептококковые инфекции и другие инфекции, включая инфекции, передаваемые половым путем (ИППП)
- Биопсия — образец взят из язвы и исследуется под микроскопом
- Общий анализ мочи и тест на беременность (для сексуально активных молодых женщин)
Лечение и уход
Лечение зависит от конкретного пациента и ее симптомов.Лечение обычно направлено на облегчение боли и предотвращение рубцевания.
Стратегии лечения включают:
- Теплые ванны
- Мази и стероидные кремы для местного применения
- Безрецептурные обезболивающие
- Антибиотики или другие лекарства
- Избегайте раздражителей в области
Сыпь и язвы во влагалище | Детская больница CS Mott
Обзор темы
Сыпь в области влагалища (вульвы) может быть вызвана раздражением кожи от многих источников, например, трением одежды о кожу. Сыпь, которая возникает без других симптомов, обычно незначительна и часто проходит после лечения в домашних условиях.
Сыпь, которая возникает без других симптомов, обычно незначительна и часто проходит после лечения в домашних условиях.
Контактный дерматит
Распространенной причиной сыпи является контакт с веществом, вызывающим раздражение или аллергическую реакцию (контактный дерматит). Мыло, моющие средства, шампуни, духи или лосьоны могут вызвать контактный дерматит. Часто сыпь от контактного дерматита очень зудящая, но редко бывает серьезной. Смена мыла или моющего средства может быть всем, что вам нужно сделать, чтобы предотвратить этот тип сыпи.
Другие высыпания во влагалище
К другим состояниям, которые могут вызвать сыпь во влагалище, относятся:
- Чесотка, кожный зуд, вызываемый крошечными клещами, которые зарываются во внешние слои кожи.
- Лобковые вши — мелкие насекомые, которые питаются людьми и выживают, питаясь кровью.
- Грибковая инфекция (кожный кандидоз), которая может вызывать сыпь на влажных складках кожи в области влагалища.

- Псориаз, при котором появляются красные или белые пятна, покрытые серебристой шелушащейся кожей.Пятна чаще всего встречаются на коленях, локтях, волосистой части головы, копчике и спине, но могут появляться где угодно на теле (включая ногти, ладони и подошвы ног).
Язвы, волдыри или уплотнения в области влагалища
Состояния, которые могут вызвать появление язв, волдырей или уплотнений, включают:
- Генитальный герпес. Генитальный герпес — это вирусная инфекция, которая вызывает волдыри и язвы на коже во влагалище.
- Остроконечные кондиломы. Остроконечные кондиломы — это инфекция, передающаяся половым путем (ИППП).Они вызываются различными типами вируса папилломы человека (ВПЧ).
- Киста бартолиновой железы. Бартолиновые железы — это две маленькие железы, расположенные по бокам от входа во влагалище. Эти железы вырабатывают жидкости, которые смазывают вход во влагалище. Если отверстие в одной из желез блокируется, внутри железы может накапливаться жидкость, вызывая безболезненное образование, называемое кистой бартолиновой железы.
 Бартолиновые кисты обычно не нуждаются в лечении, но иногда может потребоваться хирургическое вмешательство для их дренирования. В некоторых случаях одна из желез может инфицироваться, вызывая абсцесс, который может потребоваться дренировать.
Бартолиновые кисты обычно не нуждаются в лечении, но иногда может потребоваться хирургическое вмешательство для их дренирования. В некоторых случаях одна из желез может инфицироваться, вызывая абсцесс, который может потребоваться дренировать. - Инфекции, передаваемые половым путем (ИППП). Язвы, волдыри или язвы, особенно в области паха или влагалища, могут быть первым симптомом нескольких различных ИППП.
- Инфицированный стержень волоса (фолликулит). Красный нежный комок может образоваться, когда кожные бактерии вызывают инфекцию у основания стержня волоса.
Кредиты
По состоянию на: 26 июня 2019 г.
Автор: Healthwise Staff
Медицинский обзор: Уильям Х.Блахд младший, доктор медицины, FACEP — неотложная медицина
Адам Хусни, доктор медицины — семейная медицина
Кэтлин Ромито, доктор медицины — семейная медицина
По состоянию на: 26 июня 2019 г.
Автор: Здоровый персонал
Медицинский обзор: Уильям Х. Блахд младший, доктор медицины, FACEP — неотложная медицина и Адам Хусни, доктор медицины — семейная медицина и Кэтлин Ромито, доктор медицины — семейная медицина
6 причин, по которым ваше влагалище болит после секса и что с этим делать
Как почувствовать себя лучше сейчас: Абдур-Рахман говорит, что лучше всего вам будет теплая ванна, грелка или безрецептурное обезболивающее (например, Мотрин или Ибупрофен).Все эти вещества обладают противовоспалительным действием, которое может частично облегчить боль. В дополнение к этому, просто дайте ему время. не должно длиться слишком долго, пройдет, чтобы боль утихла, и если этого не произойдет, поговорите со своим врачом.
Как предотвратить боль в будущем: Прелюдия — отличный первый шаг. По словам Абдур-Рахмана, во время прелюдии влагалище расширяется (становится больше, длиннее и шире), что обеспечивает более глубокое и комфортное проникновение. Прелюдия также увеличивает смазку, что немного облегчает проникновение.Также поможет добавление смазки по мере необходимости.
Прелюдия также увеличивает смазку, что немного облегчает проникновение.Также поможет добавление смазки по мере необходимости.
Исходя из этого, вы должны хорошо продумать свое позиционирование. Абдур-Рахман говорит, что любая позиция, позволяющая владельцу влагалища контролировать проникновение, является безопасной ставкой. Подумайте: вы на высоте. Избегайте позы, которые увеличивают проникновение — например, собачий стиль или что-то еще, где ноги владельца влагалища находятся в воздухе. Эти положения с большей вероятностью приведут к воспалению влагалища.
Наконец, не торопитесь. Будьте медлительны и нежны и сообщайте партнеру о любом дискомфорте, который вы испытываете.А если вы используете фаллоимитатор, уменьшите размер.
3. Ваш секс был очень грубым или быстрым.
Трение может быть большим! Часто бывает! Но слишком большое трение определенно может вызвать боль во влагалище после секса, скорее всего, из-за недостатка смазки.
Как сейчас почувствовать себя лучше: Если ваша вульва (или отверстие во влагалище) действительно болит или опухло после секса, Абдур-Рахман говорит, что вы можете попробовать положить один или два кубика льда в толстую мочалку или в пластик. мешок и положите его на нижнее белье на 10-15 минут.Не кладите лед внутрь влагалища — это только еще больше его раздражает. Опять же, дайте ему время и поговорите со своим врачом, если через несколько дней у вас все еще болит влагалище.
мешок и положите его на нижнее белье на 10-15 минут.Не кладите лед внутрь влагалища — это только еще больше его раздражает. Опять же, дайте ему время и поговорите со своим врачом, если через несколько дней у вас все еще болит влагалище.
Как предотвратить боль в будущем: Примите все возможные меры для обеспечения адекватной смазки. Прелюдия — отличный способ дать влагалище разогреться, и смазка тоже помогает. Также важно действовать медленно — по крайней мере, сначала. Начните осторожно и медленно, а затем переходите к более грубому и быстрому сексу (если вы этим занимаетесь).
4. Вы чувствительны к латексу.
Некоторые люди имеют аллергию (или чувствительны) к латексу. «Если вы один из этих людей и используете латексные презервативы, вы можете в конечном итоге раздражать свое влагалище», — говорит Мириам Грин, доктор медицины, акушер в NYU Langone Health.
Как почувствовать себя лучше сейчас: Поместите пакет со льдом вне нижнего белья, чтобы успокоить вульву на 10–15 минут, и это лучше всего, а также дайте ему время.
Как предотвратить боль в будущем: Поговорите со своим гинекологом, чтобы подтвердить свое подозрение, что у вас аллергия или чувствительность к латексу (и что больше ничего не происходит).Если да, то в будущем избегайте латексных презервативов. Это не означает полного отказа от презервативов — существует множество альтернатив, таких как полиуретановые презервативы, которые вы все еще можете использовать для предотвращения болезней и беременности.
Краткое примечание: хотя полиуретановые презервативы не являются латексными и помогают предотвратить как болезни, так и беременность, по данным Центров по контролю и профилактике заболеваний (CDC), они имеют более высокий процент соскальзывания и разрыва, чем латексные презервативы. Женский презерватив также не содержит латекса, но он немного менее эффективен для предотвращения беременности, чем презервативы из латекса.Вы можете вместе со своим гинекологом найти то, что подходит и вам, и вашему партнеру.
5.

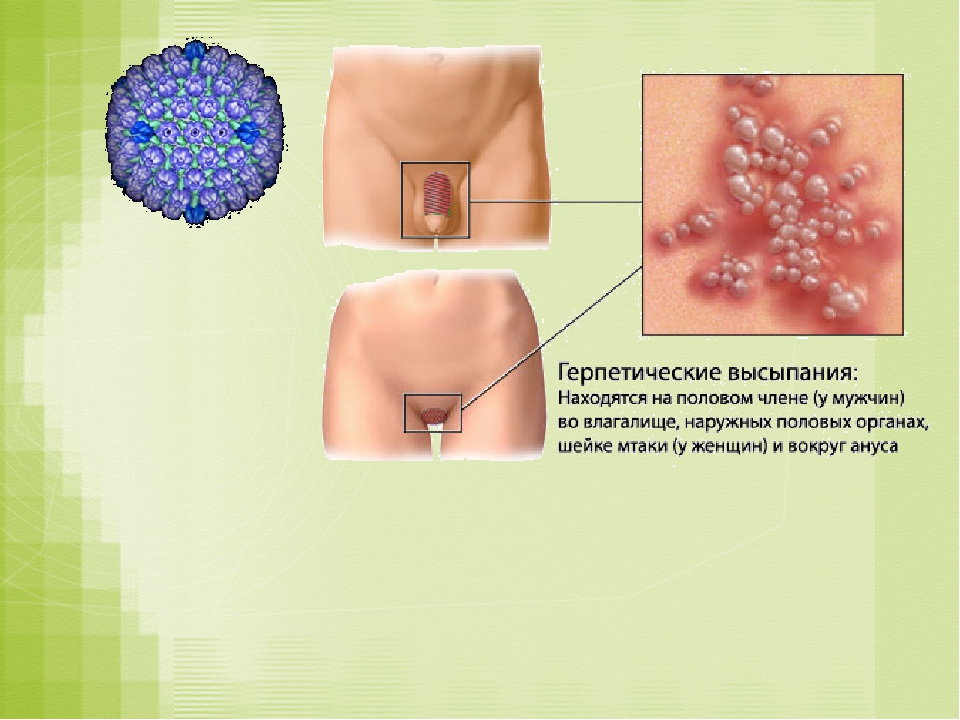


 У нас на работе жила бездомная собака средних размеров. Её укусила собака алабай, прямо в шею, прокусила трахею. Увезли в ветклинику, сказали, что укус сильный, но пока собака слабая, операцию делать нельзя. Ставили ей капельницы и антибиотики. Подождали дня четыре и сделали операцию, оказалось, что трахея полностью оторвана, сказали сшили по частям, где можно было. Но за эти дни у неё пошло гниение, дышит плохо. Всё это прочистили, зашили.
Пить, есть ей нельзя, так как всё вытекает из шеи. Вчера привезли, гниение пока есть, вставили трубку через нос в пищевод. Вчера её попоили и покормили. Так встаёт иногда, прогуливаем её в ограде. Дышит тяжело, получается воздух выходит из шеи.
Собака вся уже измучилась, два наркоза, две операции. Мы уж спрашивали, что есть ли шансы у неё на жизнь? Ведь жалко, мучается и мы и она. Уж думали не легче усыпить. Врачи сказали, что шансы есть, но состояние тяжелое, критическое, но так как собака молодая, ей 2,5 года, должна выкарабкаться. Но всё зависит от её силы и здоровья.
У нас на работе жила бездомная собака средних размеров. Её укусила собака алабай, прямо в шею, прокусила трахею. Увезли в ветклинику, сказали, что укус сильный, но пока собака слабая, операцию делать нельзя. Ставили ей капельницы и антибиотики. Подождали дня четыре и сделали операцию, оказалось, что трахея полностью оторвана, сказали сшили по частям, где можно было. Но за эти дни у неё пошло гниение, дышит плохо. Всё это прочистили, зашили.
Пить, есть ей нельзя, так как всё вытекает из шеи. Вчера привезли, гниение пока есть, вставили трубку через нос в пищевод. Вчера её попоили и покормили. Так встаёт иногда, прогуливаем её в ограде. Дышит тяжело, получается воздух выходит из шеи.
Собака вся уже измучилась, два наркоза, две операции. Мы уж спрашивали, что есть ли шансы у неё на жизнь? Ведь жалко, мучается и мы и она. Уж думали не легче усыпить. Врачи сказали, что шансы есть, но состояние тяжелое, критическое, но так как собака молодая, ей 2,5 года, должна выкарабкаться. Но всё зависит от её силы и здоровья. Каждый день ставят капельницы. Прописали средство Эссенциале. Дорогое, проставляют ей. Еще сказали, что кожа на животе и глаза пожелтели. Возможно проблемы с печенью. Хотят брать анализы и проверять.
Подскажите, пожалуйста, как вообще с таким здоровьем может в дальнейшем собака выжить? Есть ли шансы?
Просто уж некоторые говорят, что врачи там деньги просто сдирают и всё. И мы не можем не бросить, не усыпить её. Жалко, десять тысяч потратили и надеемся на её выздоровление. Будем конечно и дальше лечить. Посоветуйте, есть ли шанс у неё с такими повреждениями?
Каждый день ставят капельницы. Прописали средство Эссенциале. Дорогое, проставляют ей. Еще сказали, что кожа на животе и глаза пожелтели. Возможно проблемы с печенью. Хотят брать анализы и проверять.
Подскажите, пожалуйста, как вообще с таким здоровьем может в дальнейшем собака выжить? Есть ли шансы?
Просто уж некоторые говорят, что врачи там деньги просто сдирают и всё. И мы не можем не бросить, не усыпить её. Жалко, десять тысяч потратили и надеемся на её выздоровление. Будем конечно и дальше лечить. Посоветуйте, есть ли шанс у неё с такими повреждениями? Насколько возможно понять по вашему описанию, шансы для выздоровления есть. У молодого животного, как правило шансов больше. К сожалению, стоимость лечения часто зависит от применяемых препаратов, большинство препаратов импортного производства, их стоимость высока. Любая интенсивная терапия обходится дорого. И ничего невозможно с этим поделать. Желаем вам терпения и скорейшего восстановления.
Насколько возможно понять по вашему описанию, шансы для выздоровления есть. У молодого животного, как правило шансов больше. К сожалению, стоимость лечения часто зависит от применяемых препаратов, большинство препаратов импортного производства, их стоимость высока. Любая интенсивная терапия обходится дорого. И ничего невозможно с этим поделать. Желаем вам терпения и скорейшего восстановления. Их наличие изменяет цвет и консистенцию кожи;
Их наличие изменяет цвет и консистенцию кожи;
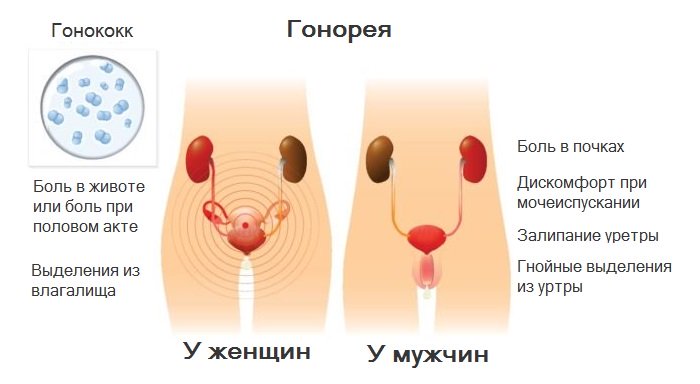






 Бартолиновые кисты обычно не нуждаются в лечении, но иногда может потребоваться хирургическое вмешательство для их дренирования. В некоторых случаях одна из желез может инфицироваться, вызывая абсцесс, который может потребоваться дренировать.
Бартолиновые кисты обычно не нуждаются в лечении, но иногда может потребоваться хирургическое вмешательство для их дренирования. В некоторых случаях одна из желез может инфицироваться, вызывая абсцесс, который может потребоваться дренировать.