Все виды гайморита и варианты их лечения
Эффективность лечения напрямую зависит от правильной диагностики вида гайморита. Причины и виды заболевания могут быть настолько разные, что и способы лечения могут отличаться принципиально.
Существует довольно много разновидностей гайморитов. Симптомы этой болезни очень часто принимаются за обычный насморк или аллергию. В этом и заключается вся опасность и коварство заболевания. Именно по этой причине количество людей, заболевших этим недугом растет. По незнанию пациенты обращаются за квалифицированной помощью уже в запущенных случаях, когда недуг принимает хроническую форму или дает осложнения.
Чтобы этого не случилось, необходимо знать виды гайморита, симптомы, и иметь представление о лечении этого заболевания. Именно с этой целью в данной статье будут рассмотрены разновидности заболевания и их лечение.
Более подробно узнать о том, что такое гайморит и как его лечить Вы сможете в статьях «Гайморит: симптомы, признаки и причины
Важно понимать, что эта статья носит ознакомительный характер и не является пособием для самолечения. Лечить гайморит должен специалист, и, чем раньше начато лечение, тем больше шансов избавится от этой болезни навсегда.
Автор статьи: врач Патрушева Е.В.
Оглавление
- Классификация видов гайморита
- Острый
- Рецидивирующий
- Хронический
- Вирусный
- Бактериальный
- Грибковый
- Травматический
- Аллергический
- Ятрогенный
- Перфоративный
- Эндогенный
- Одонтогенный
- Отогенный
- Вазомоторный
- Экссудативный или катаральный
виды, лечение исходя из симптомов.
Симптомы при хронических гайморитах считаются субъективными и во многом зависят от формы приобретенного гайморита. Длительный насморк одно- или двусторонний — одна из основных жалоб при экссудативных формах. От формы гайморита зависит характер выделений (водянистые выделения, слизь, гной). Если выделения гнойного характера (гнойный гайморит), то присутствует неприятный запах; Если подобные выделения при этом скудные, то ощущение этого неприятного запаха является единственным симптомом заболевания. В остальных случаях отделяемое слизистого характера, тягучее (катаральная форма).
Экссудат водянистого характера при серозной форме. Затрудненное носовое дыхание присутствует как при экссудативных, так и продуктивных и смешанных формах.
Обильные выделения слизистой или слизисто-гнойной мокроты в течение дня, отхаркивание, особая сухость глотки, нередко рвотные позывы возможны при плохом или затрудненном оттоке секрета из пазухи кпереди вследствие наличия полипов или гипертрофии средней раковины переднего конца. При хронических формах заболевания боли не на столько интенсивны, как при острых процессах. Головные боли могут вовсе отсутствовать; при стойкой заложенности носа они принимают неопределенный характер, но также локализация может быть на стороне поражений — в виске или глазнице, в области челюстной пазухи, еще реже в области лба — или принимать характер невралгий тройничного нерва.
При хронических формах заболевания боли не на столько интенсивны, как при острых процессах. Головные боли могут вовсе отсутствовать; при стойкой заложенности носа они принимают неопределенный характер, но также локализация может быть на стороне поражений — в виске или глазнице, в области челюстной пазухи, еще реже в области лба — или принимать характер невралгий тройничного нерва.
При хроническом течении воспаления встречаются жалобы на быструю утомляемость, ослабление памяти, особенно при умственных нагрузках на работе. Что касается обоняния, оно может быть ослаблено и отсутствовать вовсе. При объективной оценке симптомов отмечается отечность век и щеки. Наблюдается соответствующая риноскопическая картина.
Если болезнь протекает в легкой степени, лечение может быть консервативным. Оно включает в себя промывание после прокола верхнечелюстной пазухи со стороны нижнего носового хода и введения в пазуху растворов антибактериальных препаратов, антисептиков, антигистаминных и противогрибковых препаратов в сочетании с диадинамическим током или УВЧ-терапией. После хирургического вмешательства основным принципом при гайморите — создать постоянное широкое сообщение полости носа с верхнечелюстной пазухой. Осуществить это возможно внутриносовым или вненосовым способом.
После хирургического вмешательства основным принципом при гайморите — создать постоянное широкое сообщение полости носа с верхнечелюстной пазухой. Осуществить это возможно внутриносовым или вненосовым способом.
При отечно-катаральных формах в основе рецидирования после операций может наблюдаться аллергическое начало в их развитии. После проведения операции на щеку поверх повязки кладут лед для уменьшения отека щеки на 1-2 дня с перерывами через 1/2-1 час.
Назначают применение щадящей гайморотомией у пациентов с перфоративным одонтогенным гайморитом с последующим введением гидрогелей регенкура с диоксидином.
В течение 2-3 дней после операции пациенту назначают негорячую и жидкую пищу. При хроническом гайморите подобная радикальная операция в большинстве случаев приводит к выздоровлению других пазух. В основе этой операции — обнажение костнолицевой стенки вследствие отслоения мягких тканей, через которую происходит проникновение в пазуху. Под верхней губой после разреза слизистой оболочки десен проводят отслоение. Сразу удаляют патологически измененные слизистые оболочки и гной. За счет удаления части внутренней стенки на уровне нижнего носового хода устанавливается постоянное соустье с полостью носа. Посредством него вводят необходимые лекарственные препараты.
Сразу удаляют патологически измененные слизистые оболочки и гной. За счет удаления части внутренней стенки на уровне нижнего носового хода устанавливается постоянное соустье с полостью носа. Посредством него вводят необходимые лекарственные препараты.
Хронические гаймороэтмоидиты могут протекать с преобладанием аллергических и воспалительных изменений. При проведении комплексного лечения учитывается наличие инфекционного или аллергического агента.
Воспаление гайморовых пазух (гайморит): причины, симптомы, лечение
Часто встречающейся патологией дыхательной системы является воспалительное поражение гайморовых пазух, которое опасно своими осложнениями.
Чтобы вовремя распознать и эффективно побороть заболевание, необходимо более подробно ознакомиться с его причинами появления, расположением жидкости при воспалительном процессе, основными симптомами и методами лечения.
Воспаление гайморовых пазух (гайморит) – что это за заболевание
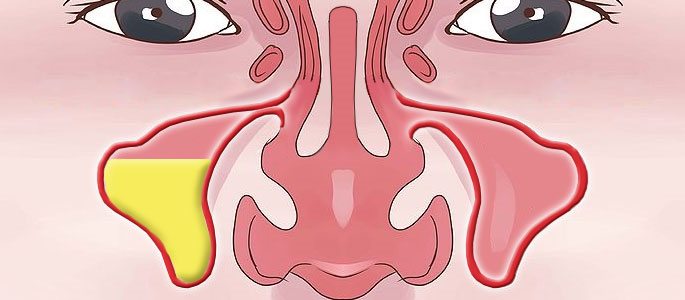
Гайморит – воспаление гайморовых пазух носа, сопровождающееся выделением слизи и гноя, затрудняющим дыхание.
Гайморовы пазухи находятся в носовой полости, их еще называют челюстными либо верхнечелюстными. Для большего понимания, нужно представить емкость, флакон с объемом 10 мл заполненный воздухом, где основание – внешняя стенка полости носа, а верхняя часть – скуловой отросток челюсти.
Что такое гайморит
Вот это и будет максиллярной пазухой, которая посредством небольшого отверстия, расположенного у основания глазницы, соединяется со средним носовым ходом. Именно не замкнутость пространства становится главной причиной развития воспалительных процессов, учитывая тонкость нижней стенки максиллярной пазухи.
Внимание! Поскольку гайморовы полости граничат и с глазницей, и с зубной дугой, то в случае их поражения могут возникать менингит, глазные и зубные заболевания.
Итак, гайморитом называется воспалительное заболевание гайморовых пазух носа, сопровождающееся выделением слизисто-гнойного секрета из носовых ходов, затрудненного дыхания, повышения температуры тела, головными болями, светобоязнью. На рентгеновском снимке жидкость (патологический секрет) видна, как молоко в стакане с четким видимым уровнем.
На рентгеновском снимке жидкость (патологический секрет) видна, как молоко в стакане с четким видимым уровнем.
Как выглядит гайморит на снимке
Причины
Воспалительный процесс в гайморовых пазухах возникает как следствие:
Появления наростов (аденоиды, полипы), которые не позволяют нормально дышать. Скопившаяся в пазухах слизь создает благоприятную среду для жизнедеятельности болезнетворных микроорганизмов, что приводит к воспалительным процессам.
В большинстве случаев детям с пониженным иммунитетом предписывают удаление таких наростов. Здесь важно отличать аденоиды от миндалин, которые наоборот являются одним из составляющих всей иммунной системы и необходимы для защиты организма от патогенных микроорганизмов. Взрослые реже страдают аденоидами, чем дети.
Развившегося осложнения или проявившихся побочных явлений при заболеваниях органов дыхания (грипп, тонзиллит, ангина, ринит и др.).
Стоматологических проблем. Часто поражение гайморовых пазух наблюдается при разрушении верхних коренных зубов, провоцируя появление воспалительных очагов в мягких тканях. В таких ситуациях отоларинголог направляет пациента на консультацию к стоматологу для подтверждения или опровержения поставленного диагноза.
Часто поражение гайморовых пазух наблюдается при разрушении верхних коренных зубов, провоцируя появление воспалительных очагов в мягких тканях. В таких ситуациях отоларинголог направляет пациента на консультацию к стоматологу для подтверждения или опровержения поставленного диагноза.
Если не предпринимать никаких мер по устранению воспаления гайморовых пазух, то при малейшем ослаблении иммунных сил развивается гниение тканей, представляющее опасность для организма.
Искривления носовой перегородки, которое может быть и приобретенным в случае травмирования, и врожденным. В результате чего происходит частое воспаление гайморовых пазух и применять медикаментозный способ лечения здесь не имеет никакого смысла. Наиболее оптимальный вариант – хирургическое вмешательство, способствующее освобождению носовых проходов и нормализации дыхательной функции организма.
Чрезмерного использования сосудосуживающих препаратов. Большинство лиц, у которых часто возникает заложенность носа, не обращаются к квалифицированным специалистам, а пытаются решить проблему самостоятельно. Эти медикаментозные средства лишь временное решение проблемы гайморовых пазух, дыхание восстанавливается только на пару часов. После чего, происходит пересыхание, отек слизистой и воспалительное поражение гайморовых пазух.
Эти медикаментозные средства лишь временное решение проблемы гайморовых пазух, дыхание восстанавливается только на пару часов. После чего, происходит пересыхание, отек слизистой и воспалительное поражение гайморовых пазух.
Видео о причинах появления гайморита:
Симптомы
Признаки заболевания у каждого человека могут проявляться по-разному, все зависит от особенностей организма. И немаловажным фактором является форма болезни, если это острое воспаление гайморовых пазух, то симптоматика будет ярко выраженной, если же это хроническое, то видимых проявлений может и не быть.
Внешние проявления
Среди основных признаков воспалительного поражения гайморовых пазух, которые дают основания утверждать о его наличии, выделяют:
- затрудненное дыхание;
- ощущение заложенности носа;
- головные боли;
- зеленовато-желтые выделения;
- быстрая усталость;
- общее недомогание;
- высокая температура тела;
- слезоточивость;
- боли в глазах;
- полная утрата обоняния;
- отек лица;
- болезненность при надавливании на зону вокруг глаз.

Если имеется хотя бы один из вышеперечисленных симптомов, рекомендуется записаться на прием к отоларингологу для прохождения соответствующего обследования. Только доктор сможет поставить точный диагноз и назначить правильное лечение.
Важно! При затягивании патологии в гайморовых пазухах накапливается гной, поражающий мягкие ткани, костно-хрящевые, что ведет к развитию отита и других заболеваний, ухудшающих слух, обоняние, зрение.
Формы
| Название формы | Описание |
| Острая | Характеризуется продолжительностью воспалительного процесса, выделением гнойного секрета из носовых проходов, наличием неприятного запаха, припухлостью щек и высокой температурой. Причиной его появления является вирусное заболевание, такое как ринит грипп, коклюш, корь, а также аллергическая реакция, травмирование, хирургические манипуляции. Симптоматика сильно выражена.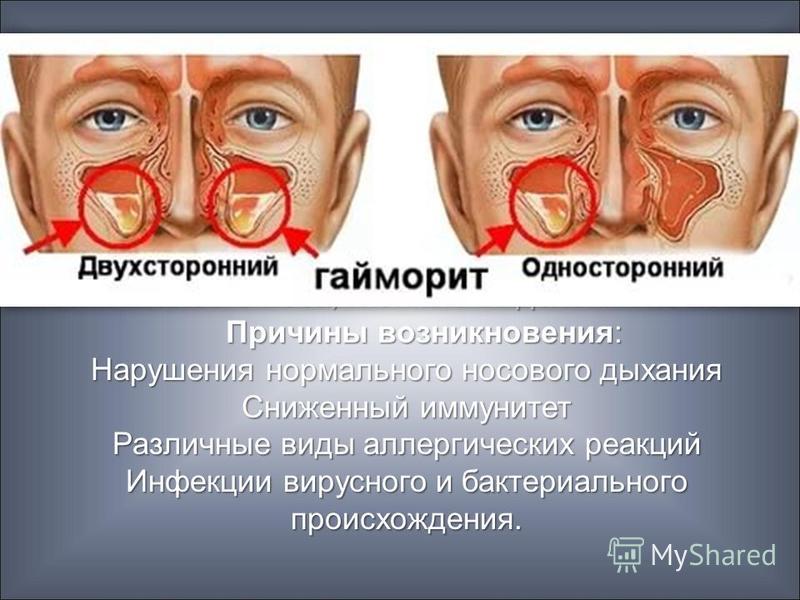 Лечение занимает 3-4 недели. Лечение занимает 3-4 недели. |
| Хроническая | Заболевание отличается достаточно длительным и вялым течением, при котором фазы обострения и ремиссии поочередно меняются. Сопутствующими симптомами выступают частые головные боли, недомогания, заложенный нос, другие проявления, с учетом запущенности патологического процесса. Воспалительному поражению подвергается верхнечелюстная пазуха. |
| Катаральная | Патологическое состояние развивается на фоне острых инфекционных заболеваний в холодную пору года, аллергии. Оно сопровождается отечностью слизистой, но без выделения гнойного секрета из носа. Еще такое состояние называется отечное или отечно-катаральное. |
| Гнойная | Выделяется острым или хроническим бактериальным воспалением слизистой оболочки гайморовых полостей носа. При отсутствии должного лечения опасности подвергаются рядом расположенные жизненно важные органы, в частности, глаза, мозг, вестибулярный аппарат. |
| Полипозная | Данную форму еще называют пролиферирующим синуситом верхнечелюстных пазух. Патология возникает в околоносовых полостях и имеет воспалительно-инфекционную или аллергическую природу. В результате происходит аномальное разрастание соединительной ткани гайморовых пазух, при котором активизируется рост наростов на слизистой оболочке – полипов. Патология возникает в околоносовых полостях и имеет воспалительно-инфекционную или аллергическую природу. В результате происходит аномальное разрастание соединительной ткани гайморовых пазух, при котором активизируется рост наростов на слизистой оболочке – полипов. |
| Левосторонний, правосторонний и двусторонний | Поражаться при гайморите могут обе стороны (двустороннее воспаление), что очень редко, правая или левая сторона, тогда речь идет о левостороннем или правостороннем форме болезни. |
ЛОР об остром и хроническом гайморите:
Диагностика
При первых признаках гайморита необходимо обратиться к отоларингологу – практикующему специалисту, который занимается диагностикой и лечением расстройств функций ЛОР – органов.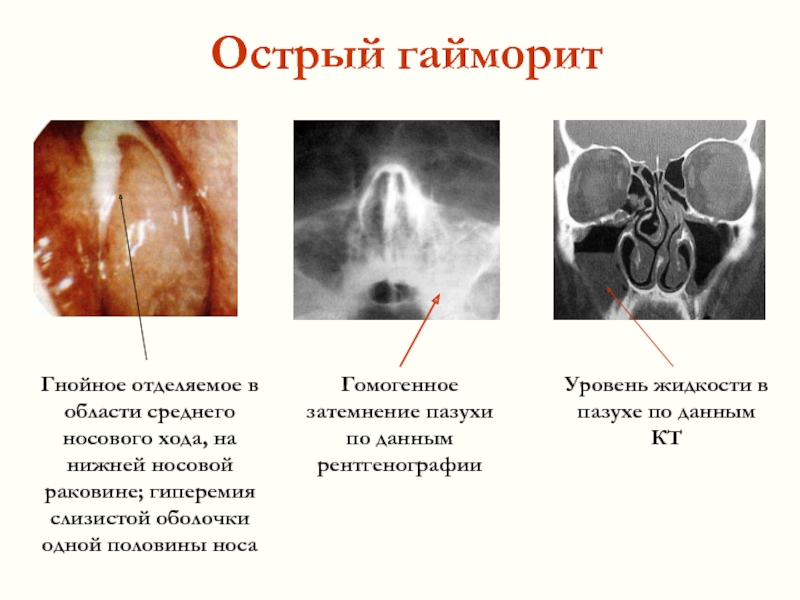
Чтобы установить диагноз при гнойном и катаральном синусите, доктор расспрашивает больного на предмет всевозможных проявлений болезни, осматривает полость носа, направляет на рентгенографическое исследование гайморовых пустот. Скопившийся гной в лобных и гайморовых пазухах на снимке просматривается, как уровень жидкости. В данном случае точный диагноз устанавливается очень просто.
Сложности с определением гайморита возникают при хронической его форме, когда требуется проведение компьютерной томографии околоносовых пазух для выявления инородного тела, полипозного очага и прочих изменений.
Справка! Если положительный результат после применения терапевтического лечения отсутствует, то операция неизбежна.
Видео о диагностике и лечении гайморита:
Лечение
Для снятия воспалительного процесса в околоносовых пазухах и значительного улучшения состояния больного применяются разные способы, выбор которых основывается на запущенности заболевания и индивидуальных особенностей организма.
Хирургическое
Гнойный гайморит: симптомы и лечение
При гнойном гайморите, склонным к хроническому течению, в гайморовых пазухах скапливается большое количество гноя, который сложно выводится консервативными методами. Лечение гнойного гайморита начинается со сбора данных анамнеза, ведь врачу нужно понять, в чем специфика и этиология воспалительного процесса.
Клиническая картина
Болезнь развивается стихийно. Острый гнойный гайморит начинается со скачка температуры, и пациенту требуется идти на больничный. В его организме нарастает воспалительный процесс, при котором в околоносовых пазухах формируется и скапливается в большом количестве экссудат. По консистенции это гной, который имеет неприятный запах, вязкий по своей структуре, с «зеленцой».
Причиной такого жидкого образования является бактериальная флора, повышенная активность которой сосредоточена в верхних дыхательных путях, гайморовых пазухах. Если не уничтожить инфекцию при помощи антибиотиков и антисептиков, болезнь и дальше будет развиваться, а в один из дней станет хроническим диагнозом и вечным спутником пациента.
Пациент должен понимать, что гайморит, особенно гнойный, требуется своевременно лечить. Его опасность заключается в последствиях, которые для состояния здоровья могут оказаться необратимыми. Например, к гайморовым пазухам приближен головной мозг, поэтому распространение гноя в мозговые оболочки может закончиться летальным исходом. Также рядом с очагом патологии находятся глаза, вестибулярный аппарат. Не стоит искушать судьбу, тем более устраивать сомнительные эксперименты по средствам поверхностного самолечения.
Причины патологии
Прежде чем назначить эффективное лечение, необходимо определить причины патологического процесса. Если этого не сделать, то патогенный фактор дальше будет мешать нормальной жизни пациента, и он не сможет быстро выздороветь. Очевидно, болезнь вызвана повышенной активностью микробов, которые проникают в носовые проходы и гайморовы пазухи. Это может быть стафилококк, стрептококк, другие простейшие.
Гайморит гнойной формы является осложнением простуды или ОРВИ, а предшествуют первому рецидиву провоцирующие факторы в еще ослабленном болезнью организме.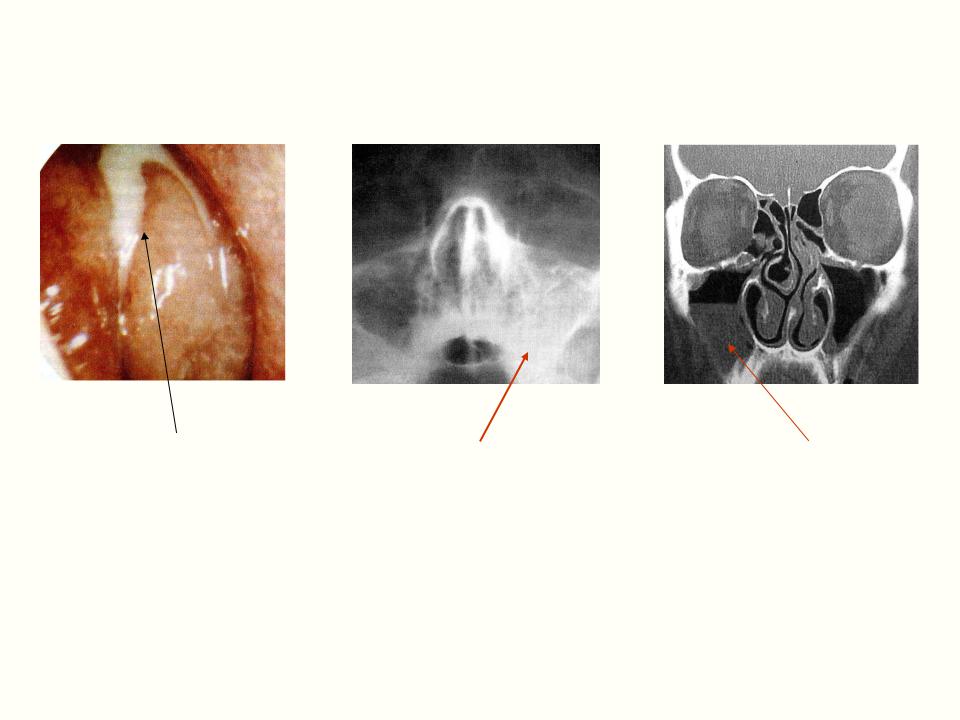 Среди таковых можно выделить:
Среди таковых можно выделить:
- Аллергический ринит, не пролеченный длительное время.
- Анатомические особенности носа, например врожденное или приобретенное искривление носовой перегородки.
- Инфицирование микробами при прогрессирующем рините.
- Периодонтит, глубокий кариес, другие болезни зубов.
- Аденоиды, полипы, прочие новообразования в носовых проходах;
- Ослабление защитных функций слизистой оболочки носа.
- Длительное переохлаждение организма.
Гайморит может быть односторонний или двусторонний, причем во второй клинической картине для облегчения носового дыхания недостаточно определения и устранения патогенного фактора, также требуется пункция – прокол очага патологии с дальнейшим выведением гнойный масс. Если врачу удается определить причину заболевания клиническим путем, это значит, что шансы пациента на скорое выздоровление увеличиваются вдвойне.
Симптомы и признаки заболевания
При гайморите сложно не заметить перемены в общем самочувствии. Дело в том, что у пациента практически мгновенно нарушается носовое дыхание, появляется неприятный привкус во рту и общая слабость. Болезнь можно не заметить, если до рецидива пациент длительное время лечил неприятные симптомы ОРВИ. Это опасно, поскольку гной при гайморите только скапливается.
Дело в том, что у пациента практически мгновенно нарушается носовое дыхание, появляется неприятный привкус во рту и общая слабость. Болезнь можно не заметить, если до рецидива пациент длительное время лечил неприятные симптомы ОРВИ. Это опасно, поскольку гной при гайморите только скапливается.
Инкубационный период краткосрочный, а симптоматика напоминает об опасном инфицировании уже на вторые сутки. Пациент пребывает в состоянии горячки, ему сложно собрать мысли, еще сложнее передвигаться даже по замкнутому пространству. Другие признаки гнойного гайморита подробно изложены ниже, не должны оставить равнодушным ни одного потенциального пациента. Итак:
- У пациента может повыситься температура тела до отметки 39 градусов. В это время он ведет себя пассивно, присутствует общая слабость, низкая концентрация внимания, лихорадка, озноб.
- В местах, где в большом количестве скопился гной, преобладает чувство боли, распирания. Пациенту неприятно притронуться к гайморовым пазухам, которым с внешней стороны также свойственна гиперемия кожных покровов.

- Повышенная отечность лица, носа, появление припухлости под глазами – это те признаки заболевания, которые при отсутствии лечения могут изменить внешность пациента вплоть до неузнаваемости. Со временем дополняются болезненностью проблемных зон.
- Если гайморит односторонний, носовое дыхание нарушено наполовину. При двустороннем поражении оно вовсе отсутствует, и пациенту приходится дышать ртом. В последнем случае все чаще и чаще возникает головокружение, прогрессирует кислородное голодание.
- Хронический гнойный гайморит имеет ослабленную, но устойчивую симптоматику. Вместо боли гайморовых пазух пациент испытывает лишь дискомфорт, а консервативное лечение несколько затруднено.
Если стремительно развивается такое заболевание, дискомфорт преобладает во всем организме. Пациент в острой стадии не может даже на улицу выйти, ему приходится принимать сильнодействующие препараты. Не исключена антибактериальная терапия строго по медицинским показаниям.
Диагностика заболевания
При гнойном гайморите необходимо полное обследование верхних дыхательных путей, включая клинические и лабораторные методы. Врач начинает диагностику с визуального осмотра клинического больного и сбора данных анамнеза. Дальнейшие рекомендации специалиста для постановки окончательного диагноза представлены ниже:
Врач начинает диагностику с визуального осмотра клинического больного и сбора данных анамнеза. Дальнейшие рекомендации специалиста для постановки окончательного диагноза представлены ниже:
- УЗИ, рентгеноскопия околоносовых пазух для определения очага патологии, его локализации, границ и состава гноя.
- Общий анализ крови, мочи для выявления воспалительного процесса, что особенно актуально при скрытой форме заболевания.
Только после этих обязательных мероприятий можно получить ответ на самый главный вопрос, как лечить гнойный гайморит, как добиться полного выздоровления. Подход к проблеме комплексный, на начальной и средней стадии болезнь поддается грамотно подобранному консервативному лечению.
Эффективная терапия
Изучив симптомы и лечение гнойного гайморита, пациент точно знает, как дальше ему действовать. Сколько продлится терапия – решает отоларинголог, который на несколько дней прописывает антибиотические и антисептические средства. Список медикаментов подбирается индивидуально, но, в целом, комплекс терапевтических мероприятий имеет следующий вид:
- Антибиотики.
 Чаще всего это комбинация Амоксициллина и клавулановой кислоты для продуктивного истребления патогенной флоры, предотвращения абсцессов. Обратили на себя внимание такие антибиотические средства, как Флемоксин Солютаб, Аугментин, Амоксиклав.
Чаще всего это комбинация Амоксициллина и клавулановой кислоты для продуктивного истребления патогенной флоры, предотвращения абсцессов. Обратили на себя внимание такие антибиотические средства, как Флемоксин Солютаб, Аугментин, Амоксиклав. - Сосудосуживающие препараты. Это может быть Називин, Нафтизин, Ринозолин и прочие представители этой фармакологической группы строго по медицинским показаниям. Если антибиотики принимают через рот, то указанные капли наружно.
- Солевые растворы. Это могут быть покупные составы для лечения острого гнойного гайморита, но также не исключены народные средства. В первом случае известны медицинские препараты Аквалор, Хьюмер, Аквамарис и прочие.
- Антигистаминные средства. Снимают отечность, облегчают носовое дыхание. Врачи рекомендуют Тавегил, Л-цет, Долорен, Фенистил, Супрастин, средства альтернативной медицины с противоаллергенным эффектом.
- Промывание носа. Необходимо для отделения и быстрого выведения бактериальной флоры. Как вариант, это может быть солевой раствор или физраствор «Кукушка» для домашнего проведения процедуры.

- Иммуностимуляторы. Подавляют симптомы гнойного гайморита, сокращают процесс выздоровления ни на одни сутки. Лучший препарат в заданном направлении – Имудон, принимать по инструкции.
- Поливитаминные комплексы, которые разрешено принимать внутрь ни один день и даже ни один месяц.
Если придерживаться указанных рекомендаций, уже через несколько суток глобальный вопрос, как вылечить гнойный гайморит, будет полностью решен. Пациент же вновь испытает радость носового дыхания, перестанет жаловаться на хроническую бессонницу. Выходит, что все зависит от прилежности клинического больного и профессионализма отоларинголога.
Осложнения и профилактика
Каждый пациент должен знать, чем лечить простуду; иначе болезнь может модифицироваться в рецидивирующий гайморит. Чтобы этого не произошло, требуется позаботиться об элементарных правилах профилактики, доступных в домашней обстановке:
- Укреплять иммунитет в период сезонного авитаминоза.
- Вовремя лечить грипп, простуду, обычную заложенность носа.

- Фитотерапия. Необходима, чтобы высушивать и устранять вышедший гной.
Что касается осложнений, может так выйти, что произойдет инфицирование мозговых оболочек. Это те структуры, которые расположены вблизи гайморовых пазух, могут быть случайно вовлечены в прогрессирующий патологический процесс. Именно поэтому так важно своевременное лечение, причем желательно обойтись без прокола гайморовых пазух. В противном случае вышедший гной облегчит состояние, но травмированная слизистая подвержена вдвойне повторному инфицированию.
[Полный текст] Хронический клиновидный риносинусит: проблемы управления
Отделение отоларингологии хирургии головы и шеи, Медицинский факультет, Университет Чулалонгкорна и Мемориальная больница Кинга Чулалонгкорна, Бангкок, Таиланд
Резюме: Хронический сфеноидный риносинусит представляет собой спектр воспалительных заболеваний заболевания изолированной клиновидной пазухи, которые могут сохраняться в течение 12 недель. Это заболевание отличается от других типов риносинусита, поскольку клинические проявления включают головную боль, потерю зрения или диплопию, а у пациентов может быть заложенность носа или выделения из носа, а могут и не быть.Эндоскопическое исследование носа полезно, компьютерная томография обязательна. Заболевание требует всесторонних знаний и соответствующей техники визуализации для диагностики. Для лечения пациентов с хроническим клиновидным риносинуситом часто требуется хирургическое лечение с эндоскопической трансназальной сфеноидотомией. Поскольку в последнее время нет обновленных обзоров хронического клиновидного риносинусита, в этой статье мы рассматриваем анатомию клиновидной пазухи и ее клиническую связь с клиническими признаками и симптомами заболевания, результаты визуализации каждого диагноза и комплексные хирургические методы.
Это заболевание отличается от других типов риносинусита, поскольку клинические проявления включают головную боль, потерю зрения или диплопию, а у пациентов может быть заложенность носа или выделения из носа, а могут и не быть.Эндоскопическое исследование носа полезно, компьютерная томография обязательна. Заболевание требует всесторонних знаний и соответствующей техники визуализации для диагностики. Для лечения пациентов с хроническим клиновидным риносинуситом часто требуется хирургическое лечение с эндоскопической трансназальной сфеноидотомией. Поскольку в последнее время нет обновленных обзоров хронического клиновидного риносинусита, в этой статье мы рассматриваем анатомию клиновидной пазухи и ее клиническую связь с клиническими признаками и симптомами заболевания, результаты визуализации каждого диагноза и комплексные хирургические методы.
Ключевые слова: клиновидная пазуха, клиновидный синусит, хронический, риносинусит, грибковый риносинусит, мукоцеле
Введение
Риносинусит определяется как воспаление носа и придаточных пазух носа, характеризующееся клиническими симптомами заложенности носа или выделений из носа, иногда сопровождающихся лицевой болью или потерей обоняния.
Изолированное поражение клиновидной кости — необычное заболевание, частота встречаемости которого возрастает. 2 Пациенты могут иметь неспецифические симптомы, такие как головная боль, боль в лице и чувство полноты. Носовые симптомы часто отсутствуют. Среди изолированных заболеваний клиновидной кости воспалительные поражения являются наиболее частыми с частотой более 50%.
Анатомия клиновидной пазухи
Клиновидная пазуха развивается после рождения.Пневматизация прогрессирует в возрасте 6 лет и завершается с девятого по двенадцатый год. 6 Самому молодому из известных пациентов, у которого был диагностирован сфеноидит, было 10 лет. 3 Клиновидная пазуха лежит сзади на верхушке носовой полости. Стенки этого синуса прилегают к зрительному каналу, твердой мозговой оболочке, гипофизу и кавернозному синусу, которые содержат внутренние сонные артерии, а также третий, четвертый, пятый и шестой черепные нервы. Инфекция полости может напрямую распространиться на эти структуры из-за непосредственной близости к самой полости пазухи, что часто приводит к серьезным последствиям.
Клиническое проявление
Пациенты с изолированным хроническим клиновидным риносинуситом могут иметь неспецифические симптомы и признаки. Головная боль — наиболее частое проявление, проявляющееся более чем в 80% случаев. 4,7,8 У пациентов могут периодически появляться головные боли в течение нескольких лет. Боль описывается как тупая или острая. Обычно это может мешать сну и не снимается анальгетиками.
Хотя вовлечение черепных нервов чаще наблюдается при новообразовании клиновидной кости, эти проявления не редкость при сфеноидите. Сообщалось о 12% случаев потери зрения и поражения других черепных нервов при наличии симптомов клиновидного риносинусита. 10 Ухудшение зрения может быть вызвано воспалением зрительного нерва в случае бактериального риносинусита или масс-эффектом в случае грибкового комка или аллергического грибкового риносинусита. 11,12
Диплопия является результатом паралича третьего, четвертого или шестого нервов из-за близкого расположения клиновидной и кавернозной пазух. Отводящий нерв является наиболее часто поражаемым черепным нервом при изолированном клиновидном синусите, и этот эффект может проявляться изолированно или в сочетании с другими черепными параличами. 7,12,13
Медицинский осмотр
Жесткая носовая эндоскопия должна выполняться каждому пациенту с подозрением на хронический сфеноидит (рис. 1). Хотя некоторые пациенты могут не сообщать о назальных симптомах, эндоскопическое обследование может выявить различные признаки воспалительного заболевания клиновидной кости, такие как слизисто-гнойные выделения, отек или полипы в клиновидной нише. 7 Однако эндоскопия носа не отменяет необходимости визуализации. 12 Известно, что нормальный вид клиновидной канавки при носовой эндоскопии не исключает патологии клиновидной кости. 7
Рисунок 1 Постназальные выделения из левого клиновидно-этмоидального углубления. Примечания: Эндоскопический вид клиновидно-этмоидального кармана. Звездочки указывают на гнойные выделения в области клиновидной впадины и носоглотки. Сокращения: NS, носовая перегородка; MT, средняя носовая раковина; SER — клиновидно-этмоидальное углубление; ММ, средний проход. |
Визуальные исследования
КТ придаточных пазух носа обязательна. Его всегда следует выполнять для диагностики и предоставления плана хирургии носовых пазух. 12 Компьютерная томография может отличить воспалительное заболевание от новообразования и бактериальное от грибковых инфекций с различными характеристиками слизистой оболочки и костей каждого заболевания.МРТ не всегда необходима; это требуется только при подозрении на внутричерепное или орбитальное расширение, чтобы очертить границу раздела с соседними структурами и исключить любую связанную внутричерепную патологию. 3 Это может быть полезно для дифференциации мукоцеле, доброкачественных опухолей, энцефалоцеле и аневризмы внутренней сонной артерии. 10
Хирургическое управление
Лишь несколько случаев хронического клиновидного риносинусита были зарегистрированы в литературе как медикаментозные, 3 , а остальные требовали хирургического вмешательства.Хирургия клиновидной пазухи показана, когда диагноз бактериального синусита был поставлен без клинического ответа на соответствующее лечение в течение определенного периода в 6–8 недель и когда был поставлен диагноз грибкового риносинусита или мукоцеле. В случаях поражения черепных нервов может потребоваться более срочное хирургическое лечение для своевременного восстановления или оптимизации всех нервных функций.
Эндоскопическая трансназальная сфеноидотомия признана золотым стандартом хирургического лечения хронического клиновидного риносинусита. 3,14 По сравнению с внешними доступами, эндоскопическая хирургия обеспечивает лучшую визуализацию и, таким образом, обеспечивает более быстрое заживление, лучший эстетический результат, более низкую заболеваемость и более высокую вероятность успеха. 14 Клиновидная пазуха открывается несколькими способами. К остии можно подойти напрямую. Доступ к головотрубке клиновидной кости осуществляется между средней и верхней носовой раковиной латерально и перегородкой медиально. В отличие от хирургии опухолей, резекция нижней части средней носовой раковины обычно не требуется.Затем клиновидное устье широко раскрывается и увеличивается, чтобы можно было полностью удалить инфекционное или воспалительное содержимое внутри полости клиновидной пазухи. Затем выполняется полный осмотр полости клиновидной пазухи для обеспечения полного удаления.
Некоторые хирурги могут предпочесть доступ к клиновидной пазухе из задней части решетчатой пазухи. 15 Трансетмоидальный доступ следует выполнять при патологии решетчатой пазухи или обширной опухоли. В случаях, когда невозможно идентифицировать устье, необходимо использовать надежный ориентир.Стенки глазницы — фиксированные анатомические ориентиры, используемые, когда устье клиновидной пазухи не видно четко. 16 Уровень дна глазницы всегда ниже крыши клиновидной кости, что указывает на уровень устья клиновидной кости. 16 Медиальная стенка орбиты указывает на боковую стенку клиновидной пазухи, включая расположение зрительного нерва и внутренней сонной артерии. Традиционно широко предлагается расширение клиновидной пазухи нижнемедиальным способом, потому что это безопаснее, когда клиновидная пазуха удаляется вдали от жизненно важных структур.Этого нельзя придерживаться, если уровень крыши клиновидной кости, зрительного нерва и внутренней сонной артерии четко обозначен нижней и медиальной стенками орбиты. Максимальное раскрытие клиновидной пазухи достигается при ее расширении кверху и сбоку.
Болезни хронического клиновидного риносинусита
Бактериальный риносинусит
Бактериальный риносинусит — наиболее частая патология при изолированном воспалительном поражении клиновидной кости. В большинстве исследований, описанных в литературе, нет четкого определения пациента с острой или хронической инфекцией.Может быть трудно определить точную продолжительность имеющегося симптома, потому что наиболее распространенный сфеноидит, проявляющийся симптомом головной боли, неспецифичен и может быть нераспознан точно. Однако пациенты с хроническим бактериальным риносинуситом могут выглядеть менее больными, чем пациенты с острой инфекцией. 2 Имеющиеся симптомы, а также физические и эндоскопические данные могут быть неотличимы от грибкового риносинусита или мукоцеле (рис. 2). КТ может быть ключом к правильной диагностике.Компьютерная томография при хроническом бактериальном сфеноидите может продемонстрировать отклонения от нормы в виде утолщения слизистой оболочки, изменений в уровне воздуха и жидкости, а также частичного или полного помутнения (рис. 3).
Рисунок 2 Эндоскопическое исследование бактериального сфеноидита. Примечание: Гнойное отделяемое из левого клиновидно-этмоидального углубления. |
Рис. 3 КТ бактериального сфеноидита. Примечание: КТ осевого окна кости демонстрирует полное помутнение обеих клиновидных пазух. Сокращение: КТ, компьютерная томография. |
После постановки диагноза рекомендуется лечение антибиотиками для культивированных организмов. 2 Стафилококки считаются наиболее распространенным возбудителем в культуре. Другие патогены, о которых сообщалось, включают Streptococcus pneumoniae , аэробные грамотрицательные палочки ( Pseudomonas aeruginosa , Klebsiella pneumoniae , Haemophilus influenzae , Escherichia coli и Escherichia coli Prevotella и Porphyromonas ). 2,4,7,17,18
При неэффективности лечения после комплексного фармакологического лечения антибиотиками на основе посева, интраназальных кортикостероидов и местных деконгестантов в течение 6–8 недель требуется хирургическое вмешательство. Однако хирургическое вмешательство может потребоваться раньше в случаях осложнений поражения черепных нервов, поскольку раннее дренирование клиновидной пазухи может предотвратить стойкие последствия. Интраоперационные признаки хронического бактериального сфеноидита могут включать гнойные выделения, заполненные в полости пазухи, утолщение слизистой оболочки или полипы.
Грибковый риносинусит
Грибковый риносинусит можно в общих чертах классифицировать как инвазивный и неинвазивный грибковый риносинусит. Инвазивный грибковый риносинусит можно отличить от неинвазивного заболевания по наличию грибковой инвазии в ткани пазухи при гистопатологическом исследовании. Считается, что грибковый риносинусит включает по крайней мере пять подтипов; 19 Однако только три подтипа могут быть диагностированы как хронический сфеноидит, которые включают хронический инвазивный грибковый риносинусит, аллергический грибковый риносинусит и аспергиллому.Управление каждого подтипа,
, как и его прогноз, отличается.
Аспергиллома
Аспергиллома или грибковый комок — неинвазивный тип грибкового риносинусита. Он диагностируется при наличии плотного скопления гиф и сырного или похожего на глину материала в полости носовых пазух и когда гистопатология выявляет хронический воспалительный ответ слизистой оболочки без преобладания эозинофилов, гранулематозного ответа и признаков тканевой или сосудистой инвазии. 12,20 Хотя ранее в литературе сообщалось, что грибковый клубок клиновидной пазухи встречается редко, 7,13,21 в настоящее время чаще диагностируется с частотой 10–20% в более поздних сериях случаев. 4,8 Клиновидная пазуха считается второй по частоте поражением пазухой грибка. 14 Пациенты обычно имеют нормальный иммунологический статус. В опубликованных отчетах это чаще диагностировалось у пожилых пациентов (старше 50 лет), и наблюдалось преобладание женщин. 22 Необходимо провести эндоскопическое исследование носа; однако обследования могут не дать ключа к диагнозу, поскольку отрицательные результаты были получены для всех 12 пациентов в серии Lee et al. 22
КТ— отличный инструмент для диагностики шарика клиновидной кости. Как правило, грибковый клубок выглядит как повышенное напряжение при неконтрастной компьютерной томографии из-за плотно сплетенных гиф. Однако воспаленная слизистая оболочка носовых пазух имеет пониженную аттенюацию. Металлические кальцификации внутри пазухи отмечаются в 50% случаев. 14 Костная стенка синуса может быть склеротической и утолщенной или расширенной и истонченной с очагами эрозии в результате некроза под давлением (рис. 4). Эрозия костей наблюдалась в 63% случаев грибкового комка и не является признаком инвазивного грибкового риносинусита. 23 Результаты МРТ показывают, что грибковый комок гипоинтенсивен на T1-взвешенных и T2-взвешенных изображениях. Кальцификации также создают области отсутствия сигнала на T2-взвешенных изображениях. 24
Рис. 4 КТ-обнаружение грибкового клубочкового сфеноидита. Примечание: КТ корональной части костного окна демонстрирует склеротические изменения кости с металлической кальцификацией внутри синуса. Сокращение: КТ, компьютерная томография. |
Медикаментозное лечение аспергилломы не приносит результатов. Всегда показано хирургическое вмешательство. 12 При интраоперационном исследовании можно выявить конкремент грибка со слизисто-гнойными выделениями или без них (рис. 5). Слизистая оболочка клиновидной пазухи должна иметь нормальный цвет. Слизистую пазуху следует отправить на гистопатологию. Тканевая или сосудистая инвазия указывает на инвазивный грибковый риносинусит. 12
Рисунок 5 Интраоперационное обнаружение клиновидного грибкового шарика. Примечание: Конкремент грибка в клиновидной пазухе. |
Грибковый аллергический синусит
Аллергический грибковый синусит (AFS) — еще одна форма неинвазивного грибкового риносинусита. Основные критерии диагноза, предложенные Бентом и Куном, включают наличие полипоза носа, характерные результаты компьютерной томографии носовых пазух с неоднородной гипертензией, которая часто бывает односторонней и асимметричной, гиперчувствительность 1 типа, эозинофильный муцин и положительное окрашивание или посев на грибок. 25 Пациенты иммунокомпетентны. AFS обычно демонстрирует низкую интенсивность сигнала содержимого пазухи на T1-взвешенных изображениях на МРТ. Отсутствие сигнала Т2 также наблюдается из-за высокой концентрации различных металлов, концентрируемых грибковыми организмами, а также высокого содержания белка и сухого вещества аллергического муцина. 24 Эрозия кости с ремоделированием кости является одним из наиболее частых клинических признаков AFS, о котором сообщалось почти у 50% пациентов. 26 Таким образом, AFS в клиновидной пазухе может легко вызвать компрессионные симптомы краниальной невропатии, окружающей клиновидную пазуху.Сообщалось, что черепные невропатии развиваются у 10% клиновидной AFS с эрозией костей. 26 Гиперпролактинемия и гинекомастия, вторичные по отношению к компрессии гипофиза AFS, также были зарегистрированы как симптомы клиновидной AFS. 27,28 Чтобы соответствовать критериям диагноза, полипоз носа должен быть видимым либо при проведении эндоскопического исследования носа, либо во время хирургического лечения.
Лечение AFS — хирургическое. Эндоскопическая сфеноидотомия с полным удалением густого муцина и грибковых остатков является методом выбора.Важно, чтобы все пораженные пазухи были широко открыты. В случае изолированной клиновидной пазухи клиновидной пазухи следует максимально расширить ее, чтобы оптимизировать послеоперационный уход и местную стероидную терапию. 29,30 Традиционная эндоскопическая трансназальная сфеноидотомия и традиционная эндоскопическая хирургия носовых пазух с концепцией малых отверстий могут не достичь этой цели. Послеоперационные системные стероиды можно постепенно сократить, если будет эффективно назначена агрессивная местная стероидная терапия. Гистопатологическое исследование должно проводиться как с образцами слизистой оболочки носовых пазух, так и с муцином для подтверждения диагноза AFS.В послеоперационном периоде рекомендуется иммунотерапия.
Хронический инвазивный грибковый риносинусит
Инвазивный грибковый синусит определяется как грибковый синусит, при котором грибковые организмы проникают в слизистую пазухи. Хронический инвазивный грибковый синусит изолированной клиновидной пазухи встречается редко. В большинстве случаев иммунологический статус пациентов нормальный или слегка ненормальный. Симптомы часто неспецифичны. Диагноз следует подозревать, если у пациента есть поражение соседних структур, таких как паралич черепных нервов или поражение гипофиза.Заболевание может быть трудно отличить от грибкового комка с помощью КТ или МРТ, если нет поражения костей. Обычно наблюдается очаговая или диффузная деструкция кости. С другой стороны, также часто отмечаются склеротические изменения костей. 31
Диагноз может быть поставлен на основании материала, полученного во время операции из клиновидной пазухи, и гистопатологического подтверждения инвазии грибка в слизистую пазухи. Aspergillus sp. сообщается как наиболее частый возбудитель.Золотым стандартом лечения является радикальная хирургическая обработка раны с длительным применением системных противогрибковых средств. Поскольку клиновидная пазуха примыкает к нескольким жизненно важным структурам, обширная сфеноидэктомия с агрессивным удалением слизистой оболочки может быть затруднена. Широкая сфеноидотомия с длительным применением противогрибковых препаратов — приемлемое хирургическое вмешательство с удовлетворительным результатом. 32 Амфотерицин B и вориконазол обычно назначают для лечения инвазивных грибковых заболеваний. 32 Интраоперационные находки нельзя отличить от грибкового комка; тем не менее, интраоперационный некроз слизистой оболочки может указывать на инвазивный характер. 31 Присутствие грибкового комка предполагает возможность предшествующей трансформации грибкового комка в инвазивный грибковый сфеноидит. 31 Прогноз хронического инвазивного грибкового риносинусита довольно плохой, смертность составляет 25%. 31
Мукоцеле
Мукоцеле — доброкачественные инкапсулированные образования, заполненные слизью и выстланные эпителием.Они являются расширяющимися и местно деструктивными со способностью резорбировать кость, вызывая эрозию костных стенок пазухи. Мукоцеле клиновидной пазухи встречается довольно часто. Он составляет до 20% всех мукоцеле придаточных пазух носа. 33 Патофизиология этого поражения до сих пор неизвестна, но считается, что оно вызвано обструкцией устья пазухи, кистозной дилатацией железистых структур или кистозным развитием из-за остатков эмбрионального эпителия. 34 Также предполагается облучение в области головы и шеи. 33
Мукоцеле клиновидной пазухи может протекать бессимптомно. Обычно это обнаруживается случайно после КТ или МРТ области головы и шеи. 35 У пациентов с мукоцеле клиновидной пазухи симптомы могут проявляться, когда мукоцеле сжимает или смещает структуры вокруг клиновидной пазухи. Клинические симптомы могут имитировать новообразование. Таким образом, потеря зрения чаще встречается при мукоцеле клиновидной пазухи, чем при других воспалительных заболеваниях клиновидной кости.
КТ требуется для диагностики и определения точных границ мукоцеле.Мукоцеле может демонстрировать различные особенности визуализации в зависимости от их содержимого. Они часто имеют низкое затухание на КТ, низкий сигнал на Т1-взвешенной МРТ и высокий сигнал на Т2-взвешенной МРТ из-за их водянистого содержания. На КТ и Т1-взвешенной МРТ обычно нет улучшения или, в лучшем случае, незначительного улучшения, тогда как многие поражения при дифференциальной диагностике показывают усиление контраста. При слизистых оболочках с высоким содержанием белка Т1-взвешенная МРТ показывает поражение, которое является однородно гиперинтенсивным в центре с окружающим краем гипоинтенсивной слизистой оболочки. 33
Медикаментозное лечение не является эффективным вариантом лечения мукоцеле. Бессимптомное мукоцеле не требует хирургического лечения и требует дальнейшего наблюдения. Мукоцеле требует хирургического вмешательства, если оно симптоматическое, быстро растет или имеет обширное поражение орбиты и мозга.
Заключение
Обсуждаемое состояние, основные диагностические данные, рекомендуемые методы визуализации и лечение приведены в таблице 1. Подробный сбор анамнеза, физикальное обследование, эндоскопическое обследование и расширенные визуализационные исследования позволяют установить соответствующий клинический диагноз.Гистопатология и микробиология важны для постановки точного диагноза. Эндоскопическая сфеноидотомия является методом выбора и должна выполняться своевременно, чтобы предотвратить необратимые последствия.
Таблица 1 Краткое описание хронического клиновидного риносинусита Сокращения: КТ, компьютерная томография; МРТ, магнитно-резонансная томография. |
Раскрытие информации
Авторы сообщают об отсутствии конфликта интересов в этой работе.
Список литературы
1. | Fokkens WJ, Lund VJ, Mullol J, et al. Европейский позиционный документ по риносинуситу и полипам носа, 2012 г. Ринология . 2012; 50 (1): 1–12. | |
2. | Лью Д., Саутвик Ф.С., Монтгомери В.В., Вебер А.Л., Бейкер А.С. Клиновидный синусит. Обзор 30 дел. N Eng J Med . 1983; 309 (19): 1149–1154. | |
3. | Нур Ю.А., Аль-Мадани А., Эль-Дали А., Гаафар А. Изолированная патология клиновидной пазухи: спектр методов диагностики и лечения. Auris Nasus Larynx . 2008. 35 (4): 500–508. | |
4. | Фридман А., Батра П.С., Фахри С., Читарди М.Дж., Ланца, округ Колумбия. Изолированная болезнь клиновидной пазухи: этиология и лечение. Отоларингол Хирургия головы и шеи . 2005. 133 (4): 544–550. | |
5. | Ng YH, Sethi DS. Изолированная болезнь клиновидной пазухи: дифференциальная диагностика и лечение. Curr Opin Otolaryngol Head Neck Surg . 2011; 19 (1): 16–20. | |
6. | Som PM, Lawson W, Fatterpekar GM, Zinreich SJ. Эмбриология, анатомия, физиология и визуализация придаточных пазух носа. В: Som PM, Curtin HD, редакторы. Визуализация головы и шеи . 5-е изд. Сент-Луис: Elsevier Health Sciences; 2011: 102–165. | |
7. | Сетхи Д.С. Изолированное поражение клиновидной кости: диагностика и лечение. Отоларингол Хирургия головы и шеи . 1999. 120 (5): 730–736. | |
8. | Мартин Т.Дж., Смит Т.Л., Смит М.М., Лорл Т.А. Оценка и хирургическое лечение изолированной болезни клиновидной пазухи. Хирургическая хирургия головы и шеи Arch Otolaryngol . 2002. 128 (12): 1413–1419. | |
9. | Leroux E, Valade D, Guichard JP, Herman P. Шарики клиновидного грибка: клиническая картина и длительное наблюдение у 24 пациентов. Цефалгия . 2009. 29 (11): 1218–1223. | |
10. | Lawson W, Reino AJ. Изолированная болезнь клиновидной пазухи: анализ 132 случаев. Ларингоскоп . 1997; 107 (12 Pt 1): 1590–1595. | |
11. | Ван Дж. К., Лин С.Ю., Лай П.С., Джоу-младший.Компрессионная оптическая нейропатия, вторичная по отношению к аспергиллезу клиновидной пазухи. Дж. Нейроофтальмол . 2005. 29 (2): 77–80. | |
12. | Charakorn N, Snidvongs K. Изолированный паралич глазодвигательного нерва, вызванный грибковым риносинуситом клубочков: отчет о клиническом случае и обзор литературы. Азиатский носорог J . 2016; 3 (1): 57–60. | |
13. | Wyllie JW 3rd, Kern EB, Djalilian M. Изолированные поражения клиновидной пазухи. Ларингоскоп . 1973; 83 (8): 1252–1265. | |
14. | Пагелла Ф., Матти Э., Де Бернарди Ф. и др. Грибок шарика околоносовых пазух: диагностика и лечение. Микозы . 2007. 50 (6): 451–456. | |
15. | Станкевич Я. Эндоскопический доступ к клиновидной пазухе. Ларингоскоп . 1989. 99 (2): 218–221. | |
16. | Wuttiwongsanon C, Chaowanapanja P, Harvey RJ, et al. Орбитальное дно является хирургическим ориентиром для азиатского переднего основания черепа. Am J Rhinol Allergy. 2015; 29 (6): e216 – e219. | |
17. | Socher JA, Cassano M, Filheiro CA, Cassano P, Felippu A. Диагностика и лечение изолированной болезни клиновидной пазухи: обзор 109 случаев. Акта Отоларингол . 2008. 128 (9): 1004–1010. | |
18. | Брук И. Бактериология острого и хронического клиновидного синусита. Энн Отол Ринол Ларингол . 2002. 111 (11): 1002–1004. | |
19. | deShazo RD, Chapin K, Swain RE. Грибковый синусит. N Engl J Med . 1997. 337 (4): 254–259. | |
20. | deShazo RD, O’Brien M, Chapin K, et al. Критерии диагностики мицетомы пазухи. J Allergy Clin Immunol . 1997. 99 (4): 475–485. | |
21. | Руоппи П., Сеппа Дж., Пуккила М., Нуутинен Дж. Изолированные болезни клиновидной пазухи: отчет о 39 случаях. Хирургическая хирургия головы и шеи Arch Otolaryngol . 2000. 126 (6): 777–781. | |
22. | Ли Т.Дж., Хуанг С.Ф., Чанг PH. Характеристики изолированной аспергилломы клиновидной пазухи: отчет о двенадцати случаях и обзор литературы. Энн Отол Ринол Ларингол . 2009. 118 (3): 211–217. | |
23. | Panda NK, Balaji P, Chakrabarti A, Sharma SC, Reddy CE. Аспергиллез околоносовых пазух: его категоризация для разработки протокола лечения. Микозы . 2004. 47 (7): 277–283. | |
24. | Арибанди М., Маккой В.А., Базан С. 3-й. Особенности визуализации инвазивного и неинвазивного грибкового синусита: обзор. Рентгенография . 2007. 27 (5): 1283–1296. | |
25. | Bent JP 3rd, Kuhn FA. Диагностика аллергического грибкового синусита. Отоларингол Хирургия головы и шеи . 1994. 111 (5): 580–588. | |
26. | Illing EA, Dunlap Q, Woodworth BA. Исходы черепно-мозговой невропатии, вызванной аллергическим грибковым риносинуситом. Отоларингол Хирургия головы и шеи . 2015; 152 (3): 541–545. | |
27. | Menendez JY, Woodworth BA, Johnston JM Jr. Гинекомастия и гиперпролактинемия, вторичные по отношению к прогрессирующему аллергическому грибковому риносинуситу у педиатрического пациента. Турок Нейросург . 2016; 26 (1): 166–168. | |
28. | Чапурин Н., Ван Ц., Стейнберг Д.М., Янг Д.В. Гиперпролактинемия вторичная по отношению к аллергическому грибковому синуситу, сдавливающему гипофиз. Корпус Реп Отоларингол .2016; 2016: 7260707. | |
29. | Snidvongs K, Kalish L, Sacks R, Sivasubramaniam R, Cope D, Harvey RJ. Хирургия носовых пазух и способ доставки влияют на эффективность местных кортикостероидов при хроническом риносинусите: систематический обзор и метаанализ. Am J Rhinol Allergy . 2013. 27 (3): 221–233. | |
30. | Snidvongs K, Pratt E, Chin D, Sacks R, Earls P, Harvey RJ.Ирригация носа кортикостероидами после эндоскопической хирургии носовых пазух при лечении хронического риносинусита. Int Forum Allergy Rhinol . 2012. 2 (5): 415–421. | |
31. | Lee DH, Yoon TM, Lee JK, Joo YE, Park KH, Lim SC. Инвазивный грибковый синусит клиновидной пазухи. Clin Exp Оториноларингол . 2014. 7 (3): 181–187. | |
32. | Baumann A, Zimmerli S, Hausler R, Caversaccio M.Инвазивный сфеноидальный аспергиллез: успешное лечение с помощью сфеноидотомии и вориконазола. ORL J Otorhinolaryngol Relat Spec . 2007. 69 (2): 121–126. | |
33. | Сун С.Р., Лим С.М., Сингх Х., Сетхи Д.С. Мукоцеле клиновидной пазухи: 10 случаев и обзор литературы. Дж Ларингол Отол . 2010. 124 (1): 44–47. | |
34. | Kosling S, Hintner M, Brandt S, Schulz T, Bloching M.Мукоцеле клиновидной пазухи. Eur J Radiol . 2004. 51 (1): 1–5. | |
35. | Джованнетти Ф., Филиачи Ф., Рамиери В., Унгари С. Изолированный мукоцеле клиновидной пазухи: этиология и лечение. Дж. Краниофак Сург . 2008. 19 (5): 1381–1384. |
PPT — Презентация PowerPoint для острого и хронического синусита, скачать бесплатно
Острый и хронический синусит לימודי המשך Ephraim Eviatar Assaf Harofeh Medical Center
Риносинусит • Острый риносинусит • Подострый риносинусит • Хронический риносинусит • Рецидивирующий ОРС • Острый риносинусит, наложенный на СВК
Острый риносинусит 7-21 дней Острый риносинусит 9000 дней ARS -40% • Наиболее частые возбудители: стрептококковая пневмония-30%, • Non-typeabale hemophilus infl.-20%, moraxella catarrhalis. (20% у детей) • Staph aureus- 30% • Анаэробы — редко
Рецидивирующий ARS • Эпизоды бактериальной инфекции придаточных пазух носа, продолжительностью менее 30 дней и разделенные интервалы не менее 10 дней, в течение которых у пациента нет симптомов.
Подострый синусит • Подострый RS: 3 недели — 3 месяца • Те же патогены, что и при ARS
Хронический риносинусит • Более 3 месяцев • Бактерии такие же, как при ARS, но • больше нетипичные для гриппа Больше золотистого стафилококка, анаэробных бактерий, грамотрицательных бактерий, синегнойной палочки • Полимикробные препараты с резистентным организмом • Рекомендуется посев
Острый бактериальный синусит, наложенный на хронический синусит • У пациентов с остаточными респираторными симптомами появляются новые респираторные симптомы.При лечении противомикробными препаратами эти новые симптомы исчезают, а основные остаточные симптомы — нет.
Основные категории: Лицевая боль / давление Заложенность носа / наполнение N. обструкция / закупорка N. выделения / гнойный гнойный слой Гипосмия / аносмия / fulln Основные и второстепенные признаки и симптомы в диагностике хронического риносинусита
Клинический диагноз риносинусита • 2 или более основных фактора • 1 основной и 2 второстепенных фактора • Гнойность при осмотре • Продолжительность симптомов> 10 дней или усиливается через 5-7 дней Kinney WC: отоларингол Хирургия головы и шеи 2002
Предрасполагающие факторы • URI • Аллергия • Травма • Зубная инфекция • Загрязнители окружающей среды • ГЭРБ • Кистозный фиброз
Боль в лице или пальпация при перкуссии, пальпации Седиментация и количество лейкоцитов не имеют большого диагностического значения.Гнойные выделения в анамнезе Гнойные выделения в полости носа при осмотре Отсутствие реакции на противоотечные и антигистаминные препараты Односторонняя боль в верхней челюсти «Двойное заболевание»: инфекция верхних дыхательных путей, которая сначала проходит, затем усиливается
Золотой стандарт диагностики острых бактериальных инфекций синусит — это выделение бактерий с высокой плотностью (> 10 колониеобразующих единиц / мл) из полости придаточных пазух носа 4
Определения риносинусита для ухода за пациентами Тип риносинусита CRS без полипоза Острый риносусит Тип симптомов * Симптомы минимум 10d-28d * тяжелое заболевание * обострение болезни Симптомы> 12w Симптомы для диагностики * Ant./ после гнойных выделений * непроходимость носа * боль в лице-давление • Следующие симптомы • * муравьи / пост-слизистые гнойные • * заложенность носа • * боль в лице — Объективная документация Обследование носа: гнойные Рентгенологические данные Обследование носа для исключения полипов КТ синуса не имеет значения
Определения риносинусита для ухода за пациентами Тип риносинусита CRS с полипозом AFRS> 1 из симптомов: * муравьиный / послеродовой ринит * носовая непроходимость * лицевая боль / давление> 2 из симптомов: * муравейник / пост-слизистая грыжа * носовая закупорка * снижение обоняния. Симптомы для диагностики. Осмотр носа.для подтверждения билатных полипов. КТ не обязательна. Назальный осмотр. Аллергический муцин, воспаление и полипы * специфический к грибам IgE Нет инвазии КТ не является существенным Посев на грибок, общий IgE Объективная документация
Да: Амоксициллин или бактрим Нет: лечить симптоматически Солевое орошение Устные противозастойные средства Антигистамин (аллергия) Пересмотреть через 10 дней Дозировка больного зависит от 2 и более основных факторов…? Kinney WC: отоларингол Хирургия головы и шеи 2002
Тяжелый синусит с подозрением на орбитальные или внутричерепные осложнения — цефуроксим или цефтриаксон • Лучшее лечение в соответствии с посевом • Лечение рака в течение 3 недель, улучшение в течение 3-5 дней • Профилактика 3-6 недель 1 раз в день для пациентов с быстрым рецидивом ??
Рекомендации по лечению антимикробными препаратами 1. Легкие симптомы, антибиотики не получали в течение 4-6 недель.2. легкое заболевание, получавшее антибиотики в течение 4-6 недель, или умеренное заболевание, независимо от недавнего воздействия антибиотиков,
רת הטיפול האנטיביוטי: • לחסלת יידקים באתר של יהום י יי י יי ולשוב לשגרת חיים נורמאלית • למנוע סיבוכים קשים, כמו מנינגיטיס. • למנוע התפתחות מחלה כרונית Согласно руководящим принципам
טיפול במבוגרים • האנטיביוטיקה שיעילותה הקלינית המנובאת מגיעה ל 90-92% הינם: фторхинолоны כמו левофлоксацин ו- моксифлоксацин.• цефтриаксон, аугментин • יעילות של 83-88%: цефиксим высокие дозы амоксициллина, цефподоксим проксил, цефуроксим аксетил, цефдинир TMP / SMX • יעילות של 77-81%: доксицилин, клиндамицин 66%, азитромицин, азитромицин цефаклор, лоракарбеф В соответствии с руководящими указаниями
טיפול בילדים • 91-92%: цефтриаксон, аугментин • 82-87%: амоксициллин, цефподоксим проксетил, цефиксим, цефуроксим 80%, цефуроксим аксинксетил • : клиндамицин, цефпрозил, азитромицин, кларитромицин, эритромицин • 67-68%: цефаклор В соответствии с руководящими принципами
ות לטיפול התחלתי במבוגרי000 עם • Аугодилментин, амоксиметиллимин, амоксиметиллимин, амоксиметиллимин — пациенты с аллергией на лактам: TMP / SMX, доксициллин, азитромицин, кларитромицин, эритромицин • Неудача через 72 часа: повторное обследование или переход на альтернативную антимикробную терапию Согласно руководящим принципам
ות לטיפול התחלתי במבוגרים עם מחלה קלה שטופלו קודם • Респираторные фторхинолоны, аугментин (4 г / день), цефтриаксон (1-2 г / день 5 дней), комбинация g + и g- • Неудача через 72 часа: переключение на альтернативную терапию или повторная оценка • КТ, эндоскопия, аспирация носовых пазух и посев в соответствии с рекомендациями
ות לטיפול התחלתי בילדים עם מחלה • Аугментин (90 мг / кг / день), амоциксиллин (90 мг / кг / день), амоциксиллин (90 мг / кг / день) проксетил, цефуроксимаксетил или цефдинир • Пациенты с гиперчувствительностью I типа к b-лактамам: TMP / SMX, азитромицин, кларитромицин или эритромицин.• Помогите отличить немедленную гиперчувствительность от других побочных эффектов. • Отказ через 72 часа. , цефуроксим аксетил или цефдинир. • Пациенты с аллергией на бета-лактамы: TMP / SMX, азитромицин, кларитромицин, эритромицин • Клиндамицин от пневмонии • Цефтриаксон (5 дней, парентерально) или комбинированная терапия для G + и G- • Клиндамицин или амоциксиллин и цефиксим • Клиндамицин и рифамицин или аммоциллин к руководящим принципам
Новое понимание роли бактерий в CRS • Бактериальные суперантигены-экзотоксины, которые могут активировать Т-лимфоциты • Патогенез назального полипоза — суперантигены из S aureus
Biof поврежденная биологическая поверхность, которая сформировала сообщающуюся организацию микроорганизмов, окруженных гликокалисом • Биопленки относительно непроницаемы для антибиотиков и никогда не уничтожаются • Механическая обработка раны — единственный способ расслоить биопленки
Остит: роль кости • Остеомиелит можно увидеть на расстоянии от первичной инфекции • Воспалительное b Одно изменение было отмечено на противоположной стороне у 52% животных. • Изменения в пораженной кости могут объяснить, почему CRS относительно устойчив к медикаментозной терапии.Халид и др. ларингоскоп 2002
Неудачный CRS • Для хирургии носовых пазух или системных стероидов / антибиотиков • Макролидная терапия (длительная, низкая доза) эффективна Cervin A et al: Otolaryngol Head Neck Surg 2002
CRS • 78 имели критерии CRS • 37 — результаты КТ: положительные • 41 — результаты КТ: отрицательные • 35: результаты эндоскопии отрицательные и отрицательные результаты КТ • 20: отрицательные результаты эндоскопии и положительные результаты КТ • 55: результаты эндоскопии отрицательные 17 эндоскопия: положительные 6 эндоскопия: положительные Станкевич и Чоу: Otolaryngol Head Neck Surg 2002
Радиологическое и клиническое обследование • Коррелирует с чувствительностью 75% • И специфичностью 84% • Эндоскопия плохо коррелирует с заболеванием носовых пазух и не является прогнозирующим Stankiewicz & Chow: Otolaryngol Head Neck Surg26 2002
908Эндоскопия / результаты КТ / клинические • Легко диагностировать СВК только с помощью эндоскопии, когда наблюдаются носовые полипы, гнойный гной или грибок, • когда нет, есть поставить диагноз может быть сложнее • 45% пациентов с клиническим СВК были отрицательными как эндоскопически, так и рентгенологически.Станкевич и Чоу. Отоларингол хирургия головы и шеи 2002
Эндоскопия / результаты КТ / клинические • Одного отрицательного результата эндоскопии недостаточно для исключения синусита. • 26% пациентов, у которых результаты эндоскопии были отрицательными, имели положительные результаты КТ — это говорит о том, что если результаты эндоскопии в большинстве случаев отрицательны, КТ также будет отрицательной, даже при положительном анамнезе. Станкевич и Чоу: Otolaryngol Head Neck Surg 2002
בילדים • הסיכון שזיהום חיידקי (בעקבות URI) יופיע גדול יותר אם המחלה נמשכת מעל 10 ימים • אבחנה תעשה בילדים ומבוגרים עם סימפטומים של Вирусный URI שלא השתפרו אחרי 10 ימים או הוחמרו אחרי 5-7 ימים.• Диагноз острого бактериального синусита основывается на клинических критериях у детей с устойчивыми или тяжелыми симптомами со стороны верхних дыхательных путей. Рекомендации Американской академии педиатрии
ילדים • Устойчивыми симптомами считаются те, которые длятся дольше 10–10 14, но менее 30 дней. Такие симптомы включают выделения из носа или из носа (любого качества), дневной кашель (который может усиливаться ночью) или и то, и другое. Рекомендации Американской академии педиатрии
ילדים • Тяжелые симптомы включают температуру не менее 102 ° F (39 ° C) и гнойные выделения из носа, присутствующие одновременно в течение не менее 3–4 дней подряд у ребенка, который кажется больным.Ребенок, который кажется токсичным, должен быть госпитализирован и не учитывается в этом алгоритме. Руководство американской академии педиатрии
детей יש קושי לפעמים להבדיל בילדים בין מחלה וירלית של דרכי נשימה עליונים ואדנואידיטיס מסינוסיטיס חריפה רק נזלת מוגלתית וסמיכה מקורה בסינוסים עצמם, והאף משמש כצינור, בעוד שנזלת מוקואדית, וירלית מערבת את האף בילבד. יש דמיון רב בין דלקת אוזן חריפה לסינוסיטיס חריפה בילדים מבחינת פטוגנסיס ומיקרוביולוגיה. профилактическое противомикробное лечение, вспомогательные методы лечения, дополнительная / альтернативная медицина Рекомендации Американской академии педиатрии
Хирургическое лечение рака у детей • 5-8 случаев простуды в год • 5% -13% осложняется острым RS • Большинство детей с РС поддаются лечению • Сегодня операция состоит из промывания носовых пазух, ЭСС, аденоидэктомии
Цель операции • Хирургия предназначена для контроля симптомов, улучшения качества жизни и предотвращения осложнений • Показания к операции: неодинаково между OL и P • «вылечить» — цель операции, но не является вероятной конечной точкой • Обратить Возможное заболевание слизистой оболочки возможно в долгосрочной перспективе, но вряд ли будет реализовано в краткосрочной перспективе
Максимальное медицинское лечение • Рефлюкс • Макролиды • Антилейкотриены • Орошение носовых спреев • Альтернативные медицинские подходы
Хирургическое лечение детей • Биоматериалы • Поднадкостничный абсцесс
Место хирургического вмешательства у детей • Существуют убедительные доказательства того, что область ОМК является основным местом поражения воспалительных заболеваний носовых пазух.
Хирургическое лечение детей • Роль аденоидэктомии: • 1. резервуар для патогенных бактерий • 2. мешает очистке слизистой оболочки носа • 3. лучший дренаж • Общий успех аденоидэктомии — 50% • Исследования показывают уменьшение числа бактериальных патогенов в носоглотке после аденоидэктомии
Боязнь операции? • Операция может вызвать задержку роста средней зоны лица • Bothwell et al. не показали разницы в росте лица оперированных детей с СВК по сравнению с детьми, которые отказались от операции.
Хирургия • Детям, не прошедшим медикаментозную терапию, операция приносит пользу • Аденоидэктомия рекомендуется первоначально детям в возрасте 6 лет (без астмы, низкий балл КТ) • ЭСС и аденоидэктомия для детей старше 6 лет (астма и высокий балл СТ) Рамадан. Ларингоскоп.2004
К.Дж. Ли 10-е изд. — Глава 17 — Нос: острый и хронический синусит Карточки
Нам не удалось определить язык звукового сопровождения на ваших карточках.Пожалуйста, выберите правильный язык ниже.
Фронт Китайский, PinyinChinese, SimplifiedChinese, TraditionalEnglishFrenchGermanItalianJapaneseJapanese, RomajiKoreanMath / SymbolsRussianSpanishAfrikaansAkanAkkadianAlbanianAmharicArabicArmenianAzerbaijaniBasqueBelarusianBengaliBihariBretonBulgarianBurmeseCatalanCebuanoChamorroChemistryCherokeeChinese, PinyinChinese, SimplifiedChinese, TraditionalChoctawCopticCorsicanCroatianCzechDanishDeneDhivehiDutchEnglishEsperantoEstonianFaroeseFilipinoFinnishFrenchFulaGaelicGalicianGeorgianGermanGreekGuaraniGujaratiHaidaHaitianHausaHawaiianHebrewHindiHungarianIcelandicIgboIndonesianInuktitutIrishItalianJapaneseJapanese, RomajiJavaneseKannadaKazakhKhmerKoreanKurdishKyrgyzLakotaLaoLatinLatvianLingalaLithuanianLuba-KasaiLuxembourgishMacedonianMalayMalayalamMalteseMaoriMarathiMarshalleseMath / SymbolsMongolianNepaliNorwegianOccitanOjibweOriyaOromoOther / UnknownPashtoPersianPolishPortuguesePunjabiPāliQuechuaRomanianRomanshRussianSanskritSerbianSindhiSinhaleseSlovakSlovenianSpanishSundaneseSwahiliSwedishTaga logТаджикскийТамильскийТатарскийТелугуТайскийТибетскийТигриньяTohono O’odhamТонгаТурецкийУйгурскийУкраинскийУрдуУзбекскийВьетнамский Валлийский Западно-фризскийИдишЙорубааудио еще не доступно для этого языка
Назад Китайский, PinyinChinese, SimplifiedChinese, TraditionalEnglishFrenchGermanItalianJapaneseJapanese, RomajiKoreanMath / SymbolsRussianSpanishAfrikaansAkanAkkadianAlbanianAmharicArabicArmenianAzerbaijaniBasqueBelarusianBengaliBihariBretonBulgarianBurmeseCatalanCebuanoChamorroChemistryCherokeeChinese, PinyinChinese, SimplifiedChinese, TraditionalChoctawCopticCorsicanCroatianCzechDanishDeneDhivehiDutchEnglishEsperantoEstonianFaroeseFilipinoFinnishFrenchFulaGaelicGalicianGeorgianGermanGreekGuaraniGujaratiHaidaHaitianHausaHawaiianHebrewHindiHungarianIcelandicIgboIndonesianInuktitutIrishItalianJapaneseJapanese, RomajiJavaneseKannadaKazakhKhmerKoreanKurdishKyrgyzLakotaLaoLatinLatvianLingalaLithuanianLuba-KasaiLuxembourgishMacedonianMalayMalayalamMalteseMaoriMarathiMarshalleseMath / SymbolsMongolianNepaliNorwegianOccitanOjibweOriyaOromoOther / UnknownPashtoPersianPolishPortuguesePunjabiPāliQuechuaRomanianRomanshRussianSanskritSerbianSindhiSinhaleseSlovakSlovenianSpanishSundaneseSwahiliSwedishTaga logТаджикскийТамильскийТатарскийТелугуТайскийТибетскийТигриньяTohono O’odhamТонгаТурецкийУйгурскийУкраинскийУрдуУзбекскийВьетнамский Валлийский Западно-фризскийИдишЙорубааудио еще не доступно для этого языка
Протокол.Баллонное расширение устья для лечения хронического синусита
1 Протокол баллонной диафрагмы для лечения хронического синусита Дата вступления в силу медицинского пособия: 01.04.15 Дата следующего обзора: 16.11 Предварительная авторизация Даты проверки не требуются: 07.07, 07.08, 11.08, 05.09, 01 / 10, 01/11, 01/12, 03/12, 01/13, 01/14, 11/14, 11/15 Предварительная авторизация не требуется.Следующий протокол содержит критерии медицинской необходимости, применимые к данной услуге. Критерии также применимы к услугам, предоставляемым в местной операционной зоне Medicare Advantage для этих участников, если не указаны отдельные критерии Medicare Advantage. Если критерии не соблюдены, в возмещении будет отказано, и пациенту не будет выставлен счет. Обратите внимание, что оплата покрываемых услуг зависит от права и ограничений, указанных в контракте с пациентом во время оказания услуг.Описание Баллонное расширение устья (также известное как баллонная синупластика) предлагается в качестве альтернативы традиционной эндоскопической хирургии носовых пазух (ESS) для пациентов с хроническим синуситом, которые не справляются с медицинской помощью. Процедура включает помещение баллона в устье пазухи и надувание баллона для растяжения отверстия. Она может выполняться как отдельная процедура или как дополнительная процедура к функциональной эндоскопической хирургии носовых пазух (FESS). Политика Использование надувного устройства на основе катетера (баллонное расширение устья) при лечении хронического синусита, рефрактерного с медицинской точки зрения, может считаться необходимым с медицинской точки зрения как минимально инвазивная альтернатива эндоскопической хирургии носовых пазух.Актуальность проблемы Хронический риносинусит (ХРС) характеризуется гнойными выделениями из носа, обычно без лихорадки, которые сохраняются от нескольких недель до месяцев. Симптомы заложенности носа часто сопровождают выделения из носа. Также может быть легкая боль и / или головная боль. Утолщение слизистой оболочки может ограничивать или закрывать естественные отверстия между полостями носовых пазух и носовыми ямками, хотя симптомы могут быть разными, поскольку существуют значительные различия в расположении и форме этих устьев пазух. По оценкам, около 30 миллионов человек в США страдают хроническим синуситом.В большинстве случаев применяется медикаментозное лечение, но хирургический дренаж — вариант для пациентов, которые не реагируют на медикаментозное лечение. Функциональная эндоскопическая хирургия носовых пазух (FESS) стала важным аспектом хирургического лечения хронического синусита. Для этой процедуры используется оптоволоконный носовой эндоскоп для визуализации устья пазухи и устраняется обнаруженная непроходимость. Эта процедура восстанавливает проходимость и позволяет воздуху и слизистым проходить через естественное устье. Ежегодно в США проводится около 350 000 процедур FESS.С. при хроническом синусите. Новую процедуру, баллонную дилатацию устья, можно использовать как альтернативу FESS или как дополнение к FESS для пациентов с хроническим синуситом. Цель этого метода, когда он используется в качестве альтернативы FESS, — добиться улучшенного дренажа пазухи с использованием менее инвазивного подхода. При использовании в качестве дополнения к FESS он предназначен для облегчения и / или увеличения доступа к пазухам. Процедура включает размещение проводника в устье пазухи, Страница 1 из 5
2 продвигает баллон по проволочному проводнику, а затем растягивает отверстие путем надувания баллона.Расположение проводника подтверждается рентгеноскопией или прямым просвечиванием целевой полости синуса. Для этой процедуры может потребоваться общая анестезия, чтобы минимизировать движение пациента. Верхнечелюстная пазуха создает уникальную проблему. Устье верхней челюсти, расположенное внутри воронки решетчатой кости, часто невозможно получить трансназально без иссечения части крючковидного отростка. Альтернативный доступ к устью верхней челюсти — через пазуху через собачью ямку. Проводник можно продвинуть из верхнечелюстной пазухи к носовой ямке.Расширяющий баллон может увеличить устье, отклоняя крючковидный отросток. Для количественной оценки тяжести хронического синусита и оценки реакции на лечение можно использовать различные показатели исходов. Система оценки Лунда-Маккея использует оцененную радиологами информацию, полученную при компьютерной томографии (КТ) в отношении помутнения полостей носовых пазух. Тест сино-назального исхода — это проверенный вопросник, в котором пациенты заполняют 20 вопросов о симптомах по категориальной шкале (от 0 = нет проблем до 5 = могут быть наихудшие симптомы).Средние рейтинги могут быть представлены по всем 20 симптомам, а также по четырем подклассифицированным доменам симптомов. Нормативный статус В марте 2008 г. устройство Relieva Sinus Balloon Catheter (Acclarent, Menlo Park, CA) было допущено к продаже Управлением по санитарному надзору за качеством пищевых продуктов и медикаментов США (FDA) в рамках процедуры 510 (k). Управление по санитарному надзору за качеством пищевых продуктов и медикаментов установило, что это устройство практически эквивалентно существующим устройствам, предназначенным для расширения устья пазух носа и околоносовых пазух у взрослых и гайморовых пазух у детей.Последующие устройства, разработанные Acclarent, также получили маркетинговое разрешение 510 (k). К ним относятся система расширения носовых пазух Relieva Spin, одобренная в августе 2011 года, и система баллонной синупластики Relieva Seeker, одобренная в ноябре В июне 2008 года устройство FinESS Sinus Treatment (Entellus Medical, Inc., Maple Grove, MN) было допущено к продаже компанией FDA через процесс 510 (k). Указанным показанием является доступ и лечение устья верхней челюсти / воронки решетчатой кости у взрослых с использованием трансантрального доступа.(Код продукта FDA: EOB) Отток костных носовых пазух реконструируется путем баллонного смещения прилегающих костей и структур околоносовых пазух. Два других баллонных устройства для расширения устья носовых пазух от Entellus Medical — система расширения носовых пазух ENTrigue и инструмент XprESS Multi-Sinus Dilation Tool — также получили разрешение 510 (k) в августе 2013 г., система расширения носовых пазух производства Medtronic Xomed (Джексонвилл, Флорида) ), позже названная NuVent EM Balloon Sinus Dilation System, была допущена к продаже FDA через процесс 510 (k) для использования в сочетании с компьютерной хирургической системой Medtronic, когда для хирургической навигации или хирургии под визуальным контролем может потребоваться найти и переместить ткань, кость или хрящевую ткань, окружающие дренажные пути лобных, верхнечелюстных или клиновидных пазух.Также в 2013 году система расширения носовых пазух производства ArthroCare Corporation (Сан-Антония, штат Техас, подразделение Smith and Nephew), позже названная Ventera Sinus Dilation System, была допущена к продаже через процесс 510 (k) для доступа и лечения лобной углубления, устья клиновидной пазухи и устья верхней челюсти / воронка этмолда у взрослых с использованием трансназального доступа. Код продукта FDA: Имплантируемые стенты для носовых пазух, соответствующие протоколу LRC для послеоперационного использования после эндоскопической хирургии носовых пазух Страница 2 из 5
3 Услуги, являющиеся предметом клинических испытаний, не соответствуют критериям нашего Протокола оценки технологий и считаются исследовательскими.Для объяснения экспериментальных и исследовательских задач см. Протокол оценки технологий. Ожидается, что будут оказываться только соответствующие и необходимые с медицинской точки зрения услуги. Мы оставляем за собой право проводить проверки предоплаты и постоплаты, чтобы оценить медицинскую целесообразность вышеупомянутых процедур. Некоторые положения этого протокола могут не относиться к пациентам, которым вы оказываете помощь, поскольку они могут относиться к продуктам, которые недоступны в вашем регионе. Ссылки Мы не несем ответственности за постоянную жизнеспособность адресов веб-сайтов, которые могут быть указаны в любых ссылках ниже.1. Центр оценки технологий Ассоциации «Голубой крест» и «Голубой щит» (TEC). Баллонное расширение устья для лечения хронического риносинусита. TEC Assessments 2012; Том 27, вкладка 9. PMID 2. Ахмед Дж., Пал С., Хопкинс С. и др. Функциональная эндоскопическая баллонная дилатация устья синуса при хроническом риносинусите. Кокрановская база данных Syst Rev.2011 (7): CD PMID Plaza G, Eisenberg G, Montojo J, et al. Баллонная дилатация лобной полости: рандомизированное клиническое исследование. Анн Отол Ринол Ларингол. Август 2011 г .; 120 (8): PMID Batra PS, Ryan MW, Sindwani R et al.Технология баллонных катетеров в ринологии: обзор доказательств. Ларингоскоп. Сен; 121 (1): PMID Cutler J, Bikhazi N, Light J и др. Сравнение автономной баллонной дилатации и хирургии носовых пазух при хроническом риносинусите: проспективное многоцентровое рандомизированное контролируемое исследование. Am J Rhinol Allergy. Август PMID Бихази Н., Лайт Дж., Труит Т. и др. Сравнение автономной баллонной дилатации и хирургии носовых пазух при хроническом риносинусите: проспективное многоцентровое рандомизированное контролируемое исследование с последующим наблюдением в течение 1 года. Am J Rhinol Allergy.Июль 2014 г .; 28 (4): PMID Chandra RK, Kern RC, Cutler JL, et al. REMODEL большая когорта с долгосрочными результатами и метаанализом автономных исследований баллонной дилатации. Ларингоскоп. Jul PMID Stankiewicz J, Truitt T., Atkins J, Jr. Результаты за один год: трансантральная баллонная дилатация решетчатой воронки. Ear Nose Throat J., февраль 2010 г .; 89 (2): PMID Stankiewicz J, Truitt T., Atkins J, et al. Результаты через два года: трансантральная баллонная дилатация воронки решетчатой кости. Int Forum Allergy Rhinol. Май-июнь 2012 г .; 2 (3): PMID Levine SB, Truitt T., Schwartz M и др.Автономная баллонная дилатация устья верхнечелюстной пазухи и воронки решетчатой кости у взрослых с хроническим или рецидивирующим острым риносинуситом: проспективное мультиинституциональное исследование с периодом наблюдения в течение 1 года. Анн Отол Ринол Ларингол. Ноя 2013; 122 (11): PMID Gould J, Alexander I, Tomkin E, et al. В офисе, мультисинусная баллонная дилатация: результаты проспективного многоцентрового открытого исследования в течение 1 года. Am J Rhinol Allergy. Март-апрель 2014 г .; 28 (2): PMID Bizaki AJ, Taulu R, Numminen J, et al. Качество жизни после эндоскопической хирургии носовых пазух или баллонной синупластики: рандомизированное клиническое исследование.Ринология. Декабрь 2014 г .; 52 (4): PMID Marzetti A, Tedaldi M, Passali FM. Роль баллонной синупластики в лечении головной боли носовых пазух. Otolaryngol Pol. Январь-февраль 2014 г .; 68 (1): PMID Страница 3 из 5
4 14. Кутлухан А., Сальвиз М., Боздемир К. и др. Влияние анцинэктомии и естественного расширения устья на вентиляцию гайморовой пазухи: клиническое экспериментальное исследование. Eur Arch Otorhinolaryngol.Апр 2011 г .; 268 (4): PMID Achar P, Duvvi S, Kumar BN. Сравнение эндоскопической хирургии расширенных пазух носа (FEDS) и функциональной эндоскопической хирургии носовых пазух (FESS) для лечения хронического риносинусита: пилотное исследование. Acta Otorhinolaryngol Ital. Октябрь 2012 г .; 32 (5): PMID Bozdemir K, Kutluhan A, Cetin H, et al. Сравнение результатов простой полипэктомии плюс дилатация баллонного катетера и функциональной эндоскопической хирургии носовых пазух при полипозе носа: предварительное исследование. Am J Rhinol Allergy. Май-июнь 2011 г .; 25 (3): PMID Ramadan HH, Terrell AM.Синупластика и аденоидэктомия баллонным катетером у детей с хроническим риносинуситом. Анн Отол Ринол Ларингол. Сен 2010; 119 (9): PMID Wang F, Song Y, Zhang X и др. Расширение синусового баллона при хроническом риносинусите у детей, резистентном к медикаментозной терапии. JAMA Otolaryngol Head Neck Surg. Июн 2015 г .; 141 (6): PMID Friedman M, Schalch P, Lin HC, et al. Функциональная эндоскопическая дилатация носовых пазух: удовлетворенность пациентов, послеоперационная боль и стоимость. Am J Rhinol. Март-апрель 2008 г .; 22 (2): PMID Koskinen A, Penttila M, Myller J, et al.Эндоскопическая хирургия носовых пазух может уменьшить обострения и симптомы больше, чем баллонная синупластика. Am J Rhinol Allergy. Ноябрь-декабрь 2012 г .; 26 (6): e PMID Hathorn IF, Pace-Asciak P, Habib AR, et al. Рандомизированное контролируемое испытание: гибридная техника с использованием баллонной дилатации дренажного пути лобной пазухи. Int Forum Allergy Rhinol. Фев 2015; 5 (2): PMID Plaza G. Личное общение с основным автором (G Plaza). 12 апреля PMID 23. Катлер Дж., Трюитт Т., Аткинс Дж. И др. Первый клинический опыт: отбор пациентов и результаты лечения хронического риносинусита при расширении рта.Int Forum Allergy Rhinol. Ноябрь-декабрь 2011 г .; 1 (6): PMID Bolger WE, Vaughan WC. Расширение устья пазухи на основе катетера: начальный анализ безопасности и осуществимости на модели трупа. Am J Rhinol. Май-июнь 2006 г .; 20 (3): PMID Kuhn FA, Church CA, Goldberg AN, et al. Синусотомия с баллонным катетером: наблюдение через год — результаты и роль в функциональной эндоскопической хирургии носовых пазух. Отоларингол Head Neck Surg. Сен 2008; 139 (3 Дополнение 3): S PMID Weiss RL, Church CA, Kuhn FA, et al. Анализ отдаленных результатов синусотомии с баллонным катетером: наблюдение в течение двух лет.Отоларингол Head Neck Surg. Сен 2008; 139 (3 Suppl 3): S PMID Brodner D, Nachlas N, Mock P, et al. Безопасность и результаты после процедур с использованием гибридного баллона и только баллона с использованием многофункционального инструмента для баллонной дилатации с множеством подвздошных костей. Int Forum Allergy Rhinol. Август 2013 г .; 3 (8): PMID Albritton FDt, Casiano RR, Sillers MJ. Возможность проведения эндоскопической хирургии носовых пазух с баллонной дилатацией носовых пазух в офисе. Am J Rhinol Allergy. Май-июнь 2012 г .; 26 (3): PMID Каранфилов Б., Сильверс С., Паша Р. и др. Баллонная дилатация синуса в офисе: проспективное многоцентровое исследование с участием 203 пациентов.Int Forum Allergy Rhinol. Май 2013; 3 (5): PMID Sikand A, Silvers SL, Pasha R, et al. Воздушное расширение синуса в офисе: наблюдение в течение 1 года после проспективного многоцентрового исследования. Анн Отол Ринол Ларингол. Август 2015 г .; 124 (8): PMID Страница 4 из 5
5 31. Levine HL, Sertich AP, 2nd, Hoisington DR, et al. Многоцентровый регистр результатов синусотомии баллонным катетером у 1036 пациентов.Анн Отол Ринол Ларингол. Apr 2008; 117 (4): PMID Brown CL, Bolger WE. Безопасность и возможность использования баллонного катетера устья околоносовых пазух: предварительное исследование. Анн Отол Ринол Ларингол. Apr 2006; 115 (4):; обсуждение PMID Рамадан HH. Безопасность и целесообразность баллонной синупластики в лечении хронического риносинусита у детей. Анн Отол Ринол Ларингол. Март 2009 г .; 118 (3): PMID Wittkopf ML, Becker SS, Duncavage JA, et al. Баллонная синупластика для хирургического лечения пациентов с ослабленным иммунитетом и пациентов в критическом состоянии с острым риносинуситом.Отоларингол Head Neck Surg. Apr 2009; 140 (4): PMID Raghunandhan S, Bansal T, Natarajan K, et al. Эффективность и результаты баллонной синупластики при хроническом риносинусите: проспективное исследование. Индийская J Otolaryngol Head Neck Surg. Август 2013 г .; 65 (Приложение 2): PMID Tomazic PV, Stammberger H, Braun H, et al. Возможности баллонной синупластики у пациентов с хроническим риносинуситом: опыт Граца. Ринология. Июн 2013 г .; 51 (2): PMID ElBadawey MR, Alwaa A, ElTaher M, et al. Улучшение качества жизни после эндоскопической операции на лобной пазухе.Am J Rhinol Allergy. Сентябрь-октябрь 2014 г .; 28 (5): PMID Tomazic PV, Stammberger H, Koele W. и др. Утечка ликвора решетчатой крыши после баллонной синупластики лобной пазухи. Ринология. Июн 2010 г .; 48 (2): PMID Chandra RK. Оценка дозы облучения хрусталика при баллонной синупластике. Отоларингол Head Neck Surg. Dec 2007; 137 (6): PMID Vaughan WC. Обзор баллонной синупластики. Curr Opin Otolaryngol Head Neck Surg. Февраль 2008 г .; 16 (1): 2-9. PMID Национальный институт здравоохранения и клинического совершенства (NICE). Баллонное катетерное расширение устья околоносовых пазух при хроническом синусите.Руководство по интервенционным процедурам; По состоянию на 17 сентября, Американская академия отоларингологии — хирургия головы и шеи. Заявление о расширении воздушного шара. Принят 28 июня 2010 г. (30 ноября 2010 г.). PMID 43. Розенфельд Р.М., Пичцирилло Дж. Ф., Чандрасекхар С. С. и др. Руководство по клинической практике (обновленное): синусит у взрослых. Отоларингол Head Neck Surg. Апрель 2015 г .; 152 (2 доп.): S1-S39. PMID Американское ринологическое общество (ARS) пересмотрело Заявление о раскрытии эндоскопической технологии расширения синуса с баллонным катетером. 2010; Проверено 6 августа, страница 5 из 5
Гнойный дренаж: определение, осложнения и лечение
Обзор
И хирургические, и открытые раны могут иметь разные типы дренажа.Гнойный дренаж — это жидкость, которая выделяется из раны. Его часто называют «молочным», это почти всегда признак инфекции.
Если вы исцеляетесь от раны, внимательно следите за ее дренированием. Важно знать, какие жидкости из раны могут обычно сочиться, а какие необходимо исследовать.
Гнойный дренаж — это жидкость, которая вытекает из раны. Симптомы включают:
- густую консистенцию
- «молочный» вид
- зеленый, желтый, коричневый или белый цвет
- отчетливый запах
Некоторая бледная жидкая жидкость, просачивающаяся из большинства ран, является нормальным явлением.Все раны тоже имеют определенный запах. Различные виды бактерий имеют разный запах, консистенцию и цвет. Дополнительные бактерии попадают в пораженный участок, если есть мертвые ткани.
Дренаж мог стать гнойным, если количество жидкости увеличилось или ее консистенция изменилась. Другие поводы для беспокойства — это изменение цвета и запаха.
Дренаж раны — это результат расширения кровеносных сосудов на ранних этапах заживления. Возможно, это потому, что в это время присутствуют определенные бактерии.Ваше тело создает вокруг раны влажную среду, пытаясь излечить себя.
Когда дренаж становится гнойным, это почти всегда происходит из-за инфицирования раны. Микробам легче попасть под кожу, если она повреждена. Затем микробы распространяются в ткани под ними и вызывают инфекцию.
Это вызывает болезненность и опухание тканей. Это также означает, что они не заживают так быстро или хорошо, а в некоторых случаях и вовсе не заживают. Открытые раны более склонны к развитию инфекций, чем закрытые, потому что разрыв кожи дает проникновение микробам.
Некоторые ситуации повышают вероятность инфицирования вашей раны:
- У вас диабет 1 или 2 типа.
- Ваша рана была нанесена грязным предметом.
- Ваша рана была получена в результате укуса человека или животного.
- В вашей ране все еще есть посторонний предмет, например, стекло или дерево.
- Ваша рана большая и глубокая.
- У вашей раны неровные края.
- Перед хирургической процедурой не были соблюдены надлежащие меры безопасности.
- Вы пожилой человек.
- Вы страдаете ожирением.
- Ваша иммунная система не функционирует должным образом. Например, у вас есть заболевание, влияющее на вашу иммунную систему, например СПИД.
- Вы курите, из-за чего мелкие кровеносные сосуды сужаются и получают меньше крови и питательных веществ для заживления раны.
Первой целью лечения гнойного дренажа является устранение основной причины инфекции. Другие цели включают в себя удержание сильного дренажа и предотвращение размягчения ран, а также поддержание влажной среды.Это позволит ране зажить самостоятельно.
Лечение зависит от потребностей инфицированного человека, типа раны, места ее расположения на теле и точки процесса заживления раны.
Основным осложнением гнойного дренажа является раневая инфекция. Самым серьезным осложнением локальной инфицированной раны является то, что она становится незаживающей раной, иначе известной как хроническая рана. Хроническая рана — это поражение, которое не заживает в течение восьми недель.Это часто приводит к сильной боли и дискомфорту. Это также может повлиять на ваше психическое здоровье.
Другие осложнения могут включать:
- целлюлит: бактериальная инфекция некоторых слоев кожи
- остеомиелит: бактериальная инфекция вашей кости или костного мозга
- сепсис: присутствие бактерий в крови, которое может привести к воспалению всего тела
Немедленно обратитесь к врачу, если вы заметили изменение цвета или запаха жидкости, сочащейся из раны.Гнойный дренаж желтого, зеленого, коричневого или белого цвета с сильным запахом.




 Чаще всего это комбинация Амоксициллина и клавулановой кислоты для продуктивного истребления патогенной флоры, предотвращения абсцессов. Обратили на себя внимание такие антибиотические средства, как Флемоксин Солютаб, Аугментин, Амоксиклав.
Чаще всего это комбинация Амоксициллина и клавулановой кислоты для продуктивного истребления патогенной флоры, предотвращения абсцессов. Обратили на себя внимание такие антибиотические средства, как Флемоксин Солютаб, Аугментин, Амоксиклав.