Прокол пазухи носа — «Моя история ужасов или самое личное. Рассказываю подробно про прокол, последствия, а также описываю плюсы и минусы процедуры. »
Всем привет!
Я хочу рассказать Вам свою историю. Многие женщины говорят, что после родов ничего не бояться, а я скажу так: «ПОСЛЕ ПРОКОЛА НИЧЕГО НЕ БОЮСЬ!»
Сам отзыв хочу поделить на несколько частей, чтобы и мне, и Вам комфортно было читать:
- Предыстория
- Процесс прокалывание
- Больница и процедуры
- Еще одна больница и процедуры
- Лекарства
- Последствия
- Плюсы и минусы процедуры
ПРЕДЫСТОРИЯ
Все началось примерно год назад. Тогда я очень сильно заболела. Был сильный снег, даже метель, автобусы ходили редко, ну а я умная и поехала с простудой на учебу. Тут меня и замело. На следующий день температура 39, плохо, все болит. Решила вызвать врача из поликлиники на дом, на что мне ответили
У нас много больных, приходите сами
То есть, человеку с температурой 39 вы говорите идти в больницу?! Ладно, приехала. Там меня осмотрел врач и поставил диагноз (!) ОРВИ, АНГИНА И ОТРАВЛЕНИЕ. Вот так, все вместе. Извините меня, но даже я — человек без медицинского образования понимаю, что орви и ангина одновременно быть не могут. Но она мне назначила антибиотик (уже не помню название) и сказала через неделю приходить к своему врачу. Хорошо, целую неделю я усердно лечилась, но мне лучше не становилось. В назначенный день пришла к своему врачу. Та сказала мне, что назначили не тот антибиотик. Написала новый и сказала опять придти через неделю. Опять лечусь, стало лучше, но сильные головные боли, закладывают уши, круги под глазами, не могу высморкаться. Пришла к врачу, начинаю жаловаться на эти симптомы, а мне говорят
Иди-ка ты, деточка, к лору
Ну я побежала к лору, она меня осмотрела и начала говорить
Твой врач что-то напутал.
У тебя нет ни гайморита, ни синусита. Но на всякий случай сделай снимок.
Чтобы вы понимали, меня направили делать снимок на другой берег города. А это между прочим 2 часа езды на автобусе. Лаадно, поехала, сделала. На следующий день приехала, забрала. А еще через день пошла к лору. В описание стоял диагноз
ОСТРЫЙ ДВУХСТОРОННИЙ СИНУСИТ, ОСТРЫЙ ДВУХСТОРОННИЙ ГАЙМОРИТ И ФРОНТИТ
Ничего нет говорите? Ну а лор в это время направила меня уже в больницу, сказала, что буду лежать. Доигралась.
за день до того, как лечь в больницу. огромные и черные круги под глазами, головная боль и усталость
ПРОЦЕСС ПРОКАЛЫВАНИЯ
Сразу скажу, слабонервным лучше не читать.
Приехав в больницу, мне сразу же дали подписать листок о прокалывании . Мне уже было все равно, что со мной сделают. Я просто была в шоке от происходящего.
Меня повели в ординаторскую, там посадили на стул и сказали расслабиться. Напротив сидел мальчик, ему что-то делали с ухом. Он видел весь этот кошмар.
Итак, меня посадили на стул и рассказали примерные действия. Первым шагом было обезболивание носа. На какие-то длинные металлические палки, похожие на спицы намотали ватку и вставили эти палки (они см 30) в нос. Я эти палки даже чувствовала во лбу. С ними я просидела минут 5, мы все ждали, когда мое лицо не будет ничего чувствовать. Но, к сожалению, эта заморозка на меня вообще не подействовала и было решено применить заморозку посильнее. Все то же самое, вставили спицы и сидели минут 5, ждали. Эта заморозка дала очень слабый эффект, но у врачей уже заканчивалась смена и мне сказали
ПОТЕРПИ
Это вообще нормально? Ладно, выхода нет, пришлось это все на себе почувствовать.
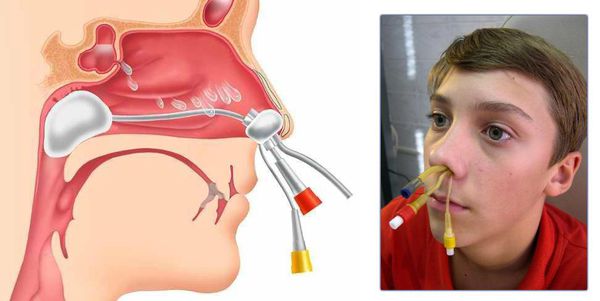
Как только мне вынули эти спицы, тут же сказали взяться за кресло и держаться за него.Затем, врач взяла какую-то другую палочку (знаете, как у стоматолога, когда пломбу пробуют, она еще такая в виде крючка, острая), засунула мне ее в нос и пробила соединение носа с пазухой.
фото сделано после прокола через 10 минут. текут сопли, которые я никак не могу убрать и кружится голова
Сразу после промывание у меня потекли сопли, которые я не могла вытереть.
Также хочу рассказать как я жила с этими трубками.
Меня сразу предупредили, что наклоняться вперед нельзя, а то трубки вылетят. И вот первые 2 дня я ела из трубочки и почти не спала. Я люблю спать на боку и на животе, но тут кода боишься за эти трубки не до сна. А есть я не могла по той причине, что нос болел сильно.
второе фото после прокола
Еще у меня все постельное белье было в гное, после сна.
второй день после прокола
БОЛЬНИЦА И ПРОЦЕДУРЫ
В больнице я пролежала 15 дней. 10 дней проходила с двумя трубками, 12 дней с одной трубкой, затем мне сняли.
Все эти 15 дней мне кололи антибиотик «Цефтриаксон» 3 раза в день. Не скажу, что после него немеют ноги, просто неприятное пощипывание. Антибиотик я пила и мне кололи 1,5 месяца. Это был еще не самый большой срок. Дальше только больше, но об этом позже.
Первую неделю 1 раз в день мне промывали нос раствором Миромистина вроде. Это совсем не больно. Прост наклоняешь голову в лева, тебе промывают левую пазуху, в право — правую пазуху. Вместе с этим раствором выходит и гной. Самое главное — это держать рот открытым, тк через него потом выливается раствор. А затем просто надо высмаркаться.
Вместе с этим раствором выходит и гной. Самое главное — это держать рот открытым, тк через него потом выливается раствор. А затем просто надо высмаркаться.
Когда на 10 день сняли одну трубку, то пазуху мне промывали, которая с проколом. Снимать трубки совсем не больно, вот тут серьезно ничего не чувствуется.
сняли одну трубку, вата в носу
На 2 дня больше я проходила с одной трубкой. Это была левая сторона вроде. Сняли также быстро. Но тут мне уже назначили процедуру «Кукушка». У нее очень интересное название. Сначала ты ложишься на каталку, тебе в нос заливают опять какой-то раствор и специальным прибором высасывают. Вообще, надо говорить «ку-ку», когда тебе пытаются прочистить нос, но ты просто лежишь с закрытым ртом и корчишься от боли. Главное, чтобы этот раствор не попал тебе в пищевод.
Еще мне вставляли в нос какую-то вату с мазью. С ней надо было ходить 10 минут, а потом вынимать. Произошел такой случай, когда врач вату заснул слишком глубоко в нос и мне очень долго пытались ее вытащить.
в носу вата и трубки, дышала как могла через рот
Из больницы меня выписали на 15-ый день, не долечив. 15 декабря мне назначили операцию на нос, но за пару дней до этого я сильно поссорилась со своим врачом и мне не то что выписали, меня выгнали из больницы. Операцию так и не сделали, но потом у меня были серьезные последствия.
——————————————————————————————————————————
После выписки я пришла в свою поликлинику (это уже был конец декабря) за справкой и еще пожаловалась, что у меня до сих пор болит голова, нос начал сильно раздуваться и вообще мне плохо. Мне там ответили
НОС РАЗДУВАЕТСЯ ИЗ-ЗА ТОГО, ЧТО ТЫ СПИШЬ НА ЖИВОТЕ
Вы понимаете, сплю на животе всю жизнь — нос никогда не раздувался. Вышла из больницы, начал раздуваться. В тот день я бежала оттуда. Уже почти прошел год, а я там до сих пор не появилась.
вот так раздувался у меня нос, фото уже после больницы
——————————————————————————————————————————
ЕЩЕ ОДНА БОЛЬНИЦА И ПРОЦЕДУРЫ
После побега из поликлиники, я через своего знакомого врача вышла на замечательного лор специалиста, она считается самым лучшим в городе. Я моментально записалась к ней на прием. Это уже был январь месяц, где-то середина. Попав к ней на прием, она поставила мне неутешительный диагноз. Мой гайморит начал опять развиваться, а мой фронтит и синусит вообще не лечили. И в общем она говорит, что давай опять попьешь антибиотики, а если не помогут, то будем делать прокол теперь не только в носовых пазухах, но и тех, которые на лбу. Ну пропив очередной курс антибиотиков, мне становится лучше. Гайморита нет, но остались еще две проблемы. Получилось так, что фронтит мы смогли выучить, а вот синусит стал у меня хроническим, с колоссальными последствиями.
Тут мне ставили катетер «Ямик». Это равнозначно проколу. И еще важная процедура — это замораживание носа холодным азотом. Именно эта процедура помогла мне до конца справиться с гайморитом. Холодный азот убивает микробов. Эта процелура проводится примерно так: опять какие-то «спицы» замораживают и вставляют в нос. С ними ты сидишь минуты 2 и тебе вынимают.
ЛЕКАРСТВА
Я уже не помню, что пила до того, как попала в больницу, но в больнице мне кололи «Цефтриаксон» 3 раза в день
Также мне кололи «Амикацин», но это уже было весной и связано все это с последствиями.
Сейчас моя главная проблема — это то, что я не чувствую запахи и каждое утро мой нос раздувается. Он похож на картошку. Поэтому каждое утро я промываю нос «Акволором». Он вымывает всю гадость из меня и становится немного легче.
Еще я пила антибиотик «Клацип». В общем, я многое перепробовала, тем самым убив всю микрофлору и заработав серьезные последствия.
ПОСЛЕДСТВИЯ
Выше я не раз упоминала последствия. Так вот, синусит стал хроническим,а как потом стало известно он любит «скакать» по организму. У меня он приземлился на женской линии, тем самым я заработала много заболеваний, от которых лечусь до сих пор. Не вижу смысла их тут описывать, честно.
ПЛЮСЫ И МИНУСЫ
Когда тебе делают прокол, вероятность того, что гайморит опять повторить 80%. Так сейчас и со мной. Наступил холод, у меня опять гайморит. Также можно привести в пример девочку из палаты, которой каждый год делают этот прокол на протяжение 4х лет.
Плюсы прокола пазухи носа
- позволяет быстрее вывести гной из пазух
- предотвращает поступление гноя в мозг
Минусы прокола пазухи носа
- больно
- гайморит повторяется снова и снова
- не лечит другие заболевание
- с трубками неудобно ходить, есть, купаться
Для себя я могу выделить только эти достоинства и недостатки. Конечно обидно, что так получилось. Но жизнь продолжается, и я буду пытаться делать все возможное для своего крепкого здоровья!
Ну а рекомендовать или нет, это дело каждого человека. Кто-то видит в этом только плюсы, кто-то только минусы, а у меня все по-равному. Исходя из своего опыта, я рекомендовать не буду. Ведь я знаю уже не 5 человек, с такими же последствиями.
Спасибо за прочтение. Надеюсь, что мой отзыв был полезен!
адреса и телефоны медицинских центров, цены на услуги и отзывы пациентов
На портале можно
найти медицинские центры и частные
клиники Казани, в которых врачи готовы
сделать пункцию гайморовой пазухи. Мы
собрали телефоны и адреса, стоимость
на наиболее востребованные услуги, цены
консультации врача, а также отзывы
пациентов. Для вашего удобства мы
предлагаем воспользоваться фильтром
по станциям метро и районам, который
поможет быстро подобрать наиболее
подходящий территориально вариант.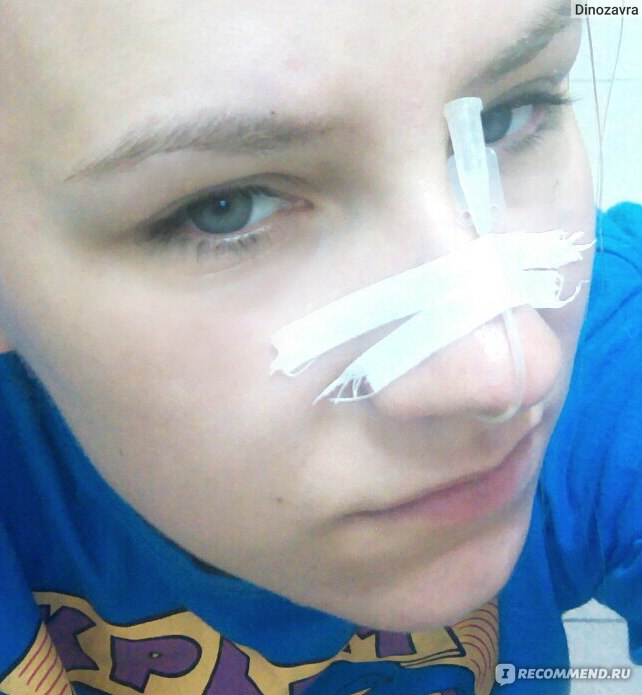
Пункция носовой пазухи — это один из наиболее эффективных способов лечения воспалительных процессов, протекающих в околоносовых пазухах. Большую роль процедура играет и в диагностике заболеваний, так как позволяет составить наглядную картину количества и характера экссудата, оценить проходимость естественного соустья и наличие в нем крови. Пункция верхнечелюстной пазухи может быть порекомендована для лечения хронического гайморита, скопления крови или повышенного уровня жидкостей в верхнечелюстной пазухе.
Как проводится пункция пазух носа в медицинском центре Казани?
Это достаточно простая процедура, которая не требует от пациента специфической подготовки. Для этого достаточно промыть полость носа и использовать местную анестезию. Для пункции используется игла Куликовского, вводимая под нижней носовой раковиной, недалеко от переднего конца — именно здесь медиальная стенка верхнечелюстной пазухи обладает самой меньшей толщиной. Сама игла направлена в сторону внешнего угла глаза.
При правильном выполнении пункции после введения иглы через кость наблюдается ощущение провала после приложения маленьких усилий. Игла погружается в пазуху на глубину в 5 миллиметров — иногда она может упираться в стенку, что потребует выполнения нескольких легких и аккуратных покачивающих движений. Если эти действия выполняются свободно, значит игла попала в просвет пазухи и процедура выполнена правильно. Только после этого врач начинает промывание носовых пазух растворами антисептиков. При необходимости, пациенту назначается повторная пункция с промыванием гайморовой пазухи — для этих целей в некоторых случаях через пункционное отверстие устанавливается специальный дренаж, облегчающий дальнейший процесс.
В некоторых случаях
после пункции пазух носа могут наблюдаться
осложнения. К ним относится повышенный
риск появления воздушной эмболии и
развития носового кровотечения,
вызванного повреждением сосудов. Как
правило, кровотечение легко останавливается
и имеет незначительный объем.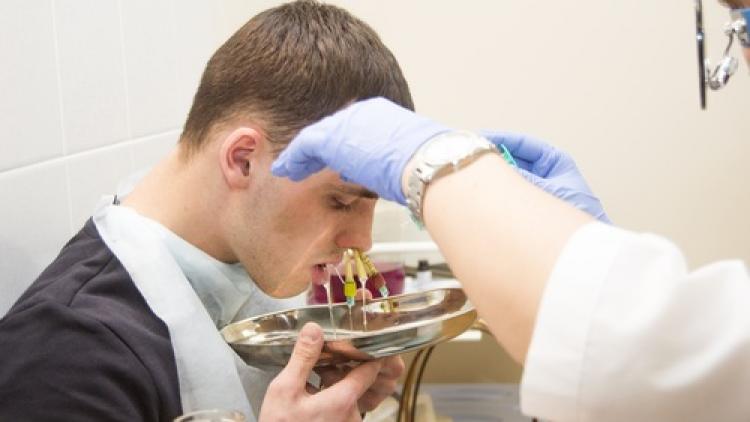 При
прокалывании верхней стенки пазухи в
редких случаях может произойти глазничная
пункция, при выполнении процедуры с
передней стенке — щечная.
При
прокалывании верхней стенки пазухи в
редких случаях может произойти глазничная
пункция, при выполнении процедуры с
передней стенке — щечная.
В каких случаях применение пункции носовой пазухи будет целесообразно?
В последнее время распространение получает мнение о том, насколько целесообразно проводить пункцию гайморовой пазухи при возможности использовать консервативное лечение с мощными антибактериальными препаратами. Но весьма важно принять во внимание тот момент, что другие методы при наличии блока естественного отверстия не всегда позволяют полностью удалить патологическое содержимое и провести промывание пазух.
Конечно, использование лекарственных средств позволяет подавить острый воспалительный процесс и избавиться от клинической симптоматики. Однако гной все равно остается во верхнечелюстной пазухе, приводя к развитию хронической формы гайморита. Оптимальным решением станет комбинированное лечение, в ходе которого используются оба метода: сначала происходит удаление содержимого гайморовой пазухи для улучшения ее аэрации, после чего в дело вступают антибиотики, успешно борющиеся с инфекционным агентом.
Гайморит — это заболевания всего организма с реакцией многих систем и органов. Проявлениями общей реакции на воспаление околоносовых пазух, в частности, служат лихорадочное состояние и типичные изменения в крови (при острых и обострениях хронических гайморитов), а также общее недомогание, слабость, головная боль, затрудненность носового дыхания, болезненные выделения из носа и носоглотки, расстройства обоняния.
Гайморовы пазухи носа представляют собой образование в виде небольших воздушных карманов в кости черепа, имеющих сообщение с полостью носа. Верхнечелюстных пазух у человека две — правая и левая.
Основной причиной возникновения гайморита является инфекция — бактерии или вирусы проникают в гайморову пазуху через полость носа или через кровь и вызывают воспаление.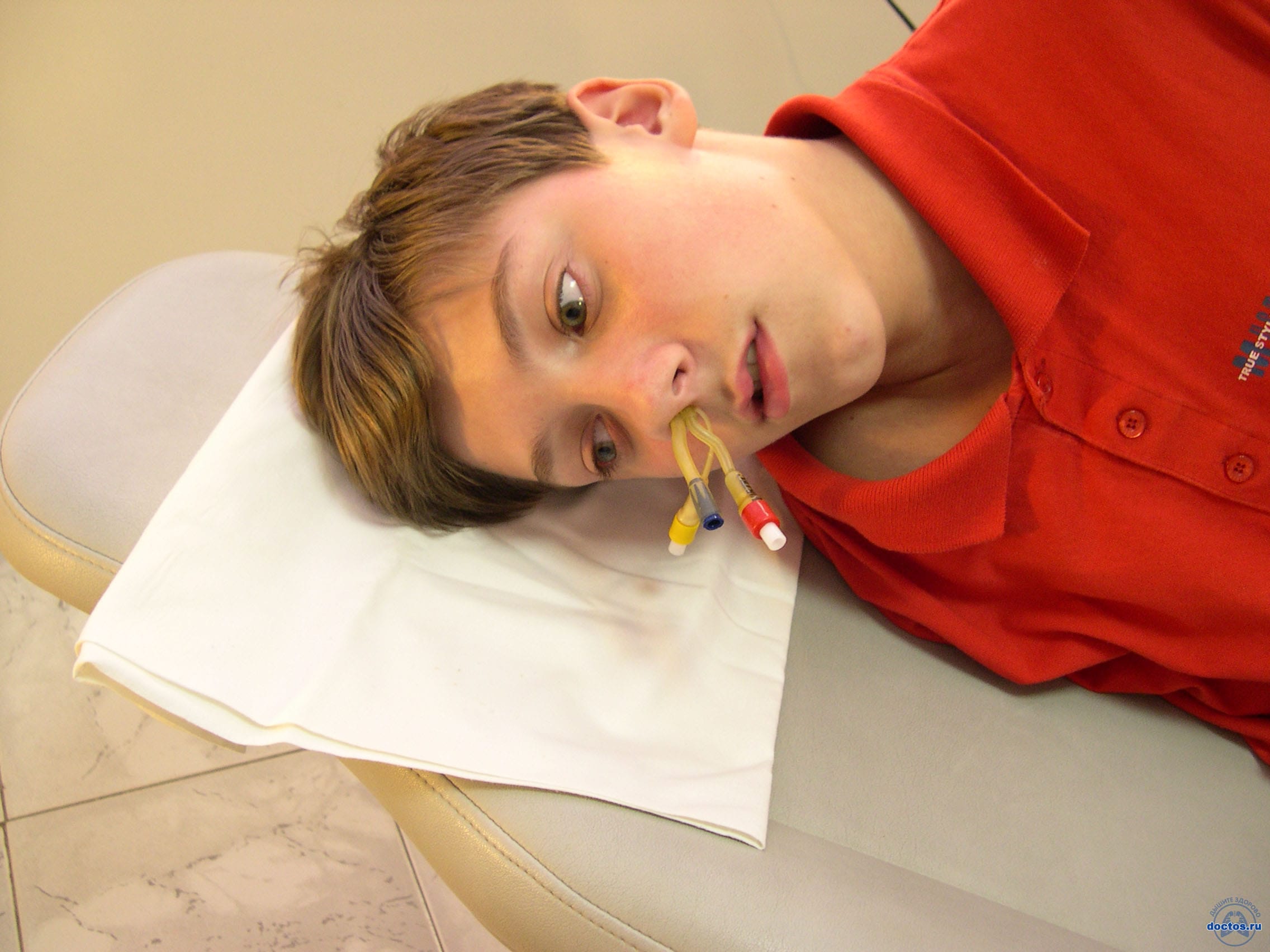 В норме, у человека во всех придаточных пазухах вырабатывается слизь, которая поглощая в себе микробов и частицы твердых и тел удаляется из пазухи в полость носа. Обеспечивается этот процесс тем, что слизистая оболочка имеет в своем составе клетки, снабженные специальными выростами — ресничками. Реснички, сокращаясь, создают постоянный ток жидкости из пазухи наружу.
В норме, у человека во всех придаточных пазухах вырабатывается слизь, которая поглощая в себе микробов и частицы твердых и тел удаляется из пазухи в полость носа. Обеспечивается этот процесс тем, что слизистая оболочка имеет в своем составе клетки, снабженные специальными выростами — ресничками. Реснички, сокращаясь, создают постоянный ток жидкости из пазухи наружу.
У здорового человека процесс удаления слизи работает хорошо и причин для развития гайморита нет. Но при воспалении слизистой оболочки полости носа (что происходит при рините) слизистая набухает и закрывает просвет, ведущий из пазухи в полость носа. В таких условиях в гайморовой пазухе начинаются изменения: в пазухе нарабатывается слизь, которая, вследствие закупорки, застаивается в пазухе, нарастает давление, которое является причиной ощущения боли, тяжести в области гайморовых пазух Постепенно слизь превращается в гной, который имеет вязкую консистенцию и очень плохо удаляется из пазухи, даже при хорошем дренаже.
Носовая полость и придаточные пазухи носа заселены нормальной бактериальной флорой; в норме там обнаруживаются те же микробы, что и в воспаленных пазухах. Многие инфекционные процессы в пазухах имеют вирусную природу; бактерии присоединяются вторично.
Симптомы гайморита:
- Неприятные ощущения в области носа и околоносовой области. Дискомфорт, как правило, менее выражен утром, нарастает к вечеру. Постепенно начинает болеть голова. При поражении одной гайморовой пазухи головная боль может отмечаться только со стороны поражения
- Затруднение носового дыхания (заложенность носа)
- Гнусавость голоса
- Насморк (может отмечаться слизистое прозрачное или гнойное — желтое, зеленое — отделяемое из носа)
- Повышение температуры тела
- Общее недомогание (утомляемость, слабость, сниженный аппетит)
В основе лечения гайморита должны обязательно лежать местные процедуры — использование капель, спреев, ингаляторов, способных устранить отек слизистой оболочки. К таким препаратам относятся сосудосуживающие капли.
К таким препаратам относятся сосудосуживающие капли.
Однако при лечении гайморита их следует рекомендовать с осторожностью больным гипертонической болезнью. Противопоказаниями служат также закрытоугольная глаукома, атрофический ринит, повышенная чувствительность к препарату.
Длительность местного применения капель ограничена 5-7 днями. Более продолжительное и частое спазмирование сосудов слизистой оболочки носа приводит к стойкому снижению сосудистого тонуса. В результате слизистая оболочка становится кровенаполненной и потому утолщенной, что ухудшает носовое дыхание и еще больше нарушает дренирование околоносовых пазух и затрудняет лечение гайморита. Предпочтительнее использовать аэрозольные формы, так как спрей равномерно распределяется по слизистой оболочке носа, что создает более длительный и выраженный терапевтический эффект в процессе лечения гайморита.
В лечении гайморита также следует использовать антибактериальные и антиаллергические препараты.
При лечении хронического гайморита назначают стероидные (гормоносодержащие) препараты. Смысл назначения стероидов в уменьшении воспалительного отека и улучшении вентиляции пазух.
Хороший эффект дает метод промывания носа антисептическими растворами.
В комплексной терапии гайморита используют и многие факторы физического воздействия. При остром воспалении наиболее эффективны микроволны, УВЧ и импульсные токи. При выраженном болевом синдроме назначают синусоидальные модулированные или диадинамические токи. Однако если в верхнечелюстных пазухах имеется жидкость, до проведения физиотерапии их необходимо освободить от содержимого с помощью пункции или промывания.
Одним из наиболее распространенных методов лечения гайморита является пункция верхнечелюстной пазухи, которая может выступать и как диагностический способ подтверждения (или исключения) гайморита. При пункции гайморовой пазухи с помощью шприца удаляют гной, затем промывают пазуху растворами антисептиков, лекарственных трав, минеральной водой. После промывания в полость вводят лекарственные препараты — обычно растворы антибиотиков, подобранных с учетом особенностей возбудителя. Вместе с антибактериальным средством в пазуху вводят ферменты (трипсин, химотрипсин).
После промывания в полость вводят лекарственные препараты — обычно растворы антибиотиков, подобранных с учетом особенностей возбудителя. Вместе с антибактериальным средством в пазуху вводят ферменты (трипсин, химотрипсин).
Оперативное лечение гайморита направлено на устранение анатомических препятствий, способствующих хронизации процесса, и на восстановление комплекса костных ходов. Задача такого лечения гайморита — нормализация вентиляции и оттока из пазух.
Клиника лечения холодом «Медкрионика» приглашает Вас записаться на прием по вопросам «Лечение гайморита«.
Сделать это можно, позвонив по телефону (044) 229-87-97 или (044) 229-83-90.
Также воспользуйтесь нашей контактной информацией.
Узнать стоимость услуги «Криолечение гайморита» Вы можете в разделе «стоимость услуг».
Лечение гайморита, цена в Нижнем Новгороде
Адреса клиник:
Единый телефон: 8 (831) 4-120-777 | Адреса стоматологий:
Единый телефон: 8 (831) 4-120-120 |
Адреса детских стоматологий «Динозубрик»:
Единый телефон: 8 (831) 411-99-99 | Адреса детских клиник «Здоровёнок»:
Единый телефон: 8 (831) 430-01-30 |
Центр ортодонтии «Джем»:
Единый телефон: 8 (831) 430-30-30 | Туристическая компания «Садко travel»:
Единый телефон: 8 (831) 250-00-50 |
Клиника инновационной косметологии: | Адреса лабораторных служб: | |
Единый телефон: 8 (831) 250-30-30 |
|
Единый телефон: 8 (831) 4-120-777 |
Стоматология для детей и взрослых: терапия, исправление прикуса, отбеливание и имплантация зубов, медицинское сопровождение иностранных граждан. Центр неврологии, гинекология и урология. Программы патронажа для детей.
*Цены, указанные на сайте, не являются публичной офертой. Стоимость услуг устанавливается и оплачивается согласно прейскуранту Клиники, действующему на момент оказания соответствующей услуги. С действующим прейскурантом Вы можете ознакомиться на стойке регистратуры, у администратора или по телефону 8 (831) 421-01-01.
Лечение хронического воспаления придаточных пазух носа
Фенестрацией называют расширение соустья пазухи. Эта операция используется при хронических синуситах. Лечение в клиниках Германии проводится с использованием эндоназального доступа. Это минимально травматичная и в то же время эффективная манипуляция, которая позволяет добиться полного выздоровления у большинства пациентов. Благодаря опыту врачей и хорошему оборудованию, правильному выбору лечебной тактики риск рецидива после фенестрации пазух носа будет минимальным.
Показания
В основном данное хирургическое вмешательство выполняется у пациентов с хроническими гайморитами, реже – с воспалением других околоносовых пазух. Всего таковых существует четыре. Помимо гайморовой, или верхнечелюстной, пазухи носа это:
- Лобные
- Клиновидные
- Решетчатые
Все они парные. Пазухи представляют собой полости внутри кости. Они покрыты слизистой оболочкой. В норме каждая пазуха сообщается с носовыми ходами, а соответственно и с внешней средой. Так обеспечивается их нормальная аэрация (доступ воздуха) и отток секрета в носовую полость. Эти соединения называются соустьями.
Воспалительный процесс в придаточных пазухах называют синуситом. Это общее обозначение заболевания. Существуют также отдельные термины, подразумевающие воспаление в той или иной пазухе. Воспалительный процесс гайморовой пазухи называют гайморитом, лобной – фронтитом, клиновидной – сфеноидитом, решетчатой – этмоидитом.
У детей чаще всего воспаляется решетчатая пазуха. У взрослых это гайморова (верхнечелюстная) пазуха. Не всегда в патологический процесс вовлекается только один из синусов. Они сообщаются, поэтому нередко одновременно воспаляются 2 пазухи и больше. Если же воспалены все сразу, то такое состояние называется пансинусит.
Цели операции
Чаще всего фенестрация выполняется при хроническом гайморите. Эта форма заболевания отличается от острой патологии тем, что сопровождается постоянными рецидивами. Они связаны с изменениями слизистой оболочки и наличием хронического очага инфекции. Это результат нарушения дренажа и аэрации пазухи.
При острой форме воспаления обычно достаточно назначения антибиотиков. В данном случае сужение соустья является временным. После затухания воспалительных явлений, нормализации носового дыхания и уничтожения патогенной микрофлоры происходит нормализация оттока секрета гайморовой пазухи. Если возникает необходимость в хирургическом лечении, проводится пункция (прокол).
При хроническом гайморите ситуация иная. Заболевание протекает годами, время от времени обостряясь. Это связано с патологическими изменениями слизистой, а также соустья верхнечелюстной пазухи. Оно закрывается, а отток секрета нарушается. Из-за этого прогрессируют воспалительные изменения, которые, в свою очередь, усугубляют нарушение аэрации полости внутри кости.
Заболевание протекает годами, время от времени обостряясь. Это связано с патологическими изменениями слизистой, а также соустья верхнечелюстной пазухи. Оно закрывается, а отток секрета нарушается. Из-за этого прогрессируют воспалительные изменения, которые, в свою очередь, усугубляют нарушение аэрации полости внутри кости.
Ситуацию можно исправить, если обеспечить отток содержимого пазухи. Это делают хирургическими методами. В зависимости от ситуации используются разные типы вмешательств. Предпочтение отдают наименее радикальным хирургическим операциям, в том числе фенестрации верхнечелюстной пазухи. Она не приводит к атрофическим изменениям слизистой с последующим нарушением основных функций носовой полости.
В наиболее благоприятном случае результатом операции является полное излечение хронического синусита. У большинства пациентов заболевание больше не обостряется.
Можно ли обойтись без операции?
Многие люди боятся хирургических вмешательств. Они опасаются осложнений, неприятных ощущений, реабилитационного периода. Поэтому не всегда сразу решаются на операцию. Но лечение хронического воспаления носовых и придаточных пазух носа методом фенестрации должно проводиться как можно раньше. В противном случае возможны неблагоприятные последствия:
- Необратимые изменения слизистой, в результате чего врачу придется делать более радикальную операцию с ее удалением
- Аллергизация организма
- Распространение инфекции на глаза, органы дыхательной системы, включая бронхи и легкие
- Изменения в системе местного и гуморального иммунитета
Отоларингологи делят пациентов на несколько категорий, в зависимости от степени запущенности заболевания.
Наиболее благоприятные исходы отмечаются у пациентов молодого возраста, с давностью заболевания меньше 5 лет. Морфологические изменения слизистой у них обратимы. При осмотре с помощью синусоскопии отмечается ее покраснение, утолщение. Присутствует гнойное отделяемое. Однако после проведения фенестрации мукоцилиарный транспорт восстанавливается.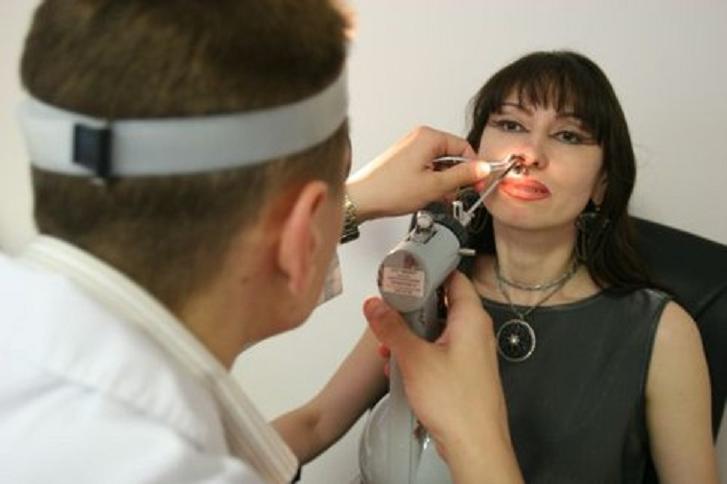 Слизистая оболочка полностью приходит в норму. Ее удаление не требуется, так как все патологические изменения достаточно быстро регрессируют после операции. Благодаря использованию медикаментозной терапии нормализуется функция мерцательного эпителия.
Слизистая оболочка полностью приходит в норму. Ее удаление не требуется, так как все патологические изменения достаточно быстро регрессируют после операции. Благодаря использованию медикаментозной терапии нормализуется функция мерцательного эпителия.
Во вторую группу пациентов входят те, кто болеет свыше 5 лет. У них проведение фенестрации позволяет добиться выздоровления не всегда. В ходе операции приходится дополнительно удалять гипертрофированные очаги слизистой оболочки. Полное восстановление функции эпителия невозможно.
Третья группа пациентов – пациенты среднего или пожилого возраста, которые заболели более 5 лет назад. Из-за сниженной реактивности организма у них обнаруживаются необратимые изменения слизистой. У них выявляются кисты, гиалинизация сосудов, фиброз базальной мембраны. Просвет пазухи уменьшен из-за полипов. Мукоцилиарный транспорт полностью отсутствует. В этом случае приходится проводить более обширную операцию. Почти всегда выполняется гайморотомия, так как она позволяет удалить все измененные участки слизистой.
Таким образом, чем раньше выполнена операция, тем более щадящей она будет. Пациенты быстрее восстанавливаются. Меньше риск осложнений. Меньше остаточных явлений. А также возможно восстановление функции носовой полости в полной мере после проведения операции и необходимой медикаментозной терапии.
Преимущества лечения в Германии
Для проведения фенестрации околоносовых пазух многие предпочитают обращаться в клиники Германии. Здесь процедура проводится с использованием современного оборудования. Это эндоскопическая операция. Она не требует больших разрезов и минимально повреждает мягкие ткани.
В Германии врачи применяют щадящие техники при работе с костной тканью. Новое соустье формируется в минимальном размере, достаточном для профилактики рецидива синусита в будущем. В то же время небольшой размер соустья позволяет избежать дальнейших атрофических процессов слизистой.
Фенестрация является более безопасной операцией, чем классические вмешательства, выполняемые при хронических синуситах.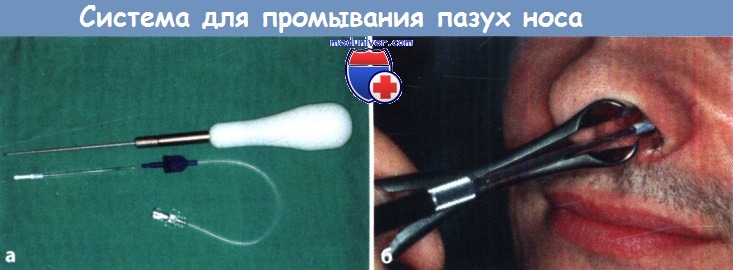 Кроме того, она более эффективна. Исследования показывают, что в отдаленном послеоперационном периоде расширенное соустье сохраняется у 90-98% пациентов. В то же время традиционные вмешательства не дают рецидивов лишь в 50-76% случаев.
Кроме того, она более эффективна. Исследования показывают, что в отдаленном послеоперационном периоде расширенное соустье сохраняется у 90-98% пациентов. В то же время традиционные вмешательства не дают рецидивов лишь в 50-76% случаев.
Операция может проводиться под местным или общим наркозом. Выбор способа обезболивания зависит от объема вмешательства. В любом случае оно будет качественным, чтобы у пациента не сохранилось негативных воспоминаний об операции.
В послеоперационном периоде человеку обеспечивается хороший уход. Проводится промывание пазух. Назначается медикаментозная терапия. Палаты немецких клиник оснащены всем необходимым для полноценного восстановления.
Организация лечения
В Германии используются новейшие технологии, работают лучшие врачи мира, проводятся самые современные операции, включая фенестрацию придаточных пазух носа. Многие пациенты предпочитают отправиться на лечение именно в эту страну, так как это позволяет добиться лучших результатов, снизить риск рецидива хронического синусита до минимума, а также минимизировать вероятность осложнений.
Если Вы желаете отправиться на лечение в Германию, в этом Вам поможет компания Booking Health. Мы лидеры в сфере медицинского туризма. При обращении к нам Вы получаете множество преимуществ:
- Мы выберем для Вас именно ту клинику, которая специализируется на проведении подобного рода операций, имеет лучшую статистику безрецидивного выздоровления
- Поможем установить коммуникацию с администрацией клиники и Вашим лечащим врачом
- На 50% сокращается стоимость лечения, потому что мы договоримся о выгодной цене операции, всех лечебных и восстановительных мероприятий, без надбавок и коэффициентов для иностранных пациентов
- Когда будет проводиться диагностика заболевания, Вам не нужно будет повторно сдавать анализы и проходить инструментальные обследования, которые были проведены ранее
- Вы сможете пройти лечение в Германии в ближайшее время – мы сократим время ожидания врачебной помощи
- Мы поможем Вам приобрести и переслать в свою страну препараты
- Программа лечения находится под нашим полным контролем
- При необходимости организуем дополнительные диагностические и лечебные процедуры
- Обеспечим коммуникацию с врачами клиники после завершения терапевтической программы, для контроля результатов лечения
- Организуем сервис высокого уровня: трансфер из аэропорта в клинику, бронирование авиабилетов и гостиницы
Все финансовые взаимоотношения прозрачны. Вы в любой момент сможете узнать, на какие процедуры расходуются Ваши средства. Все, что не будет израсходовано, вернется на Ваш банковский счет.
Вы в любой момент сможете узнать, на какие процедуры расходуются Ваши средства. Все, что не будет израсходовано, вернется на Ваш банковский счет.
Выбирайте лечение за рубежом и Вы, несомненно, получите отличный результат!
Авторы: Доктор Надежда Иванисова, Доктор Сергей Пащенко
Читайте:
Почему Booking Health – Вопросы и ответы
Общая хирургия в Германии
Зимний отдых за границей с пользой для здоровья
Лечение суставов в Германии — эффективные методики
Отправить запрос на лечение
Выявление и лечение одонтогенного гайморита | Челюстно-лицевая пластическая и реконструктивная хирургия
Мы провели поиск в последних актуальных базах данных, включая MEDLINE (PubMed), Embase, Кокрановскую библиотеку и другие онлайн-инструменты, используя комбинации ключевых слов «одонтогенный», «одонтогенная инфекция», « стоматологическое происхождение »,« происхождение зуба »,« синусит »,« верхнечелюстная пазуха »,« верхнечелюстной синусит »,« одонтогенный верхнечелюстной синусит »,« процедура Колдуэлла Люка (CLP) »,« риносинусит »,« функциональная эндоскопическая хирургия синуса (FESS) , »« Модифицированная хирургия верхнечелюстных пазух с помощью эндоскопии (MESS) »и« околоносовые пазухи.«Результаты обобщены на основе нашего разнообразного клинического опыта.
Заявление об одобрении этических норм было предоставлено отделением челюстно-лицевой хирургии Стоматологической больницы Сеульского национального университета с одобрения Институционального наблюдательного совета Сеульского национального университета (S-D20170005).
Хронический и острый риносинусит
Невозможно переоценить важность надлежащей диагностики и лечения хронического или острого риносинусита, потому что проблемы носа или придаточных пазух носа, включая заложенность носа, обструкцию носовых дыхательных путей, дренаж из носа и постназальный отек [1, 2,3].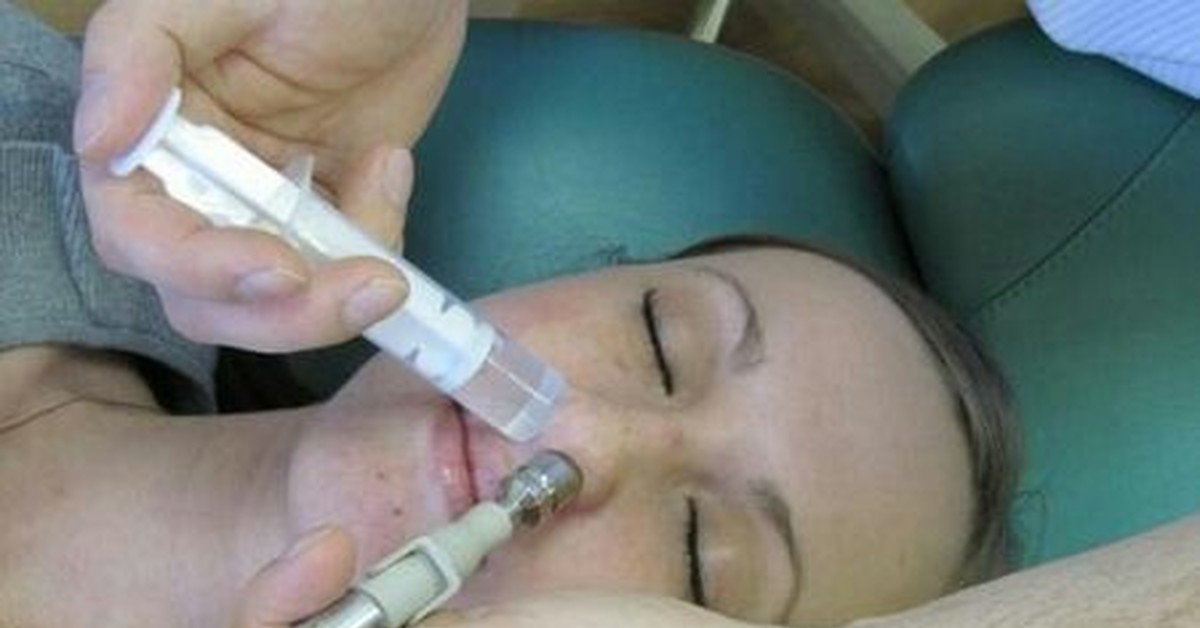
Классификация риносинусита
Ринит путают с риносинуситом и описывают с использованием терминологии, которая является более точным определением для описания воспалений внутренней полости носа, вовлекающих околоносовые пазухи. Для постановки диагноза риносинусит необходимы два из следующих симптомов: заложенность носа, боль в средней части лица, слизисто-гнойные выделения и снижение запаха, с дополнительным наблюдением за воспалением слизистой оболочки, необходимым для окончательного консолидированного диагноза.Лечение риносинусита варьируется в зависимости от этиологии, и первоначальное различие между острой и хронической формами должно проводиться с учетом предыдущего анамнеза пациента, имеющихся симптомов и результатов назального эндоскопического обследования или тщательного интраорального осмотра. Доказательная терапия может первоначально назначаться врачами в случаях острого или хронического риносинусита, а более сложные симптомы, которые невозможно избежать, можно направить к аллергологу для дальнейшей иммунотерапии [4].Острый риносинусит (ОРС) определяется в зависимости от продолжительности симптомов следующим образом: инфекционный ОБРС с гнойными выделениями из носа, непроходимостью и болью с ощущением полноты в течение 4 недель; подострый риносинусит (SRS) от 4 до 8 недель; и СВК с симптомами, длящимися более 8 недель, несмотря на лечение лекарствами. Риносинусит также подразделяется на аллергические или неаллергические, профессиональные и другие типы синдромов ринита.
Мукоцилиарный клиренс SM
Псевдостратифицированный мерцательный столбчатый эпителий, известный как SM, выстилает внутреннюю слизистую оболочку дыхательных путей верхнечелюстных пазух.SM продуцирует слизь, которая движется к устью для дренажа в носовую полость против нормальной силы тяжести, при этом движение ресничек вокруг гайморовой пазухи происходит синхронно (рис. 1). Эта слизь, переходя из полости носа в носоглотку, проглатывается и попадает в пищевод и желудок.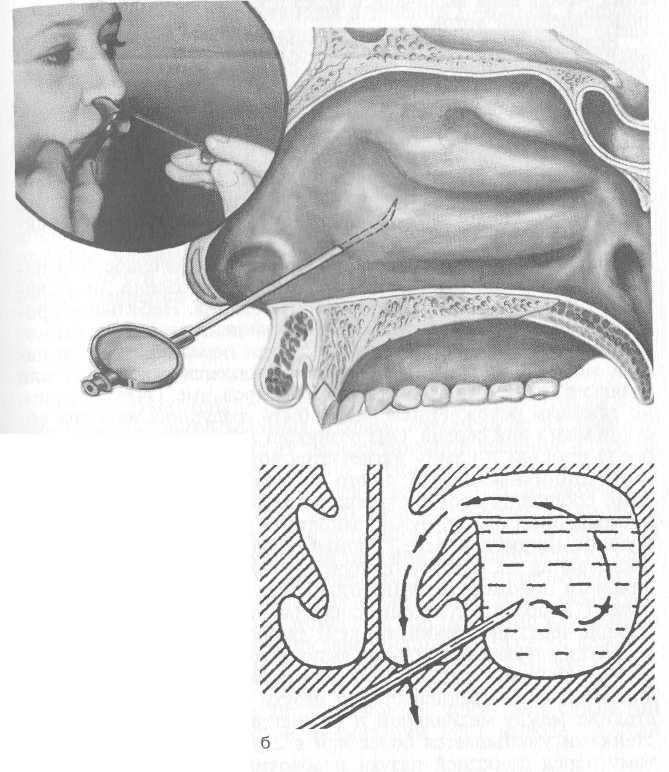 Любое прерывание этих основных движений слизи из-за снижения активности ресничек или закупорки устьев может привести к заболеванию носовых пазух и появлению симптомов. Каждое устье передней решетчатой пазухи, лобной пазухи и верхнечелюстной пазухи близко аппроксимируется в среднем носовом ходу, и вместе они составляют костно-мясной блок (OMU).Таким образом, любое воспаление или закупорка OMU вызывает синусит, в том числе случаи, затрагивающие несколько носовых пазух, называемые пансинуситом.
Любое прерывание этих основных движений слизи из-за снижения активности ресничек или закупорки устьев может привести к заболеванию носовых пазух и появлению симптомов. Каждое устье передней решетчатой пазухи, лобной пазухи и верхнечелюстной пазухи близко аппроксимируется в среднем носовом ходу, и вместе они составляют костно-мясной блок (OMU).Таким образом, любое воспаление или закупорка OMU вызывает синусит, в том числе случаи, затрагивающие несколько носовых пазух, называемые пансинуситом.
Схематическое изображение коронковой части задних верхнечелюстных зубов с синоназальным комплексом. Нормальная активность мукоцилиарного клиренса через верхнечелюстную пазуху к костно-метальному блоку показана стрелками, типичные антрохоанальные полипы на верхней и медиальной стенках пазух выглядят темными, а решетчатые полипы отображаются серыми звездочками ( a ).Костно-мясной блок, показывающий средние и нижние носовые раковины, крючковидный отросток и bulla ethmoidale ( b )
Эпителиальные клетки SM играют важную роль в мукоцилиарном клиренсе (MCC) и поддержании чистоты верхних дыхательных путей за счет непрерывного движения ресничек избиение для перемещения вдыхаемых инородных тел, бактерий, грибков и вирусов к ротоглоточным дыхательным путям. Этим основным защитным функциям помогает эпителий дыхательных путей с выделениями муцина, которые создают перенос ионов или жидкости для поддержания вязкости слизистой.Некоторые хемокины секретируются в соответствии с уровнями воздействия патогенов для активации воспалительных или защитных иммунных путей путем привлечения макрофагов, дендритных клеток, эозинофилов, нейтрофилов, Т-клеток и NK-клеток (рис. 2) [4, 5]. Также высвобождаются несколько цитокинов, включая IL-1β, IL-6, TNFα, IL-8 и хемотаксический белок 1 моноцитов. Эти эпителиальные клетки SM связаны плотными контактами, образуя физическую защитную стенку, а мукоцилиарный транспорт управляется образованием активных форм кислорода и азота посредством контроля антимикробных пептидов, таких как лактотрансферрин, лизоцим и дефенсины (рис. 2).
2).
Схематическое изображение связанного с иммунитетом мукоцилиарного клиренса в псевдостратифицированном мерцательном столбчатом эпителии верхнечелюстной пазухи. Сокращения: мукоцилиарный клиренс MCC, хемотаксический белок 1 моноцитов MCP-1, воспалительный белок-1 макрофагов MIP-1, интерлейкин IL, фактор некроза опухоли TNF
Определение и течение ОБРС
Основная этиология ОБРС — инфицирование местными бактериями окружающий воздух через верхние пищеварительные тракты.Таким образом, первая цель лечения ОБРС — уменьшение бактериальных инфекций, сопровождающееся улучшением симптомов. Большинство случаев воспалительного синусита, включая ОБРС, возникают в течение 7-10 дней после вирусной инфекции верхних дыхательных путей. Пациенты с ОБРС могут вылечиться от вирусных инфекций, но могут иметь постоянные симптомы, такие как лицевая боль и заложенность носа с ринореей. Застой в носу или пазухах может возникнуть из-за пониженной активности МКЦ и высокого анатомического положения устья. Иногда решетчатые или антрохоанальные полипы, известные анатомические вариации, усугубляют застой, блокируя физиологический дренаж через средний носовой ход (рис.1). Из-за различий в патофизиологических объектах при ОМС, точное лечение исходных стоматологических проблем должно сопровождаться облегчением симптомов ОБРС. Амоксициллин обычно можно назначать пациентам с ОБРС в зависимости от индивидуального клинического прогресса и сопутствующих заболеваний, в то время как компьютерная томография полезна для объективной диагностики сложных симптомов или других тяжелых осложнений, таких как внутричерепное расширение [6].
Определение и курс CRS
Типичный CRS определяется как наличие более двух из следующих симптомов в течение более 12 недель: боль от давления на лице, снижение запаха, заложенность носа, ринорея или постназальное выделение.Боль от давления на лице обычно описывается как тупая и локализующаяся боль от давления в верхней части щеки с постоянной головной болью на той же стороне лба.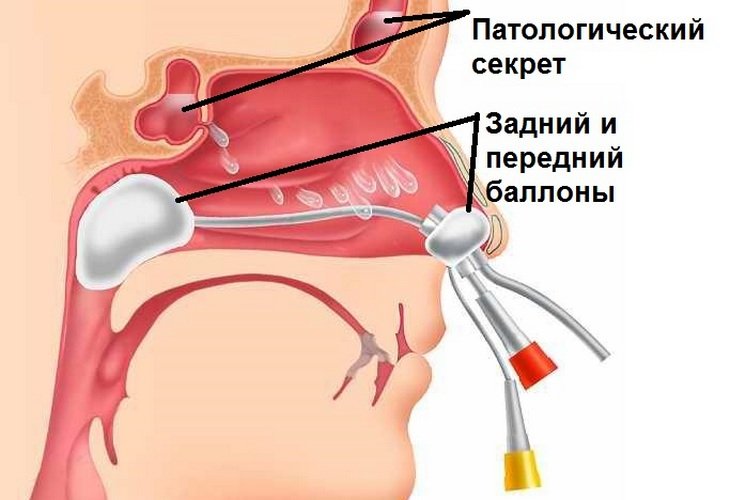 Снижение запаха можно разделить на частичную гипосомию и полную аносмию, которые связаны с помутнением передней решетчатой слизистой оболочки. Иногда такие пациенты жалуются на снижение вкусовых ощущений, известное как агевзия. Заложенность носа также выражается в жесткости или полноте носа и закупорке носовой полости. Передняя или задняя ринорея определяется как густые желтые или коричневые выделения слизи, которые чаще встречаются у пациентов с ОБРС, чем у пациентов с СВК.
Снижение запаха можно разделить на частичную гипосомию и полную аносмию, которые связаны с помутнением передней решетчатой слизистой оболочки. Иногда такие пациенты жалуются на снижение вкусовых ощущений, известное как агевзия. Заложенность носа также выражается в жесткости или полноте носа и закупорке носовой полости. Передняя или задняя ринорея определяется как густые желтые или коричневые выделения слизи, которые чаще встречаются у пациентов с ОБРС, чем у пациентов с СВК.
Этиология ХРС связана с различными анатомическими вариациями и вдыханием инородных тел. Также известно, что курение сигарет или аллергический ринит влияют на СВК, а также на социально-экономический статус. Анатомические вариации, такие как искривленная перегородка или средняя носовая раковина, аномальный размер клеток Галлера или увеличивающие носовые клетки, могут вызвать обструкцию OMU и, как следствие, индукцию CRS. Некоторые известные раздражители окружающей среды, такие как диоксид серы, озон и формальдегид, также влияют на функцию МКЦ.Аллергический риносинусит имеет основные генетические или иммунные факторы, связанные с развитием СВК [4, 5].
CRS классифицируется как CRS без полипов или аллергического грибкового синусита в соответствии с полипозом или грибковыми инфекциями. Совсем недавно было показано, что патогенез СВК включает изменения иммунных ответов. Полипы или муковисцидоз приводят к аномальным изменениям эпителия придаточных пазух носа, которые изменяют функцию МКР [5,6,7]. Воздействие при вдыхании раздражителей, таких как бактерии, включая Staphylococcus aureus ( S.aureus ), грибов, вирусов и протеаз, нарушает функции респираторных эпителиальных барьеров. Нарушение регуляции эпителиальных клеток может высвобождать воспалительные молекулы, такие как стромальный лимфопоэтин тимуса, что может усугубить развитие иммунных индукционных реакций 2 типа при СВК у пациентов с назальным полипом. Врожденные иммунные клетки, такие как врожденные лимфоидные клетки типа II, тучные клетки и эозинофилы, увеличиваются, и эти клетки могут выделять цитокины типа 2, включая ИЛ-4, ИЛ-5 и ИЛ-13, которые дополнительно усиливают продолжающийся воспалительный ответ [5,6 , 7].Напротив, адаптивные иммунные клетки, такие как дендритные, Т-хелперы типа 2, нативные B и активированные плазматические клетки, также увеличиваются при ХРС с назальными полипами и, таким образом, вносят вклад в повышенную локальную продукцию антител в ткани носовых пазух [6, 7]. Считается, что цитокины типа 2 также способствуют снижению тканевого активатора плазминогена и повышению уровня фактора XIIIa, что, в свою очередь, приводит к увеличению отложения фибрина и перекрестному сшиванию внутри носовых полипов (рис. 2).
Лечение СВК зависит от степени тяжести и этиологии.Кортикостероиды и дополнительные антибиотики могут быть полезны в сочетании с ирригацией физиологическим раствором через носовую полость. Различение различных причин СВК при исключении других симптомов имеет важное значение для обеспечения хороших результатов после лечения СВК [8]. Однако все методы клинического ведения СВК приводят к ограниченным результатам из-за гетерогенной патологии СВК.
Одонтогенный гайморит
Частота ОМС, вероятно, занижена, 10–12% случаев ОМС приписываются одонтогенным инфекциям [9,10,11,12] в оториноларингологической литературе.Более поздние исследования предполагают гораздо более высокую заболеваемость, чем сообщалось ранее, с хроническим гайморитом (CMS), составляющим 30-40% всех случаев CMS [13].
Развитие и рост верхнечелюстной пазухи
Верхнечелюстная пазуха может иногда отсутствовать или быть гипоплазированной во время развития и показывать всплески роста в возрасте 0–3 и 7–12 лет, которые соответствуют развитию и прорезыванию постоянных зубов и половому росту лица [14, 15]. Процесс пневматизации продолжается с ростом гайморовой пазухи на протяжении всей жизни, пока дно пазухи не окажется на уровне ниже дна носа после потери пораженных зубов.Первые и вторые моляры расположены близко к нижней стенке верхнечелюстной пазухи, премоляры — в меньшей степени, а эктопические клыки лишь изредка прилегают друг к другу. OMU расположен выше медиальной стенки и имеет средний диаметр 2,4 мм, в то время как костное окно намного больше [14,15,16]. Эффективное открытие устья может быть уменьшено за счет выступа крючковидного отростка, который является продолжением нижней носовой раковины и окружающих мягких тканей (рис. 1).
Костная стенка, отделяющая верхнечелюстную пазуху от корней зубов, варьируется от полной потери, при которой корни покрыты только SM, до толщины более 12 мм.Среднее расстояние между корнями верхнечелюстного моляра и премоляра и верхнечелюстной пазухой составляет 1,97 мм, что говорит о том, что кончики корней могут выступать в дно пазухи, вызывая небольшие возвышения или выступы вдоль SM [17, 18]. Эти близкие анатомические отношения между верхними коренными зубами и верхнечелюстной пазухой способствуют развитию периапикальной или пародонтальной одонтогенной инфекции внутри верхнечелюстной пазухи [19] (рис. 3).
Рис. 3Схематическое изображение нарушения функции мукоцилиарного клиренса (MCC) из-за одонтогенной инфекции.Нарушение регуляции эпителиального барьера слизистой оболочки увеличивается в зависимости от тяжести и продолжительности инфекции. прилегающая кость с расширением в пазуху (рис. 3). ОМС, связанная с удалением зубов, является наиболее частой причиной (рис.4), наряду с другими зубочелюстными поражениями, включая зубные кисты (рис.5), корешковые поражения (рис. 6), кариес (рис. 7), ретинированные зубы и корневые инфекции внешних резорбированных коренных зубов (рис. 8). Молярная область имеет частоту участия 47,68%, за ней следует первый молярный (22,51%), третий молярный (17,21%) и второй молярный (3,97%). Область премоляров поражена в 5,96% случаев, за ними следуют клыки в 0,66% [20, 21].
Рис. 4Хронический носовой свищ после удаления второго моляра с несколькими точками резорбции альвеолярной кости указывает на одонтогенный гайморит.Предоперационная панорама ( a ), Уотерса ( b ), корональная компьютерная томография ( c ) и аксиальная компьютерная томография ( d ), виды
Рис. зуб, несущий огромную кисту в правой гайморовой пазухе. Предоперационный панорамный вид ( a ), вид Уотера ( b ), изображение корональной КТ, показывающее костную расширяющуюся кистозную массу с обструкцией устья ( c ), и осевое изображение компьютерной томографии, показывающее заднюю расширяющуюся массу ( d ). ) Рис.6Типичный случай одонтогенного гайморита, вызванного апикальным поражением правого верхнего второго моляра. Предоперационная панорама ( a ), Уотерса ( b ), компьютерная томография с аксиальным коническим лучом ( c ) и КТ коронарного конуса ( d ), виды
Рис.7Хронический гайморит происходящие из правого второго премоляра, коронка которого была проанализирована, или постоянная нагрузка на протез. Предоперационный панорамный вид ( a ), вид у воды ( b ) и осевой компьютерный снимок, показывающий рентгеноконтрастность в середине синусита с подозрением на грибковый клубок ( c ), и изображение коронарной КТ, показывающее определенный грибковый верхнечелюстной синусит с непроходимостью устья ( d )
Рис.8Одонтогенный верхнечелюстной синусит, возникающий как из-за ретинированного третьего моляра, так и из-за корневой инфекции внешнего резорбированного первого моляра в правой гайморовой пазухе. Предоперационный панорамный вид ( a ), вид Уотера ( b ) и осевой снимок компьютерной томографии, показывающий воздушный пузырь и включающий образование пазухи ( c ). Изображение КТ корональной артерии, показывающее прямое поражение правого первого моляра ( d ), и изображение сагиттальной компьютерной томографии, показывающее прямое поражение трех моляров ( e )
Оториноларингологи и медики определили ОМС как ятрогенное стоматологическое заболевание, но эти объяснения неточны из-за недостатка знаний об анатомии и физиологии гайморовой пазухи.Ороантральная фистула (OAF) с удалением зуба или без него, ретинированные корневые инфекции, пародонтит и другие родственные одонтогенные патологии (рис. 3) являются наиболее частой этиологией OMS. Поднятие дна нижнечелюстной пазухи после операций по пересадке костной ткани, перфорация дна пазухи или неправильное положение во время установки зубного имплантата, выдавливание эндодонтических обструктивных материалов, наличие инородных тел после апикоэктомии и хирургическое удаление ретинированного третьего моляра — все это может считаться ятрогенными причинами ОМС.Однако все эти процедуры можно сделать более безопасными, если врачи будут использовать безопасные и точные доступы даже у пациентов с сильно пневматизированными гайморовыми пазухами.
Диагностика OMS
Наиболее частые клинические признаки OMS можно разделить на стоматологические и синоназальные симптомы. Стоматологические симптомы, включая зубную боль и гиперчувствительность, нелегко идентифицировать как одонтогенные причины, но нечастый стоматологический дискомфорт может возникать после сохранения проходимости OMU с непрерывным прогрессированием симптомов верхнечелюстной пазухи [11, 22, 23].Типичными симптомами придаточных пазух носа являются односторонняя боль в щеке с заложенностью носа, гнойная ринорея, неприятный запах, неприятный привкус, головные боли, болезненность в передней части верхней челюсти и постназальные выделения. Эти симптомы нельзя отличить от других причин ринита, и ни один из типичных симптомов не может считаться преобладающим при ОМС [20, 21].
Односторонняя заложенность носа с лицевой болью и давлением также является обычным симптомом при ОМС, а неприятный запах с тухлым привкусом в сочетании с зубной болью, по-видимому, клинически дифференцирует ЗМС и ОМС [22, 23].Наиболее частыми стоматологическими причинами являются периапикальный абсцесс, заболевания пародонта, удаление зубов после удаления зубов, OAF и необнаруженные инородные тела в пазухах. ОМС также может развиться из-за остеомиелита верхней челюсти, корешковых кист, механического повреждения слизистой оболочки пазух во время лечения корневых каналов, переполнения корневых каналов эндодонтическим материалом, неправильной установки дентальных имплантатов и неправильно выполненного увеличения пазух [24, 25, 26].
Патогенез OMS
За исключением близких анатомических взаимоотношений, которые можно рассматривать как способствующие воспалительному распространению от моляров и премоляров верхней челюсти к стенке нижней гайморовой пазухи, многие другие состояния могут способствовать патогенезу OMS.Эндо-антральный синдром был представлен Селденом [27,28,29] как распространяющееся заболевание пульпы, характеризующееся заболеванием пульпы, периапикальной рентгенопрозрачностью или потерей твердой пластинки на рентгенограммах, слабым рентгеноконтрастным образованием в стенке пазухи и различной рентгеноконтрастностью в нижних отделах. стенка пазухи. Быстрое распространение стоматологических инфекций также может привести к инфраорбитальному целлюлиту, преходящей слепоте и даже опасному для жизни тромбозу кавернозного синуса [23, 27].
Распространенность ОМС с вторичными периапикальными поражениями составляет 16–65% [28,29,30], и их лечение более сложно, чем в случаях только с первичными поражениями [31].Эндодонтические поражения, распространяющиеся в пазуху, характеризуются эпителиальными клетками, окруженными соединительными воспалительными тканями [32,33,34]. Эндодонтические поражения могут развиваться со временем в острой или инвазивной фазе, а также в хронической фазе. Острая фаза гораздо более инвазивна и может вызвать распространение бактерий непосредственно в полость пазухи и СМ, вызывая гипертрофические реакции. Кроме того, если эндодонтическое лечение не устраняет возбудителей болезней, эти гипертрофические реакции могут привести к рецидиву периодонтита или вторичным периапикальным поражениям [31, 35].
Другими причинами ОМС являются отек слизистой оболочки СМ с инфильтратами воспалительных клеток, одонтогенные или удерживающие слизистые кисты, гипертрофические рубцы или грануляции, гиалинизация и некротические одонтогенные инфекции [14]. Апикальные поражения могут приводить к воспалению и утолщению СМ, прилегающих к пораженным корням зубов, и, как следствие, к периапикальному оститу с гиперплазией слизистой оболочки синуса [36, 37].
Гипотезы микробиологии и биопленки
OMS обладает основными полимикробными характеристиками с преобладанием анаэробных бактерий как в полости рта, так и в верхних дыхательных путях.Аэробный Staphylococcus aureus и Streptococcus pneumonia ( S. pneumonia ) и анаэробный Peptostreptococcus и Prevotella spp. обнаруживаются более чем в 75% случаев, в то время как метициллинрезистентный Staphylococcus aureus обнаруживается у 10–12% пациентов с ОМС [38, 39]. Внутрикорневые бактериальные и грибковые роды и виды, такие как Streptococcus , Propionibacterium и Candida albicans , могут вызывать вторичные периапикальные поражения, и более 158 видов бактерий и 3 видов грибов также могут быть вовлечены в этиологию вторичных периапикальных инфекций с наиболее распространенными являются бактерии Enterococcus faecalis [40, 41].
Периапикальные поражения, связанные с ОМС, имеют гранулы биопленки, связанные с гранулематозными поражениями [42]. Гипотеза бактериальной биопленки (BB) OMS была недавно предложена, вовлекая динамические полимикробные сообщества с медленно реплицирующимися штаммами, встроенными во внеклеточный полимерный матрикс, включая экзополисахариды, белки и нуклеиновые кислоты [38]. Эти матричные вещества расположены дискретными слоями между метаболически активными штаммами в активных внешних покрытиях, подверженных воздействию более высоких концентраций кислорода и питательных веществ, с покоящимися бактериями в более глубоком и неактивном анаэробном ядре [39].Более глубокие слои относительно защищены от антибиотиков, детергентов и других антимикробных соединений при гуморальном или клеточном иммунитете [39], что делает их ответственными за стойкие хронические инфекции.
BB имеет уровень обнаружения 70% в 25–100% образцов CRS [43,44,45,46,47]. BB также может действовать как механизм при ОМС с хроническим воспалением придаточных пазух носа и биопленкой слизистой оболочки дыхательных путей [48, 49]. Основными патогенами, участвующими в OMS BB, являются S. aureus , Haemophilus influenza ( H.influenza ), P. aeruginosa ( P. aeruginosa ), коагулазонегативные стафилококки, Moraxella catarrhalis , S. pneumoniae и виды грибов [40, 41], а также анаэробные виды. Иногда смещение имплантатов или эндодонтических материалов внутри гайморовой пазухи не вызывает признаков гайморита, несмотря на то, что одонтогенные инфекции являются причиной гайморита в большинстве случаев ОМС. За исключением сопутствующих заболеваний носа, включая статус OMU, наличие BB следует определять при развитии OMS [43, 44, 50, 51].
Актиномицеты верхнечелюстной пазухи
Actinomyces spp., Включая A. israelii и A. radicidentis , можно найти на экстрарадикулярных гранулах внутри верхнечелюстной пазухи из-за их специфических поверхностных структур, которые позволяют прикрепляться эпителию к воспалительным клеткам и бактериям полости рта [52, 53 ]. Экстрарадикулярные поражения, вызванные актиномикозом, устойчивы к ответам иммунной системы хозяина, антибиотикам и ортоградному лечению, поскольку ортоградное эндодонтическое лечение само по себе не распространяется на экстрарадикулярные бактерии [26].Сложность лечения инфекций верхнечелюстных пазух, связанных с Actinomyces , указывает на то, что для успешного лечения ОМС, связанных с Actinomyces , могут потребоваться альтернативные методы лечения апикального периодонтита или апикальная хирургия [24]. Несмотря на трудности в различении апикального периодонтита, вызванного экстрарадикулярными или внутрирадикулярными микроорганизмами, на основании клинических признаков и рентгенографии, актиномикоз можно рассматривать как связанный с конкретными клиническими признаками и симптомами ОМС [25].
Грибковый синусит
У пациентов с ОМС с ослабленным иммунитетом, в том числе с плохо контролируемым сахарным диабетом, ВИЧ-инфекцией или проходящих химиотерапию, грибковые инфекции также наблюдаются в верхнечелюстной пазухе. Аспергиллез или мукомикоз могут распространяться на стенку глазницы, височную ямку и даже на головной мозг, вызывая признаки и симптомы, указывающие на злокачественное заболевание [54]. Большинство этих видов грибков попадают в дыхательные пути через дыхательные пути и сохраняются в слизистой оболочке носовых пазух, образуя плесень и споры.Очаги инфекции могут привести к дистрофической кальцификации и образованию ринолитов, которые можно увидеть на рентгенограммах зубов, с крупными ринолитами, известными как грибковые шарики. Когда грибковая инфекция возникает в отношении зубных инородных материалов, инфекция обычно локализуется в пределах верхнечелюстной пазухи (рис. 9) [55].
Рис. 9Пансинусит обоих придаточных пазух носа, вызванный инфекцией корня правого первого моляра. Предоперационный панорамный вид ( a ), вид у воды ( b ), осевой компьютерный снимок, показывающий синусит обеих верхнечелюстных пазух ( c ), коронарный компьютерный снимок, показывающий весь синусит, включая решетчатую и лобную пазухи ( d ) ) и сагиттальный снимок компьютерной томографии, показывающий поражение корня патологического поражения первого правого моляра ( e )
Основное лечение с использованием хирургических доступов следует рассматривать для радикального устранения любых предрасполагающих причин и для восстановления нормальной функции МКЦ.Поскольку у большинства этих пациентов будет клинический иммунодефицит или они будут госпитализированы, требуется более деликатное внимание для выявления ранних признаков или симптомов.
Ведение одонтогенного гайморита
Ранняя диагностика и лечение
Хотя хронический синусит, включая СВК и ОМС, является обычным явлением, точная и ранняя диагностика важна для успешного лечения. Как правило, СВК изначально не вызывает лицевой боли, и стоматолог может пропустить СВК у пациентов с орофациальной болью.Первоначальное лечение, такое как орошение носа в сочетании с применением назальных деконгестантов, должно продолжаться после установления наличия заложенности носа или полипов при эндоскопическом обследовании или с помощью компьютерной томографии. При наличии полипов сначала следует назначить местные или системные стероиды, а также можно рекомендовать очень ограниченное использование назальных деконгестантов. При хирургическом вмешательстве по поводу CSD или рецидива заболевания носовых пазух в первую очередь следует продемонстрировать восстановление нормальной функции MCC и четкое открытие OMU [56].Некоторые патологические состояния, такие как искривление перегородки, закупорка полипа или носовых раковин, увеличенный размер устья и гипертрофия тканей среднего прохода, должны лечиться оториноларингологом с использованием эндоскопических изображений. После этого первоначального лечения стоматолог или челюстно-лицевой хирург должен изучить одонтогенные причины.
Слизистые ретенционные кисты часто обнаруживаются на панорамных изображениях и компьютерных томограммах дна верхнечелюстной пазухи, и их часто путают с одонтогенными воспалительными кистами (рис.5 и 6). Несмотря на то, что зачастую лечение не рекомендуется, ретенционные кисты можно легко удалить с помощью эндоскопического доступа из-за их увеличения и отсутствия саморемиссии. Мукоцеле часто обнаруживается в гайморовой пазухе и чаще всего располагается в лобной пазухе, когда дренаж пазухи заблокирован. Они возникают, когда секретируемая слизь собирается и приводит к расширению костей с сильным эффектом давления [57]. СВК, возникающий после приема высоких доз радиации или у пациентов с муковисцидозом, также может потребовать раннего лечения из-за густых слизистых выделений с рецидивирующим образованием рубцов [5, 6].
Оперативное лечение
Односторонний постоянный или упорный дискомфорт с неприятным запахом или без него — обычное явление при ОМС, но комплексная диагностика ОМС стоматологами затруднительна. Исключая компьютерную томографию или компьютерную томографию с коническим лучом, для выявления синусита стоматологического происхождения можно использовать панорамное изображение и изображение Уотера, и, таким образом, одного стоматологического лечения может быть достаточно для лечения ОМС вначале с последующими хирургическими подходами, включая FESS или CLP. Лицевая боль с головной болью напряжения и заболеванием височно-нижнечелюстного сустава после инфекции верхних дыхательных путей иногда может быть ошибочно принята за ОМС, но для точного распознавания необходимо оценить происхождение боли из носовых пазух или полости носа [58].
Существует несколько классических хирургических стратегий доступа к верхнечелюстной пазухе, таких как CLP и ESS, и эти методы по-прежнему выбирают многие хирурги, хотя они сопровождаются многими осложнениями. CLP, ошибочно названная операцией Caldwell Luc, широко используется из-за легкого доступа и быстрого облегчения симптомов. Однако два типичных осложнения, такие как образование послеоперационных кист верхней челюсти (ПОМК) и высокие показатели блокады нижней остеотомии, часто неизбежны.Кроме того, высокая частота послеоперационного отека лица из-за интраоперационного кровотечения, парестезии лица или зубов из-за поражения подглазничного нерва и склероза стенки верхнечелюстной пазухи возникает после классической CLP [59, 60, 61] (рис. 10a). Кроме того, такое лечение неожиданных ситуаций затрудняет реконструкцию альвеолярного гребня для имплантации или протезной реабилитации.
Рис.10Схематические изображения хирургических доступов у пациентов с одонтогенным верхнечелюстным синуситом, показывающие обычные CLP ( a ), FESS ( b ) и MESS ( c , d , e )
FESS был рекомендован ринологами из-за его нескольких преимуществ, включая широкий и гибкий доступ к околоносовым пазухам (PNS) без ограничения к верхнечелюстной пазухе.Анатомическое расширение среднего носового прохода с полным удалением пораженных тканей и патогенов может привести к восстановлению функции пазух с низкой болезненностью и сохранению слизистой оболочки внутренней пазухи и оставшейся SM (рис. 10b). FESS постепенно вытеснил CLP в течение последних нескольких лет, но связан с осложнениями [62]. Однако избыточное удаление внутренних физиологических тканей носовой полости и неполное решение одонтогенных проблем являются недостатками, связанными с хирургическими вариантами лечения ОМС.
Консолидированное управление
Несмотря на разработку FESS для CRS, консолидированное управление OMS должно гарантировать, что у пациента нет инфекции и не будет рецидивов. Полное удаление одонтогенного происхождения, такое как вовлеченное удаление зуба или апикоэктомия с эндодонтическим лечением, имеет важное значение для предотвращения осложнений ОМС [15, 63, 64]. Кроме того, из-за высокой частоты ОМС у пожилых людей для будущей протезной реабилитации требуются дополнительные соображения по поводу реконструкции костной ткани заднего альвеолярного гребня верхней челюсти под гайморовой пазухой [15, 16].
Три основных подхода могут использоваться для консолидированного ведения OMS: интраоральный доступ через исходный участок зуба, эндоскопический доступ через нос и OMU и предполагаемый доступ к верхней челюсти после создания костного окна. Недавно модифицированная хирургия верхнечелюстных пазух с помощью эндоскопии (MESS) была применена для внутриротовой репозиции переломов орбитальных переломов [65], удаления патологий пазух [66] и удаления мигрировавших имплантатов под зрительным каналом [67]. MESS — это новая инновационная хирургическая процедура с синусовым доступом, которая эффективна, проста и менее сложна, чем другие синусовые доступы (рис.10) Благодаря своей способности поддерживать физиологию носовых пазух и сохранять средний носовой ход, не вызывая POMC или рубцов на пазухах после CLP, увеличение OMU можно использовать для вентиляции PNS в полость носа.
Профилактика ожидаемых осложнений
OAF — наиболее частое осложнение, связанное с OMS. Основной причиной OAF является удаление заднего зуба верхней челюсти, на которое приходится более 80% всех случаев OAF [68,69,70]. Эта форма OAF также называется ороназальным свищом или ороантральной связью, при которой CRS может, следовательно, возникать через проникновение через слизистую оболочку полости рта между задней альвеолой верхней челюсти и нижнебоковой стенкой верхнечелюстной пазухи.Основным симптомом хронического незаживающего OAF является гнойное отделяемое через свищ, особенно когда пациент пьет или высморкается через нос из OAF в полость рта или наоборот.
Что касается закрытия OAF, для успешного ведения важно учитывать размер и глубину свища. OAF может быть покрыт ротовым эпителием и грануляционной тканью или полипозом слизистой оболочки пазухи, но в случаях неудачного самозакрывания гиперплазия слизистой оболочки пазухи может вызвать образование очень тяжелого постоянного канала свища между ротовой полостью. и нос.Исключая предотвращение образования OAF, первым решением для OAF будет CLP или FESS. Первичное закрытие OAF определяется в зависимости от размера дефекта и состояния слизистой оболочки полости рта. Прямое закрытие или расширенные хирургические лоскуты, включая щечное продвижение, небный островок или лоскут на ножке, могут рассматриваться для лечения OAF (рис. 11). Кроме того, в тяжелых случаях OAF можно рассмотреть возможность использования рассасывающейся барьерной мембраны, золотой фольги или ушивания буккальной жировой подушечки [71]. В каждом случае OAF поддержание здоровой мембраны верхнечелюстной пазухи без инфекционных микроорганизмов также важно для функционального восстановления верхнечелюстной пазухи [70,71,72].
Рис. 11Схематические изображения закрытия ротантрального свища в полости рта. Прямое закрытие (1), буккальный лоскут (2), небный освобождающий лоскут (3) и небный ротационный лоскут на ножке (4)
Процесс, побочные эффекты и восстановление
Мы уже рассмотрели показания к баллонной синупластике (баллонное расширение синуса), а также риски и преимущества этой процедуры. Эта информация предназначена для того, чтобы помочь вам принять обоснованное решение, подходит ли вам данная процедура.Теперь обсудим процедуру, побочные эффекты и восстановление.
Повторяющиеся проблемы с носовыми пазухами обычно являются результатом состояния дыхательных путей. Пазухи расположены за носом, щеками и лбом и представляют собой мешки с воздухом. Они регулируют влажность воздуха. Но им легко заразиться.
Раньше, когда у вас были проблемы с носовыми пазухами, все, на что вы могли положиться, — это функциональная эндоскопическая хирургия носовых пазух (FESS) или обычные лекарства. Они, как и большинство других хирургических вмешательств, включают порезы и кровотечение.И хотя это звучит не слишком привлекательно, этот подход оказался эффективным. Однако из-за того, насколько инвазивна хирургия, вы можете себе представить, почему многие люди колеблются.
Сегодня людям не нужно жить с проблемами носовых пазух или прибегать к инвазивной хирургии. В настоящее время существует процедура баллонной синупластики (BSP), которая является эффективным и безопасным методом лечения хронического синусита для пациентов, которые ищут облегчение своих неприятных симптомов боли в носовых пазухах менее инвазивным способом, чем традиционная хирургия носовых пазух.
Баллонная синупластика — это инновационная процедура в офисе, при которой ваш ЛОР-врач из Хьюстона использует небольшой катетер, вводит его в пазухи и надувает. Этот катетер открывает ваши пазухи, мягко подталкивая их, и обеспечивает длительное облегчение.
Обзор процедуры / процесса баллонной синупластикиВ день, когда вы идете на лечение, ваш врач опрыскивает ваш нос обезболивающими и противоотечными средствами. Скорее всего, вы положите еще лекарство на ватный диск, помещенный рядом с носовой пазухой.Вам нужно подождать примерно 20 минут, чтобы получить максимальное количество анестезии. При необходимости врач вводит вам местный анестетик до тех пор, пока ваш нос не онемеет достаточно, чтобы начать процедуру.
Затем врач осматривает ваш нос с помощью эндоскопа и вводит катетер в пазуху. Он или она использует устройство с лампочкой на конце, чтобы увидеть, что они делают. Вашему врачу, возможно, придется сделать крошечный прокол в пазуху под губой. Врач надувает баллон, что может вызвать некоторое давление.Вы также можете услышать треск. Это не повод для беспокойства; это совершенно нормально. Они надувают воздушный шар до 10 секунд, а затем снимают его.
Продолжительность процедуры зависит от пациента, поэтому лучше обсудить это со своим врачом. Однако, согласно одному исследованию с участием более 1000 пациентов, средняя продолжительность процедуры в офисе составляла около 73 минут. Ночлег в больнице не было.
Баллонная синупластика Побочные эффекты Поскольку баллонная синупластика является нехирургической и малоинвазивной процедурой, сообщается о меньшем количестве побочных эффектов, чем при традиционной хирургии носовых пазух.Но,
, как и при любой другой медицинской процедуре, вы все равно должны быть готовы к определенным побочным эффектам.
После BSP в первые пару дней после проведения процедуры часто наблюдается кровавый дренаж. Этот дренаж быстро осветлится и потемнеет в цвете. Вы можете почувствовать небольшую припухлость, похожую на застой. Еще один побочный эффект этой процедуры, который вы можете испытать, — это утомляемость, которая сохраняется до недели.
Другие возможные побочные эффекты могут включать:
Баллонная дилатация синуса не может использоваться в качестве основного метода лечения, если у вас обширное грибковое заболевание, полипоз пансинуса (инфекция четырех носовых пазух) и прогрессирующее заболевание соединительной ткани.
Баллонная синупластика ВосстановлениеВы сможете добраться домой примерно через 15 минут после процедуры, если вам не давали седативные препараты. Поскольку это амбулаторное лечение, вы должны вернуться к своей повседневной деятельности в течение нескольких дней. Однако, как и во всем остальном, время восстановления различается для каждого пациента.
Любой дискомфорт, который вы чувствуете после процедуры, зависит от прооперированной пазухи и от того, требуется ли вам дополнительное лечение носовых пазух или носа в дополнение к BSP.Поговорите со своим врачом, чтобы узнать, какое количество дискомфорта считается нормальным для периода восстановления BSP.
Во время сна вам следует приподнимать голову, чтобы облегчить чувство заложенности носа, и принимать все прописанные вам врачом стероиды или антибиотики. Эти лекарства снижают риск развития инфекции и помогают облегчить боль, хотя большинство пациентов сообщают, что боли практически не ощущаются.
Не сморкайтесь как минимум 24 часа после лечения.Вы можете умеренно заниматься спортом (допустима ходьба) или заниматься легкими занятиями. Избегайте физических нагрузок хотя бы в течение одной недели. Промывайте носовые ходы солевым раствором в течение трех-семи дней после лечения. Это помогает смазать нос и предотвратить дополнительное кровотечение.
Чтобы лечение с помощью баллонной синупластики прошло успешно, вам необходимо точно следовать указаниям врача. Последующее наблюдение не будет включать в себя столько усилий, как традиционная операция, но вам все равно нужно уделять внимание деталям.
Некоторые инструкции по послеоперационному уходу могут включать:
Избегайте сморкания: Не сморкайтесь в первый день, так как он находится в деликатном состоянии.
Rinse: Промойте носовые проходы с помощью назального спрея, которое вам прописал врач. Обычно это происходит каждые четыре часа с четырьмя распылениями в каждую ноздрю.
Принимайте все лекарства: Ваш ЛОР-врач, скорее всего, пропишет вам лекарства.Принимайте только те лекарства, которые они вам прописывают, и не занимайтесь самолечением без их совета. Это включает в себя прием любых разжижителей крови или аспирина, которые могут повлиять на ваше выздоровление.
Дайте время отдохнуть: Первые 12–24 часа расслабьтесь. В это время не занимайтесь физическими упражнениями и не выполняйте какую-либо активную работу. Дайте себе время прийти в себя.
Баллонная синупластика показала свою высокую эффективность в улучшении проблем с носовыми пазухами и улучшении качества жизни, согласно двухлетнему исследованию пациентов, которым была сделана эта процедура.
Эта процедура выполняется под руководством лицензированного врача. Все наши отделения, включая ЛОР-клинику Sugar Land, проводят баллонную синупластику. Важно, чтобы вы поговорили со своим хьюстонским ЛОР-врачом о потенциальных преимуществах и рисках, связанных с этим лечением, и посмотрите, подходите ли вы для этой процедуры. Если да, он или она проинформирует вас о том, что вам нужно сделать, чтобы подготовиться к процедуре.
By, Павлина Сучанова MD
Щелкните электронную книгу ниже, чтобы получить БЕСПЛАТНУЮ электронную книгу сегодня для получения дополнительной информации об инфекциях носовых пазух, аллергии, синусите и баллонной синупластике.
Синусит | Джеффри Э. Голдберг, MD
Синусит (инфекция носовых пазух) — распространенное заболевание, которое возникает, когда полости носовых пазух в верхней части черепа воспаляются и не дренируются должным образом. Когда в пазухах накапливается жидкость и слизь из-за аллергии или заболевания верхних дыхательных путей, их проходы закупориваются. Без надлежащего дренажа пораженный материал становится плодородной средой для вирусов, бактерий, а иногда и грибков, которые могут расти и вызывать инфекцию.Воспаление носовых пазух вызывает боль и сгущение слизи в носовой полости и может быть хроническим или острым.
Причины гайморита
Пазухи могут воспаляться по разным причинам. Простуда или респираторная инфекция — наиболее частая причина развития синусита. Дополнительные причины включают:
- Аллергия ушей, носа и горла
- Полипы носа
- Искривление перегородки
- Закупорка дренажных каналов
- Анатомические аномалии носа или пазух
- Курение или пассивное курение
Люди с иммунодефицитом или те, кто принимает лекарства, подавляющие их иммунную систему, подвергаются большему риску синусита.
Типы синуситов
Синусит классифицируется по локализации воспаления и продолжительности инфекции. Синусит может возникать в любой из четырех пар полостей носовых пазух, каждая из которых названа в честь своего местоположения.
- Верхнечелюстная, под глазами, за щеками
- Лобная, в лобной кости лба
- Решетчатая мышца между носом и глазами
- Клиновидная кость в клиновидной кости в центре гипофиза
Синусит также классифицируется в зависимости от продолжительности инфекции.
- Острый синусит длится до 4 недель
- Подострый синусит длится от 4 до 12 недель
- Хронический синусит сохраняется более 12 недель
- Рецидив синусита возникает в виде нескольких острых приступов в течение 1 года
Лечение синусита может варьироваться в зависимости от типа синусита, которым страдает человек.
Симптомы синусита
Симптомы синусита доставляют дискомфорт, могут быть очень болезненными и приводить к инвалидности.Эти симптомы могут включать:
- Заложенность и заложенность носа
- Боль в верхних зубах
- Дыхание через рот
- Желтые или зеленые выделения слизи
- Боль в ухе
- Неприятный запах изо рта
- Лихорадка
- Нарушение зрения
Синусит может также вызывать головные боли, лицевую боль и давление.
Диагностика синусита
Синусит диагностируется на основе анализа симптомов и физического обследования.Часто необходимо обследование носа и горла, обычно с помощью инструмента с подсветкой, называемого эндоскопом. Эндоскопия носа может быть проведена, чтобы врач мог более тщательно визуализировать область. Эндоскоп вводится через нос, чтобы осветить полости носовых пазух.
Назальные выделения также могут быть взяты для лабораторных культур, чтобы определить, какой конкретный микроб вызывает заболевание пациента. Если есть подозрение, что причиной воспаления является аллергия, можно также провести тестирование на аллергию.
Лечение синусита
При остром или подостром синусите может быть рекомендовано следующее лечение:
- Противоотечные средства
- Обезболивающие, отпускаемые без рецепта
- Спрей назальный физиологический
- Кортикостероиды назальные
Если инфекция вызвана аллергией, могут быть рекомендованы антигистаминные препараты или уколы от аллергии. Антибиотики назначают, если гайморит вызван бактериальной инфекцией. В редких случаях, если инфекция вызвана грибком, назначают противогрибковые препараты.В случаях хронического или рецидивирующего синусита, не поддающегося лечению, может потребоваться операция по увеличению отверстий, дренирующих носовые пазухи, удалению полипов носа или исправлению структурных проблем внутри носа и носовых пазух. Эти операции могут включать:
- Функциональная эндоскопическая хирургия носовых пазух (FESS)
- Хирургия под визуальным контролем
- Процедура Колдуэлла-Люка
- Септопластика
- Полипэктомия
В то время как большинство пациентов, перенесших операцию на носовых пазухах, находят облегчение от тревожных симптомов носовых пазух, у небольшого процента людей могут продолжаться эпизоды синусита.
Дополнительные ресурсы
Наверх
Проблемы с носовыми пазухами после корневого канала: что это значит?
Если у вас недавно был корневой канал на одном из верхних зубов, и вы начинаете испытывать некоторые проблемы с носовыми пазухами, команда Horizon Dental готова предложить вам совет и образование, чтобы помочь вам получить необходимое лечение.
Вот несколько вещей, которые следует учитывать при рассмотрении того, что делать, если вы испытываете боль в пазухах после корневого канала:
Незначительные проблемы с пазухами часто возникают после корневого канала
Если у вас был корневого канала на одном из ваших верхних зубов, есть вероятность, что после лечения у вас могут развиться незначительные проблемы с носовыми пазухами.Незначительные проблемы с носовыми пазухами после корневого канала довольно часто, потому что очень легко открыть «синусовое сообщение» во время процедуры корневого канала.
Выстилка пазухи очень тонкая и находится довольно близко к корням зубов. Сообщение пазухи может возникнуть при удалении зуба, но это также может произойти во время корневого канала. В большинстве случаев опытный эндодонтист сможет избежать случайного повреждения слизистой оболочки носовых пазух. Хорошая новость заключается в том, что при проколе слизистой носовых пазух она заживет естественным путем всего за несколько дней.
Несколько общих признаков синусового контакта:
- Ощущение попадания жидкости в нос, когда вы пьете
- Ощущение движения воздуха через лунку зуба при дыхании
- Незначительная заложенность носа и давление в носовых пазухах
- нос.
Знайте, что не нормально — и когда обращаться за помощью
В редких случаях осложнения носовых пазух могут быть более серьезными. Если ваш дантист по неосторожности случайно откроет отверстие большего размера в пазухе, возможно, оно не сможет зажить самостоятельно — и вам может потребоваться последующее лечение, чтобы восстановить ткань пазухи и убедиться, что ваш рот может заживать должным образом.
Хотя незначительные симптомы не являются поводом для беспокойства, вам обязательно следует обратиться к стоматологу для последующего наблюдения, если вы заметили такие проблемы, как:
- Проблемы с носовыми пазухами, которые ухудшаются или не исчезли в течение нескольких дней лечения корневого канала
- Признаки синусита (инфекции носовых пазух)
- Серьезная боль и дискомфорт в слизистой оболочке пазухи возле зуба, обработанного корневым каналом
- Любой затхлый или металлический привкус в носу, во рту или горло
- Наличие крови или гноя в носу или носовой слизи
Если вы испытываете один или несколько из этих симптомов, возможно, у вас может быть большое отверстие в синусовой оболочке, которое потребует наложения швов для правильного заживления .Эти симптомы также могут указывать на то, что лечение корневого канала не было полностью успешным и зуб все еще инфицирован.
Если вы заметили одну или несколько из этих проблем после лечения корневых каналов, немедленно обратитесь за помощью к опытному эндодонту, например, к доктору Дэну из Horizon Dental.
Нужен корневой канал? Есть проблемы с носовыми пазухами? Свяжитесь с нами сейчас!
Если вам нужен опытный эндодонтист, который поможет вам вылечить инфицированный зуб, или если у вас возникли проблемы с носовыми пазухами после недавнего корневого канала и вам нужна помощь или второе мнение, команда Horizon Dental всегда готова помочь.Свяжитесь с нами сейчас по телефону (980) 389-6753, чтобы начать работу, или зайдите в наш офис по адресу 13425 Hoover Creek Blvd, Charlotte, NC 28273.
Синусит | Ред Ривер ЛОР Ассошиэйтс
Синусит — это воспаление и отек тканей, выстилающих пазухи. Это мешает нормальному оттоку слизи, что приводит к затрудненному дыханию, боли и давлению. Когда состояние сохраняется в течение 12 недель или дольше, оно считается хроническим.
Что вызывает синусит?
Синусит — хроническое заболевание номер один в Соединенных Штатах, от которого страдают около 37 миллионов американцев.Чаще всего это вызвано инфекцией, вызванной простудой или аллергией, но также может быть результатом полипов носа, искривленной перегородки, травмы лица, сенной лихорадки, осложнений, связанных с нарушениями иммунной системы или опухолями.
Каковы симптомы синусита?
Люди, страдающие синуситом, испытывают различные симптомы простуды, такие как заложенность носа и выделения, постназальное выделение, боль в горле, давление на лице и отек, потеря обоняния и вкуса, головная боль, лихорадка, усталость и неприятный запах изо рта.
Осложнения могут включать приступы астмы, менингит, проблемы со зрением, аневризмы и инсульт.
Как диагностируется синусит?
Помимо медицинского осмотра и изучения вашей истории болезни, ваш врач осмотрит носовые ходы на предмет полипов и других аномалий, а также на предмет воспаления и скопления жидкости. Для подтверждения диагноза можно использовать дополнительные тесты с использованием носовой эндоскопии, компьютерной томографии, МРТ и тестов на аллергию.
Как лечат синусит?
Лечение будет зависеть от тяжести синусита и от того, является ли он острым или хроническим. Солевые назальные спреи и кортикостероиды полезны для полоскания носовых ходов и снятия воспаления. Противоотечные средства — хорошее краткосрочное решение, но длительное использование может фактически ухудшить состояние. Антибиотики обычно назначают при бактериальных инфекциях.
Антигистаминные препараты, стероидные спреи для носа, солевые растворы и оральные стероиды — все это обеспечивает долгосрочное облегчение.Более постоянные решения, такие как иммунотерапия (уколы от аллергии) или хирургическое вмешательство, могут принести облегчение тем, кто страдает хроническим синуситом.
Позвоните в Red River ENT Associates по телефону (318) 443-9773 для получения дополнительной информации или записи на прием.
Хронический гайморит, связанный с необычным инородным телом: отчет о болезни
Инородные тела в гайморовых пазухах являются необычным клиническим состоянием и могут вызывать хронический синусит из-за раздражения слизистой оболочки. Большинство случаев инородных тел в верхнечелюстной пазухе связано с ятрогенными стоматологическими манипуляциями, и только несколько случаев не-стоматологического происхождения зарегистрированы.Ороантральные свищи после стоматологических процедур являются наиболее распространенным способом установки. Лечение представляет собой хирургическое удаление инородного тела эндоскопическим или комбинированным методом с использованием процедуры Колдуэлла-Люка, если эндоскопический доступ неадекватен для визуализации. В данном случае мы представляем 24-летнего пациента мужского пола с односторонним хроническим гайморитом, вызванным деревянной зубочисткой в левой гайморовой пазухе. В анамнезе пациентка удаляла второй верхний премоляр. Компьютерная томография выявила помутнение пазухи с наличием инородного тела в левой гайморовой пазухе, простирающейся от дна пазухи до основания глазницы.Инородное тело, деревянную зубочистку, было удалено с помощью процедуры Колдуэлла-Люка, поскольку удалить зубочистку эндоскопически было невозможно. Во время операции не было явных ороантральных свищей, но положение зубочистки заставило нас подумать, что она была введена через ранее заживший свищ, добровольно или случайно.
1. Введение
Риносинусит — это воспалительный процесс, затрагивающий слизистую носа и одну или несколько пазух, и обычно поражается более одной пазухи [1].Односторонний гайморит может быть вызван различными заболеваниями, например, поражением зубов, грибковыми инфекциями, травмами, опухолями или инородными телами [2, 3]. Верхнечелюстной синусит, вызванный наличием инородных тел внутри верхнечелюстной пазухи, является необычным клиническим явлением. Большинство случаев инородных тел гайморовой пазухи в литературе связано с ятрогенными стоматологическими манипуляциями [4]. Инородные тела самой разной природы, такие как пломбы, корни зубов, фрагменты сломанных частей или различные типы имплантатов, попадают в верхнечелюстную пазуху с помощью различных механизмов, таких как апикальная миграция фрагментов пломб или случайное грубое обращение.
Куда реже инородные тела верхнечелюстной пазухи недентального происхождения. Инородные тела могут быть введены пациентом добровольно или случайно, как правило, через ороантральный свищ [5]. Ороантральная коммуникация — редкое осложнение хирургической стоматологии, при которой удаление верхних моляров считается наиболее частым этиологическим фактором (частота составляет от 0,31% до 4,7% после удаления верхних зубов) [6]. Нет единого мнения об указании методов лечения этого хирургического осложнения.Может произойти самопроизвольное заживление отверстий размером от 1 до 2 мм, в то время как невылеченные более крупные дефекты связаны с патогенезом синусита [7].
В литературе описано лишь несколько случаев инородных тел недентальных околоносовых пазух. В этой статье описывается случай хронического гайморита, вторичного по отношению к прививке зубочистки в гайморовую пазуху, вероятно, из-за ранее зажившего ороантрального сообщения, которое развилось после удаления второго моляра.
2.История болезни
Пациент 24 лет обратился в нашу клинику с жалобами на головную боль, заложенность носа, неприятный запах изо рта, хроническую гнойную ринорею из левой ноздри и постназальную капельницу в течение примерно трех лет. Он трижды получал противомикробную терапию по поводу синусита, но жалобы не исчезли. При медицинском осмотре у него было легкое отклонение перегородки влево, его левая нижняя носовая раковина была гипертрофированной, а из левой ноздри были гнойные выделения с неприятным запахом.При эндоскопии носа выявлены полипы и гнойный секрет в среднем проходе левого прохода. При осмотре полости рта не было выявлено явных проблем с зубами (кариес, подвижность и т. Д.), Но его левый верхний второй коренной зуб отсутствовал из-за удаления корневого абсцесса три года назад, однако признаков ороантральной фистулы не было. В анамнезе у него не было операций по поводу патологий носа или носовых пазух, и у него не было хронических заболеваний.
Компьютерная томография придаточных пазух носа была сделана до начала лечения, поскольку синусит носил односторонний характер и не поддавался медикаментозному лечению.Компьютерная томография выявила помутнение пазухи с наличием инородного тела в левой гайморовой пазухе, простирающейся от дна пазухи до основания глазницы. (Рисунок 1) Также наблюдался разрыв костного сегмента дна пазухи, но не было никаких признаков свища, поскольку связь между гайморовой пазухой и полостью рта была прервана мягкими тканями. Форма и положение инородного тела заставили нас подумать, что оно было вставлено из ранее зажившего ороантрального свища, где был удален второй верхний коренной зуб.Но мы не смогли выяснить, был ли он введен случайно или случайно, потому что пациент не мог вспомнить такой случай.
Планировалось эндоскопическое вмешательство по удалению инородного тела; левая унцинэктомия и антростомия среднего мясного канала были выполнены под общей анестезией. Мы увидели инородное тело, деревянную зубочистку, через устье пазухи и поняли, что эндоскопически удалить зубочистку невозможно. Поэтому мы превратили операцию во внешний подход, используя процедуру Колдвелла-Люка для лучшей визуализации антрального отдела.Зубочистка удалена с помощью щипцов. (Рисунки 2 (a) –2 (f)). Мы снова проверили полость рта на предмет наличия ороантрального свища во время операции, но по-прежнему не было никаких повреждений слизистой оболочки полости рта, которые могут указывать на свищ.
Пациенту давали антибиотики и местные деконгестанты в течение недели после операции. Пациенту значительно улучшились симптомы, и он был выписан на следующий день после операции без каких-либо осложнений. При контрольном обследовании через год физический осмотр пациентов и рентгенологические исследования были нормальными.
3. Обсуждение
Инородные тела в верхнечелюстной пазухе, независимо от их происхождения, встречаются редко, но они являются неотъемлемой частью дифференциальной диагностики риносинусита, в основном, когда синусит возникает односторонне. Их частоту трудно оценить из-за редкости сущности и из-за небольшого числа опубликованных серий. Хотя точный механизм того, как инородные тела вызывают синусит, остается неизвестным, было высказано предположение, что инородные тела вызывают хроническое физическое и химическое раздражение слизистой оболочки, что приводит к цилиарной недостаточности и вторичной инфекции [8].
Инородные тела верхнечелюстной пазухи обычно имеют стоматологическое происхождение в связи с манипуляциями или могут появиться вторично по отношению к ороантральной фистуле, как упоминалось ранее. Ороантральные коммуникации чаще всего возникают после удаления моляра верхней челюсти или премоляра. Хирург должен быть чрезвычайно осторожен при осмотре ороантральных коммуникаций, особенно после удаления моляров верхней челюсти и премоляров или эндодонтической хирургии, выполненной на зубах верхней челюсти, которая может привести к перфорации пазухи, которая может перерасти в ороантральную коммуникацию в большей степени, чем в ороантральную фистулу [9, 10].В этом случае, вероятно, ороантральное сообщение, которое возникло после удаления премоляра верхней челюсти, было очень маленьким, и хирург не мог распознать его во время операции. Затем, после введения зубочистки в верхнечелюстную пазуху, вольно или случайно, через некоторое время закрывается сообщение с грануляционной тканью, возникшей из-за хронического раздражения зубочистки.
Поскольку инородные тела могут вызывать раздражение слизистой оболочки, которое можно заключить в синусит, обычно рекомендуется удаление всех инородных тел, даже если они не вызывают симптомов [11].Инородное тело можно удалить разными методами в зависимости от его размера и местоположения. Наиболее распространенным методом является эндоскопическая хирургия придаточных пазух носа, позволяющая удалить большинство инородных тел с помощью широкой эндоназальной мясотомии [12]. Когда удаление невозможно при эндоназальном доступе, оно может быть проведено через внешний доступ с помощью оральной антростомии или комбинированного подхода, состоящего из эндоназальной мясотомии и оральной антростомии [13]. В данном случае мы использовали комбинированную технику, поскольку размер и положение зубочистки не позволяли удалить ее при эндоназальной мясотомии.
Этот случай необычный и интересный по двум причинам; во-первых, само инородное тело, целая деревянная зубочистка, является первым, насколько нам известно, в литературе; во-вторых, положение и направление зубочистки заставили нас подумать, что она была введена через ороантральный свищ, что, вероятно, произошло вторично после удаления зуба и зажило после введения зубочистки без какого-либо хирургического вмешательства. Этот случай еще раз указывает на то, что очень важно немедленно распознать и исправить ороантральную коммуникацию, возникшую во время стоматологической процедуры, чтобы предотвратить осложнения.Ороантральные коммуникации следует лечить, устанавливая физический барьер между ротовой полостью и верхнечелюстной пазухой, и для восстановления были применены многочисленные хирургические методы, включая вращение или продвижение локальных тканей, таких как слизистая оболочка щеки или неба, жировая подушечка букка, подслизистая ткань или язык ткань [9].
В заключение, инородные тела в верхнечелюстной пазухе — редкая проблема, а ороантральные свищи, которые обычно являются вторичными по отношению к стоматологическим процедурам, являются наиболее распространенным способом их введения.Каким бы ни было инородное тело, его необходимо удалить, чтобы предотвратить хронические инфекции, даже если они протекают бессимптомно. Эндоскопическая хирургия придаточных пазух носа должна быть выбором лечения, поскольку она малоинвазивна, но также может использоваться комбинированный подход с процедурой Колдуэлла-Люка, особенно если эндоскопический доступ неадекватен.
Ремонт перфорации носовой перегородки — Доктор Мурад
Что такое перфорация носовой перегородки?
Носовая перегородка — это стенка, разделяющая нос на левый и правый носовые дыхательные пути.Носовая перегородка состоит из хряща и тонкой кости, которая с обеих сторон покрыта тонким слоем мягкой ткани. Вы можете почувствовать носовую перегородку как среднюю структуру, когда ущипнете кончик носа. Перфорация носовой перегородки — это отверстие, проходящее через носовую перегородку. Размер отверстия может варьироваться в зависимости от причины перфорации. Ниже показаны причины, симптомы и окончательные методы лечения при перфорации перфорации носовой перегородки , если это необходимо.
Каковы симптомы перфорации перегородки?
Перфорация перегородки вызывает нарушение движения воздуха через носовые ходы, делая поток воздуха более турбулентным и менее плавным.Воздух проходит с одной стороны носа на другую, а не обратно в дыхательные пути. В результате перфорация перегородки может вызвать у вас некоторые, если не все, из следующих симптомов:
- Кровотечение: Турбулентный поток воздуха вызывает высыхание внутренней подкладки носа. В результате на подкладке могут образовываться струпья и корки, которые при смещении могут вызвать кровотечение. Кровотечение обычно носит временный характер, но может потребоваться незначительное вмешательство для предотвращения последующих эпизодов кровотечения.
- Покрытие: Открытые края отверстия в перегородке предотвращают влажную тонкую подкладку перегородки, а также предотвращают увлажнение вдыхаемого воздуха. В результате вдоль перфорации перегородки образуются корки и струпья, которые могут образовываться в других частях носа. Эта корка может прогрессировать и вызывать затруднение дыхания. Корки и корки также могут вызвать инфицирование оставшейся носовой перегородки, что требует лечения антибиотиками. Образование корок в носу обычно предотвращается с помощью увлажнителей и орошения носа.Однако, если корка значительная, ее может потребовать удалить врач.
- Закупорка носа: Большие перфорации в носу могут создавать ощущение невозможности правильно дышать. Это потому, что датчики в носу, которые определяют движение воздуха, могут отсутствовать. Вы можете дышать нормально, но вам кажется, что вам что-то мешает. Крупные корки также могут блокировать одну или обе стороны носа.
- Свист: Небольшие перфорации, особенно возле ноздрей, могут беспокоить, так как они могут вызывать свистящий звук из носа.Это связано с тем, что воздух может перемещаться между обеими сторонами перфорации с большей скоростью, чем другие части носа. В результате образуется пронзительный свистящий шум.
- Коллапс носа: Большая перфорация перегородки может снизить опору для внешней части носа и вызвать его коллапс. Эта «седловина» драматична снаружи и обычно блокирует верхние носовые дыхательные пути.
Причины перфорации перегородки
Перфорация носовой перегородки вызвана нарушением притока крови к носовой перегородке.Поскольку носовая перегородка имеет слабое кровоснабжение, любой фактор, снижающий этот кровоток, может привести к перфорации перегородки. Некоторые из наиболее распространенных причин перфорации перегородки включают:
- Хирургия: Хирургия носа может вызвать значительное нарушение кровотока к перегородке, поскольку ткани внутри носа подвергаются манипуляциям, уменьшая кровоток. Разрыв слизистой оболочки носовой перегородки с обеих сторон препятствует притоку крови к хрящу, и может образоваться отверстие.Риск перфорации перегородки увеличивается, если в анамнезе уже проводились операции на носу.
- Кокаин: Длительное употребление кокаина является значительным фактором риска развития перфорации носовой перегородки. Кокаин вызывает сокращение кровеносных сосудов в носу. Чем больше кокаина используется в течение определенного периода времени, тем больше сужаются сосуды. Если сосуды уменьшатся в размерах достаточно, это может вызвать образование дыры.
- Инфекция: Инфекция может привести к так называемому некрозу ткани, термин, используемый для обозначения гибели ткани.Такие инфекции могут привести к скоплению гноя в перегородке. По мере того как гной собирается, он может нарушить кровоток от сосудов к перегородке.
- Заболевания: Некоторые заболевания могут вызывать перфорацию носовой перегородки. В частности, аутоиммунные состояния, такие как болезнь Вегенера и саркоидоз, могут привести к поражению кровеносных сосудов, особенно в носу. Для вашего врача важно убедиться, что недиагностированное заболевание не распознано.Людям с перфорацией перегородки без очевидной причины следует пройти аутоиммунное обследование.
- Самоманипуляции: Чрезмерное расчесывание внутри носа может привести к образованию дыры в перегородке. Использование в носу инструментов, таких как ватные палочки или заколки, может травмировать мягкие ткани и нарушить кровоснабжение носовой перегородки.
- Травма: Травма носа может привести к скоплению крови в перегородке, известному как гематома. По мере расширения гематома нарушает кровоток, что может привести к перфорации перегородки.
- Назальные лекарства: Длительное использование назальных спреев, таких как стероиды или безрецептурные назальные спреи, также может уменьшить размер кровеносных сосудов вдоль перегородки, что приведет к перфорации.
Из-за сложных и потенциально взаимосвязанных причин перфорации носовой перегородки важно проконсультироваться со специалистом.
Может ли перфорация перегородки зажить самостоятельно?
Иногда, в зависимости от размера перфорации перегородки, она может зажить сама по себе.Однако по мере увеличения размера вероятность спонтанного разрешения уменьшается. Правильная пластика перфорации носовой перегородки важна из-за хрупкой природы ткани.
Что делает человека специалистом по ремонту перфорации носовой перегородки?
Специализированные хирурги лучше подготовлены к обработке и лечению перфорации перегородки. Как правило, отоларингологи (или хирурги-отоларингологи) обладают навыками, необходимыми для устранения таких перфораций перегородки. Для устранения дефекта при более сложных и больших перфорациях могут потребоваться такие специалисты, как лицевые пластические хирурги.Где бы ни проводилась пластика перфорации носовой перегородки, убедитесь, что вы чувствуете себя комфортно и уверены в специалисте, с которым работаете.
Как лечится перфорация носовой перегородки?
Целью лечения перфорации перегородки является уменьшение неприятных симптомов, возникающих в результате сухости носа. Таким образом, лечение включает меры, которые предназначены для увеличения увлажнения проходящего через нос воздуха, предотвращения образования корок в носу, кровотечения, струпьев и обструкции дыхательных путей.Кремы для носа, такие как мазь с вазелином или антибактериальная мазь, наносимые на ноздри, предназначены для предотвращения высыхания тканей. Ночная сухость может быть проблемой, особенно во время сна. Поэтому часто мы можем рекомендовать прикроватный увлажнитель воздуха. Промывание носа физиологическим раствором также может помочь смыть корки и предотвратить образование корок, сохраняя при этом влажную среду.
Однако такие меры ограничены, поскольку они предназначены только для устранения симптомов, а не для исправления самой перфорации.Для постоянно назойливой перфорации есть хирургические варианты.
Подготовка к ремонту перфорации перегородки
Перфорации с такими симптомами, как кровотечение, образование корок, непроходимость, свист или коллапс носа, должны быть оценены для хирургического вмешательства, когда симптомы становятся обременительными. Успех ремонта зависит от поддержания хорошего кровотока в послеоперационном периоде. Пациентам рекомендуется отказаться от курения как минимум за 6 недель до операции, а затем через 2 недели после операции.Кроме того, пациентам может потребоваться прекратить прием добавок или лекарств, отпускаемых без рецепта, которые могут ухудшить заживление.
Как восстановить перфорацию перегородки?
В зависимости от размера перфорации и ее точного расположения в носу существуют различные хирургические варианты восстановления:
Перегородочная кнопка
Этот тип ремонта включает установку протеза, закрывающего целиком. Такой ремонт может быть неудобным, так как в нос попал посторонний предмет.Это также может вызвать инфекции и потребовать частых посещений врача для замены. Они потеряли популярность у большинства врачей и пациентов.
Местный лоскут
При небольших перфорациях (менее 2,5 см) для ремонта перфорации можно использовать местные клапаны. Этот тип пластики использует соседние ткани в области перфорации, чтобы закрыть отверстие и закрыть его. Эта процедура обычно включает операцию в тот же день в центре амбулаторной хирургии. В послеоперационном периоде вы можете испытывать некоторый дискомфорт во время процесса заживления.По мере увеличения размера перфорации вероятность успеха местного лоскута уменьшается. Однако этот тип восстановления менее симптоматичен для пациентов, чем использование перегородки, поскольку в нос не помещается инородный материал, который необходимо заменить или который может инфицироваться.
Региональный лоскут
При перфорации (2,5–3,5 см) ткани в этой области может быть недостаточно, чтобы закрыть перфорацию. Другие варианты включают использование салфетки с лица или рта, чтобы закрыть и закрыть отверстие.
Свободный клапан
При более крупной перфорации (> 3,5 см) может быть выполнен свободный лоскут, в котором используется трансплантированная ткань с черепа и используется для восстановления отсутствующей ткани.
После операции и восстановления
В зависимости от типа перенесенной операции у вас может быть тампон / шина в носу. Их накладывает доктор Мурад, чтобы обеспечить надлежащее заживление внутренних структур носа, как «внутреннюю повязку» на нос. Обычно они удаляются при первом послеоперационном посещении через неделю.У вас также, вероятно, будет носовая повязка на внешней стороне носа. Это также помогает уменьшить отек и сохранить все на месте. Он остается на носу также в течение 1 недели после операции. В зависимости от вашей работы доктор Мурад обычно рекомендует взять минимум 3 дня отдыха, прежде чем вернуться на работу. Он также отговаривает своих пациентов от любой тяжелой работы, поскольку это может изменить структуру носа из-за напряжения. Если вы носите очки, вам могут потребоваться некоторые изменения, чтобы не оказывать давления на носовые кости.Доктор Мурад предоставит вам обезболивающие, мази, спреи для носа — все, что поможет добиться максимальных результатов.
Вы увидите доктора Мурада через неделю после операции, где он удалит все литьевые материалы и шины. Ваш нос может временно опухнуть, так что не переживайте! Нос — это небольшая область, и все операции вызывают отек, который со временем уменьшается. В зависимости от пациента эта опухоль обычно длится 2-3 недели, но в редких случаях может длиться до двух месяцев.Чтобы уменьшить отек, доктор Мурад повторно наложит ленту на нос, которая будет там до вашего второго послеоперационного визита. Эта давящая повязка уменьшает опухоль. Второй послеоперационный визит будет включать удаление всей ленты. Затем доктор Мурад увидит вас на приеме через две недели, а затем через месяц. Доктор Мурад наслаждается постоянным посещением своих пациентов и будет наблюдать за ними в течение многих лет после этого.
Ассоциированный риск
- Анестезия: В зависимости от типа вводимой анестезии у пациентов может быть реакция.Это происходит очень редко, и важно обсудить ваш личный риск с анестезиологом.
- Инфекция: В редких случаях у пациентов может развиться инфекция после процедур перфорации перегородки. Обычно они лечатся с помощью интраоперационных и послеоперационных антибиотиков.
- Кровотечение: Хотя редко, пациенты могут иметь эпизоды кровотечения после операции на носу. Ваш хирург, скорее всего, назначит анализ крови, чтобы убедиться, что вы достаточно здоровы, чтобы пройти процедуру.Ваш хирург должен также просмотреть все лекарства и добавки, которые вы принимаете, чтобы свести к минимуму риск кровотечения.
- Необходимость вторичных и повторных операций: В зависимости от сложности операции и размера перфорации иногда требуется несколько операций для достижения наилучших результатов.
- Рубцы (синехии) и плохое заживление ран: Некоторые пациенты с сопутствующими заболеваниями или более склонны к плохому заживлению ран и образованию рубцов. Перед тем, как приступить к стратегии лечения, важно понимать эти риски.
- Местные реакции: Иногда могут наблюдаться местные реакции на мази, швы, тейп и тампон для носа, используемые во время операции и после операции. Это редко встречается, но может произойти. Если у вас есть аллергия на определенные материалы или клеи, вам следует обсудить это со своим хирургом.
- Изменения носовых ощущений: Пациенты могут испытывать измененные ощущения в носу (боль или онемение). Это очень редко, а если и происходит, то чаще всего временное.
- Устойчивая или рецидивирующая перфорация перегородки: Хотя целью операции является восстановление перфорации перегородки, иногда перфорация может сохраняться после операции или усугубляться. Это может быть связано с основными заболеваниями (например, астмой или полипами в носу). Чем больше первоначальная перфорация, тем выше вероятность стойкой или рецидивирующей перфорации перегородки.
- Стойкая, новая или рецидивирующая обструкция носовых дыхательных путей: Изменение носа может привести к изменению дыхания.Иногда у пациентов могут развиваться новые, стойкие или повторяющиеся проблемы с дыхательными путями. Это редко, но часто происходит из-за плохого заживления ран или рубцевания (см. Выше). Это может потребовать повторных операций для оптимизации результатов.
Как доктор Мурад может помочь при перфорации перегородки?
Д-р Мурад — отоларинголог и лицевой пластический хирург с большим опытом ремонта перфораций перегородки всех размеров. После тщательного анамнеза и осмотра вы узнаете, насколько велика ваша перфорация и какие существуют варианты закрытия.Мы проверим ваши медицинские льготы, чтобы вы знали, чего ожидать, чтобы не было никаких сюрпризов.